Эпизоды замещающего предсердного эктопического ритма чсс 54 — Сердце феникса
Предсердный ритм является состоянием, при котором происходит ослабление функции синусового сокращения. При этом выступает источниками импульсов нижепредсердный центр. Наблюдается ослабленная частота сердца, с сердечными ударами варьирующимися в пределах 90–160 за минуту. В данной статье говорится, как определяется предсердный ритм на ЭКГ.
О чем речь?
Многим людям, которым выставлено наличие предсердного ритма, непонятно, что это значит. У здорового человека имеется единственный путь передачи электрических импульсов, вызывающих последовательное возбуждение всех сердечных отделов. Благодаря чему происходит продуктивное сокращение, приводящее к удовлетворительному кровяному выбросу в артерии.
Данный маршрут берет свое начало в правом предсердии. После чего переходит в наиболее удаленные желудочковые ткани по проводящей системе. Однако в силу разных причин, синусовый узел теряет возможность вырабатывать электричество, необходимое для выпускания импульсов в дальние отделы.
Происходит смена процесса передачи сердечного возбуждения. Формируется замещающее сокращение. Получается, что импульс возникает вне положенного места. К сведению, предсердный ритм – появление столь необходимого возбуждения в любом месте сердца, только в нерасположении синусового узла.
Как возникает предсердный ритм
Вне границы синусового узла появляется посторонний импульс, возбуждающий сердце раньше сигнала, исходящего от основного. Данная ситуация говорит об опережении второстепенного предсердного сокращения. Исходя из теории повторного входа, не происходит параллельного возбуждения. На это оказывает влияние локальная блокировка нервных импульсов. Во время активации у данной области возникает лишнее внеочередное сокращение, которое сбивает основной сердечный импульс.
Диагностика позволяет определить наличие патологий со стороны сердечной мышцы
Согласно некоторым теориям, предполагается эндокринная, вегетативная природа формирования предсердечного импульса. Обычно данная ситуация возникает у ребенка, находящегося в подростковом возрасте или же у взрослого, страдающего от гормональной перестройки, которая может возникать вследствие возраста или патологических проявлений.
Кроме того, имеется теория возникновения импульса, формируемого предсердиями в результате гипоксических, воспалительных процессов, происходящих в миокарде. Данная патология может возникать при регулярных воспалительных заболеваниях. Замечено, что у детей, страдающих от гриппа, ангины, повышается вероятность возникновения миокардита с дальнейшей измененностью предсердного сокращения.
У сердца, которое является главной мышцей организма, есть особое свойство. Оно имеет способность к сокращению независимо от нервного импульса, исходящего от главного органа ЦНС. Поскольку именно он производит контроль за деятельностью нервно-гуморальной системы. У верного маршрута берется начало в области правого предсердия. Затем происходит распространение по перегородке. Импульсы, не проходящие по данному маршруту, называют эктопическими.
Виды предсердного сокращения
Исходя из неравномерности интервалов, предсердный ритм бывает следующих типов:
- Экстрасистолия характеризуется внеочередными сокращениями, возникающими при нормальном сердечном ритме. Данное состояние не всегда имеет клиническую картину. Бывает, что у здорового человека по тем или иным причинам возникает экстрасистолия. При этом порой не требуется обращение к кардиологу. Проявляется страхом, покалыванием в области сердца, желудка.
- При мерцательной аритмии сердечные сокращения могут доходить до 600 за минуту. Предсердные мышцы отличаются отсутствием ритмичности, появляется мерцание, с характерной хаотичностью. В результате чего желудочки сердца полностью выходят из ритма. Данное состояние довольно серьезно, может привести к инфаркту. При этой патологии больной страдает от одышки, паники, головокружения, потливости, страха смерти. Может возникнуть потеря сознания.
- При миграции водителя ритма источник сокращений словно передвигается по предсердиям. Происходит проявление последовательных импульсов, исходящих из разных предсердных отделов. Больной испытывает тремор, страх, желудочную пустоту.
- Предсердные трепетания характеризуются частыми регулярными сокращениями предсердий, систематическими желудочковыми сокращениями. При данном состоянии возникает больше 200 ударов в минуту. Оно пациентом переносится легче мерцания, поскольку имеет менее выраженное расстройство кровообращения. Проявляется учащенным сердцебиением, набухшими шейными венами, повышенной потливостью, отсутствием сил.
Как отличить предсердный ритм от синусового
Предсердный ритм бывает медленный, замещающий. Он возникает во время угнетения работы синусового узла. Обычно при таком расположении дел сердце сокращается меньше своей нормы. Кроме того, бывают ускоренные импульсы, при которых возрастает патологическая активность центра предсердной автоматизации. В данной ситуации частоты сердечных сокращении выше сердечной нормы.
Исходя из того, где происходит активность эктопического центра, выделяются левопредсердные, правопредсердные сокращения. Для облегчения состояния больного электрокардиография необязательно должна определить, какое именно предсердие выдает патологический импульс. Врачу необходима будет диагностика измененных сокращений.
Предсердный ритм на ЭКГ замещающего типа имеет следующие признаки:
- правильное сокращение желудочков с одинаковыми интервалами;
- частота сокращений варьируется от 45 до 60 в минуту;
- каждый желудочковый комплекс имеет деформированный, отрицательный зубец;
- интервалы характеризуются укороченностью или обычной продолжительностью;
- комплекс желудочков не изменен.
Предсердный ритм ускоренного типа имеет следующие признаки на ЭКГ:
- сердечные импульсы варьируются от 120 до 130 в минуту;
- каждое желудочковое сокращение имеет деформированный, двухфазный, отрицательный, зазубренный зубец;
- интервалы удлинены;
- желудочковый комплекс неизменен.
Предсердная экстрасистолия определяется преждевременным, внеочередным сокращением. Желудочковой экстрасистолии характерно изменение сократительного комплекса с последующей компенсаторной паузой.
Особенности предсердного и желудочкового ритма, которые следует дифференцировать между собой
Признаки на ЭКГ
На электрокардиограмме врач судит о предсердном ритме по наличию деформации зубца Р. Диагностика регистрирует нарушенную амплитуду, ее направление в сравнении с нормальным импульсом. Обычно данный зубец укорочен. Правопредсердное сокращение проявляется на ЭКГ отрицательным типом. Левопредсердный ритм имеет положительный зубец и довольно причудливую форму. Он выглядит словно щит с мечом.
Важно! При предсердном ритме зубец Р может быть как отрицательным, так и положительным.
Если пациент страдает от миграции водительского ритма, тогда на электрокардиограмме наблюдается измененная форма зубца и более продолжительный сегмент Р Q. Причем данное изменение циклично. Мерцательная аритмия характеризуется полным отсутствием зубца. Что объясняется неполноценностью систолы.
Однако на ЭКГ присутствует волна F, характеризующаяся неравномерной амплитудой. При помощи данных волн определяются эктопические сокращения. Бывают случаи, когда предсердный ритм протекает бессимптомно, проявляясь лишь на ЭКГ. Тем не менее, если у пациента обнаружилась данная патология, ему требуется наблюдение специалиста.
Source: diametod.ru
Что такое эктопический предсердный ритм?
Сердечные сокращения, которые возникают автоматически по причине других сокращений в миокарде или в проводящей системе, называют эктопический предсердный ритм. Что это такое, разберемся в данной статье.
Описание патологии
Когда синусовый узел ослаблен или прекращает свою работу, а это бывает или на постоянной основе или время от времени, то возникают эктопические ритмы (или их еще называют замещающими).

Их частота меньше, чем у синусового ритма. Эктопический предсердный ритм можно считать несинусовым. Чем дальше расположен его источник, тем частота его импульсов будет реже. В чем причина изменений в работе сердца?
Основные причины, по которым изменяется ритм
Изменения, происходящие в области синусового узла и других проводящих отделах, приводят к возникновению несинусового ритма. Эти отклонения от нормального ритма могут быть:
— склеротическими;
— ишемическими;
— воспалительными.
Классификация несинусовых ритмов
Классификация несинусовых ритмов может быть различной. Ниже приводятся наиболее часто встречающиеся формы.
— Несинусовый ритм может быть наджелудочковым ритмом эктопического характера. Происходит это по причине передозировки сердечных гликозидов, а также вегетососудистой дистонии. Автоматизм эктопического очага повышается, в результате появляется данная форма несинусового ритма. Здесь наблюдается высокая частота сердечных сокращений, в отличие от ускоренного и замещающего эктопических ритмов.
— Несинусовый ритм также может быть желудочковым. Это говорит о значительных изменениях в миокарде. При слишком низкой частоте желудочковых сокращений велика вероятность развития ишемической болезни сердца, которая чревата серьезными последствиями.
— Кроме того, ритм может быть предсердным. Часто развивается при ревматизме, пороках сердца, гипертонической болезни, сахарном диабете, ишемической болезни сердца. Нейроциркуляторная дистония может привести к такому ритму. Однако эктопический предсердный ритм бывает и у совершенно здоровых людей. Обладает преходящим характером, но может длиться продолжительное время. Может развиться врожденно.
Интересно, что эктопический ритм бывает не только у взрослых, но и у маленьких детей. Это возможно при имеющихся дополнительных очагах возбуждения, которые функционируют вне зависимости друг от друга. На это оказывают влияние нейроэндокринные факторы и происходящие в миокарде изменения.
Типы нарушений
Такие эпизоды эктопического предсердного ритма у ребенка могут быть:
— Активными, которые характеризуются пароксизмальной тахикардией и экстрасистолией.
— Ускоренными (отличаются мерцательной аритмией).
Кардиальная органическая патология приводит в детском возрасте к желудочковым экстрасистолам. Эту патологию могут диагностировать уже у новорожденного здорового ребенка.
Вирусная инфекция может приводить у детей раннего возраста к приступам пароксизмальной тахикардии. У данного вида тахикардии существует тяжелая форма, которая носит название суправентикулярная.
Врожденные сердечные пороки, передозировка аспирина, кардит провоцируют эту тяжелую форму тахикардии предсердного ритма.
Приступ может случиться, когда ребенок только проснулся или резко изменил положение своего тела. Суправентикулярная форма пароксизмальной тахикардии очень опасна.
Какие признаки отличают эктопический предсердный ритм?
Как уже было сказано, основное заболевание приводит к несинусовым ритмам. Какими-либо специфическими симптомами оно не характеризуется. Основные недуги и причины ритма определяют признаки.
Ниже будут приведены симптомы, на которые стоит обратить пристальное внимание, после чего незамедлительно обратиться к врачу:
— приступ пароксизмальной тахикардии начинается внезапно и так же внезапно заканчивается;
— отсутствуют предвестники приступа;
— отсутствует одышка или сердечная боль в начале приступа;
— возникновение чувства сильной тревоги и страха;
— появление двигательного беспокойства, такого, что человек ищет положение тела, способствующее прекращению приступа;
— у человека начинают дрожать руки, темнеет в глазах, кружится голова;
— появление усиленного потоотделения;
— наличие тошноты и вздутия живота;
— возможно появление позывов на мочеиспускание и опорожнение кишечника: человек может мочиться каждые 10-15 минут с начала тахикардии, при этом моча выделяется светлого цвета, почти прозрачная, позывы на дефекацию случаются реже.
Пароксизмальная тахикардия может начаться, когда человек спит. Затем его сердце начинает усиленно биться потому, что ему приснился, например, какой-то сон. По окончании приступа сердце начинает работать спокойно, при этом человек больше не ощущает одышки.
После замирания сердца наблюдается толчок, затем ритм становится нормальным синусовым. Иногда во время толчка бывает боль. В некоторых случаях замедление сердечного ритма происходит постепенно.
Другие симптомы
При несинусовом ритме имеются определенные признаки. В зависимости от того, чем возможный эктопический предсердный ритм сопровождается, они могут быть различными:
— Так, например, при экстрасистолах может сердце работать с перебоями, человек чувствует, будто его сердце останавливается, ощущает жар в области горла и сердца. Но этих симптомов может и не быть. Излишняя масса тела и гиперстеническая конституция часто приводят к ваготопическим экстрасистолам.
— У ребенка приступ пароксизмальной тахикардии приводит к обморочному состоянию, потемнению в глазах, головокружению, чувству напряжения и тревоги, бледности, цианозу, одышке, болям в области живота. Этим отличается эктопический предсердный ритм у детей.
Методы диагностики эктопического ритма
Если у человека наблюдаются вышеперечисленные признаки, ему необходимо срочно обратиться к терапевту или кардиологу. Специалист назначит ЭКГ, которая покажет определенные изменения в работе сердца или эктопический предсердный ритм.
Зубец R меняет свою конфигурацию при предсердном ритме. Он не имеет четких диагностических признаков. Интервал PQ не изменяется при левопредсердном ритме. Из-за обычного возбуждения по желудочкам не меняется комплекс QRST. Будет положительным PaVR и отрицательным P в третьем и втором отведениях aVF при расположении водителя ритма в левом и правом предсердии, а именно в их нижних отделах. Точная локализация эктопического ритма не определена в случаях нижнепредсердного ритма.
При правосердном ритме будет расположение источника автоматизма (P-клеток) в правом предсердии. Так проявляется эктопический предсердный ритм у подростков.
Детям также требуется проведение тщательной диагностики. При предсердных экстрасистолах изменяется зубец P. Укорачивается интервал PQ, наблюдается неполная компенсаторная пауза и узкий желудочковый комплекс.
А может быть ускоренный эктопический предсердный ритм.
У экстрасистол может быть атриовентикулярный характер, на ЭКГ это отражается отсутствием зубца P перед желудочковым комплексом. При правожелудочковой экстрасистоле зубец P стандартно отводится вверх (и вниз при левожелудочковой экстрасистоле).
Наличие эмбриокардии характерно для пароксизмальной тахикардии. При этом невозможно подсчитать пульс. Присутствует снижение артериального давления. Наличие ригидного ритма и желудочковых аберрантных комплексов. Если ЭКГ проводится вне приступа или при суправентикулярной тахикардии, то может наблюдать отдельная экстрасистола, а в момент самого приступа фиксируется групповая экстрасистолия с укороченным QRS комплексом.
Кроме обычного ЭКГ-исследования, применяется суточное мониторирование ЭКГ по Холтеру и чрезпищеводное электрофизиологическое исследование. Все это способно выявить эктопический предсердный ритм.
Лечение
Если у человека выявлен несинусовый ритм, то лечение подбирается в зависимости от основного заболевания. Для того чтобы терапия оказалась эффективной, необходимо тщательно разобраться в причине сбоя в работе сердца. Если он вызван вегето-сосудистыми расстройствами, то потребуется назначение седативных средств. Если усилен вагус, то поможет белладонна и «Атропин!. Тахикардия требует применения бета-адреноблокаторов («Кордарон», «Анаприлин», «Изоптин», «Обзидан»).
При экстрасистолах
При экстрасистолах, у которых органическое происхождение, назначается курс «Панангина» или хлорида калия. Медикаменты против аритмии в некоторых случаях также могут дать положительный эффект («Новокаинамид», «Аймалин»). При инфаркте миокарда и одновременной экстрасистолии применяют «Панангин» и «Лидокаин». Человек получает данные лекарства при помощи капельницы.
При интоксикации сердечными гликозидами
При интоксикации наперстянкой возникают политопные экстрасистолы, которые приводят к фибрилляции желудочков. Требуется незамедлительная отмена препарата и лечение «Индералом», «Калием», «Лидокаином». «Унитиол» и диуретические средства помогут вывести интоксикацию. Что еще следует делать при диагнозе ритм сердца эктопический предсердный?
Иногда массируют каротидный синус 20 секунд с левой и правой стороны, если имеется наджелудочковая форма. Помогает надавливание на живот и в область глаз. Отсутствие облегчения требует назначения бета-адроноблокаторов. Вводится они с медленной скоростью, при этом нужен контроль пульса и артериального давления. Смешивать «Пропанол» и «Верапамил» внутривенно не рекомендуется.
Что делать, если приступ не купируется?
Если приступ не купируется и продолжается уже некоторое время, состояние больного при этом ухудшается, применяют электроимпульсную терапию. Интоксикация сердечными гликозидами является противопоказанием к такой терапии. При частых и тяжелых приступах применяют электрокардиостимуляцию постоянно.
В качестве осложнений могут выступать обострения сердечных проблем. Своевременное обращение к врачу гарантирует отсутствие эктопического ритма, поскольку основные заболевания будут излечиваться или по крайней мере контролироваться. Поэтому важно не паниковать, если обнаружен предсердный эктопический ритм по ЭКГ. Что это такое, мы рассмотрели.
Особые указания
Чтобы у сердца была четкая и слаженная работа, нужно меньше нервничать и придерживаться здорового образа жизни. Чем чаще человек проводит время на свежем воздухе, занимается умеренным физическим трудом, тем здоровее будет его сердце. В питании необходимо ограничивать жирную пищу, которая способствует образованию холестериновых бляшек. Кушать нужно больше клетчатки, свежих овощей, фруктов, в которых содержатся витамины. Самыми важными для сердца являются кальций, магний, калий.
Молочные продукты богаты кальцием, в бананах и помидорах огромное количество калия, магний присутствует в шпинате, гречке, моркови.
Заключение
Иногда причина отклонений сердечного ритма от нормы кроется в психике человека. В таком случае после посещения терапевта или кардиолога имеет смысл получить консультацию у психотерапевта. Может потребоваться полный курс психотерапии.
К проблемам с сердцем не стоит относиться легкомысленно, но в то же время нельзя допустить развития кардиофобии или боязнь инфаркта и других серьезных патологий.
При нейроциркулярной дистонии имеет смысл принимать продолжительное время седативные препараты, лучше растительного происхождения, поскольку они безопасны и практически не имеют противопоказаний и побочных эффектов. К ним можно отнести настойку валерианы, настойку пустырника, «Новопассит», «Персен».
Вот как опасен эктопический предсердный ритм. Что это такое, надеемся, всем теперь стало понятно.
Предсердный ритм — что это на ЭКГ, 7 причин, лечение
Предсердный ритм – состояние, сопровождающееся ослаблением функционирования синусовых сокращений. Источниками импульсов при этом становятся нижепредсердные ритмы. В норме нормальный водитель сердца – синусовый узел. Его клетки способны генерировать до 90 импульсов за 60 секунд. При нарушениях функционирования синусового узла возникают различные виды нарушений сердечного ритма и проводимости.
Предсердный ритм развивается в том случае, когда посторонние импульсы, возбуждающие сердце, формируются за пределами синусового узла. Наблюдается опережение второстепенных предсердных сокращений, отсутствует параллельное возбуждение, нервные импульсы локально блокируются.
Формируются лишние, внеочередные сокращения, сбивающие основные сердечные импульсы. Выделяют эндокринную и вегетативную природу образования предсердечных импульсов. Подобное состояние часто наблюдают у подростков в период полового созревания или взрослых с гормональными нарушениями.
Что это такое

Передача электрического импульса, которая последовательно возбуждает все отделы сердца начинается с правого предсердия. Проводящая система распространяет импульсы к удаленным желудочковым тканям. Сердце начинает сокращаться, наблюдается удовлетворительный кровяной выброс в артерии. При нарушениях ритма и проводимости развиваются разные болезни сердечно-сосудистой системы. Самые разнообразные факторы могут приводить к тому, что синусовый узел теряет способность производитель энергию, которая необходима для распространения импульса к самым отдаленным отделам сердца.
Нормой является образование периодического возбуждения в области синусно-предсердного узла с последующим распространением на предсердия и желудочки. При смене процессов, которые влияют на передачу сердечного сокращения образуются замещающие сокращения. При этом импульсы развиваются за пределами естественных, физиологических границ, предназначенных для их формирования.
Классификация

Предсердный ритм классифицируют в зависимости от того, насколько неравномерны интервалы.
| Мерцательная аритмия |
|
| Предсердное трепетание | Пациенты переносят такое состояние легче, чем мерцательную аритмию
|
| Экстрасистолия | При экстрасистолии клиническая картина может быть не выражена четко
|
| Миграция водителей ритмов |
|
Причины
Сердечный ритм развивается при ослаблении ритмичного функционирования, либо полном прекращении деятельности синусового узла.
На развитие полного или частичного угнетения работы может повлиять воздействие:
- воспалительного процесса
- стойкого повышения показателей артериального давления
- ишемии
- кардиосклероза
- гормональных нарушений
- интоксикации угарным газом
- использование определенных групп лекарств
Сердечный ритм может развиваться у профессиональных спортсменов, людей, которые курят и употребляют спиртные напитки, подвержены частым стрессам и значительным физическим нагрузкам.
Миокардит

Миокардит – заболевание сердечно-сосудистой системы, при котором воспалительный процесс поражает мышечную оболочку сердца (миокард). Это большая группа патологических состояний, которые могут быть обусловлены воздействием бактериальных и вирусных инфекций, паразитов, грибов. Тяжелые формы миокардитов возникают на фоне скарлатины, дифтерии, сепсиса. Заболевание часто сопровождается перекардитами и эндокардитами, может протекает в острой и хронической форме.
- Предсердный ритм – одно из наиболее частых проявлений миокардита. Беспокоит пациентов наряду с хроническую усталостью, сильной слабостью, повышенной утомляемостью
- дополнительно возникает ноющая, приступообразная боль в сердце, нарушается сердечный ритм, повышается потоотделение
- при миокардите размер сердца увеличивается, возникает суставная боль, снижается артериальное давление
- кожные покровы пациента бледнеют, пульс учащается
- если при миокардите с предсердным ритмом возникает сердечная недостаточность шейные вены могут набухнуть
При своевременной диагностике и лечении прогнозы для пациентов с миокардитом и предсердным ритмом преимущественно благоприятные.
Кардиомиопатия

Кардиомиопатия – собирательный термин для болезней миокарда неясного происхождения. Патологический процесс может развиваться под воздействием склеротических и дистрофических нарушений в клетках сердца. Кардиомиопатия сопровождается нарушением функционирования сердечных желудочков. На развитие болезни могут оказывать влияние нарушения функционирования сердечно-сосудистой системы и иммунитета, гормональные сбои, вирусные инфекции, наследственная предрасположенность.
В зависимости от вида патологии, кардиомиопатия сопровождается сердечным ритмом, кардиалгией, головокружением, слабостью, обмороками, учащенным сердцебиением, бледностью кожных покровов, одышкой, сердечной недостаточностью. Печень может увеличиваться в размерах, возникает асцит, отеки, сердечную боль не удается купировать препаратами на основе нитроглицерина.
Прогноз для пациентов с кардиомиопатией не всегда благоприятен. Стремительное развитие сердечной недостаточности чревато аритмическими и тромбоэмболическими осложнениями, летальным исходом. Плановая терапия может стабилизировать состояние пациента на неопределенный промежуток времени.
Ревматизм
При ревматизме наблюдается воспалительное поражение соединительных тканей и сердца. При ревматической лихорадке повышается температура тела, развивается артралгия, полиартрит, поражаются клапаны сердца. Для болезни характерно хронической течение с периодическими обострениями в осеннее и весеннее время года. В группу риска попадают дети и подростки, представительницы женского пола.
Ревматический кардит развивается спустя 7-20 дней с момента развития ревматизма и сопровождается предсердным ритмом, болью в сердце, перебоями, одышкой, астеническим синдромом, кашлем, сердцебиением, недостаточностью кровообращения, отеком легких, сердечной астмой. Поражение сердечно-сосудистой системы при ревматизме наблюдается более, чем в 80% случаев. Болезнь сопровождается воспалением сердечных оболочек, поражением эндокарда, миокарда, перикарда, миокарда.
Сердечные пороки

К развитию предсердного ритма могут привести врожденные и приобретенные пороки сердца. При подобной патологии наблюдаются нарушения функционирования или структуры органов, что приводит к сбою кровообращения и электрической проводимости. Причинами врожденного типа нарушений становятся хромосомные нарушения, факторы внешней среды, генная мутация, мультифакторная предрасположенность. Приобретенные пороки могут быть инфекционными, атеросклеротическими, локальными или изолированными.
Синдром слабости синусового узла
При синдроме слабости синусового узла наблюдаются нарушения ритма, обусловленные дисфункцией синусно-предсердных узлов. Болезнь сопровождается нарушением образования и проведения импульсов из синусовых узлов в область предсердий. Присутствует риск, что сердце внезапно прекратит функционировать. Причинами нарушения могут стать болезни сердечно-сосудистой системы, идиопатические дегенеративные и инфильтративные болезни, гипотиреоз, дистрофия костно-мышечного аппарата.
Синдром слабости синусового узла сопровождается не только предсердным ритмом, но и выраженными нарушениями ритма, головной болью, головокружением, отеком легких, кардиальной астмой, коронарной недостаточностью, бледностью кожных покровов, резким снижением показателей артериального давления. Клиническая картина многообразна и зависит от наличия сопутствующих нарушений, индивидуальных особенностей организма пациента.
Ишемическая болезнь сердца

При ишемической болезни сердца наблюдается выраженная дисфункция синусовых узлов. Нарушается нормальное поступление кислорода, клетки не могут работать в естественном физиологическом режиме. Причинами ИБС могут быть вредные привычки, наследственная предрасположенность, гипертоническая болезнь, ожирение, сахарный диабет. Согласно результатам кардиографии, предсердный ритм наблюдается у большинства пациентов с ишемической болезнью сердца. Также возникают жалобы на головную боль, одышку, боль в области грудины, хроническую утомляемость.
Вегетососудистая дистония
Вегетососудистая дистония является обширным комплексом расстройств, при которых нарушен сосудистый тонус. Пациент жалуется на предсердный ритм, постоянное сердцебиение, повышенное потоотделение, изменение цвета кожных покровов, предобморочное состояние. Наблюдается формирование эктопического ритма, нарушается частота сердечных сокращений. Подобное состояние может стать причиной систематических колебаний артериального давления и значительно ухудшает качество жизни пациентов.
Симптомы

В одних случаях предсердный ритм может не проявляться на протяжении длительного времени, в других – наблюдаются выраженные признаки нарушения.
Основные симптомы, которые не стоит оставлять без внимания:
- одышка даже после незначительных физических нагрузок
- жгучая боль в области за грудиной
- отек ног
- головокружение
- дурнота
- окрашивание кожные покровов в синеватый оттенок
- мышечная слабость
- резкая утомляемость
- перебои в работе сердца
- ощущение толков в грудной клетке
- замирания сердца, сопровождающиеся чувством страха, паники
- предобморочное состояние
- колебания частоты сердечных сокращений
- остановка сердца на несколько секунд с последующими толчками в груди
При пароксизмальной тахикардии наблюдаются яркие признаки в виде внезапного ускорения сердцебиения, ЧСС может превышать 145 ударов/мин. Из-за недостаточного поступления кислорода к сердцу, пациент жалуется на нехватку воздуха и загрудинную боль. При этом пульс может оставаться в пределах нормы.
Как отличить от синусового
Предсердные ритмы возникают при угнетении функционирования синусовых узлов. Отличаются медленной, замещающей природой. Наблюдается уменьшение сокращения сердца, ускорение активности сердца, развитие патологической активности в предсердиях. Часто сердечного сокращения превышает сердечную норму, формируется левопредсердное или правопредсердное сокращение.
Чтобы отличить предсердный ритм от синусового требуется проведение электрокардиографии. Врач исследует характер изменения сокращений обращает внимание на частоту сердечных сокращений, продолжительность интервалов, насколько правильно сокращаются желудочки, образованы ли деформированные, отрицательные зубцы.
При предсердном ритме трепетание предсердий может ускориться до 400 ударов в минуту, при синусовом – сохраняется в равномерном состоянии. На картине ЭКГ в первом случае будут наблюдаться зубчики, похожие на пилу, во втором – просматривается практически плоская, неравномерная линия.
Особенности у детей

У детей наблюдаются врожденные и приобретенные формы сердечных ритмов. Основные причины: вегетососудистая дистония, гормональная перестройка, дисфункция щитовидной железы. Правопредсердные и нижепредсердные ритмы возникают в результате недоношенности, патологических родов, гипоксических явлений.
У маленьких детей наблюдается незрелость нейрогуморальной сердечной деятельности. По мере того, как ребенок развивается и взрослеет, показатели сердечного ритма нормализуются самостоятельно. Если в процессе обследования у ребенка не обнаружены сердечно-сосудистые нарушения или дисфункция ЦНС, то диагностируют переходящий вид предсердного ритма. Ребенок должен находиться под постоянным наблюдением врача до подросткового возраста.
Если же выявлена пароксизмальная тахикардия, мерцательная аритмия, то назначают комплексное обследование. Подобные серьезные отклонения могут возникать в результате врожденных кардиомиопатий, пороков сердца, вирусных миокардитов.
Возможные осложнения
Вероятность развития осложнений зависит от первопричинного фактора, вызывающего предмердный ритм. Продолжительное течение болезни и отсутствие качественной, своевременной помощи чревато серьезными осложнениями: кардиосклерозом, склеротическими поражениями сердечных мышц, сердечной недостаточностью, аритмией. В тяжелых случаях возможен летальный исход.
К какому врачу обратиться

При нарушения сердечного ритма и подозрении на предсердный ритм рекомендовано обратиться к врачу-кардиологу.
Диагностика
Золотым стандартом диагностики предсердного ритма является электрокардиограмма. На развитие нарушения указывают деформации зубцов Р. Амплитуда нарушена, зубцы укорочены. При пароксизмальной тахикардии наблюдается регулярный ритм и высокая частота сокращений, определить зубцы Р не всегда представляется возможным.
Дополнительно рекомендовано дообследование с задействованием:
- ультразвукового исследования сердца
- суточного мониторинга электрокардиограммы
- при ишемии миокарда назначают коронарографию
- пациентам с другими видами аритмии показано проведение чреспищеводного электрофизиологического исследования
Выделяют большое число нарушений, которые могут нарушать функционирования и автоматизм синусового узла. Врач должен адекватно оценить степень нарушения, провести дифференциальную диагностику с синусовой аритмией, предсердным узлом, миграцией водителя ритма по предсердиям, политопной предсердной экстрасистолией.
Лечение

Если предсердный ритм не сопровождается неприятными симптомами, вегетососудистой дистонией, дисфункцией сердечно-сосудистой системы и гормональными нарушениями, специфическую терапию не проводят.
В остальных случаях схему лечения подбирают с учетом проявляющихся симптомов:
- брадикардия требует использования препаратов, в состав которых входит атропин, а также растительных адаптогенов: женьшень, родиола розовая, лимонник китайский, элеутерококк. Если часто сердечных сокращений снижается до 45-55 ударов в минуту показано хирургическое вмешательство с имплантацией искусственных водителей ритма;
- умеренную экстрасистолию устраняют седативными лекарствами, адаптогенами;
- при вегетососудистой дистонии показан прием успокоительных препаратов, в состав которых входит пустырник, валериана, а также Новопассита. Фитоседа;
- при мерцаниях и трепетаниях предсердия требуется неотложная медицинская помощь. Пациенту вводят Панангин, Никотинамид, назначают лекарства из группы бета-блокаторов и атиаритмических средств;
- с целью профилактики инсульта, инфаркта и других осложнений рекомендовано использование Панангина, Кардиомагнила.
Основа терапии – воздействие на первопричинные болезни, вызывающие предсердный ритм. Если не удается купировать приступ при помощи лекарственных препаратов, рекомендована электроимпульсная терапия. Противопоказанием к такой процедуре является отравление лекарствами из группы сердечных гликозидов. При тяжелом состоянии пациента рекомендована регулярная электрокардиостимуляция. При неэффективности консервативных методов лечения показано хирургическое вмешательство с установкой искусственных водителей ритма.
Прогноз
Прогноз зависит от течения и степени тяжести заболевания, провоцирующего предсердный ритм. В том случае, если сопутствующие нарушения функционирования сердечно-сосудистой системы обнаружены не были, прогнозы благоприятны. Чем раньше пациент обращается за оказанием квалифицированной помощи, тем благоприятнее исход.
Профилактика

Для профилактики предсердного ритма важно качественно и своевременно лечить нарушения функционирования сердечно-сосудистой и гормональной системы. При первых признаках нарушений обращаться за мощью к опытным, квалифицированным специалистам. Рекомендовано качественное, сбалансированное питание, соблюдение режима труда и отдыха, умеренная физическая активность, отказ от вредных привычек.
Для профилактики образования артеросклеротических бляшек из рациона убирают чрезмерно жирную, жаренную пищу, вводят достаточное количество клетчатки, зелени, ягод, свежих фруктов и овощей, цельнозерновых, злаковых культур, семян, орехов.
Своевременная диагностика и адекватная терапия – лучшая профилактика серьезных осложнений, включая внезапный летальный исход. В некоторых случаях требуется пожизненный прием медикаментов и регулярное наблюдение у врача-кардиолога. Это позволяет увеличить продолжительность жизни и улучшить ее качество. Если причина предсердного ритма не зависит от воздействия физиологических особенностей организма, может потребоваться консультация психотерапевта.
Видео: Расшифровка кардиограммы — норма и патологии
Нижнепредсердный ритм на экг — что это значит? Причины и лечение.
Частые сердечные патологии – это аритмии, сбои правильного ритма сокращений сердечной мышцы. Их объединяет нарушение проводимости импульса.
Разновидность аритмий – нижнепредсердный ритм, врожденный или приобретенный.
Понятие
Нижнепредсердный ритм это патология сократительной функции сердечной мышцы, вызванная нарушением работы синусового узла. Когда он перестает играть роль, развиваются эктопические очаги, то есть такие отделы миокарда, которые функционируют как дополнительные участки возбуждения.
При этом внешние проявления могут отсутствовать, а ЭКГ показывает состояние сердца в виде небольших негативных зубцов.
Лечение заболевания направлено на нормализацию сердечных сокращений и избавление от недуга, на фоне которого развилась патология. Если ЧСС находится в пределах нормы, то медикаментозные препараты не назначаются.

Причины возникновения
Первопричинами, по которым может появиться нижнепредсердный эктопический ритм, оказываются следующие состояния и заболевания:
- ИБС, кардиомиопатии, миокардит, миокардиодистрофия, клапанные пороки, патологии формирования частей сердца, влияние оперативных вмешательств, амилоидоз, артериальная гипертензия, опухолевые процессы.
- ВСД в разных проявлениях.
- Нарушения работы щитовидной железы.
- Сахарный диабет.
- Нарушения электролитического баланса – чрезмерное количество кальция и/или калия.
- Использование препаратов: сердечных гликозидов (Дигоксин), бета-блокаторов, Кордарона, а также некоторых других лекарственных средств, например, мочегонных или симпатомиметиков.
- Курение.
- Частое и обильное употребление алкоголя.
У новорожденных иногда отмечаются нарушения ритма, которые обусловлены слабостью мышечных волокон. При этом импульс может возникать произвольно, а нормальный ритм чередуется с предсердным. Обычно такие состояния проходят с возрастом, но могут нести серьезную угрозу, если сочетаются с другими нарушениями, например, с пороком сердца.
Как классифицируют
Принята следующая классификация:
- Эктопический ритм, проявляющийся, как замещающий. Отличается намного меньшей частотой, чем нормальный синусовый.
- Преходящий ритм, характеризующийся полной или неполной блокадой правой половины сердца. Его название подчеркивает, что нарушение проявляет себя непостоянно.
- Ускоренный нижнепредсердный ритм это последствие возрастных изменений в миокарде либо результат воспалительного процесса. Особенно часто встречается при ваготонии или блуждающем нерве – одной из форм ВСД.
Хотя нарушения ритма считаются больше возрастными заболеваниями, они могут быть врожденными и обнаруживаться у младенцев.

Симптомы
Характерных признаков, по которым можно четко сказать, что у больного именно нарушения нижнепредсердного ритма, не существует. Но состояние человека может быть нестабильным, он часто жалуется на перебои сердцебиения с замираниями и укоренным пульсом, а также на следующие нарушения:
- тахикардия;
- озноб, чередующийся с приливами жара;
- частое сердцебиение;
- повышенный уровень тревожности;
- дрожащие руки;
- бледная кожа.
Может отмечаться потливость, головокружение, резкое снижение артериального давления. При появлении заболевания на фоне ИБС, последствий операции или воспалительного процесса, симптомы могут полностью отвечать признакам основного заболевания.
Сходные проявления наблюдаются при развивающемся инфаркте миокарда, поэтому нужно твердо знать алгоритм оказания неотложной помощи при остром коронарном синдроме:
- Догоспитальные меры, пока едет скорая.
- Транспортировка в клинику.
- Начало обследования и лечения.
Важно обеспечить как можно более быструю доставку больного в медицинское учреждение, так как это может спасти ему жизнь.
Диагностика
 Основным способом выявления нарушения является ЭКГ. Но в состоянии покоя нижнепредсердный эктопический ритм на ЭКГ не всегда удается зарегистрировать, поэтому может потребоваться снятие показаний под нагрузкой или же проведение суточного холтеровского мониторинга.
Основным способом выявления нарушения является ЭКГ. Но в состоянии покоя нижнепредсердный эктопический ритм на ЭКГ не всегда удается зарегистрировать, поэтому может потребоваться снятие показаний под нагрузкой или же проведение суточного холтеровского мониторинга.
Назначается биохимия и общий анализ крови, а также проба на гормоны щитовидной железы, если есть подозрение на нарушения.
Методы лечения
При выявлении нарушений сердечных ритмов возможны следующие способы лечения:
- Терапевтические, которые включают в себя массаж грудного отдела позвоночника, рефлексотерапию, дыхательную гимнастику, ЛФК, циркулярный душ, ванны с отварами целебных трав, электрофорез с такими веществами, как магний и кофеин. Применяются эти методы при отсутствии заболеваний миокарда.
- Медикаментозные способы включают в себя назначение больному препаратов, воздействующих на устранение причины возникновения нижнепредсердного ритма. При тахикардии выписываются бета-блокаторы, при высокой частоте пульса – холинолитики, для стабилизации обмена веществ в миокарде и усилении поставки к нему кислорода – препараты, поддерживающие сердечную мышцу (Панангин, Предуктал, Милдронат и так далее). Врач может назначить прием седативных средств – Валокордина, Новопассита и других, а при наличии ВСД, особенно с замедленным пульсом (брадикардией) – тонизирующих препаратов на растительной основе, например, настойки элеутерококка, женьшеня, Пантокрина.
- Хирургические методики, в которые входит подключение кардиостимулятора или радиочастотная абляция, при наличии нижнепредсердного ритма используются в особых случаях.
При лечении нарушений важно правильно диагностировать и корректировать основное заболевание, приведшее к аритмии, например, тиреотоксикоз или вегето-сосудистую дистонию.
Осложнения и прогноз
Считается, что при наличии такого нарушения прогноз для пациентов благоприятный, но они должны находиться под наблюдением врача. Это вызвано тем, что при сильном стрессе, физической или эмоциональной перегрузке, присоединении сопутствующего заболевания патология может стать отягощенной и принести немало бед здоровью.
Такие пациенты должны соблюдать следующие правила:
- Ежедневно контролировать пульс и уровень артериального давления.
- Минимум раз в 3 месяца проходить ЭКГ.
- Не менее 1 раза в полгода выполнять УЗИ сердца и сдавать кровь на коагулограмму.
В ряде случаев, если нарушение ритма не будет замечено вовремя, оно может привести к следующим осложнениями:
- Замедление сердечного кровотока с образованием тромбов. Их передвижение по кровеносной системе угрожает инсультом или эмболиями сосудов легких, кишечника, ног.
- Невылеченная аритмия, в том числе и нижнепредсердный пульс, грозит развитием хронической сердечной недостаточности.
Больному нужно вести здоровый образ жизни, следить за правильным питанием и умеренными физическими нагрузками, не переутомляться, но и не быть пассивным.
Нижнепредсердный ритм у ребенка
Причины, по которым развивается патология у детей, немного отличаются от приводящих к болезни у взрослых.
 Такое отклонение обнаруживается у значительного количества новорожденных, но чаще всего проходит в первые месяцы жизни самостоятельно. Оно обусловлено слабостью мышечных волокон сердца малыша. По мере развития организма они укрепляются, и нарушения исчезают. В этом случае нормой нижнепредсердного ритма на ЭКГ можно считать показатели, не сочетающиеся с иными поражениями органа.
Такое отклонение обнаруживается у значительного количества новорожденных, но чаще всего проходит в первые месяцы жизни самостоятельно. Оно обусловлено слабостью мышечных волокон сердца малыша. По мере развития организма они укрепляются, и нарушения исчезают. В этом случае нормой нижнепредсердного ритма на ЭКГ можно считать показатели, не сочетающиеся с иными поражениями органа.
В ряде случаев аномальный ритм сопровождается другими сердечными патологиями, например, врожденными пороками сердца. Спровоцировать его развитие могут вирусные заболевания, перенесенные матерью во время беременности, серьезные интоксикации, если она злоупотребляла спиртным, таблетками или курила при вынашивании плода.
У детей старшего возраста нарушение может вызвать вирусная инфекция, приведшая к развитию кардитов, а также чрезмерная доза некоторых лекарственных препаратов. Такие дети обычно быстро набирают лишний вес и жалуются на неприятные ощущения в животе, голове и горле, плохие сны, нарушения дыхания, слабость, бледность и головокружение.
Профилактика
Для того чтобы ребенок был здоров, будущая мать должна отказаться от вредных привычек и своевременно избавляться от проблем со здоровьем. Взрослому человеку нужно соблюдать такие правила:
- Полный отказ от курения и употребления спиртного.
- Правильное питание с уменьшением содержания соли, жареной, жирной и копченой пищи.
- Активный, подвижный образ жизни.
- Посильные занятия спортом, плавание, прогулки. Полезно завести собаку.
- Прохождение регулярных обследований у кардиолога.
Будьте внимательны к своему сердцу, и оно останется здоровым надолго.
Предсердные эктопические ритмы
Возбуждение сердца исходит не из СУ, а из определенных участков левого или правого предсердия, поэтому при этом нарушении ритма зубец Р деформирован, необычной формы (P), а комплекс QRS не изменен. В.Н. Орлов (1983) выделяет:
1) правопредсердные эктопические ритмы (ППЭР),
2) ритм коронарного синуса (РКС),
3) левопредсердные эктопические ритмы (ЛПЭР).
Электрокардиографические критерии левопредсердного ритма:
1) –Р во II, III, aVF и с V3 пo V6;
2) Р в V1 в виде «щит и меч»;
3) PQ в норме;
4) QRST не изменен.
При расположении водителя ритма в нижних отделах правого или левого предсердий на ЭКГ наблюдается одинаковая картина, т. е. –Р во II, III, aVF и +Р в aVR. В таких случаях можно говорить о нижнепредсердном ритме (рис. 74).
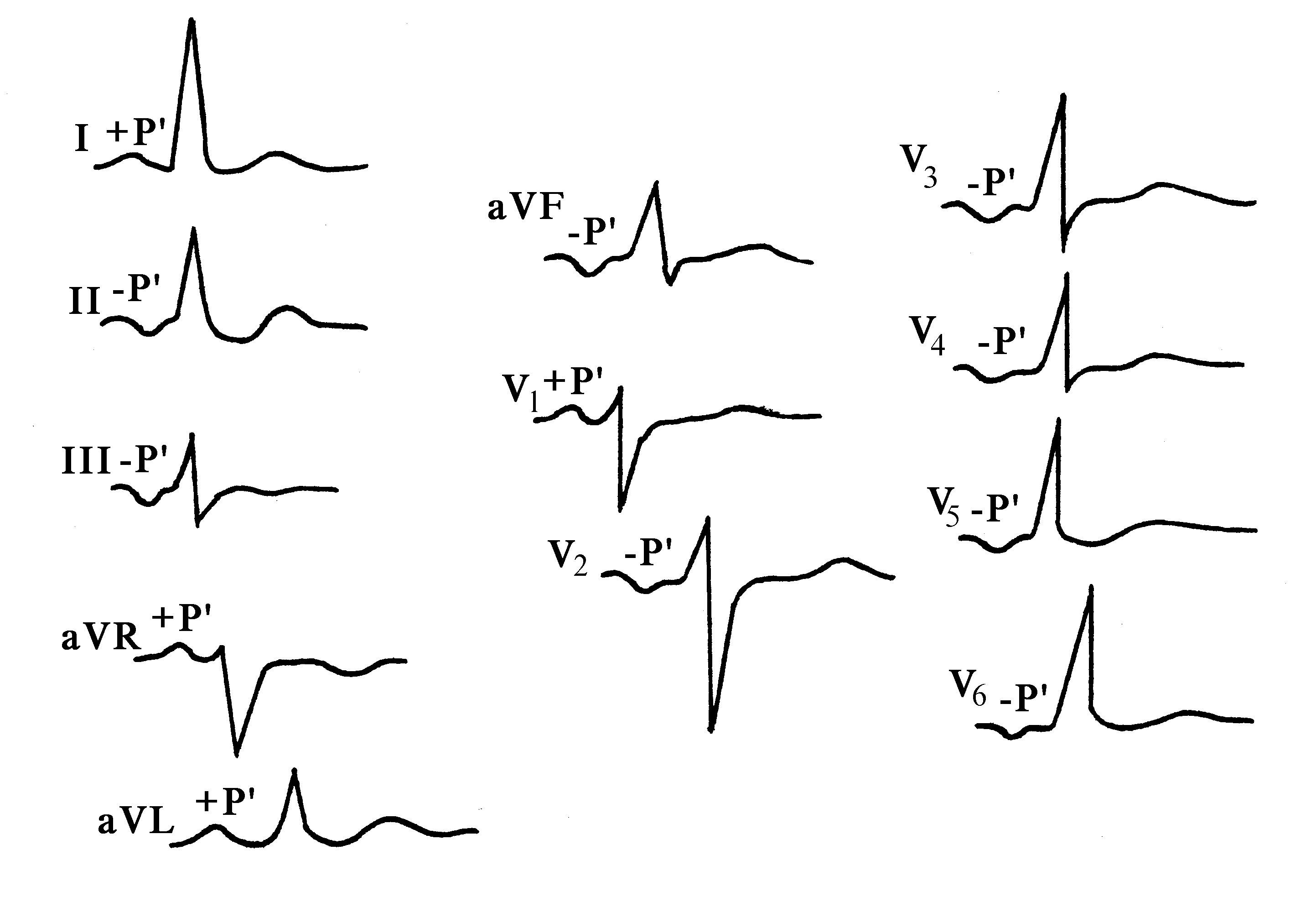
Рис. 74. Нижнепредсердный ритм.
Эктопический ав-ритм
Возбуждение сердца исходит из АВ-соединения. Выделяют «верхний», «средний» и «нижний» атриовентрикулярный или узловой ритмы. «Верхний» узловой ритм фактически не отличим от нижнепредсердного ритма. Поэтому целесообразно говорить только о двух вариантах узлового ритма. При I варианте импульсы исходят из средних отделов АВ-соединения. Вследствие этого импульс к предсердиям идет ретроградно, и они возбуждаются одновременно с желудочками (рис. 75). При II варианте импульсы идут из нижних отделов АВ-соединения, при этом предсердия возбуждаются ретроградно и позднее желудочков (рис. 76).
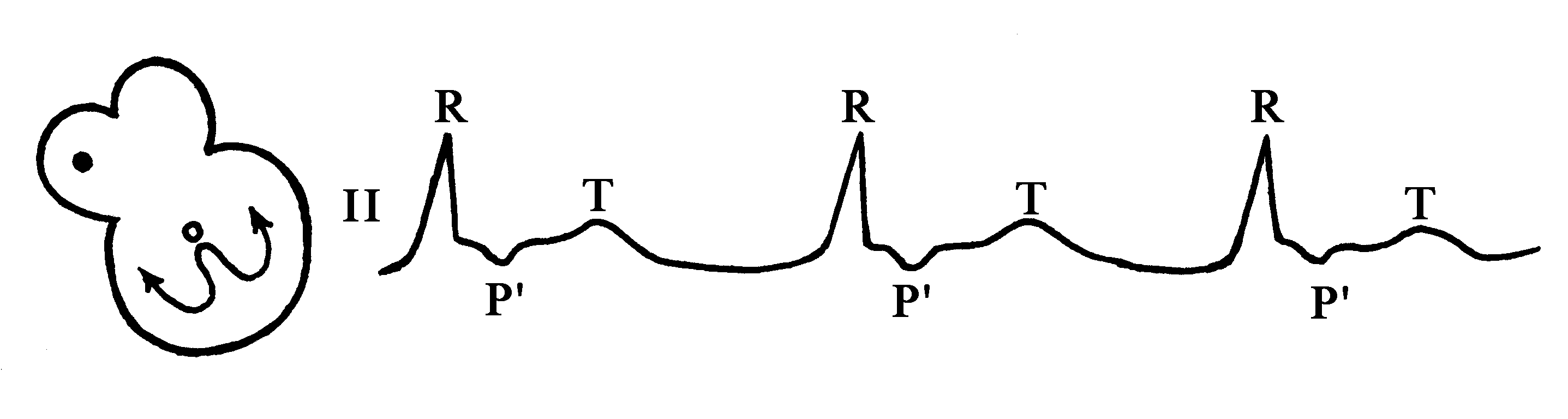
Рис. 76. Нижнеузловой ритм: ЧСС = 46 в 1 мин, при V = 25 мм/с RR = RR, Р(–) следует после QRS.
Электрокардиографические критерии АВ-ритма (рис. 75, 76):
1) ЧСС 40–60 в мин, расстояние между R–R равны;
2) QRST не изменен;
3) Р отсутствует при I варианте и –Р следует после QRS при II варианте;
4) RP равен 0,1–0,2 с при II варианте.
Эктопический желудочковый (идиовентрикулярный) ритм
При этом ритме возбуждение и сокращение желудочков осуществляется из центра, находящегося в самих желудочках. Чаще всего этот центр локализуется в межжелудочковой перегородке, в одной из ножек пучка Гиса или ветвях, реже в волокнах Пуркинье.
Электрокардиографические критерии желудочкового ритма (рис. 77):
1) уширенные и резко деформированные (блокадные) QRS. При этом длительность этого комплекса больше 0,12 с;
2) ЧСС 30–40 в 1 мин, при терминальном ритме меньше 30 в 1 мин;
3) R–R равны, но могут быть и разными при наличии нескольких эктопических очагов возбуждения;
4) почти всегда предсердный ритм не зависит от желудочкового ритма, т. е. налицо полная атриовентрикулярная диссоциация. Предсердный ритм может быть синусовым, эктопическим, мерцание или трепетание предсердий, асистолия предсердий; крайне редко встречается ретроградное возбуждение предсердий.

Рис. 77. Идиовентрикулярный ритм: ЧСС = 36 в 1 мин, при V = 25 мм/с QRS — широкий; Р — отсутствует.
Выскальзывающие (выскакивающие, замещающие) комплексы или сокращения
Так же, как и медленные ритмы, они могут быть предсердные, из АВ-соединения (наиболее часто) и желудочковые. Это нарушение ритма является компенсаторным и возникает на фоне редкого ритма, периодов асистолии, поэтому называется еще пассивным.
Электрокардиографические критерии выскальзывающих комплексов (рис. 78):
1) интервал R–R перед выскакивающим сокращением всегда длительнее обычного;
2) интервал R–R после выскакивающего сокращения имеет обычную длительность или короче.
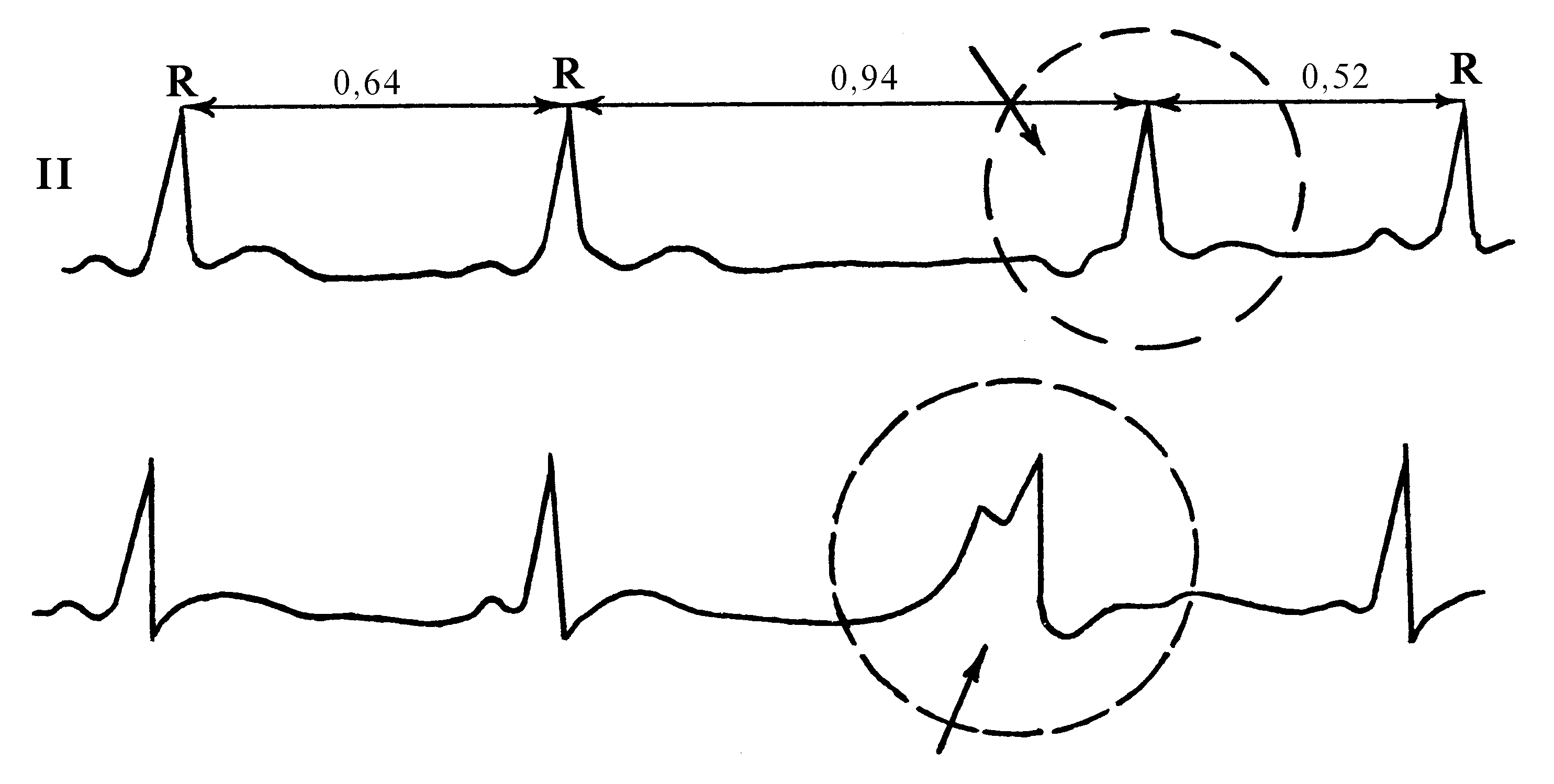
Рис. 78. Выскальзывающие комплексы.
Что такое эктопический предсердный ритм. Эктопическая активность сердца — причины возникновения
Сердечные сокращения, которые возникают автоматически по причине других сокращений в миокарде или в проводящей системе, называют эктопический предсердный ритм. Что это такое, разберемся в данной статье.
Описание патологии
Когда синусовый узел ослаблен или прекращает свою работу, а это бывает или на постоянной основе или время от времени, то возникают эктопические ритмы (или их еще называют замещающими).
Их частота меньше, чем у синусового ритма. Эктопический предсердный ритм можно считать несинусовым. Чем дальше расположен его источник, тем частота его импульсов будет реже. В чем причина изменений в работе сердца?
Основные причины, по которым изменяется ритм
Изменения, происходящие в области синусового узла и других проводящих отделах, приводят к возникновению несинусового ритма. Эти отклонения от нормального ритма могут быть:
Склеротическими;
Ишемическими;
Воспалительными.
Классификация несинусовых ритмов
Классификация несинусовых ритмов может быть различной. Ниже приводятся наиболее часто встречающиеся формы.
Несинусовый ритм может быть наджелудочковым ритмом эктопического характера. Происходит это по причине передозировки сердечных гликозидов, а также вегетососудистой дистонии. Автоматизм эктопического очага повышается, в результате появляется данная форма несинусового ритма. Здесь наблюдается высокая частота сердечных сокращений, в отличие от ускоренного и замещающего эктопических ритмов.
Несинусовый ритм также может быть желудочковым. Это говорит о значительных изменениях в миокарде. При слишком низкой частоте желудочковых сокращений велика вероятность развития ишемической болезни сердца, которая чревата серьезными последствиями.
Кроме того, ритм может быть предсердным. Часто развивается при ревматизме, пороках болезни, сахарном диабете, Нейроциркуляторная дистония может привести к такому ритму. Однако эктопический предсердный ритм бывает и у совершенно здоровых людей. Обладает преходящим характером, но может длиться продолжительное время. Может развиться врожденно.
Интересно, что эктопический ритм бывает не только у взрослых, но и у маленьких детей. Это возможно при имеющихся дополнительных очагах возбуждения, которые функционируют вне зависимости друг от друга. На это оказывают влияние нейроэндокринные факторы и происходящие в миокарде изменения.
Типы нарушений

Такие эпизоды эктопического предсердного ритма у ребенка могут быть:
Активными, которые характеризуются пароксизмальной тахикардией и экстрасистолией.
Ускоренными (отличаются мерцательной аритмией).
Кардиальная органическая патология приводит в детском возрасте к желудочковым экстрасистолам. Эту патологию могут диагностировать уже у новорожденного здорового ребенка.
Вирусная инфекция может приводить у детей раннего возраста к приступам пароксизмальной тахикардии. У данного вида тахикардии существует тяжелая форма, которая носит название суправентикулярная.
Врожденные сердечные пороки, передозировка аспирина, кардит провоцируют эту тяжелую форму ритма.
Приступ может случиться, когда ребенок только проснулся или резко изменил положение своего тела. Суправентикулярная форма очень опасна.
Какие признаки отличают эктопический предсердный ритм?
Как уже было сказано, основное заболевание приводит к несинусовым ритмам. Какими-либо специфическими симптомами оно не характеризуется. Основные недуги и причины ритма определяют признаки.
Ниже будут приведены симптомы, на которые стоит обратить пристальное внимание, после чего незамедлительно обратиться к врачу:
Приступ пароксизмальной тахикардии начинается внезапно и так же внезапно заканчивается;
Отсутствуют предвестники приступа;
Отсутствует одышка или сердечная боль в начале приступа;
Возникновение чувства сильной тревоги и страха;
Появление двигательного беспокойства, такого, что человек ищет положение тела, способствующее прекращению приступа;
У человека начинают дрожать руки, темнеет в глазах, кружится голова;
Появление усиленного потоотделения;
Наличие тошноты и вздутия живота;
Возможно появление позывов на мочеиспускание и опорожнение кишечника: человек может мочиться каждые 10-15 минут с начала тахикардии, при этом моча выделяется светлого цвета, почти прозрачная, позывы на дефекацию случаются реже.
Пароксизмальная тахикардия может начаться, когда человек спит. Затем его сердце начинает усиленно биться потому, что ему приснился, например, какой-то сон. По окончании приступа сердце начинает работать спокойно, при этом человек больше не ощущает одышки.
После наблюдается толчок, затем ритм становится нормальным синусовым. Иногда во время толчка бывает боль. В некоторых случаях замедление сердечного ритма происходит постепенно.
Другие симптомы
При несинусовом ритме имеются определенные признаки. В зависимости от того, чем возможный эктопический предсердный ритм сопровождается, они могут быть различными:
Так, например, при экстрасистолах может сердце работать с перебоями, человек чувствует, будто его сердце останавливается, ощущает жар в области горла и сердца. Но этих симптомов может и не быть. Излишняя масса тела и гиперстеническая конституция часто приводят к ваготопическим экстрасистолам.
У ребенка приводит к обморочному состоянию, потемнению в глазах, головокружению, чувству напряжения и тревоги, бледности, цианозу, одышке, болям в области живота. Этим отличается эктопический предсердный ритм у детей.
Методы диагностики эктопического ритма
Если у человека наблюдаются вышеперечисленные признаки, ему необходимо срочно обратиться к терапевту или кардиологу. Специалист назначит ЭКГ, которая покажет определенные изменения в работе сердца или эктопический предсердный ритм.
Зубец R меняет свою конфигурацию при предсердном ритме. Он не имеет четких диагностических признаков. Интервал PQ не изменяется при левопредсердном ритме. Из-за обычного возбуждения по желудочкам не меняется комплекс QRST. Будет положительным PaVR и отрицательным P в третьем и втором отведениях aVF при расположении водителя ритма в левом и правом предсердии, а именно в их нижних отделах. Точная локализация эктопического ритма не определена в случаях нижнепредсердного ритма.
При правосердном ритме будет расположение источника автоматизма (P-клеток) в правом предсердии. Так проявляется эктопический предсердный ритм у подростков.
Детям также требуется проведение тщательной диагностики. При предсердных экстрасистолах изменяется зубец P. Укорачивается интервал PQ, наблюдается неполная компенсаторная пауза и узкий желудочковый комплекс.

А может быть ускоренный эктопический предсердный ритм.
У экстрасистол может быть атриовентикулярный характер, на ЭКГ это отражается отсутствием зубца P перед желудочковым комплексом. При правожелудочковой экстрасистоле зубец P стандартно отводится вверх (и вниз при левожелудочковой экстрасистоле).
Наличие эмбриокардии характерно для пароксизмальной тахикардии. При этом невозможно подсчитать пульс. Присутствует снижение артериального давления. Наличие ригидного ритма и желудочковых аберрантных комплексов. Если ЭКГ проводится вне приступа или при суправентикулярной тахикардии, то может наблюдать отдельная экстрасистола, а в момент самого приступа фиксируется групповая экстрасистолия с укороченным QRS комплексом.
Кроме обычного ЭКГ-исследования, применяется суточное мониторирование ЭКГ по Холтеру и чрезпищеводное Все это способно выявить эктопический предсердный ритм.
Лечение
Если у человека выявлен несинусовый ритм, то лечение подбирается в зависимости от основного заболевания. Для того чтобы терапия оказалась эффективной, необходимо тщательно разобраться в причине сбоя в работе сердца. Если он вызван вегето-сосудистыми расстройствами, то потребуется назначение седативных средств. Если усилен вагус, то поможет белладонна и «Атропин!. Тахикардия требует применения бета-адреноблокаторов («Кордарон», «Анаприлин», «Изоптин», «Обзидан»).
При эк
Нижнепредсердный ритм что это такое — Сердце — Сердце
Этиология предсердного ритма
Предсердный ритм может появиться в любом возрасте. Такое состояние может длиться от нескольких дней до нескольких месяцев. Однако в медицинской практике предсердный ритм все же является временным состоянием.
В некоторых случаях данная патология может носить врожденный характер. Причины такого явления обусловлены нейроэндокринными факторами и изменениями миокарда в утробе. Поэтому у рожденного ребенка в сердце имеются эктопические очаги в предсердиях. Однако такие нарушения встречаются достаточно редко.
Сердечный ритм у детей может отклоняться от нормы по причине заражения вирусом. Состояние больного в этом случае считается тяжелым. Приступы предсердного ритма обостряются при изменении положения тела или в утреннее время.
Частота сердцебиения может изменяться при:
- ревматизме;
- сахарном диабете;
- пороках сердца;
- повышенном сердечном давлении;
- ишемической болезни;
- нейроциркуляторной дистонии.
В некоторых случаях эктопический предсердный ритм диагностируется у абсолютно здоровых людей. Причиной такого состояния выступают внешние раздражители.
Как было отмечено выше, причинами изменения предсердного ритма являются изменения, которые проходят в синусовом узле. Все изменения подразделяются на ишемические, воспалительные и склеротические. Несинусовые ритмы, которые появляются вследствие подобных изменений, проявляются в следующих формах:
- Наджелудочковый эктопический ритм;
- Желудочковый ритм;
- Предсердный ритм.
Ускоренный предсердный ритм образуется, как правило, у людей, которые страдают ревматическими заболеваниями, различными заболеваниями сердца, дистонией, диабетом, ишемической болезнью или гипертонией. В некоторых случаях предсердный ритм может появляться даже у здоровых взрослых и детей, а также иметь врожденную природу.
Клиническая картина
Предсердный ритм имеет прямую связь с определенным заболеванием, которое его вызвало. Это означает, что специфическая симптоматика отсутствует. Клиническая картина напрямую обусловлена патологической картиной в организме пациента. Данное правило распространяется только на непродолжительные приступы нарушения ритма. При длительных же приступах возможны следующие симптомы:
- Изначально появляется чувство встревоженности и страха. Человек старается занять наиболее удобную позицию, которая бы прекратила дальнейшее развитие приступа.
- Следующая стадия сопровождается выраженным тремором (дрожью) в конечностях, в некоторых случаях — головокружениями.
- Следующим шагом появляется выраженная симптоматика — наблюдается повышенное потоотделение, диспепсические расстройства, проявляющиеся в виде вздутия и тошноты, частые позывы к мочеиспусканию.
Непродолжительные приступы могут сопровождаться увеличением частоты сердечных сокращений и одышкой, после которых сердце замирает на мгновение и чувствуется ощутимый толчок. Подобный импульс в сердце говорит о том, что синусовый ритм был восстановлен — это же могут подтверждать и незначительные болезненные ощущения в груди и области сердца.
Изменение предсердного ритма напоминает пароксизмальную тахикардию. Пациенты сами могут определить, что у них присутствует нарушенный ритм сердца.
Если же частота сокращений сердца высокая, данные изменения будут незаметны. Точно определить подобное состояние помогает прохождение обследования на ЭКГ.
В случае фибрилляции предсердий больные могут жаловаться на болезненные ощущения в груди, свойственные для стенокардии.
Длительные приступы нарушения предсердного ритма несут опасность для человека — в этот момент в сердечной мышце могут образовываться тромбы, которые при попадании в кровеносные сосуды способны вызвать инфаркт или инсульт.
Опасность кроется и в том, что при латентном протекании заболевания больные могут игнорировать вышеперечисленные симптомы, а потому не способны определить его дальнейшее развитие.
4 Дети и предсердный ритм
В принципе у детей и беременных женщин нормальные показатели электрокардиограммы сердца — такие же, как у здоровых взрослых людей. Однако имеются определенные физиологические особенности.
Например, частота сердечных сокращений у детей выше, чем у взрослого человека. Нормальная ЧСС ребенка до 3–летнего возраста составляет 100 – 110 ударов в минуту, 3–5 лет – 90 – 100 ударов в минуту.
Затем постепенно частота сердечных сокращений уменьшается, и в подростковом возрасте сравнивается с таковой у взрослого человека – 60 – 90 ударов в минуту.
У беременных женщин возможно небольшое отклонение электрической оси сердца на поздних сроках гестации из-за сдавления растущей маткой. Кроме того, часто развивается синусовая тахикардия, то есть увеличение частоты сердечных сокращений до 110 – 120 ударов в минуту, что является функциональным состоянием, и проходит самостоятельно.
Увеличение частоты сердечных сокращений связано с большим объемом циркулирующей крови и увеличенной нагрузкой. Из-за увеличения нагрузки на сердце у беременных женщин может выявляться перегрузка различных отделов органа.
Эти явления не являются патологией — они связаны с беременностью, и пройдут самостоятельно после родов.
У новорожденного ребенка проводящая система сердца не совершенна, так же как и регуляция вегетативной нервной системы. Это приводит к тому, что у ребенка при рождении, либо у маленьких детей может наблюдаться предсердный ритм.
Это может быть вариантом нормы и при дозревании центров автоматизма, а так же при урегулировке баланса вегетативной нервной системы предсердный ритм может замещаться синусовым.
Предсердный ритм может наблюдаться у детей с малыми аномалиями развития сердца — наличием добавочной хорды, пролапсе митрального клапана. Но иногда предсердный ритм у новорожденного ребенка либо у детей раннего детского возраста может быть не безобидным симптомом, а свидетельством о более серьезных проблемах с сердцем — пороках сердца, инфекционных поражений сердечной мышцы, интоксикации, гипоксии.
В этом случае можно говорить о патологии.
У детей данный вид аритмии может иметь врожденный и приобретенный характер.
Признаки на электрокардиограмме
ЭКГ является доступным, простым и достаточно информативным способом получения данных о различных нарушениях сердечного ритма. Что оценивает врач на кардиограмме?
- Состояние зубца Р, отражающего процесс деполяризации (появления электрического импульса) в предсердиях.
- Участок P-Q демонстрирует особенности волны возбуждения, идущей от предсердий к желудочкам.
- Зубец Q отмечает начальную стадию возбуждение желудочков.
- Элемент R отображает максимальный уровень деполяризации желудочков.
- Зубчик S указывает на заключительную стадию распространения электрического сигнала.
- Комплекс QRS называется желудочковым, он показывает все этапы развития возбуждения в этих отделах.
- Элемент Т регистрирует фазу спада электрической активности (реполяризацию).
При помощи имеющихся сведений специалист определяет особенности сердечного ритма (частота и периодичность сокращений), очаг генерации импульсов, расположение электрической оси сердца (ЭОС).
О наличии предсердного ритма говорят следующие признаки на ЭКГ:
- отрицательный зубец Р при неизмененных желудочковых комплексах;
- правопредсердный ритм отражается деформацией зубца Р и его амплитуды в дополнительных отведениях V1-V4, левопредсрдный – в отведениях V5-V6;
- зубцы и интервалы имеют увеличенную длительность.
Предсердный ритм – это состояние, при котором электрические импульсы исходят от фиксированного эктопического очага.
Эктопическим очагом называют атипичные волокна, которые имеют автоматическую функцию, в данном случае эти волокна располагаются в предсердиях.
Отзыв нашей читательницы Виктории Мирновой
Недавно я прочитала статью, в которой рассказывается о Монастырском чае для лечения заболеваний сердца. При помощи данного чая можно НАВСЕГДА вылечить аритмию, сердечную недостаточность, атеросклероз, ишемическую болезнь сердца, инфаркт миокарда и многие другие заболевания сердца, и сосудов в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик. Изменения я заметила уже через неделю: постоянные боли и покалывания в сердце мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Предсердный ритм — это разновидность несинусового или эктопического ритма.
МЕДИНФО: Боли в сердце, аритмии могут быть следствием заражения ПАРАЗИТАМИ Более чем 90% людей заражено ПАРАЗИТАМИ и даже не подозревают об этом Интервью с врачом Официальный сайт medinfo.ru
Сердечно-сосудистые заболевания уходят мгновенно! Поразительное открытие. Моя история в лечении ПАТОЛОГИЙ СЕРДЦА Официальный сайт История лечения Интервью lechimserdce.ru
Е.Малышева: Освободите свой организм от опасных для жизни паразитов, пока не поздно! Чтобы очистить свой организм от паразитов нужно просто за 30 минут до еды. Сайт Елены Малышевой Интервью с врачом malisheva.ru
Следует сказать, что она образуется, если функционирование синусового узла ослаблено или же вовсе прекращено.
Частота предсердного сокращения, как правило, меньше, чем частота сердцебиений в норме. Нормальный ритм называют синусовым, так как он исходит от синусового узла.
Частота предсердного ритма может быть в пределах от 90 до 170 ударов в минуту. При определенных патологиях может быть и больше ударов.
В случае, когда эктопический очаг расположился возле СА-узла, тогда процесс деполяризации происходит на нормальном уровне. Предсердный ритм ускоренного типа характеризуется наличием импульсов, которые исходят от эктопических очагов.
Проявляются они перед основным желудочковым комплексом. После короткого проявления синусового ритма проявляется эктопический из предсердий, который учащается постепенно. А также может происходить прерывание, но, в отличие от других видов, при предсердном – это не показатель блокады в узле.
Предсердный ритм может проявляться в виде стойкого состояния. То есть может проявляться как несколько дней, так и несколько месяцев и лет.
Но все же согласно медицинской практике чаще предсердный ритм проявляется как переходящее состояние.
Для лечения cердечно-сосудистых заболеваний Елена Малышева рекомендует новый метод на основании Монастырского чая .
На ЭКГ предсердный ритм имеет нечеткие диагностические признаки. Основной характеристикой является деформация зубца Р, а также нарушение его амплитуды и направления, если сравнивать с Р при нормальном ритме.
Располагается он перед QRS. Интервал Р-Q является укороченным. При этом нет изменений в желудочковом комплексе.
Следует отметить, что Р и в стандартных, и в грудных отведениях может быть положительным и отрицательным.
Правое предсердие (правопредсердный ритм): верхнепередний тип — на ЭКГ проявляется зубцом Р отрицательного типа в отведениях V1,2,3,4.
Заднебоковой тип – зубец Р отрицательного вида в отведениях II, III, aVF, в отведении aVR проявляется двухфазный зубец Р. Нижнепередний тип – зубец Р в этом случае отрицательного вида в таких отведениях как II, III, aVF, V1, 2.
Левое предсердие (левопредсердный ритм): нижнезадний тип — на ленте ЭКГ проявляется отрицательным зубцом Р проявляющимся в отведениях aVF, II, III, а также проявляется он и в грудных отведениях V2, 3, 4, 5, 6. В отведении V1 зубец проявляется положительный и имеет при этом особую форму, которую называют щит и меч.
Верхнезадний тип – при этом проявляется зубец Р отрицательного типа в отведениях I, aVL, проявляется также и положительный в таких отведениях как II, III, а при V1 он выглядит в форме «щит и меч».
При левопредсердном проявлении интервал PQ на ЭКГ не изменяется, длится он 0,12 сек или может быть немного больше.
Для миграции ритма на ЭКГ характерно изменение формы зубца Р, и также продолжительности сегмента P-Q. Эти изменения происходят от цикла к циклу.
ЭКГ с больной миграцией суправентрикулярного ритма
При мерцательной аритмии на ЭКГ нет зубца Р, это объясняется тем что нет полноценной систолы. Но вместо Р есть волны F, которые имеют разную амплитуду. Эти волны показывают уровень сокращений эктопических очагов.
Иногда они низкоамплитудные настолько, что являются не заметными на ленте ЭКГ. Интервалы R-R разные, а комплексы QRS не меняются.
Как уже было сказано, основное заболевание приводит к несинусовым ритмам. Какими-либо специфическими симптомами оно не характеризуется. Основные недуги и причины ритма определяют признаки.
— приступ пароксизмальной тахикардии начинается внезапно и так же внезапно заканчивается;
Симптомы
Нижнепредсердный аномальный ритм может развиваться бессимптомно. Если же признаки нарушения работы сердца присутствуют, они будут отражать заболевание, послужившее причиной такого состояния.
Мы узнали, что несинусовые ритмы зависят от основного заболевания и его причин. Это значит, что специфических симптомов не наблюдается. Рассмотрим некоторые признаки, которые говорят о том, что пора обратиться к врачу самому или же вместе с ребенком при ухудшении его состояния.
Боль в грудной клетке
— Так, например, при экстрасистолах может сердце работать с перебоями, человек чувствует, будто его сердце останавливается, ощущает жар в области горла и сердца. Но этих симптомов может и не быть. Излишняя масса тела и гиперстеническая конституция часто приводят к ваготопическим экстрасистолам.
— У ребенка приступ пароксизмальной тахикардии приводит к обморочному состоянию, потемнению в глазах, головокружению, чувству напряжения и тревоги, бледности, цианозу, одышке, болям в области живота. Этим отличается эктопический предсердный ритм у детей.
Диагностика
Выявить наличие предсердного ритма можно, исходя из данных полученных при проведении УЗИ сердца или снятия электрокардиограммы.
Так как патология может проявлять себя время от времени, и часто это случается ночью, то для получения более полной клинической картины используется мониторинг ЭКГ по Холтеру. Специальные датчики закрепляются на теле пациента и круглосуточно фиксируют изменения, происходящие в сердечных камерах.
По результатам подобного исследования врач составляет протокол наблюдений за состоянием миокарда, позволяющий обнаружить как дневные, так и ночные пароксизмы нарушений ритма.
Применяется также чреспищеводное электрофизиологическое исследование, коронарная ангиография, снятие ЭКГ под нагрузкой. Обязательно назначается стандартный анализ биологических жидкостей организма: общее и биохимическое исследование крови и мочи.
Диагностика заболевания, кроме указанных больным симптомов, основывается на данных ЭКГ. У некоторых форм эктопических нарушений ритма есть свои особенности, которые видны при этом исследовании.
Выявление данного патологического состояния начинается с определения субъективных проявлений пациента. Характерные для нижнепредсердного ритма симптомы обычно становятся первыми проявлениями заболевания, на основании которых кардиологом может быть поставлен предварительный диагноз.
Последующие исследования нижнепредсердного ритма основываются на проведении ЭКГ. С помощью данной процедуры становится возможным определение наличия сбоев в частоте сердечных сокращений и ритма сердца.
Также врачом назначается проведение общего и биохимического анализа крови, с помощью которых становится возможным определение наличия серьезных нарушений в функционировании щитовидной железы, а также всей эндокринной системы в общем.
Врачом для более детального исследования может быть назначена сдача общего анализа мочи, его данные помогают определить этиологию заболевания, а также даст возможность более правильно провести лечение в каждом случае.
При появлении нарушений сердечного ритма следует обратиться к врачу. Диагностика эктопического предсердного ритма проводится при помощи ЭКГ. При наличии нарушений на электрокардиограмме наблюдается деформация зубца Р и изменение его амплитуды.
В грудных отведениях зубец Р может выражаться в положительном или отрицательном типе. Правопредсердный ритм наблюдается, если зубец Р на ЭКГ имеет отрицательный тип. В данном случае он проявляется в отведениях V1,2,3,4. Нижнепредсердный ритм на ленте ЭКГ определяется отрицательным типом зубца Р в отведениях V1, 2 и VF.
В левом предсердии отклонения зубца Р проявляются в грудных отведениях V2, 3, 4, 5 и 6. А в отведении V1 зубец имеет положительный тип. Такая форма в медицинской практике называется щит и меч.
При левопредсердном ритме, в отличие от правопредсердного, изменений в интервале PQ на ленте ЭКГ не наблюдается. Длительность интервала составляет 0,12 секунд.
Данный способ диагностики проводится в любом возрасте. Изменения направления и амплитуды зубца Р при предсердном ритме также будут отчетливо видны и у детей.
Ведущим методом диагностики является электрокардиограмма. При выявлении на ЭКГ эктопического ритма врачу следует назначить план дообследования, в который входят УЗИ сердца (ЭХО-КС) и проведение суточного мониторирования ЭКГ.
Кроме этого, лицам с ишемией миокарда назначается коронароангиография (КАГ), а пациентам с другими аритмиями – чрезпищеводное электрофизиологическое исследование (ЧПЭФИ).
Признаки по ЭКГ при разных видах эктопического ритма различаются:
- При предсердном ритме появляются отрицательные, высокие, или двухфазные зубцы Р, при правопредсердном ритме – в дополнительных отведениях V1-V4, при левопредсердном – в V5-V6, которые могут предшествовать или накладываться на комплексы QRST.
- Для ритма из АВ-соединения характерно наличие отрицательного зубца Р, наслаивающегося на комплексы QRST, или имеющегося после них.
- Идиовентрикулярный ритм отличается малой частотой сердечных сокращений (30-40 в минуту) и наличием измененных, деформированных и уширенных комплексов QRST. Зубец P отсутствует.
- При предсердной экстрасистолии появляются преждевременные, внеочередные неизмененные комплексы PQRST, а при желудочковой – измененные комплексы QRST и следующая за ними компенсаторная пауза.
- Пароксизмальная тахикардия отличается регулярным ритмом с высокой частотой сокращений (100-150 в минуту), зубцы Р часто довольно тяжело определить.
- Для мерцания и трепетания предсердий на ЭКГ характерен нерегулярный ритм, зубец Р отсутствует, характерны волны мерцания f или волны трепетания F.
Диагностика предсердного ритма производится на основании показаний ЭКГ. Этот способ является наиболее информативным. Электрокардиограмма позволяет уточнить диагноз и изучить эктопические ритмы более подробно. На ЭКГ данное нарушение выражается достаточно специфично.
Предсердный ритм может выражаться в замедленном темпе. Такое состояние отмечается при угнетении синусового узла. Ускоренный предсердный ритм диагностируется при повышенной активности эктопических центров.
Для более подробного исследования недуга врач может назначить монтирование ЭКГ по Холтеру.
Чрезпищеводное электрофизиологическое исследование
Основная методика исследования предсердного ритма — ЭКГ. Кардиограмма позволяет точно определить, в каком месте происходит нарушение ритма, а также точно установить природу такого ритма. ЭКГ позволяет определить следующие разновидности выскальзывающего предсердного ритма:
- Левопредсердный ритм: показатель aVL отрицательный, aVF, PII, III — положительные, PI, в некоторых случаях, сглаженный. PV1/PV2 положительные, а PV5-6 — отрицательные. Согласно с Mirovski et al., зубец Р при левопредсердном ритме состоит из двух частей: первая имеет низковольтный и куполообразный подъем (сказывается деполяризация левого предсердия), вторая часть характеризуется узким и высоким пиком (правое предсердие — деполяризовано).
- Правопредсердный ритм: характеризуется отрицательным зубцом Р в области третьего стандартного ответвления, в первом и втором — положительным. Это явление характерно для среднебокового правопредсердного ритма. При нижнем ритме данной формы характерно показание зубца Р, отрицательного во втором и третьем ответвлении, а также aVF, сглаженного в 5-6 грудном.
- Нижнепредсердный ритм характеризуется укорочением интервала PQ, при котором его показатель менее 0.12 секунды, а зубец Р — отрицательный в ответвлении II, III и aVF.
Можно сделать следующий вывод: основываясь на данных электрокардиограммы, врач может определить изменение предсердного ритма на основании изменений со стороны зубца Р, который имеет отличную от физиологической нормы амплитуду и полярность.
Отметим, что для определения правопредсердного ритма специалист должен иметь внушительный опыт работы, поскольку данные ЭКГ при подобном ритме размыты и сложно поддаются дифференциации. Ввиду этого, для формирования наиболее полной и точной картины деятельности сердца может использоваться Холтеровское мониторирование.
Если у человека наблюдаются вышеперечисленные признаки, ему необходимо срочно обратиться к терапевту или кардиологу. Специалист назначит ЭКГ, которая покажет определенные изменения в работе сердца или эктопический предсердный ритм.
Зубец R меняет свою конфигурацию при предсердном ритме. Он не имеет четких диагностических признаков.
Интервал PQ не изменяется при левопредсердном ритме. Из-за обычного возбуждения по желудочкам не меняется комплекс QRST.
Будет положительным PaVR и отрицательным P в третьем и втором отведениях aVF при расположении водителя ритма в левом и правом предсердии, а именно в их нижних отделах. Точная локализация эктопического ритма не определена в случаях нижнепредсердного ритма.
Лечение
При диагностировании несинусовых ритмов лечение направлено на основное заболевание. Соответственно, очень важно выявить причину нарушений в работе сердца.
При вегетососудистых расстройствах обычно назначают седативные средства, при при усилении вагуса — препараты белладонны и атропина. Если есть склонность к тахикардии, эффективными считают бета-адреноблокаторы, например, обзидан, анаприлин и пропранолол.
Известны такие средства, как кордарон и изоптин.
Экстрасистолы органического происхождения обычно лечатся панангином и хлоридом калия. Иногда могут использовать противоаритмические средства, такие как аймалин и новокаинамид. Если экстрасистолия сопровождается инфарктом миокарда, возможно применение панангина вместе с лидокаином, которые вводятся внутривенным капельным вливанием.
Лечение нижнепредсердного ритма может осуществляться в нескольких основных направлениях.
Устранение первопричины заболевания, обязательное медикаментозное лечение и профилактические мероприятия помогут полностью остановить патологический процесс и нормализовать состояние больного.
Терапевтическое
Наиболее важным моментом в получении отличных результатов при лечении данного заболевания является устранение причин, которые спровоцировали появление нижнепредсердного ритма. Поскольку множество серьезных болезней могут спровоцировать данное патологическое состояние, следует в первую очередь устранить первопричину появления патологии сердца.
Окончательное излечение хронических болезней считается важным условием успеха излечение нижнепредсердного ритма.
- Также немаловажным является соблюдение определенной диеты, которая в значительной степени ограничивает употребление жирной, сладкой и чрезмерно соленой пищи, исключает употребление алкогольных напитков и продуктов, которые содержат консерванты.
- Дополнительное применение физиопроцедур в сочетании с сеансами иглоукалывания помогут устранить неприятные проявления данной сердечной патологии.
Медикаментозное
В качестве лечения при выявлении нижнепредсердногго ритма врачом-кардиологом назначается применение антиаритмических препаратов, которые стабилизируют частоту и ритм сердечных сокращений, а также скорость импульсов, которые передаются от сердца.
Назначение определенного медикаментозного препарата проводится врачом, при этом учитывается специфика заболевания у больного и наличие у него хронических заболеваний.
Хирургическое
При отсутствии выраженной результативности медикаментозных и терапевтических методов лечения может быть назначено хирургическое вмешательство, которое помогает устранить проблему. Однако проведение операции требует длительного восстановительного периода.
Лечение в том случае, когда у пациента наблюдается эктопический предсердный ритм, не вызывающий неприятных симптомов, а патологии сердца, гормональной и нервной систем не выявлено, не проводится.
В случае наличия умеренной экстрасистолии показано назначение седативных и общеукрепляющих препаратов (адаптогенов).
Медикаментозное лечение по рецепту врача
Поскольку изменение ритма напрямую определено наличием патологий в организме человека (в частности, кровеносной системы и сердца), лечение направлено на установление и купирование первопричин.
Так, при вегетососудистых расстройствах могут назначать успокоительные препараты, в случае усиления вагуса прописываются препараты на основе атропина или белладонны. При наличии предрасположенности к тахикардии используются бета-адреноблокаторы — наиболее популярными являются изоптин и кордарон.
В случае появления политопных экстрасистол и фибрилляции желудочков, используются препараты калия, панангин, лидокаин.
В тех ситуациях, когда вышеперечисленные методики не позволяют избавиться от заболеваний, вызывающих изменение ритма сердца, врач может назначить применение специальной терапии — профилактических процедур, направленных на закрепление здоровья, а также использование электроимпульсной терапии.
Если у человека выявлен несинусовый ритм, то лечение подбирается в зависимости от основного заболевания. Для того чтобы терапия оказалась эффективной, необходимо тщательно разобраться в причине сбоя в работе сердца.
Если он вызван вегето-сосудистыми расстройствами, то потребуется назначение седативных средств. Если усилен вагус, то поможет белладонна и «Атропин.
Тахикардия требует применения бета-адреноблокаторов («Кордарон», «Анаприлин», «Изоптин», «Обзидан»).
4 Лечебная терапия
Если на ленте ЭКГ были выявлены признаки предсердного ритма, то врачи назначают лечение в зависимости от провоцирующего фактора. Если основное заболевание связано с вегето-сосудистыми расстройствами, то терапия проводится седативными препаратами.
В этом случае больному назначают Атропин и Белладонн. При учащенном сердцебиении лечение проводится с помощью Пропранолола, Обзидана и Анаприлина.
При эктопическом предсердном ритме врачи назначают противоаритмические препараты. К этой группе лекарств относится Новокаинамид и Аймалин. Во избежание развития инфаркта миокарда проводится курс лечения Панангином.
Для нормализации сердечного ритма может проводится массаж каротидного синуса. Длительность массажа — 15-20 секунд. Надавливания проводятся в области живота и на глазные яблоки. Если такие манипуляции не приносят облегчения, то врач назначает бета-адреноблокаторы, а именно Новокаинамид или Верапамил.
При длительном приступе больному проводят электроимпульсную терапию, которая состоит из дефибриляции, кардиоверсии и временной кардиостимуляции. Импульс позволяет восстановить синусовый ритм и предотвратить развитие инфаркта миокарда. При неэффективности терапии мощность импульса может увеличиваться.
Профилактика
Соблюдение диеты, ограничивающей употребление жирной, консервированной и чрезмерно сладкой либо соленой пищи, а также следование советам врача-кардиолога позволяет избежать нарушений в работе сердечной системы, потому в качестве профилактических мероприятий могут быть рекомендованы следующие меры:
- соблюдение прописанной диеты;
- ведение активного образа жизни;
- устранение факторов, провоцирующих отклонения в работе сердца;
- регулярные обследования с целью профилактики у кардиолога.
Прогноз
Выживаемость при выявлении данной сердечной патологии достаточно высокая. Главным условием является ее своевременная диагностика.
При правильной схеме лечения и отсутствии запущенных хронических заболеваний, которые могут стать причиной усугубления состояния больного, выживаемость составляет порядка 89-96%. Это является высоким показателем и может стать стимулом для начала своевременного и адекватного лечения при диагностировании нижнепредсердного ритма сердца.
gidmed.com
Прогноз при наличии эктопического ритма определяется наличием и характером основного заболевания. К примеру, если у пациента регистрируется по ЭКГ предсердный ритм, а болезней сердца не выявлено, прогноз благоприятный.
А вот появление пароксизмальных ускоренных ритмов на фоне острого инфаркта миокарда ставит прогностическое значение эктопии в разряд относительно неблагоприятного.
В любом случае, прогноз улучшается при своевременном обращении к врачу, а также при выполнении всех врачебных назначений в плане обследования и лечения. Иногда лекарства приходится принимать всю жизнь, но благодаря этому несравнимо улучшается качество жизни и увеличивается ее продолжительность.
sosudinfo.ru