Эозинофилия — что это? Причины, симптомы и лечение
Эозинофилия это маркер различных патологий, и при лабораторной проверке его обнаруживают в составе крови больного.
В крови детского организма, данный маркер проявляется гораздо чаще, чем у взрослого.
Это связано с тем, что дети чаще подвержены инфекционным патологиям, аллергическим проявлениям и паразитам в кишечнике (глистные инвазии, проще говоря – при глистах).
Что это такое молекулы эозинофилов?


Нормативный показатель эозинофилов в крови не больше, чем 5,0% от всего числа лейкоцитов.
Эозинофилы в крови это разновидность молекул лейкоцитов. Свое название эозинофилы получили от цитоплазмы розового оттенка, и они хорошо просматриваются при лабораторных изучениях крови посредством методики микроскопии.
Функциональные обязанности эозинофилов, принимать активное участие во всех процессах иммунной системы, помогать иммунитету в борьбе с чужеродными молекулами белков, вырабатывать против них антитела, поглощать вещества распада гистаминов из клеток тканей, и уничтожать этих паразитов.
При лабораторном определении необходимо знать не только соотношение в процентах, но и количественный их объем, который не должен быть больше, чем 320 в одном миллилитре плазмы крови.
Количественное повышение эозинофилов в составе плазмы крови сигналит том, что в организме происходит напряжение иммунной системы. Нейтрализация гистамина при аллергии ложиться на эозинофилов, так как они проникают в локализацию патологии и снижают действие гистамина, поэтому их количество в составе плазмы крови большое.
Eosinophilia
Эозинофилия это вторичная патология, которая отражает течение и развитие аллергических заболеваний, и присутствие в организме паразитов (гельминтозах).
Данная патология не есть первичное заболевание, а первичная его этиология, это очень редкая аномалия в организме и происходит она при онкологических злокачественных новообразованиях (раке).
При новообразованиях злокачественного характера появляются эозинофилы в аномально повышенном объеме в клетках костного мозга.
Этиология заболевания эозинофилия довольно широкая, поэтому установить главную причину болезни можно только при комплексном лабораторном клиническом обследовании организма, с применением инструментального исследования повреждённых органов.

Терапия эозинофилии, как самостоятельного заболевания не предусмотрена, а лечить необходимо ту патологию, которая провоцирует повышение молекул эозинофилов в составе плазмы крови.
Код по мкб 10
По международной классификации болезней десятого пересмотра МКБ-10 данная патология относится к классу D 72.1, «Эозинофилия», а также классифицируется, как вторичная патология привлечения иммунного механизма от кода D 80 до D 89.
В некоторых ситуациях, этиологию невозможно выяснить, как при эозинофильном синдроме. Высокий индекс молекул эозинофилов при синдроме держится постоянно, тогда по МКБ классифицируют данный синдром – эозинофилия, и прописывают под нее схему медикаментозной терапии.
Нормативные показатели молекул эозинофилов
Норма существенно отличается для взрослого организма и у ребенка, также существуют небольшие отличия по половому признаку:
- в норме индекс во взрослом мужском организме 0,50% 5,0% от объема всех лейкоцитов в составе плазмы крови,
- относительная норма в женском взрослом организме от 0,50% до 5,0%, но отличие от мужских показателей в том, что в менструальный период данные показатели незначительно отклоняются. Первая фаза цикла менструации – фиксируют превышение эозинофилов, а после овуляции яйцеклетки они снижены,
- норматив у детей от момента рождения и до 5 календарных лет 0,50% 7,0%,
- нормативный показатель детей от 5-летнего возраста и до 14 календарных лет от 1,0% 5,0%.\


Абсолютное нормативное значение у взрослых это 0,15-0,450Х10,0⁹ на один литр плазмы крови.
Из результатов при общем анализе периферической капиллярной крови о патологии гиперэозинофильный синдром указывают значение эозинофилов в плазме крови больше, чем 15,0% от общего объема лейкоцитов.
Эозинофилия разделяется по уровню процентного повышения молекул эозинофилов в плазме состава крови:
- лёгкая степень патологии не выше 10,0% от общего количества лейкоцитов,
- степень умеренного течения болезни от 10,0% 20,0% общего объема,
- тяжелая степень течения заболевания больше, чем 20,0% от всей концентрации в плазме лейкоцитов.
Общая симптоматика патологии эозинофилия и почему повышены
Симптомы патологии эозинофилии определены первичными заболеваниями, которые являются провокаторами повышения эозинофилов в составе крови:


Симптомы еозинофилии
Аутоиммунные патологии, а также реактивные болезни дают в организме такую симптоматику:
- анемия железодефицитная,
- увеличение в объеме органа селезенки,
- увеличенный размер печени,
- потеря объема массы тела,
- фиброз клеток лёгкого,
- субфебрильная температура тела,
- воспаление в сосудах и венозные воспаления,
- сердечная недостаточность, вызванная застоем крови в кровотоке,
- суставная резкая боль,
- недостаточность полиогранного типа.
Паразитарные инвазии глистами

При данной патологии наблюдается увеличение эозинофилов, а также выраженная симптоматика патологии эозинофилия:
- заболевание лимфаденопатия,
- увеличенная в объемах печень, а также размеры выше нормы в селезёнке патология гепатоспленомегалия,
- интоксикация организма тошнота, переходящая в рвоту,
- Заражение глистами.
- слабость организма,
- пониженный аппетит, или полное его отсутствие,
- боль головы,
- кружение головы,
- субфебрильная температура тела,
- мышечная боль патология миалгия,
- суставная боль.
Аллергическая этиология и Синдром Леффлера

Проявляется превышением нормативных единиц эозинофилов и лейкоцитов, а также выражается в такой симптоматике:
- кашель с астматическим характером и выделением мокроты,
- грудная боль,
- одышка,
- повышенный уровень биения сердца,
- понижение индекса артериального давления патология гипотония,
- отечность на лице, отёчные глазные веки,
- высыпания на коже,
- зуд кожи,
- сухость эпидермиса,
- мокнущие сыпи,
- язвенные поражения на коже,
- отслоение верхней части эпидермиса.
Желудочные патологии
При данных патологиях высокая величина в плазме крови молекул эозинофилов, спровоцировавшие эозинофильные болезни, и выражаются в следующих признаках:
- тошнота, которая приводит к рвоте, после приема еды,
- боль в животе, в районе пупка,
- длительная диарея,
- судороги конечностей,
- систематические запоры,
- желтуха,
- увеличенные размеры печени и ее болезненное состояние.
Симптомы патологии крови провокатора эозинофилии

Много о чем говорят повышенные показатели при гистиоцитозе, который провоцирует эозинофилию, характерными являются симптомы:
- поражения организма инфекциями проявления систематические,
- увеличенный объем печени,
- увеличенная селезенка,
- поражение клеток лимфатических узлов,
- сухой кашель,
- физиологическая синюшность кожи патология цианоз,
- лихорадочное состояние,
- суставная боль,
- болезненные ощущения в крупных костях,
- слабость всего тела,
- зуд кожи,
- снижение объёма тела.
Симптоматика онкологических новообразований при эозинофилии
При злокачественных опухолях в брюшине при эозинофилии проявляются данные симптомы:
- постоянная жажда,
- увеличение объема живота,
- не функциональность кишечника.
В нервной системе человека
Со стороны органов нервной системы проявляются следующие признаки и симптоматика:
- боль головы,
- параличи конечностей,
- патология порез,
- резкая потеря зрения,
- снижения функции слуха,
- болезненные ощущения за грудной клеткой,
- сильный отхаркивающий кашель,
- отёчность области лица,
- проблема с глотанием пищи.
Причины
причиназаболевания
| аллергия | астма, |
| аллергический ринит, | |
| аспергиллез бронхиальный аллергического типа, | |
| патологии лёгких, | |
| заболевание крапивница, | |
| болезнь, мокнущая экзема, | |
| дерматит атопического вида, | |
| аллергия на молочный белок, | |
| отечность ангионевротического характера, | |
| аллергия на медикаментозные препараты. | |
| инвазии паразитивного характера | патология трихинеллез, |
| синдром висцеральный, | |
| болезнь аскаридоз, | |
| патология трихиуриаз, | |
| заболевание стронгилоидоз, | |
| недуг цистицеркоз, | |
| патология эхинококкоз, | |
| болезнь филяриоз, | |
| заболевание шистосомоз, | |
| болезнь нематодоз. | |
| инфекции заболевания | патология аспергиллез, |
| бруцеллез, | |
| лимфоцитоз, | |
| пневмония хламидийного типа у младенцев, | |
| кокцидиомикоз в острой форме течения болезни, | |
| монокулез инфекционного типа, | |
| скарлатина инфекционная. | |
| новообразования злокачественные | рак лёгких, |
| онкология поджелудочной железы, | |
| онкология в толстом кишечнике, | |
| новообразования в шейке матки у женщин, | |
| опухоль яичников у женщины, | |
| онкология предстательной железы у мужчины, | |
| лимфома, | |
| лимфаденопатия иммунобластного типа. | |
| миелопролиферативные новообразования | лейкоцитоз в хроническом течении заболевания |
| легочная патология при эозинофилии | высокий индекс легочного характера (синдром Лаффлера), |
| пневмония вызванная эозинофилия, | |
| тропический лёгочный тип патологии, | |
| синдром Чарга-Стросса. | |
| патологии кожных покровов | дерматит герпетиформного типа, |
| патология псориаз, | |
| пузырчатка. | |
| гранулематозные патологии и нарушения в соединительных клетках тканей | заболевание суставов -полиартрит, |
| артрит ревматоидного типа, | |
| саркоидоз, | |
| воспаления в стенках кишечника, | |
| патология склеродермия, | |
| фасциит. | |
| иммунные патологии | синдром врождённого характера иммунодефицита, |
| синдром Вискотта-Олдрича. | |
| патологии эндокринной системы | пониженная функциональность надпочечников |
| различные патологии | патология печени — цирроз, |
| лечение новообразования лучевой терапией, | |
| диализ перитонеального типа, | |
| генетическая наследственная патология эозинофилия. |
Диагностика


Специализированные методи доктор назначает исходя из результатов анамнеза и осмотра больного.
Какой анализ нужно сдать. Для постановки первоначального диагноза, необходимо сдать общий анализ крови. Для данного анализа подходит периферическая капиллярная кровь.
Если расшифровка ОАК показала высокие индексы эозинофилов, тогда доктор собирает анамнез, проводит осмотр больного и ставит дифференциальный диагноз.
Роль специализированных методов дополнительных диагностических исследований заключается в установке точного диагноза.
Методики диагностической проверки патологии эозинофилии:
- биохимический анализ крови,
- рентген грудной клетки,
- урину на анализ,
- анализ каловых масс,
- тестирование функциональности печени,
- изучение функциональности почек,
- серологический анализ на присутствие в организме паразитов,
- серологическую проверку на выявления этиологии болезней клеток соединительной ткани,
- биопсия клеток ткани мышц при патологии трихинеллез,
- биопсия зараженных клеток ткани филяриозными инфекциями,
- методика дуоденального аспирата,
- биопсия клеток костного мозга,
- метод цитогенетического исследования,
- методика соскоба и щепка эпидермиса,
- пробы на аллергическую реакцию.
Подготовка к анализу
Для исследования на эозинофилию берется периферическая капиллярная кровь для общего анализа. Для биохимии, необходима венозная кровь. Весь материал (кровь, урина, фекалии) для исследования должны быть свежо собранными.
Для того чтобы получить максимально правильное значение данного исследования, необходимо правильно подготовить организм к процедуре забора крови и сдачи на анализ урины:
- кровь рекомендовано сдавать утром натощак,
- урину на изучение эозинофилов, нужно собирать и сдавать в стерильной таре,
- сбор урины проводить рано утром,
- последнее мочеиспускание перед сбором на анализ, желательно должно быть не меньше, чем 6 8 часов до данной процедуры сбора мочи,
- перед забором биологической жидкости урины, нужно обмыть половые и мочевыводящие органы водой без применения геля и мыла,
- правильный сбор урины на общий анализ нужно первую порцию при мочеиспускании урины, и ее остаток слить, а средняя порция урины берётся для изучения,
- последний прием пищи должен быть минимум за 12 часов до забора крови и для сдачи урины,
- в течение 48 часов до забора крови и сбора урины соблюдать диету не кушать жареное, солёное, жирное, а также не есть сладких продуктов,
- не употреблять алкоголь в последние 48 часов до сдачи материала на анализ,
- отказаться от курения,
- прекратить принимать медикаментозные препараты, минимум за 7 календарных дней.
Эозинофилия в детском организме
Нормы показателя эозинофилов отличаются от рождения ребенка и до его этапа взросления. У новорожденного грудничка нормативный индекс не выше, чем 8,0%, а у ребенка в 5-летнем возрасте 6,0%.


Этиология эозинофилии в детском организме аналогична этиологии данной патологии у взрослых.
Колебания концентрации эозинофилов в плазме крови связанно со слабым иммунитетом, который находится только на стадии формирования, и организм малышей ежедневно подвержен нападению инфекций, и влиянию аллергенов.
Первыми причинами являются аллергическая этиология эозинофилии и поражение организма паразитами.
С первопричиной аллергией ребёнок сталкивается с момента рождения. На первом его жизненном году происходит формирование системы пищеварения и адаптация ее к разнообразным пищевым продуктам. В данный период и происходят первые столкновения ребенка с аллергенами пищевого характера.
Слизистая ребенка слишком слаба на первых годах жизни, и аллергены влияют на нее, провоцируют патологии в детском организме:
- диатез реакция кожи на пищевой аллерген, проявляется сыпью и зудом,
- обструкция бронхиального типа,
- заболевание крапивница.
После 12 календарных месяцев от рождения, начинаются вторжение в детский организм инфекций и паразитов.
В данный период эозинофилия проявляется как вторичная патология таких заболеваний детского организма:
- инфекционная скарлатина,
- туберкулез,
- инфекционный энтеробиоз,
- инфекционный лямблиоз.
К 2 годам у ребенка проходит аллергия на продукты питания, если только у младенца нет врождённой аллергической патологии.
При проявлении эозинофилии у детей, необходимо провести дифференциальную методику диагностирования, чтобы исключить из списка первопричины данной патологии, болезни кроветворения.
Какие причины повышения эозинофилов у детей:
- медикаментозная аллергия частая детская аллергия на лекарственные препараты,
- инфекции, которые попали в малыша при внутриутробном развитии,
- глисты,
- поражения кожных покровов,
- попадание в организм грибковых возбудителей болезни,
- влияние на организм стафилококков,
- инфекционные васкулиты,
- недостаток в организме микроэлемента магния.
Эозинофилия в детском организме, не требует специальной терапии. Необходимо убрать первопричину патологии и заболевание пройдёт автоматически.
Лечение
Для лечения эозинофилии, необходимо начать терапию первопричины заболевания.


Медикаментозный курс зависит от первоисточника патологии от его масштаба поражения и от стадии развития.
При первопричине паразитарной инвазии, назначаются противоглистные препараты:
- медикамент Вермокс,
- средство Декарис,
- препарат Вермакар.
Чтобы понизить индекс эозинофилов в составе крови и убрать паразитов из организма, дополняют терапию десенсибилизирующим лечением:
- медикаментозное средство Фенкарол,
- лекарство Пипольфен,
- витаминный комплекс,
- препараты, содержащие железо при анемии.
Чтоб уменьшить показатели при эозинофилии, вызванной аллергической первопричиной, нужно лечиться антигистаминными препаратами:
- препарат Димедрол,
- Парлазин,
- анти гистамин Кларитин,
- Фенкарол.
Также при более тяжелых аллергических проявлениях назначаются гормональные средства:
- Преднизолон,
- Дексаметазон.
В дополнение к медикаментозной терапии проводится инфузионное лечение.
Младенцам при диатезе назначаются мази на кожу, или кремы, которые имеют антигистаминный эффект и гормональные составляющие:
- крем Адвантан,
- мазь Целестодерм,
- Эпидел.
Для того чтобы снизить аллергическое воздействие на организм, необходимо принимать сорбенты активированный уголь.
В случае аллергии на пищевые продуты, необходимо убрать из рациона те продукты, которые вызывают приступы аллергической реакции.
Лечить эозинофилию при злокачественных новообразованиях, назначаются такие группы препаратов:
- цитостатики,
- гормональные препараты,
- иммунодепрессанты.
Весь медикаментозный курс расписывается по схеме, дозировка высчитывается индивидуально врачом гематологом.
Для предотвращения попадания в организм инфекций и бактерий дополняется лечение антибактериальными препаратами, а также противогрибковыми медикаментозными средствами.
Для воздействия на инфекцию и при иммунодефицитной эозинофилии, в дополнение к общей терапии применяются витаминные комплексы и сбалансированная диета.
Народные средства
Для терапии народными средствами вторичной эозинофилии, а также эозинопении применяются сборы целебных трав и препараты, которые имеют в основе лекарственные растения.


Личение эозинофилии чаем из малини.
Для того чтобы пользоваться народной медициной, нужно установить первопричину патологии. И тогда применять лекарственные растения для того, чтобы снизить или же поднять концентрацию эозинофилов в составе крови.
Для лечения аллергической первопричины применяются отвары, а также настои таких растений:
- малина,
- трава полынь,
- шалфей,
- растение шиповник,
- листья капусты,
- трава череда,
- пырей ползучий,
- калина.
Для устранения первопричины гельминтозы применяются:
- ядра семечки тыквы,
- раствор синего йода.
Низкий индекс эозинофилов эозинопения
Понижение индекса эозинофилов выявляется при сдаче общего анализа крови.
Первопричинами низкого индекса эозинофилов в составе крови, являются:
- хирургические оперативные вмешательства в организм,
- воспаления, которые протекают в хронической стадии с постоянными рецидивами,
- ожоги на большой площади кожи,
- инфекции, которые находятся в организме длительный период времени и прошли стадию адаптации,
- интоксикация организма, особенно снижает концентрацию эозинофилов алкогольное отравление,
- перегрузка организма,
- постоянные стрессовые ситуации,
- состояние шока,
- тяжелые травмы организма,
- злокачественные онкологические опухоли,
- сепсис во внутренних органах,
- бессонница,
- применение длительный период кортикостероидных медикаментов.
Беременность и родовой процесс может стать причиной понижения индекса эозинофилов, а также повышать их уровень.
Опасность эозинофилии
Опасность данной патологии в ее негативных последствиях и в осложнённой форме. Осложнённая форма эозинофилии наступает в том случае, если длительный период не получается диагностировать и выявить первопричину патологии.
Осложнённая эозинофилия поражает внутренние органы жизнеобеспечения организма:
- головной мозг провоцируя гипоксию, которая приводит к инсульту,
- легкие вызывает кислородное голодание клеток органа, что приводи к отёку легких,
- сердечный орган провоцирует коронарную недостаточность, которая может привести к ишемии сердечной мышцы и инфаркту миокарда,
- вызывать нарушения в ЖКТ и патологии в системе пищеварения,
- отклонения в работе всех центров нервной системы.
При беременности эозинофилия может вызвать ряд серьезных осложнений:
- воспаление в почках пиелонефрит,
- воспалительный процесс в мочевом пузыре цистит,
- прерывание организмом внутриутробное формирование плода замирание плода,
- выкидыши,
- досрочное рождение ребенка недоношенный малыш,
- затруднённый выход ребенка по родовым путям.
Профилактика
Необходимые профилактические меры, предупреждения отклонения от нормы индекса эозинофилов, которые провоцируют развитие в организме патологии эозинофилия, направлены на предотвращение возникновения первичных патологий эозинофилии.
Профилактика заболеваний-провокаторов данной болезни, это:
- соблюдать правила личной и интимной гигиены,
- обязательно мыть руки после посещения мест общественного скопления людей: после проезда в общественном транспорте, после посещения рынка или магазина, после прохождения профилактического осмотра в поликлинике и так далее,
- запретить маленькому ребенку брать в рот поднятую с пола игрушку, а также брать в рот пальцы,
- здоровый образ проживания,
- приучить ребенка к процедурам закаливания организма,
- культура питания это продукты, которые максимально богаты витаминами, а также методика приготовления блюд. По возможности избегать способа приготовления блюд методом жарки. Рекомендовано, особенно детям готовить на пару, запекать и отваривать продукты,
- своевременная профилактическая диагностика организма и выявление болезней-провокаторов на первоначальном этапе их развития,
- своевременная терапия болезней, которые способны вызвать повышенный индекс эозинофилов, а также понижение их в составе плазмы крови.
Прогноз
Эозинофилия это патология крови, которая сигналит о многих заболеваниях в организме. Эозинофилия это маркер, который показывает нарушения в работе иммунной системы, или перенапряженную деятельность иммунитета. Даже незначительно повышенный коэффициент эозинофилов говорит о проникновении в организм инфекционного агента.
Своевременная диагностика и терапия первичных заболеваний приводит к тому, что болезнь полностью излечивается и поэтому прогноз благоприятный.
Осложнённая форма эозинофилии, при поражении жизненно важных органов, а также патология, которая спровоцирована онкологическими новообразованиями прогноз в 80% случаев неблагоприятный.
 Загрузка…
Загрузка…понятие, причины и формы, проявления, принципы терапии
Эозинофилия служит маркером самых разных заболеваний и обнаруживается в крови у пациентов всех возрастов. У детей это явление можно выявить даже чаще, чем у взрослых в связи с подверженностью аллергии, инфекциям, глистным инвазиям.
Эозинофилы — это разновидность лейкоцитов, которая получила свое название благодаря розовой цитоплазме, хорошо заметной при микроскопии. Роль их состоит в участии в аллергических реакциях и иммунных процессах, они способны обезвреживать чужеродные белки, вырабатывать антитела, поглощать гистамин и продукты его распада из тканей.
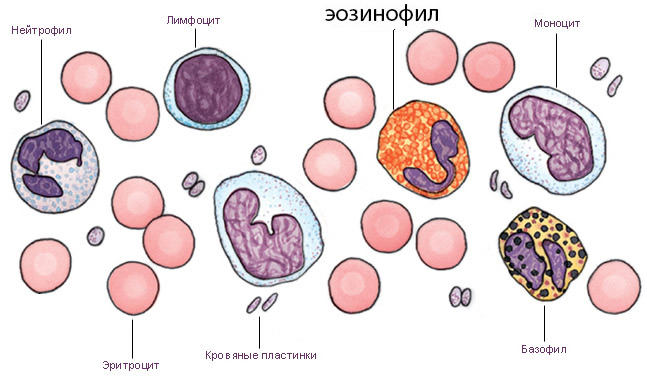
эозинофил и прочие лейкоциты
В норме в периферической крови эозинофилов немного — не более 5% от общего числа лейкоцитов. При определении их количества важно знать не только процентное соотношение с другими популяциями белого ростка кроветворения, но и абсолютное число, которое не должно превышать 320 в миллилитре крови. У здоровых людей обычно определяют относительное число эозинофилов, а при его отклонении от нормы прибегают к подсчету абсолютного показателя.
Формально эозинофилией считают показатель – более 0,4 х 109/л эозинофилов для взрослых и 0,7 х 109/л в среднем для детей.
В большинстве случаев эозинофилы говорят о наличии или отсутствии аллергии и напряженности иммунитета в связи с этим, так как непосредственной их функцией является участие в нейтрализации гистамина и других биологически активных веществ. Они мигрируют в очаг аллергической реакции и снижают ее активность, при этом неминуемо увеличивается их количество и в крови.
Эозинофилия не является самостоятельной патологией, она отражает развитие других заболеваний, на диагностику которых направлены самые разные исследования. В части случаев определить причину эозинофилии довольно сложно, а если установлено, что она вызвана аллергией, то поиск аллергена может не дать никакого результата.
Первичная эозинофилия — явление редкое, характеризующее злокачественные опухоли, при которых происходит избыточная продукция аномальных эозинофилов в костном мозге. Такие клетки отличаются от нормальных, увеличивающихся при вторичном характере патологии.
Причины эозинофилии чрезвычайно разнообразны, но если она обнаружена, а число клеток крайне велико, то без тщательной диагностики не обойтись. Самостоятельного лечения эозинофилии не существует, оно определяется тем заболеванием, которое и вызвало повышение эозинофилов в крови.
Для определения соотношения эозинофилов с другими клетками крови не обязательно проходить сложные исследования. Обычный анализ крови, который все мы сдаем периодически, покажет норму или отклонение, и если в общем анализе крови не все благополучно, то врач назначит подсчет точного числа клеток.
Причины и формы эозинофилии
Выраженность эозинофилии определяется количеством эозинофилов в крови. Она может быть:
- Легкой — число клеток не превышает 10%;
- Умеренной — до 20%;
- Выраженной (высокой) — более 20% эозинофилов в периферической крови.
Если в анализе крови зафиксирован избыток эозинофилов по отношению к другим популяциям лейкоцитов, то врач подсчитает их абсолютное число исходя из процентного соотношения, и тогда станет ясно, эозинофилия относительная или абсолютная. Более достоверные данные получают при непосредственном пересчете эозинофилов в счетной камере, предварительно разведя кровь специальными жидкостями.
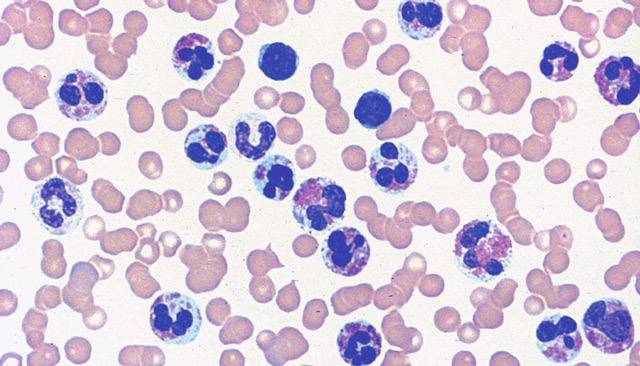
эозинофилия в крови
Число заболеваний, сопровождающихся эозинофилией, насчитывает несколько десятков нозологических форм, и всех их можно объединить в группы:
- Паразитарные инвазии;
- Инфекционная патология;
- Аллергические реакции;
- Аутоиммунизация;
- Иммунодефицитные состояния;
- Реакции на лекарственные препараты;
- Злокачественные опухоли, в том числе — системы кроветворения;
- Ревматические болезни;
- Поражения внутренних органов;
- Заболевания кожи.
Паразитарные инвазии — одна из самых частых причин эозинофилии. С ней часто сталкиваются педиатры, а многие мамы знают, что небольшая эозинофилия в крови малыша, начавшего активное освоение окружающего мира, чаще всего связана с заражением глистами.
Среди глистных заболеваний, сопровождающихся эозинофилией, можно отметить аскаридоз, трихинеллез, описторхоз, филяриоз, эхинококкоз, внедрение лямблий, амебиаз и другие. Эозинофилия в данном случае будет признаком иммунно-аллергической реакции, развивающейся в ответ на инвазию паразитов.
В большей степени повышение эозинофилов будет заметно при тех заболеваниях, когда на какой-то стадии паразит мигрирует по организму, попадая в ткани, либо находится там в виде зрелой особи. Миграция личиночных форм сопровождает аскаридоз, стронгилоидоз, а постоянно находятся в тканях эхинококковые кисты, трихинеллы, филярии.
Еще несколько десятилетий назад многие паразитарные заболевания были характерны для строго определенной местности или климата. К примеру, о филяриях знали жители тропических стран, а Сибирь и Дальний Восток отличались большей распространенностью описторхоза. Сегодня, благодаря активному перемещению жителей планеты, возможностям путешествий на дальние расстояния ареол встречаемости многих заболеваний расширился, поэтому врач, выявивший эозинофилию у пациента, непременно должен выяснить, какие страны или регионы последний посещал в ближайшее время.
При трихинеллезе, внедрении эхинококка, описторхозе эозинофилия достигает значительных цифр — более 40%, что связано с постоянным нахождением паразита в тканях человека. Другие инвазии могут сопровождаться незначительной эозинофилией или вовсе ее не вызывать. К примеру, всем известные острицы (энтеробиоз) далеко не всегда приводят к изменениям показателей крови, равно как и внутрикишечные паразиты (цепни, власоглав).
Видео: эозинофилы, их основные функции
Многие инфекции с выраженными явлениями аллергии на возбудителя и продукты его жизнедеятельности дают в анализе крови эозинофилию — скарлатина, туберкулез, сифилис. В то же время, эозинофилия на этапе выздоровления, носящая временный характер, служит благоприятным признаком начавшегося выздоровления.
Аллергические реакции — вторая по частоте причина эозинофилии. Они встречаются все чаще ввиду ухудшения экологической обстановки, насыщения окружающего пространства средствами бытовой химии, употребления разнообразных лекарств, пищевых продуктов, изобилующих аллергенами.
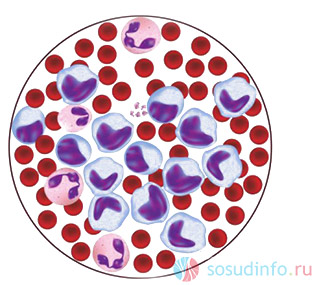
эозинофилы выполняют свою функцию в “проблемном” очаге
Эозинофил — главное «действующее лицо» в очаге аллергической реакции. Он нейтрализует биологически активные субстанции, отвечающие за расширение сосудов, отек тканей на фоне аллергии. При попадании аллергена в сенсибилизированный (чувствительный) организм эозинофилы тотчас же мигрируют в место развертывания аллергического ответа, повышаясь и в крови, и в тканях.
Среди аллергических состояний, сопровождающихся эозинофилией, часто встречаются бронхиальная астма, сезонные аллергии (поллинозы), диатезы у детей, крапивница, аллергические риниты. В эту же группу можно отнести аллергию на лекарства — антибиотики, сульфаниламиды и др.
Поражения кожи, при которых ярко выражен иммунный ответ с явлениями гиперсенсибилизации, тоже протекают с эозинофилией. К ним относят инфицирование вирусом герпеса, нейродермит, псориаз, пузырчатку, экзему, которые нередко сопровождаются сильным зудом.
Аутоиммунная патология характеризуется образованием антител к собственным тканям, то есть белки организма начинают атаковать не чужое, а свое. Начинается активный иммунный процесс, в котором участвуют и эозинофилы. Умеренная эозинофилия проявляется при системной красной волчанке, склеродермии. Иммунодефициты тоже могут провоцировать повышение числа эозинофилов. В их числе — в основном врожденные заболевания (синдром Вискотта-Олдрича, Т-лимфопатии и др.).
Прием многих лекарств сопровождается активацией иммунной системы с продукцией избытка эозинофилов, при этом явная аллергия может отсутствовать. К таким лекарствам относят аспирин, эуфиллин, бета-адреноблокаторы, некоторые витамины и гормональные препараты, димедрол и папаверин, средства для лечения туберкулеза, отдельные гипотензивные средства, спиронолактон.
Злокачественные опухоли могут иметь эозинофилию в качестве лабораторного симптома (опухоль Вильмса, метастазы рака на брюшине или плевре, рак кожи и щитовидной железы), другие — поражают непосредственно костный мозг, в котором нарушено созревание тех или иных клеток — эозинофильный лейкоз, миелолейкоз, истинная полицитемия и др.
Внутренние органы, поражение которых часто сопровождается возрастанием эозинофилов, – это печень (цирроз), легкие (саркоидоз, аспергиллез, синдром Леффлера), сердце (пороки), кишечник (мембранозный энтероколит).
Помимо перечисленных заболеваний, эозинофилия появляется после операций по пересадке органов (при иммунном отторжении трансплантата), у больных, находящихся на перитонеальном диализе, при нехватке магния в организме, после облучения.
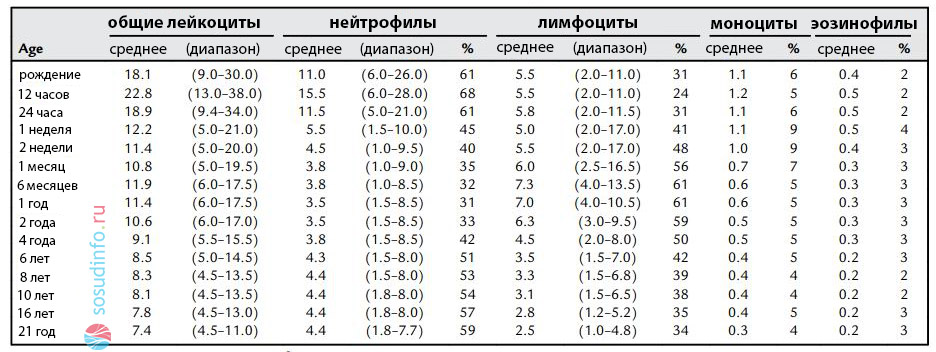
У детей нормы эозинофилов несколько отличаются. У новорожденных они не должны быть выше 8%, а до 5-летия допускается максимальное значение эозинофилов в крови 6%, что связано с тем, что иммунитет только формируется, а организм ребенка постоянно сталкивается с новыми и неизвестными доселе потенциальными аллергенами.
Таблица: средние значения эозинофилов и нормы других лейкоцитов у детей по возрасту
Причины эозинофилии у детей аналогичны таковым у взрослых, но первостепенное значение имеют аллергия (особенно, пищевая) и поражение паразитами. На первом году жизни происходит формирование пищеварительной системы и приспособление ее к поступлению разнообразной пищи. В этот период малыш сталкивается с пищевыми аллергенами, которые действуют на слишком проницаемую слизистую кишечника, вызывая сильные диатезы (кожные реакции), бронхиальную обструкцию, крапивницу.
Начиная со второго года возрастает роль инфекционной патологии и заражения паразитами в появлении эозинофилии (скарлатина, туберкулез, энтеробиоз, лямблиоз и т. д.), но и диатез может не пройти к этому возрасту, если ребенок аллергик с рождения.
Проявления и отдельные виды эозинофилии как самостоятельной патологии
Симптомы эозинофилии как таковой выделить невозможно, ведь она не является самостоятельным заболеванием, но в ряде случаев вторичного характера повышенных эозинофилов симптомы и жалобы пациентов очень схожи.
Для паразитарных заболеваний характерными симптомами могут быть:
- Увеличение лимфоузлов, печени и селезенки;
- Анемия — особенно, при поражении кишечника, малярии;
- Снижение массы тела;
- Постоянная субфебрильная лихорадка;
- Боли в суставах, мышцах, слабость, снижение аппетита;
- Приступы сухого кашля, сыпь на коже.
Пациент предъявляет жалобы на постоянное чувство усталости, снижение веса и ощущение голода даже при обильном питании, головокружения при анемии, лихорадку, существующую длительно без явной видимой причины. Эти симптомы говорят об интоксикации продуктами обмена паразитов и нарастании аллергии на них, разрушении тканей организма, расстройствах пищеварения и обмена.
Аллергические реакции проявляются зудом кожи (крапивница), образованием волдырей, отеком тканей шеи (отек Квинке), характерной уртикарной сыпью, в тяжелых случаях возможен коллапс, резкое падение артериального давления, отслоение участков кожи и шок.
Поражения пищеварительного тракта с эозинофилией сопровождаются такими симптомами, как тошнота, расстройства стула в виде диареи, рвота, боль и неприятные ощущения в животе, выделение крови или гноя с калом при колитах и т. д. Симптоматика связана не с повышением эозинофилов, а с конкретным заболеванием желудочно-кишечного тракта, клиника которого и выходит на первый план.
Признаки опухолевой патологии, приводящей к эозинофилии вследствие поражения лимфоузлов и костного мозга (лейкозы, лимфомы, парапротеинемии) — лихорадка, слабость, уменьшение массы тела, боль и ломота в суставах, мышцах, увеличение печени, селезенки, лимфоузлов, склонность к инфекционно-воспалительным заболеваниям.
В качестве самостоятельной патологии эозинофилия выступает крайне редко, при этом самой частой локализацией тканевого скопления эозинофильных лейкоцитов считаются легкие. Легочная эозинофилия объединяет эозинофильные васкулиты, пневмонии, гранулематоз, образование эозинофильных инфильтратов.
кожные геморрагии, сопровождающиеся эозинофилией
Синдром Леффлера — одна из разновидностей самостоятельных форм эозинофилии. Причины его точно не установлены, вероятно, ими могут быть паразиты, аллергены из воздуха, лекарства. Синдром протекает благоприятно, жалобы или отсутствуют, или больной отмечает кашель, небольшое повышение температуры.
В легких при синдроме Леффлера образуются скопления эозинофилов, которые разрешаются сами собой, не оставляя последствий, поэтому патология заканчивается полным выздоровлением. При выслушивании в легких могут быть выявлены хрипы. В общем анализе крови на фоне множественных эозинофильных инфильтратов в легких, выявляемых при рентгенографии, появляется лейкоцитоз и эозинофилия, иногда достигающая 60-70%. Рентгенологическая картина поражения легочной ткани сохраняется до месяца.
В странах с жарким климатом (Индия, Африканский континент) встречается так называемая тропическая эозинофилия, при которой также в легких появляются инфильтраты, в крови нарастает число лейкоцитов и эозинофилов. Предполагается инфекционная природа патологии. Течение тропической эозинофилии — хроническое с рецидивами, но возможно спонтанное излечение.
При легочной локализации эозинофильных инфильтратов эти клетки обнаруживаются не только в периферической крови, но и в выделениях из дыхательных путей. Эозинофилия мокроты и слизи из полости носа характерна для синдрома Леффлера, тропической эозинофилии, бронхиальной астмы, аллергических ринитов, сенной лихорадки.
Другой возможной локализацией тканевых эозинофильных инфильтратов могут стать мышцы, в том числе, и миокард. При эндомиокардиальном фиброзе происходит разрастание соединительной ткани под внутренним слоем сердца и в миокарде, полости уменьшаются в объеме, нарастает сердечная недостаточность. Биопсия сердечной мышцы показывает наличие фиброза и эозинофильного пропитывания.
Эозинофильный миозит может выступать в качестве самостоятельной патологии. Он характеризуется поражением мышц воспалительного характера с нарастающей эозинофилией в крови.
Лечение эозинофилий

Изолированное лечение эозинофилии не имеет смысла, так как почти всегда это проявление какой-либо патологии, от разновидности которой и будут зависеть конкретные лечебные мероприятия.
В случае, когда эозинофилия вызвана паразитарной инвазией, назначаются противоглистные средства — вермокс, декарис, вермакар и другие. Они дополняются десенсибилизирующей терапией (фенкарол, пипольфен), витаминами, препаратами железа при выраженной анемии.
Аллергия с эозинофилией требует назначения антигистаминных средств — димедрол, парлазин, кларитин, фенкарол, в тяжелых случаях применяют гормональные препараты (преднизолон, дексаметазон), проводят инфузионную терапию. Детям при диатезе с кожными проявлениями могут быть назначены местно мази или кремы с антигистаминными, гормональными компонентами (адвантан, целестодерм, элидел), а для снижения интенсивности аллергической реакции внутрь применяют энтеросорбенты (уголь активированный, смекта).
При пищевой аллергии, реакции на лекарства, диатезе невыясненной природы у малышей обязательно следует отменить то, что вызывает или предположительно может вызвать аллергическую реакцию. При непереносимости лекарств уже только их отмена может устранить и эозинофилию, и саму аллергическую реакцию.
При эозинофилии, вызванной злокачественной опухолью, проводится лечение цитостатиками, гормонами, иммунодепрессантами по схеме, рекомендованной гематологом, для предупреждения инфекционных осложнений показаны антибиотики, противогрибковые средства.
При инфекциях, сопровождающихся эозинофилией, а также при иммунодефицитных синдромах проводится лечение антибактериальными средствами, фунгицидами. В случае иммунодефицита многие препараты применяются с профилактической целью. Показаны также витамины и полноценное питание для укрепления защитных сил организма.
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Эозинофилия: причины, симптомы и лечение
В крови человека содержится большое количество клеток, которые выполняют свою определенную функцию. Среди них есть и такие, как эозинофилы. Их основная задача защищать организм детей и взрослых от паразитарных инфекций.
Они также принимают непосредственное участие в формировании аллергической реакции и поглощают иммунные комплексы антиген-антител.
Если в крови повышается содержание таких клеток, то развивается состояние под названием эозинофилия. Оно, как правило, бывает при некоторых паразитарных инфекционных заболеваниях.
Это состояние не имеет своих признаков, а скорее, проявляется симптомами, характерными для заболевания, спровоцировавшего эозинофилию.
У детей и взрослых признаки могут наблюдаться следующие:
- Если причиной эозинофилии является аллергия или патологии кожных покровов, то наблюдается зуд, кожа становится сухой, могут появляться волдыри.
- Аутоиммунные заболевания вызовут снижение массы тела без изменения рациона.
- Аллергическая форма у детей проявляется аллергическим дерматитом.
- Анализ крови показывает анемию.
- У детей, а также взрослых можно обнаружить увеличение печени и селезенки.
- Может подниматься температура тела.
- Эозинофилия, вызванная паразитами, проявляется болезненными лимфатическими узлами, болевыми ощущениями в мышцах.
- Легочная эозинофилия может проявляться кашлем, другими инфекционными заболеваниями.
- Если причина кроется в ЖКТ, то эозинофилия сопровождается рвотой, диареей, особенно у детей.
- Паразитарная форма такой патологии проявляется довольно ярко глистной инвазией. У детей часто именно паразиты становятся причиной такого состояния.
- Появившаяся слабость, головная боль, тошнота, сниженный аппетит также могут быть симптомами эозинофилии.
Исходя из всех перечисленных симптомов, можно сделать вывод, что проявления эозинофилии довольно часто напоминают другие патологии, поэтому поставить точный диагноз и назначить эффективную терапию может только специалист.
Клетки эозинофилы образуются в красном костном мозге, когда в организме появляется чужеродный белок. Эозинофилия бывает нескольких разновидностей: реактивная и вызванная патологиями крови.
Если рассматривать реактивную форму, то причины довольно многочисленные, среди которых чаще всего отмечаются:
- Появление паразитов в организме, это касается не только детей, но и взрослых.
- Злокачественные опухоли также провоцируют рост количества эозинофилов.
- Даже такая патология, как сердечная недостаточность, может стать виновницей эозинофилии.
- Легочная эозинофилия возникает на фоне бронхиальной астмы, аллергического ринита, профессиональных заболеваний легочной системы (это детей не касается).
- Инфекционные заболевания, среди которых скарлатина, бруцеллез, мононуклеоз и некоторые другие.
- Некоторые заболевания соединительной ткани, например, артрит, саркоидоз.
- Заболевания кожных покровов.
- Эозинофильная пневмония.
- Недостаток иммуноглобулинов.
- Заболевания печени.
- Пороки сердечной мышцы.
Некоторые заболевания крови также могут стать причиной повышения эозинофилов:
- Лейкоз.
- Полицитемия.
- Анемия.
Если эозинофилия обнаруживается у детей, то обязательно необходимо провести тщательное обследование.
Данное состояние у малышей причины может иметь следующие:
- Аллергия на некоторые лекарственные препараты.
- Инфекции, полученные еще внутриутробно.
- Наличие паразитов в организме.
- Поражения кожи.
- Грибковые заболевания.
- Стафилококковая инфекция.
- Недостаток магния в организме.
Как правило, если устранить заболевание, которое вызвало эозинофилию, то содержание эозинофилов приходит в норму.
Специфической терапии для устранения данного состояния не существует, лечение сводится к борьбе с той болезнью, которая спровоцировала повышение эозинофилов в крови.
Именно поэтому, когда анализ показывает повышенное содержание данных клеток, необходимо назначить всестороннее обследование, чтобы выявить причину.
Чаще всего использование терапии этиопатогенетической направленности имеет хорошие результаты. Выздоровление пациента наступает быстрее. В зависимости от причин данного состояния врач назначает соответствующую терапию.
Аллергическая эозинофилия нуждается:
- В определении аллергена.
- Устранении воздействия аллергического агента.
- Если провокатор такого состояния не выявлен, то врач чаще всего назначает неспецифическую десенсибилизирующую терапию, которая включает прием «Цетрина» по 1 капсуле в сутки. Детям до 6-летнего возраста дозировка должна составлять 5 мг 2 раза в день. Если у детей или взрослых имеются заболевания почек, то доза должна корректироваться врачом. Лечение проводится до нормализации количества эозинофилов в крови.
Легочная форма эозинофилии, как правило, не лечится медикаментозными препаратами, но в тяжелых случаях рекомендуется:
- Применение кортикостероидов, но продолжительность терапии не должна составлять более 6 дней. Врачи прописывают «Преднизолон» в количестве 15 мг через день.
- Если сильно выражен бронхоспастический компонент, то рекомендуется введение «Теофиллина» ингаляционным способом. Данный препарат имеет много противопоказаний, поэтому применение и дозировка, особенно у детей, должны быть согласованы с врачом.
- Госпитализация, если диагностирована легочная форма эозинофилии, как правило, не проводится. Необходимо диспансерное наблюдение и периодическое рентгенологическое обследование.
Если все причины повышения эозинофилов в крови кроются в глистной инвазии, то необходимо провести курсовое антипаразитарное лечение.
Эффективным препаратом считается «Мебендазол». Для взрослых пациентов и детей старше 10 лет дозировка составляет 100 мг однократно. Если ребенку от 2 до 10 лет, то доза должна быть в 2-4 раза меньше и также один прием. Когда имеется риск повторного заражения, то через месяц прием препарата желательно повторить.
При наличии местных поражений кожных покровов, которые и стали причиной повышения эозинофилов, хорошие результаты дают физиотерапевтические методы.
Среди них можно отметить:
- Фонофорез с «Трилоном Б».
- Аппликация ДМСО.
Если заболевание не поддается терапии и прогрессирует, то достаточно хороший эффект оказывает гемосорбция.
Когда эозинофилия диагностируется у маленьких пациентов, то чаще всего врачи принимают выжидательную тактику, а при быстро нарастающем количестве эозинофилов показана гормональная терапия.
Таким образом, можно сделать вывод, что невозможно устранять эозинофилию у всех пациентов одинаковыми способами. Лечение всегда подбирается индивидуально с учетом причины такого состояния.
Данная патология чревата тем, что при несвоевременном обнаружении могут вовлекаться в патологический процесс внутренние органы.
Чаще всего поражаются:
- Кожа.
- Легкие.
- Пищеварительный тракт.
- Нервная система.
Если такое наблюдается, то оправдано применение следующих средств:
- «Интерферон альфа»
- Кортикостероиды
- «Гидроксимочевина»
При выраженном гиперэозинофильном синдроме больным может быть назначена терапия антителами и агентами на основе антител.
Если заболевание диагностировано вовремя, то, как правило, терапия дает свои положительные результаты. Прогноз благоприятный, но зависит также от причины и протекания основного заболевания.
Предупредить повышение эозинофилов в крови – это значит, не допустить развития тех патологий, которые могут это спровоцировать.
Можно порекомендовать следование следующим правилам:
- Соблюдать личную гигиену.
- Вести здоровый образ жизни.
- Проводить закаливающие процедуры.
- Ввести в рацион больше овощей, фруктов.
- Любые отклонения в организме не должны оставаться без внимания.
- Своевременная терапия всех хронических патологий.
Соблюдение этих рекомендаций хоть и не на 100% убережет от развития эозинофилии, но риск ее возникновения существенно снизит.
Берегите себя и здоровье ваших детей!
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Эозинофилия : причины, симптомы, диагностика, лечение
Эозинофилия — это увеличение числа эозинофилов в периферической крови более 450/мкл. Причин повышения количества эозинофилов множество, но чаще имеют место аллергическая реакция или паразитарные инфекции. Диагностика заключается в избирательном обследовании, направленном на клинически подозреваемую причину. Лечение сориентировано на устранение основного заболевания.
Эозинофилия имеет особенности иммунного ответа: агент, такой как Trichinella spiralis, способствует развитию первичной реакции с относительно небольшим уровнем эозинофилов, повторное появление агента приводит к приросту уровня эозинофилов или вторичному эозинофильному ответу.
Факторы, которые снижают число эозинофилов, включают бета-блокаторы, глюкокортикоиды, стресс и иногда бактериальные или вирусные инфекции. Некоторые структуры, высвобождаемые тучными клетками, индуцируют IgE-опосредованную продукцию эозинофилов, например эозинофильный хемотаксический фактор анафилаксии, лейкотриен В4, комплементный комплекс (С5-С6-С7) и гистамин (выше обычной концентрации).
Эозинофилия может быть первичной (идиопатической) или вторичной при многочисленных заболеваниях. В США наиболее частыми причинами эозинофилии являются аллергические и атопические болезни, среди которых чаще других встречаются респираторные и кожные заболевания. Почти все паразитарные инвазии тканей могут вызывать эозинофилию, но поражение простейшими и неинвазивными многоклеточными, как правило, не сопровождаются повышением уровня эозинофилов.
Неопластические болезни, лимфома Ходжкина могут вызывать существенную эозинофилию, что нехарактерно для неходжкинекой лимфомы, хронического миелолейкоза и острого лимфобластного лейкоза. Среди солидных опухолей рак яичников является наиболее частой причиной эозинофилии. Гиперэозинофильный синдром с поражением легких включает в себя спектр клинических проявлений, характеризующихся периферической эозинофилией и эозинофильными легочными инфильтратами, но этиология обычно неизвестна. Больные с эозинофильной реакцией на лекарственные препараты могут не иметь какой-либо клинической симптоматики или иметь проявления различных синдромов, включая интерстициальный нефрит, сывороточную болезнь, холестатическую желтуху, гиперчувствительные васкулиты и иммунобластную лимфаденопатию. Сообщалось о нескольких сотнях больных с синдромом эозинофильной миалгии после приема L-триптофана с целью седации или психотропной терапии. Этот синдром, вероятно, обусловлен не самим L-триптофаном, а контаминацией. Симптомы (выраженные мышечные боли, тендосиновит, отек мышц, кожная сыпь) продолжались от недели до месяцев, имелись летальные случаи.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Эозинофилия: причины, симптомы, лечение
Эозинофилия – состояние, при котором повышен уровень эозинофилов в крови. Не является самостоятельной патологией и возникает в качестве симптома другого заболевания. Женщины и мужчины сталкиваются с данным явлением с одинаковой частотой.
Причины
Эозинофилы участвуют в защите организма от возбудителей паразитарных и инфекционных болезней, в процессе формирования аллергической и иммунной реакций. Образовываются беспрерывно в костном мозге в течение 3–4 суток, после чего перемещаются в кровь и циркулируют несколько часов. Норма содержания данных клеток – от 0,5 до 5% от общего количества лейкоцитов. У женщин в зависимости от менструального цикла эти показатели могут меняться.
Под воздействием провоцирующих факторов эозинофилы образуются в избыточном количестве. Чаще всего причинами бывают паразитарные инвазии. Высокая интенсивность симптомов наблюдается при шистосомозе, филяриозе, парагонимозе, малярии, эхинококкозе, аскаридозе и трихинеллезе. Лямблиоз может не вызывать подобного состояния.
Иногда причинами эозинофилии выступают злокачественные опухоли желудка, щитовидной железы, кишечника, матки и бронхов. Вызывают патологию аллергии, возникающие в результате приема некоторых лекарств, например, сульфаниламидов, Аспирина, Фенибута, Димедрола, Эстрогена, Химотрипсина, Андронега, Имипрамина. Такому состоянию способствуют отек Квинке, аллергический ринит, бронхиальная астма, крапивница, поллиноз, эозинофильный цистит, сенная лихорадка.
Поражения кожного покрова (экзема, псориаз, герпетиформный дерматит), цирроз печени, порок сердца, нарушение работы эндокринной и иммунной систем, атопические, инфекционные, диффузные болезни также могут вызвать патологическое состояние.
К причинам эозинофилии относятся заболевания крови: лейкоз, пернициозная анемия, полицитемия. У некоторых здоровых людей наблюдается аналогичное состояние, которое не является патологией и обусловлено генетическим фактором.
Симптомы
Повышенное содержание эозинофилов в крови не сопровождается специфическими признаками. Чаще всего возникают симптомы основного заболевания, которое послужило причиной эозинофилии.
Аутоиммунные болезни проявляются болями в суставах, как при ревматоидном артрите или ревматизме. Наблюдаются потеря веса, анемия, кожные раздражения, воспаления стенок сосудов. Паразитарные инвазии или инфекции характеризуются увеличением печени и селезенки, болезненностью лимфатических узлов, отечностью и зудом кожных покровов. Возникают интоксикация, тошнота, озноб, головные боли, общая слабость, снижение или полная утрата аппетита.
При поражении кожи или аллергии проявляется выраженный зуд, который локализуется на определенных участках или распространяется на большую часть тела. Возникают специфические волдыри, сыпь, сухость, отслоение эпидермиса, язвы. Заболевания пищеварительной системы, вызвавшие эозинофилию, сопровождаются рвотой, диареей, тошнотой, судорогами. Иногда наблюдаются признаки гепатита: желтушность кожных покровов, боль и выпуклость в области печени.
У больного легочной эозинофилией появляется сухой приступообразный кашель. Зачастую этот симптом возникает ночью, поэтому больной не может нормально спать, из-за чего его активность и работоспособность в течение дня снижены.
Патология может привести к осложнениям в виде поражения кожного покрова, нарушения функционирования желудочно-кишечного тракта, нервной и сердечно-сосудистой систем.
Классификация
По характеру выраженности выделяют три формы эозинофилии.
- Легкая степень: число эозинофилов в крови повышается от 5 до 10% от общего количества лейкоцитов.
- Умеренная: показатели увеличиваются от 10 до 20%.
- Высокая: количество данных клеток в крови составляет более 20%.
В зависимости от локализации определяют легочную эозинофилию, при которой происходит инфильтрация тканей. Причиной развития данного типа поражения является заражение вухериями.
Эозинофилия у детей
Относительный уровень эозинофилов у детей до 5 лет может составлять 0,5–7%, от 5 лет – 1–5%.
Патология часто диагностируется у недоношенных новорожденных. В большинстве случаев имеет физиологическое происхождение. Как правило, по мере набора массы тела уровень эозинофилов в крови малыша нормализуется.
Возникновению такого симптома у детей способствуют паразитарные инвазии, аллергии, врожденные заболевания, токсокароз, анкилостомоз, инфекции, в частности стафилококковая. Вероятность патологии увеличивается в случае ослабления защитных функций организма при иммунодефиците. Предшествует данному состоянию у детей врожденный порок сердца, хорея, спленэктомия, дефицит магния, казеозный туберкулез, скарлатина или перитонеальный диализ.
При выявлении патологии необходимо обследоваться у врача, чтобы определить основную причину состояния и своевременно восстановить здоровье ребенка.
Эозинофилия при беременности
Зачастую повышение уровня эозинофилов в крови во время вынашивания обусловлено глистной инвазией. После бактериологического исследования определяют следы аскариды, острицы, власоглавов, карликового цепня.
Признаки патологии указывают на поражение гельминтами. Отмечаются тошнота, рвота, слабость, снижение артериального давления, обмороки. Боли локализуются в верней области живота. Иногда появляется анемия. В моче выявляют белок, возникают цистит и пиелонефрит. Данное состояние может привести к осложнениям, таким как прерывание беременности, привычный выкидыш, преждевременные роды.
Диагностика
Эозинофилия диагностируется по результатам общего анализа крови, с помощью которого точно устанавливают процентное соотношение эозинофилов к числу лейкоцитов. Далее проводится лабораторная и инструментальная диагностика с целью выявления основного заболевания, вызвавшего вторичную патологию. Обследование включает анализ мочи, биохимическое исследование крови, кала, мазка из слизистой носа. Рекомендуется проведение рентгенографии легких и бронхоскопии.
Лечение
Учитывая, что эозинофилия – не основное заболевание, а симптом, то терапия должна быть направлена на устранение ее причины. После проведения полного обследования больному назначают комплексное лечение болезни. Помещение в стационар требуется в случае острого течения и невыясненной этиологии.
Выбор лекарственных препаратов зависит от вида основного заболевания и степени его развития. Также учитываются степень протекания, возраст и общее состояние больного. Как правило, рекомендуется применение кортикостероидов для снижения уровня эозинофилов в крови. В случае аллергического происхождения патологии может потребоваться отказ от приема некоторых лекарств или продуктов. Если больной заразился от домашнего питомца, нужно дополнительно проконсультироваться с ветеринаром относительно лечения животного.
При неясной этиологии эозинофилии, когда затронуты важные внутренние органы, велик риск смертельного исхода. Без должного лечения около 75% больных с невыясненной причиной умирают в течение 3 лет.
особенности проявления, причины возникновения и методы лечения
Особенности течения эозинофилии состоят в повышении количества в крови особых клеток — эозинофилов. При возникновении такого состояния отмечается пропитывание этими клетками и прилегающих тканей, например, такое явление можно наблюдать при насморке, когда в отделяемой мокроте отмечаются эозинофилы, при бронхите в тканях легких и бронхах. Нормой содержания таких клеток для взрослого человека является показатель 0,02х109/л до 0,3х109/л, который может в незначительной степени отклоняться в одну сторону.
Такое состояние, как Эо, медиками признано не самостоятельным заболеванием, а проявлением ряда вирусных и бактериальных поражений организма. И обнаружение повышенного количества таких клеток при исследовании анализа крови может стать симптомом начинающегося органического поражения.
Что такое эозинофилия
Эозинофилы представляют собой особый вид лейкоцитов, отвечающих за определенную работу в организме. Название эти клетки получили за ряд характерных сходств с разновидностью красителей. При выявленном превышении нормы таких клеток в крови следует задуматься о необходимой защите организма от негативного воздействия извне.
Специфика деятельности эозинофилов выявляется в направленности результата увеличения их количества, что обусловливается тремя факторами:
- Устранение паразитарной инфекции. В этом случае деятельность эозинофилов проявляется в разрушении любого возбудителя заболевания белковой природы. Содержащие в своем составе сильнодействующий секрет, эозинофилы выступают в роли окончательного уничтожителя остатков возбудителя, с которыми уже «справилась» клетка-киллер.
- Проявление аллергической реакции в момент встречи антигена с антителом. С помощью реакции эозинофилов происходит нейтрализации излишней реакции при инактивации биологического вещества-раздражителя.
- Выступают в роли вещества, профилактически воздействующего на тромбоциты: препятствуя их склеиванию, эозинофилы не позволяют развиться тромбированию сосудов.
Перечисленные направления «деятельности» эозинофилов позволяют понять их необходимость для организма, причины появления. Особенностью данного явления следует считать отсутствие зависимости количества эозинофилов от половой принадлежности человека, некоторые колебания показателей содержания этих клеток в общем числе лейкоцитов характерны для разных возрастных категорий.
Классификация
Сегодня в медицине предлагается наиболее распространенная классификация, на количественном показатели содержания в крови таких клеток. Выглядит на следующим образом:
- легкая степень эозинофилии, которая проявляется в незначительном увеличении показателя содержания особых клеток в крови. Их число при легкой степени составляет менее 10%;
- умеренная степень характеризуется выявлением эозинофилов в количестве 10-15%;
- выраженная степень эозинофилии определяется при содержании в крови эозинофилов более 15% (по данным некоторых авторов, более 20%).
Также существуют понятия физиологически допустимого уровня содержания эозинофилов среди общего количества лейкоцитов и стойко повышенного показателя.
- Цифра физиологически допустимого уровня составляет 5-8%.
- При стойком же повышении количества эозинофилов цифра эта достигает более 20% и говорит о наличии в организме глистной инвазии, вероятного лейкоза либо активной аллергической реакции.
Причины повышения
Превышение физиологической нормы содержания эозинофилов в крови может отмечаться при ряде заболеваний и патологических изменениях в организме. Восприимчивость каждого человека к внешним воздействиям индивидуальна, потому степень увеличения количества эозинофилов может существенно различаться у разных больных при одинаковом внешнем воздействии.
К наиболее частым причинам следует отнести следующие заболевания:
- кожные поражения, характеризующиеся значительным негативным изменением состояния верхнего слоя эпидермиса: экзема и дерматиты различной природы, разноцветный и опоясывающий лишай, пемфигус, пузырчатка;
- глистные инвазии при явных признаках поражения организма паразитами — аскаридоз, шистосомоз, эхинококкоз, анкилостомоз;
- аллергические проявления, которые могут развиваться как при пищевом отравлении, так и при воздействии пыльцы цветущих растений, применении определенных лекарственных препаратов, использовании определенных косметических средств и бытовой химии;
- поражения крови — лейкозы, лимфогранулематозы, синдром Сезари, анемия и комбинированный иммунодефицит;
- заболевания легких — астма, пневмония, инфильтрат легочный;
- аутоиммунные болезни в виде красной волчанки и склеродермии;
- поражения инфекцией желудка и органов желудочно-кишечного тракта — язва желудка либо 12-перстной кишки, стафилококковая инфекция, наиболее часто отмечающаяся в раннем детском возрасте.
Также выраженное повышение количества эозинофилов в крови может отмечаться при ревматических поражениях, злокачественных новообразованиях, иммунодефицитных состояниях. Любые поражения самого разного характера способны спровоцировать проявление эозинофилии, степень восприимчивости организма определяет возможности для данного состояния.
Как выявить проблему у себя
Определить у себя такое патологическое состояние, как эозинофилия, можно по ряду внешних проявлений. Однако они также могут существенно различаться у разных категорий больных вследствие разной степени запущенности текущего патологического процесса в организме и интенсивности проявлений.
Симптоматика данного состояния крови зависит от заболевания, которое стало первопричиной повышения содержания эозинофилов. К наиболее явным проявлениям эозинофилии можно отнести следующие:
- при аутоиммунных и реактивных заболеваниях могут отмечаться такие проявления, как анемия, увеличение размеров печени и селезенки, значительное и быстрое снижение массы тела, фиброз легочной ткани, увеличение температуры без видимой внешней причины, болезненность суставов, сердечная недостаточность;
- глистные инвазии и иные виды паразитарных поражений сопровождаются кашлем с астматической составляющей, отечностью тканей лица (преимущественно верхних век), болезненность суставов и боле в мышцах, увеличение размеров и повышенная чувствительность при пальпации лимфатических узлов, селезенки и печени;
- кожные и аллергические заболевания, сопровождающиеся увеличением количества эозинофилов, проявляются в виде появление зуда и жжения кожи, высыпаний различного характера, образование на коже волдырей, глубоких фурункулов, язв, а также мокнущих мест. Также может происходить отслоение верхнего слоя эпидермиса;
- при поражении органов желудочно-кишечного тракта происходит нарушение выведения шлаков из организма вследствие нарушения микрофлоры в кишечнике. И результатом также может стать увеличение показателя эозинофилов, что проявляется в виде тошноты и рвоты (особенно после приема пищи), несварения желудка и нерегулярного опорожнения кишечника, метеоризма и вздутия живота;
- поражения крови, проявляющиеся при увеличении показателя содержания эозинофилов в крови кашлем, увеличением размеров селезенки, лимфоузлов и печени, а также цианозом кожного покровов (появляется оттенок синюшности).
У себя данное состояние можно выявить также и при наличии выраженной потери массы тела, беспричинного повышения температуры, увеличения лимфатических узлов и печени, а также болезненности области печени и селезенки.
Диагностирование увеличения количества эозинофилов производится на основании анализа крови, который выявляет наличие изменения уровня лейкоцитов.
Анализ крови на эозинофилы рассмотрен в этом видео:
О каких изменениях и нарушениях говорит
Такое состояние, как эозинофилия, может говорить о таких изменениях патологического характера, как глистная инвазия либо активное размножение других видов паразитов, поражение кожных покровов при аллергических реакциях (на продукты питания, лекарственные препараты или бытовую химию), изменении состава крови или развитии аутоиммунных заболеваний.
- Выявить эозинофилию можно путем изучения анализов крови, печеночных проб на предмет показателей остаточного азота, белка, билирубина.
- С помощью мазков из носа выявляется наличие аллергических антигенов, при помощи проведения рентгенологического исследования легких можно обнаружить инфильтрат тканей.
При усилении проявлений нарушения функционирования желудочно-кишечного тракта и дерматологических проблем можно также предположить увеличение количества эозинофилов в крови. Негативные изменения в состоянии кожи часто сопровождаются таким проявлением, как эозинофилия, потому предельное внимание к состоянию кожи позволяет вовремя обнаружить патологию.
Устранение симптома
После постановки точного диагноза «эозинофилия» в первую очередь устанавливается первопричина данного состояния. Для этого проводится ряд дополнительных лабораторных исследований, устанавливается точная клиническая картина. И лечение проводится именного того заболевания, которое стало причиной развития эозинофилии.
- Например, при подозрении на аллергическую реакцию организма на применение определенного лекарственного препарата следует отменить использование его или заменить на аналогичный по своему действию.
- При инфекционном поражении может использоваться антибактериальная терапия, сопровождающаяся применением средств, способствующих максимально быстрому выведению из организма накопившихся шлаков.
- Аутоиммунные поражения требуют более длительного и сложного лечения, при котором используются цитостатики, терапия для остановки роста опухолей и новообразований.
Гиперэозинофилия при заболеваниях органов дыхания | Чучалин А.Г.
НИИ пульмонологии МЗ РФ, МоскваГиперэозинофилия встречается при большой группе заболеваний, которые имеют разные механизмы возникновения, самые разнообразные клинические проявления и отличия в прогнозе и исходе. В клинической практике врачи многих специальностей имеют дело с больными, у которых повышено содержание эозинофилов в крови. Наиболее часто больные с гиперэозинофилией выявляются в практике пульмонологов и аллергологов. Однако данная диагностическая проблема не является редкостью при заболеваниях сердца и сосудов (системные васкулиты), у больных с неопластическими процессами. Особое место данный синдром занимает у больных с паразитарными, грибковыми, вирусными и другими заболеваниями (табл. 1). Описаны генетические врожденные формы гиперэозинофилии и идиопатический вариант ее возникновения. Ниже приводится рубрификация заболеваний, при которых может наблюдаться синдром гиперэозинофилии (P.Weller, 2002, Up–To–Date, Vol.10, №1). Каждый из разделов, приведенных в табл. 1, нуждается в самостоятельном анализе. Цель настоящего обзора – привлечь внимание врачей к проблеме гиперэозинофилии у больных с патологией дыхательной системы и рассмотреть дифференциально–диагностические алгоритмы при этой гетерогенной группе заболеваний. Общепринятой классификации заболеваний дыхательных путей при синдроме гиперэозинофилии не существует. Ниже приведены заболевания органов дыхания аллергической природы, сопровождающиеся гиперэозинофилией:

- Простая эозинофильная пневмония
- Хроническая эозинофильная пневмония
- Синдром Чардж–Стросса
- Идиопатический гиперэозинофильный синдром
- Острая эозинофильная пневмония
- Аллергический ринит
- Бронхиальная астма
- Аллергический бронхолегочный аспергиллез
- Бронхоцентрический гранулематоз
- Паразитарные заболевания легких
- Аллергические реакции, вызванные приемом лекарственных средств
- Экзогенный аллергический альвеолит
Другую группу, при которых аллергические реакции не играют патогенетической роли, составляют разнообразные по клиническим проявлениям заболевания с поражением органов дыхания. Так, к этой группе может быть отнесен гистиоцитоз Х, лимфомы и лимфогранулематоз, инфекционные заболевания негельминтной природы (СПИД, цитомегаловирусная инфекция) и др.
Под гиперэозинофильным синдромом понимают повышение числа эозинофилов в периферической крови свыше 250 клеток в 1 мкл. Физиологическая норма колеблется от 50 до 250 эозинофилов в 1 мкл. Критическим уровнем, который указывает на патологический процесс, связанный с увеличением числа эозинофилов, является уровень клеток, превышающий 450 в 1 мкл. При этом необходимо подчеркнуть, что уровень эозинофилов крови может не коррелировать с тканевой эозинофилией и их содержанием в бронхоальвеолярном лаваже. Классическим примером может служить гистиоцитоз Х (его другое название – эозинофильная гранулема): эозинофильная инфильтрация обнаруживается только при гистологическом исследовании биоптатов легочной ткани, полученной при открытой биопсии, в то время как в крови эозинофилии не отмечается. При идиопатическом легочном фиброзе также повышенное содержание эозинофилов выявляется только при исследовании жидкости бронхоальвеолярного лаважа.
При диагностике причины гиперэозинофилии должны быть учтены все детали истории жизни и болезни пациента. Важна информация о его увлечениях (например, любитель птиц) и путешествиях (Африка, Латинская Америка и другие регионы, в которых распространены грибковые и паразитарные заболевания).
Предмет особого внимания – назначение лекарственных средств, при приеме которых наиболее часто встречаются гиперэозинофильные реакции. К ним относят: нитрофураны, фенитоин, альфа–триптофан, ампициллин, ацетаминофен, пентамидин (при ингаляционном способе введения), ранитидин, колониестимулирующий фактор гранулоцитов–моноцитов, силикат алюминия и другие соли металлов. Следут выделить серосодержащие соли, которые используют при возделывании виноградников, наркотики (героин, кокаин), аллергию на латекс у рабочих резиновой промышленности и другие.
Реакция легочной ткани на прием лекарственных средств в настоящее время вызывает все большую озабоченность медиков. В последние годы были описаны гиперэозинофильные реакции и легочные инфильтраты при назначении кортикостероидных гормональных препаратов, кромогликата натрия и некоторых других перапаратов. Иммунологические механизмы аллергических реакций, возникающих на прием лекарственных средств, охарактеризованы недостаточно. Они чаще всего не зависят от иммуноглобулина класса Е.
Клинически патологическая реакция органов дыхания может протекать, как остро возникшее заболевание, или развиваться медленно, приобретая черты хронического процесса. В последнем случае всегда возникают диагностические сложности, так как порой бывает трудно установить причинную связь между симптомами болезни и длительным приемом лекарственного средства. В этом плане лучше известны побочные эффекты нитрофуранов. Так, описаны гиперэозинофильные легочные инфильтраты, возникшие после их приема; при длительном назначении возможно развитие волчаночно–подобного синдрома (J. Murray, J. Nadel, 1988).
Наиболее частыми реакциями со стороны органов дыхания могут быть эозинофильные пневмонии, альвеолит, интерстициальная пневмония, бронхиальная астма. Таким образом, врачу, который лечит больного с гиперэозинофилией, необходимо самым тщательным образом собрать лекарственный анамнез. Он должен провести своеобразную ревизию всех лекарственных средств, назначенных врачами самых разнообразных специальностей, а также точно знать, какие препараты больной принимал сам, без ведома врачей. Данное правило является одним из необходимых условий успешной диагностики и эффективного лечения.
Физикальное обследование несет очень важную диагностическую информацию о поражении нижнего или верхнего отделов дыхательных путей. Принципиальное значение в постановке диагноза имеет обнаружение симптомов, свидетельствующих о поражении не только легких, но и других органов и систем (сердце, центральная нервная система, почки, опорно–мышечный аппарат и другие). Клиническое обследование должно ориентировать врача на проведение рациональной диагностической программы, включая современные методы лабораторной и имидж–диагностики, иммуногистохимические и гистологические исследования.
Диагностический поиск при гиперэозинофилии должен быть направлен на обнаружение симптомов, свидетельствующих о мультиорганном патологическом процессе. Если клинический осмотр выявляет поражение не только легких, но и сердца, печени, селезенки, мышц, фасций, и других органов и систем, то речь, как правило, может идти о неаллергических системных заболеваниях или же идиопатическом гиперэозинофильном синдроме. В этом плане важным диагностическим признаком является высокая СОЭ, не характерная для аллергических заболеваний. При обследовании больных с гиперэозинофилией всегда обращают внимание на ее сочетание с повышением концентрации IgE, что в большей степени характерно для аллергических заболеваний, некоторых форм первичного системного васкулита (синдром Чардж – Стросса), а также грибковых заболеваний.
Аллергические заболевания
Простая эозинофильная пневмония
Простую эозинофильную пневмонию отождествляют с синдромом Леффлера. В 1932 году Леффлер опубликовал работу, посвященную дифференциальной диагностике легочных инфильтратов. Он описал четырех пациентов, у которых клиническая картина характеризовалась минимальными проявлениями со стороны дыхательных путей, гиперэозинофилией и самостоятельно разрешающимися инфильтратами, которые диагностировались только при рентгенографии органов грудной клетки. Ретроспективный анализ больных с простой эозинофильной пневмонией позволяет рассматривать клиническую картину более глубоко. Так, у больных часто появляются сухой непродуктивный кашель, хрипы в грудной клетке, по большей части в ее верхних отделах, ощущение легкой боли в области трахеи, что связывают с раздражением ее слизистой при прохождении личинок аскарид или других паразитов. Мокрота носит вязкий характер и может иметь легкий кровянистый оттенок. При рентгенографии легких выявляются инфильтраты округлой или овальной формы от нескольких миллиметров до нескольких сантиметров в обоих легочных полях. Эти инфильтраты сопровождаются увеличением числа эозинофилов в периферической крови до 10%. Инфильтраты держатся несколько недель, могут мигрировать по легочным полям и самостоятельно разрешиться, не оставив рубцовых изменений в легочной ткани.
Наиболее часто простая эозинофильная пневмония вызывается такими паразитами, как Ascaris lumbricoides, Strongyloides stercoralis, Ancylоstoma, Necator, Uncinaria. Личинки этих паразитов током крови могут доставляться в дыхательные пути, а затем, в конечном счете, – в желудочно–кишечный тракт. Рекомендуется проводить исследование мокроты и кала на предмет обнаружения личинок паразитов.
В мокроте обнаруживается повышенное содержание эозинофилов и продуктов их деградации – кристаллов Шарко–Лейдена. Диагностическое значение приобретает также повышение уровня IgE, как правило, выше 1000 единиц. Обнаружение такого высокого уровня IgE всегда побуждает исключать паразитарное или же грибковое заболевание. Гиперэозинофилия и гипериммуноглобулинемия (IgE) являются реакциями, направленными на элиминацию паразитов из организма. Эозинофилы секретируют такие пептиды, как эозинофильная пероксидаза, катионный протеин, большой основной белок, а также перекись водорода и другие биологически активные субстанции. Возрастает поляризация Th3 клеток, что приводит к повышенной секреции интерлейкина 5 и продукции IgE.
Патогенетические механизмы объясняют основные клинические проявления простой эозинофильной пневмонии. Так, становится понятным, почему появляется кашель, характер мокроты, хрипы в грудной клетке, гиперэозинофилия крови и мокроты, гипериммуноглобулинемия IgE, летучий характер эозинофильных инфильтратов.
W. Thurlbleck, A. Churg (1995) приводят случаи эозинофильной пневмонии, протекавшей по типу синдрома Леффлера и инициированные приемом сульфонамидов; в других сериях причиной пневмонии явились соли никеля, которые используются при чеканке монет.
Другие формы легочной патологии обусловлены инвазией паразитов непосредственно в легочную ткань, чем объясняют продолжительные клинические проявления эозинофильных инфильтратов. К такой форме паразитарной патологии относится парагонимоз (Paragonimus westermani, род нематод). Взрослые особи мигрируют через стенку кишки и диафрагмы в легочную ткань, индуцируя воспалительную реакцию. Исходом воспалительного процесса в легких является образование фиброзных участков, содержащих один–два гельминта. Фиброзные узлы могут сливаться, образуя участки кистозного перерождения легочной ткани. Особенностью клинической картины при парагонимозе является вовлечение в патологический процесс плевральной полости. Экссудат плевральной полости и инфильтрированная легочная ткань содержат преимущественно эозинофилы. Мокрота приобретает шоколадный оттенок, в ней часто присутствуют прожилки крови. Высокое содержание эозинофилов в крови наблюдается в начале заболевания, однако при хронических формах оно может быть в пределах нормальных величин.
Наконец, третьей формой паразитарного поражения легких и других органов человеческого организма является массивное проникновение личинок и яиц паразитов в ткани. В результате гематогенной диссеминации в легкие личинок и яиц развиваются кашель, хрипы, одышка. Для острых воспалительных реакций характерно увеличение числа эозинофилов в крови. Подобного типа воспалительные реакции наблюдаются при массивном проникновении личинок аскарид, трихин, шистосом, а также при стронгилоидозе. Среди паразитарных эозинофильных форм легочной патологии особое место занимают тропические формы, которые вызываются такими филяриями, как Wuchereria bancrofti, Brugia malayi.
Таким образом, простая эозинофильная пневмония чаще всего развивается при паразитарных заболеваниях и приеме некоторых лекарственных средств. Она характеризуется минимальными проявлениями бронхолегочного синдрома, гиперэозинофилией, гипергаммаглобулинемией IgE и «летучими» легочными инфильтратами. Прогноз благоприятен; как правило, не требуется назначения глюкокортикостероидов, поскольку происходит спонтанное разрешение инфильтратов. Бесспорно, у данной категории больных необходимо проводить дегельминтизацию. Другие формы паразитарного поражения легких отличаются клиническими проявлениями и механизмами патологических процессов. Эта группа легочной патологии также протекает с эозинофилией, что необходимо учитывать при проведении дифференциальной диагностики.
Острая эозинофильная пневмония
Острая эозинофильная пневмония (ОЭП) является своеобразным антиподом простой эозинофильной пневмонии. Она протекает с симптомами острой дыхательной недостаточности, угрожающей жизни больного человека. В клинической картине имеется много общего с десквамативной пневмонией и с респираторным дистресс–синдромом взрослых. Отличительной особенностью ОЭП является обнаружение более 40% эозинофилов в бронхоальвеолярной жидкости и хороший прогноз при назначении глюкокортикостероидов. Болезнь начинается остро, в течение 1-5 дней, драматически нарастают симптомы острой дыхательной недостаточности. По жизненным показаниям начинается искусственная вентиляция легких. Реанимационным мероприятиям предшествует короткий период, когда больные жалуются на боль в грудной клетке без определенной локализации, мышечную боль, повышенную температуру тела.
При обследовании могут выслушиваться крепитирующие «целлофановые» хрипы. При рентгенологическом обследовании органов грудной клетки выявляются интенсивные смешанной природы инфильтраты, которые распространяются как на альвеолярное, так и интерстициальное пространство. Локализация инфильтратов самая разнообразная, но преимущественно – в верхних отделах легких (при хронической эозинофильной пневмонии инфильтраты локализуются в основном на периферии легких). Количество эозинофилов в периферической крови, как правило, нормальное, что особенно контрастирует с высоким их содержанием в бронхоальвеолярной жидкости – от 12 до 44%, тогда как в норме определяют единичные клетки. Попытки установить инфекционную природу безуспешны, даже если проведена биопсия легочной ткани, так же как не удается увязать происшедшие изменения с приемом лекарственных средств. Компьютерная томография высоких разрешений выявляет диффузные консолидирующиеся инфильтраты, которые распространяются на альвеолярное пространство и захватывают интерлобарные перегородки. Инфильтративный процесс часто распространяется на плевру. Данный признак может быть использован в дифференциальном диагнозе ОЭП с идиопатическим интерстициальным фиброзом легких. Плевральное повреждение более чем в 50% случаев сопровождается образованием экссудата в плевральной полости, чаще всего бывает двухстороннего. Важным подспорьем в постановке окончательного диагноза является быстрое исчезновение инфильтратов: в течение нескольких дней после назначения глюкокортикостероидов.
Патологические особенности ОЭП были изучены Davis et al. (1986), описавшими идиопатическую форму острой дыхательной недостаточности, для которой характерным оказалось высокое содержание эозинофилов в бронхоальвеолярном лаваже. Другая особенность состояла в том, что был хороший ответ на терапию глюкокортикостероидами без последующего обострения заболевания. Болезнь протекала остро, в дальнейшем рецидива не наблюдалось. В анамнезе не было никаких сведений о наличии бронхиальной астмы. Таким образом, при развитии ОЭП были исключены инфекционные заболевания дыхательных путей, бронхиальная астма и не было установлено связи с приемом известного лекарственного средства, что давало основание рассматривать эту форму патологии, как идиопатическую.
Tazelaar et al. описали морфологические особенности ОЭП (рис. 1). Они указали на острое и диффузное геморрагическое поражение альвеол с выраженной инфильтрацией эозинофилами, которые депонировались в альвеолах и интерстиции. Отмечались гиалиновые мембраны и гиперплазия пневмоцитов второго типа.

Рис. 1. Острая эозинофильная пневмония
Дифференциальный диагноз проводится с диффузным альвеолярным повреждением, острой интерстициальной пневмонией и хронической эозинофильной пневмонией. Отличительной чертой является обнаружение при ОЭП кластеров эозинофилов (5–10 клеток в поле зрения). От хронической эозинофильной пневмонии она отличается продолжительностью клинических проявлений болезни, т.е. в основе дифференциального диагноза лежат особенности клинической картины этих форм пневмонии.Хроническая эозинофильная пневмония
Термин хроническая эозинофильная пневмония (ХЭП) был введен в клиническую практику Carrington et al. в 1969 г. Авторы наблюдали группу больных из девяти человек, все они были женщины в возрасте около пятидесяти лет. Основные клинические проявления – снижение веса, ночные поты, нарастающая в своей интенсивности одышка. Шесть женщин из девяти страдали бронхиальной астмой, но характер одышки у них существенно изменился и присоединились симптомы общей интоксикации. Особое внимание привлекли изменения, выявленные при проведении рентгенографии органов грудной клетки. У всех больных были выявлены легочные инфильтраты, расположенные по периферии, так что создавалось впечатление о наличии жидкости в плевральной полости. В последующие годы к этой клинической проблеме возвращались многие авторы (J. Murray, J. Nadel, 1988; M. Thurlbeck, A. Churg, 1995 и другие). К тому времени сформировалась клиническая концепция хронической эозинофильной пневмонии. Болезнь не протекает так остро и с признаками острой дыхательной недостаточности, как это наблюдается при ОЭП. Другая отличительная особенность, что важно учитывать при дифференциальной диагностике с простой эозинофильной пневмонией – легочные инфильтраты спонтанно не разрешаются, и больные с ХЭП нуждаются в лечении. Наконец, при этой форме пневмонии установлены характерные рентгенологические и морфологические изменения, что и предопределило правомерность выделения этой категории больных.
Итак, основные клинические проявления ХЭП – кашель, одышка, повышение температуры тела, потливость, снижение массы тела, реже – продукция мокроты, кровохарканье. Около 50% больных в анамнезе имеют указание на бронхиальную астму, у большинства из них выявляется эозинофилия периферической крови. Высокое содержание эозинофилов отмечается при исследовании мокроты. Важное диагностическое значение имеет обнаружение эозинофилов в бронхоальвеолярном лаваже, которые могут доминировать над другими клетками. Проведение бронхоальвеолярного лаважа является необходимой диагностической процедурой у больных с ХЭП.
Причина возникновения ХЭП остается мало изученной, поэтому ее рассматривают, как идиопатическое заболевание. В последние годы появились сообщения о роли лекарственных средств, индуцирующих ее возникновение. В эту группу лекарственных препаратов внесены блеомицин, нитрофураны, парааминосалициловая кислота, пенициллин, сульфаниламиды, L–триптофан, а также кокаин, соли никеля. Выше уже обсуждалась необходимость самой тщательной ревизии лекарственных препаратов, которые были назначены больному с гиперэозинофилией.
Большим подспорьем в постановке диагноза служат рентгенологические методы (рис. 2). При рентгенографии органов грудной клетки у большинства больных выявляются периферические, не сегментарные, облаковидные инфильтраты, иногда – феномен «матового стекла». Они преимущественно локализуются в области верхушек легких и чаще аксиллярно. Компьютерная томография легких позволяет получить более точную диагностическую информацию о локализации инфильтратов, их распространенности и связи с плеврой.

Рис. 2. Хроническая эозинофильная пневмония
Патоморфологические изменения при ХЭП (рис. 3) характеризуются скоплением в альвеолярном пространстве альвеолярных макрофагов с заметным увеличением числа эозинофилов. Макрофаги содержат фагоцитируемые ими гранулы эозинофилов. На ранних стадиях заболевания наблюдается белковый экссудат в межальвеолярных перегородках, с формированием эозинофильных абсцессов и появлением гистиоцитов. Отмечается гиперплазия пневмоцитов второго типа, которая сопровождается воспалительными реакциями интерстициальной ткани.

Рис. 3. Хроническая эозинофильная пневмония
Достаточно сложной областью является дифференциальная морфологическая диагностика ХЭП с синдромом Чардж–Стросса, эозинофильной гранулемой, десквамативной интерстициальной пневмонией и гранулематозом Вегенера. Отличительной морфологической чертой синдрома Чардж–Стросса являются признаки гранулематозного васкулита и развитие некротической гранулемы, что не характерно для больных с хронической эозинофильной пневмонией. При эозинофильной гранулеме преобладают изменения в интерстициальной легочной ткани, в которой заметно возрастает число гистиоцитов, появляются клетки Langerhans, а также эозинофилы. Десквамативная интерстициальная пневмония, описанная А.А. Liebow, характеризуется аккумуляцией альвеолярных макрофагов в альвеолярном пространстве. Эозинофилы при этой форме воспалительной реакции не определяются. Гранулематоз Вегенера характеризуется развитием ангиоцентрической гранулемы, которая осложняется асептическим некрозом. Наконец, следует указать на морфологические отличия при инфекционных легочных процессах, при которых удается идентифицировать патоген, что исключает идиопатическую природу ХЭП.Лечебная программа при ХЭП основана на применении глюкокортикостероидов. Однако следует подчеркнуть, что приблизительно у 10% больных выздоровление наступает без применения каких-либо лекарственных средств. Учитывая подострое течение болезни и возможность спонтанного разрешения воспалительного процесса, необходимо проявлять сдержанность при назначении медикаментозной терапии. В практическом смысле это означает, что больные нуждаются в проведении доказательной диагностики, динамического наблюдения за течением болезни, и только после этого решается вопрос о назначении глюкокортикостероидов.
Адекватная инициальная терапия у больных с хронической эозинофильной пневмонией основана на применении преднизолона в дозе от 40 до 60 мг в сутки. Данная доза сохраняется в течение 2-6 недель до полного разрешения инфильтратов в легочной ткани, после чего суточная доза преднизолона снижается до 20–30 мг в сутки и продолжается еще восемь недель. Подобная жесткая схема назначения системных глюкокортикостероидов продиктована тем, что у этой категории больных достаточно часто происходит обострение болезни (по типу синдрома отмены). Рекомендуется прибегать к альтернирующей схеме назначения глюкокортикостероидов. Если болезнь осложняется развитием симптомов острой дыхательной недостаточности, то рекомендуется прибегать к пульс–терапии. С этой целью используется метилпреднизолон, который назначают в дозе 250 мг в/в каждые 6 часов, сочетая с приемом препаратов per os.
Обострение заболевания происходит более чем у 80% больных ХЭП и наблюдается в сроки от нескольких месяцев до года. При обострении заболевания необходимо вернуться к исходным дозам глюкокортикостероидов, чтобы добиться хорошего контроля над течением заболевания. Ингаляционные глюкокортикостероиды во время «пика» заболевания не рекомендуется назначать; их применяют в период снижения дозы преднизолона, с тем чтобы предотвратить развитие синдрома отмены.
Критериями эффективности проводимой терапии являются исчезновение одышки, нормализация температуры, снижение числа эозинофилов в периферической крови. При контрольном рентгенологическом исследовании органов грудной клетки большинство инфильтратов в течение короткого времени подвергаются обратному развитию. Обычно при правильно подобранной дозе преднизолона и чувствительности к нему процесс разрешается в течение двух недель. Более чувствительным методом в оценке эффективности терапии преднизолоном является компьютерная томография, которая позволяет проследить этапы разрешения пневмонии. В оценке эффективности терапии большое значение имеет нормализация числа эозинофилов в периферической крови и их исчезновение в бронхиальном секрете, снижение уровня IgЕ и нормализация СОЭ.
Клиническая проблема состоит в предупреждении нежелательных побочных эффектов при проведении терапии преднизолоном. Обычно лечение рекомендуется проводить в течение 6-9 месяцев. Прогноз считается неблагоприятным, если при указанной тактике ведения больного с ХЭП наступает обострение заболевания.
Идиопатический гиперэозинофильный синдром
Идиопатический гиперэозинофильный синдром (ИГЭС) характеризуется длительным повышением числа эозинофилов в периферической крови и инфильтрацией этими клетками многих органов и тканей, что и обусловливает клиническую картину мультиорганного повреждения. Данный синдром относится к числу гетерогенных по своим клиническим проявлениям и исходам, что, видимо, связано с различными причинами его возникновения и патогенетическими механизмами. Однако современное знание этой проблемы не позволяет разграничить возможно разные болезни, которые сегодня объединены в одну рубрику ИГЭС.
В постановке диагноза клиницисты ориентируются на следующие признаки: эозинофилия периферической крови более 1500/мкл, сохраняющаяся в течение более чем шести месяцев; исключены такие причины, как паразитарная инфекция и аллергические заболевания; симптомы мультиорганного патологического процесса. Указанные критерии свидетельствуют о том, что клиницисту при постановке диагноза ИГЭС необходимо исключить большую группу заболеваний, при которых происходит повышение числа эозинофилов. Иначе говоря, диагностический процесс построен по принципу исключения как известных, так и идиопатических заболеваний с гиперэозинофилией.
Клиническая картина синдрома проявляется такими неспецифическими симптомами, как общее недомогание, кашель (как правило, непродуктивный), мышечные боли, ангионевротический отек, крапивница, повышение температуры тела, нарушение зрения. Поражение сердечно–сосудистой системы, нервной системы и селезенки происходит более чем у 80% больных; реже можно наблюдать патологические изменения со стороны печени, желудочно–кишечного тракта, органа зрения.
Ключевую роль в постановке диагноза играет подсчет числа лейкоцитов и формулы крови. Так, число лейкоцитов у отдельных больных повышается до 90000 и более, что всегда побуждает исключать лейкоз. Высокое содержание среди прочих клеток белой крови приходится на зрелые формы эозинофилов, однако у части больных появляются и клетки–предшественники эозинофилов. Исследование костного мозга демонстрирует его обогащение как зрелыми формами эозинофилов, так и их предшественниками. Хромосомных и цитогенетических изменений при ИГЭС не описано.
Прогностически неблагоприятным признаком считается поражение сердца, так как это может стать причиной инвалидности, а при особенно тяжелых формах патологического процесса – и непосредственной причиной смерти. В клинической картине можно выделить три фазы поражения миокарда. Начальная стадия описывается, как стадия острого некроза; интермиттирующая стадия, следующая за некротической, характеризуется образованием внутрисердечных тромбов, которые формируются на месте развившегося ранее некроза; наконец, третья стадия – фибротическая. Острая стадия некроза миокарда развивается в первые полтора месяца от развития гиперэозинофильного синдрома. Повреждение эндомиокарда происходит вследствие его инфильтрации лимфоцитами и эозинофилами; из гранул последних выделяется значительное число веществ, приводящих к некрозу кардиомиоцитов и формированию асептических микроабсцессов миокарда. На этой стадии заболевания клинические проявления минимальны, и лишь только происшедшая тромбоэмболия и активный поиск ее источника могут выявить признаки повреждения миокарда, наступившего вследствие эозинофильной инфильтрации эндомиокарда и развившегося некротического процесса. Начальные проявления эозинофильной инфильтрации могут подтверждаться биопсией эндомиокарда, так как другие диагностические методы малоспецифичны и малочувствительны в диагностике поврежденного миокарда. Клиницистам данная категория больных больше известна по стадии массивной тромбоэмболии или же стадии фиброза миокарда, когда формируется рестриктивная кардиомиопатия и выраженная регургитация через митральный и трикуспидальный клапаны.
Неврологические симптомы у больных с ИГЭС могут возникнуть вследствие тромбоэмболии сосудов головного мозга, а также проявиться симптомами энцефалопатии или периферической нейропатии. Церебральная тромбоэмболия возникает вследствие заноса тромба из полости сердца и проявляется в виде инсульта или же преходящих ишемических эпизодов. Терапия антикоагулянтами, как правило, не приносит желаемого эффекта, так как эмболии могут рецидивировать несмотря на нее. Энцефалопатия проявляется изменениями в сфере сознания, снижением памяти, возможно развитие атаксии. У некоторой части больных появляются признаки поражения моторных нейронов, о чем свидетельствует возрастающий мышечный тонус, положительный рефлекс Бабинского. Периферическая нейропатия возникает приблизительно у каждого второго больного с ИГЭС в виде изменения чувствительности и атрофии мышц. О природе развивающейся нейропатии пока мало что известно.
Патологические изменения со стороны кожных покровов являются достаточно частой клинической проблемой у больных с ИГЭС. Больные часто обращаются по поводу ангионевротических отеков, уртикарных и эритематозных высыпаний, образования зудящих папул и узелков. В основе возникновения кожных симптомов лежит периваскулярная инфильтрация эозинофилами, в меньшей степени – нейтрофилами. Развитие кожных симптомов, таких как ангионевротический отек, уртикарные высыпания, относится к числу признаков, которые свидетельствуют о благоприятном течении болезни. Они достаточно быстро регрессируют при назначении терапии глюкокортикостероидами.
Разнообразны по своим клиническим проявлениям изменения, которые наблюдаются со стороны органов дыхания. Больные часто жалуются на появление непродуктивного кашля, одышку, но бронхиальная астма не является характерным признаком для больных с ИГЭС. При рентгенологическом исследовании часто выявляются инфильтраты, возникающие вследствие миграции эозинофилов в паренхиму легких. При далекозашедших стадиях возможно развитие фиброза легочной ткани или инфарктных пневмоний.
Другие органы и системы в патологический процесс при ИГЭС вовлекаются реже. Автор наблюдал больную, у которой была диагностирована эозинофильная инфильтрация слизистой желудка, кишечника; в клинику она обратилась по поводу обострения бронхиальной астмы и гиперэозинофильного синдрома. Отдаленное наблюдение за больной выявило поражение клапанного аппарата сердца и развитие признаков застойной сердечной недостаточности.
Дифференциальная диагностика при автора проводится с паразитарными и грибковыми заболеваниями, острой эозинофильной лейкемией, синдромом Чардж–Стросса.
Лечебная программа включает назначение глюкокортикостероидов только на этапе мультиорганного поражения. На начальных этапах заболевания, когда выявляется высокое содержание эозинофилов в крови и отсутствуют признаки поражения сердца, легких, нервной системы, кожных покровов, рекомендуется ограничиться только наблюдением за больными. Терапия глюкокортикостероидами дополняется назначением циклоспорина, интерферона-a в тех случаях, когда в клинической картине появляются признаки мультиорганной патологии и низкой эффективности преднизолона.
Бронхиальная астма
Бронхиальная астма (БА) относится к числу заболеваний, которые распространены в современном обществе и сохраняют тенденцию к дальнейшему росту. Болезнь определяется, как хроническое воспалительное заболевание дыхательных путей, которое протекает при участии большого количества клеток, но доминирующая роль принадлежит эозинофилам. Ведущие проявления – приступы одышки, кашель, повышенная продукция вязкого бронхиального секрета. Эти клинические признаки обусловлены преходящей обструкцией дыхательных путей, возникающей вследствие спазма гладких мышц бронхов, отека слизистой дыхательных путей и образования вязкого секрета, способного обтурировать их проходимость. У больных БА, умерших на высоте status asthmaticus, при проведении аутопсии обнаруживают выраженную гиперинфляцию, легочная ткань не коллабирует после вскрытия грудной клетки, так как просвет особенно мелких по диаметру бронхов обтурирован слизистыми пробками. Они в виде слепков часто воспроизводят анатомическую структуру бронхов. Эозинофилы – основные клетки, которые входят в состав детрита слизистой пробки. Другими элементами слизистой пробки являются спирали Куршмана, десквамированный эпителий с тельцами Креола.
При гистологическом исследовании обращает на себя внимание возросшее число бокаловидных клеток, которые находятся в состоянии гипертрофии. Морфологическим маркером БА является утолщение базальной мембраны, которая превышает 17 микрон (при норме не более 7 микрон). Эти изменения в базальной мембране обусловлены отложением коллагена IV типа, но не депозитами, состоящими из иммуноглобулинов. Особое внимание уделяется гипертрофии гладких мышц бронхов, степень которой коррелирует с тяжестью течения БА. Необходимо подчеркнуть, что аккумуляция эозинофилов в толще стенки бронхов при БА не сопровождается появлением легочных эозинофильных инфильтратов, развитием мультиорганной патологии.
Маркером БА является повышение концентрации оксида азота в выдыхаемом воздухе, которое наблюдается только лишь при этой патологии, может служить дифференциально-диагностическим тестом при гиперэозинофильном синдроме. Из большой группы легочных заболеваний повышение концентрации оксида азота происходит только у больных БА.
Ингаляционные глюкокортикостероиды рассматриваются, как базисная терапия при лечении больных, страдающих БА средней и тяжелой степени тяжести (в отличие от других форм легочной патологии, которые сопровождаются повышенным содержанием эозинофилов в мокроте и крови).
Аллергический ринит
Аллергический ринит (АР) часто рассматривают, как состояние, которое предшествует развитию бронхиальной астмы. При АР сравнительно часто отмечается повышение числа эозинофилов как в периферической крови, так и в секрете, полученном из носа. Топическая эозинофилия носового секрета не коррелирует с уровнем эозинофилов в периферической крови. В плане дифференциальной диагностики необходимо учитывать, что бронхиальная астма может возникать без симптомов предшествующего аллергического ринита.
Полипы слизистой носа возникают как у больных с нарушенной толерантностью к аспирину и нестероидным противовоспалительным препаратам (аспириновая бронхиальная астма), так и у больных без признаков бронхиальной астмы.
Наконец, выделен неаллергический ринит, который протекает с повышенным содержанием эозинофил
