ЭКГ при стенокардии напряжения, признаки ИБС на электрокардиограмме
Стенокардия — одна из форм ишемической болезни сердца (ИБС), вызвана в начальной стадии временным спазмом коронарных сосудов, питающих миокард. После снятия спазма все проявления исчезают. В диагностике важно зарегистрировать не только жалобы пациента, но и объективные признаки заболевания.
На какие проявления ориентируются врачи при направлении на ЭКГ?
Клинические симптомы стенокардии достаточно хорошо известны. У 75% пациентов имеются:
- приступообразные боли за грудиной длительностью от нескольких секунд до 40 минут;
- иррадиация в левую половину грудной клетки, плечо, нижнюю челюсть;
- давящий или сжимающий характер;
- сопутствующие аритмии, головокружение, одышка.
Эффективность Нитроглицерина для снятия болевого синдрома говорит в пользу стенокардии.
Для более точной диагностики используются инструментальные методы обследования. Один из самых доступных — электрокардиографический. ЭКГ при стенокардии служит объективным доказательством и признаком нарушенного баланса между потребностью клеток миокарда в кислороде и его поступлением. Оборудованием оснащены машины «Скорой помощи», все поликлиники, фельдшерские пункты. С возможными изменениями на ЭКГ ознакомлены врачи любых специальностей.
Особенности регистрации признаков стенокардии
На начальном этапе развития ИБС болевые проявления в сердце возникают только во время повышенной физической или эмоциональной нагрузки, курения. Подобный вид болезни получил название «стенокардии напряжения».
Метод электрокардиографии фиксирует недостаточность питания миокарда тоже только на фоне клинических проявлений приступа. После его окончания ЭКГ имеет нормальные параметры, какие-либо отклонения отсутствуют.
Это означает, что зарегистрировать типичные изменения можно только при условии:
- длительного мониторирования пациента с последующей расшифровкой результатов — принцип используется при холтеровском обследовании, когда ЭКГ записывается с прикрепленных к пациенту электродов в течение суток;
- искусственной провокации приступа — применяются тесты с повышенной физической нагрузкой, электрическая стимуляция предсердий, введение специальных лекарственных веществ, психоэмоциональные пробы.

В ЭКГ-кабинетах есть сооружение из двух ступенек высотой в 22,5 см для проведения простейшей нагрузочной пробы
Для чего важно выявить признаки стенокардии?
Профессиональный отбор предусматривает исключение допуска людей с начальными проявлениями ИБС. Целевые программы по изучению распространенности и причин кардиологических заболеваний нуждаются в обследовании людей разных возрастных групп, пола.

а) запись до приступа; б) красным выделены изменения при стенокардии; в) после приступа все пришло к норме
- Работа в условиях напряжения — необходимое требование к здоровью людей профессий, связанных со службой в армии, полиции, чрезвычайными ситуациями, авиаперевозками, управлением транспортными средствами. Поэтому при прохождении медицинской комиссии обязательными являются пробы с физической нагрузкой.
- В лечении стенокардии напряжения, реабилитации после инфаркта миокарда или перенесенной операции на сердце у кардиолога может возникнуть необходимость контроля устойчивости организма и сердечной мышцы к физической нагрузке.
- Массовые исследования населения для выявления ранних признаков ишемической болезни проводятся в пределах конкретных программ и территорий. На результатах подобного обследования строятся прогнозы заболеваемости.
- Терапию ИБС необходимо начинать как можно раньше, поэтому важны любые пути выявления стенокардии на этапе отсутствия болевых проявлений в покое.
- Коварность стенокардии заключается в атипичной симптоматике. Приступы могут симулировать холецистит или желчную колику, панкреатит, гастрит, межреберную невралгию. Некоторые пациенты уверены в простуде и болях в горле. В хирургическом стационаре при экстренном поступлении больного с неясными болями в животе не обходятся без ЭКГ.
Что изменяется на ЭКГ
Основными электрокардиографическими диагностическими признаками стенокардии являются:
- смещение интервала ST;
- изменения зубца Т (уплощение, направленность вниз, высокий и острый по форме).
Эти изменения проявляются на фоне приступа, редко держатся от нескольких минут до часов после окончания болей.
Если сниженный интервал ST и отрицательный Т сохраняются дольше, можно предположить острую очаговую дистрофию миокарда или хроническую коронарную недостаточность.Форма зубца Т говорит о глубине участка ишемии:
- при субэндокардиальной форме — Т высокий по амплитуде, одновременно снижается сегмент ST;
- при субэпикардиальной локализации — кроме Т повышается сегмент ST и принимает форму дуги.
На фоне приступа часто регистрируются нарушения ритма и проводимости. Установлены случаи появления отрицательного зубца U.
Дифференциальная диагностика
Зарегистрированные изменения сегмента ST и зубца Т характерны не только для стенокардии. Они наблюдаются при дистрофических нарушениях миокарда различных причин, миокардитах, электролитных нарушениях.
Отличить их помогают медикаментозные пробы:
- положительные изменения после приема Нитроглицерина указывают на ишемию сердца;
- улучшение ЭКГ-картины после приема калийсодержащих препаратов не характерно для ИБС, а подтверждает электролитные изменения;
- положительный результат после приема Обзидана более характерен для миокардиодистрофии нейроэндокринного происхождения, но возможен и при стенокардии.
Использование физических нагрузочных проб и ЭКГ-изменения
Применение дозированных физических нагрузок для выявления скрытой патологии, ранней стадии заболевания широко используется в кардиологии. Применение проб проводится в присутствии врача с предварительным осмотром и ЭКГ-исследованием. Учитывается частота пульса, артериальное давление, потребление кислорода.
- Наиболее часто используется динамическая проба Мастера-Оппенгеймера. Они ввели в 1929 году «гарвардский степ-тест», стандартизировали исследование, разработали оценочные таблицы. В современном варианте пациенту предлагается подниматься и спускаться по ступенькам в течение 1,5 минуты (простой вариант) или трех минут (двойная проба). Метод считается максимально физиологичным.
- Применение велоэргометрии (велоэргометр — стационарный велосипед, имеющий градуированную нагрузку в единицах мощности) основано на высокой чувствительности. В 80 – 95% случаев изменения при нагрузке говорят о стенокардии напряжения. Оценочные стандарты предусматривают отклонения показателей ЭКГ в мм и их сохранение в долях секунды.
- Аналогичный тест проводится с дорожкой на тредмиле. Тредмил приводится в движение мотором и позволяет устанавливать различные скоростные режимы.
- Существуют статические тесты. К ним относятся нагрузки, сопровождающиеся сокращением мышц без укорочения длины волокна. Применяют сжимание и разжимание, удержание тяжести руками, ногами.

Человек, находящийся на дорожке, совершает ходьбу или бег по горизонтальной поверхности, но можно поднять ее и имитировать подъем в гору
Психоэмоциональные пробы
В зависимости от уровня образования пациента, его физической активности можно использовать особые пробы, позволяющие установить влияние симпатического нерва на возникновение приступа. Для этого используются пробы, требующие повышенного внимания, нервного напряжения:
- счет в уме;
- запоминание ряда чисел;
- задания на компьютере.
Выполнение ограничено временем. Проводится сравнение исходной и повторной ЭКГ.
Электрокардиография не единственный метод диагностики стенокардии. Его учитывают в комплексе с ультразвуковым исследованием. При необходимости в специальных центрах проводят чреспищеводную стимуляцию предсердий, радиоизотопное сканирование, биохимические тесты по анализам крови. Наиболее показательной является ангиография венечных сосудов.
Проведение ЭКГ при стенокардии и расшифровка результатов — Заболевания сердца
Подробное описание метода диагностики
На основании таких данных можно делать выводы не только об электрической активности этого органа, но и о структуре сердечной мышцы. Это означает, что при помощи ЭКГ представляется возможным диагностировать различные заболевания сердца.
Функционирование и сократительная активность сердца возможны благодаря тому, что в нем постоянно возникают спонтанные импульсы. В пределах нормы их источник локализуется в синусовом узле, который расположен рядом с правым предсердием. Предназначение таких импульсов – проходить по проводящим нервным волокнам через все отделы сердечной мышцы, вызывая их сокращение.
На какие проявления ориентируются врачи при направлении на ЭКГ?
Однозначно ответить, как будут выглядеть результаты ЭКГ при ИБС на пленке, достаточно сложно. При возникновении гипоксии сердечной мышцы перемещение электрических потенциалов незначительно замедляется, происходит выход из клеток ионов калия, что отрицательно сказывается на потенциалах покоя. При этом запускаются компенсаторные процессы, сердце начинает перенапрягаться, развивается давящая боль за грудиной, пациента тревожит неприятное ощущение недостатка воздуха.
Характерными признаками ЭКГ при хронической ИБС и кислородном голодании сердечных тканей являются:
- Косонисходящая или горизонтальная депрессия сегмента S-T.
- Уменьшение зубца T, либо его перемещение ниже горизонтальной линии.
- Расширение зубца T вследствие замедления реполяризации желудочков.
- Возникновение патологического зубца Q при развитии крупноочагового некроза.
- Динамика изменений на электрокардиограмме, что является признаком «свежести» патологического процесса.
ЭКГ признаки ИБС не должны остаться без внимания. Дополнительно на снимке могут появляться признаки аритмий и блокад, которые возникают в качестве осложнения ишемических процессов. В большинстве случаев при развитии ишемии сердечной мышцы на ЭКГ комплекс QRS свою нормальную форму сохраняет, поскольку кислородная недостаточность преимущественно сказывается на восстановлении (реполяризации) желудочков, которой в пределах нормы завершается сердечный цикл.
Клинические рекомендации при ИБС будут приведены ниже.
Клинические симптомы стенокардии достаточно хорошо известны. У 75% пациентов имеются:
- приступообразные боли за грудиной длительностью от нескольких секунд до 40 минут;
- иррадиация в левую половину грудной клетки, плечо, нижнюю челюсть;
- давящий или сжимающий характер;
- сопутствующие аритмии, головокружение, одышка.
Эффективность Нитроглицерина для снятия болевого синдрома говорит в пользу стенокардии.
Для более точной диагностики используются инструментальные методы обследования. Один из самых доступных — электрокардиографический. ЭКГ при стенокардии служит объективным доказательством и признаком нарушенного баланса между потребностью клеток миокарда в кислороде и его поступлением. Оборудованием оснащены машины «Скорой помощи», все поликлиники, фельдшерские пункты. С возможными изменениями на ЭКГ ознакомлены врачи любых специальностей.
Проведение электрокардиограммы может назначаться врачом практически любой специализации, но чаще всего направление на исследование дает кардиолог, терапевт или гинеколог (для диагностики беременных женщин). Проводиться процедура может в профилактических целях для выявления скрытых болезней; при наличии жалоб для постановки диагноза или для контроля за динамикой лечения.
- наличие у пациента жалоб на боли или дискомфорт в груди в области сердца;
- повышенное кровяное давление;
- частые обмороки, головокружения;
- одышка, которая может появляться не только после физических нагрузок, но и в состоянии покоя;
- при наличии некоторых заболеваний: сахарного диабета, ревматизма, после инсульта или инфаркта миокарда;
- перед проведением оперативного вмешательства;
- беременным женщинам, поскольку в таком состоянии значительно увеличивается нагрузка на сердце, в связи с увеличением объема крови и изменением гормонального фона;


- людям в возрасте старше 40 лет для своевременного выявления заболеваний, которые могут протекать бессимптомно (ишемическая болезнь сердца) или перенесенного «на ногах» инсульта.
Проведение процедуры абсолютно безопасное и не имеет противопоказаний, поэтому при наличии показаний может проводиться даже женщинам в положении или маленьким детям.
Существует несколько видов проведения ЭКГ, которые позволяют определить работу сердечной мышцы в разных условиях и при разных состояниях пациента. Рассмотрим каждый из них.Классическая ЭКГ.
Процедура проводит в специальном кабинете, пациент с обнаженным торсом и ногами укладывается на кушетку.
На груди, руках и ногах располагается специальные электроды, которые на протяжении определенного времени фиксируют силу и направление электрического тока, который возникает при каждом сокращении сердца. Все показатели фиксируются на бумаге, после чего врач их расшифровывает и ставит диагноз.
ЭКГ по Холтеру. Такое исследование позволяет оценить работу сердца в разных условиях, поскольку контроль проводиться на протяжении суток. Запись данных производится на специальный прибор, который постоянно находится с человеком и фиксирует показатели в состоянии покоя, во время сна, в период физических нагрузок и приема пищи. После исследования врач расшифровывает результат при помощи компьютера и выносит «вердикт».
Стресс-ЭКГ (электрокардиограмма с нагрузкой). Во время проведения процедуры пациент выполняет физические упражнения (бег на беговой дорожке или занятие на велотренажере) и в это время фиксируются показатели работы сердца. По окончании исследования проводится расшифровка данных и сравниваются данные с результатами ЭКГ в состоянии покоя.
Проведение ЭКГ не требует специальной подготовки. Существует лишь несколько требований, соблюдение которых поможет получить максимально точные результаты: процедуру необходимо проводить минимум через 2 часа после приема пищи, перед исследованием следует отдохнуть 10-15 минут, чтобы восстановить привычный ритм.
По окончании исследования на руки пациенту выдается листок с результатами кардиограммы, с которым необходимо обратиться к кардиологу для расшифровки. При изучении данных особое внимание уделяется следующим показателям:
- Сердечный ритм. При нормальной работе сердца промежуток между зубцами RR будет одинаковым. Если они разные это является нарушением ритма и пациенту требуется дополнительное обследование.
- Частота сердечных сокращений (ЧСС). Этот показатель зависит от возраста пациента. Так, у здорового взрослого человека ЧСС равен 60-90 ударов в минуту. У детей эти данные гораздо выше, например, у новорожденного 140-160 уд/мин, у детей от 1 до 2 лет – 120-125.


- Источник возбуждения. У здорового человека таким источником является синусовый узел, поэтом нормальный ритм – синусовый. Повышенный ритм свидетельствует о тахикардии, а замедленный о брадикардии. Патологией является указание в результатах ЭКГ предсердечного, желудочкового или атриовентрикулярного ритмов.
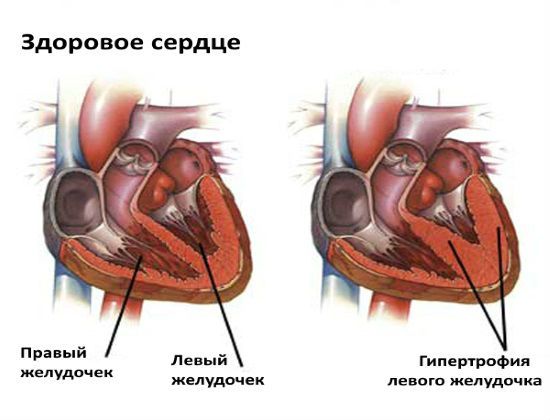
- Электрическая ось сердца. В норме этот показатель варьируется от полугоризонтального до полувертикального. Если ЭОС смещена влево или вправо это может свидетельствовать о нарушениях проводимости или гипертрофии миокарда.


- Анализ зубцов Т и Р. Первый показывает затухание возбуждения желудочков и нормой будет его положительный показатель. В случает отрицательного показателя Т зубца, возможно развитие инфаркта миокарда или ишемической болезни сердца. Зубец Р является отражением появления импульса в клетках и нормой являются положительные данные.
- Показатели QRS дают возможность отследить, как проводится импульс по всем отделам сердца. Нормой является длительность его до 0,1 секунды. Изменения показателей свидетельствуют об инфаркте миокарда, желудочковой тахикардии или блокаде ножек пучка Гиса.
Проведение электрокардиограммы – это быстрое, простое и достоверное исследование работы сердечной мышцы, которое позволяет выявить малейшие патологические изменения. Для процедуры не нужно готовится или соблюдать строгие правила ее проведения. На основе расшифровки результатов врач ставит диагноз и при необходимости назначает лечение или дополнительное обследование.
На чем основана?
ЭКГ-диагностика основана на регистрации проведения электрических импульсов, которые возникают в сердце. Для этого применяется электрокардиограф, принцип работы которого заключается в регистрации разницы биоэлектрических потенциалов, возникающих в разных отделах органа в момент сокращений и расслабления. Подобные процессы записываются на термочувствительную бумагу в форме графика, который состоит из полусферических или остроконечных зубцов и горизонтальных линий в форме промежутков. ЭКГ при ИБС и стенокардии назначается очень часто.
Для того чтобы зарегистрировать электрическую активность органа, необходимо зафиксировать электроды электрокардиографа на ногах и руках, а также на переднебоковой поверхности грудины слева. Это позволяет зарегистрировать все направления прохождения электрических импульсов.
Каждое из отведений говорит о том, что в них регистрируется прохождение импульса через конкретный участок сердца, благодаря чему врачи получают следующую информацию:
- о расположении сердца в грудной клетке;
- о структуре, толщине и характере кровообращения предсердий и желудочков;
- о регулярности импульсов в синусовом узле;
- о препятствиях на пути импульсов.
Для чего важно выявить признаки стенокардии?
На начальном этапе развития ИБС болевые проявления в сердце возникают только во время повышенной физической или эмоциональной нагрузки, курения. Подобный вид болезни получил название «стенокардии напряжения».
Метод электрокардиографии фиксирует недостаточность питания миокарда тоже только на фоне клинических проявлений приступа. После его окончания ЭКГ имеет нормальные параметры, какие-либо отклонения отсутствуют.
Это означает, что зарегистрировать типичные изменения можно только при условии:
- длительного мониторирования пациента с последующей расшифровкой результатов — принцип используется при холтеровском обследовании, когда ЭКГ записывается с прикрепленных к пациенту электродов в течение суток;
- искусственной провокации приступа — применяются тесты с повышенной физической нагрузкой, электрическая стимуляция предсердий, введение специальных лекарственных веществ, психоэмоциональные пробы.


В ЭКГ-кабинетах есть сооружение из двух ступенек высотой в 22,5 см для проведения простейшей нагрузочной пробы
Профессиональный отбор предусматривает исключение допуска людей с начальными проявлениями ИБС. Целевые программы по изучению распространенности и причин кардиологических заболеваний нуждаются в обследовании людей разных возрастных групп, пола.


а) запись до приступа; б) красным выделены изменения при стенокардии; в) после приступа все пришло к норме
- Работа в условиях напряжения — необходимое требование к здоровью людей профессий, связанных со службой в армии, полиции, чрезвычайными ситуациями, авиаперевозками, управлением транспортными средствами. Поэтому при прохождении медицинской комиссии обязательными являются пробы с физической нагрузкой.
- В лечении стенокардии напряжения, реабилитации после инфаркта миокарда или перенесенной операции на сердце у кардиолога может возникнуть необходимость контроля устойчивости организма и сердечной мышцы к физической нагрузке.
- Массовые исследования населения для выявления ранних признаков ишемической болезни проводятся в пределах конкретных программ и территорий. На результатах подобного обследования строятся прогнозы заболеваемости.
- Терапию ИБС необходимо начинать как можно раньше, поэтому важны любые пути выявления стенокардии на этапе отсутствия болевых проявлений в покое.
- Коварность стенокардии заключается в атипичной симптоматике. Приступы могут симулировать холецистит или желчную колику, панкреатит, гастрит, межреберную невралгию. Некоторые пациенты уверены в простуде и болях в горле. В хирургическом стационаре при экстренном поступлении больного с неясными болями в животе не обходятся без ЭКГ.
Что такое ишемия миокарда?
Узнаем, что такое ИБС (МКБ-10 I20- I25), или ишемическая болезнь сердца.
Сердце является самой мощной мышцей в теле человека. Оно может прокачивать до 7000 литров крови за сутки со скоростью 1,5 км/час, что можно сравнить с работой насоса. Наряду с этим сердце отличается высокой чувствительностью к кислородному голоданию, которое часто приводит к поражениям кардиальной ткани. Главным методом в изучении сердечных заболеваний, в том числе и любой формы ИБС, является ЭКГ, которая представляет собой регистрацию электрических импульсов, проведенную во всех отведениях, что помогает обнаружить даже застарелые симптомы ишемии миокарда.
ИБС (МКБ-10 I20- I25) – это состояние, которое возникает вследствие нарушений притока артериальной крови к сердечной мышце на фоне закупорки коронарных сосудов или их спазма, и протекает в хронической или острой форме. Когда в сердце не поступает необходимого ему объема кислорода, в просветах мышечных волокон формируются участки соединительной ткани, утратившие способность полноценно функционировать.


Что можно увидеть на ЭКГ при ИБС, интересно многим.
Патогенез заболевания на ЭКГ
Патогенез ИБС следующий:
- Стабильная стенокардия, которая характеризуется давящей приступообразной болью в загрудинной области, которая возникает под воздействием физических нагрузок и постепенно проходит при устранении стрессовых условий. Чаще всего бывает ИБС с нарушением ритма.
- Нестабильная стенокардия, которая является промежуточным периодом между стабильной ишемией сердечной мышцы и развитием всевозможных осложнений. Ее основным клиническим симптомом является боль за грудиной, которая развивается даже в спокойном состоянии и может спровоцировать поражение клеток тканей сердца.
- Мелкоочаговый инфаркт миокарда, который является довольно коварным вариантом ИБС и характеризуется отсутствием на ЭКГ патологического зубца Q, а также микроскопическими очагами отмирания тканей. Часто данные нарушения остаются незамеченными, поскольку маскируются под приступ стенокардии в острой форме.
- Q-инфаркт миокарда. Самым опасным осложнением ишемии миокарда считается крупноочаговый инфаркт, который отличается трасмуральным поражением сердечной мышцы с элевацией сегмента S-T и формированием дополнительного зубца Q, сохраняющегося даже после абсолютного замещения некротических участков соединительной тканью.
Вот каким информативным может быть ЭКГ при ИБС.
Что изменяется на ЭКГ
Основными электрокардиографическими диагностическими признаками стенокардии являются:
- смещение интервала ST;
- изменения зубца Т (уплощение, направленность вниз, высокий и острый по форме).
Эти изменения проявляются на фоне приступа, редко держатся от нескольких минут до часов после окончания болей.
Если сниженный интервал ST и отрицательный Т сохраняются дольше, можно предположить острую очаговую
дистрофию миокарда
или хроническую коронарную недостаточность.
Форма зубца Т говорит о глубине участка ишемии:
- при субэндокардиальной форме — Т высокий по амплитуде, одновременно снижается сегмент ST;
- при субэпикардиальной локализации — кроме Т повышается сегмент ST и принимает форму дуги.
На фоне приступа часто регистрируются нарушения ритма и проводимости. Установлены случаи появления отрицательного зубца U.
Физикальное обследование


При подозрении на стенокардию оценивают выраженность проявлений. Для этого заболевания характерно наличие такой клинической картины:
- болезненность в грудной клетке возникает в ответ на физические или эмоциональные нагрузки;
- ощущения обладают жгучим, давящим и сжимающим характером;
- локализация дискомфорта в левой части грудной клетки;
- симптоматика распространяется на другие части тела;
- приступ боли длиться около четверти часа;
- для облегчения нужно отдохнуть или принять Нитроглицерин.
С помощью оценки симптоматики врач может определить, что это именно приступ стенокардии, а не миокардит, плеврит, остеохондроз и другие патологии. Но этого недостаточно для полного подтверждения диагноза, поэтому применяют и другие методы.
Поскольку признаки ишемических процессов у некоторых подвидов данного заболевания совпадают, для определения инфаркта установлен ряд дополнительных обследований. К ранним маркерам некроза сердечной мышцы относятся креатинфосфокиназа и миоглобин. Для наиболее точной диагностики через 7-9 часов целесообразно исследовать уровень тропонинов, аспартатаминотрансферазы и лактатдегидрогеназы.
Дифференциальная диагностика
Зарегистрированные изменения сегмента ST и зубца Т характерны не только для стенокардии. Они наблюдаются при дистрофических нарушениях миокарда различных причин, миокардитах, электролитных нарушениях.
Отличить их помогают медикаментозные пробы:
- положительные изменения после приема Нитроглицерина указывают на ишемию сердца;
- улучшение ЭКГ-картины после приема калийсодержащих препаратов не характерно для ИБС, а подтверждает электролитные изменения;
- положительный результат после приема Обзидана более характерен для миокардиодистрофии нейроэндокринного происхождения, но возможен и при стенокардии.
Использование физических нагрузочных проб и ЭКГ-изменения
Применение дозированных физических нагрузок для выявления скрытой патологии, ранней стадии заболевания широко используется в кардиологии. Применение проб проводится в присутствии врача с предварительным осмотром и ЭКГ-исследованием. Учитывается частота пульса, артериальное давление, потребление кислорода.
Также почитать: Диагностика стенокардии напряжения- Наиболее часто используется динамическая проба Мастера-Оппенгеймера. Они ввели в 1929 году «гарвардский степ-тест», стандартизировали исследование, разработали оценочные таблицы. В современном варианте пациенту предлагается подниматься и спускаться по ступенькам в течение 1,5 минуты (простой вариант) или трех минут (двойная проба). Метод считается максимально физиологичным.
- Применение велоэргометрии (велоэргометр — стационарный велосипед, имеющий градуированную нагрузку в единицах мощности) основано на высокой чувствительности. В 80 – 95% случаев изменения при нагрузке говорят о стенокардии напряжения. Оценочные стандарты предусматривают отклонения показателей ЭКГ в мм и их сохранение в долях секунды.
- Аналогичный тест проводится с дорожкой на тредмиле. Тредмил приводится в движение мотором и позволяет устанавливать различные скоростные режимы.
- Существуют статические тесты. К ним относятся нагрузки, сопровождающиеся сокращением мышц без укорочения длины волокна. Применяют сжимание и разжимание, удержание тяжести руками, ногами.


Человек, находящийся на дорожке, совершает ходьбу или бег по горизонтальной поверхности, но можно поднять ее и имитировать подъем в гору
В зависимости от уровня образования пациента, его физической активности можно использовать особые пробы, позволяющие установить влияние симпатического нерва на возникновение приступа. Для этого используются пробы, требующие повышенного внимания, нервного напряжения:
- счет в уме;
- запоминание ряда чисел;
- задания на компьютере.
Выполнение ограничено временем. Проводится сравнение исходной и повторной ЭКГ.
Электрокардиография не единственный метод диагностики стенокардии. Его учитывают в комплексе с ультразвуковым исследованием. При необходимости в специальных центрах проводят чреспищеводную стимуляцию предсердий, радиоизотопное сканирование, биохимические тесты по анализам крови. Наиболее показательной является ангиография венечных сосудов.
Локализация участка ишемии на ЭКГ
Недостатку кислорода наиболее подвержен эндокард (внутренний слой), поскольку в него кровь поступает гораздо хуже, чем в эпикард, вследствие его получает значительно большее давление крови, которой наполнены желудочки.
Результаты ЭКГ могут существенно отличаться в зависимости от объема и расположения поврежденных кардиомиоцитов. На кислородное голодание миокарда зачастую указывают изменения сегмента S-T, например, это может заключаться в депрессии глубиной более 0,5 мм в двух или трех соседних отведениях. Такая депрессия бываетгоризонтальной и косонисходящей.
Изменения ЭКГ при ИБС могут быть напрямую связаны с участком ишемии. При этом наблюдается:
- повреждение передней стенки левого желудочка в области эндокарда, что характеризуется высоким зубцом T и его острым концом, который отличается видимой симметричностью;
- гипоксия передней части левого желудочка с поражением трансмуральной формы миокардиальной ткани, что представляет собой один из наиболее опасных вариантов кислородного голодания, при котором наблюдается сглаженный опущенный зубец T;
- субэндокардиальная ишемия, которая локализуется рядом с эндокардом задней части левого желудочка, на этом варианте ЭКГ зубец T будет практически ровным и сниженным;
- на субэпикардиальные ишемические нарушения на ЭКГ у передней стенки левого желудочка указывает отрицательный зубец T, имеющий острую верхушку;
- поражение задней части левого желудочка трансмурального типа характеризуется высоким положительным зубцом T с острой верхушкой, размещенной симметрически.


Выраженная тахикардия
Когда на снимке наблюдается косовосходящий сегмент S-T, это можно характеризовать наличием у пациента выраженной тахикардии. В подобном случае после устранения стрессового фактора и тахикардии результаты электрокардиограммы, как правило, показывают норму. Если пациента удалось подвергнуть электрокардиографическому обследованию во время инфаркта в острой стадии, то на снимке можно визуализировать депрессию сегмента S-T косовосходящего типа, переходящую в «коронарные зубцы» T, которые характеризуются значительной амплитудой.
Расшифровку ЭКГ при ИБС долже осуществлять квалифицированный специалист.
Признаки ишемии на ЭКГ в зависимости типа болезни
Выраженность кислородного голодания миокарда на ЭКГ зависит во многом от тяжести и типа ишемического заболевания сердца. В случаях легкой гипоксии сердечной мышцы это явление можно обнаружить исключительно в процессе физической нагрузки, когда клиническая симптоматика выражена несущественно.
Примеры ЭКГ в зависимости от сложности патологического процесса:
- Если у пациента присутствует легкая ишемия, которая проявляется только при физической нагрузке, в состоянии покоя результат исследования будет нормальным. С наступлением приступа в период тренировки в отведении D будет наблюдаться депрессия сегмента S-T, что указывает на истинную ишемию. При этом в отведениях A и I может увеличиваться амплитуда зубца T, что указывает на нормальное протекание процесса реполяризации. Примерно на 10 минуте покоя в отведении D депрессия S-T сохраняется и отмечается углубление зубца T, что является прямым признаком гипоксии миокарда.
- При стабильной стенокардии приступы боли могут отмечаться уже после 15-минутной ходьбы. В состоянии покоя ЭКГ таких пациентов в большинстве ситуаций соответствует норме. После легкой физической нагрузки в определенных грудных отведениях (V4-V6) замечается косонисходящая депрессия S-T, а зубец T в трех стандартных отведениях будет отрицательным. Сердце такого больного быстро реагирует на нагрузку, и нарушения становятся заметными практически сразу. Какие еще формы ИБС бывают?
- Нестабильная стенокардия провоцирует высокую угрозу наступления инфаркта и, как правило, хорошо видна на кардиограмме. На наличие гипоксических нарушений при ишемии в передне-боковой части левого желудочка развиваются следующие изменения: косонисходящая депрессия сегмента S-T и отрицательный зубец T в aVL, I, V2-V6. Часто на ЭКГ отмечаются одиночные экстрасистолы.
- Мелкоочаговый инфаркт напоминает стенокардию и зачастую остается незамеченным, причем диагностировать не-Q инфаркт помогает специфический тропониновый тест и внимательное изучение результатов ЭКГ. На некротические поражения сердечной мышцы при этом указывает депрессия S-T в отведениях V4-V5 и в V2-V6 — отрицательный зубец T с амплитудой в четвертом отведении.



Понятно, что результаты ЭКГ при ИБС разнятся в зависимости от вида патологии.
Клинические рекомендации при ИБС
Основа консервативного лечения стабильной ИБС — модификация устранимых факторов риска и комплексная медикаментозная терапия.
Рекомендуется информировать пациентов о заболевании, факторах риска и стратегии лечения.
При избыточном весе настоятельно рекомендуется его снижение с помощью дозированных физических нагрузок и низкокалорийной диеты. При необходимости — коррекции диеты и/или подбор медикаментозного лечения ожирения диетологом.
Всем пациентам рекомендуется соблюдение специальной диеты и регулярный контроль за массой тела.
Основные цели медикаментозного лечения:
- Устранение симптомов заболевания.
- Профилактика сердечно-сосудистых осложнений.
Оптимальная медикаментозная терапия — как минимум, один препарат для устранения стенокардии/ишемии миокарда в сочетании с препаратами для профилактики ССО.
Эффективность лечения оценивается вскоре после начала терапии.
Пример стенокардии напряжения. ЭКГ при стенокардии напряжения — Сердце
Подробное описание метода диагностики
На основании таких данных можно делать выводы не только об электрической активности этого органа, но и о структуре сердечной мышцы. Это означает, что при помощи ЭКГ представляется возможным диагностировать различные заболевания сердца.
Функционирование и сократительная активность сердца возможны благодаря тому, что в нем постоянно возникают спонтанные импульсы. В пределах нормы их источник локализуется в синусовом узле, который расположен рядом с правым предсердием. Предназначение таких импульсов – проходить по проводящим нервным волокнам через все отделы сердечной мышцы, вызывая их сокращение.
Дополнительные обследования
При подозрении на стенокардию оценивают выраженность проявлений. Для этого заболевания характерно наличие такой клинической картины:
- болезненность в грудной клетке возникает в ответ на физические или эмоциональные нагрузки;
- ощущения обладают жгучим, давящим и сжимающим характером;
- локализация дискомфорта в левой части грудной клетки;
- симптоматика распространяется на другие части тела;
- приступ боли длиться около четверти часа;
- для облегчения нужно отдохнуть или принять Нитроглицерин.
С помощью оценки симптоматики врач может определить, что это именно приступ стенокардии, а не миокардит, плеврит, остеохондроз и другие патологии. Но этого недостаточно для полного подтверждения диагноза, поэтому применяют и другие методы.
Поскольку признаки ишемических процессов у некоторых подвидов данного заболевания совпадают, для определения инфаркта установлен ряд дополнительных обследований. К ранним маркерам некроза сердечной мышцы относятся креатинфосфокиназа и миоглобин. Для наиболее точной диагностики через 7-9 часов целесообразно исследовать уровень тропонинов, аспартатаминотрансферазы и лактатдегидрогеназы.
На чем основана?
ЭКГ-диагностика основана на регистрации проведения электрических импульсов, которые возникают в сердце. Для этого применяется электрокардиограф, принцип работы которого заключается в регистрации разницы биоэлектрических потенциалов, возникающих в разных отделах органа в момент сокращений и расслабления. Подобные процессы записываются на термочувствительную бумагу в форме графика, который состоит из полусферических или остроконечных зубцов и горизонтальных линий в форме промежутков. ЭКГ при ИБС и стенокардии назначается очень часто.
Для того чтобы зарегистрировать электрическую активность органа, необходимо зафиксировать электроды электрокардиографа на ногах и руках, а также на переднебоковой поверхности грудины слева. Это позволяет зарегистрировать все направления прохождения электрических импульсов.
Каждое из отведений говорит о том, что в них регистрируется прохождение импульса через конкретный участок сердца, благодаря чему врачи получают следующую информацию:
- о расположении сердца в грудной клетке;
- о структуре, толщине и характере кровообращения предсердий и желудочков;
- о регулярности импульсов в синусовом узле;
- о препятствиях на пути импульсов.
Лабораторная диагностика
Диагноз стенокардия ставят с помощью лабораторных исследований. Подтвердить проблему анализами нельзя, но их назначают для определения сопутствующих нарушений, которые могли бы спровоцировать приступ.
Прибегают к общему и биохимическому исследованиям крови, анализу мочи.
Чтобы исключить наличие приступа инфаркта, определяют наличие в крови кардиомаркеров. Эти вещества появляются в кровотоке только при серьезном повреждении сердечной мышцы.
Также проверяют содержание глюкозы в крови и выявляют уровень гормонов для оценки состояния щитовидной железы.
Что такое ишемия миокарда?
Узнаем, что такое ИБС (МКБ-10 I20- I25), или ишемическая болезнь сердца.
Сердце является самой мощной мышцей в теле человека. Оно может прокачивать до 7000 литров крови за сутки со скоростью 1,5 км/час, что можно сравнить с работой насоса. Наряду с этим сердце отличается высокой чувствительностью к кислородному голоданию, которое часто приводит к поражениям кардиальной ткани. Главным методом в изучении сердечных заболеваний, в том числе и любой формы ИБС, является ЭКГ, которая представляет собой регистрацию электрических импульсов, проведенную во всех отведениях, что помогает обнаружить даже застарелые симптомы ишемии миокарда.
ИБС (МКБ-10 I20- I25) – это состояние, которое возникает вследствие нарушений притока артериальной крови к сердечной мышце на фоне закупорки коронарных сосудов или их спазма, и протекает в хронической или острой форме. Когда в сердце не поступает необходимого ему объема кислорода, в просветах мышечных волокон формируются участки соединительной ткани, утратившие способность полноценно функционировать.
Что можно увидеть на ЭКГ при ИБС, интересно многим.
Эхокардиография
ЭКГ при стенокардии имеет недостаточно точные признаки, поэтому прибегают к эхокардиографии. С ее помощью определяют сократительные способности сердца, размеры камер и толщину стенок, работу клапанов, наличие патологических изменений в органе, рубцов после перенесенного приступа инфаркта миокарда.
УЗИ могут проводить перед стресс-тестами, так как некоторые состояния являются противопоказанием к их назначению. Процедура не требует специальной подготовки. Для обследования пациент должен освободить верхнюю часть тела от одежд.
На грудную клетку врач наносит специальный гель, облегчающий проходимость ультразвука, и располагает больного на левый бок. После этого в разных позициях устанавливают датчики эхокардиографа. В таком положении увидеть изменения легче, так как сердце не прикрывают ткани легких.
Ультразвуковыми датчиками улавливается наличие шумов и сердечных колебаний. Аппарат работает в течение четверти часа, обрабатывает и синхронизирует данные. Обследование не причиняет боли, поэтому пациент может находиться в полностью расслабленном состоянии.
Патогенез заболевания на ЭКГ
Патогенез ИБС следующий:
- Стабильная стенокардия, которая характеризуется давящей приступообразной болью в загрудинной области, которая возникает под воздействием физических нагрузок и постепенно проходит при устранении стрессовых условий. Чаще всего бывает ИБС с нарушением ритма.
- Нестабильная стенокардия, которая является промежуточным периодом между стабильной ишемией сердечной мышцы и развитием всевозможных осложнений. Ее основным клиническим симптомом является боль за грудиной, которая развивается даже в спокойном состоянии и может спровоцировать поражение клеток тканей сердца.
- Мелкоочаговый инфаркт миокарда, который является довольно коварным вариантом ИБС и характеризуется отсутствием на ЭКГ патологического зубца Q, а также микроскопическими очагами отмирания тканей. Часто данные нарушения остаются незамеченными, поскольку маскируются под приступ стенокардии в острой форме.
- Q-инфаркт миокарда. Самым опасным осложнением ишемии миокарда считается крупноочаговый инфаркт, который отличается трасмуральным поражением сердечной мышцы с элевацией сегмента S-T и формированием дополнительного зубца Q, сохраняющегося даже после абсолютного замещения некротических участков соединительной тканью.
Вот каким информативным может быть ЭКГ при ИБС.
Коронарография
Контроль стенокардии, а также подтверждение диагноза проводят с помощью коронарографии. Процедуру выполняют в операционной с применением ангиографа. Ее выполнением занимается эндоваскулярный хирург. Контролируется процесс анестезиологом-реаниматологом.
Процедура состоит из:
- обработки участка вмешательства антисептиком и введения местного обезболивающего средства;
- проделывания небольшого прокола в крупной артерии и введения в нее полой трубки;
- установки катетера в коронарный сосуд и введения контрастного вещества;
- рентгенографической съемки в нескольких проекциях;
- извлечения трубки и катетера и накладывания повязки.
После процедуры больному нужно полежать несколько часов. В тяжелых случаях возможна госпитализация.
Допплеровское исследование сосудов
Как диагностировать стенокардию сердца определяет врач. Он может назначить проведение допплеровского исследования. С его помощью выявляют атеросклеротические изменения в сосудах. В первую очередь, проводят изучение сосудов шеи, которые отвечают за питание головного мозга. В ходе процедуры проверяют:
- какой толщины стенка сосуд;
- комплекс интим медиа сосуд;
- есть ли сформированные атеросклеротические бляшки;
- насколько сузился просвет, и как это повлияло на ток крови.
Если поражены периферические артерии, то процедура позволяет уточнить диагноз и подобрать корректирующее лечение, оценив необходимость в хирургическом лечении.
Врачу обязательно нужно сказать головных болях, потерях сознания, головокружениях, перенесенных транзиторных ишемических атаках.
О том, что поражению были подвержены артерии конечностей, говорят слабость конечностей, постоянное чувство холода, отсутствие пульсации лучевой артерии.
На какие проявления ориентируются врачи при направлении на ЭКГ?
Проведение электрокардиограммы может назначаться врачом практически любой специализации, но чаще всего направление на исследование дает кардиолог, терапевт или гинеколог (для диагностики беременных женщин). Проводиться процедура может в профилактических целях для выявления скрытых болезней; при наличии жалоб для постановки диагноза или для контроля за динамикой лечения.
- наличие у пациента жалоб на боли или дискомфорт в груди в области сердца;
- повышенное кровяное давление;
- частые обмороки, головокружения;
- одышка, которая может появляться не только после физических нагрузок, но и в состоянии покоя;
- при наличии некоторых заболеваний: сахарного диабета, ревматизма, после инсульта или инфаркта миокарда;
- перед проведением оперативного вмешательства;
- беременным женщинам, поскольку в таком состоянии значительно увеличивается нагрузка на сердце, в связи с увеличением объема крови и изменением гормонального фона;



- людям в возрасте старше 40 лет для своевременного выявления заболеваний, которые могут протекать бессимптомно (ишемическая болезнь сердца) или перенесенного «на ногах» инсульта.
Проведение процедуры абсолютно безопасное и не имеет противопоказаний, поэтому при наличии показаний может проводиться даже женщинам в положении или маленьким детям.
Существует несколько видов проведения ЭКГ, которые позволяют определить работу сердечной мышцы в разных условиях и при разных состояниях пациента. Рассмотрим каждый из них.Классическая ЭКГ.
Процедура проводит в специальном кабинете, пациент с обнаженным торсом и ногами укладывается на кушетку.
На груди, руках и ногах располагается специальные электроды, которые на протяжении определенного времени фиксируют силу и направление электрического тока, который возникает при каждом сокращении сердца. Все показатели фиксируются на бумаге, после чего врач их расшифровывает и ставит диагноз.
ЭКГ по Холтеру. Такое исследование позволяет оценить работу сердца в разных условиях, поскольку контроль проводиться на протяжении суток. Запись данных производится на специальный прибор, который постоянно находится с человеком и фиксирует показатели в состоянии покоя, во время сна, в период физических нагрузок и приема пищи. После исследования врач расшифровывает результат при помощи компьютера и выносит «вердикт».
Стресс-ЭКГ (электрокардиограмма с нагрузкой). Во время проведения процедуры пациент выполняет физические упражнения (бег на беговой дорожке или занятие на велотренажере) и в это время фиксируются показатели работы сердца. По окончании исследования проводится расшифровка данных и сравниваются данные с результатами ЭКГ в состоянии покоя.
Проведение ЭКГ не требует специальной подготовки. Существует лишь несколько требований, соблюдение которых поможет получить максимально точные результаты: процедуру необходимо проводить минимум через 2 часа после приема пищи, перед исследованием следует отдохнуть 10-15 минут, чтобы восстановить привычный ритм.
По окончании исследования на руки пациенту выдается листок с результатами кардиограммы, с которым необходимо обратиться к кардиологу для расшифровки. При изучении данных особое внимание уделяется следующим показателям:
- Сердечный ритм. При нормальной работе сердца промежуток между зубцами RR будет одинаковым. Если они разные это является нарушением ритма и пациенту требуется дополнительное обследование.
- Частота сердечных сокращений (ЧСС). Этот показатель зависит от возраста пациента. Так, у здорового взрослого человека ЧСС равен 60-90 ударов в минуту. У детей эти данные гораздо выше, например, у новорожденного 140-160 уд/мин, у детей от 1 до 2 лет – 120-125.



- Источник возбуждения. У здорового человека таким источником является синусовый узел, поэтом нормальный ритм – синусовый. Повышенный ритм свидетельствует о тахикардии, а замедленный о брадикардии. Патологией является указание в результатах ЭКГ предсердечного, желудочкового или атриовентрикулярного ритмов.
- Электрическая ось сердца. В норме этот показатель варьируется от полугоризонтального до полувертикального. Если ЭОС смещена влево или вправо это может свидетельствовать о нарушениях проводимости или гипертрофии миокарда.



- Анализ зубцов Т и Р. Первый показывает затухание возбуждения желудочков и нормой будет его положительный показатель. В случает отрицательного показателя Т зубца, возможно развитие инфаркта миокарда или ишемической болезни сердца. Зубец Р является отражением появления импульса в клетках и нормой являются положительные данные.
- Показатели QRS дают возможность отследить, как проводится импульс по всем отделам сердца. Нормой является длительность его до 0,1 секунды. Изменения показателей свидетельствуют об инфаркте миокарда, желудочковой тахикардии или блокаде ножек пучка Гиса.
Проведение электрокардиограммы – это быстрое, простое и достоверное исследование работы сердечной мышцы, которое позволяет выявить малейшие патологические изменения. Для процедуры не нужно готовится или соблюдать строгие правила ее проведения. На основе расшифровки результатов врач ставит диагноз и при необходимости назначает лечение или дополнительное обследование.
Клинические симптомы стенокардии достаточно хорошо известны. У 75% пациентов имеются:
- приступообразные боли за грудиной длительностью от нескольких секунд до 40 минут;
- иррадиация в левую половину грудной клетки, плечо, нижнюю челюсть;
- давящий или сжимающий характер;
- сопутствующие аритмии, головокружение, одышка.
Эффективность Нитроглицерина для снятия болевого синдрома говорит в пользу стенокардии.
Для более точной диагностики используются инструментальные методы обследования. Один из самых доступных — электрокардиографический. ЭКГ при стенокардии служит объективным доказательством и признаком нарушенного баланса между потребностью клеток миокарда в кислороде и его поступлением. Оборудованием оснащены машины «Скорой помощи», все поликлиники, фельдшерские пункты. С возможными изменениями на ЭКГ ознакомлены врачи любых специальностей.
Однозначно ответить, как будут выглядеть результаты ЭКГ при ИБС на пленке, достаточно сложно. При возникновении гипоксии сердечной мышцы перемещение электрических потенциалов незначительно замедляется, происходит выход из клеток ионов калия, что отрицательно сказывается на потенциалах покоя. При этом запускаются компенсаторные процессы, сердце начинает перенапрягаться, развивается давящая боль за грудиной, пациента тревожит неприятное ощущение недостатка воздуха.
Характерными признаками ЭКГ при хронической ИБС и кислородном голодании сердечных тканей являются:
- Косонисходящая или горизонтальная депрессия сегмента S-T.
- Уменьшение зубца T, либо его перемещение ниже горизонтальной линии.
- Расширение зубца T вследствие замедления реполяризации желудочков.
- Возникновение патологического зубца Q при развитии крупноочагового некроза.
- Динамика изменений на электрокардиограмме, что является признаком «свежести» патологического процесса.
ЭКГ признаки ИБС не должны остаться без внимания. Дополнительно на снимке могут появляться признаки аритмий и блокад, которые возникают в качестве осложнения ишемических процессов. В большинстве случаев при развитии ишемии сердечной мышцы на ЭКГ комплекс QRS свою нормальную форму сохраняет, поскольку кислородная недостаточность преимущественно сказывается на восстановлении (реполяризации) желудочков, которой в пределах нормы завершается сердечный цикл.
Клинические рекомендации при ИБС будут приведены ниже.
МСКТ
Стенокардия симптомы имеет ярко выраженные. Если подобнее проблемы начали беспокоить и состояние ухудшается, прибегают к различным диагностическим методикам. Ультразвуковые датчики больше подходят для обследования сонной или бедренной артерии, тогда как информации о венечных сосудах удается получить меньше. При диагностике болезней сердца чаще прибегают к ангиокоронарографии. Ее результаты помогают обнаружить место расположения атеросклеротического поражения, подобрать методику устранения проблемы.
Но для получения предварительных данных о состоянии главных артерий сердца используют мультиспиральную компьютерную томографию. Это специальный диагностический метод, который основан на введении в вену рентгеноконтрастного вещества. С его помощью получают трехмерное изображения сердца и его сосудов.
Процедура не сопровождается болезненными ощущениями и продолжается около получаса. Пациент при этом находится под воздействием рентгеновского излучения и получает дозу рентгеноконтрастного вещества в виде ста миллиграмм. Чтобы качество изображения позволило подробно изучить состояние органа, необходим правильный и редкий сердечный ритм, не более 60 ударов. Этот показатель является нижней границей нормы.
Но одной этой процедурой нельзя заметить электрокардиографию и коронарографию. Ее назначают не всегда при подозрении на стенокардию.
Вышеперечисленные методики наиболее информативны и часто применяемые, если необходимо выявить атеросклероз, провоцирующий ишемические нарушения и стенокардию.
Проведение этих исследований возможно только в тех случаях, если есть показания. Решение о диагностических методах подбирает врач, после оценки клинической картины, сбора анамнеза, определения сопутствующих патологий. После изучения результатов диагностики подбирают подходящий вариант устранения болезни.
Локализация участка ишемии на ЭКГ
Недостатку кислорода наиболее подвержен эндокард (внутренний слой), поскольку в него кровь поступает гораздо хуже, чем в эпикард, вследствие его получает значительно большее давление крови, которой наполнены желудочки.
Результаты ЭКГ могут существенно отличаться в зависимости от объема и расположения поврежденных кардиомиоцитов. На кислородное голодание миокарда зачастую указывают изменения сегмента S-T, например, это может заключаться в депрессии глубиной более 0,5 мм в двух или трех соседних отведениях. Такая депрессия бываетгоризонтальной и косонисходящей.
Изменения ЭКГ при ИБС могут быть напрямую связаны с участком ишемии. При этом наблюдается:
- повреждение передней стенки левого желудочка в области эндокарда, что характеризуется высоким зубцом T и его острым концом, который отличается видимой симметричностью;
- гипоксия передней части левого желудочка с поражением трансмуральной формы миокардиальной ткани, что представляет собой один из наиболее опасных вариантов кислородного голодания, при котором наблюдается сглаженный опущенный зубец T;
- субэндокардиальная ишемия, которая локализуется рядом с эндокардом задней части левого желудочка, на этом варианте ЭКГ зубец T будет практически ровным и сниженным;
- на субэпикардиальные ишемические нарушения на ЭКГ у передней стенки левого желудочка указывает отрицательный зубец T, имеющий острую верхушку;
- поражение задней части левого желудочка трансмурального типа характеризуется высоким положительным зубцом T с острой верхушкой, размещенной симметрически.


Выраженная тахикардия
Когда на снимке наблюдается косовосходящий сегмент S-T, это можно характеризовать наличием у пациента выраженной тахикардии. В подобном случае после устранения стрессового фактора и тахикардии результаты электрокардиограммы, как правило, показывают норму. Если пациента удалось подвергнуть электрокардиографическому обследованию во время инфаркта в острой стадии, то на снимке можно визуализировать депрессию сегмента S-T косовосходящего типа, переходящую в «коронарные зубцы» T, которые характеризуются значительной амплитудой.
Расшифровку ЭКГ при ИБС долже осуществлять квалифицированный специалист.
Признаки ишемии на ЭКГ в зависимости типа болезни
Выраженность кислородного голодания миокарда на ЭКГ зависит во многом от тяжести и типа ишемического заболевания сердца. В случаях легкой гипоксии сердечной мышцы это явление можно обнаружить исключительно в процессе физической нагрузки, когда клиническая симптоматика выражена несущественно.
Примеры ЭКГ в зависимости от сложности патологического процесса:
- Если у пациента присутствует легкая ишемия, которая проявляется только при физической нагрузке, в состоянии покоя результат исследования будет нормальным. С наступлением приступа в период тренировки в отведении D будет наблюдаться депрессия сегмента S-T, что указывает на истинную ишемию. При этом в отведениях A и I может увеличиваться амплитуда зубца T, что указывает на нормальное протекание процесса реполяризации. Примерно на 10 минуте покоя в отведении D депрессия S-T сохраняется и отмечается углубление зубца T, что является прямым признаком гипоксии миокарда.
- При стабильной стенокардии приступы боли могут отмечаться уже после 15-минутной ходьбы. В состоянии покоя ЭКГ таких пациентов в большинстве ситуаций соответствует норме. После легкой физической нагрузки в определенных грудных отведениях (V4-V6) замечается косонисходящая депрессия S-T, а зубец T в трех стандартных отведениях будет отрицательным. Сердце такого больного быстро реагирует на нагрузку, и нарушения становятся заметными практически сразу. Какие еще формы ИБС бывают?
- Нестабильная стенокардия провоцирует высокую угрозу наступления инфаркта и, как правило, хорошо видна на кардиограмме. На наличие гипоксических нарушений при ишемии в передне-боковой части левого желудочка развиваются следующие изменения: косонисходящая депрессия сегмента S-T и отрицательный зубец T в aVL, I, V2-V6. Часто на ЭКГ отмечаются одиночные экстрасистолы.
- Мелкоочаговый инфаркт напоминает стенокардию и зачастую остается незамеченным, причем диагностировать не-Q инфаркт помогает специфический тропониновый тест и внимательное изучение результатов ЭКГ. На некротические поражения сердечной мышцы при этом указывает депрессия S-T в отведениях V4-V5 и в V2-V6 — отрицательный зубец T с амплитудой в четвертом отведении.


Понятно, что результаты ЭКГ при ИБС разнятся в зависимости от вида патологии.
Клинические рекомендации при ИБС
Основа консервативного лечения стабильной ИБС — модификация устранимых факторов риска и комплексная медикаментозная терапия.
Рекомендуется информировать пациентов о заболевании, факторах риска и стратегии лечения.
При избыточном весе настоятельно рекомендуется его снижение с помощью дозированных физических нагрузок и низкокалорийной диеты. При необходимости — коррекции диеты и/или подбор медикаментозного лечения ожирения диетологом.
Всем пациентам рекомендуется соблюдение специальной диеты и регулярный контроль за массой тела.
Основные цели медикаментозного лечения:
- Устранение симптомов заболевания.
- Профилактика сердечно-сосудистых осложнений.
Оптимальная медикаментозная терапия — как минимум, один препарат для устранения стенокардии/ишемии миокарда в сочетании с препаратами для профилактики ССО.
Эффективность лечения оценивается вскоре после начала терапии.
Стенокардия на экг
Электрокардиографию при стенокардии проводят в обязательном порядке. Заболевание выявляется в составе ИБС, но этот клинический синдром способен повлечь и другие осложнения болезни. В момент приступа происходят изменения в миокарде или сосудах: случается спазм или резко растет потребность в кислороде. При этом мелкие коронарные сосуды не увеличиваются. Из-за этого возможно появление повреждений. И чем длительнее спазм, тем более серьезные повреждения наносятся сердцу.
Методика проведения
ЭКГ при стенокардии чаще всего проводят с нагрузкой. В момент исследования пациент находится на велоэргометре или беговой дорожке, что позволяет специалистам сравнивать, какие происходят изменения до момента и после нагрузки.
Обратите внимание! Это исследование относится к ряду обязательных, так как посредством него выявляют другие ишемические проблемы, которые могут сопровождать эту болезнь. Так же оно позволяет определить вероятность инфаркта или узнать локализацию прошлого приступа.
Иногда проводить тест с физической нагрузкой запрещено показателями или просто невозможно из-за сопутствующих болезней, возраста или тяжести стенокардии. В таком случае проводят суточное мониторирование по Холтеру. За сутки будут зафиксированы все изменения в работе мышцы, причем отмечаются на ЭКГ даже те приступы, которые не повлекли симптомов и остались незамеченными со стороны человека. Все данные на медицинский монитор поступают от прикрепленного к пациенту портативного регистратора.
Дополнительные исследования
Наряду с электрокардиографией выделяют и ряд других видов инструментальной диагностики, которые могут быть назначены для уточнения состояния. Рентгенография — это один из них. Показано исследование при подозрении на болезни легких, пороки сердца или недостаточности. Метод выявляет еще и застойные явления, тромбы, увеличенный размер миокардов. При стабильных типах патологии рентгенографию могут и не проводить.
Коронарография считается наиболее достоверным из всех видов диагностических мер при стенокардии. Выявляется не только локализация и размер повреждения, но и даже его характер (язва, тромбоз и др.). Чаще всего Коронарографию выполняют перед хирургической операцией, чтобы определить размер просвета сосудов. Показана она для пациентов с нестабильной и стабильной формой патологии, особенно если лекарственные средства уже не оказывают нужного лечебного эффекта.
Важно! Помимо этих трех важных исследований проводят и лабораторные анализы. В биологических жидкостях определяют уровень холестерина, а так же другие показатели, которые указывают на заболевание.
Проявление болезни на исследовании
В момент приступа стенокардии ЭКГ-исследование фиксирует все происходящие изменения. Патологии в самый пик развития имеет разные признаки. Зависят они обычно от типа болезни. В частности, на ЭКГ чаще всего заметны следующие аномальные явления:
- Стенокардия Принцметала характеризуется колебанием положения сегмента RS-T. Он находится в области выше изолинии. Подобные признаки присущи ишемическим повреждениям кратковременного характера или трансмуральной ишемии.
- Зуб T претерпевает изменения. В частности, возможна негативность, двухфазность, снижение амплитуды, изоэлектричность.
- Понижение этого же сегмента ниже отмеченной изолинии говорит о том, что развивается острая ишемия, а так же о том, что миокард левого желудочка поврежден.
- Депрессия S-T сегмента.
- Кратковременное изменение зубца T или же RS-T сегмента помогают исключить возможность появления инфарктного состояния.
- Определить локализацию инфаркта можно так же при помощи ЭКГ. После стенокардии это состояние развивается в области, где происходило изменение RS-T сегмента и зубца T.
ЭКГ не всегда помогает уловить все отклонения. Такое случается при начальных стадиях заболевания или если приступ был кратковременным. При стандартной патологии напряжения подвергаются изменениям желудочковый конечный комплекс QRS. Вместе с патологией нередко выявляют признаки, присущие для других болезней сердца. Часто сопровождается она нарушением ритма, блокадой ножек пучка Гиса, экстрасистолия желудочковая, атриовентрикулярная блокада.
При стенокардии хронического течения ЭКГ позволяет выявить те участки на сердечной мышце, на которых есть рубцы или повреждения. Что интересно, характерные признаки способны в неизменном виде сохраняться на протяжении длительного времени. Но при наличии изменений в коронарных сосудах на ЭКГ это отображается сразу же.
Важно! Иногда признаки стенокардии и вовсе незаметны или на ЭКГ присутствуют лишь легкие отклонения. Такая особенность характерна для молодых людей.
После купирования приступа все признаки заболевания приходят в норму.
экг при стенокардии напряжения, ответы врачей, консультация
доброе время суток!Мужчина 51 год, со школы и по сей день занимается волейболом, футболом, баскетболом (любитель)
Часто болел лакунарной ангиной, в1999 году 2 раза подряд в очередной раз переболел лакунарной ангиной (гнойная)Сделали ЭКГ: интервал RR 0,8;переходная зона V3-V4; интервалы PQ 0,16; QRS 0,08; QRSТ 0,36; комплекс QRS не изменен АVF зазубрен. Заключение: ритм синусовый с ЧСС 75 в 1 мин, нормальное положение эл. оси сердца, нарушение в/желуд. проводимости..В 2001 году беспокоили давящие боли в области груди (в основном в состоянии покоя, по утрам) Находился на амбулаторном лечении (10 дней) Поставили ИБС, стенокардия напряжения 3 фун. кл,не было никаких обследований, кроме ЭКГ. ЭКГ 2001 года: признаки гипертрофии ЛЖ с субэпинардиальной ишимией передней стенки. Нарушение внутрижелудочковой проводимости. Приступы были не длительные до 2-х мин и не частые, в основном без нитроглицерина, отказался в конце лечения, т.к. были сильные головные боли. Больше в больницу не обращался ,при этом участвовал в соревнованиях по футболу, волейболу, ходил на рыбалку за 20 км. В это же время ему ставили язву ДПК, язву он лечил народными средствами, а вот от сердца никакие препараты не принимал. До 2007 года единичные приступы, которые проходили при положении сидя, после этого ничего совершенно не беспокоит, приступы по сегодняшний день не повторялись ни разу. Так же ведет активный образ жизни, нет никакой отдышки, отеков, всегда ходит пешком, головные боли не беспокоят. В 2008 году опять гнойная ангина., с t до 41, кое-как сбили тем. в домашних условиях, сбили резко до 36,8, но на следующий день на приёме у врача была уже 38,5.
Диагноз: гипертоническая болезнь 11ст. ХНС о-1, ИБС, стенокардия 1 фк, ПИКС? Инфекционный эндокардит, ремиссия?, язвенная болезнь ДПК, ремиссия
Данные обследования:УЗи сердца
МК: градиент давления -норма, регургитация-подклап, утолщение ПСМК. АК: диаметр аорты (дальше не понятно) — 36мм, диаметр аорты на уровне восходящего отдела-33мм, стенки аорты уплотнены, систолическое расхождение створок-24, градиент давления макс-3,6мм Нg, регургитация-нет, образование d=9,6мм в области RCC-вегетация?. ТК-регургитация подклап, ЛА-регургитация подклап. ЛЖ: КДР-50 мм, КСР-36мм, ПЖ-23мм, ЛП-37мм, МЖП-10,5мм, ЗСЛЖ-10,5мм, ФВ-49. Перикард не изменен.
ЭКГ проба с доз. физ. нагрузкой (ВЭМ) — проба отриц толерантность в/стерд
холтер.мониторирование ЭКГ: суточная динамика ЧСС-днем-63-151, ночью-51-78, ритм синусовый. Нарушение ритма в иде: одиночные ЖЭ-всего 586, одиночные ПЭ-всего 31, СА-блокада с паузами до 1719 мсек-всего 16. ЭКГ-признаки ишемии миокарда не заригистрированы. Прверяли пищевод, поставили хр.гастро-дуоденит. УЗи почек- патологии почек не выявлено Рекомендовано обследование в институте сердца (ЧП_ЭхоКГ,КВГ). Прописанные лекарства не принимал В 2009 нигде не обследовался.
2010 год — обследование в Краевом кардиологическом отделении Диагноз: ИБС. Стенокардия напряжения 11фк, ПИКС (не датированный), гипертоническая болезнь 11 стадии, к степени, коррекция до нормотензии, риск 3. Преходящий синдром W-P-W, образование правой коронарной створки, ХСН 1 (NYHAI ФК)
Обследование:
ЧП Эхо-КГ: на правой коронарной створке лоцируется округлое, подвешанное образование (d 9-10мм) на ножке (ножка 1¬6-7мм, толщина 1мм), исходящее из края створки
суточное мониторирование АД: Дневные часы:макс САД-123, макс ДАД-88, мин САД-101, мин ДАД 62. Ночные часы: макс САД-107, макс ДАД57, мин САД-107, мин ДАД-57
Суточное ЭКГ-мониторирование: Закл: Синусовый ритм ЧСС 46-127 в мин(средняя-67 в мин). Эпизодов элевации и депрессии сегмента ST не заригистрировано, желудочковая эктопическая активность: одиночные ЖЭС-231, Бигеминия (число ЖЭС)-0, парные ЖЭС (куплеты)-0, пробежки ЖТ (3 и болееНЖЭС)-0. Наджелудочковая эктопическая активность: одиночные НЖЭС-450, Парные НЖЭС 9куплеты)-15, пробежки НЖТ (3 и более НЖЭС)-0. Пауз: зарегистрировано-6. Макс. длительность-1,547с.
Рекомендации: консультация в «Институте сердца» для решения вопроса об оперативном лечении. Лекарства не принимает. На очередном мОсмотре написали, что дается 1 год работа машиниста газокомпрессорной станции, затем на профпригодность
2011 год Институт сердца (с 24.05 по 25.05)
Диагноз: ИБС, вазоспатическая стенокардия, постинфарктный кардиосклероз (с зубцом Q задний недатированный)
Эхо КГ:АО-40 восх+40 дуга 29, S1 22,S2 17, ЛП-38*49*59,Vлп 53,9,ПЖ26, толщ.ст.ПЖ5, КСРЛЖ-,КСО96,КДО164, УО67, ФВ40-41, УИ35,
СИ 2,4,МЖП14, ЗСЛЖ13,ПП43-53, НПВ17,ВТЛЖ22, Vel/ТVI/Рg 0,6/1,4, АК не изменен, АК (раскр.)20, ФК25,Vel/ТVI/Рg 0,9/3,2, МК не изменен, ФК 40, МПД=34мм, площадь 7см2, ТК не изменен, ЛА32,Vel/Рg 0,9/3,3/1,7, Р ср.ЛА 10. Заключение: ППТ=1,96 м2, незначительная дилатация ПП., незначительная ГЛЖ, гипокинез задне-боковой, нижней стенок на базальном уровне, нижне-перегородочного сегмента. Функция ЛЖ снижена,ДДЛЖ 1 типа
18.072011 прошли Эхо-КГ без предъявления диагноза, просто провериться
Результаты:Размеры:КСР-35мм., КДР-54мм., КСО-52мл.,КДО 141мл, Ао-31мм, ЛП-34*38*53мм.,ПП-35*49мм.,ПС-4мм., МЖП-13мм.,ЗС-12мм.,ПЖ-28мм.,Ла-26мм,НПВ-17мм. Функция: ФВ-62%., УО-89 мл., ФУ-32%.Клапаны: Митральный клапан:Vе-57см/сек,Vа-79см/сек.,VE/VаРезультаты 1-го: левое предсердие:парастерально-41;
-Ч-К позиция-51-38; аорта: диаметр-035;открытие АО кл-21;левый желудочек: КДР-59;КСР-42;КДО-171;КСО-79;УО-92;ФВ-54%;МЖП-15;ЗСЛЖ-14/15
правое предсердие:длинная ось-48;короткая ось-40; правый желудочек:парастернально-25;НВП,диаметр-23;НВП,% коллапса-№;легочная артерия:диаметр-23;СДЛА-№;аортальный кл:площадь-№;митральный кл.:площадь-№
Заключение:аорта не расширена, умеренная дилатация левых камер сердца, симметрическая гипертрофия ЛЖ, нарушение диастолической функции по 1 типу, ИММЛЖ 240г/м(м-в квадрате)-выше нормы, клапаны не изменены, нарушений локальной сократимости миокарда не выявлено, глобальная сократимость незначительно снижена. Делал УЗД врач высшей категории.
Результаты 2-го исследования.
АО-37в-35;S1-17;S2-16;ЛП-34х42х51;
V лп-45мл;ПЖ-22;КСРЛЖ-44;КДРЛЖ-62;КСО-89;КДО-197;УО-108;ФВ-55;ФУ-29;МЖП-12;ЗСЛЖ-12;Им миокарда-204;ПП-31х43;перикард-№;АК-не изменен;АК 9раскр.)-27;ФК-23;VeI/TVI/Pg-1,0/4,0; регургитация-не выявлена;МК-не изменен;ФК-32;VeI/Pg-о,5/1,0;регургитация-не выявлена;ТК-не изменен;регургитация-не выявлена;ЛА-25;VeI/Pg-0,77/2,3; Р ср.ЛА-19,0
Заключение:ППТ-1,93 м2, выраженная дилатация ЛЖ (индекс КДО ЛЖ-102мл/м2; выраженная экцентрическая ГЛЖ (ОТС-0,39; ИМ миокарда-204г/м2),достоверных зон асинергии ЛЖ не выявлено, систолическая функция ЛЖ удовлетворительная, ДДЛЖ 1 типа, клапаны не изменены, нормальное давление в ЛА. УЗД делал врач высшей категории, зав отделением кардиологии. Мы проходим так много УЗИ, чтобы доказать , что у мужа не было инфаркта, т.к. результаты обследования этого не подтверждают, а его по поставленному диагнозу увольняют с работы. Давление у него 123/80, недавно было 130/80, пульс 72, на приёме у врача было зарегистрировано давление 140/82, ЧСС 75. Мы подали в экспертную комиссию, чтобы нам пересмотрели диагноз. Вопросы: 1) как трактуются последние УЗИ сердца (если учитывать, что в остальных обследованиях у него всё в порядке? 2)Если ему ставили ПИКС с 2001 или 2004 года, мог ли он без всяких лекарственных препаратов, чувствовать себя так прекрасно? 3) может ли быть инфаркт миокарда при чистых коронарных сосудах? 4) может ли повлиять частая ангина на утолщение стенок (по последнейему УЗИ нам сказали, что у нег утолщение стенок, которое, возможно, принимали за постинфарктный рубец, и ещё до этого, когда он проходил м/комиссию, одни врачи видели якобы рубец, другие нет, и очень удивлялись, что у него ИБС и инфаркт, т.к. опять же ничем не подтверждалось, но его упорно переписывали из года в год)У его родителей нет ИБС, матери 78 лет, у неё пониженное давление Хотелось бы узнать ваше мнение по данному мужчине? (МРТ сердца у нас в области не делают, т.к. и сцинтиграфию миокарда). За ранее благодарна за ответы!
Спонтанная (вазоспастическая) стенокардия
Вазоспастическая (спонтанная, вариантная) стенокардия — одна из форм ишемической болезни сердца, характеризующаяся стенокардией, вледствие спазма коронарных артерий.
Вазоспастическая стенокардия характеризуется тем, что возникает не связи с обстоятельствами и факторами, приводящими к повышению потребностей миокарда в кислороде, то есть отсутствует связь стенокардии с физической нагрузкой или внезапным повышением артериального давления.
При селективной коронароангиографии у больных с вазоспастической стенокардией не обнаруживается явных признаков атеросклеротического поражения коронарных артерий, то есть отсутствует органическая их обструкция. Атеросклеротические изменения сосудов минимальны. Следовательно, ведущее значение в развитии вазоспастической стенокардии играет динамическая обструкция коронарных артерий, обусловленная их спазмом.
Механизмы развития коронароспазма при вазоспастической стенокардии многообразны и заключаются в следующем:
дисбаланс продукции эндотелием коронарных артерий вазоконстрикторных и вазодилатирующих веществ; значительно снижается синтез вазодилататоров азота оксида, простациклина, и резко увеличивается
 продукция
вазоконстрикторов, эндотелина,ангинтензина
II;
продукция
вазоконстрикторов, эндотелина,ангинтензина
II;сосудосуживающее влияние симпатической нервной системы на коронарные артерии;
увеличение поступления ионов кальция в гладкомышечные клетки коронарных артерий, что приводит к повышению их тонуса;
наличие в коронарной артерии даже минимальных атеросклеротических изменений способствует развитию и поддержанию коронароспазма; обусловлено это тем, что в области атеросклеротической бляшки происходят скопление тромбоцитов, выделение ими тромбоксана, под влиянием которого развивается коронарный спазм и повышается агрегация тромбоцитов.
Факторы риска
Установлено, что важным фактором риска развития вазоспастической стенокардии является курение. Провоцировать ангинозный приступ могут также гипервентиляция, локальное или общее охлаждение.
Клинические проявления и ЭКГ-изменения
Больные со спастической стенокардией обычно моложе, чем пациенты, страдающие стабильной или нестабильной стенокардией атеросклеротического генеза и, как правило, не имеют факторов риска ИБС, за исключением курения.
Основным клиническим проявлением вазоспастической стенокардии является внезапно возникающий в состояний покоя, вне связи с физической нагрузкой или подъемом артериального давления, приступ интенсивной боли в области сердца. Эта боль имеет, как правимо, типичную загрудинную локализацию и иррадиацию, и продолжается около 10—20 мин. Иногда боль имеет более широкую зону локализации и может быть более продолжительной— до 30 мин. У некоторых больных приступы ангиоспастической стенокардии все-таки могут провоцироваться физической нагрузкой в ранние утренние часы, но не в другое время суток (возможно, потому что утром тонус коронарных артерий выше, чем днем). Характернейшей особенностью вазоспастической стенокардии является появление ангинозных приступов в промежутке времени от полуночи до 8 ч утра, нередко в 3—4 ч ночи.
Провоцировать
появление приступов вазоспастической
стенокардии
могут общее или местное охлаждение,
гипервентиляция. Общее состояние
больных в момент приступа стенокардии
в большинстве 
 случаев
можно оценить как состояние средней
тяжести. Могут отмечаться
бледность кожи, гипергидроз. При
исследовании сердечнососудистой
системы можно обнаружить приглушение
сердечных тонов.
Артериальное давление и частота пульса
нормальные. Однако приблизительно
у 50% больных во время приступа
вазоспастической
стенокардии наблюдаются нарушения
сердечного ритма.
Об этом следует
помнить практическому врачу, т.к. иногда
нарушения сердечного
ритма определяют прогноз жизни больного.
У больных могут
быть зарегистрированы экстрасистолия
(желудочковая, суправентрикулярная,
политопная), пароксизмальная тахикардия,
мерцание и
трепетание предсердий.
случаев
можно оценить как состояние средней
тяжести. Могут отмечаться
бледность кожи, гипергидроз. При
исследовании сердечнососудистой
системы можно обнаружить приглушение
сердечных тонов.
Артериальное давление и частота пульса
нормальные. Однако приблизительно
у 50% больных во время приступа
вазоспастической
стенокардии наблюдаются нарушения
сердечного ритма.
Об этом следует
помнить практическому врачу, т.к. иногда
нарушения сердечного
ритма определяют прогноз жизни больного.
У больных могут
быть зарегистрированы экстрасистолия
(желудочковая, суправентрикулярная,
политопная), пароксизмальная тахикардия,
мерцание и
трепетание предсердий.
Нарушения ритма сердца обусловлены трансмуральной ишемией, возникающей во время спазма субэпикардиальных коронарных артерий. В связи с преходящим характером ишемии миокарда нарушения сердечного ритма также являются транзиторными.
Чрезвычайно характерны ЭКГ изменения. Классическим ЭКГ признаком вазоспастической стенокардии является быстропреходящим подъем интервала ST, свидетельствующий о трансмуральной ишемии миокарда. Интервал ST смещается кверху над изолинией на 2 мм или больше, иногда это смещение принимает куполообразный характер и сливается с зубцом Т, что заставляет проводить дифференциальную диагностику с инфарктом миокарда. В отличие от инфаркта миокарда приступ вазоспастической стенокардии хорошо купируется нитроглицерином, после чего исчезают и ЭКГ-проявления.
При спазмировании не эпикардиальных, а более мелких интрамуральных и субэндокардиальных ветвей коронарных артерий ишемия миокарда является не трансмуральной, а чаще субэндокардиальной, что проявляется на ЭКГ смещением интервала ST не кверху, а книзу по ишемическому типу (обычно строго горизонтальное смещение).
Во время приступа вазоспастической стенокардии могут наблюдаться изменения зубца Т. Обычно подъем интервала ST сопровождается появлением негативности зубца Т.
При подозрении на появление приступов вазоспастической стенокардии целесообразно проводить суточное ЭКГ-мониторирование. Это особенно важно, когда возникают предположения о возможности стенокардии Prinzmetall, но анамнез не очень убедителен, больной не находится в стационаре и выполнить ЭКГ-исследование невозможно. Суточное холтеровское ЭКГ-мониторирование позволяет не только констатировать вазоспастическую стенокардию, но и зарегистрировать различные нарушения ритма сердца, а также эпизоды бессимптомного смещения интервала ST кверху от изолинии (так называемые безболевые формы стенокардии Prinzmetall).
В межприступном периоде состояние больных удовлетворительное, переносимость физических нагрузок хорошая, ЭКГ нормальная.


 Пробы
с физической нагрузкой (ВЭМ, тредмил-тест) выявляют высокую
толерантность и отсутствие ишемических
изменений ЭКГ в связи
с отсутствием выраженного атеросклеротического
процесса в коронарных
артериях и их стенозирования.
Пробы
с физической нагрузкой (ВЭМ, тредмил-тест) выявляют высокую
толерантность и отсутствие ишемических
изменений ЭКГ в связи
с отсутствием выраженного атеросклеротического
процесса в коронарных
артериях и их стенозирования.
Нагрузочные пробы для диагностики вазоспастической стенокардии
Для диагностики вазоспастической стенокардии во внеприступном периоде применяются нагрузочные пробы (эргометриновая, гипервентиляционная, холодовая и информационная).
Диагностические критерии вазоспастической стенокардии
Возникновение приступов стенокардии в покое, обычно в конце ночи, в ранние утренние часы.
Цикличность приступов, появление их через определенные временные интервалы.
Отсутствие связи возникновения приступов с физической нагрузкой в течение дня.
Преходящий подъем интервала ST во время ангинозного приступа (у некоторых депрессия интервала ST или инверсия зубца Т).
Отсутствие гемодинамически значимого атеросклеротического поражения коронарных артерий или совершенно интактные коронарные артерии (при коронарографии).
Развитие приступа стенокардии и подъем интервала ST после внутривенного введения эргометрина или после внутрикоронарного введения ацетилхолина, после гипервентиляционной или холодовой пробы.
Купирующий стенокардию и профилактический эффект нитроглицерина и антагонистов кальция, но не бета-адреноблокаторов.
Дифференциальная диагностика вазоспастической и стенокардии напряжения
Признаки | Стенокардия напряжения | Вазоспастическая |
Условия возникновения приступа | После физической нагрузки или эмоционального напряжения, острого подъема АД | Возникает в состоянии покоя |
Время возникновения приступа | В любое время суток | Чаще всего ночью или рано утром |
Длительность периодов нарастания и уменьшения интенсивности боли | Продолжительность периода нарастания боли превышает длительность периода ее ослабления | Периоды нарастания и уменьшения интенсивности боли одинаковы по длительности |
Типичные изменения ЭКГ | Депрессия сегмента ST ишемического типа (у некоторых в сочетании с аритмиями) | Подъем сегмента ST (у 50 % в сочетании с аритмиями) |
Возникновение приступа при выполнении пробы с физической нагрузкой | Характерно | Не характерно |
Толерантность к физической нагрузке | Обычно низкая | Обычно высокая |
Данные коронарографии | Сужение коронарных артерий, выраженное и распространенное, вовлечение 2-3 артерий | Коронарные артерии нормальные или незначительно измененные |
Размеры и локализация возможного в последующем инфаркта миокарда | Любая локализация и любая протяженность | Обычно трансмуральный, обширный |
Влияние на течение приступа бета-адреноблокаторов | Положительное | Отсутствие эффекта или ухудшение |
Экг при стенокардии напряжения — Лечение гипертонии
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ссылка на источник: http://cardioplanet.ru/zabolevaniya/ishemiya/ehkg-pri-stenokardii
—>Классификация стенокардии напряжения и методы ее лечения
На сегодняшний день наиболее распространенной причиной смертности населения являются заболевания, связанные с сердечно-сосудистой системой. Несмотря на то, что медицина развивается все больше, эта проблема всегда остается актуальной. Основная роль в структуре заболеваний данной группы принадлежит ишемической болезни сердца, одной из форм которой является стенокардия напряжения. Как она возникает?
- Причины
- Симптомы
- Диагностика
- Лечение
Венечные или коронарные артерии доставляют сердцу кислород и питательные вещества. Их начало берется от аорты, которая является главным сосудом организма человека. Если у здорового человека увеличивается нагрузка на организм, сердечной мышце требуется больше кислорода, из-за чего объем кровотока по сердечным сосудам увеличивается.
Если коронарные артерии поражаются атеросклерозом, на стенках образуются атеросклеротические бляшки, сужающие просвет сосуда. Это приводит к тому, что к какому-то участку мышцы сердца кровь, насыщенная кислородом, поступает не в достаточном объеме. Так возникает кислородное голодание или ишемия. При ее длительности более получаса клетки миокарда начинают погибать, что приводит к инфаркту миокарда.
Стенокардия, или боль, является клиническим проявлением ишемии. Мы обсудим состояние, при котором стенокардия возникает в процессе физической нагрузке. Сначала обсудим причины, по которым сердце оказывается в столь незавидном положении.
Причины
Самая главная причина, приводящая к развитию стенокардии, — атеросклероз, поражающий венечные артерии. Считается, что если сужение просвета этих артерий находится в пределах от 50 до 70 процентов, развивается несоответствие между доставкой кислорода к мышце сердца и и потребностью в нем. В клинической картине это представлено приступами стенокардии. Однако возникает вопрос: где берет свое начало атеросклероз?
Причины атеросклероза можно разделить на две группы: изменяемые и неизменяемые. Неизменяемые — это те, которые не поддаются медицинскому воздействию. Люди, у которых есть эти факторы, должны быть особенно внимательными, так как у них может развиться атеросклероз и, как следствие, прогрессирующая стенокардия напряжения. Перечислим эти факторы.
- Пол. Замечено, что у мужчин развитие атеросклероза происходит на пять лет раньше, чем у женщин. Также, до пятидесяти лет у мужчин риск развития этого заболевания в четыре раза выше. После достижения этого возраста заболеваемость у женщин и у мужчин выравнивается, что связано с рядом факторов, таких как гормональные изменения и так далее. Соответственно, можно сделать вывод, что стенокардия также встречается чаще у мужчин, тем более что физически они трудятся больше.
- Возраст. С возрастом организм стареет, сосуды слабнут. В конце концов, практически у каждого человека развивается атеросклероз, а сам риск развития повышается после пятидесяти лет. По достижению этого возраста возрастает и риск появления ишемии, особенно если у человека имеются другие причины.
- Наследственность. Замечено, что атеросклероз часто является наследственным заболеванием, то есть, у пациента, который подвергся этому заболевания, есть родственники с таким же диагнозом. Надо отметить, что генетическая предрасположенность является причиной раннего развития атеросклероза, у людей, которым исполнилось 50 лет, генетическая предрасположенность не оказывает значительную роль в появлении этого недуга.
К изменяемым причинам относятся те, которые связаны с образом жизни человека и могут быть устранены посредством его изменения или медицинского лечения.
- Курение. Курение вообще оказывает отрицательное влияние на сердечно-сосудистую систему, вызывая сопутствующие заболевания. Атеросклероз также может появиться из-за курения, так как компоненты табачного дыма оказывают негативное влияние на кровеносные сосуды.
- Ожирение. Эта проблема является причиной многих заболеваний, которые связаны как с сердцем так и с другими органами и функциями в организме человека.
- Артериальная гипертония. Из-за гипертонии стенки артерий в большей мере пропитываются жирами, что приводит к развитию атеросклеротической бляшки, которая в последствие может расти и закрывать просвет артерии, что приводит как раз к кислородному голоданию.
- Сахарный диабет. Это заболевание увеличивает риск развития атеросклероза от четырех до семи раз.
Эти причины способствуют развитию атеросклероза, который может привести в стенокардии. Однако некоторые из этих причин сами могут являться факторами, приводящими к появлению стенокардии. К другим потенциально возможным факторам стенокардии можно отнести следующие:
- первичная легочная гипертензия;
- гипертрофическая кардиомиопатия;
- коронароспазм;
- аортальная недостаточность;
- стеноз устья аорты;
- коронариты;
- аномалии коронарных артерий врожденного характера.
Приступ стенокардии может быть вызван и острым коронаротромбозом, если создается преходящее или частичное препятствие кровотоку. Но, к сожалению, такое состояние обычно приводит к инфаркту миокарда. Усугубить течение стенокардии, происходящей в состоянии напряжения, может гипоксия и тяжелая анемия.
Если у человек замечает, что у него есть хотя бы одна из этих причин, ему нужно тщательно следить за своим здоровьем и образом жизни, даже если еще пока не наблюдается признаком самой стенокардии. Кстати, стоит заметить, что приступ стенокардии провоцируют такие факторы, как перепады температуры, эмоциональные волнения, физические нагрузки, обильные прием пищи, резкая смена погоды и так далее. Что происходит при таких приступах?
Симптомы
Стенокардия, возникающая в состоянии напряжения, делится на три формы.
- Впервые возникшая стенокардия. Данная форма ставится в том случае, если с момента первого случившегося болевого приступа прошло около одного месяца, не более. Течение носит вариабельный характер, то есть стенокардия может исчезнуть или перейти в следующую, стабильную форму. Часто бывает, что впервые возникшая стенокардия сопровождается острым инфарктом миокарда.
- Стабильная форма. Ставится в том случае, если заболевание существует более длительный срок. Ее характеристика определяется наличием стереотипной реакцией человека на нагрузку одно и того же плана. Течение может носить стабильный характер в течение нескольких лет.
- Прогрессирующая стенокардия напряжения отличается тяжестью, частотой и продолжительностью приступов, которые развиваются тогда, когда пациент выполняет обычную для него нагрузку.
Если говорить о переносимости нагрузки, то в классификации стенокардии напряжения имеется четыре функциональных класса.
- Первый функциональный класс характеризуется хорошо переносимой нагрузкой. Приступы развиваются в том случае, если нагрузки непривычные и чрезмерные, то есть физическая активность длительная или напряженная. Это может случиться при быстрой ходьбе или подъеме на лестницу.
- На 2 ФК физическая активность ограничена. Приступы могут возникнуть, например, при ходьбе на расстояние более пол километра, при эмоциональном возбуждении, подъеме выше одного этажа и при ветряной или холодной погоде.
- При 3 ФК физическая активность ограничена еще больше. Даже при ходьбе в обычном темпе могут возникнуть приступы стенокардии, то есть пройденное расстояние может составить всего лишь сто метров или двести метров, но не более полкилометра.
- 5 ФК характеризуется резко ограниченной физической активностью. Приступы начинаются при любой нагрузке или даже в состоянии покоя.
Стенокардия может проявляться как дискомфортом за грудиной, так и нарастающей болью в сердечной области. Если говорить о классическом примере приступа стенокардии, то он длится от двух до пяти минут. Его начало и конец имеют четкий характер. Купировать такой приступ можно приемом нитроглицерина или прекращение провоцирующего действия.
Боль чаще всего локализуется в эпигастрии или за грудиной, а иррадиирует в лопатку, шею, левую руку или челюсть. Обширность иррадиации зависит от тяжести приступа. Характер боли сжимающий, давящий, режущий или жгучий. Приступ может сопровождаться такими симптомами, как:
- холодный пот;
- аритмия;
- одышка;
- тахикардия;
- повышение или снижение артериального давления;
- внезапная слабость.
Между приступами человек обычно чувствует себя удовлетворительно. Так как локализация боли бывает разной, выделяются такие формы стенокардии, как леворучная, загрудинно-болевая, леволопаточная, прекардиальная, нижнечелюстная, ушная, абдоминальная, гортанно-глоточная, верхнепозвоночная.
Могут возникнуть и неспецифические симптомы. К ним относится сухость во рту, бледность кожи, частые позывы на мочеиспускание. Однако не стоит думать, что все приступы сопровождаются вышеперечисленными симптомами и только. Есть атипичные варианты приступов. При этом наблюдается тошнота, рвота, отрыжка, неприятные ощущения в животе и метеоризм.
Частота приступов может быть самой разной. В день может случиться несколько приступов. Также возможны разовые эпизоды, промежутки между которыми составляют несколько недель или даже месяцев. Если развивается достаточный коллатеральный коронарный кровоток, число приступов может уменьшиться или они могут вовсе исчезнуть. Такое способно произойти, к примеру, если у пациента развилось сопутствующее заболевание, которое ограничило его активность. Стенокардия, возникающая в состоянии напряжения, может в дальнейшем дополниться стенокардией покоя.
Диагностика
Диагностика заболевания включает в себя как разговор с врачом, так и непосредственные метод исследования, которые помогают выявить конкретную форму заболевания и поставить точный диагноз. Очень важно различать такие формы, как прогрессирующая стенокардия напряжения, впервые возникшая или стабильная, так как в последствие это скажется на назначении подходящего лечения.
Лабораторные данные оказывают вспомогательное значение, так как помогают лишь выявить сопутствующие заболевания, факторы риска, определить наличие дислипидемии и исключить другие причины возникновения такого симптома, как боль. Намного большее значение имеют инструментальные данные.
- ЭКГ. Если оно проводится во время приступа, то на ЭКГ будут присутствовать такие изменения, как смещение вверх или вниз от изолинии сегмента ST, изменение зубцов Т или нарушение сердечного ритма. Суточное мониторирование ЭКГ способствует выявлению безболевых и болевых эпизодов ишемии миокарда, которые происходят в условиях, привычных для пациента. Также могут выявиться нарушения сердечного ритма.
- ЭхоКГ. Это исследование, проводимое в состоянии покоя, помогает оценить сократительную способность миокарда. Также оно позволяет сделать дифференциальную диагностику болевого синдрома.
- Стресс-ЭхоКГ. Этот метод является более точным для того, чтобы выявить недостаточность венечных артерий. Если локальная сократимость миокарда подвергается изменениям, будут наблюдаться другие проявления ишемии, например, в виде болевого синдрома и изменений на ЭКГ. Недостаточность венечных артерий выявляется даже в случае поражения всего одного сосуда. Обычно стресс-ЭхоКГ проводят при следующих показаниях: нечеткое описание болевого синдрома пациентом, невозможность выполнения нагрузочных проб или затрудненность их проведения, атипичная стенокардия в состоянии напряжения, неинформативность велоэргометрии и так далее.
- Велоэргометрия или нагрузочная проба, сочетающаяся с проведением ЭКГ и АД. Положительная нагрузочная проба имеет такой критерий, как изменение ЭКГ, характеризующееся горизонтальной депрессией сегмента ST. Данные этого изменения: один миллиметр с продолжительностью более 0,08 секунд. Нагрузочные пробы позволяют выявить признаки, которые ассоциируются с плохим прогнозом для больных со стенокардией.
- Коронарная ангиография. Этот метод выявляет локализацию, наличие и степень сужения артерий. Показания к проведению этого метода диагностики следующие: третий функциональный класс заболевания в сочетании с неэффективностью проводимой лекарственной терапии; стенокардия с блокадой ноже пучка Гиса и признаками ишемии, которые выявляются при сцинтиграфии миокарда; тяжелые наджелудочковые аритмии; стабильная стенокардия напряжения у пациентов, которые будут делать операция на сосудах и так далее.
- Сцинтиграфия миокарда. С помощью этого метода выявляются участки ишемии. Особенно полезна информация, которую дает этот метод, в случае невозможности оценки ЭКГ из-за блокады ножек пучка Гиса.
Чтобы установить стабильную стенокардию, анамнез должен быть собран как можно более подробно. Также проводится подробное физикальное исследование пациента, а также исследуются записи ЭКГ, проводимые в состоянии покоя. Все полученные данные тщательно рассматриваются. Если в ходе такого обследования возникают сомнения, тогда проводят суточное мониторирование ЭКГ и другие исследования. Коронарная ангиография является заключительным этапом диагностики.
Лечение
Главная цель лечения стенокардии напряжения — уменьшить остроту симптомов и предотвратить ишемию или хотя бы уменьшить ее степень. Если возникает острый приступ, следует принять под язык нитроглицерин. Если у человека риск развития ИБС достаточно высок или ему уже диагностировали это заболевание, врач назначит ему регулярный прием препаратов, которые могут принадлежать к разным группам.
- Антитромбоцитарные препараты. Они препятствуют агрегации тромбоцитов. Каждый препарат этой группы уменьшает риск осложнений ишемии, но самый лучший эффект обычно достигается при одновременном назначении нескольких препаратов. Если к какому-то лекарству есть противопоказания, пациент должен принимать другой препарат. Бета-адреноблокаторы снижают проявления стенокардии. Кроме того, они лучше других препаратов предотвращают внезапную смерть и инфаркт. Они оказывают блокирующее действие на симпатическую стимуляцию сердца, уменьшают частоту сокращений сердца, систолическое артериальное давление, сердечный выброс и сократимость миокарда. Все это способствует более низкой потребности миокарда в кислороде, тем самым человек становится более устойчивым к физическим нагрузкам. Эти же препараты повышают порог фибрилляции желудочков. Большая часть пациентов довольно хорошо переносят такие лекарственные средства. Кроме того, они доступны. Доза подбирается путем постепенного увеличения. Это происходит до тех пор, пока не появятся побочные эффекты или брадикардия. Если пациент не может принимать препараты этой группы, ему назначают блокаторы кальциевых каналов, которые обладают отрицательным хронотропным эффектом.
- Нитраты, обладающие длительным действием. Их принимают внутрь, они также могут действовать через кожу. Их применение обусловлено в том случае, если применение максимально дозы бета-адреноблокаторов не приносит желаемого результата, то есть проявления стенокардии все равно сохраняются. Если эти проявление можно предусмотреть, нитраты назначаются для того, что предотвратить это. Мази с нитроглицерином часто заменяются пластырями с нитроглицерином, так как это удобнее и практичнее. Пластыри способствуют медленному высвобождению препарата, что способствует пролонгированному эффекту. После наклеивания пластыря физические нагрузки переносятся в течение суток. Толерантность к препаратам данной группы образуется чаще тогда, когда в плазме крови постоянно наблюдается концентрация препарата.
- Блокаторы кальциевых каналов. Применяются тогда, когда нитраты не помогают или же пациент их не переносит. Препараты данной группы особенно эффективны при спазме венечных артерий и АГ. Препараты отличаются друг от друга эффектами. Например, дигидропиридиновые лекарства не обладают хронотропным эффектом, а различаются по инотропному отрицательному эффекту. Дигидропиридины, обладающие коротким действием, способны вызвать рефлекторную тахикардию. Они же способствуют увеличению смертности. Стабильную стенокардию ими лечить нельзя. Дигидропиридины, обладающие длительным действием, чаще применяются с бета-адреноблокаторами.
- Нитроглицерин. Это мощный вазодилататор и релаксант гладкой мускулатуры. Основное действие распространяется на периферическое сосудистое русло, венозное депо и венечные сосуды. Сублингвально данный препарат назначают для того, чтобы купировать острый приступ или же предотвратить его перед нагрузкой. Облегчение наступает приблизительно через две минуты, а полное купирование происходит через пять минут. Длительность эффекта продолжается полчаса. Прием нитроглицерина можно повторить через пять минут, если сначала не достигается нужный эффект. Так можно сделать три раза. Больной должен всегда носить препарат с собой, чтобы его можно было быстро применить в нужное время. Таблетки должны храниться в контейнере, который плотно закрыт. Желательно, чтобы он был стеклянным и не пропускал свет. Это поможет сохранить его свойства. Надо помнить, что это лекарство теряет эффективность довольно быстро, поэтому держать его нужно в небольшом количестве и часто заменять.
Своевременная диагностика поможет избежать перехода стенокардии в более тяжелую форму, одной из которых является прогрессирующая стенокардия напряжения. Тщательно наблюдая за своим здоровьем, получится избежать серьезных осложнения, а здоровый образ жизни будет служить профилактикой возникновения стенокардии. Помните, наше сердце — очень чуткий и функциональный орган. Если нарушается работа в нем, страдает весь организм, поэтому нельзя позволять себе небрежно относиться к нашему жизненному мотору.
Симптомы, диагностика и лечение стабильной стенокардии
Стенокардия – заболевание, проявляющееся загрудинной болью, которая может иррадиировать в левое плечо, шею, нижнюю челюсть. Приступы обычно кратковременные и купируются приемом нитроглицерина. Если они возникают из-за физической нагрузки, то это заболевание называется стенокардией напряжения.
Этиология
Стенокардия возникает при значительной разнице между поставкой кислорода к клеткам сердца и его потреблением.
Чаще всего дефицит поставки питательных веществ возникает из-за атеросклеротических изменений в коронарных артериях. Атеросклеротические бляшки прикрепляются к стенкам сосудов и медленно увеличиваются в размерах, что ведет к постепенному сужению просвета. В результате этого какой-то из отделов сердца «голодает». Такое состояние называется ишемией и клинически проявляется приступом стенокардии. Если длительное время миокард недополучает питательных веществ и кислорода, это приводит к формированию инфаркта.
Приступы возникают вследствие физической нагрузки или психоэмоционального возбуждения. Также стенокардия напряжения иногда встречается на фоне воспалительных заболеваний сосудов, кальциноза сосудистых стенок, повышенной агрегации тромбоцитов. Эти причины относятся к коронарогенным.
Потребность миокарда в кислороде и питательных веществах возрастает при выбросе адреналина и норадреналина. Уровень этих гормонов повышается при эмоциональном напряжении, стрессе (гнев, горе, радость).
К тому же приступ стенокардии может быть обусловлен подъемом артериального давления, переохлаждением, прогулкой в прохладную погоду, обильным приемом пищи.
В группу риска при этом заболевании входят:
- курильщики;
- пациенты с сахарным диабетом и артериальной гипертензией;
- пациенты с ИМТ выше 25 или ведущие малоподвижный образ жизни;
- женщины, которые принимают комбинированные оральные контрацептивы;
- пациенты с высоким уровнем холестерина, триглицеридов, ЛПВП.
Патогенез
Острая ишемия миокарда, которая возникает при неадекватном кровоснабжении сердечной мышцы, провоцирует возникновение приступа стенокардии напряжения. Стенокардия напряжения может возникать под влиянием коронарогенных или некоронарогенных факторов, или их сочетания.
В миокарде из-за недостатка поступления кислорода нарушаются окислительные процессы. В результате происходит накопление недоокисленных продуктов обмена (молочная, пировиноградная кислота). Они и другие метаболиты из-за недостаточного оттока крови не выводятся из тканей в должном объеме и раздражают чувствительные рецепторы.
Нарушение функции мембран клеток приводит к тому, что количество ионов кальция уменьшается, а натрия – увеличивается. Из-за этого снижается сократительная способность миокарда и сердце перестает полноценно работать.
Помимо кислородного голодания, миокард недополучает необходимое количество глюкозы. Без нее работа сердца невозможна, так как она является основным источником энергии.
Классификация
Стенокардия напряжения имеет несколько классификаций в зависимости от проявлений. По классификации ВОЗ, принятой в 1979 году кардиологами, различают три вида заболевания:
- возникшая впервые стенокардия;
- прогрессирующая стенокардия, которая характеризуется внезапным увеличением количества приступов;
- стабильная стенокардия напряжения.
Можно говорить о стабильной стенокардии, если приступы возникают систематически на протяжении не менее двух месяцев.
Стенокардия возникает чаще всего при чрезмерной или привычной физической нагрузке. При прогрессировании заболевания пациент тяжелее переносит привычную для него нагрузку. В соответствии с этим выделяют 4 функциональных класса:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- ФК І: приступы загрудинной боли возникают только при повышенной физической нагрузке.
- ФК ІІ: приступ стенокардии возникает при ходьбе на расстоянии 500 м и более или при подъеме на два и более лестничных пролета.
- ФК ІІІ: пациенты жалуются на давящие боли за грудиной при ходьбе на расстоянии от 100 до 500 метров, либо при преодолении одного лестничного пролета.
- ФК IV: боли возникают при малейшей физической нагрузке или даже в покое.
Симптомы заболевания
Стенокардия имеет приступообразное течение. Большинство пациентов обращается за медицинской помощью после приступа на фоне физической нагрузки или эмоционального напряжения. Стабильная стенокардия характеризуется болевыми приступами, которые возникают при нагрузке одинаковой силы или длительности.
Пациенты описывают боль как жгучую, давящую, режущую, с преимущественно загрудинной локализацией. Она может иррадиировать в левую сторону тела (рука, шея, лопатка, нижняя челюсть, левое подреберье). В типичных случаях болевые ощущения возникают в районе верхней трети грудины, а оттуда распространяются в стороны.
Интенсивность ощущения у всех пациентов разная и зависит от степени тяжести состояния. Она нарастает постепенно и, дойдя до своего пика, начинает уменьшаться. Приступ продолжается не более 15 минут и хорошо снимается приемом таблетки нитроглицерина под язык. Это и отличает приступ стенокардии от инфаркта.
Также у пациента может возникать страх смерти. Он становится беспокойным, выступает холодный пот, учащается сердцебиение. Эмоциональная нагрузка способствует выбросу катехоламинов, что только делает течение приступа более тяжелым.
Если приступ ИБС развивается нетипично, то у больного могут наблюдаться тошнота, вплоть до рвоты, возникают диспепсические расстройства (отрыжка, боль в животе, изжога).
Диагностика
Диагностика стенокардии включает в себя осмотр пациента и сбор анамнеза, а также различные клинико-биохимические и инструментальные исследования.
При осмотре пациента необходимо оценить его общее состояние, рассчитать индекс массы тела для определения процента лишнего веса. Также врач должен зафиксировать частоту сердечных сокращений и артериальное давление на обеих руках.
Клинико-биохимические анализы не позволяют поставить точный диагноз стенокардии, но помогают выявить наличие факторов риска сердечно-сосудистых заболеваний. Для этого необходимо определить уровень холестерина, липидемический профиль, уровень глюкозы в крови, количество креатинина, гемоглобин.
Инструментальные методы исследования
Более информативны инструментальные методы исследования. При подозрении у пациента стенокардии напряжения для верификации диагноза необходимо провести ЭКГ, эхокардиографию, нагрузочные тесты, коронароангиографию, компьютерную томографию.
При ИБС снятие электрокардиограммы в 12 отведениях является золотым стандартом диагностики. При снятии пленки в покое изменений в работе сердца может и не быть, поэтому особо удачной считается кардиограмма, которая снята во время самого приступа. На ней визуализируется очаг ишемии и можно определить его расположение.
Чтобы снять ЭКГ непосредственно в момент приступа, проводят пробы с физической нагрузкой. Пациент выполняет упражнения с возрастающей нагрузкой на беговой дорожке или велоэргометре. Врач при этом контролирует самочувствие больного с помощью регулярного измерения давления. ЭКГ-проба с физической нагрузкой – наиболее информативный и точный неинвазивный метод диагностики ИБС.
Если человек не может выполнить нагрузку на велоэргометре или беговой дорожке (как при сопутствующем артрозе тазобедренных суставов), ему может быть назначено проведение чреспищеводной предсердной электрической стимуляции. В пищевод пациента вводится тонкий электрод, который прикрепляется в наиболее близком к миокарду месте и проводится электростимуляция сердечной мышцы. При этом искусственно учащается сердцебиение, и соответственно увеличивается потребность сердечной мышцы в кислороде. На ЭКГ регистрируются изменения, которые появляются при ИБС.
Эхокардиография проводится для дифференциальной диагностики стенокардии напряжения с некоронарогенными болями. На экране хорошо визуализируются пороки сердечных клапанов, утолщение стенок миокарда и другие органические и функциональные изменения сердечной мышцы.
Коронароангиография относится к инвазивным методам диагностики и позволяет исследовать степень сужения просвета венечных сосудов. Также с помощью этого исследования можно определить тип кровоснабжения миокарда (левый, правый), характер атеросклеротического поражения, спазм коронарных артерий, степень развитости коллатерального кровотока.
Методы терапии
Лечение стенокардии напряжения направлено на улучшение прогноза течения заболевания, уменьшение риска возникновения инфаркта миокарда, а также снижение частоты возникновения приступов. Стабильная стенокардия лучше поддается лечению.
Пациент в начале лечения должен быть проинформирован о стенокардии, причинах ее возникновения и прогнозе своего состояния. Важно объяснить пациенту необходимость модифицирования образа жизни.
При приступе стенокардии показано применение нитратов. Они расширяют сосуды и способствуют улучшению циркуляции крови. Так как препараты этой группы действуют на все сосуды, то самым распространенным побочным эффектом после их приема является сильная головная боль. Она появляется из-за расширения сосудов головного мозга. Наиболее известный препарат этой группы – нитроглицерин.
Немедикаментозная терапия
При лечении ИБС необходимо корректировать образ жизни. Пациентам следует отказаться от курения. При избыточном ИМТ (более 25%) необходимо уменьшить употребление жирной и богатой углеводами пищи. Необходимо добавить физические нагрузки, например, ходьбу, йогу, зарядку (при соблюдении рекомендаций врача). В свой рацион лучше добавить свежие овощи и фрукты, соки, кисло-молочные продукты.
По возможности стараться избегать стрессов и эмоциональных нагрузок. При своевременном обращении к врачу и соблюдении всех назначений и рекомендаций прогноз благоприятный.
Медикаментозные методы терапии
Для предотвращения формирования тромбов пациентам следует пожизненно принимать антиагреганты. Это препараты, которые способствуют уменьшению «склеивания» тромбоцитов и предотвращают появления тромбов. К ним относятся такие препараты: аспирин, кардиомагнил, клопидогрель. Препараты на основе аспирина необходимо принимать с осторожностью, так как они пагубно влияют на слизистую желудка и могут провоцировать возникновение эрозивного гастрита.
Статины уменьшают содержание липидов в крови. Это важно для первичной и вторичной профилактики атеросклероза. Эти препараты также необходимо принимать длительное время.
Для предотвращения развития осложнений в виде инфаркта миокарда назначают бета-блокаторы. Они снижают потребность миокарда в кислороде и уменьшают частоту сердечных сокращений. При инфаркте в анамнезе или риске развития сердечной недостаточности необходимо назначить ингибиторы АПФ.
Хирургические методы терапии
Если медикаментозная терапия не приносит ожидаемого результата или стеноз венечных артерий больше 70%, выполняется реваскуляризация миокарда с помощью операции аортокоронарного шунтирования. Это хирургическое вмешательство позволяет существенно снизить смертность и улучшает качество жизни пациентов. Операция подразумевает создание дополнительных путей кровотока в сердечной мышце.
Также для улучшения проходимости сосудов делают коронарную ангиопластику со стентированием. Она проводится при неэффективности консервативного лечения. Во время такого вмешательства в полость пораженного атеросклерозом сосуда вводят тонкий каркас, расправляющий сосуд и восстанавливающий его просвет.






 продукция
вазоконстрикторов, эндотелина,ангинтензина
II;
продукция
вазоконстрикторов, эндотелина,ангинтензина
II;