Экстрасистолия — причины, симптомы и лечение — Медкомпас
Экстрасистолией называется внезапно возникающее внеочередное сокращение миокарда (как всего, так и различных отделов), при этом экстрасистолический импульс может исходить из желудочков, предсердий или атриовентрикулярного соединения.
Симптомы болезни
Симптомы экстрасистолии могут присутствовать, либо отсутствовать. С учетом этого все экстрасистолии принято делить на симптомные и бессимптомные.
Симптомные внеочередные сокращения сердца могут проявляться следующими клиническими признаками:
- Ощущение перебоев в сокращениях сердца
- Чувство «переворачивания» или «кувыркания» сердца
- На этом фоне возникает тревога и страх, поэтому ночью пациенты просыпаются
- Учащенное неритмичное сердцебиение
- Компенсаторная пауза после экстрасистолии может восприниматься как остановка сердца, после которой следует усиленный толчок в сердце (миокард после экстрасистолы дольше восстанавливается и сильнее сокращается).
Причины болезни
С учетом основных причинных факторов все экстрасистолии принято делить на несколько видов:
- Функциональные
- Органические (имеется какое-либо поражение миокарда)
- Токсические (развиваются на фоне экзогенной или эндогенной интоксикации).
Основными предрасполагающими факторами к возникновению функциональных экстрасистолий принято считать следующие:
- Избыточное употребление кофе
- Курение
- Психоэмоциональное напряжение
- На фоне нейроциркуляторной дистонии и т.д.
Органические экстрасистолии развиваются на фоне следующих патологических состояний:
- Различные варианты ишемической болезни сердца
- Артериальная гипертензия
- Миокардит
- Кардиомиопатия
- Перикардит
- Пороки сердца
- Гипертрофия сердца у спортсменов.
К развитию токсических экстрасистолий предрасполагают следующие факторы:
- Интоксикация сердечными гликозидами
- Тиреотоксикоз
- Уремия на фоне почечной недостаточности и т.
 д.
д.
Диагностика
Диагностика экстрасистолий базируется на двух основных исследованиях:
- Аускультация (выслушивание) сердца
- Электрокардиография.
При исследовании пульса экстрасистолическое сокращение сердца ощущается как пульсовая волна слабой силы. За этим сокращением возникает более сильное, которое воспринимается как удар высокой амплитуды. При наличии нескольких последовательных сокращений сердца может определяться брадиаритмия, так как экстрасистолические удары не ощущаются исследователем на периферии.
Для точной диагностики экстрасистолий необходимо электрокардиографию сочетать с холтеровским мониторированием на протяжении суток. Это позволит выявить даже бессимптомные внеочередные сокращения сердца, а также определить вид экстрасистолы – желудочковая, предсердная или атриовентрикулярная.
Осложнения
Отсутствие своевременного лечения экстрасистолий способно привести к развитию следующих осложнений:
- Повышенный риск внезапной смерти на фоне наджелудочковых и желудочковых экстрасистолий
- Наджелудочковая тахикардия
- Мерцательная аритмия.
Лечение болезни
Лечебная тактика определяется следующими факторами:
- Формой экстрасистолии
- Ее локализацией.
Лечение проводится консервативное – назначение определенных лекарственных препаратов, которые нормализуют процесс сокращения миокарда. Наджелудочковые экстрасистолии, которые не проявляются отрицательными субъективными ощущениями, в лечении не нуждаются.
3.6 Наджелудочковая экстрасистолия Единичная наджелудочковая экстрасистолия
НАРУШЕНИЕ РИТМА И ПРОВОДИМОСТИ
НАРУШЕНИЕ РИТМА И ПРОВОДИМОСТИ Проводящая система сердца Функции проводящей системы сердца: 1. автоматизма 2. проводимости 3. сократимости пейсмекер первого порядка (синусно-предсердный узел) пейсмекер
автоматизма 2. проводимости 3. сократимости пейсмекер первого порядка (синусно-предсердный узел) пейсмекер
5. СОДЕРЖАНИЕ УСТНОГО СОБЕСЕДОВАНИЯ
5. СОДЕРЖАНИЕ УСТНОГО СОБЕСЕДОВАНИЯ ПО СПЕЦИАЛЬНОСТИ «КАРДИОЛОГИЯ» 1. Альфа — адреноблокаторы при лечении артериальной гипертензии, 2. Антагонисты кальция при лечении артериальной гипертензии, 3. Антагонисты
УЧЕБНО-МЕТОДИЧЕСКОЕ ПОСОБИЕ
УЧЕБНО-МЕТОДИЧЕСКОЕ ПОСОБИЕ по основам расшифровки ЭЛЕКТРОКАРДИОГРАММЫ для студентов лечебного факультета Составители: доц. каф. вн. болезней 2 Штегман О.А. и зав каф. функц. диагн., проф. Матюшин Г.В.
Подробнее1 ЭЛЕКТРОКАРДИОГРАФИЯ
ММА им. И.М. Сеченова Кафедра факультетской терапии 1 ЭЛЕКТРОКАРДИОГРАФИЯ 1. Нормальная ЭКГ профессор Подзолков Валерий Иванович Происхождение ЭКГ Токи, генерируемые кардиомиоцитами во время деполяризации
ПодробнееУДК ББК Б43
УДК 616.12 ББК 54.101 Б43 Рецензент: доктор медицинских наук, зав. кафедрой терапии и кардиологии Российской медицинской академии непрерывного профессионального образования С.Г. Куклин Белялов Ф.И. Б43
ПодробнееИНФОРМАЦИОННЫЙ БЮЛЛЕТЕНЬ
УПРАВЛЕНИЕ ЗДРАВООХРАНЕНИЯ ЛИПЕЦКОЙ ОБЛАСТИ ГУЗОТ «ЦЕНТР МЕДИЦИНСКОЙ ПРОФИЛАКТИКИ» ИНФОРМАЦИОННЫЙ БЮЛЛЕТЕНЬ «Аритмия сердца причина задуматься о будущем» (для населения) ЛИПЕЦК 2015г СОГЛАСОВАНО Главный
Подробнеепо специальности Кардиология
по специальности 14.01.05 — Кардиология 1. Анатомия сосудов большого и малого круга кровообращения, строение сердца. 2. Анатомия проводящей системы сердца. Электрофизиологические свойства миокарда и проводящей
Анатомия сосудов большого и малого круга кровообращения, строение сердца. 2. Анатомия проводящей системы сердца. Электрофизиологические свойства миокарда и проводящей
International Scientific Journal Internauka
Секция 9: Медицинские науки Альмухамбетова Рауза Кадыровна кандидат медицинских наук, доцент профессор кафедры внутренних болезней 3 Казахский национальный медицинский университет Жангелова Шолпан Болатовна
ПодробнееСиндром Слабости Синусового Узла
Синдром Слабости Синусового Узла ЧАСТЬ II: ПОКАЗАНИЯ К ИМПЛАНТАЦИИ И ВЫБОР МОДЕЛИ ПОСТОЯННОГО ЭЛЕКТРОКАРДИОСТИМУЛЯТОРА У ПАЦИЕНТОВ С СССУ ЛАБОРАТОРИЯ НАРУШЕНИЙ СЕРДЕЧНОГО РИТМА РНПЦ «КАРДИОЛОГИЯ» М.н.с.
ПодробнееInternational Scientific Journal
Секция: Клиническая медицина Альмухамбетова Рауза Кадыровна К.м.н., доцент, профессор кафедры интернатуры и резидентуры по терапии 3 Казахский Национальный медицинский университет Жангелова Шолпан Болатовна
ПодробнееГипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия Выполнили студенты 616 группы Лешкевич К.А. и Ермола А.Н. Минск 2016 Определение ГКМП — заболевание с характерным комплексом специфических морфофункциональных изменений
ПодробнееПозиция Название услуги Цена
I РАЗДЕЛ — Опухоли сердца, ранения сердца 212.7/1 Лечение миксомы сердца, операция с АИК (неосложненная) 172 742 212.7/2 Лечение миксомы сердца, осложненная — операция с АИК 177 379 861./3 Лечение ранения
ПодробнееЗачетные занятия по кардиологии
Зачетные занятия по кардиологии Атеросклероз 1.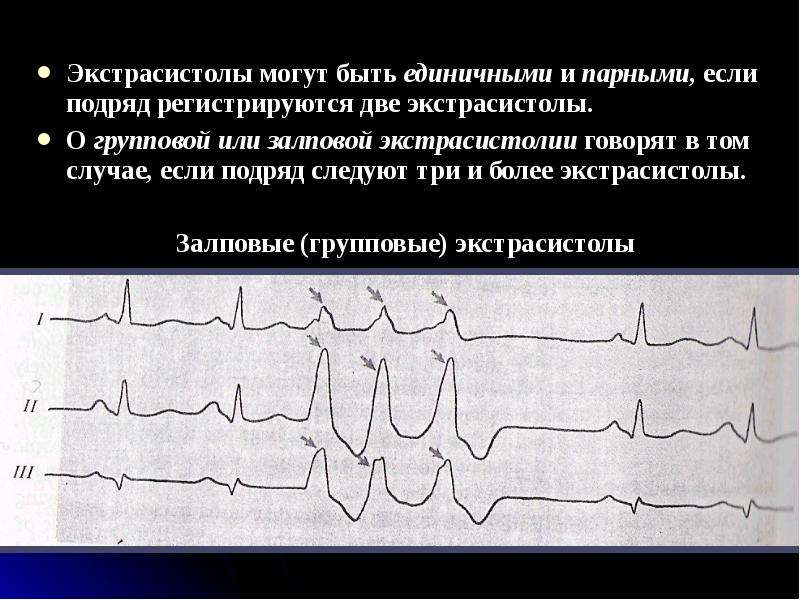 Современные представления об этиологии и патогенезе атеросклероза. 2. Типы дислипопротеинемий. Принципы лечения гиперлипидемий. 3. Первичная профилактика
Современные представления об этиологии и патогенезе атеросклероза. 2. Типы дислипопротеинемий. Принципы лечения гиперлипидемий. 3. Первичная профилактика
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ
75 В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ Ю.В.Шубик РЕКОМЕНДАЦИИ ЕВРОПЕЙСКОЙ АССОЦИАЦИИ КАРДИОЛОГОВ 2010 ГОДА ПО ЛЕЧЕНИЮ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ: ЧТО НОВОГО? Северо-западный центр диагностики и лечения аритмий при
ПодробнееРазбор клинического случая
Разбор клинического случая Кардиомиопатия: дилятационный вариант. СН 1ст. Подготовила: врач-кардиоревматолог Львутина О.А. Больной К., 11лет,поступил 19.10.2015 в РКО 5ГДКБ с жалобами: на повышенную утомляемость,
ПодробнееГАОУ СПО НСО БАРАБИНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ
ГАОУ СПО НСО БАРАБИНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ МЕТОДИЧЕСКОЕ ПОСОБИЕ для самостоятельной внеаудиторной подготовки студентов к итоговой государственной аттестации «ЭЛЕКТРОКАРДИОГРАФИЧЕСКАЯ ДИАГНОСТИКА» Специальность:
ПодробнееНарушение проводимости
Нарушение проводимости 1 Знания достигаются не быстрым бегом, а медленной ходьбой. Т. Маколеи 2 Нарушение внутрипредсердной проводимости. Под нарушением внутрипредсердной проводимости понимают любые препятствия,
ПодробнееАмериканская кардиологическая коллегия
Ведение пациента с фибрилляцией предсердий Рекомендации Американской ассоциации сердца 1, Американской кардиологической коллегии 2, Общества специалистов по сердечному ритму 3 (март 2014 г.) Американская
ПодробнееАЛГОРИТМ ВЫБОРА АНТИАРИТМИЧЕСКИХ СРЕДСТВ
А.А. УПНИЦКИЙ, к.
ЭКГ в практике молодого терапевта
ЭКГ в практике молодого терапевта Кокорин В.А., к.м.н. Кафедра госпитальной терапии 1 ГБОУ ВПО РНИМУ им. Н.И. Пирогова МЗ XII Межрегиональная научно-практическая конференция РНМОТ Саратов, 20 февраля,
ПодробнееУДК (035.3) ББК 54.10я81 А43 01-ПРЧ-3134
УДК 616.12(035.3) ББК 54.10я81 А43 01-ПРЧ-3134 Авторы сотрудники ФГБОУ ВО «Рязанский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России: Н.Н. Никулина д-р мед. наук, профессор;
ПодробнееВ ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ
53 В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ПАЦИЕНТОВ С ФИБРИЛЛЯЦИЕЙ ПРЕДСЕРДИЙ Рабочая группа по разработке рекомендаций: Л.А.Бокерия, А.Ш.Ревишвили, Р.Г.Оганов, Подробнее2. СОДЕРЖАНИЕ ЭКЗАМЕНА
1. ОБЩИЕ ПОЛОЖЕНИЯ Программа вступительного экзамена в аспирантуру по специальности 14.01.05 Кардиология составлена в соответствии с примерной программой обучения студентов по дисциплине внутренние болезни
ПодробнееHEART RHYTHM AND CONDUCTION DISORDERS IN PATIENTS WITH EPILEPSY WITHOUT CARDIAC PATHOLOGY | Velibekov
Studied the frequency and types of cardiac arrhythmias and cardiac conduction in patients with epilepsy without concomitant cardiac pathology in comparison with a group of healthy individuals. The results obtained during the studies showed that in patients with epilepsy, episodes of sinus tachycardia, a single polytopic supraventricular extrasystole, as well as episodes of lengthening the QT interval and rigidity of the circadian profile were significantly more likely to occur (p
Введение.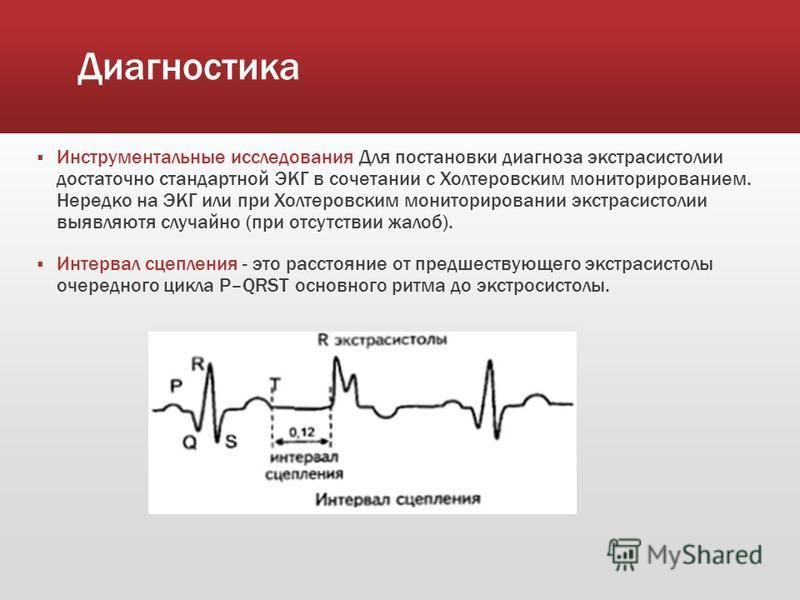 Нейрогенные нарушения ритма и проводимости сердца описаны при многих невроло- гических патологиях, таких как инсульт, эпилепсия, черепно-мозговые травмы и других. Ведущим меха- низмом их возникновения является нарушение вегетативной иннервации вследствие дисфункции вегета- тивных центров в головном и спинном мозге, возникающие в результате заболеваний центральной нерв- ной системы (ЦНС). Известно, что в возникновении цереброгенных аритмий сердца значимую роль ока- зывает дисфункция надсегментарных вегетативных центров, сопровождающаяся выбросом катехола- минов с активацией вегетативных сердечных нервов [15]. Изменение сердечной электрофизиологии тесно связана с длительностью течения эпилепсии, кардиальные эффекты которой могут варьировать от патологических изменений вариабельности сердечного ритма до развития брадиаритмий, асисто- лий и даже к летальному исходу [9]. В настоящее время существует ряд исследований, в которых пока- зана связь нарушений ритма и проводимости сердца с изменениями биоэлектрической активности головного мозга [13], но конкретные механизмы сложны и остаются до сих пор не изученными в полной мере. Особый интерес вызывают заболевания ЦНС, проявляющиеся пароксизмальными нарушениями вегетативной иннервации сердца и приводящие к нарушению ритма и проводимости сердца [11]. Эпилепсия (от греч. epilambo — схватываю, схватка) — заболевание мозга, характеризующееся стойким предрасположением к генерированию эпилептических припадков и нейробиологическими когнитивными, психологическими и социальными последствиями этого состояния. Эпилептические при- падки представляют собой пароксизмальные состояния, возникающие вследствие чрезмерных нейрон- ных разрядов [6]. Данное заболевание является широко распространенным хроническим неврологиче- ским расстройством и приводит к серьезным социальным, поведенческим, медицинским и экономи- ческим последствиям, значительно снижая качество, а иногда и продолжительность жизни пациента [2, 3, 4]. Известно, что среди страдающих различными формами эпилепсии, достаточно часто встречаются нарушения ритма и проводимости сердца не только в момент эпилептического приступа, но и во вне- приступном периоде, что может являться причиной внезапной смерти больных [4].
Нейрогенные нарушения ритма и проводимости сердца описаны при многих невроло- гических патологиях, таких как инсульт, эпилепсия, черепно-мозговые травмы и других. Ведущим меха- низмом их возникновения является нарушение вегетативной иннервации вследствие дисфункции вегета- тивных центров в головном и спинном мозге, возникающие в результате заболеваний центральной нерв- ной системы (ЦНС). Известно, что в возникновении цереброгенных аритмий сердца значимую роль ока- зывает дисфункция надсегментарных вегетативных центров, сопровождающаяся выбросом катехола- минов с активацией вегетативных сердечных нервов [15]. Изменение сердечной электрофизиологии тесно связана с длительностью течения эпилепсии, кардиальные эффекты которой могут варьировать от патологических изменений вариабельности сердечного ритма до развития брадиаритмий, асисто- лий и даже к летальному исходу [9]. В настоящее время существует ряд исследований, в которых пока- зана связь нарушений ритма и проводимости сердца с изменениями биоэлектрической активности головного мозга [13], но конкретные механизмы сложны и остаются до сих пор не изученными в полной мере. Особый интерес вызывают заболевания ЦНС, проявляющиеся пароксизмальными нарушениями вегетативной иннервации сердца и приводящие к нарушению ритма и проводимости сердца [11]. Эпилепсия (от греч. epilambo — схватываю, схватка) — заболевание мозга, характеризующееся стойким предрасположением к генерированию эпилептических припадков и нейробиологическими когнитивными, психологическими и социальными последствиями этого состояния. Эпилептические при- падки представляют собой пароксизмальные состояния, возникающие вследствие чрезмерных нейрон- ных разрядов [6]. Данное заболевание является широко распространенным хроническим неврологиче- ским расстройством и приводит к серьезным социальным, поведенческим, медицинским и экономи- ческим последствиям, значительно снижая качество, а иногда и продолжительность жизни пациента [2, 3, 4]. Известно, что среди страдающих различными формами эпилепсии, достаточно часто встречаются нарушения ритма и проводимости сердца не только в момент эпилептического приступа, но и во вне- приступном периоде, что может являться причиной внезапной смерти больных [4].
 Остается неясным частота встречаемости различных нарушений ритма и проводимости сердца у лиц молодого возраста без кардиальной патологии в группе пациен- тов с эпилепсией в сравнении с популяцией. Актуальность детального изучения состояния сердечно- сосудистой системы (ССС) у больных эпилепсией, определяется не только повышенным риском смер- ти по сравнению с общей популяцией, но и нарушением качества жизни [11, 14]. Цель исследования: Оценить частоту и типы нарушений ритма и проводимости сердца у лиц мо- лодого возраста без кардиальной патологии в группе пациентов с эпилепсией в сравнении с популяци- ей. Материалы и методы. Проведен ретроспективный анализ 40 историй болезни пациентов с уста- новленным диагнозом эпилепсии. Все пациенты были мужчинами в возрасте от 18 до 45 лет (средний возраст составил 28,5 лет). Всем пациентам для исключения заболеваний сердечно-сосудистой систе- мы выполнено обследование: осмотр терапевта, клинический анализ крови, клинический анализ мочи, биохимический анализ крови (АЛТ, АСТ, КФК-МВ, креатинин, мочевина, глюкоза, общий белок, общий билирубин), коагулограмма, ЭКГ, эхокардиография по данным которого значимых отклонений не выяв- лено. Также всем пациентам выполнено МРТ головного мозга, в результате которого данных об органи- ческих изменениях вещества головного мозга получено не было. Наличие отклонений по данным иссле- дованиям явилось критерием исключения из исследования. Группу контроля составили 40 неврологиче- ски и кардиологически здоровых мужчин в возрасте от 18 до 37 лет (средний возраст составил 26 лет). Обе группы не имели статистически достоверных различий по полу и возрасту (p<0,05). Обеим группам пациентов выполнялось суточное ЭКГ-мониторирование с последующим анализом полученных резуль- татом. Результаты. Результаты сравнения нарушений ритма и проводимости в группе с эпилепсией и группе контроля представлены в таблице 1. Примечание: * — различия по сравнению с контрольной группой, Р≤0,05. При изучении полученных данных обращало внимание наличие статистически значимых измене- ний встречаемости следующих нарушений ритма и проводимости: в группе пациентов с эпилепсией достоверно чаще встречались эпизоды синусовой тахикардии, единичная политопная наджелудочковая экстрасистолия, а также эпизоды удлинения интервала QT и ригидность циркадного профиля ЧСС.
Остается неясным частота встречаемости различных нарушений ритма и проводимости сердца у лиц молодого возраста без кардиальной патологии в группе пациен- тов с эпилепсией в сравнении с популяцией. Актуальность детального изучения состояния сердечно- сосудистой системы (ССС) у больных эпилепсией, определяется не только повышенным риском смер- ти по сравнению с общей популяцией, но и нарушением качества жизни [11, 14]. Цель исследования: Оценить частоту и типы нарушений ритма и проводимости сердца у лиц мо- лодого возраста без кардиальной патологии в группе пациентов с эпилепсией в сравнении с популяци- ей. Материалы и методы. Проведен ретроспективный анализ 40 историй болезни пациентов с уста- новленным диагнозом эпилепсии. Все пациенты были мужчинами в возрасте от 18 до 45 лет (средний возраст составил 28,5 лет). Всем пациентам для исключения заболеваний сердечно-сосудистой систе- мы выполнено обследование: осмотр терапевта, клинический анализ крови, клинический анализ мочи, биохимический анализ крови (АЛТ, АСТ, КФК-МВ, креатинин, мочевина, глюкоза, общий белок, общий билирубин), коагулограмма, ЭКГ, эхокардиография по данным которого значимых отклонений не выяв- лено. Также всем пациентам выполнено МРТ головного мозга, в результате которого данных об органи- ческих изменениях вещества головного мозга получено не было. Наличие отклонений по данным иссле- дованиям явилось критерием исключения из исследования. Группу контроля составили 40 неврологиче- ски и кардиологически здоровых мужчин в возрасте от 18 до 37 лет (средний возраст составил 26 лет). Обе группы не имели статистически достоверных различий по полу и возрасту (p<0,05). Обеим группам пациентов выполнялось суточное ЭКГ-мониторирование с последующим анализом полученных резуль- татом. Результаты. Результаты сравнения нарушений ритма и проводимости в группе с эпилепсией и группе контроля представлены в таблице 1. Примечание: * — различия по сравнению с контрольной группой, Р≤0,05. При изучении полученных данных обращало внимание наличие статистически значимых измене- ний встречаемости следующих нарушений ритма и проводимости: в группе пациентов с эпилепсией достоверно чаще встречались эпизоды синусовой тахикардии, единичная политопная наджелудочковая экстрасистолия, а также эпизоды удлинения интервала QT и ригидность циркадного профиля ЧСС. При этом не получено достоверных различий в частоте встречаемости синусовой брадикардии, миграции водителя ритма по предсердия, предсердного ритма сердца, пауз в работе сердца более 2 секунд, АВ-блокады 1 степени и АВ-блокады 2 степени, мобиц 1, единичных монотопных наджелудочко- вых экстрасистол, единичных монотопных желудочковых экстрасистол. Другие нарушения ритма и проводимости сердца не определялись. Выводы: 1. У пациентов как с эпилепсией без кардиальной патологии, так и в группе контроля за время проведённого исследования не определялось жизнеугрожающих нарушений ритма сердца, тем не менее имеются статистически значимые различия в группах исследуемых. 2. У пациентов как с эпилепсией без кардиальной патологии отмечалась статистически более частая встречаемость удлиненного интервала QT по сравнению с группой контроля. . В настоящее время существующие рутинные методы исследования (ЭКГ, ЭЭГ, МРТ головы) не 3позволяют в полной мере оценить риски развития жизнеугрожающих нарушений ритма и проводимости и развитие SUDEP при данной нозологии. Перспективным является дальнейшее изучение этой проблема- тики: одномоментное проведение суточного ЭЭГ и ЭКГ мониторирования для оценки изменений на ЭКГ непосредственно во время эпилептического приступа, а также поиск и внедрение новых физиологиче- ских, генетических и биологических маркеров данной патологии.
При этом не получено достоверных различий в частоте встречаемости синусовой брадикардии, миграции водителя ритма по предсердия, предсердного ритма сердца, пауз в работе сердца более 2 секунд, АВ-блокады 1 степени и АВ-блокады 2 степени, мобиц 1, единичных монотопных наджелудочко- вых экстрасистол, единичных монотопных желудочковых экстрасистол. Другие нарушения ритма и проводимости сердца не определялись. Выводы: 1. У пациентов как с эпилепсией без кардиальной патологии, так и в группе контроля за время проведённого исследования не определялось жизнеугрожающих нарушений ритма сердца, тем не менее имеются статистически значимые различия в группах исследуемых. 2. У пациентов как с эпилепсией без кардиальной патологии отмечалась статистически более частая встречаемость удлиненного интервала QT по сравнению с группой контроля. . В настоящее время существующие рутинные методы исследования (ЭКГ, ЭЭГ, МРТ головы) не 3позволяют в полной мере оценить риски развития жизнеугрожающих нарушений ритма и проводимости и развитие SUDEP при данной нозологии. Перспективным является дальнейшее изучение этой проблема- тики: одномоментное проведение суточного ЭЭГ и ЭКГ мониторирования для оценки изменений на ЭКГ непосредственно во время эпилептического приступа, а также поиск и внедрение новых физиологиче- ских, генетических и биологических маркеров данной патологии.R. T Velibekov
S.M. Kirov Military Medical Academy of the Ministry of Defense St. Petersburg, Russia
F. M Ivashinenko
S.M. Kirov Military Medical Academy of the Ministry of Defense St. Petersburg, Russia
R. I Litvinenko
S. M. Kirov Military Medical Academy of the Ministry of Defense
M. Kirov Military Medical Academy of the Ministry of Defense St. Petersburg, Russia
- Аверина, И.И. Внезапная смерть при эпилепсии / И.И. Аверина, М.И. Берсенева, О.Л. Бокерия // Анналы аритмологии. — 2010. — №1. — С.5-10.
- Бирюкбаева, Г.Н. Эпидемиологические аспекты изучения эпилепсии / Г.Н. Бирюкбаева, Т.Я. Николаева, Р.П. Лукачевская, Г.М. Баише-ва // Дальневосточный медицинский журнал. — 2009. — №5. — С.120-123.
- Меликян, Э.Г. Особенности оценки качества жизни у больных эпилепсией детского и подросткового возраста / Э.Г. Меликян, К.Ю. Мухин // Эпилепсия и пароксизмальные состояния. — 2010. — №2. — С.205-209.
- Мухин, К.Ю. Определение и классификация эпилепсии. Проект классификации эпилептических приступов 2016 года / К.Ю. Мухин // Русский журнал детской неврологии. — 2017. — №12. — С.8-20.
- Овчинникова, А.А. Нарушение сердечного ритма и эпилепсия / А.А. Овчинникова, С.А. Гуляев, С.Е. Гуляева, А.В. Овчинников, А.А. Юрченко, А.В. Лантух // Дальневосточный медицинский журнал. — 2016. — №6. — С.54-58.
- Одинак, М.М. Нервные болезни / М.М. Одинак. — СПб.: СпецЛит, 2019. — 317 с.
- Ойноткинова, О.Ш. Влияние антиоксидантной и ангиопротекторной терапии на динамику окислительного процесса при остром инфаркте миокарда у пациентов с сахарным диабетом 2 типа / О.Ш. Ойноткинова, Е.В. Крюков [и др.] // Московская медицина. — 2018. — №S1. — С.93-94.
- Ойноткинова, О.Ш. Роль техногенных факторов в развитии сердечно-сосудистых заболеваний / О.Ш. Ойноткинова, Е.В. Крюков [и др.] // Кремлевская медицина. Клинический вестник. — 2019. — №4. — С.37-44.
- Рублева, Ю.В. Нарушение ритма и проводимости сердца у больных эпилепсией в иктальном периоде: частота возникновения, пре-дикторы развития / Ю.
 В. Рублева, С.Е. Сердюк, Р.А. Терян, К.В. Давтян, С.Г. Бурд, О.М. Драпкина // Российский кардиологический журнал. — 2018. — №23. — С.26-31.
В. Рублева, С.Е. Сердюк, Р.А. Терян, К.В. Давтян, С.Г. Бурд, О.М. Драпкина // Российский кардиологический журнал. — 2018. — №23. — С.26-31. - Сейидов, В.Г. Отдаленные результаты коронарного шунтирования. Факторы риска развития рецидива стенокардии после опера-ции / В.Г. Сейидов, А.Я. Фисун [и др.] // Российские медицинские вести. — 2007. — Т.12, №1. — С.25-30.
- Терян, Р.А. Электрокардиографические изменения в иктальный и постиктальный периоды эпилептического приступа / Р.А. Терян, К.В. Давтян, С.Е. Сердюк, О.М. Драпкина // Российский кардиологический журнал. — 2018. — №23. — С.92-101.
- Ткаченко, Е.В. Состояние сердечно-сосудистой системы у детей с разными формами эпилепсии / Е.В. Ткаченко, Е.Ф. Лукушкина, Е.И. Карпович, Е.В. Колбасова, Л.В. Казакова // Российский вестник перинатологии и педиатрии. — 2010. — №3. — С.52-55.
- Ficker, D. M. Sudden unexplained death and injury in epilepsy / D.M. Ficker // Epilepsia. — 2000. — Vol.41. — P.7-12.
- Guerreiri, C.М. Epilepsy: is there hope? / C.M. Guerreiri // Indian J. Med. Res. — 2014. — Vol.4. — P.7-16.
- Lende, M. Cardiac arrhythmias during or after epileptic seizures / M. Lende, R. Surges, JW. Sanders, RD. Thijs // J. Neurol. Neurosurg. Psychia-try. — 2016. — Vol.87. — P.69-74.
- Thom, M. The past, present and future challenges in epilepsy related and sudden deaths and biobanking / M. Thom, M. Boldrini, E. Bundock, M.N. Sheppard, O. Devinsky // Neuropathol. Appl. Neurobiol. — 2018. — Vol.44. — P.32-55.
Views
Abstract — 37
PDF (Russian) — 0
Cited-By
Article Metrics
PlumX
Dimensions
Refbacks
- There are currently no refbacks.

Copyright (c) 2020 Velibekov R.T., Ivashinenko F.M., Litvinenko R.I.
Желудочковая экстрасистолия
- Подробности Опубликовано: 11.01.2018 , Автор: Max Romanchenko
ЭКГ-критерии желудочковой экстрасистолии
Желудочковые экстрасистолы могут зарождаться в любом участке миокарда: в основании сердца, в межжелудочковой перегородке, в любой из стенок правого и левого желудочков. В зависимости от места зарождения и от состояния проводящей системы сердца экстрасистолические комплексы будут иметь различную форму и полярность в различных отведениях.
- Желудочковые экстрасистолы обычно широкие (более 0,12 сек.) с резко измененной морфологией QRS, отличающейся от нормальных сокращений.
- Дискордантное смещение ST+T (это значит, что ST+T смещаются в обратную от желудочкового комплекса сторону: вверх, если комплекс отрицательный, и вниз — если положительный).
- Обычно после экстрасистолы следует полная компенсаторная пауза (см. подробнее).
- Экстрасистола иногда может ретроградно возбуждать предсердия, проходя через АВ-узел.
Экстрасистолы: левожелудочковые и правожелудочковые
Не смотря на то, что желудочковые экстрасистолы могут зарождаться в любом участке миокарда желудочков, в клинической практике традиционно выделяют право-и левожелудочковые экстрасистолы. Для определения их типа оцените отведения V1 и V6:
- Левожелудочковые экстрасистолы имеют комплекс, морфологически схожий с блокадой правой ножки пучка Гиса (положительный в V1, отрицательный в V6).
- Правожелудочковые экстрасистолы образуют комплекс, похожий на блокаду левой ножки пучка Гиса (отрицательный в V1, положительный в V6).
Классификация экстрасистол в звисимости от частоты:
- Редкие
- Частые (более 5 в минуту или более 30 в час при Холтер-мониторировании).

Виды экстрасистол в зависимости от количества эктопических очагов и морфологии
- Монотопные (один очаг, например, в правом желудочке)
- Политопные (очагов два и более, например, в правом и левом желудочках)
- Мономорфные (все экстрасистолы идентичны — такое бывает только если они из одного очага)
- Полиморфные (форма экстрасистол разная, хоть исходить они могут и из одной анатомической области)
В зависимости от ритмичности и «кучности» возникновения
Пример 1: левожелудочковая тригеминия
- Ритм синусовый, неправильный, 75 ударов в минуту.
- Левожелудочковая тригеминия (левожелудочковая — т.к. экстрасистолический комплекс положительный в правых отведениях V1-V2 и отрицательный — в V6).
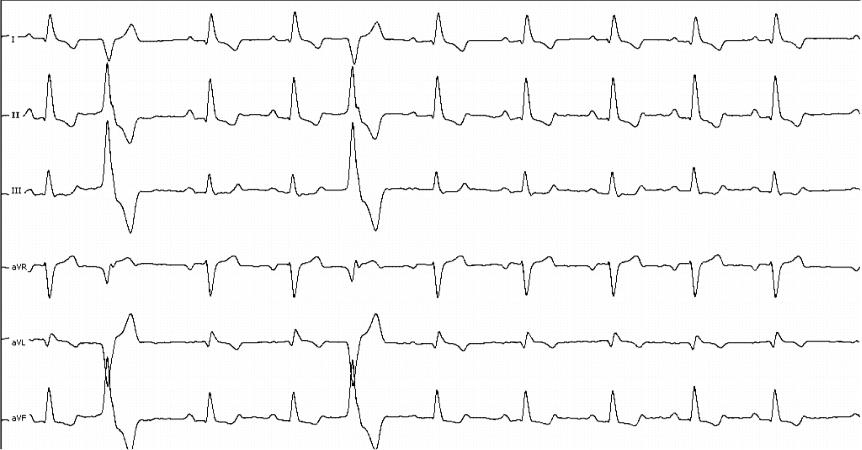
Пример 2: политопная экстрасистолия на фоне острого коронарного синдрома
- Ритм синусовый, неправильный,ЧСС 100 уд\мин, Синусовая тахикардия, частая политопная желудочковая экстрасистолия (комплексы с различной направленностью), эпизод парной желудочковой экстрасистолии.
- ЭОС отклонена влево
- Признаки нарушения коронарного кровотока в передне-боковой стенке ЛЖ: косонисходящая депрессия ST и инверсия T в I, aVL, V2-V6). На догоспитальном этапе такая ЭКГ позволяет поставить диагноз «острый коронарный синдром», т.к. есть характерные ЭКГ-признаки ишемии миокарда в совокупности с клинической картиной
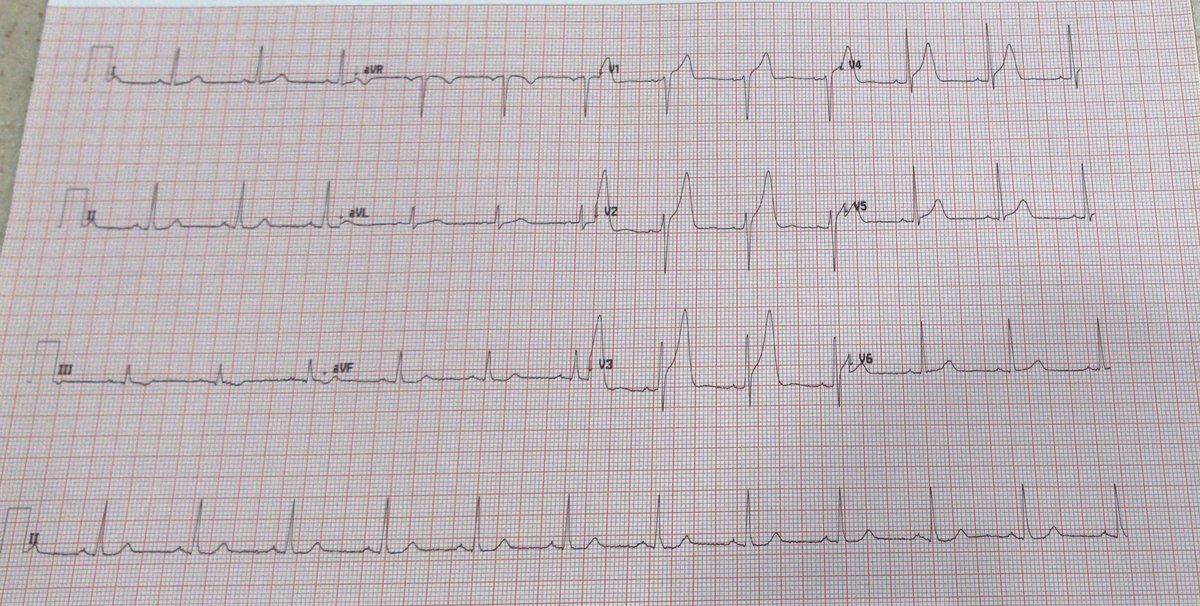
Пример 3: единичная желудочковая экстрасистола
- Ритм: предсердный (двухфазные зубцы Р в II, III, aVF, V1-V6) ; частота ритма: 58 уд/мин ; РQ– 0,20 с, QRS- 0,07 с, QT- 0,40 с; нормальное положение ЭОС (угол α +500 )
- Единичная желудочковая экстрасистола (наличие внеочередного измененного желудочкового комплекса QRS, значительное расширение и деформация экстрасистолического комплекса, полная компенсаторная пауза)
- Нарушение процессов реполяризации в нижне-диафрагмальных и боковых отделах стенки ЛЖ (горизонтальная депрессия сегмента ST на 1 мм в II, III, aVF, V5-V6), вероятно обусловленное ишемией.

Пример 4: частая желудочковая экстрасистолия на фоне фибрилляции предсердий
- Фибрилляция предсердий с ЧСЖ 90-150 в мин. (в среднем — 115 в мин.). Нормальная ЭОС (максимальная амплитуда QRS во II отведении).
- Частые единичные желудочковые экстрасистолы.
- Первое, шестое, девятое и четырнадцатое сокращения на данной ЭКГ — экстрасистолические. Обратите внимание, что экстрасистолические комплексы резко отличаются от нормальных шириной и морфологией.
- Четвертый и двенадцатый комплексы можно рассматривать как преходящую блокаду ЛНПГ, в пользу чего говорит схожесть этого комплекса с нормальными комплексами данного больного, а также похожая на БЛПГ морфология. Подобная преходящая блокада может наблюдаться у пациентов с длительно протекающей ИБС, особенно на фоне фибрилляции предсердий, и рассматривается как признак ишемии миокарда. Читайте подробнее: феномен Ашмана.
Пример 5: частая политопная экстрасистолия и пробежки желудочковой тахикардии у больного ИБС
- Ритм синусовый, неправильный, частая групповая политопная полиморфная желудочковая экстрасистолия (представлены широкими комплексами QRS, после которых наблюдается компенсаторная пауза), пробежки желудочковой тахикардии ( > 3 желудочковых экстраситол подряд)
- ЧСС ≈ 90 уд./мин.
- ЭОС отклонена влево ( угол α ≈ -10°)
- Признаки ишемии миокарда по передней стенке ЛЖ ( косонисходящая депрессия сегмента ST в I, II, V2-V6)
- Обратите внимание, что на ЭКГ записано очень мало нормальных сокращений: это шестой, десятый, одинадцатый, двенадцатый комплексы, и по одному — перед эпизодами экстрасистолии в грудных отведениях.
Нарушения ритма сердца и проводимости у пациентов с эпилепсией без сопутствующей кардиальной патологии
Авторами изучена частота и типы нарушений ритма и проводимости сердца у пациентов с эпилепсией без сопутствующей кардиальной патологии в сравнении с группой здоровых лиц. Полученные в ходе исследования результаты показали, что у пациентов с эпилепсией достоверно чаще встречались эпизоды синусовой тахикардии, единичная политопная наджелудочковая экстрасистолия, а также эпизоды удлинения интервала QT и ригидность циркадного профиля ЧСС (р<0,05).
Полученные в ходе исследования результаты показали, что у пациентов с эпилепсией достоверно чаще встречались эпизоды синусовой тахикардии, единичная политопная наджелудочковая экстрасистолия, а также эпизоды удлинения интервала QT и ригидность циркадного профиля ЧСС (р<0,05).
При этом не получено достоверных различий в частоте встречаемости синусовой брадикардии, миграции водителя ритма по предсердию, предсердного ритма сердца, пауз в работе сердца более 2 секунд, АВ-блокады 1 степени и АВ-блокады 2 степени, Мобиц 1, единичных монотопных наджелудочковых экстрасистол, единичных монотопных желудочковых экстрасистол. Другие нарушения ритма и проводимости не определялись.
Показано, что наличие эпилептиформной активности может быть ассоциировано с более высоким риском возникновения нарушений ритма и проводимости. Некоторые из этих регистрируемых нарушений могут носить жизнеугрожающий характер, возможно, приводящие к случаям внезапной смерти при эпилепсии.
В заключении авторы подчеркивают необходимость отношения к пациентам с эпилепсией как к больным с высоким риском сердечно-сосудистых событий и подтверждают перспективность дальнейших исследований по выявлению рисков внезапной сердечной смерти, а также возможностям ее медикаментозной коррекции. Перспективным является дальнейшее изучение этой проблематики: одномоментное проведение суточного ЭЭГ и ЭКГ мониторирования для оценки изменений на ЭКГ непосредственно во время эпилептического приступа, а также поиск и внедрение новых физиологических, генетических и биологические маркеров данной патологии.
Велибеков Р.Т., Ивашиненко Ф.М., Литвиненко Р.И. Нарушения ритма сердца и проводимости у пациентов с эпилепсией без кардиальной патологии. Известия Российской Военно-медицинской академии. 2020. Т. 1. № S1. С. 32-34.
Экстрасистолы — Справочник по медицине PRO7
Симптомы экстрасистолия, брадикардия, атриовентрикулярная блокада, повышение систолического показателя, фибриляция сердца. [Стр.152]
[Стр.152]См. Анилин Диспепсические расстройства, тошнота, рвота. Нарушение ритма сердечной деятельности брадикардия, желудочковые и предсердные экстрасистолы, нарушения проводимости, различные виды тахикардии, мерцание желудочков. Падение артериального давления, цианоз, судороги, кома. [Стр.181]
| Рис. 6.24. Алгоритм выбора точки, в которых изменяется знак наклона. а — нормальный, синусовый ритм б — тахикардия в — желудочковые экстрасистолы. В. каждой группе кривых верхняя соответствует первоначальной ЭКГ, средняя — после однократного приложения алгоритма (сокращение 500 1000), нижняя — после двукратного (250 1000. … |
| Рис. 6.1. Электрокардиограмма с желудочковыми экстрасистолами (положительные зубцы) и нормальными ( ./ 5-комплексами (отрицательные зубцы). |
Смотреть другие источники с термином Экстрасистолы: [Стр.166] [Стр.244] [Стр.245] [Стр.248] [Стр.248] [Стр.248] [Стр.205] [Стр.202] [Стр.102] [Стр.106] [Стр.110] [Стр.111] [Стр.43] [Стр.55] [Стр.144] [Стр.97] [Стр.98] [Стр.106] [Стр.
 18]
[Стр.440]
[Стр.441]
[Стр.441]
[Стр.442]
[Стр.442]
[Стр.442]
[Стр.442]
[Стр.443]
[Стр.443]
[Стр.444]
[Стр.445]
[Стр.447]
[Стр.448]
[Стр.448]
[Стр.450]
[Стр.456]
[Стр.461]
[Стр.486]
[Стр.487]
[Стр.493]
[Стр.497]
[Стр.502]
[Стр.510]
18]
[Стр.440]
[Стр.441]
[Стр.441]
[Стр.442]
[Стр.442]
[Стр.442]
[Стр.442]
[Стр.443]
[Стр.443]
[Стр.444]
[Стр.445]
[Стр.447]
[Стр.448]
[Стр.448]
[Стр.450]
[Стр.456]
[Стр.461]
[Стр.486]
[Стр.487]
[Стр.493]
[Стр.497]
[Стр.502]
[Стр.510]
берут ли в армию с экстрасистолией?
Экстрасистолия основание не идти в армию?
У меня есть симптомы экстрасистолии,
Что мне сделать, чтобы получить отсрочку от армии?
«Опасна ли служба в армии при экстрасистолии?»
«Какие методы гарантируют правильный диагноз?»
«При экстрасистолии можно получить отсрочку?»
Казалось бы, сердце – важнейший орган и сбои в его работе должны гарантировать освобождение от срочной службы. Но даже наличие записей в амбулаторной карте не всегда будет доказательством того, что в организме есть серьёзные нарушения.
Именно поэтому врачи военкомата выносят свой вердикт после полного обследования.
Получите квалифицированную помощь военного адвоката по телефону прямо сейчас
Заказать звонок Это значит, что в армию призовут?
Если обратиться к статистике, то около 85% призывников, у которых диагностировали Экстрасистолию, отправляются служить в войска. Причина кроется в характере этой аномалии.
Их всего два: Функциональный и органический.
Зачастую у призывников диагностируют первый тип аномалии. Он провоцируется самыми обычными факторами: спиртные напитки, напитки, содержащие кофеин, физические нагрузки, стрессовые ситуации, переутомление и перенапряжение. Всё это не носит большого риска для жизни молодого человека и не требует какого-либо лечения. Зачастую, как только устранить фактор, вызвавший синдром, всё вернется к нормальным показателям.
Зачастую, как только устранить фактор, вызвавший синдром, всё вернется к нормальным показателям.
Второй же тип заболевания, почти всегда, диагностируется у людей старше 50 лет. Он выставляется при серьёзных сердечно-сосудистых заболеваниях, например, инфаркт миокарда.
Так же врачи военкомата смотрят на то, поддаётся ли лечению патология. Без вопросов возьмут на службу тех, у кого экстрасистолия лечит без особых проблем при помощи таблеток, или же проходит с течением времени.
Если молодой человек хочет освободиться от призыва в армию, ему придётся доказать, что болезнь имеет устойчивый характер. То есть не только документы, подтверждающие наличие патологии, но и прохождение лечения. Даже обычные справки от врача могут сыграть на руку.
Получение военного билета законно и
в срок
Заполните данные
для бесплатной консультации
Несомненно, такой вариант есть. Так как врачи военкомата руководствуются Расписанием болезней, то можно сделать вывод, что будет выставлена 42 статья. При этом, призывнику придётся доказать, что его патология имеет стойкий характер и не поддаётся никакому лечению, то есть 3-4 степень экстрасистолии.
Военный билет возможно получить только при соблюдении таких условий. Но при этом нельзя не учесть тот факт, что придётся довольно-таки продолжительное время доказывать наличие патологии. Не исключен вариант стационарного обследования.
Так же нужно понимать, что молодые люди, носящие экстрасистолию функционального характера – попадают под призывные категории и отправляются служить в армию с небольшими ограничениями.
Как получить военный билет при экстрасистолии органического характера?
Для начала необходимо предоставить все документы, подтверждающие наличие заболевания. Все записи от кардиолога и терапевта должны быть вписаны в амбулаторную карту.
После предоставления документов терапевт из военкомата должен будет выдать молодому человеку направление на дополнительное обследование.
Как только обследование будет завершено, призывнику выдадут акт, в котором будет всё указано. И уже исходя из этого акта, призывная комиссия военкомата вынесет свой вердикт о пригодности в армию.
Зачастую, если призывник не успевает пройти обследование, то ему не предоставляют отсрочку, а откладывают всё до следующего призыва. За это время возможно пройти повторное обследование самостоятельно, дабы быть уверенным в наличии патологии и знать заранее о своей пригодности к прохождению срочной службы.
Главное – помнить, что заботиться о здоровье нужно самостоятельно, а не доверять врачам из военкомата. Их задача – призвать молодого человека в армию всеми возможными способами.
Сомневаетесь в своем диагнозе или решении ВВК? Военные адвокаты готовы защитить ваши интересы в суде, а также предоставить необходимую консультацию бесплатно. Свяжитесь с нами сейчас!
Суправентрикулярные преждевременные сокращения — AMBOSS
Последнее обновление: 23 февраля 2021 г.
Резюме
Суправентрикулярные преждевременные сокращения — это сокращения предсердий, вызванные эктопическими очагами, а не синоатриальным узлом. Они возникают внутри предсердий (преждевременные сокращения предсердий) или, вследствие ретроградной проводимости, в атриовентрикулярном узле (преждевременные суставные сокращения). Преждевременные сокращения могут быть обнаружены у здоровых людей, а также у пациентов с основным заболеванием сердца. Определенные триггеры, например.g., алкоголь, курение или дисбаланс электролитов также могут способствовать этому состоянию. Преждевременные сокращения сами по себе существенно не ухудшают сердечный выброс; однако они могут привести к более тяжелым формам аритмии, таким как фибрилляция предсердий. Если пациенты не проявляют серьезных симптомов (например, тахикардии), пациенты с преждевременными сокращениями не нуждаются в лечении.
Этиология
- Идиопатическая
- Возможные триггеры: курение, алкоголь, кофе.

- Сердечно-сосудистые заболевания или нарушение электролитного баланса (например,г., гипокалиемия)
Классификация
Преждевременные сокращения предсердий
- Определение: экстрасистолия, которая возникает в миокарде предсердий и возникает до ожидаемого комплекса QRS.
- Типичные выводы на ЭКГ
- Аномалии зубцов P или их отсутствие
- Измененный интервал PR в преждевременных сокращениях (по сравнению с нормальными сокращениями)
- Комплекс QRS может быть нормальным, аберрантным (расширенным) или отсутствовать
- Полная компенсационная пауза отсутствует
Соединительные преждевременные толчки
- Определение: преждевременное сердцебиение, которое возникает до ожидаемого комплекса QRS и возникает между предсердиями и желудочками.
- Типовые выводы на ЭКГ
Клинические особенности
Диагностика
Лечение
- Бессимптомным пациентам без основных структурных дефектов сердца лечение не требуется.
- Необходимо лечить основные условия, например, дисбаланс электролитов.
- Пациенты с симптомами
Ссылки
- Герольд Г. Внутренняя медицина . Герольд Дж. ; 2014 г.
- Manolis AS. Наджелудочковые преждевременные сокращения. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/supraventricular-premature-beats Последнее обновление: 24 июля 2017 г.Доступ: 8 декабря 2017 г.
Преждевременные сокращения предсердий: доброкачественные или злокачественные?
За последние несколько недель кардиолог-скептик имел дело с пациентами с преждевременными сокращениями предсердий (PAC).
Я подробно обсудил преждевременные сокращения желудочков (PVCs) здесь и здесь. Они являются наиболее частой причиной того, что люди чувствуют, что их сердце пропадает или трепещет на короткое время, что мы называем учащенным сердцебиением.
Они являются наиболее частой причиной того, что люди чувствуют, что их сердце пропадает или трепещет на короткое время, что мы называем учащенным сердцебиением.
Преждевременные сокращения, которые могут быть либо ЖЭ, либо ПАУ, помимо сердцебиения, являются наиболее частой причиной нерегулярного пульса, обнаруживаемого прибором для измерения артериального давления или медицинским работником.
Что вызывает PAC?
Подобно PVC, PAC возникают, когда электрически активная ткань в сердце решает отключиться (или деполяризоваться) до того, как она получит сигнал от нормального кардиостимулятора сердца, синусового узла. В случае PAC нарушенная ткань находится в одном из предсердий, верхних камерах сердца.
На записи ЭКГ ниже PAC (обозначенный APC) происходит раньше, чем ожидалось (преждевременно). Нормальные (синусовые) сокращения происходят через равные промежутки времени, и всем им предшествуют зубцы p нормальной конфигурации — нормальный электрический признак сокращения предсердий. Более крупный спайк, который следует за зубцом p (комплекс QRS), представляет собой деполяризацию желудочков и не отличается от нормальных синусовых сокращений, поскольку активация желудочка является нормальной для PAC.
Эти ранние ритмы сами по себе кажутся доброкачественными.
PAC очень распространены
PAC чрезвычайно распространены, когда мы отслеживаем ритм ЭКГ в течение длительного периода, даже у молодых, совершенно нормальных людей. Фактически, они более распространены, чем ПВХ.
Например, в избранной группе мужчин-авиаторов исследование показало: «Редкая, случайная, частая и очень частая изолированная эктопия предсердий наблюдалась у 72,9%, 2,6%, 2,3% и 0,3% соответственно. Те же категории изолированной желудочковой эктопии. эктопия произошла у 40,9%, 7,9%, 3.3% и 0,0%. «
Частота изолированной эктопии классифицировалась как процент от общего количества сокращений на мониторе Холтера: редкие (≤0,1%), случайные (> 0,1–1,0%), частые (> 1,0–10%) и очень частые (> 10%). %).
%).
Таким образом, в большинстве случаев мы будем видеть некоторые PAC у здоровых субъектов, за которыми мы наблюдаем в течение 24 часов с помощью ЭКГ.
Также часто можно было увидеть два PAC подряд (предсердный куплет или пара). Предсердные куплеты встречались у 14,5% этих авиаторов.
Выделенный прямоугольник на записи холтеровского монитора с тремя отведениями ниже показывает предсердный куплет.
Комплексу QRS преждевременного предсердного комплекса обычно предшествует видимый зубец P, который имеет немного другую форму или другой интервал PR, чем зубец P, наблюдаемый при синусовых сокращениях. Интервал PR PAC может быть длиннее или короче, чем интервал PR нормальных сокращений. В некоторых случаях зубец P может быть незаметно скрыт в зубце T предыдущего сокращения.
Когда происходит три или более преждевременных предсердных сокращений подряд, мы начинаем называть эту неустойчивую суправентрикулярную тахикардию.
Неустойчивая наджелудочковая и желудочковая тахикардия (продолжительность от трех до 10 ударов) наблюдалась у 4,3% (13/303) и 0,7% (2/303), соответственно, нормальных летчиков-мужчин.
Более обычное дело с возрастом
Одно исследование показало, что у здоровых людей старше 50 лет 99% имели хотя бы один PAC во время 24-часового холтеровского мониторирования. Распространенность ПАУ сильно увеличилась с возрастом — примерно с одного в час в возрасте от 50 до 55 лет до 2,6 в час среди лиц от 70 лет и старше.
Другое исследование проанализировало 24-часовые записи Холтера с 5-летними интервалами и обнаружило, что частота PAC (и PVC) значительно увеличилась во всех возрастных группах за этот промежуток времени, как показано в этой таблице из статьи Age and Aging :
ПАК и фибрилляция предсердий
Нередко, когда у пациента есть ПАК, особенно если они часты, компьютерная интерпретация ЭКГ ошибочно диагностирует фибрилляцию предсердий.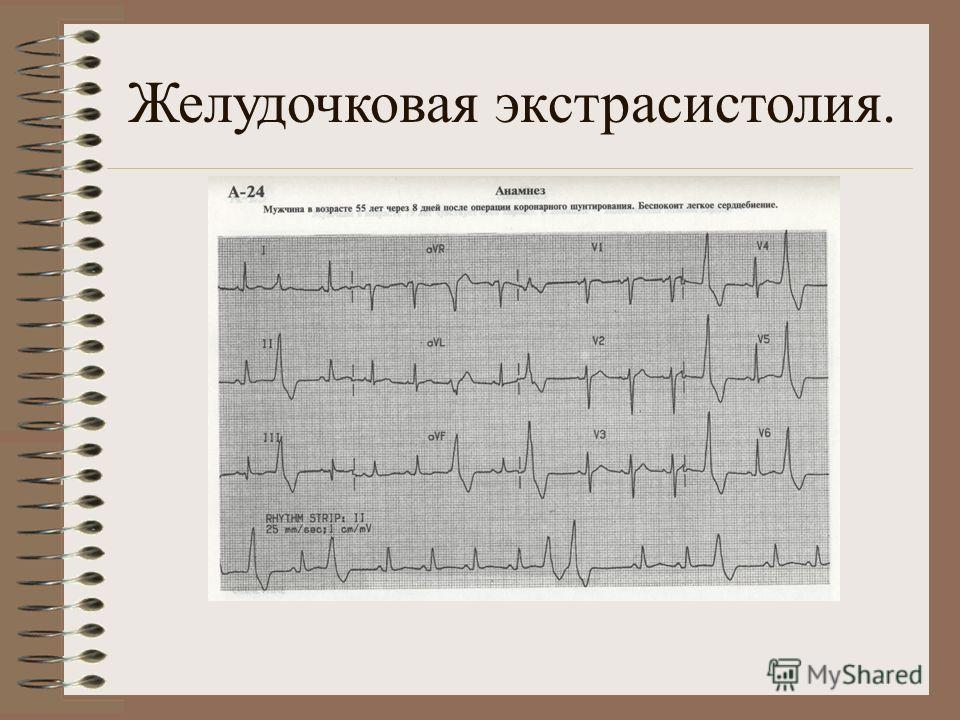 Это происходит регулярно даже при полной ЭКГ медицинского уровня в 12 отведениях.К счастью, кардиологи все еще недооценивают такие ЭКГ, которые обычно ставят правильный диагноз.
Это происходит регулярно даже при полной ЭКГ медицинского уровня в 12 отведениях.К счастью, кардиологи все еще недооценивают такие ЭКГ, которые обычно ставят правильный диагноз.
Компьютеризированные алгоритмы, используемые мобильными устройствами ЭКГ с одним отведением, такими как Apple Watch 4 и AliveCor Kardia, также часто путают с преждевременными сокращениями, особенно с PAC. Я подробно писал об этом в своем посте о PVC и PAC здесь.
Иногда устройства диагностируют «возможную фибрилляцию предсердий» у пациента с частыми ПАК в синусовом ритме, а иногда и «неклассифицированными».«
Кроме того, пациенты с очень частой PAC демонстрируют более высокую тенденцию к развитию фибрилляции предсердий и более высокий риск сердечно-сосудистых осложнений.
Различные названия дополнительных ударов
В то время как был достигнут консенсус (по большей части) относительно термина для ранних сокращений желудочков (преждевременные сокращения желудочков или ЖЭ), термин для PAC варьируется от одного кардиолога к другому и от одной статьи к другой.
Если я введу слово «предсердие преждевременное» в поиск по списку проблем в электронной медицинской карте, появятся несколько вариантов наименования (все с одним и тем же кодом ICD I49.1).
Кроме того, вы можете встретить термины «предсердная эктопия», «преждевременные предсердные сокращения» или различные комбинации «наджелудочковых» с сокращениями, сокращениями или эктопией.
Двумя наиболее популярными аббревиатурами являются APC и PAC, и я виновен в том, что использую их как взаимозаменяемые и, казалось бы, случайным образом.
Маркеры кардиомиопатии предсердий?
На протяжении большей части моей кардиологической жизни я считал, что ПАК совершенно безвредны.И, конечно же, сами по себе они не вызывают никаких проблем, кроме случайного сердцебиения. Однако исследования последнего десятилетия показали устойчивую связь между частыми ПАК и инсультом, смертью и фибрилляцией предсердий.
Некоторые исследователи предложили концепцию «кардиомиопатии предсердий» для объяснения этой связи. Болезненное предсердие может быть причиной как PAC, так и фибрилляции предсердий (а также инсульта и смерти), в отличие от фибрилляции предсердий, являющейся основной причиной учащения сердечно-сосудистых событий.
Очевидно, что ПАК, инсульт и сердечно-сосудистые заболевания имеют общие факторы риска, такие как возраст и обструктивное апноэ во сне, что затрудняет определение причин и следствий. Могут ли ПАК и фибрилляция предсердий представлять разные фенотипы кардиомиопатии предсердий?
Эти данные о частых PAC поднимают целый ряд вопросов, которые остаются без ответа:
- Существует ли частота PAC, скажем,> 100 в 24 часа, которая полезна для прогнозирования неблагоприятных исходов?
- Существуют ли поддающиеся клиническому измерению предикторы того, у каких пациентов с частыми ПАК с наибольшей вероятностью будут плохие результаты?
- Уменьшает ли лечение PAC, например, антикоагулянтная терапия или подавление, при отсутствии фибрилляции предсердий риск сердечно-сосудистых событий?
Итоги по PAC
Преждевременные сокращения предсердий очень распространены у нормальных людей и усиливаются с возрастом.Они могут вызывать учащенное сердцебиение и нерегулярный пульс, но сами по себе доброкачественные.
Частые ПАУ (более 1% от общего числа сердечных сокращений) являются маркером повышенного риска фибрилляции предсердий, инсульта и смерти. Концепция больного предсердия (предсердная кардиомиопатия), вызывающая предсердные аритмии и повышающая риск инсульта и смерти, помогает объяснить эти ассоциации.
Необходимы дополнительные исследования, чтобы ответить на важные клинические вопросы, связанные с независимой значимостью частых ПАУ и того, какое лечение может быть оправдано.
Энтони Пирсон, доктор медицины, частнопрактикующий неинвазивный кардиолог и медицинский руководитель отделения эхокардиографии в больнице Святого Луки в Сент-Луисе.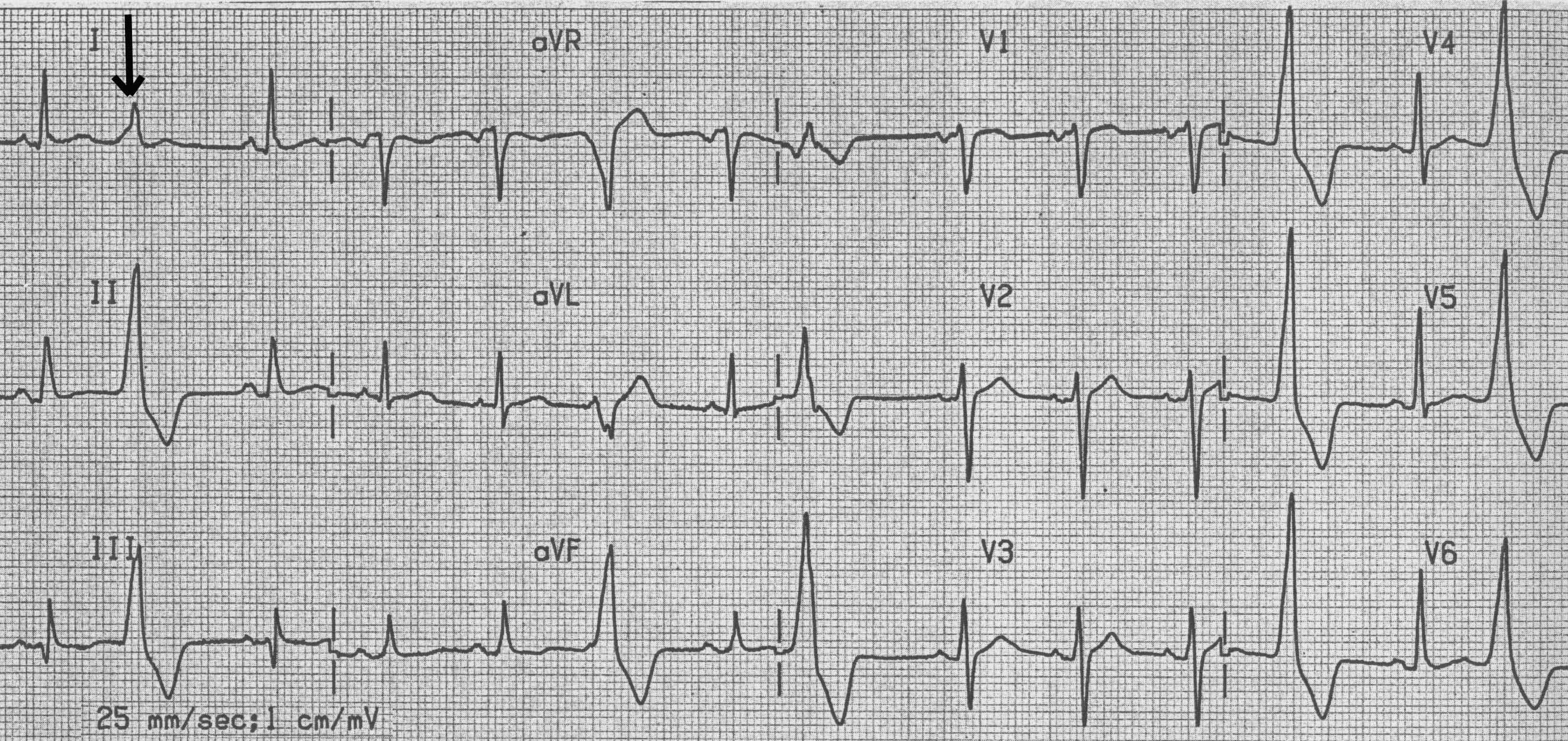 Он ведет блоги о питании, сердечных исследованиях, шарлатанстве и других вещах, достойных скептицизма, в The Skeptical Cardiologist, где впервые появилась версия этого поста.
Он ведет блоги о питании, сердечных исследованиях, шарлатанстве и других вещах, достойных скептицизма, в The Skeptical Cardiologist, где впервые появилась версия этого поста.
Последнее обновление: 6 января 2020 г.
Комплекс преждевременных предсердий (PAC) • LITFL • Библиотека диагностики ЭКГ
Предсердный эктопический и преждевременный комплекс предсердий (PAC)
Они возникают из-за эктопической кардиостимуляции в предсердиях.Наблюдается аномальный зубец P, за которым обычно следует нормальный комплекс QRS.
AKA: Эктопия предсердий, экстрасистолия предсердий, преждевременные сокращения предсердий, преждевременная деполяризации предсердий.
Происхождение эктопических ритмов
- Группы пейсмекерных клеток по всей проводящей системе способны к спонтанной деполяризации.
- Скорость деполяризации снижается сверху вниз: быстрее всего в синоатриальном узле; самый медленный в желудочках.
- Эктопические импульсы от дополнительных кардиостимуляторов обычно подавляются более быстрыми импульсами сверху.
- Однако, если эктопический очаг деполяризуется достаточно рано — до прихода следующего синусового импульса — он может «захватить» желудочки, вызывая преждевременное сокращение.
- Преждевременные сокращения («эктопии») классифицируются по их происхождению — предсердные (PAC), узловые (PJC) или желудочковые (PVC).
Особенности ЭКГ комплекса преждевременных предсердий (PAC)
PAC обычно имеют следующие характеристики:
- За аномальным (не синусовым) зубцом P следует комплекс QRS.
- Зубец P обычно имеет морфологию и ось, отличную от синусовых зубцов P.
- Аномальный зубец P может быть скрыт в предыдущем зубце T, создавая вид «пика» или «верблюжьего горба» — если это не принято во внимание, PAC может быть ошибочно принят за PJC.

- PACS, возникающий рядом с AV-узлом (эктопия «нижних предсердий»), ретроградно активирует предсердия, создавая перевернутый зубец P с относительно коротким интервалом PR ≥ 120 мс (интервал PR <120 мс классифицируется как PJC).
- PAC, которые достигают узла SA, могут деполяризовать его, вызывая «перезагрузку» узла SA — это приводит к более длительному, чем обычно, интервалу до следующего синусового сокращения («постэкстрасистолическая пауза»). В отличие от PVC, эта пауза не равна удвоению предыдущего интервала RR (то есть не «полной компенсирующей паузе»).
- ПАУ, поступающие на ранней стадии цикла, могут проводиться аберрантно, обычно с морфологией БПНПГ (поскольку правая ветвь пучка Гиса имеет более длительный рефрактерный период, чем левая).Их можно отличить от ЖЭ по наличию предшествующего зубца Р.
- Точно так же PAC, поступающие на очень раннем этапе цикла, могут вообще не попасть в желудочки. В этом случае вы увидите аномальный зубец P, за которым не следует комплекс QRS («заблокированный PAC»). Обычно после этого следует компенсаторная пауза по мере восстановления синусового узла.
Классификация комплекса преждевременных предсердий (PAC)
PAC могут быть следующими:
- Unifocal — Возникающий из единственного эктопического очага; каждый PAC идентичен.
- Мультифокальный — Возникающий из двух или более эктопических очагов; множественные морфологии зубцов P.
PAC часто встречаются в повторяющихся шаблонах:
- Bigeminy — каждый второй бит — это PAC.
- Trigeminy — каждая третья доля является PAC.
- Quadrigeminy — каждый четвертый удар — это PAC.
- Куплет — два последовательных PAC.
- Триплет — три последовательных PAC.
Клиническая значимость комплекса преждевременных предсердий (PAC)
- ПАУ — нормальное электрофизиологическое явление, обычно не требующее исследования или лечения.

- Частые ПАУ могут вызывать учащенное сердцебиение и ощущение того, что сердце «пропускает удар».
- У пациентов с предрасположенностью (например, увеличение левого предсердия, ишемическая болезнь сердца, WPW) PAC может быть триггером для начала повторной тахидисритмии — e.грамм. Фибрилляция предсердий, трепетание предсердий, AVNRT, AVRT.
Причины возникновения комплекса преждевременных предсердий (PAC)
Частые или симптоматические ПАК могут возникать из-за:
Примеры ЭКГ Пример 1- На этой полосе ритма отображается типичный образец частых ПАУ (стрелки), разделенных постэкстрасистолическими паузами.
Заблокирован PAC:
- Этот скрытый PAC придает зубцу T остроконечный вид (обведен).
- PAC не сопровождается комплексом QRS, что указывает на то, что он не был проведен в желудочки («заблокированный PAC»).
- После этого следует компенсационная пауза.
Нормально проводимые и аномально проводимые PAC:
- Имеется аномально проводимая PAC, лучше всего видимая в aVL и aVF (обведены).
- Это может быть ошибочно принято за желудочковую эктопию, однако ему явно предшествует аномальный зубец Р.
- Нормально проводимый PAC также присутствует на полосе ритма (обведен кружком).
NB. Полоса ритма не записывается одновременно.
Связанные темы
Расширенное чтение
Онлайн
Учебники
- Mattu A, Tabas JA, Brady WJ. Электрокардиография в неотложной, неотложной и интенсивной терапии. 2e, 2019
- Brady WJ, Lipinski MJ et al. Электрокардиограмма в клинической медицине. 1e, 2020
- Straus DG, Schocken DD.Marriott’s Practical Electrocardiography 13e, 2021
- Hampton J.
 The ECG Made Practical 7e, 2019
The ECG Made Practical 7e, 2019 - Grauer K. Карманный мозг ЭКГ (расширенный) 6e, 2014
- Brady WJ, Truwit JD. Критические решения в неотложной и неотложной помощи Электрокардиография 1e, 2009
- Surawicz B, Knilans T. Chou’s Electrocardiography in Clinical Practice: Adult and Pediatric 6e, 2008
- Mattu A., Brady W. ЭКГ для врача неотложной помощи Часть I 1e, 2003 и Часть II
- Chan TC.ЭКГ в неотложной медицинской помощи и неотложной помощи 1e, 2004
LITFL Дополнительная литература
Врач скорой помощи в отделении догоспитальной и восстановительной медицины в Сиднее, Австралия. Он страстно увлечен интерпретацией ЭКГ и медицинским образованием | Библиотека ЭКГ |
Предыдущий пост Аритмогенная дисплазия правого желудочка (АРВД)
Следующее сообщение Фокальная предсердная тахикардия (FAT)
Лечение желудочковой эктопии | Внематочное сердцебиение
Что такое желудочковая эктопия?
Почти каждый из нас в какой-то момент своей жизни будет испытывать желудочковые эктопические сокращения (также известные как преждевременные сокращения желудочков или ЖЭ).Как следует из названия, это дополнительные удары сердца, которые происходят в нижних камерах сердца (желудочках). Нормальное сердцебиение исходит от верхушки сердца (предсердия). Желудочковые эктопические сокращения возникают преждевременно и заставляют сердце биться иначе, чем это биение.
Опасны ли они?
Если, как и у большинства людей, у вас структурно нормальное сердце, желудочковые эктопии почти всегда доброкачественны и не требуют лечения, если только они не вызывают симптомов.Если вы относитесь к гораздо меньшей группе людей, у которых есть признаки структурного заболевания сердца, желудочковая эктопия может быть маркером повышенного риска. Это означает, что эктопия желудочков повышает вероятность развития других проблем с сердечным ритмом. По этой причине, если вы испытываете желудочковую эктопию, важно исключить основное структурное заболевание сердца.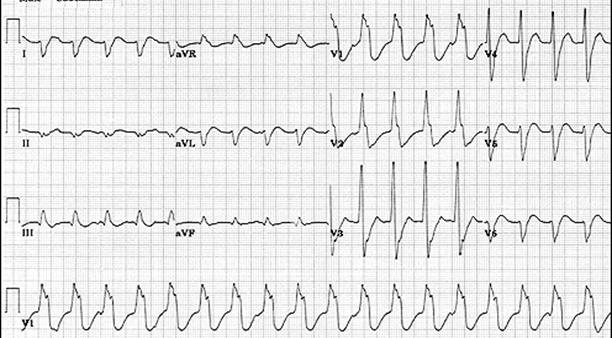 Для этого запишитесь на прием к кардиологу.
Для этого запишитесь на прием к кардиологу.
Какие симптомы могут у меня возникнуть?
У многих пациентов симптомы отсутствуют.Другие могут испытывать ощущение трепета или бабочек в груди. Некоторые люди испытывают ощущение, что их сердце останавливается или пропускает удар, что, по понятным причинам, может вызывать беспокойство. Это ощущение возникает из-за того, что после внематочного удара цикл сердцебиения сбрасывается. Этому предшествует короткая пауза, во время которой может казаться, что ваше сердце на мгновение останавливается. Другими распространенными симптомами являются головокружение, «стук в груди» или одышка. Симптомы часто возникают ночью или в состоянии покоя.Причина этого в том, что ваш пульс ниже в состоянии покоя и когда вы спите, позволяя эктопическим биениям произойти больше времени.
Многие пациенты будут испытывать симптомы спорадически или без особого триггера. Иногда пациенты будут испытывать симптомы периодически, с промежутками между эпизодами в недели или месяцы.
Если вы испытываете какой-либо из этих симптомов, рекомендуется провести обследование сердца, чтобы проверить его здоровье.
Каковы общие причины эктопических сокращений?
Кофеин, содержащийся в кофе и энергетических напитках, алкоголь, усталость или нарушение сна — наиболее частые триггеры.Действительно, некоторые пациенты заметят немедленное улучшение своих симптомов после их устранения. Гормональные изменения, которые наблюдаются во время беременности или во время менопаузы, также могут вызывать желудочковую эктопию. Иногда вирусные инфекции оболочки сердца (миокардит) могут вызывать эктопию.
Потребуется ли мне дальнейшее расследование?
Если вы испытываете симптомы желудочковой эктопии, вам следует записаться на прием к кардиологу. Ваш кардиолог изучит подробный анамнез и проведет обследование.Важно установить, есть ли потенциальная основная причина, факторы образа жизни или семейный анамнез сердечных заболеваний. Проводятся расследования, чтобы исключить основную причину и собрать дополнительную информацию. Чтобы поставить диагноз, вам сделают несколько сердечных тестов.
Проводятся расследования, чтобы исключить основную причину и собрать дополнительную информацию. Чтобы поставить диагноз, вам сделают несколько сердечных тестов.
Они могут включать в себя электрокардиограмму (ЭКГ) , которая обеспечивает общий обзор сердца. Если эктопии часты, можно выполнить эхокардиограмму (УЗИ сердца) или МРТ сердца , чтобы подтвердить, что ваше сердце имеет нормальную структуру и функцию, и исключить заболевание сердечной мышцы (кардиомиопатию).Анализы крови проводятся для поиска других потенциальных причин, таких как аномальный уровень электролитов (например, натрия и калия) и функция щитовидной железы.
Ваш специалист может также установить непрерывный монитор ЭКГ для определения «эктопической нагрузки». Это мера процента эктопических сокращений по сравнению со всеми сердечными сокращениями. Появляются доказательства того, что высокая эктопическая нагрузка (10-30%) может потенциально повлиять на то, как ваше сердце бьется с течением времени, если ее не лечить.Монитор ЭКГ также помогает определить, исходят ли эктопические сокращения из одного или нескольких участков, что помогает направлять лечение.
Чтобы организовать эти сердечные тесты, свяжитесь с нами сегодня.
Потребуется ли мне лечение и какие методы лечения доступны?
Если анализы покажут, что у вас нормальное сердце, вам вряд ли понадобится лечение. Все, что требуется, — это уверенность и понимание того, что состояние, скорее всего, будет доброкачественным.
Простых мер по образу жизни , таких как сокращение потребления кофеина и алкоголя, отказ от курения, улучшение привычек сна и снижение стресса, будет достаточно для значительного улучшения или устранения симптомов.
Лекарства также можно использовать для подавления эктопии и улучшения симптомов. Если эктопические сокращения происходят из одного места, то можно использовать лечение, называемое катетерной абляцией . Эта процедура включает в себя проведение тонких проводов в сердце от верхней части ноги в минимально инвазивной / нехирургической процедуре. «Виртуальная» трехмерная геометрия вашего сердца создается с помощью компьютерной системы картографии. Используя электрические сигналы из вашего сердца, определяют точное место происхождения эктопических сокращений, и в это место доставляется высокочастотная энергия для устранения аномальных сокращений.Процедура минимально инвазивная и не требует хирургического вмешательства. Большинство пациентов выписываются домой в тот же день.
Эта процедура включает в себя проведение тонких проводов в сердце от верхней части ноги в минимально инвазивной / нехирургической процедуре. «Виртуальная» трехмерная геометрия вашего сердца создается с помощью компьютерной системы картографии. Используя электрические сигналы из вашего сердца, определяют точное место происхождения эктопических сокращений, и в это место доставляется высокочастотная энергия для устранения аномальных сокращений.Процедура минимально инвазивная и не требует хирургического вмешательства. Большинство пациентов выписываются домой в тот же день.
Катетерная абляция очень безопасна и имеет очень высокий процент успеха более 85% у соответствующих пациентов. Риски от процедуры небольшие и находятся в районе 1-2%. Эти риски включают сосудистые осложнения (кровотечение из ноги) и реже кровотечение вокруг сердца. Кровотечение вокруг сердца обычно очень эффективно лечится с помощью небольшого дренажа, вставляемого в передней части грудной клетки, без операции.В очень редких случаях в результате лечения требуется экстренная операция или установка постоянного кардиостимулятора.
Посмотрите наши видео-ответы на часто задаваемые вопросы, чтобы узнать больше о катетерной абляции.
Сводка
- Эктопия желудочков очень распространена и чаще всего доброкачественна
- Кардиологические исследования проводятся для исключения основных причин, таких как заболевание сердечной мышцы, и установления внематочной нагрузки.
- Меры образа жизни часто достаточны для улучшения симптомов
- Лекарства и катетерная абляция безопасны и эффективны.Их можно успешно использовать, если наблюдается высокая частота эктопий или если симптомы не исчезают, несмотря на простые меры
Если у вас есть симптомы желудочковой эктопии, запишитесь на прием сегодня.
эктопических ударов: сколько в счет?
ВВЕДЕНИЕ
Преждевременные сокращения предсердий и желудочков или эктопические сокращения часто обнаруживаются при рутинном мониторинге электрокардиограммы (ЭКГ). Их часто считают доброкачественными, не имеющими патологического значения; однако данные свидетельствуют о том, что более высокие эктопические нагрузки могут иметь клиническое значение.
Их часто считают доброкачественными, не имеющими патологического значения; однако данные свидетельствуют о том, что более высокие эктопические нагрузки могут иметь клиническое значение.
ПРЕДСБЫВАЮЩИЕ ПРЕДПРИЯТНЫЕ КОМПЛЕКСЫ
Во всем мире инсульт является ведущей причиной смертности, и бремя болезней для служб здравоохранения неуклонно растет. 1 Примерно 30–40% ишемических инсультов имеют криптогенный характер без четкой патологической причины; 2 считается, что многие из них могут быть вторичными по отношению к субклинической или бессимптомной фибрилляции предсердий (ФП). Появляется все больше доказательств того, что преждевременные предсердные комплексы (PAC) могут быть связаны с развитием ФП и, следовательно, с повышенным риском инсульта.
Haïssaguerre et al. 3 исследовал связь между ПАУ и началом ФП. Они идентифицировали людей с частыми эпизодами пароксизмальной ФП и картировали, какие ритмы обычно предшествуют началу ФП. Пусковым механизмом часто был PAC, происходящий из легочной вены, и радиочастотная абляция этой области эктопической активности приводила к уменьшению рецидивов аритмической активности. 3 Выводы Haïssaguerre et al. 3 побудили к дальнейшим исследованиям связи между более высоким бременем ПАУ и риском развития ФП.Wallmann et al. 4 набрали пациентов, перенесших острый ишемический инсульт без предшествующей документально подтвержденной ФП, и выполнили 7-дневный холтеровский мониторинг на исходном уровне, через 3 месяца и 6 месяцев. Затем пациенты были сгруппированы в соответствии с их общим бременем PAC за 7-дневный период. Более высокое бремя PAC было классифицировано как ≥70 в течение первых 24 часов. Среди лиц с более высоким бременем ПАУ 26% имели ФП, что в пять раз больше, чем у лиц в группе с низким бременем. 4
Копенгагенское исследование Холтера 5 изучало распространенность ФП и ее влияние на заболеваемость и смертность и было одним из крупнейших исследований такого рода на здоровых людях.Следователи связались со всеми мужчинами в возрасте 55 лет, а также со всеми мужчинами и женщинами в возрасте 65, 70 и 75 лет в двух разных районах города. Лица с предыдущими заболеваниями сердечно-сосудистой системы были исключены, в результате чего осталось 678 участников, которые продолжили 48-часовой амбулаторный мониторинг ЭКГ. В 2010 году Binici et al. 6 использовал эти данные для изучения связи между чрезмерной эктопией предсердий и первичными конечными точками смерти или инсульта, а также вторичной конечной точкой ФП. Чрезмерная эктопическая активность предсердий была определена как ≥30 PAC в час или ≥20 за один цикл.За средний период наблюдения 76 месяцев было обнаружено, что чрезмерная PAC была связана с увеличением риска смерти или инсульта более чем на 60%, а также с увеличением в 2,7 раза развития ФП.
Используя более клинически применимый подход, Larsen et al. 7 взял данные из того же исследования в попытке дополнительно прояснить связь между более высоким бременем эктопии предсердий и инсультом с более длительным периодом наблюдения (медиана: 14,4 года). Пациенты были также стратифицированы по риску с использованием системы оценки VASc CHA 2 DS 2 (застойная сердечная недостаточность, гипертония, возраст> 75 лет, диабет, перенесенный инсульт или транзиторная ишемическая атака, сосудистые заболевания, возраст 65–74 лет, женский пол ). 8 Было обнаружено, что пациенты с повышенной внематочной активностью предсердий имели повышенный скорректированный риск инсульта (отношение рисков [HR]: 2,02; 95% доверительный интервал [CI]: 1,17–3,49) и значительно более высокий риск инсульта ( p = 0,0002) был выявлен у субъектов с избыточным PAC (≥30 в час или ≥20 пробежек). У субъектов с избыточным PAC и CHA 2 DS 2 балл VASc> 2 имели абсолютный риск инсульта, равный 2,4% в год. 7
Группа вмешательства в исследовании EMBRACE 9 использовалась для исследования распространенности субклинической ФП у пациентов, перенесших преходящую ишемическую атаку или криптогенный инсульт.Новобранцы подвергались 24-часовому амбулаторному мониторингу ЭКГ, и, если ФП не выявлялась при первоначальном мониторинге, им затем назначали 30-дневную внешнюю петлевую запись. Общая частота выявления ФП за 90 дней составила 16%, и вероятность выявления ФП увеличивалась с увеличением внематочной активности предсердий. Пациенты с <100 PAC / 24 часа имели вероятность выявления AF <9%, тогда как вероятность увеличивалась до 40% у пациентов с бременем> 1500 PAC / 24 часа. 9 Это еще раз подчеркивает необходимость более длительных периодов наблюдения, особенно у пациентов с более высоким бременем PAC.
ПРЕДВАРИТЕЛЬНЫЕ ЖЕЛТОЧНЫЕ КОМПЛЕКСЫ
Более высокое бремя преждевременных желудочковых комплексов (ЖЖ) после инфаркта миокарда связано с худшим прогнозом. 10 Традиционно считалось, что использование антиаритмической терапии у таких пациентов может снизить риск внезапной сердечной смерти; однако результаты исследования CAST 11 продемонстрировали, что подавление желудочковой эктопии с помощью антиаритмических средств класса 1a на самом деле было связано с более высокими показателями смертности из-за их проаритмических свойств.
У пациентов с основным структурным заболеванием сердца ЖЭ может вызывать желудочковую аритмию, 12 , но у людей со структурно нормальным сердцем они часто считаются доброкачественным процессом, не требующим лечения или вмешательства. 13 Однако Engel et al. 14 показали, что наличие желудочковой эктопии на ЭКГ покоя является значительным. Пациенты с желудочковой эктопией в покое имели значительно повышенный риск общей и сердечно-сосудистой смертности.Они также классифицировали пациентов по частоте сердечных сокращений и показали, что смертность увеличивалась с увеличением частоты сердечных сокращений и удваивалась при наличии ЖЭ. 14 Это повышенное адренергическое влечение было предложено как возможный механизм случайной сердечной недостаточности при состояниях ЖЭ, вызванных тахикардией.
Наличие ПВХ связано со случайной сердечной недостаточностью. В исследовании ARIC Agarwal et al., 15 обнаружили, что участники, у которых на исходном уровне не было сердечной недостаточности или ишемической болезни сердца, имели повышенный риск случайной сердечной недостаточности, если ЖЭ присутствовал на исходной ЭКГ.Дальнейшая работа Agarwal et al. 16 продемонстрировали, что присутствие ПВХ было связано с почти двукратным риском систолической сердечной недостаточности.
Высокая частота ЖЭ может привести к систолической дисфункции левого желудочка. В 2010 году Baman et al. 17 попытался количественно оценить, какое бремя желудочковой эктопии было связано с повышенным риском развития эктопической кардиомиопатии. 17 Они взяли пациентов со стойкой желудочковой эктопией, несмотря на лучшую медикаментозную терапию, и рассчитали их бремя ЖЭ и фракцию выброса левого желудочка (ФВЛЖ) до и после абляции.Кардиомиопатия, вызванная ПВХ, определялась как улучшение ФВЛЖ на ≥15%. Исследователи установили, что общее бремя ЖЭ> 24% за 24 часа было связано с повышенным риском развития кардиомиопатии с почти 80% чувствительностью и специфичностью для диагностики дилатационной кардиомиопатии, вызванной ПВХ. Однако минимальное бремя ЖЭ при кардиомиопатии составляет 10% в течение 24 часов. 17 Влияние ЖЭ на наполнение и сократимость желудочков, а также изменение систолической функции левого желудочка, наблюдаемое после абляции, может сделать это возможным механизмом дисфункции левого желудочка при более высоком бремени ЖЭ. 18
Penela et al. 19 далее подчеркнули важность подавления желудочковой эктопии у пациентов с достаточно плохой систолической функцией, чтобы требовать первичной профилактики имплантации имплантируемого кардиовертер-дефибриллятора (ICD). Пациентам с высокой эктопической нагрузкой, которые соответствовали критериям имплантации ИКД, не применяли ИКД и вместо этого выполняли желудочковую эктопическую абляцию. Они наблюдались через 6 и 12 месяцев. Исследователи обнаружили, что через 12 месяцев ФВЛЖ увеличилась с исходного уровня 28% ± 4% до 42% ± 12% через 12 месяцев после аблации ПВХ. 19 Это подчеркивает необходимость рассмотрения аблации ЖЭ у пациентов с показаниями для ИКД и потенциала восстановления ФВ ЛЖ, чтобы показания к имплантации ИКД можно было пересмотреть через 12 месяцев.
Dukes et al. 20 дополнительно исследовали связь между бременем ПВХ и дисфункцией миокарда. Были изучены участники с нормальной ФВЛЖ и без сердечной недостаточности в анамнезе; 1139 человек были рандомизированы для круглосуточного амбулаторного мониторирования ЭКГ. Была проведена исходная эхокардиография, и 842 участникам была проведена повторная эхокардиография через 5 лет.В течение периода исследования было показано, что двукратное увеличение бремени ЖЭ по сравнению с исходным уровнем было связано со статистически значимым повышением вероятности снижения ФВЛЖ. Пациенты с известной систолической дисфункцией и более высоким бременем желудочковой эктопии показали более высокую частоту застойной сердечной недостаточности (HR: 1,08; 95% CI: 1,03–1,17), а более высокое бремя желудочковой эктопии также было связано с повышенной смертностью. 20
Использование амбулаторных мониторов во многих исследованиях находит отражение в клинической практике, поскольку пациенты часто находятся под наблюдением 24 или 48 часов.Loring et al. 21 показали, что 75% пациентов с бременем ЖЭ ≥20% сделают это в течение 24 часов после наблюдения. Однако только 53% пациентов, у которых бремя ЖЭ достигло 10%, сделали это за те же 24 часа. 21 Урожайность продолжала расти в течение 14 дней мониторинга; Таким образом, остается вероятность того, что почти половина этой группы с 10% -ным бременем ПВХ может остаться незамеченной в течение 24-часового периода мониторинга.
Повышенная желудочковая эктопическая активность часто наблюдается во время нагрузочных тестов; однако его клиническое значение недостаточно изучено.Выявление взаимосвязи между неблагоприятными исходами и частотой ЖЭ, вызванного физической нагрузкой, оказалось трудным. Schweikert et al. 22 сообщили о больших дефектах перфузии таллия с более высокой эктопической нагрузкой, но не было показано, что эти результаты соответствуют ангиографической тяжести заболевания. 22 Другие исследования показали, что, хотя причинно-следственная связь между эктопией, вызванной физической нагрузкой, и ишемической болезнью сердца не существует, она может быть маркером повышенного риска желудочковой аритмии, вызванной физической нагрузкой. 23
Jouven et al. 24 провели тестирование с физической нагрузкой у 6 106 бессимптомных мужчин-добровольцев и измерили желудочковую эктопическую нагрузку. Чрезмерная желудочковая эктопическая активность была определена как> 10% всех желудочковых деполяризаций во время 30-секундной записи ЭКГ или серии ≥2 последовательных ЖЭ. Частая желудочковая эктопия была выявлена у 138 участников и в течение 23 лет наблюдения была связана с повышенным риском смерти от сердечно-сосудистой причины (относительный риск: 2.67; 95% ДИ: 1,76–4,07).
Frolkis et al. 25 ретроспективно исследовали большую когорту из 29 244 пациентов, которые ранее проходили тестирование с физической нагрузкой. Частая желудочковая эктопия определялась как> 7 ЖЭ в минуту или наличие бигеминии, тригеминии, желудочковой тахикардии или фибрилляции. Частая желудочковая эктопия была выявлена у 3% людей во время упражнений и у 2% во время восстановления. В течение среднего периода наблюдения 5,3 года частая желудочковая эктопическая активность при выздоровлении была связана с более высоким уровнем смертности по сравнению с эктопией, наблюдаемой при выполнении упражнений (11% против 5%; HR: 2.4; 95% ДИ: 2,0–2,9; р <0,001). Оценка ФВЛЖ была проведена на 6 421 участнике, и у большей части пациентов с желудочковой эктопией во время восстановления ФВЛЖ была <40% (27% против 18%).
Morshedi-Meibodi et al. 26 ретроспективно изучали желудочковую эктопическую активность у 2885 человек, которые прошли тестирование с физической нагрузкой в рамках исследования потомства Фрамингема. Их определение чрезмерной желудочковой эктопической нагрузки отличалось от определения Jouven et al. 24 только как 0.1% участников соответствовали бы требуемому стандарту. Вместо этого они использовали модель, основанную на среднем количестве желудочковых эктопий, измеренных у участников во время выполнения упражнений, которое составляло одну эктопию каждые 4,5 минуты (0,22 эктопии в минуту), а чрезмерная активность наблюдалась у 792 (27%) участников. Их первичной конечной точкой было «тяжелое» сердечно-сосудистое заболевание, которое включало симптомы стенокардии, инфаркт миокарда и внезапную сердечную смерть. Был сделан вывод об отсутствии связи между высоким бременем ЖЭ и какими-либо «тяжелыми» конечными точками сердечно-сосудистых заболеваний; тем не менее, наблюдался рост смертности от всех причин в течение периода наблюдения продолжительностью 15 лет.
ОБСУЖДЕНИЕ
ФП и трепетание предсердий — наиболее частые аритмии, связанные с ишемическим инсультом. В настоящее время появляется все больше данных, подтверждающих связь между эктопической активностью предсердий и развитием предсердных аритмий. Лица с высокой внематочной предсердной нагрузкой подвержены большему риску инсульта и смерти, возможно, из-за сосуществующей ФП. Пациенты с ФП и CHA 2 DS 2 2 балла по VASc имеют годовой риск инсульта 2,2% и должны получать соответствующую антикоагулянтную терапию, если нет противопоказаний.Данные, представленные в этом обзоре, показывают, что люди с высоким бременем PAC> 30 в час и оценкой CHA 2 DS 2 VASc, равной двум, также имеют повышенный риск инсульта. Необходимы рандомизированные испытания, чтобы оценить, снижают ли антикоагуляция (и связанные с ней риски), подавление эктопии предсердий или изменение других факторов риска риск инсульта у пациентов с высоким бременем ПАУ. Клиническое подозрение на недиагностированную ФП должно быть выше у пациентов с высоким показателем CHA 2 DS 2 VASc, предсердной эктопической нагрузкой ≥30 / час или эпизодом ≥20 PAC.Более продолжительные периоды амбулаторного наблюдения, включая имплантацию петлевых самописцев, могут повысить вероятность диагностики бессимптомной ФП. 27
До 50% случаев застойной сердечной недостаточности классифицируются как идиопатические, однако многие из них могут быть вторичными по отношению к чрезмерной желудочковой эктопической активности. 28 В метаанализе Zang et al. 29 продемонстрировали улучшение ФВЛЖ после абляции ПВХ. Среднее количество PVC, использованное для абляции, составило 24.0%, а общее увеличение ФВЛЖ после абляции составило 7,7%. 29 Пациенты с высоким бременем ЖЭ должны поэтому рассматриваться для регулярного эхокардиографического обследования, а пациенты, у которых наблюдается ухудшение ФВЛЖ, должны оцениваться для лечения с помощью катетерной аблации. Значение эктопической нагрузки во время нагрузочных тестов или в период восстановления пока неизвестно. Данные действительно предполагают связь со смертностью от всех причин в течение длительных периодов наблюдения, но в настоящее время нет никаких доказательств того, что подавление ЖЭ в этой ситуации было бы полезным.Таким образом, катетерная аблация ПВХ в этой ситуации является непроверенной областью, и у пациентов с симптомами заболевания клиницисты могут сначала пожелать использовать менее инвазивный подход, такой как антиаритмическая терапия.
ЗАКЛЮЧЕНИЕ
Более высокое бремя ПАУ связано с повышенным риском развития ФП. Высокая частота ЖЭ связана со снижением ФВЛЖ и последующей сердечной недостаточностью, которая может быть обратима при абляции. Во всех случаях более длительные периоды мониторинга позволяют получить больший объем информации и лучше прогнозировать пациентов с более высоким риском.Более длительные периоды наблюдения, не превышающие 2 недель, должны стать обычным явлением.
Лечение общих аритмий: Часть II. Желудочковые аритмии и аритмии у особых групп населения
1. Schulze RA Jr, Штраус HW, Питт Б. Внезапная смерть через год после инфаркта миокарда. Am J Med . 1977; 62: 192–9 ….
2. Bigger JT Jr, Флейсс JL, Клейгер Р, Миллер JP, Рольницкий Л.М. Взаимосвязь желудочковых аритмий, дисфункции левого желудочка и смертности через 2 года после инфаркта миокарда. Тираж . 1984; 69: 250–8.
3. Kennedy HL, Уитлок Дж. А., Спраг МК, Кеннеди LJ, Букингем Т.А., Goldberg RJ. Долгосрочное наблюдение за бессимптомными здоровыми людьми с частой и сложной желудочковой эктопией. N Engl J Med . 1985; 312: 193–7.
4. Echt DS, Либсон PR, Митчелл Л.Б., Питерс Р.В., Обиас-Манно Д, Баркер А.Х., и другие. Смертность и заболеваемость у пациентов, получавших энкаинид, флекаинид или плацебо.Испытание подавления сердечной аритмии. N Engl J Med . 1991; 324: 781–8.
5. Влияние антиаритмического средства морицизина на выживаемость после инфаркта миокарда. Исследователи Испытания II по подавлению сердечной аритмии. N Engl J Med . 1992. 327: 227–33.
6. Wilber DJ, Гаран Х, Финкельштейн Д, Келли Э, Ньюэлл Дж, Макговерн Б, и другие. Остановка сердца вне больницы. Использование электрофизиологического тестирования для прогнозирования отдаленных результатов. N Engl J Med . 1988. 318: 19–24.
7. Мосс А.Дж., Зал WJ, Cannom DS, Добер Дж. П., Хиггинс С.Л., Кляйн Х, и другие. Повышение выживаемости с имплантированным дефибриллятором у пациентов с ишемической болезнью сердца с высоким риском желудочковой аритмии. Исследователи по испытаниям многоцентровой автоматической имплантации дефибриллятора. N Engl J Med . 1996; 335: 1933–40.
8. Сравнение антиаритмической медикаментозной терапии с имплантируемыми дефибрилляторами у пациентов, реанимированных после почти смертельных желудочковых аритмий.Исследователи антиаритмических средств и имплантируемых дефибрилляторов (AVID). N Engl J Med . 1997; 337: 1576–83.
9. Руководство 2000 по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи. Международный консенсус по науке. Американская кардиологическая ассоциация в сотрудничестве с Международным комитетом по связи по реанимации (ILCOR). Тираж . 2000; 102 (8 доп.): I1–370.
10. Gregoratos G, Чейтлин MD, Конилл А, Эпштейн А.Е., Стипендиаты C, Фергюсон ТБ младший, и другие.Рекомендации ACC / AHA по имплантации кардиостимуляторов и антиаритмических устройств: краткое изложение — отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по имплантации кардиостимуляторов). Тираж . 1998. 97: 1325–35.
11. Тавам М, Левин Дж, Мендельсон М, Гольдбергер Дж. Дайер А, Кадиш А. Влияние беременности на пароксизмальную наджелудочковую тахикардию. Ам Дж. Кардиол . 1993; 72: 838–40.
12. Бродский М, Дориа Р, Аллен Б, Сато Д, Томас Г, Сада М. Новорожденная желудочковая тахикардия при беременности. Сердце J . 1992; 123 (4 ч. 1): 933–41.
13. Чау Т, Гэлвин Дж., Макговерн Б. Антиаритмическая медикаментозная терапия при беременности и кормлении грудью. Ам Дж. Кардиол . 1998; 82 (4A): 58I – 62I.
14. Onuigbo M, Алихан М.Симпатомиметики, отпускаемые без рецепта: фактор риска сердечных аритмий при беременности. South Med J . 1998. 91: 1153–5.
15. Eliahou HE, Сильверберг Д.С., Reisin E, Ромем I, Машиах С, Серр DM. Пропранолол для лечения гипертонии при беременности. Br J Obstet Gynaecol . 1978; 85: 431–6.
16. Lydakis C, Губа GY, Биверс М, Биверс Д.Г. Атенолол и рост плода при беременности, осложненной артериальной гипертензией. Ам Дж. Гипертенз . 1999; 12: 541–7.
17. Ссылка MS, Ольшанский Б, Estes NA 3d. Сердечные аритмии и спортсмен. Curr Opin Cardiol . 1999; 14: 24–9.
18. Марон Б.Дж., Ширани Дж. Полиак ЛК, Матендж Р, Робертс WC, Мюллер ФО. Внезапная смерть молодых конкурентоспособных спортсменов. Клинические, демографические и патологические профили. ЯМА . 1996; 276: 199–204.
19.Марон Би Джей, Иснер Дж. М., Маккенна WJ. 26-я конференция Bethesda: рекомендации по определению допуска к соревнованиям спортсменов с сердечно-сосудистыми нарушениями. Целевая группа 3: гипертрофическая кардиомиопатия, миокардит и другие миоперикардиальные заболевания и пролапс митрального клапана. Джам Колл Кардиол . 1994; 24: 880–5.
20. Митчелл Дж. Х., Haskell WL, Ворон ПБ. Классификация видов спорта. Джам Колл Кардиол . 1994; 24: 864–6.
21. Ящик CL. Диагностика и лечение аритмий у детей. Педиатрическая клиника North Am . 1999; 46: 347–54.
22. Дэнфорд Д.А., Куглер JD, Сделка Б, Случай C, Фридман Р.А., Саул JP, и другие. Кривая обучения радиочастотной абляции тахиаритмий у педиатрических пациентов. Участвующие члены Общества педиатрической электрофизиологии. Ам Дж. Кардиол . 1995; 75: 587–90.
23. Aufderheide TP. Аритмии, связанные с острым инфарктом миокарда и тромболизисом. Emerg Med Clin North Am . 1998. 16: 583–600.
24. Антман Э.М., Браунвальд Э. Острый инфаркт миокарда. В: Braunwald E, ed. Болезни сердца: учебник сердечно-сосудистой медицины. 6-е изд. Филадельфия: Сондерс, 2001: 1114–28.
25. Райан Т.Дж., Андерсон Дж. Л., Антман Э.М., Бранифф Б.А., Брукс NH, Калифф Р.М., и другие.Рекомендации AHA / ACC по ведению пациентов с острым инфарктом миокарда: краткое изложение. Отчет рабочей группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по ведению острого инфаркта миокарда). Тираж . 1996; 94: 2341–50.
26. Эльдар М, Зиевнер З, Goldbourt U, Райхер-Райсс Х, Каплинский Е, Бехар С. Первичная желудочковая тахикардия при остром инфаркте миокарда: клиническая характеристика и летальность.Исследовательская группа СПРИНТ. Энн Интерн Мед. . 1992; 117: 31–6.
27. Гольдберг Р.Дж., Сили Д., Беккер RC, Брэди П, Чен З.Ы., Осганян В, и другие. Влияние фибрилляции предсердий на выживаемость в стационаре и долгосрочную выживаемость пациентов с острым инфарктом миокарда: общественная перспектива. Сердце J . 1990; 119: 996–1001.
Серьезны ли преждевременные сокращения предсердий?
Иногда люди используют выражение, что их сердце екнуло, когда они напуганы или взволнованы, или когда они описывают момент, когда они встретили свою настоящую любовь.Хотя сердце, вероятно, на самом деле не пропускает удары в таких ситуациях, оно может пропускать удары из-за преждевременных сокращений.
Эта аритмия встречается часто и в большинстве случаев не требует лечения, но может быть симптомом других проблем. Вот что вам нужно знать о преждевременных сокращениях предсердий.
Камеры сердца и преждевременные сокращения
Ваше сердце разделено на четыре камеры: два предсердия и два желудочка. Предсердия — это верхние камеры сердца, а желудочки — нижние камеры.Эти четыре камеры работают вместе как насос, заставляющий кровь течь по телу.
Когда ваше сердце бьется, естественный кардиостимулятор вашего сердца, синоатриальный узел, посылает электрический сигнал, проходящий через сердечную мышцу. Преждевременное сердцебиение возникает, когда одна часть сердца деполяризуется немного раньше остальных.
Это называется преждевременным сокращением, и оно может быть предсердным или желудочковым, в зависимости от локализации. Ощущение того, что ваше сердце «пропускает удар», — это преждевременное сокращение, а затем трепетное сердцебиение.Иногда вы можете это почувствовать, иногда нет.
Лечение преждевременных сокращений предсердий
В большинстве случаев преждевременное сокращение предсердий не является серьезным заболеванием. Они могут возникнуть у молодых, пожилых, больных или здоровых людей. Случайные преждевременные сокращения (предсердные или желудочковые) достаточно распространены, поэтому обычно не являются поводом для беспокойства.
Однако иногда они могут быть симптомами основной проблемы. В этом случае вы можете надеть холтеровский монитор, чтобы отслеживать, когда возникают эти аритмии.
В некоторых редких случаях преждевременные сокращения предсердий могут быть настолько частыми, что доставляют дискомфорт. В этом случае их можно контролировать с помощью лекарств, таких как бета-блокаторы или блокаторы кальция.
В самых редких случаях преждевременные сокращения предсердий могут быть ранним признаком фибрилляции предсердий. Если ваш врач считает, что вы находитесь в группе риска, он примет меры для решения проблемы, включая наблюдение и возможное хирургическое вмешательство, если это необходимо.
Для большинства людей преждевременные сокращения предсердий или «пропущенные сокращения» не являются признаком чего-либо серьезного.Но если вас беспокоят симптомы, стоит обратиться к профессионалу, чтобы он проверился.

 д.
д. В. Рублева, С.Е. Сердюк, Р.А. Терян, К.В. Давтян, С.Г. Бурд, О.М. Драпкина // Российский кардиологический журнал. — 2018. — №23. — С.26-31.
В. Рублева, С.Е. Сердюк, Р.А. Терян, К.В. Давтян, С.Г. Бурд, О.М. Драпкина // Российский кардиологический журнал. — 2018. — №23. — С.26-31.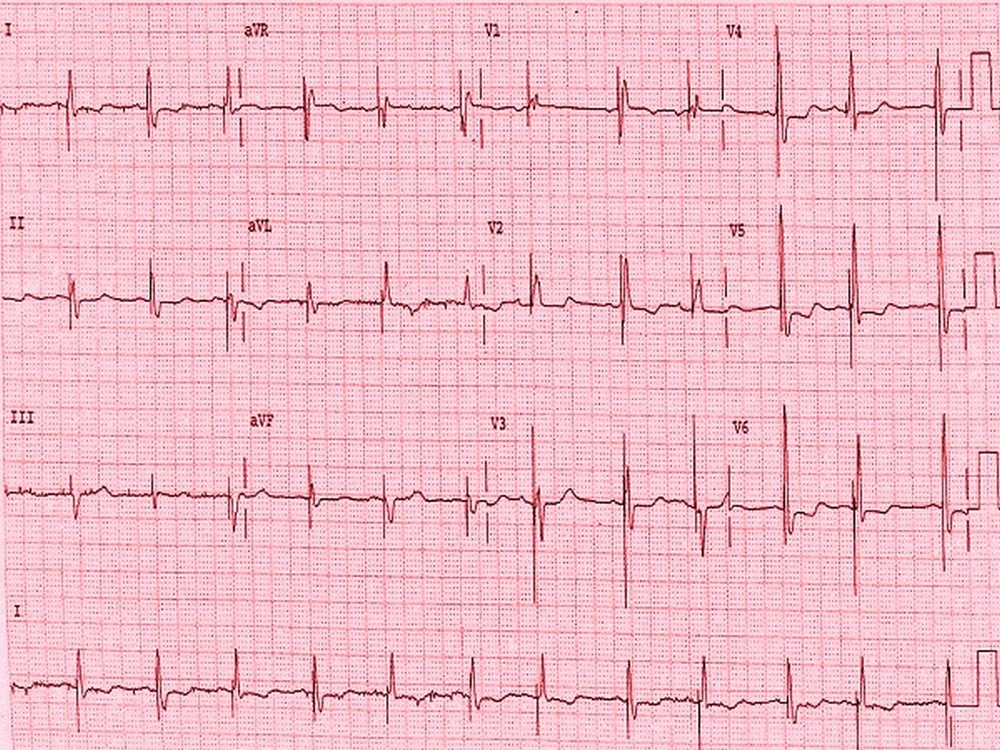

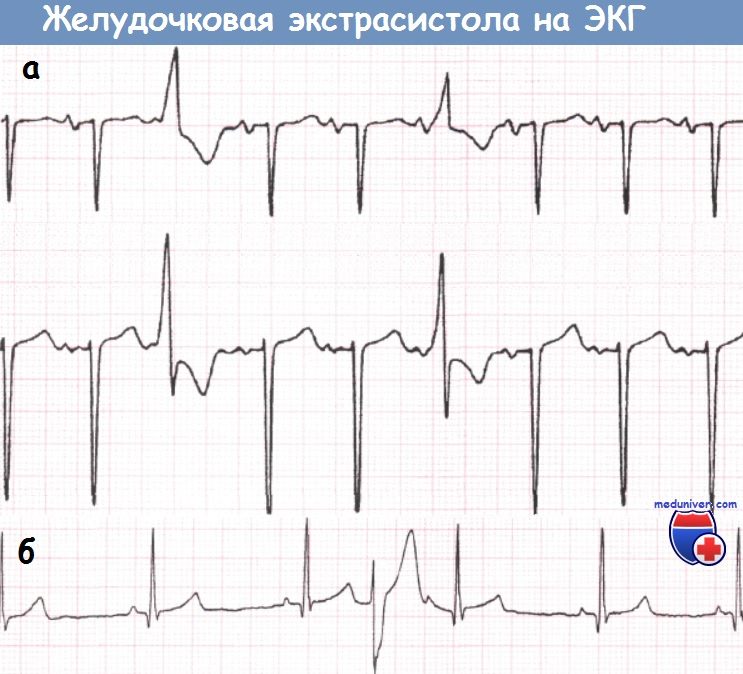
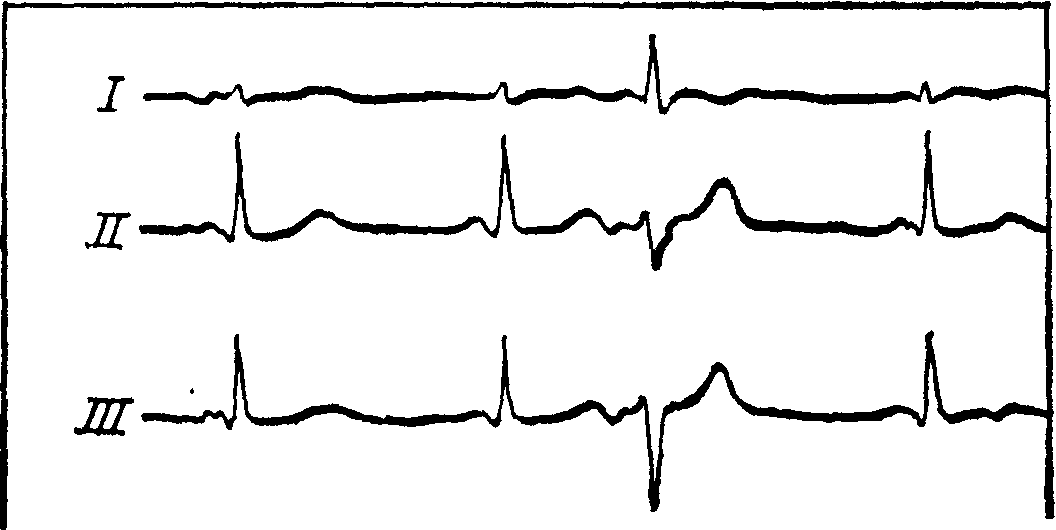
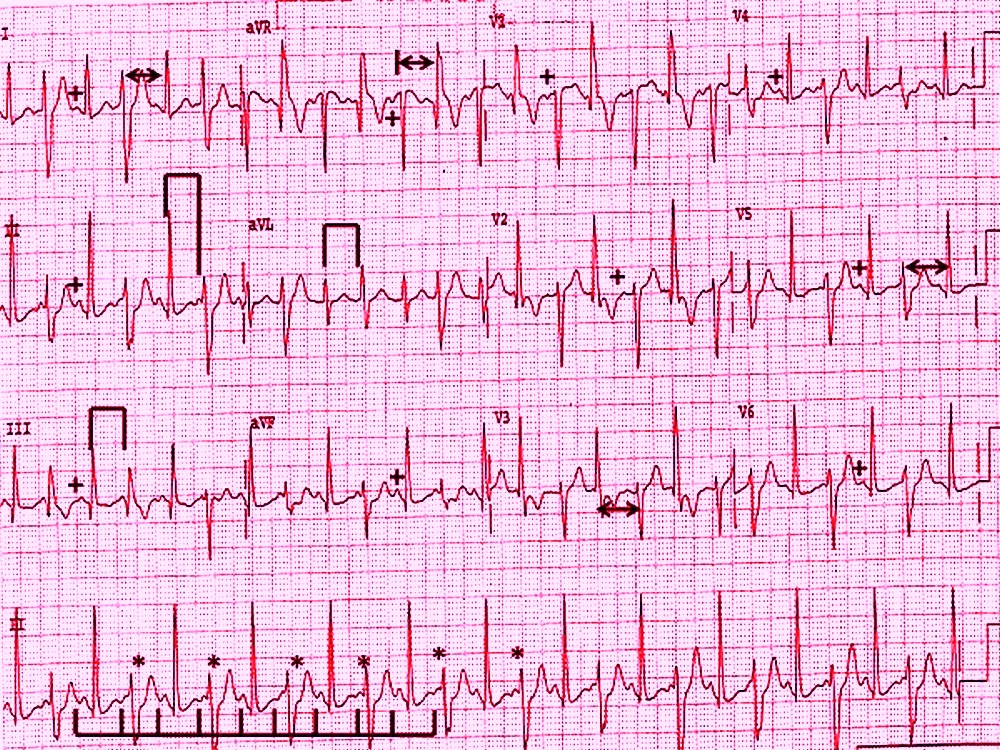

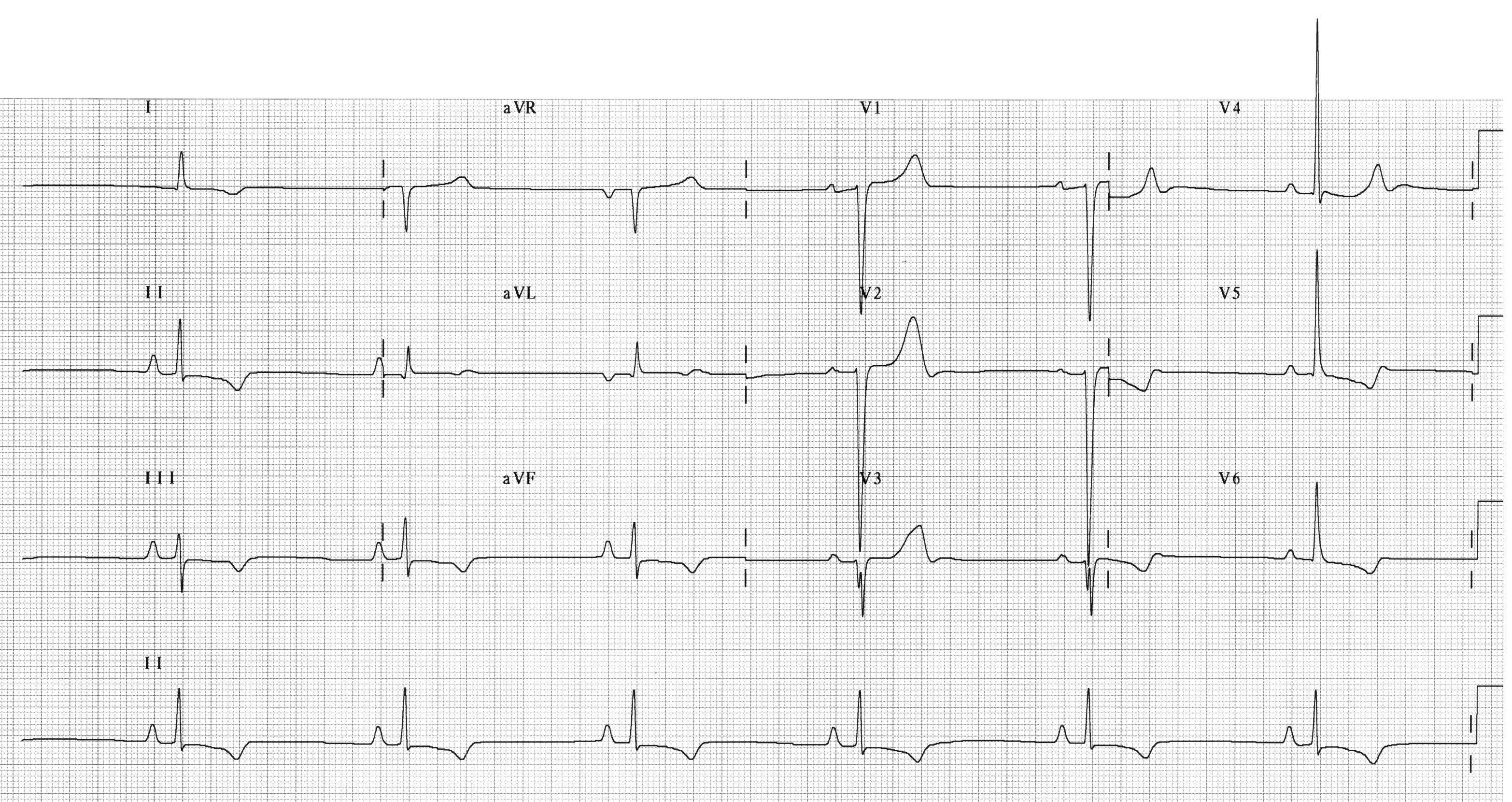 The ECG Made Practical 7e, 2019
The ECG Made Practical 7e, 2019