что это такое, симптомы нарушения и лечение
Диастолическая дисфункция левого желудочка — это нарушение выброса крови в большой круг из соответствующей камеры по причине недостаточной наполняемости в момент расслабления мышечного органа.
Заболевание несет огромную опасность здоровью по причине нарастающей ишемии всех тканей, в том числе и сердца.
Развивается хроническая сердечная недостаточность (ХСН), возникают выраженные симптомы патологического процесса. Качество жизни существенно снижается.
Действовать нужно быстро, поскольку состояние приводит к летальному исходу или тяжелой инвалидности в перспективе нескольких лет.
Суть лечения — устранение первопричины патологического процесса. На начальном этапе проводится в стационарных условиях, затем показано амбулаторное наблюдение и поддерживающая медикаментозная терапия. Возможно пожизненно.
Механизм развития
Нарушение диастолической функции левого желудочка — итог врожденного или приобретенного порока сердца, артериальной гипертензии, общей слабости миокарда, развившейся в результате вегетативных факторов или перенесенного воспалительного процесса.
Суть заболевания заключается в нарушении кровяного выброса в аорту, а из нее в большой круг.
В момент расслабления жидкая соединительная ткань в недостаточном количестве поступает в левый желудочек, поскольку его стенки либо утолщены, либо неэластичны.

Соответственно, в систолу, когда кардиальные структуры сокращаются, объем крови оказывается недостаточным для обеспечения адекватного питания.
Страдают не только удаленные системы. Проблемы начинаются и с самим сердцем. По коронарным артериям поступает малое количество жидкой ткани. Отсюда нарушение питания, ишемия, постепенное отмирание функциональных клеток.
Процесс движется по кругу, постоянно. Без квалифицированной помощи вероятность восстановления нулевая. Инвалидность или смерть наступят в перспективе нескольких лет.
Классификация
Типизация процесса проводится по формам, то есть превалирующему органическому отклонению в тканях сердца. Также можно сказать, что указанны ниже способ разграничить состояние, основывается на тяжести и степени нарушений.
- Диастолическая дисфункция левого желудочка 1 типа. Или гипертрофическая разновидность.
Развивается у пациентов с относительно мягкими формами сердечнососудистых патологий. Например, артериальной гипертензией, пролапсом митрального клапана, начальными фазами кардиомиопатии.
Процесс первого типа характеризуется нарушением тонуса миокарда. Сердечная мышца не способна расслабиться в диастолу. Мускулатура напряжена, это не дает крови нормально двигаться по камерам.
Рано или поздно дисфункция приобретает более опасные черты, становится стабильной. Первый тип дает минимальные риски в плане летального исхода, без лечения прогрессирует в течение 1-2 лет.
Симптоматика смазанная, может полностью отсутствовать или маскироваться под основной патологический процесс.
- Псевдонормальный вид. Если ДДЛЖ 1 типа характеризуется отсутствием органических дефектов в сердечной мышце, этот определяется слабостью миокарда в результате распада тканей.
Обычно становлению диастолической дисфункции 2 типа предшествует перенесенный инфаркт или текущая стенокардия (коронарная недостаточность).

Симптоматика присутствует, она выраженная, но неспецифичная. Сопровождает пациента постоянно, приступообразное течение нехарактерно, поскольку нет периодов обострения.
Начиная с этой стадии, кардинальным образом помочь пациенту уже невозможно. Потому как основной диагноз обычно тяжелый. Это кардиосклероз, миопатия и прочие.
- Рестриктивная форма третий тип нарушения. Характеризуется нарушением эластичности, растяжимости левого желудочка.

Поскольку миокард не способен сокращаться как следовало бы, возникает выраженная сердечная недостаточность.
На развитие этого типа дисфункции уходит от 4 до 6 лет, бывает меньше.
Внимаение:Терминальная фаза не поддается коррекции. Максимум, на что можно рассчитывать, незначительное продление жизни.
Все три описанных типа диастолической дисфункции левого желудочка вторичны. Болезнь никогда не бывает первичной, потому необходимо тщательно купировать основной диагноз. Это единственный способ предотвратить ДДЛЖ.
Физиологические причины
Факторы не всегда патологические. Во многих случаях состояние развивается в результате естественных моментов. Каких именно?
Возраст
В группе повышенного риска пациента 60+. По мере затухания функциональной активности организма происходят опасные деструктивные перестройки.
Гормональный фон падает, поскольку начинается климактерический период, снижается эластичность кардиальных структур, развивается атеросклероз.
Груз соматических заболеваний давит сильнее, возможность сохранения физической активности минимальна, начинаются застойные явления. Отсюда недостаточность работы сердечных структур в результате их естественного изнашивания.
Восстановлению подобные моменты не подлежат. Единственное, что можно сделать — принимать поддерживающие препараты.
К счастью, возрастная диастолическая дисфункция не несет столь большой опасности, поскольку не имеет тенденции стремительно прогрессировать.
Занятия спортом в течение длительного времени
Неадекватная нагрузки приводят к постепенному разрастанию сердца. Наблюдается перестройка всего тела на новый лад, чтобы обеспечивать организм необходимым количеством питания.
Утолщенный миокард не способен нормально сокращаться отсюда и ДДЛЖ по 1 типу.

С течением времени состояние только усугубляется. Если кардиальные структуры не получают должной нагрузки, стремительно нарастают явления дистрофии тканей. Потому профессиональные спортсмены и увлеченные любители — отнюдь не здоровые люди.

Патологические факторы
Их намного больше и провоцируют дисфункцию они в 70% клинических ситуаций.
Повышенная масса тела
Строго говоря, это всего лишь симптом основной проблемы. Лица с ожирением в 100% случаев страдают нарушениями метаболического плана. Обычно под ударом липидный обмен.
Избыточное депонирование жиров на стенках сосудов формируется на фоне генетической предрасположенности или гормонального дисбаланса.
Почти всегда возникает атеросклероз, который повышает вероятность диастолической дисфункции левого желудочка втрое.
Снижение массы тела не поможет. Это воздействие на следствие, а не на причину. Необходимо длительное поддерживающее лечение. Оно направлено на коррекцию эндокринного статуса больного.
Подобный фактор относительно просто привести в норму. Но на его обнаружение может уйти не один год.
Стеноз митрального клапана
Возникает в результате перенесенных воспалительных процессов, инфаркта или врожденных нарушений органического плана. Суть заключается в недостаточной проходимости указанной анатомической структуры.
Митральный клапан выступает перегородкой между левым предсердием и желудочком. Обеспечивает стабильный ток крови в одном направлении.

Однако, в результате стеноза МК или его заращения жидкая соединительная ткань поступает в недостаточном количестве. Значит и выброс будет сниженным.

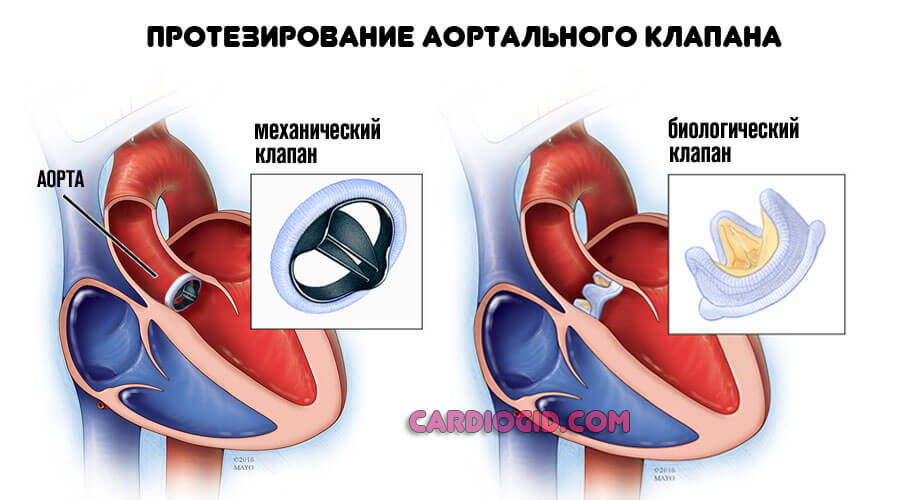
Без хирургического лечения порочный круг разорвать не удастся. Пороки митрального клапана предполагают протезирование. Пластика эффекта не дает.
Перенесенный инфаркт
Острое нарушение питания миокарда и некроз функционально активных тканей сердца. Развивается стремительно, клетки-кардиомиоциты отмирают за считанные минуты, реже часы.
Без срочной госпитализации шансы на выживание минимальны. Даже если повезет, останется грубый дефект в форме ИБС.
Неприятным последствием перенесенного инфаркта выступает кардиосклероз. Замещение активных тканей на рубцовые.
Они не сокращаются, не могут растягиваться. Отсюда рестрикция (потеря эластичности) желудочков, и неспособность вместить достаточное количество крови.

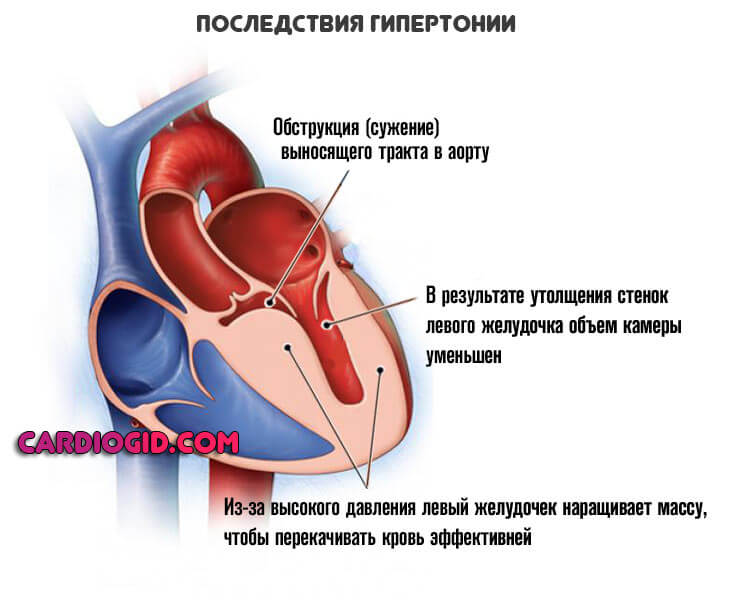
Артериальная гипертензия
Безотносительно одноименного заболевания. Любое стабильное симптоматическое повышение давления дает чрезмерную нагрузку на кардиальные структуры.
Есть прямая связь между уровнем АД и риском описанного состояния. Рост показателя тонометра на 10 мм ртутного столба увеличивает вероятность нарушения релаксации левого желудочка на 15% в среднем.
Поскольку на развитых стадиях кардинальным образом купировать гипертензию невозможно, шансы на излечение от ДДЛЖ также весьма туманны.
Воспалительные патологии миокарда
Имеют инфекционное происхождение или аутоиммунный генез, но несколько реже. Характеризуются агрессивным течением. В перспективе короткого времени могут привести к тотальной деструкции предсердий.

Объемы столь большие, что замещение рубцовой тканью невозможно. Требуется протезирование. Операция также считается факторов риска.
Потому при подозрениях на миокардит стоит обращаться к врачу или вызывать скорую помощь. Терапия стационарная.
Воспаление перикарда
Оболочки сердца, которая держит орган в одном положении. Поражение структур приводит к тампонаде. То есть компрессии в результате скопления выпота.


Лечение срочное, под контролем профильного специалиста. На ранних этапах медикаментозное, на поздних, при обнаружении осложнений — хирургическое.
Перечень причин неполный, но описанные особенно распространены. Состояние никогда не обуславливается внесердечными моментами. Это облегчает диагностику, с другой стороны, дает изначально сложный прогноз для восстановления и жизни.
Симптомы
Признаки дисфункции ЛЖ кардиальные и неврогенные. Говорят о таких проявлениях патологического процесса:
- Выраженные отеки нижних конечностей. В утреннее время, также вечером, после длительного нахождения в вертикальном положении. Симптом сходит на нет, затем снова возвращается и так на протяжении долгого периода.
- Интенсивный кашель. Непродуктивный, мокрота не выделяется. В положении лежа проявление усиливается. Вероятно наступление дыхательной недостаточности, которая опасная для жизни.
- Аритмия. На ранних стадиях по типу простой тахикардии. Затем возникает фибрилляция или экстрасистолия. Указанные признаки требуют срочной коррекции. Возможна остановка работы органа.
- Одышка. На раннем этапе после интенсивной физической нагрузки. Затем возникает нарушение в состоянии покоя, что говорит о развитом процессе.
- Слабость, сонливость, падение работоспособности практически до нуля.
- Головная боль.
- Обморочные состояния. Как правило, проявления со стороны центральной нервной системы возникают относительно поздно. Свидетельствуют в пользу генерализованного процесса, затронувшего церебральные структуры. Риск инсульта резко повышается. Особенно неблагоприятны в плане прогноза множественные синкопальные состояния на протяжении одного дня.
- Цианоз носогубного треугольника.
- Бледность кожных покровов.
- Ощущение давления в грудной клетке, тяжести, дискомфорта.
- Время от времени наблюдаются приступы беспричинного страха. Панические атаки как клинически допустимый вариант.
Указанные признаки неспецифичны только для диастолическая дисфункции ЛЖ, поскольку возникают на фоне всех возможных проблем с сердечнососудистой системой. Однако длятся они постоянно, не проходят вообще. Приступообразное течение не характерно.
Диагностика
Проводится под контролем кардиолога, по мере необходимости привлекается профильный хирург, но обычно на стадии планирования оперативного лечения. Схема обследования зависит от предполагаемой причины.
Преимущественный перечень мероприятий таков:
- Устный опрос больного на предмет жалоб. Для объективизации симптомов. На этой стадии сказать что-либо конкретное невозможно, не считая констатации факта сердечного происхождения патологии.
- Сбор анамнеза. Образ жизни, перенесенные состояния, возраст, семейная история.
- Измерение артериального давления, частоты сердечных сокращений. Есть прямая связь между этапом диастолической дисфункции левого желудочка и показателями. На фоне запущенного явления они изменены в сторону увеличения. Это не аксиома. Возможны варианты с нестабильными цифрами.
- Суточное мониторирование. Проводится регистрация АД и ЧСС на протяжении 254 часов, в динамике.
- Электрокардиография. Оценка функционального состояния кардиальных структур. Используется для раннего выявления аритмий.
- Эхокардиография. Визуализация тканей сердца.
- МРТ или КТ по мере необходимости.
Также практикуется аускультация — выслушивание сердечных тонов.
Лечение
Преимущественно этиотропное, то есть направленное на устранение первопричины патологического состояния. Практикуется как медикаментозная, так и хирургическая терапия.
В рамках консервативной методики решается группа вопросов, какие препараты назначают:
- Антиаритмические. Хинидин или Амиодарон, в зависимости от переносимости. Корректируют частоту сердечных сокращений, предотвращают развитие опасной фибрилляции или экстрасистолии.
- Бета-блокаторы. Для тех же целей, плюс коррекции повышенного артериального давления. Карведилол,
- Метопролол в качестве основных.
- Гипотензивные. Периндоприл, Моксонидин, Дилтиазем, Верапамил. Вариантов множество.
- Нитроглицерин для купирования болевого синдрома, если таковой возникает.
- Сердечные гликозиды. Улучшают сократимость миокарда. Настойка ландыша или Дигоксин в качестве основных.
- Диуретики. Выводят избыточную жидкость из организма. Лучше использовать щадящие препараты вроде Верошпирона.
Хирургические методики направлены на устранение дефектов, пороков. Практикуется протезирование пораженных тканей и структур. Назначается подобный метод строго по показаниям, если другого выхода нет.
Изменение образа жизни, кроме исключения курения и спиртного большого смысла не имеет. Процесс уже запущен.
В то же время, настоятельно рекомендуется сократить интенсивность физических нагрузок. Велика вероятность осложнений.
Прогноз
Вероятный исход зависит от массы факторов. Сама по себе диастолическая дисфункция не сулит пациенту ничего хорошего, поскольку она не первична и зависит от течения основного заболевания.
Какие моменты должны учитываться при определении прогноза:
- Возраст.
- Пол. Мужчины умирают от кардиальных патологий чаще.
- Семейная история.
- Индивидуальный анамнез. Какие болезни были и есть, что от них пациент принимает.
- Общее состояние здоровья.
- Образ жизни.
- Масса тела, степень ожирения, если таковое имеется.
- Характер получаемого лечения.
- Профессиональная деятельность, присутствуют ли физические нагрузки.
В общем и целом, на фоне текущих патологий вероятность смерти составляет 60% на протяжении 3-5 лет.
Если факторов риска нет вообще, риск летального исхода определяется в 7-12%. Восстановление имеет хорошие перспективы. Сказать что-либо конкретное может врач, после периода наблюдения.
Возможные осложнения
Вероятные последствия:
- Остановка сердца в результате недостаточного питания и падения сократительной способности миокарда.
- Инфаркт. Некроз активных, функциональных тканей. Обычно обширный, ассоциирован с почти безусловным летальным исходом.
- Кардиогенный шок. В результате катастрофического падения основных жизненных показателей. Выбраться из этого состояния почти невозможно. Риски максимальны.
- Инсульт. Ослабление трофики нервных тканей. Сопровождается неврологическим дефицитом той или иной степени тяжести. Возможно нарушение мышления, речи, зрения, слуха, мнестических, когнитивных способностей, поведения и прочих моментов.
- Сосудистая деменция. По симптоматике похожа на болезнь Альцгеймера. С учетом стойкости нарушений работы сердечнососудистой системы имеет плохие прогнозы и трудно поддается обратному развитию.
- Дыхательная недостаточность, отек легких.
- Тромбоэмболия.
Летальный исход или инвалидность, как итоги всех описанных выше последствий.
Осложнения наступают в результате недостаточно качественного или отсутствующего лечения. Особенно резистентные формы, к сожалению, не поддаются терапии вообще либо итоги не имеют клинической значимости. Таких ситуаций минимум, но они есть.
В заключение
Диастолическая дисфункция ЛЖ — нарушение кровяного выброса в результате недостаточного поступления жидкой соединительной ткани в левый желудочек при расслаблении мышечного органа (в диастолу).
Перспективы лечения зависят от основного диагноза. Методики разнятся. Терапия эффективна только на первых стадиях.
Дисфункция желудочков сердца: диастолическая, систолическая
Автор: Сазыкина Оксана Юрьевна, кардиолог
Для того, чтобы каждая клетка организма человека могла получать кровь с жизненно необходимым кислородом, сердце должно работать правильно. Насосная функция сердца осуществляется с помощью попеременного расслабления и сокращения сердечной мышцы – миокарда. Если какие – то из этих процессов нарушаются, развивается дисфункция желудочков сердца, и постепенно снижается возможность сердца проталкивать кровь в аорту, от чего страдает кровоснабжение жизненно важных органов. Развивается нарушение функции, или дисфункция миокарда.
Дисфункция желудочков сердца – это нарушение способности сердечной мышцы сокращаться при систолическом типе, чтобы изгнать кровь в сосуды, и расслабляться при диастолическом, чтобы принять кровь из предсердий. В любом случае, эти процессы вызывают нарушение нормальной внутрисердечной гемодинамики (движение крови по сердечным камерам) и застой крови в легких и других органах.

Оба типа дисфункции имеют взаимосвязь с хронической сердечной недостаточностью – чем больше нарушена функция желудочков, тем выше степень тяжести недостаточности сердца. Если ХСН может быть без дисфункции сердца, то дисфункция, наоборот, без ХСН не встречается, то есть у каждого пациента с дисфункцией желудочков имеет место хроническая сердечная недостаточность начальной или выраженной стадии, в зависимости от симптомов. Это важно учитывать пациенту, если он считает, что принимать лекарства необязательно. Также нужно понимать, что если у пациента диагностирована дисфункция миокарда, это является первым сигналом того, что в сердце протекают какие – то процессы, которые необходимо выявить и подвергнуть лечению.
Дисфункция левого желудочка
Диастолическая дисфункция

Причины
Признаки
Бессимптомное течение наблюдается в 45% случаев диастолической дисфункции.

Клинические проявления обусловлены повышением давления в левом предсердии в силу того, что кровь не может в достаточном объеме поступать в левый желудочек из-за его постоянного пребывания в напряженном состоянии. Кровь застаивается и в легочных артериях, что проявляется такими симптомами:
- Одышка, сначала незначительная при ходьбе или подъеме по лестнице, затем выраженная в покое,
- Сухой надсадный кашель, усиливающийся в положении лежа и в ночное время,
- Ощущения перебоев в работе сердца, боли в груди, сопровождающие нарушения сердечного ритма, чаще всего, мерцательную аритмию,
- Утомляемость и невозможность выполнять ранее хорошо переносимые физические нагрузки.
Систолическая дисфункция

Систолическая дисфункция левого желудочка характеризуется снижением сократимости сердечной мышцы и сниженным объемом крови, выбрасываемой в аорту. Приблизительно у 45% лиц с ХСН отмечается такой тип дисфункции (в остальных случаях функция сократимости миокарда не нарушена). Основной критерий – снижение фракции выброса левого желудочка по результатам УЗИ сердца менее 45%.
Причины
Симптомы
Пациент может отмечать как наличие характерных симптомов, так и полное их отсутствие. В последнем случае говорят о бессимптомной дисфункции.
Симптомы систолической дисфункции обусловлены снижением выброса крови в аорту, и, следовательно, обеднением кровотока во внутренних органах и скелетных мышцах. Наиболее характерные признаки:
- Бледность, голубоватое окрашивание и похолодание кожных покровов, отеки нижних конечностей,
- Быстрая утомляемость, беспричинная мышечная слабость,
- Изменения психоэмоциональной сферы вследствие обеднения кровотока головного мозга – бессонница, раздражительность, нарушение памяти и др,
- Нарушения функции почек, и развивающиеся в связи с этим изменения в анализах крови и мочи, повышение артериального давления из-за активации почечных механизмов гипертонии, отеки на лице.
Дисфункция правого желудочка
Причины
В качестве причин, вызывающих дисфункцию правого желудочка, остаются актуальными вышеперечисленные заболевания. Кроме них, изолированную правожелудочковую недостаточность могут вызывать заболевания бронхолегочной системы (тяжелая бронхиальная астма, эмфизема и др), врожденные пороки сердца и пороки трикуспидального клапана и клапана легочной артерии.

Симптомы
Для нарушения функции правого желудочка характерны симптомы, сопровождающие застой крови в органах большого круга кровообращения (печень, кожа и мышцы, почки, головной мозг):
- Выраженный цианоз (синяя окраска) кожи носа, губ, ногтевых фаланг пальцев, кончиков ушей, а в тяжелых случаях всего лица, рук и ног,
- Отеки нижних конечностей, появляющиеся в вечернее время и исчезающие утром, в тяжелых случаях – отеки всего тела (анасарка),
- Нарушения функции печени, вплоть до кардиального цирроза печени на поздних стадиях, и обусловленное этим увеличение печени, болезненность в правом подреберье, увеличение живота, желтушность кожных покровов и склер, изменения в анализах крови.
Диастолическая дисфункция обоих желудочков сердца играет решающую роль в развитии хронической сердечной недостаточности, причем нарушения систолы и диастолы являются звеньями одного процесса.
Какое обследование необходимо?
Если пациент обнаружил у себя симптомы, похожие на признаки нарушения функции миокарда желудочков, ему следует обратиться к врачу кардиологу или терапевту. Врач проведет осмотр и назначит какие либо из дополнительных методов обследования:
- Рутинные методы – анализы крови и мочи, биохимическое исследование крови для оценки уровня гемоглобина, показателей работы внутренних органов (печени, почек),
- Определение в крови калия, натрия, натрий – уретического пептида,
- Исследование крови на содержание гормонов (определение уровня гормонов щитовидной железы, надпочечников) при подозрении на избыток гормонов в организме, оказывающих токсическое влияние на сердце,
 ЭКГ – обязательный метод исследования, позволяющий определить, есть ли гипертрофия миокарда, признаки артериальной гипертонии и ишемии миокарда,
ЭКГ – обязательный метод исследования, позволяющий определить, есть ли гипертрофия миокарда, признаки артериальной гипертонии и ишемии миокарда,- Модификации ЭКГ – тредмил тест, велоэргометрия – это регистрация ЭКГ после физической нагрузки, позволяющая оценить изменения кровоснабжения миокарда в связи с нагрузкой, а также оценить толерантность к нагрузке в случае возникновения одышки при ХСН,
- Эхокардиография – второе обязательное инструментальное исследование, «золотой стандарт» в диагностике дисфункции желудочков сердца, позволяет оценить фракцию выброса (в норме более 50%), оценить размеры желудочков, визуализировать пороки сердца, гипертрофическую или дилатационную кардиомиопатию. Для диагностики нарушения функции правого желудочка измеряется его конечный диастолический объем (в норме 15 – 20 мм, при дисфункции правого желудочка значительно увеличивается),
- Рентгенография грудной полости – вспомогательный метод при гипертрофии миокарда, позволяющий определить степень расширения сердца в поперечнике, если гипертрофия имеется, увидеть обеднение (при систолической дисфункции) или усиление (при диастолической) легочного рисунка, обусловленного его сосудистым компонентом,
- Коронарография – введение рентгеноконтрастного вещества в коронарные артерии для оценки их проходимости, нарушение которой сопровождает ишемическую болезнь сердца и инфаркт миокарда,
- МРТ сердца не является рутинным методом обследования, однако в связи с большей информативностью, нежели УЗИ сердца, иногда назначается в диагностически спорных случаях.
Когда начинать лечение?
И пациенту, и врачу необходимо четко осознавать, что даже бессимптомная дисфункция миокарда желудочков требует назначения медикаментозных препаратов. Несложные правила приема хотя бы одной таблетки в день позволяют надолго предотвратить появление симптомов и продлить жизнь в случае развития тяжелой хронической недостаточности кровообращения. Разумеется, на стадии выраженных симптомов одной таблеткой самочувствие пациенту не улучшить, но зато наиболее целесообразно подобранной комбинацией препаратов удается существенно замедлить прогрессирование процесса и улучшить качество жизни.

Итак, на ранней, бессимптомной стадии течения дисфункции, обязательно должны быть назначены ингибиторы АПФ или, при их непереносимости, антагонисты рецепторов к ангиотензину II (АРА II). Эти препараты обладают органопротективными свойствами, то есть защищают органы, наиболее уязвимые для неблагоприятного действия постоянно высокого кровяного давления, например. К таким органам относятся почки, мозг, сердце, сосуды и сетчатка глаз. Ежедневный прием препарата в дозе, назначенной врачом, достоверно снижает риск развития осложнений в этих структурах. Кроме того, иАПФ предотвращают дальнейшее ремоделирование миокарда, замедляя развитие ХСН. Из препаратов назначаются эналаприл, периндоприл, лизиноприл, квадриприл, из АРА II лозартан, валсартан и многие другие. Кроме них, назначается лечение основного заболевания, вызвавшего нарушение функции желудочков.
На стадии выраженных симптомов, например, при частой одышке, ночных приступах удушья, отеках конечностей, назначаются все основные группы препаратов. К ним относятся:
- Диуретики (мочегонные препараты) – верошпирон, диувер, гидорохлортиазид, индапамид, лазикс, фуросемид, торасемид ликвидируют застой крови в органах и в легких,
- Бета-адреноблокаторы (метопролол, бисопролол и др) урежают частоту сокращений сердца, расслабляют периферические сосуды, способствуя снижению нагрузки на сердце,
- Ингибиторы кальциевых каналов (амлодипин, верапамил) – действуют аналогично бетаблокаторам,
- Сердечные гликозиды (дигоксин, коргликон) – повышают силу сердечных сокращений,
- Комбинации препаратов (нолипрел – периндоприл и индапамид, амозартан – амлодипин и лозартан, лориста – лозартан и гидрохлортиазид и др),
- Нитроглицерин под язык и в таблетках (моночинкве, пектрол) при стенокардии,
- Аспирин (тромбоАсс, аспирин кардио) для предотвращения троомбообразования в сосудах,
- Статины – для нормализации уровня холестерина в крови при атеросклерозе и ишемической болезни сердца.
Какой образ жизни следует соблюдать пациенту с дисфункцией желудочков?
В первую очередь, нужно соблюдать диету. Следует ограничивать поступление поваренной соли с пищей (не более 1 грамма в сутки) и контролировать количество выпитой жидкости (не более 1.5 литров в сутки) для снижения нагрузки на кровеносную систему. Питание должно быть рациональным, согласно режиму принятия пищи с частотой 4 – 6 раз в сутки. Исключаются жирные, жареные, острые и соленые продукты. Нужно расширить употребление овощей, фруктов, кисломолочных, крупяных и зерновых продуктов.

Второй пункт немедикаментозного лечения – это коррекция образа жизни. Необходимо отказаться от всех вредных привычек, соблюдать режим труда и отдыха и уделять достаточное время сну в ночное время суток.
Третьим пунктом является достаточная физическая активность. Физические нагрузки должны соответствовать общим возможностям организма. Вполне достаточно совершать пешие прогулки в вечернее время или иногда выбираться за грибами или на рыбалку. Кроме позитивных эмоций, такой вид отдыха способствует хорошей работе нейрогуморальных структур, регулирующих деятельность сердца. Разумеется, в период декомпенсации, или ухудшения течения заболевания, все нагрузки следует исключить на определяемое врачом время.
В чем опасность патологии?

Если пациент с установленным диагнозом пренебрегает рекомендациями врача и не считает нужным принимать назначенные препараты, это способствует прогрессированию дисфункции миокарда и появлению симптомов хронической сердечной недостаточности. У каждого такое прогрессирование протекает по-разному – у кого – то медленно, в течение десятилетий. А у кого – то быстро, на протяжении первого года от установления диагноза. В этом и заключается опасность дисфункции – в развитии выраженной ХСН.
Кроме этого, возможно развитие осложнений, особенно в случае тяжелой дисфункции с фракцией выброса менее 30%. К ним относятся острая сердечная недостаточность, в том числе и левожелудочковая (отек легких), тромбоэмболия легочной артерии, фатальные нарушения ритма (фибрилляция желудочков) и др.
Прогноз
При отсутствии лечения, а также в случае значительной дисфункции, сопровождаемой тяжелой ХСН, прогноз неблагоприятный, так как прогрессирование процесса без лечения неизменно заканчивается летальным исходом.
Если же пациент соблюдает рекомендации врача и принимает лекарства, прогноз благоприятный, так как современные препараты не только способствуют устранению тяжелых симптомов, но и продлевают жизнь.
Вывести все публикации с меткой:Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Диастолическая дисфункция левого желудочка причины и лечение — Сердце
Механизм развития
Нарушение диастолической функции левого желудочка — итог врожденного или приобретенного порока сердца, артериальной гипертензии, общей слабости миокарда, развившейся в результате вегетативных факторов или перенесенного воспалительного процесса.
Суть заболевания заключается в нарушении кровяного выброса в аорту, а из нее в большой круг.
В момент расслабления жидкая соединительная ткань в недостаточном количестве поступает в левый желудочек, поскольку его стенки либо утолщены, либо неэластичны.
Соответственно, в систолу, когда кардиальные структуры сокращаются, объем крови оказывается недостаточным для обеспечения адекватного питания.
Страдают не только удаленные системы. Проблемы начинаются и с самим сердцем. По коронарным артериям поступает малое количество жидкой ткани. Отсюда нарушение питания, ишемия, постепенное отмирание функциональных клеток.
Процесс движется по кругу, постоянно. Без квалифицированной помощи вероятность восстановления нулевая. Инвалидность или смерть наступят в перспективе нескольких лет.
Схема развития патологии
Дисфункция работы желудочка чаще является возрастным нарушением и встречается в основном у пожилых людей. Особенно подвержены данной патологии женщины. Диастолическая дисфункция левого желудочка вызывает гемодинамические нарушения и атрофические изменения в структуре миокарда. Период диастолы характеризуется мышечным расслаблением и наполнением желудочка артериальной кровью. Процесс наполнения сердечной камеры состоит из нескольких этапов:
- расслабление сердечной мышцы;
- под воздействием разницы давлений из предсердия кровь пассивно перетекает в желудочек;
- при сокращении предсердий оставшаяся кровь резко выталкивается в желудочек.
При нарушении одного из этапов наблюдается недостаточный выброс крови, который способствует развитию недостаточности левого желудочка.
Классификация
Типизация процесса проводится по формам, то есть превалирующему органическому отклонению в тканях сердца. Также можно сказать, что указанны ниже способ разграничить состояние, основывается на тяжести и степени нарушений.
- Диастолическая дисфункция левого желудочка 1 типа. Или гипертрофическая разновидность.
Развивается у пациентов с относительно мягкими формами сердечнососудистых патологий. Например, артериальной гипертензией, пролапсом митрального клапана , начальными фазами кардиомиопатии .
Процесс первого типа характеризуется нарушением тонуса миокарда. Сердечная мышца не способна расслабиться в диастолу. Мускулатура напряжена, это не дает крови нормально двигаться по камерам.
Рано или поздно дисфункция приобретает более опасные черты, становится стабильной. Первый тип дает минимальные риски в плане летального исхода, без лечения прогрессирует в течение 1-2 лет.
Симптоматика смазанная, может полностью отсутствовать или маскироваться под основной патологический процесс.
- Псевдонормальный вид. Если ДДЛЖ 1 типа характеризуется отсутствием органических дефектов в сердечной мышце, этот определяется слабостью миокарда в результате распада тканей.
Обычно становлению диастолической дисфункции 2 типа предшествует перенесенный инфаркт или текущая стенокардия (коронарная недостаточность).
Симптоматика присутствует, она выраженная, но неспецифичная. Сопровождает пациента постоянно, приступообразное течение нехарактерно, поскольку нет периодов обострения.
Начиная с этой стадии, кардинальным образом помочь пациенту уже невозможно. Потому как основной диагноз обычно тяжелый. Это кардиосклероз , миопатия и прочие.
- Рестриктивная форма третий тип нарушения. Характеризуется нарушением эластичности, растяжимости левого желудочка.
Поскольку миокард не способен сокращаться как следовало бы, возникает выраженная сердечная недостаточность.
На развитие этого типа дисфункции уходит от 4 до 6 лет, бывает меньше.
Терминальная фаза не поддается коррекции. Максимум, на что можно рассчитывать, незначительное продление жизни.
Все три описанных типа диастолической дисфункции левого желудочка вторичны. Болезнь никогда не бывает первичной, потому необходимо тщательно купировать основной диагноз. Это единственный способ предотвратить ДДЛЖ.
Увелечение левого предсердия
Выделяют три типа дисфункции левого желудочка.


I тип — диастолическая дисфункция левого желудочка 1 типа классифицируется как легкая по степени тяжести. Это начальная ступень патологических изменений в миокарде, другое её название — гипертрофическая. На ранних этапах она протекает бессимптомно, и в этом её коварство, поскольку пациент не предполагает о нарушениях в работе сердца и не обращается за медицинской помощью. При 1 типе дисфункции сердечной недостаточности не бывает, и диагностируется этот тип только при помощи ЭхоКГ.
II тип — дисфункция второго типа характеризуется как средней степени тяжести. При II типе из-за недостаточного расслабления левого желудочка и сниженного объема выбрасываемой из него крови, левое предсердие берет на себя компенсаторную роль и начинает работать «за двоих», из-за чего происходит повышение давление в левом предсердии, а впоследствии его увеличение. Второй тип дисфункции может характеризоваться клиническими симптомами сердечной недостаточности и признаками легочного застоя.
III тип — или дисфункция по рестриктивному типу. Это тяжелое нарушение, для которого характерно резкое снижение податливости стенок желудочка, высокое давление в левом предсердии, яркая клиническая картина застойной недостаточности сердца. Нередки при III типе резкие ухудшения состояния с выходом на отек легких, сердечную астму. А это тяжелые жизнеугрожающие состояния, которые без должного неотложного лечения нередко приводят к летальному исходу.
Признаки заболевания
Диастолическая дисфункция левого желудочка в течение долгого времени может практически не беспокоить больного. Однако данная патология сопровождается определенными симптомами:
- учащенное сердцебиение;
- кашель, проявляющийся чаще в горизонтальном положении;
- повышенная утомляемость при привычных физических нагрузках;
- одышка сначала сопутствует только при физических нагрузках, затем резко возникает даже в состоянии покоя;
- нарушения сердечного ритма, проявляющиеся мерцательной аритмией;
- в ночное время может беспокоить затрудненное дыхание (диспноэ).
При обнаружении подобных симптомов необходимо обратиться за медицинской помощью и пройти обследование, чтобы выявить причину появления дискомфортных ощущений и устранить заболевание на начальной стадии.
Физиологические причины
Факторы не всегда патологические. Во многих случаях состояние развивается в результате естественных моментов. Каких именно?
Возраст
В группе повышенного риска пациента 60 . По мере затухания функциональной активности организма происходят опасные деструктивные перестройки.
Гормональный фон падает, поскольку начинается климактерический период, снижается эластичность кардиальных структур, развивается атеросклероз.
Груз соматических заболеваний давит сильнее, возможность сохранения физической активности минимальна, начинаются застойные явления. Отсюда недостаточность работы сердечных структур в результате их естественного изнашивания.
Восстановлению подобные моменты не подлежат. Единственное, что можно сделать — принимать поддерживающие препараты.
К счастью, возрастная диастолическая дисфункция не несет столь большой опасности, поскольку не имеет тенденции стремительно прогрессировать.
Неадекватная нагрузки приводят к постепенному разрастанию сердца. Наблюдается перестройка всего тела на новый лад, чтобы обеспечивать организм необходимым количеством питания.
Утолщенный миокард не способен нормально сокращаться отсюда и ДДЛЖ по 1 типу.
С течением времени состояние только усугубляется. Если кардиальные структуры не получают должной нагрузки, стремительно нарастают явления дистрофии тканей. Потому профессиональные спортсмены и увлеченные любители — отнюдь не здоровые люди.
Диагностика диастолической сердечной недостаточности
Диастолическая дисфункция левого желудочка на первый взгляд сложный витиеватый медицинский термин. Но разобраться в нём просто, понимая анатомию и работу сердца. По латыни dis — нарушение, functio — деятельность, функция. Итак, дисфункция — это нарушение функции. Диастолическая дисфункция — нарушение функции левого желудочка в фазу диастолы, а поскольку в диастолу происходит расслабление, то нарушение диастолической дисфункции левого желудочка связано именно с нарушением расслабления миокарда этой сердечной камеры. При данной патологии не происходит должного расслабления миокарда желудочка, его наполнение кровью замедляется или происходит не в полном объёме.
Нарушение диастолической функции
Объём крови, поступающей в нижние камеры сердца снижается, из-за чего возрастает нагрузка на предсердия, компенсаторно в них повышается давление наполнения, развивается легочный или системный застой. Нарушение диастолической функции приводит к развитию к диастолической недостаточности, но часто диастолическая сердечная недостаточность встречается при сохранённой систолической функции левого желудочка.
Говоря простыми словами, самое раннее патологическое проявление работы желудочков — это дисфункция их в диастолу, более серьёзная проблема на фоне дисфункции — диастолическая недостаточность. Последняя всегда включает в себя диастолическую дисфункцию, но далеко не всегда при диастолической дисфункции имеются симптомы и клиника сердечной недостаточности.
Диагностирование болезни на раннем этапе позволит избежать необратимых изменений.
Чтобы установить диагноз, как правило, необходимо три условия:
- проявление симптомов и признаков СН;
- систолическая функция ЛВ нормальная или слегка понижена;
- при инструментальных методах диагностики выявляются нарушения работы ЛЖ, повышение его жёсткости.


Диагностика на ранних этапах позволяет предотвратить необратимые изменения в работе сердца
К основным инструментальным способам диагностирования относят:
- двухмерную эхокардиографию с допплерографией – одна из самых эффективных методик определения диагноза;
- радионуклидную вентрикулографию позволит определить сбой функции сократимости миокарда;
- ЭхоКГ выявляет признаки ишемии миокарда;
- рентген грудной клетки позволит определить лёгочную гипертензию.
Так как заболевание постепенно ухудшает гемодинамику работы сердца, различают несколько его стадий:
- 1-я стадия характеризуется незначительными нарушениями гемодинамики. Диастолическая дисфункция левого желудочка 1 типа вызывает замедленный процесс перехода камер из систолы в диастолу, основной объем крови поступает в желудочек во время расслабления его камер.
- 2-я стадия – заполнение желудочка осуществляется благодаря разнице давлений, так как на данной стадии в левом предсердии рефлекторно поднимается давление.
- 3-я стадия – давление в левом предсердии остается высоким, в то время как левый желудочек становится жестким, теряя эластичность волокон.
Диастолическая дисфункция левого желудочка 1 типа поддается лечению, в то время как последующие стадии заболевания вызывают бесповоротные изменения в работе и физиологическом состоянии органа. Именно поэтому обращаться к врачу необходимо при первом же проявлении симптомов заболевания.
Патологические факторы
Их намного больше и провоцируют дисфункцию они в 70% клинических ситуаций.
Строго говоря, это всего лишь симптом основной проблемы. Лица с ожирением в 100% случаев страдают нарушениями метаболического плана. Обычно под ударом липидный обмен.
Избыточное депонирование жиров на стенках сосудов формируется на фоне генетической предрасположенности или гормонального дисбаланса.
Почти всегда возникает атеросклероз, который повышает вероятность диастолической дисфункции левого желудочка втрое.
Снижение массы тела не поможет. Это воздействие на следствие, а не на причину. Необходимо длительное поддерживающее лечение. Оно направлено на коррекцию эндокринного статуса больного.
Подобный фактор относительно просто привести в норму. Но на его обнаружение может уйти не один год.
Возникает в результате перенесенных воспалительных процессов, инфаркта или врожденных нарушений органического плана. Суть заключается в недостаточной проходимости указанной анатомической структуры.
Митральный клапан выступает перегородкой между левым предсердием и желудочком. Обеспечивает стабильный ток крови в одном направлении.
Однако, в результате стеноза МК или его заращения жидкая соединительная ткань поступает в недостаточном количестве. Значит и выброс будет сниженным.
Без хирургического лечения порочный круг разорвать не удастся. Пороки митрального клапана предполагают протезирование. Пластика эффекта не дает.
Острое нарушение питания миокарда и некроз функционально активных тканей сердца. Развивается стремительно, клетки-кардиомиоциты отмирают за считанные минуты, реже часы.
Без срочной госпитализации шансы на выживание минимальны. Даже если повезет, останется грубый дефект в форме ИБС.
Неприятным последствием перенесенного инфаркта выступает кардиосклероз. Замещение активных тканей на рубцовые.
Они не сокращаются, не могут растягиваться. Отсюда рестрикция (потеря эластичности) желудочков, и неспособность вместить достаточное количество крови.
Безотносительно одноименного заболевания. Любое стабильное симптоматическое повышение давления дает чрезмерную нагрузку на кардиальные структуры.
Есть прямая связь между уровнем АД и риском описанного состояния. Рост показателя тонометра на 10 мм ртутного столба увеличивает вероятность нарушения релаксации левого желудочка на 15% в среднем.
Поскольку на развитых стадиях кардинальным образом купировать гипертензию невозможно, шансы на излечение от ДДЛЖ также весьма туманны.
Имеют инфекционное происхождение или аутоиммунный генез, но несколько реже. Характеризуются агрессивным течением. В перспективе короткого времени могут привести к тотальной деструкции предсердий.
Объемы столь большие, что замещение рубцовой тканью невозможно. Требуется протезирование. Операция также считается факторов риска.
Потому при подозрениях на миокардит стоит обращаться к врачу или вызывать скорую помощь. Терапия стационарная.
Оболочки сердца, которая держит орган в одном положении. Поражение структур приводит к тампонаде . То есть компрессии в результате скопления выпота.
Лечение срочное, под контролем профильного специалиста. На ранних этапах медикаментозное, на поздних, при обнаружении осложнений — хирургическое.


Перечень причин неполный, но описанные особенно распространены. Состояние никогда не обуславливается внесердечными моментами. Это облегчает диагностику, с другой стороны, дает изначально сложный прогноз для восстановления и жизни.
Диагностические обследования
Для выявления физиологических изменений и нарушений гемодинамики сердца необходимо провести полноценное обследование, которое включает в себя несколько диагностик:
- Эхокардиография с дополнительной допплерографией является наиболее доступным и информативным методом обследования сердечно-сосудистой системы. С помощью нее можно быстро выявить, есть ли у человека сердечная недостаточность. Лечение должно осуществляться на основании полной картины проведённых обследований.
- Электрокардиография исследует состояние миокарда, в частности наличие гипертрофических изменений, определяет наличие ишемии сердца. Является вспомогательным методом исследования.
- Вентрикулография показывает нарушения в сердечном ритме, назначается при неудовлетворительных показателях эхокардиографии.
- При необходимости назначается рентгенологическое обследование, позволяющее выявить гипертензию легких.
С помощью вышеперечисленных методов определяются также типы диастолической дисфункции левого желудочка.
Симптомы
Признаки дисфункции ЛЖ кардиальные и неврогенные. Говорят о таких проявлениях патологического процесса:
- Выраженные отеки нижних конечностей. В утреннее время, также вечером, после длительного нахождения в вертикальном положении. Симптом сходит на нет, затем снова возвращается и так на протяжении долгого периода.
- Интенсивный кашель. Непродуктивный, мокрота не выделяется. В положении лежа проявление усиливается. Вероятно наступление дыхательной недостаточности, которая опасная для жизни.
- Аритмия. На ранних стадиях по типу простой тахикардии. Затем возникает фибрилляция или экстрасистолия. Указанные признаки требуют срочной коррекции. Возможна остановка работы органа.
- Одышка. На раннем этапе после интенсивной физической нагрузки. Затем возникает нарушение в состоянии покоя, что говорит о развитом процессе.
- Слабость, сонливость, падение работоспособности практически до нуля.
- Головная боль.
- Обморочные состояния. Как правило, проявления со стороны центральной нервной системы возникают относительно поздно. Свидетельствуют в пользу генерализованного процесса, затронувшего церебральные структуры. Риск инсульта резко повышается. Особенно неблагоприятны в плане прогноза множественные синкопальные состояния на протяжении одного дня.
- Цианоз носогубного треугольника.
- Бледность кожных покровов.
- Ощущение давления в грудной клетке, тяжести, дискомфорта.
- Время от времени наблюдаются приступы беспричинного страха. Панические атаки как клинически допустимый вариант.
Указанные признаки неспецифичны только для диастолическая дисфункции ЛЖ, поскольку возникают на фоне всех возможных проблем с сердечнососудистой системой. Однако длятся они постоянно, не проходят вообще. Приступообразное течение не характерно.
Отдышка при физической активности
На ранних, начальных этапах развития диастолической дисфункции, у пациента может не быть жалоб. Не редки случаи, когда диастолическая дисфункция выявляется как случайная находка при проведении ЭхоКГ. На более поздних стадиях пациента беспокоят следующие жалобы:
- Одышка. Вначале этот симптом беспокоит лишь при физической активности, с прогрессированием заболевания одышка может появляться при незначительной нагрузке, а после и вовсе беспокоить в покое.
- Сердцебиение. Учащение ЧСС не редко встречается при данном нарушении работы сердца. У многих пациентов ЧСС достигает субмаксимальных значений даже в покое и значительно возрастает при работе, ходьбе, волнении.


Диастолическую дисфункцию миокарда не считают независимым заболеванием. Как правило, это сам по себе признак уже развивающейся болезни. Данная патология приводит к сердечной недостаточности и проявляется следующими симптомами:
- отёки ног;
- высокая утомляемость;
- появление одышки даже при небольшой физической нагрузке. Если проявляется в состоянии покоя, то заболевание перешло уже в серьёзную форму;
- учащённый ритм сердца;
- кожа бледнеет, особенно это касается участков тела, отдалённых от сердца.
Кашель также можно отнести к одному из симптомов СН. Чаще всего он появляется ночью, указывая на образовавшийся застой в лёгких.
Диагностика диастолической сердечной недостаточности
Чтобы избежать развития большинства сердечных патологий, необходимо придерживаться здорового образа жизни. Данное понятие включает в себя регулярное здоровое питание, достаточную физическую активность, отсутствие вредных привычек и регулярное проведение обследований организма.
Диастолическая дисфункция левого желудочка, лечение которой требует высокого профессионализма врача и четкого соблюдения всех его назначений, редко встречается у молодых активных людей. Именно поэтому с возрастом важно поддерживать активность и периодически принимать витаминные комплексы, помогающие насытить организм необходимыми микроэлементами.
Диастолическая дисфункция миокарда левого желудочка, которая вовремя обнаружена, не принесет большого вреда здоровью человека и не вызовет серьезных атрофических изменений в сердечной ткани.
Прогноз
Вероятный исход зависит от массы факторов. Сама по себе диастолическая дисфункция не сулит пациенту ничего хорошего, поскольку она не первична и зависит от течения основного заболевания.
Какие моменты должны учитываться при определении прогноза:
- Возраст.
- Пол. Мужчины умирают от кардиальных патологий чаще.
- Семейная история.
- Индивидуальный анамнез. Какие болезни были и есть, что от них пациент принимает.
- Общее состояние здоровья.
- Образ жизни.
- Масса тела, степень ожирения, если таковое имеется.
- Характер получаемого лечения.
- Профессиональная деятельность, присутствуют ли физические нагрузки.
В общем и целом, на фоне текущих патологий вероятность смерти составляет 60% на протяжении 3-5 лет.
Если факторов риска нет вообще, риск летального исхода определяется в 7-12%. Восстановление имеет хорошие перспективы. Сказать что-либо конкретное может врач, после периода наблюдения.
Возможные осложнения
- Остановка сердца в результате недостаточного питания и падения сократительной способности миокарда.
- Инфаркт. Некроз активных, функциональных тканей. Обычно обширный, ассоциирован с почти безусловным летальным исходом.
- Кардиогенный шок. В результате катастрофического падения основных жизненных показателей. Выбраться из этого состояния почти невозможно. Риски максимальны.
- Инсульт. Ослабление трофики нервных тканей. Сопровождается неврологическим дефицитом той или иной степени тяжести. Возможно нарушение мышления, речи, зрения, слуха, мнестических, когнитивных способностей, поведения и прочих моментов.
- Сосудистая деменция. По симптоматике похожа на болезнь Альцгеймера. С учетом стойкости нарушений работы сердечнососудистой системы имеет плохие прогнозы и трудно поддается обратному развитию.
- Дыхательная недостаточность, отек легких.
- Тромбоэмболия.
Летальный исход или инвалидность, как итоги всех описанных выше последствий.
Осложнения наступают в результате недостаточно качественного или отсутствующего лечения. Особенно резистентные формы, к сожалению, не поддаются терапии вообще либо итоги не имеют клинической значимости. Таких ситуаций минимум, но они есть.
В заключение
Диастолическая дисфункция ЛЖ — нарушение кровяного выброса в результате недостаточного поступления жидкой соединительной ткани в левый желудочек при расслаблении мышечного органа (в диастолу).
Перспективы лечения зависят от основного диагноза. Методики разнятся. Терапия эффективна только на первых стадиях.
«Кто не умеет отдыхать, тот не может хорошо работать», гласит известная пословица. И это так. Отдых помогает человеку восстановить физические силы, психологическое состояние, настроиться на полноценную работу.


Мало кто знает, что сердцу также необходим полноценный отдых для его продуктивной работы. Если не происходит должного расслабления сердечных камер, к примеру, левого желудочка, развивается диастолическая дисфункция левого желудочка, а это может грозить более серьёзными нарушениями в его работе. Но когда сердце отдыхает, ведь его работа происходит в режиме «нон-стоп»?
1 Как отдыхает сердце?
Цикл работы сердца
Сердце — это уникальный орган, хотя бы потому, что оно работает и отдыхает одновременно. Всё дело в том, что камеры сердца предсердия и желудочки сокращаются поочередно. В момент сокращения (систолы) предсердий происходит расслабление (диастола) желудочков, и наоборот, когда приходит черед систолы желудочков, предсердия расслабляются.
Итак, диастола левого желудочка — это момент, когда он находится в расслабленном состоянии и заполняются кровью, которая при дальнейшем сердечном сокращении миокарда изгоняется в сосуды и разносится по организму. От того, насколько полноценно произойдёт релаксация или диастола зависит работа сердца (величина объёма крови, поступающая в камеры сердца, объём крови, выбрасываемой из сердца в сосуды).
что это такое, как лечить?

Другие сердечные патологии
Когда диагностирована диастолическая дисфункция левого желудочка 1 типа, что это такое, какова симптоматика недуга, как диагностировать заболевание — вопросы, которые интересуют пациентов с такой сердечной проблемой. Диастолическая дисфункция — это патология, при которой нарушен процесс кровообращения в момент расслабления сердечной мышцы.
1
Причины и симптоматика
Ученые зафиксировали, что сердечная дисфункция чаще всего встречается у женщин пенсионного возраста, мужчинам этот диагноз ставят реже.

Кровообращение в сердечной мышце происходит в три шага:
- 1. Мышечное расслабление.
- 2. Внутри предсердий возникает разница давления, благодаря чему кровь медленно передвигается в левый сердечный желудочек.
- 3. Как только происходит сокращение сердечной мышцы, оставшаяся кровь резко перетекает в левый желудочек.
Из-за ряда причин этот отлаженный процесс дает сбой, в результате чего диастолическая функция левого желудочка нарушена.
Причин, из-за которых возникает это заболевание, может быть много. Часто это совокупность нескольких факторов.
Болезнь возникает на фоне:
- 1. Сердечных инфарктов.
- 2. Пенсионного возраста.
- 3. Ожирения.
- 4. Дисфункции миокарда.
- 5. Нарушений кровотока из аорты в сердечный желудочек.
- 6. Гипертонии.
Большинство сердечных заболеваний провоцирует диастолическую дисфункцию левого желудочка. На эту важнейшую мышцу негативно влияют пагубные привычки, такие как злоупотребление алкоголем и курение, любовь к кофеину тоже вызывает дополнительную нагрузку на сердце. Окружающая среда оказывает прямой влияние на состояние этого жизненно важного органа.
Недуг делится на 3 типа. Диастолическая дисфункция левого желудочка 1 типа — это, как правило, изменения работы органов на фоне пожилого возраста, в результате которых уменьшается объем крови в сердечной мышце, но при этом объем крови, выбрасываемый желудочком, наоборот, увеличен. В результате этого нарушается первый шаг работы кровоснабжения — расслабление желудочка.
Диастолическая дисфункция левого желудочка 2 типа — это нарушения давления предсердий, внутри левого оно выше. Заполнение сердечных желудочков кровью происходит из-за разницы в давлении.
3 тип заболевания связан с изменением стенок органа, они теряют свою эластичность. Давление предсердия при этом сильно превышает норму.
Симптомы при дисфункции левого желудочка могут долго время не проявляться, однако если не лечить патологию, у пациента будут наблюдаться следующие признаки:
- 1. Одышка, возникающая после физической активности и в спокойном состоянии.
- 2. Усиленное сердцебиение.
- 3. Кашель без причины.
- 4. Ощущения сдавленность в груди, возможна нехватка воздуха.
- 5. Сердечные боли.
- 6. Отеки ног.


Что такое дополнительная хорда левого желудочка в сердце у детей и в чем опасность заболевания?
2
Диагностика патологии
После того как пациент жалуется врачу на симптомы, характерные для дисфункции работы левого желудочка, назначается целый ряд исследований. В большинстве случаев работу с пациентом ведет узкий специалист -кардиолог.
В первую очередь врачом назначаются общие анализы, на основании которых будет оценена работа организма в целом. Сдают биохимию, общий анализ мочи и крови, определяют уровень калия, натрия, гемоглобина. Врач оценит работу важнейших органов человека — почек и печени.

В случае подозрений будут назначены исследования щитовидной железы с целью выявления уровня гормонов. Зачастую гормональные нарушения оказывают негативное влияние на весь организм, при этом сердечная мышца должна справляться с двойной работой. Если причина дисфункции кроется именно в нарушениях работы щитовидной железы, то лечением займется эндокринолог. Только после регулировки уровня гормонов сердечная мышца придет в норму.
ЭКГ-исследование — главный метод диагностирования проблем подобного характера. Процедура длится не более 10 минут, на грудную клетку пациента устанавливаются электроды, считывающие информацию. Во время ЭКГ-мониторинга пациент должен соблюдать несколько правил:
- 1. Дыхание должно быть спокойным, ровным.
- 2. Нельзя зажиматься, нужно расслабить все тело.
- 3. Желательно проходить процедуру натощак, после приема пищи должно пройти 2-3 часа.
При необходимости доктор может назначить ЭКГ по методу Холтера. Результат такого мониторинга более точен, ведь аппарат считывает информацию в течение суток. На пациента крепится специальный пояс с карманом для аппарата, а на грудную клетку и спину устанавливают и закрепляют электроды. Главная задача — вести обычный образ жизни. ЭКГ способна выявить не только ДДЛЖ (диастолическую дисфункцию левого желудочка), но и другие сердечные заболевания.
Одновременно с ЭКГ назначается УЗИ сердца, оно способно визуально оценить состояние органа и отследить кровоток. Во время процедуры пациента укладывают на левый бок и водят датчиком по грудной клетке. Никакой подготовки к УЗИ не требуется. Исследование способно выявить многие сердечные пороки, объяснить боли в грудной клетке.
Диагноз врач ставит на основании общих анализов, результатов ЭКГ-мониторинга и УЗИ сердца, но в некоторых случаях требуется расширенное исследование. Пациенту могут назначить ЭКГ после физической нагрузки, рентген грудной клетки, МРТ сердечной мышцы, коронарографию.


Что такое гипертрофия миокарда левого желудочка сердца, характерные признаки и лечение
3
Лечебные мероприятия
Если работа левого желудочка нарушена по 1 типу, врач начинает заниматься лечением пациента. В первое время недуг не дает о себе знать, поэтому к активным действиям приступают позже.
Вовремя назначенное лечение и выполнение простых профилактических правил во многих случаях способны избавить пациента от хронических проблем с кровообращением в сердечной мышце. Врачом назначается комплекс лекарственных препаратов, каждый из которых выполняет свою функцию.

При нарушении диастолической функции ЛЖ по 1 типу врач назначает ингибиторы АПФ — это лекарственные препараты, направленные на снижение давления, часто их прописывают больным гипертонией. Применяется эта медикаментозная группа средств уже несколько десятков лет, что подтверждает ее безопасность и эффективность. Ингибиторы регулируют давление, обладают защитными сердечными функциями, расслабляют стенки сосудов миокарда. Врач может назначить Каптоприл, Периндоприл, Фозиноприл и др. препараты этой группы.
При ярко выраженой симптоматике, в случае дисфункции сердца 4 степени или 3 степени, врач прописывает серьезные лекарства разных групп. Применяются мочегонные препараты, они приводят в норму водный баланс организма, в результате чего корректируется объем крови. Это могут быть Урегит, Маннит, Этакриновая кислота.
Прописываются лекарства, уменьшающие количество сердечных сокращений, но при этом увеличивающие силу каждого удара, — гликозиды. Это сильная группа препаратов, передозировка грозит серьезными побочными эффектами, больного могут начать мучить слуховые и зрительные галлюцинации, кровотечения, временные помутнения рассудка, головные боли.
Профилактика возникновения тромбозов проводится с помощью Аспирина Кардио. У больных сердечно-сосудистыми заболеваниями высок риск возникновения сгущения крови, в результате происходит закупорка сосудов — тромбоз.

Часто с дисфункцией желудочка фиксируется повышенный уровень холестерина в крови, что повышает шанс возникновения инфарктов миокарда и инсультов. Доктор проводит терапию статинами, они влияют на печень, в результате она сокращает выработку холестерина. Самые популярные статины — Аторвастатин, Ловастатин, Ниацин. В некоторых случаях корректировка холестерина проводится с помощью диеты, больному запрещается употреблять жирную, соленую, острую пищу, нежелательны сладости.

Что такое неполная блокада правой ножки пучка Гиса и как лечить заболевание?
4
Профилактика недуга
Нарушения диастолической функции левого желудочка — опасное заболевание, которое приводит к серьезным нарушениям сердца: отек легких, инфаркт, тромбоз. Даже дисфункция левого желудочка 1 типа со временем усугубится, течение болезни будет тяжелым, а при несвоевременном лечении возможен летальный исход.

Чтобы не запустить необратимые процессы в организме, врачи советуют заниматься профилактикой даже полностью здоровым людям.
Корректировка питания поможет «разгрузить» кровеносную систему, облегчить работу сердца. Ограничения касаются употребления соли — в сутки разрешено не более 1 г. Врачи склонны к контролю над выпитой жидкостью, в течение дня разрешено принимать до 1,5-2 л воды, точное количество рассчитывается индивидуально. Основа рациона — овощи, крупы, нежирное мясо, кисломолочные продукты. Готовить надо на пару, разрешено запекать блюда в духовке. Нежелательно принимать в пищу жареное и острое, количество сладких десертов сокращается. В день разрешено до 2-3 фруктов.
Важно соблюдать режим труда и отдыха. Недосып плохо влияет на весь организм в целом, а особенно негативно — на сердечно-сосудистую систему. Если среди ночи беспокоят внезапные пробуждения, то следует найти их причину.
Отказ от вредных привычек прибавит к жизни несколько лет. Алкоголь и никотин отрицательно влияют на сердце.

Врачи советуют уделять должное внимание физической активности, если в молодом и среднем возрасте человек может позволить себе выбираться на пробежки, заниматься плаванием, лыжами, то пожилому интенсивные тренировки могут быть противопоказаны. Пенсионерам разрешено заниматься йогой, ходьбой, полезно почаще гулять на свежем воздухе.
Соблюдение этих правил убережет организм не только от возникновения дисфункции левого желудочка, но от многих других серьезных болезней.
Диастолическая дисфункция ЛЖ по 1 типу: что это такое
Для чёткой и слаженной работы сердца необходима гармоничная работа всей сердечно-сосудистой системы. Диастолическая дисфункция миокарда относится к очень серьёзным патологиям, что вызывает хроническую СН. Сердце представляет собой сложную систему, и каждый его слой отвечает за важную функцию, что позволяет поддерживать жизнеспособность человека. Диастола желудочков отвечает за сжимание и расслабление сердечной мышцы. Стеночки сердца сначала расслабляются, принимая кровь, потом выталкивают её в необходимом направлении.
Диастолическая дисфункция ЛЖ по 1 типу: что это такое? Диастолическая дисфункция миокарда левого желудочка вызвана невозможностью миотических нитей принять необходимое количество крови. Как результат, левое предсердие усиливает выработку. Это способствует тому, что предсердие перегружается и увеличивается в объёме. Такая патология иногда вызывает простой в лёгких и артериях, а это, в свою очередь, затрудняет кровообращение по всему организму.

Изучение нарушений диастолической работы сердца является актуальной задачей
Стоит знать! Ухудшение патологических отклонений может привести к развитию хронической сердечной недостаточности.
Заболевание делится на несколько видов:
| Гипертрофическая/диастолическая | начальная стадия развития патологии. Диастолическая дисфункция миокарда 1 типа – самый распространённый вид болезни. Сложность её в отсутствии симптомов на ранней стадии развития заболевания |
| Псевдонормальная | Происходит повышение давления в полости левого предсердия. Именно это давление позволяет заполнять желудочки |
| Рестрективная | термальная стадия, во время которой снижается эластичность ЛЖ |
Причины возникновения недуга
Статистика отмечает, что ключевым фактором формирования заболевания выступает сбой функции миокарда правильно принимать и выталкивать кровь. Из-за ограниченной упругости мышечной массы могут сформироваться некоторые заболевания: гипертрофия миокарда левого желудочка, ИБС, инфаркт.
Заболевание может проявиться как у взрослых, так и у новорождённых. У младенцев усиление кровоснабжения лёгких вызывает ряд осложнений:
- увеличение сердечных отделений в размере;
- предсердия перегружаются;
- нарушается возможность сердечной мышцы сокращаться;
- развивается тахикардия.
Ребёнку не всегда требуется специальное лечение, ведь состояние не относится к патологическому.
Основные симптомы заболевания
Диастолическую дисфункцию миокарда не считают независимым заболеванием. Как правило, это сам по себе признак уже развивающейся болезни. Данная патология приводит к сердечной недостаточности и проявляется следующими симптомами:
- отёки ног;
- высокая утомляемость;
- появление одышки даже при небольшой физической нагрузке. Если проявляется в состоянии покоя, то заболевание перешло уже в серьёзную форму;
- учащённый ритм сердца;
- кожа бледнеет, особенно это касается участков тела, отдалённых от сердца.
Кашель также можно отнести к одному из симптомов СН. Чаще всего он появляется ночью, указывая на образовавшийся застой в лёгких.
Диагностика диастолической сердечной недостаточности
Диагностирование болезни на раннем этапе позволит избежать необратимых изменений.
Чтобы установить диагноз, как правило, необходимо три условия:
- проявление симптомов и признаков СН;
- систолическая функция ЛВ нормальная или слегка понижена;
- при инструментальных методах диагностики выявляются нарушения работы ЛЖ, повышение его жёсткости.

Диагностика на ранних этапах позволяет предотвратить необратимые изменения в работе сердца
К основным инструментальным способам диагностирования относят:
- двухмерную эхокардиографию с допплерографией – одна из самых эффективных методик определения диагноза;
- радионуклидную вентрикулографию позволит определить сбой функции сократимости миокарда;
- ЭхоКГ выявляет признаки ишемии миокарда;
- рентген грудной клетки позволит определить лёгочную гипертензию.
Методика лечения болезни
Основной проблемой для эффективного лечения заболевания остаётся восстановление полноценной сократимости органа. Диастолическая дисфункция миокарда ЛЖ включает в себя медикаментозную и оперативную терапию. Потому лечение имеет несколько основных направлений:
- стабилизация нормального сердечного ритма для предотвращения развития аритмии;
- лечение ишемической болезни;
- стабилизация артериального давления.
С целью комплексного лечения приписывает следующие группы препаратов:
| Адреноблокаторы | направлены на нормализацию сердечного ритма, спад артериального давления, улучшают процедуру питания клеток миокарда |
| Ингибиторы или сартаны | работают на ремоделирование миокарда, улучшают его эластичность, уменьшают нагрузку. Значительно улучшают результаты анализов больных с перманентной сердечной недостаточностью |
| Диуретики | выводят избыточную жидкость, уменьшая астматические проявления, а также позволяют контролировать артериальное давление. Медпрепарат прописывается в небольших количествах, поскольку приводит к снижению ударного объёма |
| Антагонисты кальция | содействуют расслаблению миокарда, понижают артериальное давление |
| Нитраты | лишь дополнительные лекарственные средства, которые могут быть назначены при ишемии миокарда |
Процесс лечения проходит в стационаре, где за состоянием больного наблюдает медицинский персонал.
Пациенту с дисфункцией желудочка обязательно следует соблюдать диету. Для этого следует ограничить потребление соли, следить за выпиваемой жидкостью – это позволит снизить нагрузку на кровеносную систему. Питаться стоит рационально, придерживаясь режима, разделять пищу нужно на 4-6 раз.Нужно отказаться от жирного, жаренного и острого.

Лечение направлено на коррекцию нарушений гемодинамики
Также важно откорректировать свой образ жизни: избавиться от вредных привычек, не перенапрягаться, высыпаться. Уделить внимание физической активности. Нагрузки должны быть рациональны, соответствовать возможностям организма. Нужно больше времени проводить на свежем воздухе. Если болезнь осложняется, стоит исключить нагрузки или же посоветоваться с врачом.
При соблюдении рекомендаций врача и приёме лекарственных препаратов, прогноз заболевания благоприятен.
Диастолическая дисфункция левого желудочка 1 типа
Сердце человека – достаточно сложный орган, где все его элементы с полной ответственностью выполняют свою определенную задачу. Каждый этап в этой работе очень важен для жизнедеятельности всего организма. Сердце является своеобразным насосом, который выкачивает кровь из артерий и сосудов и выбрасывает в аорту. Одну из основных функций в этом механизме производит диастола желудочков. Она отвечает за момент сжатия мышцы сердца, который чередуется с этапом расслабления.
Причины и механизм развития болезни
Диастолическая дисфункция левого желудочка – это процесс, когда сердечные мышцы не могут полностью расслабиться, из-за чего орган получает недостаточное количество необходимой ему крови. При нормальной работе сердца существуют такие этапы:
- расслабление сердечной мышцы;
- перемещение крови по определенному маршруту;
- насыщение кровью всех необходимых компонентов сердца.
При диастолической функции левого желудочка нарушается процесс заполнения кровью в момент его расслабления. Организм хочет исправить такое положение и для того, чтобы восполнить дефицит крови, левое предсердие работает по максимуму, чтобы восполнить пробел в сложившейся ситуации. В результате такой напряженной работы оно увеличивается, и такая ситуация ведет к его перегрузке. Постоянное повышенное артериальное давление и ишемия миокарда – это самые распространенные причины этого заболевания.
Диастолическая дисфункция левого желудочка 1 типа наблюдается в большей степени у пожилых людей, в частности у женщин. Основные причины диастолической дисфункции левого желудочка это:
- Ишемия миокарда.
- Артериальная гипертензия.
- Преклонный возраст.
- Избыточный вес.
- Аортальный стеноз.
Недостаточная эластичность мышечной ткани сердца, которая ведет к нарушению функции сжиматься и расслабляться, является главным фактором болезни. Диастолическая дисфункция левого желудочка может проявляться как у взрослых, так и у новорожденных. Специальное лечение тут не нужно, большой опасности такое состояние не представляет, исключением является недоношенность младенца или в том случае, когда ребенок перенес кислородное голодание.
Нужно сделать четкое разграничение между диастолической дисфункцией и диастолической сердечной недостаточностью. Если второй термин включает в себя первый, то диастолическая дисфункция не всегда говорит о сердечной недостаточности.
Симптомы и виды болезни
Гипертрофированная или диастолическая дисфункция левого желудочка по 1 типу является самым распространенным вариантом недуга. Болезнь на начальных этапах может развиваться практически бессимптомно. Человек не чувствует абсолютно никакого дискомфорта. Сердце приспосабливается к изменениям и работает с большей нагрузкой. Гипертрофия заключается в уменьшении перекачивания крови из артерии легких в желудочек в процессе его наполнения. Основные признаки заболевания это:
- одышка при активных действиях на начальной стадии, при прогрессировании болезни – одышка в любом состоянии;
- учащенное сердцебиение;
- кашель, который усиливается в горизонтальной позиции;
- аритмия;
- чувство нехватки воздуха ночью.
Необходимо также отметить распространенность этой болезни.У пациентов с артериальной гипертензией диастолическая дисфункция левого желудочка встречается в 50-90% случаев, поэтому очень важно следить за своим повышенным артериальным давлением. Кроме того признаки этого заболевания проявляются практически при любых заболеваниях сердца.
Диагностика, профилактика и лечение болезни
Проблема раннего диагностирования недуга проявляется в том, что заболевание сразу выявить практически невозможно, и чаще всего пациенты обращаются за помощью уже на поздних стадиях, когда серьезный недуг запущен. Как правило, диастолическая дисфункция левого желудочка 1 типа возникает вследствие возрастных изменений, и для нее характерно бессимптомное протекание. Чаще всего заболевание выявляется у людей старше сорока пяти лет.
К сожалению, на сегодняшний день лечение диастолической дисфункции левого желудочка не имеет четкой схемы, поэтому специалисты рекомендуют такие основные этапы подхода к решению данной проблемы:
- Полный отказ от курения.
- Постоянный контроль повышенного давления.
- Нормализация работы сердца.
- Максимальное уменьшение количества соли и воды в рационе;
- Снижение избыточной массы тела.
- Активный образ жизни, спортивная гимнастика, прогулки на свежем воздухе.
- Правильное сбалансированное полноценное питание с обязательным добавлением витаминов и минералов.
Эффективное лечение заболевания напрямую зависит от своевременной и правильной постановки диагноза. В первую очередь необходимо обратить внимание на те факторы, которые способствуют развитию диастолической дисфункции левого желудочка. Основные препараты, которые применяются в терапии заболевания, это:
- Медикаменты, основное действие которых основано на лечении гипертонии, улучшении механизма питания клеток сердечных мышц.
- Препараты, которые оказывают положительное влияние на улучшение эластичности сердечной мышцы, уменьшение давления.
- Лекарства, которые облегчают проявление одышки и нормализуют артериальное давление, благодаря выведению жидкости из организма.
- Медицинские препараты, которые способствуют уменьшению количества кальция, также борются с проявлением гипертонии.
- Медикаменты, которые назначаются только при точно поставленном диагнозе ишемической болезни сердца. Также их назначают, если не подходит первая группа медикаментов.
Диагностика и лечение на начальных стадиях заболевания помогают предотвратить необратимые процессы в организме человека. Диастолическую функцию левого желудочка можно определить с помощью таких методов:
- рентген органов грудной полости, с помощью которого устанавливаются основные признаки повышения давления в системе легочной артерии;
- электрокардиография дает возможность выявить наличие изменений сердечной мышцы, признаки недостаточности поступления кислорода к ней;
- двухмерная эхокардиография с изучением кровотока в сосудах, с помощью которой можно получить достоверную информацию о наличии заболевания в организме;
- радионуклидная вентрикулография, с помощью этого метода диагностируются нарушения сократимости сердечной мышцы. Этот метод показан при неудачных показателях эхокардиографии.
На первый взгляд кажется, что незначительные сбои в работе миокарда, тем более когда симптомы при этом ярко не выражены, не несут никакой опасности для здоровья человека. Но на самом деле, если своевременно не начать правильное лечение диастолической дисфункции левого желудочка, то это может привести к серьезным последствиям, которые проявляются в виде аритмии, больших перепадов артериального давления и другим, мягко говоря, неприятным моментам. Поэтому необходимо внимательно отнестись к проблемам своего здоровья, учесть все факторы и риски, которые могут привести к серьезному заболеванию, и при малейших подозрениях обратиться к специалисту за помощью, особенно тем, у кого врожденная сердечная недостаточность или существуют патологии сердца.
Загрузка…Читайте также:
Ишемия миокарда и нарушение диастолической функции левого желудочка | Викентьев В.В.
В последние годы внимание многих исследователей привлекает возможность изучения функции миокарда в фазу диастолы, т.е. диастолической функции миокарда левого желудочка.
Интерес к данной проблеме основан на том, что в целом ряде исследований продемонстрирована ведущая роль нарушения диастолической функции левого желудочка в развитии сердечной недостаточности при многих заболеваниях. Известно также, что некоторые нарушения ритма сопровождаются явлениями диастолической дисфункции. Все вышесказанное делает проблему изучения процесса расслабления левого желудочка весьма актуальной.
Накопленные на сегодня данные свидетельствуют о том, что диастолическое наполнение левого желудочка определяется многими факторами, среди которых наибольшее значение придают активному расслаблению миокарда левого желудочка в раннюю фазу диастолы, эластическим свойствам самого миокарда, в частности, степени его ригидности, давлению, которое создается в левом предсердии в момент его систолы, состоянию митрального клапана и связанных с ним подклапанных структур [1—4]. При различных заболеваниях сердца патологические изменения самого миокарда левого желудочка могут привести к нарушению диастолической функции левого желудочка.
Принято выделять следующие периоды диастолы: период раннего диастолического наполнения левого желудочка, который состоит из фазы быстрого и медленного наполнения, и период позднего диастолического наполнения левого желудочка, совпадающий с систолой левого предсердия [8,13]. Объем кровотока через митральный клапан и его скорость во время раннего диастолического наполнения определяется активным энергозависимым расслаблением миокарда левого желудочка, жесткостью камеры [2,3] и уровнем давления в левом предсердии в начале диастолы левого желудочка [4,5]. Рядом исследований показано, что расслабление левого желудочка в раннюю диастолу представляет собой активный энергозависимый процесс, управляемый такими основными механизмами, как нагрузка сокращения, расслабления, неоднородность распределения нагрузки [2]. На период раннего диастолического наполнения левого желудочка влияют диастолическая деформация полости желудочка, а также внутрижелудочковое давление в момент открытия митрального клапана [1,2]. Совокупность действия перечисленных факторов создает так называемую присасывающую функцию левого желудочка, которая и определяет перемещение части объема крови из полости левого предсердия в полость левого желудочка. По окончании быстрого наполнения разница в давлении между левыми камерами снижается, наступает фаза медленного наполнения, во время которой градиент между предсердием и желудочком невелик, и кровоток из предсердия в желудочек небольшой. К моменту наступления систолы левого предсердия этот градиент начинает вновь возрастать, что проявляется в повторном ускорении кровотока через митральный клапан [5].
Во время систолы предсердия объем трансмитрального кровотока, поступающий в полость левого желудочка, зависит от давления в левом предсердии во время систолы, от ригидности стенок левого желудочка, конечного диастолического давления в полости желудочка. Дополнительным фактором, влияющим на процесс наполнения, следует считать также вязкость крови [1,2]. В норме объем и скорость кровотока через митральный клапан в период ранней диастолы значительно превышают эти показатели в период систолы предсердий.
Методические вопросы определения диастолической функции
В последние годы с внедрением в широкую практику допплер-кардиографии появилась возможность измерения скоростей трансмитрального кровотока в различные периоды диастолы неинвазивным путем. Следует заметить, что допплерографическое исследование трансмитрального кровотока позволяет надежно верифицировать только фазу раннего быстрого диастолического наполнения и фазу систолы предсердия, поскольку волна L, отражающая медленное диастолическое наполнение, может быть выявлена на допплерограмме только в 25% случаев и к тому же очень вариабельна по величине и продолжительности [1].
При отсутствии нарушений диастолической функции левого желудочка у здоровых лиц молодого и среднего возраста пиковая скорость Е (Еmax) и площадь под кривой Е (интеграл скорости Е, обозначаемый Еi) превышают величину пиковой и интегральной скоростей А (соответственно Аmax и Аi) [1,6—8]. По данным разных авторов, соотношение скоростей периодов раннего и позднего диастолического наполнения левого желудочка колеблется от 1,0 до 2,2 для интегралов скоростей и от 0,9 до 1,7 для пиковых скоростей. Измеряемое при одновременной записи митрального и аортального потоков время изометрического расслабления миокарда левого желудочка также в значительной мере зависит от возраста, наиболее часто оно составляет 74±26 мс [1,2].
В ряде работ показана также взаимосвязь между возрастанием вклада предсердной составляющей диастолического наполнения левого желудочка и возрастом обследуемых, что выражается уменьшением соотношений скоростей периодов раннего и позднего диастолического наполнения за счет возрастания скоростей периода предсердной систолы и уменьшения скоростей периода раннего диастолического наполнения. Следует также отметить, что данные по фазовому анализу диастолы в литературе неполны и неоднородны в терминологическом определении, что требует дальнейшего исследования этого вопроса.
На основании вышеизложенного можно сделать вывод, что в норме диастолическая функция левого желудочка определяется следующими наиболее существенными моментами: диастолической деформацией левого желудочка, давлением в его полости к моменту открытия митрального клапана, ригидностью стенок левого желудочка, сохранностью структур митрального комплекса и реологическими свойствами самой крови.
Нарушение диастолической функции при ишемии миокарда
При наличии хронической ишемии миокарда возрастает жесткость или ригидность его стенок [4,6,9]. В частности, ряд исследователей убедительно показали наличие тесной корреляции между диастолическими свойствами сердца и максимальным потреблением кислорода миокардом в покое и при нагрузке.
На современном уровне разработки этого вопроса патогенетический механизм нарушения диастолического расслабления левого желудочка выглядит следующим образом: недостаточное обеспечение миокарда кислородом приводит к возникновению дефицита макроэргических соединений, что в свою очередь приводит к замедлению процесса раннего диастолического расслабления левого желудочка.
Указанные изменения сказываются на процессе наполнения камеры желудочка в раннюю диастолу: вследствие более медленного, чем обычно, снижения давления в камере левого желудочка, момент, когда уровни давления между желудочком и предсердием сравниваются, достигается позже. Это приводит к увеличению продолжительности периода изометрического расслабления миокарда левого желудочка. После открытия митрального клапана градиент давления между желудочком и предсердием оказывается меньшим, чем в норме, и, следовательно, поток раннего диастолического наполнения уменьшается. Своеобразная компенсация обеспечивается в период систолы предсердия, когда объем крови, необходимый для адекватного наполнения левого желудочка, поступает во время активного сокращения камеры предсердия. Таким образом, предсердный вклад в формирование ударного объема камеры возрастает [1—4, 6, 8, 10]. Вышеуказанные гемодинамические изменения относят к раннему типу нарушения диастолы желудочка, при котором не происходит существенного повышения давления в камере левого предсердия, и, соответственно, изменений гемодинамики малого круга кровообращения и признаков застойной сердечной недостаточности при этом не наблюдается [2,11].
Значительно сложнее выглядит объяснение патогенетических моментов влияния ишемии у больных с нарушением диастолической функции по рестриктивному типу. Для формирования данного вида нарушения диастолы необходимы следующие основные моменты: высокое конечно-диастолическое давление в полости левого желудочка, формируемое значительной жесткостью его миокарда [2,11,12], высокое давление в полости левого предсердия [4,11,13], обеспечивающее адекватное наполнение желудочка в раннюю диастолу, снижение систолической функции левого предсердия. Большинство авторов в этой связи указывают на достаточно редкую встречаемость рестриктивного типа нарушения диастолы у больных ИБС [4 6], поскольку высокая жесткость миокарда чаще связана с его органическим поражением, например, при рестриктивной кардиомиопатии, инфильтративных кардиопатиях [7,8]. Для больных коронарной болезнью сердца характерно наличие очаговой патологии миокарда и формирование высокой его жесткости в связи с длительной, хронической его ишемией и развитием фиброза.
Таким образом, на сегодняшний день достаточно очевидным является факт отрицательного влияния ишемии миокарда на процесс диастолического наполнения левого желудочка. Поэтому целесообразно коснуться также и вопросов диагностики нарушения диастолической функции у рассматриваемой категории больных.
Диагностика
Наряду с инвазивными методами исследования (вентрикулография) и радионуклидными методами (радионуклидная вентрикулография) все большее значение приобретает в последние годы допплер-кардиография [8,11,12]. Общепринятым на сегодня является выделение 2 типов нарушения диастолической функции левого желудочка по данным допплер-кардиографии [8].
1-й тип, при котором в результате нарушения ранней фазы диастолы желудочка уменьшаются скорость и объем кровотока через митральное отверстие в раннюю фазу диастолы (Епик) и увеличиваются объем и скорость кровотока в период предсердной систолы (Апик), при этом отмечается увеличение времени изометрического расслабления миокарда левого желудочка (ВИРМ) и удлинение времени замедления (ВЗ) потока Е.
2-й тип, обозначаемый как псевдонормальный, или рестриктивный, который предполагает наличие значительной ригидности миокарда желудочка, что приводит к повышению диастолического давления в камере желудочка, а затем и в предсердии, причем давление в камере предсердия может значительно превышать давление в полости желудочка к моменту начала диастолы последнего, что обеспечивает наличие значительного градиента давления между камерами в начале диастолы; при этом меняется характер трансмитрального кровотока: увеличивается Епик и уменьшается Апик, укорачиваются и ранее указанные временные интервалы (ВИРМ и ВЗ).
Ряд авторов предлагают разделять нарушения диастолической функции левого желудочка на 3 типа: ранний, псевдонормальный и рестриктивный. Так, Е.Braunwald [2] предлагает дифференцировать псевдонормальный тип нарушения от нормы и рестриктивного типа на основании продолжительности времени замедления пика Е раннего наполнения, который, как известно, укорачивается при псевдонормальном и рестриктивном типах нарушения диастолы. Правомерность такого подхода вызывает сомнения в свете наличия в литературе данных о существенном влиянии на продолжительность временных интервалов диастолы частоты сердечных сокращений в момент исследования.
Другие авторы указывают на возможность дифференциации между псевдонормальным типом нарушения и нормой с помощью оценки потоков в легочных венах. При псевдонормальном типе имеется повышение давления в левом предсердии, что сказывается на характере наполнения левого предсердия [11].
Роль и место цветной допплеровской М-модальной ЭхоКГ в дифференциальной диагностике между вышеуказанными типами наполнения левого желудочка на сегодняшний день не вполне ясны. Ряд авторов считает, что указанная методика помогает отличить псевдонормальный тип наполнения от рестриктивного и нормы [1,2], в то же время остается открытым вопрос о степени и характере влияния на точность измерений в этом режиме таких факторов, как частота сердечных сокращений, вязкость крови, состояние миокарда левого предсердия и др. Думается, что цветное допплеровское картирование в этой ситуации не имеет принципиальных преимуществ перед обычной допплерограммой, потому что при М-модальной развертке цветного допплеровского изображения также проводится измерение временных интервалов, описанных выше, а значит, сохраняется и влияние всех ранее указанных ограничивающих факторов.
Важной представляется возможность изучения сегментарной диастолической функции при помощи метода допплеровской визуализации тканей с М-модальной разверткой [8,11]. Применение этого метода дает возможность оценить не только общее состояние диастолической функции, но и характер расслабления отдельных сегментов, что особенно важно при оценке влияния ишемии миокарда на эти параметры в покое и при проведении нагрузочных проб.
Клиническое значение диастолической дисфункции левого желудочка и возможности медикаментозного воздействия
ИБС является одной из самых частых причин возникновения диастолической дисфункции левого желудочка [1,4,6] вследствие нарушения раннего диастолического расслабления на фоне острой или хронической ишемии, повышения жесткости миокарда в месте постинфарктного рубца и формирования соединительной ткани на фоне хронической ишемии. Кроме того, повышение жесткости гипертрофированного интактного миокарда у больных ИБС может быть связано с ишемией на фоне коронарной недостаточности вследствие стеноза артерии, кровоснабжающей этот участок миокарда, и в результате относительной коронарной недостаточности, которая часто имеет место при гипертрофии. Известно также, что диастолическая дисфункция может возникать и без нарушения систолической функции левого желудочка [2,14]. Но нарушение диастолической функции даже в изолированном виде приводит к существенному ухудшению центральной гемодинамики и может способствовать возникновению или прогрессированию существовавшей ранее систолической сердечной недостаточности [11,14].
Прогноз у больных ишемической болезнью сердца, у которых имеется диастолическая дисфункция, более неблагоприятный [1,2,14], что делает актуальной проблему ее медикаментозной коррекции.
Вопросам медикаментозной терапии нарушения диастолической функции у больных ИБС посвящено мало работ. Кроме того, на сегодняшний день нет ни одного крупного исследования по этому вопросу. В научной литературе за последние годы опубликованы в основном экспериментальные работы на животных, посвященные изучению влияния антиангинальных препаратов различных групп, а также ингибиторов АПФ (эналаприл – SOLVD – investigators) на процесс диастолического расслабления миокарда [15,16,17,18]. По результатам этих исследований наибольшая эффективность отмечена при применении антагонистов кальция, b-адреноблокаторов, ингибиторов АПФ. Так, например, E.Omerovic и соавт. (1999) продемонстрировали положительный эффект селективного b1-блокатора метопролола на состояние систолической и диастолической функции левого желудочка при инфаркте миокарда.
Существуют и отдельные клинические работы, посвященные этому вопросу. A.Tsoukas и соавт. (1999), изучая влияние комбинированной терапии диуретиками и ингибиторами АПФ на состояние центральной гемодинамики у больных с рестриктивным типом трансмитрального кровотока и сниженной фракцией выброса левого желудочка (<40%), отметили положительное влияние указанной комбинации препаратов у 25% пациентов.
Устранение диастолической дисфункции при наличии ишемии миокарда в значительной мере определяется адекватностью индивидуально подобранной антиангинальной терапии или хирургической реваскуляризацией миокарда [7,14,16]. С этой целью наиболее часто используют антагонисты кальция (в частности амлодипин), b-адреноблокаторы, нитраты.
Интересными представляются также данные C. Stanescu и соавт. (опубликованы в материалах 21-го конгресса Европейской ассоциации кардиологов в 1999 г.) о частоте назначения различных групп препаратов у больных с сердечной недостаточностью различной этиологии (ИБС — 35%, ГБ — 24%, клапанные пороки сердца — 8%, кардиомиопатии — 3%, другие причины — 17%). Согласно данным этих авторов, из 1360 пациентов, госпитализированных по поводу сердечной недостаточности, в 38 % случаев была диагностирована диастолическая сердечная недостаточность. После эхокардиографического исследования частота назначения различных препаратов у этих больных была следующей: диуретики — 57%, антагонисты кальция — 44%, b-блокаторы — 31%, ингибиторы АПФ — 25%, сердечные гликозиды — 16%. В то время, как до эхокардиографического исследования и определения наличия диастолической формы сердечной недостаточности частота назначения вышеуказанных препаратов у этих больных была следующей: диуретики — 53%, антагонисты кальция — 16%, b-блокаторы — 10%, ингибиторы АПФ — 28%, сердечные гликозиды — 44%. Таким образом, после эхокардиографического исследования антагонисты кальция назначали в 3 раза чаще, а сердечные гликозиды — реже, чем до исследования.
В заключение целесообразно отметить, что проблема коррекции нарушений диастолической функции у коронарных больных далека от разрешения. Спорными остаются некоторые вопросы диагностики диастолической дисфункции, нет и единого мнения относительно медикаментозной терапии. Думается, многие аспекты данной проблемы будут разрешены при появлении результатов крупных исследований, посвященных влиянию терапии на состояние диастолической функции у коронарных больных.
Литература
1. Барац С.С., Закроева А.Г. Диастолическая дисфункция сердца по показателям трансмитрального кровотока и потока в легочных венах: дискуссионные вопросы патогенеза, терминологии и классификации. Кардиология 1998; 5: 69—76.
2. E. Braunwald ed., Heart disease, 5th Ed., W.B. Saunders company 1997.
3. Caash W.H., Apstein C-S., Levine H.J. et al. Diastolic properties of the left ventricle. In.- The LV-basic and clinical aspects. Ed. H.J.Levine. Boston. 1985; 143.
4. Choong C.Y. Left ventricle: diastolic function — its principles and evaluation.-Principles and practice of echocardiography. Ed. A.Weiman. Philadelphia. Lea and Febiger. 1994; 1721—9.
5. Bonow P.O., Frederick 1.М., Bacliarach S.J. et al. Atrial systole and left ventricular filling in Hypertrophic cardiomyopathy: effect of verapamil. Amer J Cardiology 1983; 51: 1386.
6. Бащинский С.Е., Осипов М.А. Диагностическая ценность изучения диастолической функции левого желудочка при проведении стресс-допплер-эхокардиографии у больных ишемической болезнью сердца. Кардиология 1991; 9: 28—31.
7. Bessen M., Gardin J-N. Evaluation of left ventricular diastolic function. Cardiol.Clinics 1990; 18: 315—32.
8. Feigenbaum H. Echocardiography.- 5th Edition.- Lea & Ebiger.-Philadelphia. 1994; 166—72,189—91.
9. Желнов В.В., Павлова И.Ф., Симонов В.И., Батищев А.А. Диастолическая функция левого желудочка у больных ишемической болезнью сердца. Кардиология 1993; 5: 12—4.
10. Добротворская Т.Е., Супрун Е.К., Шуков А.А. Влияние эналаприла на систолическую и диастолическую функцию левого желудочка при застойной сердечной недостаточности. Кардиология 1994; 12: 106—12.
11. Christopher P., Appleton M.D. Doppler assesement of left venricular diastolic function: the refinements continue. JACC 1993; 21(7): 1697—700.
12. Cecconi M.,Manfrin M., Zanoli R. et al. Doppler echocardiographic evaluation of left ventricular end-diastolic pressure in patients with coronary artery disease. J Am Soc Echocardiol 1996; 110: 241—50.
13. Castello D., Vaughn M., Dressler F.A. et al. Relation between pulmonary venous flow and pulmonary weige pressure: influence of cardiac output. Amer Heart J 1995; 130: P.127—31.
14. Vasan R.S., Benjamin E.J., Levy D. Congestive heart failure with normal left ventricular systolic function. Arch Intern Med. 1996: 156: 146—57.
15. Barbier Р., Tamborini G., Alioto G., Pepi M. Acute filling pattern changes of the failing left ventricle after captopril as related to ventricular structure. Cardiology 1996; 87: 153—60.
16. Goldstein S. Beta-blockers: insights into the mechanism of action in patients with left ventricular dysfunction. J Heart Failure. 1996: 13: 115.
17. Poultur H., Rousseau M.F., van Eyll C., et. al. Effects with long-term enalapril therapy on left ventricular diastolic properties in patients with depressed ejection fraction. SOLVD Investigators. Circulation 1993 Aug 88: 2 481-91
18. Sasaki M.,Oki T., Inchi A., Tabata T., et. al. Relationship between the angiotensin converting enzyme gene polymorphism and the effects of enalapril on left ventricular hypertrophy and impaired diastolic filling in essential hypertension: M-mode and pulsed Doppler echocardiographic studies. J Hypertens 1996 Dec 14: 12 1403-8
Эналаприл –
Эднит (торговое название)
(Gedeon Richter)
Амлодипин –
Амловас (торговое название)
(Unique Pharmaceutical Laboratories)
| Приложения к статье |
| Диастолическое наполнение левого желудочка определяется многими факторами, среди которых наибольшее значение придают активному расслаблению миокарда левого желудочка в раннюю фазу диастолы, эластическим свойствам самого миокарда, в частности, степени его ригидности, давлению, которое создается в левом предсердии в момент его систолы, состоянию митрального клапана и связанных с ним подклапанных структур |
| ИБС является одной из самых частых причин возникновения диастолической дисфункции левого желудочка вследствие нарушения раннего диастолического расслабления на фоне острой или хронической ишемии, повышения жесткости миокарда в месте постинфарктного рубца и формирования соединительной ткани на фоне хронической ишемии |
| У больных ишемической болезнью сердца, у которых имеется диастолическая дисфункция, прогноз более неблагоприятный, что делает актуальной проблему ее медикаментозной коррекции |

 ЭКГ – обязательный метод исследования, позволяющий определить, есть ли гипертрофия миокарда, признаки артериальной гипертонии и ишемии миокарда,
ЭКГ – обязательный метод исследования, позволяющий определить, есть ли гипертрофия миокарда, признаки артериальной гипертонии и ишемии миокарда,