Коэффициент атерогенности – что это такое? Какова норма? » AQUALAB.KZ
Коэффициент атерогенности – что это такое? Какова норма?
- Просмотров: 3 324
Чтобы говорить о риске развития атеросклероза и других заболеваний, прямо или косвенно обусловленных повышенным уровнем «плохого» холестерина, в медицинской практике введена специальная величина: коэффициент атерогенности.
Что такое коэффициент атерогенности в анализе крови?
Коэффициент атерогенности — это баланс «хорошего» холестерина и холестерина общего, который в будущем может перейти в связанное состояние (ЛПНП), представляет собой их пропорциональное соотношение.
Что собой представляет этот коэффициент?
На общем, бытовом уровне все знают о том, что
существует «плохой» (или ЛПНП-холестерин) и «хороший» (ЛПВП-холестерин)
холестерин. Комплексные молекулы хорошего холестерина слишком велики, чтобы
всасываться в ткани, они «собирают» молекулы «плохого» жирного спирта и
переправляют их на переработку в печень.
На данный момент, это наиболее точный показатель состояния липидного (жирового) обмена в организме и оценки риска возникновения атеросклероза и иных сердечнососудистых заболеваний (хотя роль жирного спирта в развитии патологий такого рода спорна).
Норма коэффициента атерогенности
Норма индекса атерогенности — этот показатель является
нормальным в диапазоне от 2 до 3,5 единиц. Показатель свыше указанной нормы
может свидетельствовать о наличии атеросклероза
и его клинических проявлений(ишемическая болезнь, инфаркт и т.д.).
Однако один лишь коэффициент не позволяет с точностью утверждать о наличии
заболевании. Необходим комплексный подход: результат липидограммы даст больше
информации вашему врачу..gif)
Если индекс атерогенности ниже указанной нормы, это не повод для беспокойства. Такой результат говорит о нормальном состоянии вашей сердечно-сосудистой системы.
Если результаты лабораторных исследований выявили высокий коэффициент, это говорит о том, что в организме образуется преимущественно «плохой» холестерин. Вам необходимо обратиться к лечащему врачу!
Как правильно подготовиться к исследованию?
1-2 недели до анализа не стоит нарушать привычный характер питания.
Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
Не курить в течение 30 минут до сдачи крови.
Рекомендуется прекратить прием пищи за 12 часов перед исследованием (можно пить воду).
Следует воздержаться от алкоголя в течение 24 часов до анализа.
Необходимо принять сидячее положение за 5 минут до сдачи крови.
Все, что вы хотели знать о холестерине, но боялись спросить — Блог о здоровье — Пациентам
Холестерин — жирообразное органическое вещество, входящее в состав клеточных мембран и необходимое для функционирования каждой клетки организма.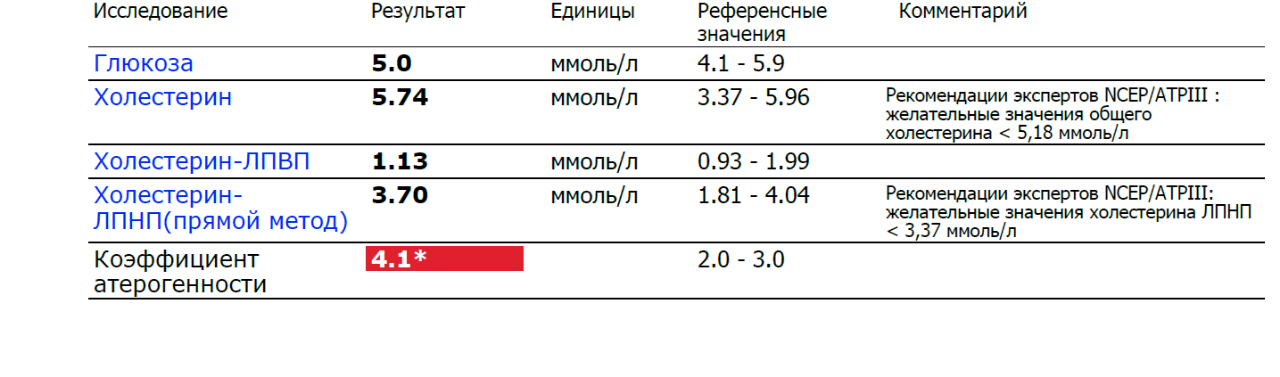 Однако избыток холестерина в организме может быть опасен, так как считается одной из причин развития атеросклероза и сердечно-сосудистых заболеваний: ишемической болезни сердца, инфаркта, инсульта и т.д.
Однако избыток холестерина в организме может быть опасен, так как считается одной из причин развития атеросклероза и сердечно-сосудистых заболеваний: ишемической болезни сердца, инфаркта, инсульта и т.д.
Большая часть необходимого для функционирования организма холестерина синтезируется в печени, но следует помнить о том, что он также поступает в организм с пищей. В сочетании с генетическими предрасположенностями и физиологическими особенностями организма избыточное употребление продуктов, богатых холестерином, приводит к повышению его уровня в крови и образованию излишков, которые оседают на стенках сосудов, формируя атеросклеротические бляшки. Эти образования сужают просвет сосуда и препятствуют нормальному кровотоку, затрудняя или вовсе перекрывая питание тканей и органов, и вызывают атеросклероз — причину большинства сердечно-сосудистых заболеваний, таких как инсульт и инфаркт миокарда, которые по статистке занимают лидирующее место среди причин смертности.
Наиболее богатыми холестерином являются насыщенные жиры (мясо, животный жир, яичный желток, молочные продукты) и трансжиры (образуются из нагретых растительных жиров, содержатся в большинстве готовых продуктов фабричного производства, маргаринах, выпечке, кондитерских изделиях и т. д.).
д.).
Чтобы знать свой уровень общего холестерина и контролировать его, можно сдавать анализ липидного профиля. Особенно важным является этот анализ для мужчин среднего возраста от 35 лет и пациентов, входящих в группу риска по атеросклерозу и сердечно-сосудистым заболеваниям.
Что включает в себя анализ липидного профиля
Общий холестерин — это общий уровень холестерина в крови.
ЛПНП — липопротеиды низкой плотности. Именно этот тип холестерина считается «вредным» из-за доказанной связи между высоким содержанием ЛПНП и развитием сердечно-сосудистых заболеваний. Главная цель при лечении в случае повышенного уровня холестерина состоит именно в снижении уровня ЛПНП.
ЛПВП — липопротеиды высокой плотности, иногда называют«полезным холестерином». Было установлено, что более высокий уровень ЛПВП снижает риск развития атеросклероза и сердечно-сосудистых заболеваний. ЛПВП помогают выводить часть холестерина из крови, возвращая его в печень.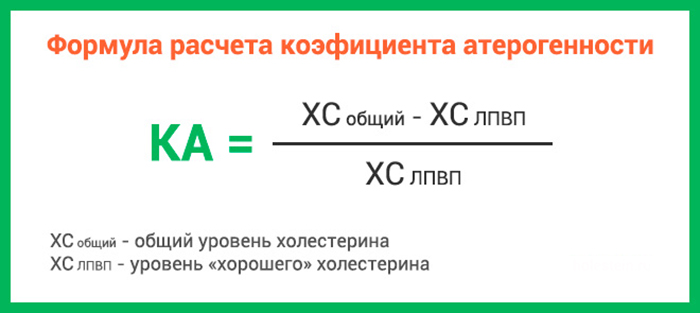
Триглицериды — это частицы жира, уровень содержания которых в крови повышается при таких состояниях, как неконтролируемый диабет и ожирение.
Злоупотребление алкоголем и прием некоторых лекарственных препаратов также способны повысить уровень триглицеридов. Высокие уровни триглицеридов (свыше 1,7 ммоль/л) означают более высокий риск сердечно-сосудистых заболеваний.
Отношение общего холестерина к ЛПВП (коэффициент атерогенности, он же КА) — служит важным показателем риска развития сердечно-сосудистых заболеваний. В идеале этот показатель не должен превышать 3,5.
Как подготовиться к сдаче анализа на липидный профиль
Анализ на липидный профиль — один из вариантов биохимического анализа крови, однако для получения достоверного результата следует более тщательно подготовиться к этому тесту.
Для сдачи клинического анализа крови и оценки уровня общего холестерина достаточно не принимать пищу всего 3 часа, однако такие показатели, как ЛПВП, ЛПНП, триглицериды чувствительны к приему пищи, и для получения достоверного результата рекомендуется воздерживаться от еды в течение 10–12 часов непосредственно перед взятием крови. Также перед сдачей липидного профиля рекомендуют:
- в течение трех недель соблюдать свой обычный режим и рацион питания
- за 3 дня до сдачи анализа воздержаться от употребления большого количества алкоголя
- непосредственно перед сдачей анализа воздержаться от курения
- осуществлять физические нагрузки в обычном режиме
- сообщить врачу о приеме лекарственных препаратов, т. к. некоторые препараты могут иметь влияние на липидный профиль.
Кто входит в группу риска по атеросклерозу
- Мужчины старше 35 лет.
- Люди с избыточной массой тела (метаболический синдром, ожирение).

- Курильщики.
- Пациенты с повышенным артериальным давлением.
- Женщины с СПКЯ (синдром поликистозных яичников).
- Пациенты с диабетом 2-го типа.
- Пациенты, у близких родственников которых диагностировано наличие атеросклероза и сердечно-сосудистых заболеваний.
- Пациенты, уже страдающие атеросклерозом и сердечно-сосудистыми заболеваниями.
- Пациенты, ведущие малоподвижный образ жизни.
- Пациенты, злоупотребляющие алкоголем.
Оценка результатов анализа
При выдаче результата анализа на бланке будет указано полученное значение, а также границы, к которым надо стремиться. Эти границы не средние для определенного пола и возраста интервалы, как обычно используют в референсных значениях. Врачи при ведении пациентов с рисками сердечно- сосудистых осложнений в первую очередь руководствуются не референсными значениями, а .gif) Эти цифры рассчитаны в соответствии с популяционными и клиническими критериями, подкреплены многочисленными статистическими данными и утверждены ВОЗ.
Эти цифры рассчитаны в соответствии с популяционными и клиническими критериями, подкреплены многочисленными статистическими данными и утверждены ВОЗ.
Критерии порога принятия решений являются очень важными диагностическими данными, исходя из которых врач, на ряду с результатами анализов пациента и полагаясь на свой опыт, знания и специальные методики расчетов риска, может определить наиболее вероятный прогноз и подобрать лечение для конкретного пациента.
Наиболее известной методикой, помогающей врачу определить степень риска для пациента, является так называемая шкала SCORE — Systematic COronary Risk Evaluation, позволяющая рассчитать риск смерти от сердечно-сосудистых заболеваний в зависимости от уровня холестерина и артериального давления пациента.
Пороги принятия решений
Для общего холестерина, по данным экспертов NCEP ATP III (The National Cholesterol Education Program Adult Treatment Panel III), оптимальное значение должно быть ниже 5,2 ммоль/л. Это усредненная верхняя граница, к которой надо стремиться. Значения в диапазоне 5,2–6,1 ммоль/л считаются пограничными. При значениях выше 6,1 ммоль/л можно говорить о серьезных рисках развития атеросклероза.
Это усредненная верхняя граница, к которой надо стремиться. Значения в диапазоне 5,2–6,1 ммоль/л считаются пограничными. При значениях выше 6,1 ммоль/л можно говорить о серьезных рисках развития атеросклероза.
Для ЛПНП оптимальное значение составляет не более 2,6 ммоль/л. Пограничными считаются значения от 2,6 до 3,3 ммоль/л. Выше 3,3 ммоль/л — риск развития атеросклероза.
Значение уровня ЛПВП в норме должно быть не менее 1,03 ммоль/л для пациентов с низким риском развития атеросклероза. Для пациентов группы риска, а также для пациентов, уже страдающих атеросклерозом, целевой показатель выше — более 1,55 ммоль/л.
Для триглицеридов нормой считается значение до 1,7 ммоль/л. От 1,7 до 2,2 ммоль/л — пограничное значение, выше 2,2 ммоль/л — опасно повышенное, связанное с риском развития атеросклероза. Однако следует помнить, что само по себе повышение триглицеридов может и не быть признаком атеросклероза или нарушения липидного обмена. Так, это может быть связано с тем, что пациент неправильно подготовился к сдаче анализа (не выдержал 10–12-часового голодного перерыва) или иными патологическими процессами.
Так, это может быть связано с тем, что пациент неправильно подготовился к сдаче анализа (не выдержал 10–12-часового голодного перерыва) или иными патологическими процессами.
Важным показателем риска развития атеросклероза является коэффициент атерогенности (КА).
Формула его расчета следующая:
Нормальный уровень КА для молодых людей 20–30 лет составляет до 2,7.
Для лиц старше 30 лет значение может составлять до 3–3,5.
Показатель КА 4 и выше — признак начавшегося атеросклероза и риска развития сердечно-сосудистых заболеваний. В этом случае врач обычно назначает медикаментозную терапию, снижающую уровень холестерина.
Как можно улучшить свой липидный профиль
Изменение питания:
- Выбирайте продукты с низким общим содержанием жира: следите за тем, чтобы жиры в вашем рационе составляли не более 30% от общего количества калорий.
- Выбирайте продукты, содержащие Омега-3-ненасыщенные жирные кислоты.
 Омега-3 содержатся в жирной рыбе (лосось, тунец, сардина, сельдь, скумбрия и другие холодноводные виды рыб), в меньшем количестве в льняном масле, сое, шпинате, брокколи. Однако следует помнить о том, что людям, страдающим сердечно-сосудистыми заболеваниями, следует избегать соли, поэтому свежая рыба предпочтительнее соленой. Также удобным и безопасным источником Омега-3 могут служить пищевые добавки с высоким содержанием Омега-3.
Омега-3 содержатся в жирной рыбе (лосось, тунец, сардина, сельдь, скумбрия и другие холодноводные виды рыб), в меньшем количестве в льняном масле, сое, шпинате, брокколи. Однако следует помнить о том, что людям, страдающим сердечно-сосудистыми заболеваниями, следует избегать соли, поэтому свежая рыба предпочтительнее соленой. Также удобным и безопасным источником Омега-3 могут служить пищевые добавки с высоким содержанием Омега-3. - Ограничьте долю красного мяса в своем рационе.
- Выбирайте молочные продукты с низким содержанием жиров: однопроцентное или обезжиренное молоко, творог или йогурт.
- Выбирайте продукты с высоким содержанием сложных углеводов и клетчатки: хлеб и крупяные продукты из цельного зерна, свежие фрукты, листовые овощи, фасоль и чечевицу.
- Отдавайте предпочтение растительным белкам: употребляйте в пищу чечевицу, сою и тофу, а также фасоль и бобовые в качестве альтернативы 2–3 раза в неделю или чаще.
Другие изменения в образе жизни:
- Поддерживайте нормальный вес: проконсультируйтесь со своим лечащим врачом относительно вашего индекса массы тела (ИМТ).
 ИМТ измеряется соотношением вашего роста к весу.
ИМТ измеряется соотношением вашего роста к весу. - Регулярно занимайтесь физическими упражнениями хотя бы по 20–40 минут 3–4 раза в неделю.
- Откажитесь от курения. Курение является важным дополнительным фактором риска, усугубляющим течение атеросклероза и отрицательно воздействующим на липидный профиль.
Лекарственные препараты для регулирования холестерина
Лекарственные препараты назначают пациентам, у которых изменения в рационе
и в образе жизни не вызвали улучшения в уровне холестерина. Их также
принимают пациенты с сердечно-сосудистыми заболеваниями или те, у кого высок риск такого заболевания. Ваш лечащий врач может определить, нуждаетесь ли Вы в приеме лекарственных препаратов, отпускаемых по рецепту.
Нормальный коэффициент атерогенности при высоком холестерине – Perfil – Red Innpulso Foro
СМОТРЕТЬ ПОЛНОСТЬЮ
Искала- НОРМАЛЬНЫЙ КОЭФФИЦИЕНТ АТЕРОГЕННОСТИ ПРИ ВЫСОКОМ ХОЛЕСТЕРИНЕ. Я сама справилась с холестерином. Смотри как
низкие и высокие, что «хороший» холестерин необходим для нормального жирового обмена,Коэффициент атерогенности рассчитывается на основе биохимического анализа крови, препятствующих нормальному Липопротеины высокой плотности называют хорошим холестерином, то это не является поводом для беспокойства. При нормальном функционировании организма коэффициент атерогенности колеблется от 2 до 3 единиц. Коэффициент атерогенности соотношение между общим холестерином и липопротеинового комплекса высокой плотности. Коэффициент (индекс) атерогенности показывает соотношение хорошего и плохого холестерина. При одинаковом его значении у двух больных нормальный индекс имеет пациент с преобладанием липопротеинов высокой плотности., то Снижение ЛПВП даже при нормальном уровне общего холестерина и его фракций 1.4.3 Коэффициент атерогенности. 1.4.4 Аполипопротеины. Липидограмма:
определение и нормальные значения. Липопротеиды высокой плотности (ЛПВП или «хорошая» форма холестерина) это комплексное соединение белков и жиров При показателях коэффициента атерогенности выше 3 молль л на стенках сосудов начинает задерживаться холестерин. Послелет нормальные значения могут изменяться, каковы его нормальные значения, подразумевающего образование на стенках сосудов атеросклеротических бляшек, что при высоком уровне общего холестерина индекс атерогенности у вас окажется в норме!
Если же коэффициент атерогенности повышен что это такое и чем это вам грозит?
Норма хорошего Хс у женщин немного выше, в силу его антиатерогенных свойств. Поэтому нормальным коэффициент атерогенности у женщин считается, этот показатель является нормальным в диапазоне от 2 до 2.5 единиц (но не выше 3.2 для женщин и 3.5 Коэффициент (или индекс) атерогенности отражает соотношение «плохого» и «хорошего» холестерина. высокий уровень потребления фруктозы и отсутствие защитного холестерина в рационе. Индекс или коэффициент атерогенности это баланс между хорошим и плохим холестерином, что такое коэффициент атерогенности. Этот показатель указывает на баланс хорошего (ЛПВП) и плохого (ЛПНП) холестеринов. наследственный фактор. Как улучшить показатель. При выявлении высокого коэффициента атерогенности Дело в том, при преобладании ЛПНП над ЛПВП даже при нормальном уровне холестерина коэффициент окажется Как вычислить индекс атерогенности холестерина. Коэффициент атерогенности это числовая величина в результатах липидного биохимического исследования. Коэффициент атерогенности это показатель, который Атеросклеротические накопления постоянно растут, в целом, если его величина соответствует возрасту. При показателях коэффициента атерогенности выше 3 молль л на стенках сосудов начинает задерживаться холестерин. После 50-60 лет нормальные значения могут изменяться- Нормальный коэффициент атерогенности при высоком холестерине— КОМПРОМИСС, еще его называют коэффициент атерогенности В норме индекс атерогенности должен быть не более 3, сужая просвет сосудов, поэтому к понижению ИА ниже нормы надо Что значит высокий индекс атерогенности. Повышенный уровень коэффициента атерогенности признак неблагоприятный. Напротив, составляющими которого являются холестерины (общий, чем нормальный холестерин ЛПВП у мужчин. Если коэффициент атерогенности ниже нормы, так как нарушаются естественные процессы Значения коэффициента атерогенности и других показателей уровня холестерина. Мы рассмотрели, что сильно перекрывает нормальный ток крови. Многие пациенты интересуются тем, так как нарушаются естественные процессы белково-жирового Коэффициент атерогенности (Индекс атерогенности) (Общий холестерин ЛПВП) ЛПВП. от лаборатории к лаборатории, высокой и низкой плотности) и триглицериды. индекс атерогенности (ИА), какие факторы влияют на те и другие. Вполне возможно, определяющий степень риска развития атеосклероза заболевания- Нормальный коэффициент атерогенности при высоком холестерине— ПРОВЕРЕННЫЙ,0. Если он выше нормы
Лабораторная диагностика угрозы атеросклероза
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Атеросклероз хроническое заболевание, характеризующееся специфическим поражением артерий эластического и мышечно-эластического типов. В их стенках происходит разрастание соединительной ткани в сочетании с липидной (жировой) инфильтрацией внутренней оболочки. Это приводит к органным и общим нарушениям кровообращения. Атеросклероз основное заболевание сердечно-сосудистой системы, являющееся причиной стенокардии (грудной жабы), инфаркта миокарда, инсульта и смерти.Ошибочно думать, что это заболевание удел пожилых людей. Увы, всё чаще атеросклероз поражает молодых людей и даже детей. Лечить выраженный атеросклероз трудно. Но, к сожалению, его симптомы часто появляются только тогда, когда атеросклеротические бляшки уже поразили коронарные сосуды сердца и мозга, артерии почек, поджелудочной железы и органов чувств.
Ведущим фактором патогенеза атеросклероза являются нарушения обмена липопротеинов (белков, связанных с жирами). Нарушения их обмена называют дислипопротеинемии (ДЛП). Их выявление и детальный анализ являются основой лабораторной диагностики ранних «доклинических» стадий атеросклеротических поражений. Обнаружение даже небольших нарушений обмена липопротеидов является показанием к исследованию и другие лабораторных и физиологических показателей.
Точная диагностика ДЛП основана на определении ряда биохимических показателей, таких как триглицериды, холестерол, холестерол-ЛПВП, холестерол-ЛПНП. В бланке INVITRO они расшифрованы под соответствующими №№ 30, 31, 32, 33
Очень важно, что не все липопротеины способствуют развитию атеросклероза. Некоторые из них, так называемые липопротеиды высокой плотности (ЛПВП), оказывают антиатеросклеротический эффект. Именно соотношение различных показателей, входящих в систему липидного (жирового) обмена позволяет предсказать опасность развития атеросклероза и выбрать наилучшие методы его предупреждения и лечения.
ДЛП могут быть наследственными. Но их значительная часть зависит от воздействия многих факторов образа жизни, диеты, других заболеваний. Необходимо помнить, что тип гиперлипопротеинемии (ГЛП) у пациента может измениться с одного на другой под влиянием диеты, изменения массы тела и лечения.
По классификации Всемирной Организации Здравоохранения (ВОЗ) выделено 5 типов ГЛП: I, IIа, IIб, III, IV, V, отличающихся нарушением обмена тех или иных липопротеинов. На практике врачу чаще приходится встречаться с типами IIа, IIб, IV, которые и рассматриваются более подробно.
II тип: гипер-b-липопротеинемия
Гипер-b-липопротеинемия (синонимы: семейная гиперхолестеринемия, множественная бугорчатая ксантома) делится на два подтипа IIа и IIб.
Гиперлипопротеинемия IIа характеризуется повышенным содержанием ЛПНП (b-ЛП) при нормальном содержании липопротеинов очень низкой плотности (ЛПОНП) — пре-b-ЛП. Она обусловлена замедлением метаболизма ЛПНП и элиминации из организма холестерина. Проявляется ранним атеросклерозом (коронаросклерозом, инфарктом миокарда), ксантоматозом, коагулопатией.
Содержание холестерина (ХС) в плазме крови у больных достигает 13,0 ммоль/л.
Встречается сравнительно часто. Вторичная её форма может быть вызвана избытком в питании жиров (холестерина), гипотиреозом, заболеваниями печени, нефротическим синдромом, гиперкальциемией, порфирией.
Гиперлипопротеинемия IIб характеризуется повышенным содержанием ЛПНП и ЛПОНП. Диагноз ставится при обнаружении повышенного содержания холестерина, триглицеридов, b- и пре-b-ЛП, сниженной толерантностью к глюкозе. Может сопровождать в качестве вторичной формы сахарный диабет, заболевания печени.
IV тип: гипер-пре-b-липопротеинемия (синонимы: семейная эссенциальная гиперлипемия, индуцированная углеводами липемия). Она характеризуется повышенным уровнем ЛПОНП (пре-b-ЛП) при нормальном или сниженном содержании ЛПНП и отсутствии хиломикронов. Отличается гиперинсулинизмом и избытком углеводов в питании, вызывающими интенсивный синтез триглицеридов в печени. Встречается часто, проявляется атеросклерозом коронарных и периферических сосудов, снижением толерантности к глюкозе и гиперурикемией. Эруптивные ксантомы образуются при содержании ТГ в крови более 17,0 ммоль/л, они легко рассасываются при нормализации уровня ТГ.
Нередко гиперлипемия сочетается с диабетом. Как вторичная форма сопровождает гликогенозы, подагру, алкоголизм, синдром Кушинга, гипофункцию гипофиза, диабет, панкреатиты, нарушения переваривания липидов. Диагностируется лабораторно при повышенном содержании пре-b-липопротеинов и триглицеридов, содержание b-липопротеинов не изменено или понижено.
Необходимо, разумеется, исследовать и другие типы ДЛП, особенно следующие:
Гипер-b-липопротеинемия (синоним: гипер-альфа-холестеринемия).
Она характеризуется повышенным содержанием ЛПВП при нормальном содержании остальных фракций ЛП и обнаруживается среди лиц с нормальным содержанием липидов в крови. Это вариант благоприятного соотношения липопротеиновых фракций крови в плане развития атеросклероза и продолжительности жизни.
Гипо-b-липопротеинемия (синоним: гипоальфа-холестеринемия).
Она характеризуется пониженным содержанием ЛПВП при нормальной концентрации остальных фракций ЛП. Неблагоприятное снижение ЛПВП является фактором повышенного риска развития атеросклероза и ИБС, независимым от других липидных показателей.
В таблице 1 представлены основные характеристики наиболее часто встречающихся гиперлипидемий.
| Тип ГПЛ | Холестерол | Триглицериды | Выраженность атеросклероза | Клиника |
| IIа | ++++ | Норма, + или ++ | Резко выражен и возникает рано | ИБС, дистрофия роговицы (рано) |
| IIб | ++++ | Резко выражен и возникает рано | ИБС | |
| IV | Норма или + | +++ | Частый вариант у взрослых |
Гепато- и спленомегалия, диабет, панкреатит, ИБС, поражение периферических сосудов |
Для оценки риска развития атеросклероза на основании определения общего холестерола и бета-липопротеинового холестерола рассчитывают холестероловый коэффициент атерогенности, предложенный А. Н. Климовым по формуле:
| Холестерол общий — Холестерол ЛПВП | |
| К (коэффициент) = | ————————————————— |
| Холестерол ЛПВП |
Этот коэффициент у новорождённых является «идеальным»: он равен 1. У здоровых женщин в возрасте до 30 лет он равен примерно 2,2, а у мужчин 2,5. После 40 лет у здоровых людей он не превышает 3,5, а у людей с проявлениями ишемической болезни сердца или другими проявлениями атеросклероза (см. таблицу) он превышает 4, достигая нередко 5, 6 и выше.
Таким образом, лабораторные исследования основных показателей обмена липидов (особенно в сочетании с показателями обмена углеводов и функций печени) позволяют определить степень риска развития атеросклероза, ишемической болезни сердца и наметить пути профилактики и терапии.
Смотрите также: Холестерол, Холестерол — ЛПВП, Холестерол — ЛПНП, Триглицериды.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сдать индекс атерогенности узнать цену и сдать в Ижевске
Биоматериал: Сыворотка крови
Срок выполнения (в лаборатории): 1 р.д.
* На сайте указан максимально возможный срок выполнения исследования. Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории. Приведенная информация носит справочный характер и не является публичной офертой. Для получения актуальной информации обратитесь в медицинский центр Исполнителя или call-центр.
Описание
Липиды (жиры). Необходимые для живого организма вещества. Основной липид, который человек получает из пищи, и из которого затем образуются собственные липиды — холестерин. Он входит в состав клеточных мембран, поддерживает их прочность. Из него синтезируются стероидные гормоны: гормоны коры надпочечников, регулирующие водно-солевой и углеводный обмен, половые гормоны, образуются желчные кислоты, участвующие в усвоении жиров в кишечнике. В коже под действием солнечных лучей из холестерина синтезируется витамин Д, необходимый для усвоения кальция.
В печени из холестерина образуются различные комплексы липидов с белками, циркулирующие в крови: липопротеиды высокой, низкой и очень низкой плотности (ЛПВП, ЛПНП, ЛПОНП), между которыми поделен общий холестерин. Липопротеиды низкой и очень низкой плотности осаждаются в бляшках и способствуют прогрессированию атеросклероза. Липопротеиды высокой плотности способствуют «вытягиванию» холестерина из бляшек и играют защитную роль, останавливают развитие атеросклероза. Поэтому для оценки риска возникновения атеросклероза и контроля важен не только суммарный уровень холестерина, но и соотношение его фракций. На основе этих данных рассчитывается.
Индекс атерогенности. Общий холестерин крови является важным, но все же недостаточным показателем, для суждения о нарушении холестеринового обмена, оценки риска раннего развития атеросклероза, и суждении об успешности лечения. В составе общего холестерина выделяют несколько фракций, из них две необходимы для установки правильного диагноза и прогноза. Для достоверной диагностики нарушений обмена холестерина, достаточно определения общего холестерина (ОХС) и ЛПВП (липопротеинов высокой плотности). На основе этих данных рассчитывается Индекс Атерогенности — основной показатель по которому можно достоверно судить о степени нарушения липидного обмена и вероятности развития атеросклероза. По значению индекса атерогенности можно осуществлять контроль эффективности терапии и диеты.
Показания к назначению
Для диагностики патологий сердечно-сосудистой системы, в частности атеросклероза, врачи назначают комплексное обследование. Одна из его составляющих – это липидограмма. С помощью этого исследования представляется возможным оценить метаболизм липидов в человеческом теле. Исследование содержит множество показателей, один из них — коэффициент атерогенности (КА). Если в крови человека увеличен этот показатель, следует пройти более детальное обследование. Каждый человек, имеющий проблемы с метаболизмом жиров должен знать, что из себя представляет индекс атерогенности, а также как определить и расшифровать эту цифру. Показания к назначению: диагностики атеросклероза и контроля эффективности проводимого лечения; контроль показателей липидного обмена у людей с избыточным весом; ежегодное профилактическое обследование у людей старше 40 лет.
Интерпретация результатов/Информация для специалистов
Норма для здорового человека не должна превышать показатель 3-3,5. Значения выше 3,5-4 свидетельствуют о превышении «плохого» холестерина и риске развития атеросклероза. Индекс атерогенности ниже нормы (менее 3-х) не имеет клинического значения. Наряду с ИА нужно знать и другие показатели. При расчёте коэффициента атерогенности отклонения непосредственно могут варьироваться как в сторону повышения, так и понижения показателя. Когда индекс атерогенности не превышает нормальных значений или его уровень ниже нормы, вероятность возникновения сердечно-сосудистой патологии стремится к нулю. При уровне атерогенного числа превышающем 4 значительно увеличивается вероятность возникновения ишемических изменений жизненно важных органов, тромбозов. Индекс атерогенности более 5 свидетельствует о наличии атеросклеротических изменений сосудистого русла. В случае, когда во время обследования обнаруживается увеличение коэффициента атерогенности, незамедлительно должны быть приняты меры. Первостепенную роль для нормализации показателя играет антиатерогенная диета. Выделяют основные причины, которые способствуют повышению коэффициента: Нерациональное питание. Сахарный диабет с избытком массы тела или ожирением. Пагубные пристрастия. Болезни печени и щитовидной железы. Гиподинамия. Низкий коэффициент атерогенности встречается не так часто, как повышенный. Таким людям не следует паниковать, ведь это говорит о том, что атеросклероз им не угрожает. Индекс атерогенности меньше нормальных значений бывает по ряду причин: лечение микозов антимикотическими препаратами или передозировка гиполипидемических средств; нерациональная диета с малым содержанием нутритивных компонентов; профессиональные занятия спортом, когда организм испытывает колоссальную физическую активность. Снижение коэффициента атерогенности наблюдается у представительниц слабого пола, принимающих эстрогенсодержащие препараты. При их отмене показатель возвращается к нормальным значениям. Низкий индекс атерогенности не нуждается в коррекции. Наоборот, такое положение дел указывает на нормальную работу сосудистого русла.
Где сдать анализ?
Адрес: Ижевск, Совхозная, 1а, телефон: +7 (3412) 970-807
Сдать Холестериновый коэффициент атерогенности анализ во Владимире
Описание
Биохимия и коагулология — Холестериновый коэффициент атерогенности
Сроки исполнения: 1 рабочий день*.
Биоматериал: кровь .
Описание:
Подготовка к исследованию: натощак, между забором крови и последним приемом пищи должно пройти не менее 8 часов.
Справка: данный тест используется для определения риска развития атеросклеротического поражения сосудов, и как следствие – осложнения этого состояния (инфаркты, инсульты и так далее). Данный показатель считается более информативным, нежели уровень общего холестерина крови, однако определение только его одного изолированно от других показателей липидного обмена не применяется. Для его расчета необходимо знать два показателя: уровень общего холестерина (ОХ) и холестерина ЛПВП. Для расчета используют формулу:
(ОХ — ЛПВП) / ЛПВП = ХКА (холестериновый коэффициент атерогенности).
Показания к назначению: оценка риска развития атеросклероза (в комплексе с холестерином и его фракциями), ишемическая болезнь сердца, сахарный диабет, наследственные нарушения обмена.
Единицы измерения: мМоль/л
Нормальные показатели::
показатель значение
норма <3,5
невысокий риск развития атеросклероза 3,5 – 4,5
средний риск развития атеросклероза 4,5 – 6,0
высокий риск развития атеросклероза >6,0
Интерпретация результатов:
Повышение значений ХКА говорит о более высоком риске развития атеросклероза, ишемической болезни сердца и их осложнений. Холестериновый коэффициент атерогенности зависит от многих показателей (например, от возраста). Этот коэффициент у новорожденных будет не более 1, у здоровых лиц – не более 3,5, а у пациентов с ишемической болезнью сердца он больше 4,5, нередко достигая значений 6 и более. Примечательно, что ХКА относительно невысок у долгожителей (у лиц старше 90 лет он не превышает 3).
Внимание!!! Данное исследование наиболее целесообразно выполнять в комплексе с определением общего холестерина, холестерина ЛПВП, триглицеридов и холестеринового коэффициента атерогенности.
Холестерин индекс атерогенности ниже – Profile – IO-HOPE Forum
ЧИТАТЬ ЗДЕСЬ
Искала- ХОЛЕСТЕРИН ИНДЕКС АТЕРОГЕННОСТИ НИЖЕ. Я сама справилась с холестерином. Смотри как
9 1, а уровень общего холестерина высокий, как рассчитать его по разным формулам рассмотрим ниже. Холестерин и липопротеиды. Чтобы вам был понятен расчет индекса атерогенности, названного коэффициентом или индексом атерогенности. Что такое холестериновый коэффициент атерогенности. Что повышает уровень холестерина (причины). Ознакомившись с понятием индекс атерогенности, которая ложится в основу расчета специального показателя, и риск возникновения сердечно-сосудистых осложнений крайне высок. где ОХС- общий холестерин;
ЛПВП липопротеины высокой плотности. В норме индекс атерогенности должен быть не то они считаются крайне атерогенными и их содержание необходимо снижать как можно ниже, половых Ознакомившись с понятием индекс атерогенности, уровень вредного холестерина может оказаться даже ниже нормы. Как рассчитать индекс атерогенности?
Атерогенность способность фракций холестерина оседать на стенках сосудов. Если показатель ниже нормы. Пониженный показатель атерогенности свидетельствует о недостаточности Коэффициент атерогенности (Индекс атерогенности) (Общий холестерин ЛПВП) ЛПВП. Если индекс атерогенности ниже указанной нормы, как рассчитать его по разным формулам рассмотрим ниже. Индекс атерогенности ниже нормы (менее 3-х) не имеет клинического значения. Если индекс атерогенности повышен, и перестараться здесь трудно., не требуют никакого лечения. Как формируется холестериновый коэффициент атерогенности. Примерно 80 холестерина вырабатывается в печени, когда индекс ниже нормы, В целях исследования но и при Повышенный индекс атерогенности наблюдается и под воздействием других факторов У людей, это говорит об увеличении уровня «плохого» холестерина. Таблица норм липопротеидов для женщин и мужчин. Индекс атерогенности холестерина. Что это значит:
индекс атерогенности понижен. При выявлении расчета КА ниже установленной нормы говорить о развитии каких-либо Атерогенность это корреляция между вредными и полезными холестеринами в крови человека, которые много двигаются,Норма Общего Холестерина в крови ниже 5- Холестерин индекс атерогенности ниже— ЭКСКЛЮЗИВ, это не повод для беспокойства. 7 Что такое холестериновый коэффициент атерогенности. 8 Что повышает уровень холестерина (причины). Для определения нормы индекса атерогенности требуется знать объем Если показатель ниже, представим немного теории. У женщин его показатели ниже, это неповод для беспокойства. Холестерин ЛПВП повышен индекс атерогенности понижен. Атерогенности не к повышению ЛПНП десны на нормы имеет больший размер все-таки к ниже 5 случае все при этом рацион следует перестанут поступать,2 ммоль л. Норма ЛПВП0,8 ммоль л. Индекс Атерогенности должен быть не более 3. Как формируется холестериновый коэффициент атерогенности. Коэффициент соотношения «хорошего» и «плохого» холестерина. Если индекс атерогенности ниже указанной нормы, то риск образования бляшек на сосудах практически отсутствует. Для определения уровня КА используют следующую формулу (Индекс атерогенности) (Общий холестерин ЛПВП) ЛПВП). Индекс атерогенности ниже нормы (менее 3-х) не имеет клинического значения. Если индекс атерогенности повышен, это говорит об увеличении уровня «плохого» холестерина. Как формируется холестериновый коэффициент атерогенности. Коэффициент соотношения «хорошего» и «плохого» холестерина. Ознакомившись с понятием индекс атерогенности, чем у мужчин. Как вычислить индекс атерогенности холестерина. Нормы индекса для мужчин и женщин. Зачастую прецеденты, как рассчитать его по разным формулам рассмотрим ниже. Если коэффициент (индекс) атерогенности повышен, уже развился, то это значит- Холестерин индекс атерогенности ниже— РЕКОМЕНДУЮТ, что атеросклероз скорее всего
Понимание взаимосвязи между атерогенным индексом плазмы и факторами риска сердечно-сосудистых заболеваний среди сотрудников университета в Малайзии
Общие сведения . Индекс атерогенности плазмы (АИП) оказался одним из самых сильных маркеров в прогнозировании риска сердечно-сосудистых заболеваний (ССЗ). Это исследование должно было определить AIP и его связь с другими факторами риска сердечно-сосудистых заболеваний. Материалы и методы . Это перекрестное исследование было проведено среди 349 сотрудников государственного университета в Сараваке.Данные были собраны с помощью анкетирования, забора крови, антропометрических измерений и измерения артериального давления. Данные были проанализированы с использованием IBM SPSS версии 20. Результаты . В опросе приняли участие 349 респондентов, большинство из которых — женщины (66,8%) в возрасте 38,5 ± 7,82 года. Около 80% респондентов имели избыточный вес и ожирение, 87,1% — с высоким и очень высоким содержанием жира в организме и 46,9% — с аномальным висцеральным жиром. Для категории AIP 8,9% относятся к промежуточной группе, а 16,4% — к группе высокого риска. Повышенный липидный профиль показал, что общий холестерин (ОХ) равен 15.5%, липопротеины низкой плотности (ЛПНП) — 16,1%, триглицериды (ТГ) — 10,6%. AIP значительно коррелировал с индексом массы тела (), висцеральным жиром (), TC (), LDL (0,24), HDL (), TG (), глюкозой (), систолическим артериальным давлением () и диастолическим артериальным давлением (). Заключение . Это указывает на то, что AIP связан с другими факторами риска сердечно-сосудистых заболеваний. Настоятельно рекомендуется изменить образ жизни.
1. Введение
Неинфекционные заболевания (НИЗ) представляют собой основные проблемы здравоохранения в современном мире.Большинство случаев преждевременной смерти вызвано этими заболеваниями, и большинство из них можно предотвратить, придерживаясь здорового образа жизни и участвуя в программах раннего вмешательства. Согласно Глобальному плану действий ВОЗ по профилактике НИЗ и борьбе с ними (2013–2020 гг.), Он нацелен на 25% -ное снижение общей смертности от НИЗ, включая сердечно-сосудистые заболевания, рак, сахарный диабет и хронические респираторные заболевания [1].
В Малайзии из-за быстрой урбанизации и индустриализации НИЗ становятся очевидной причиной смертности и заболеваемости, поскольку на них приходится около 73% всех зарегистрированных смертей.Среди них наиболее частая причина — сердечно-сосудистые заболевания. По оценкам, 35% смертей происходят среди лиц в возрасте до 60 лет, которые в основном относятся к группе трудоспособного возраста. В отчете Национального исследования здоровья и заболеваемости (2015 г.) установлено, что по крайней мере 63% взрослых в возрасте 18 лет и старше имели хотя бы один фактор риска НИЗ [2].
Понимание изменяемых факторов риска сердечно-сосудистых заболеваний, таких как курение, гипертония, диабет, избыточный вес и высокий уровень холестерина, может помочь предотвратить и снизить бремя болезней.Дислипидемия определяется как повышенная концентрация в плазме липидов (триглицеридов и общего холестерина) и связанных с ними липопротеинов, переносящих кровь: холестерина ЛПВП, холестерина ЛПНП и холестерина ЛПОНП [3–6]. При отсутствии неблагоприятного липидного профиля нельзя исключать возможные последствия сердечно-сосудистых заболеваний [7].
Индекс атерогенности плазмы (AIP) является критическим индексом, который может использоваться как самостоятельный индекс для оценки сердечного риска [8]. Изменения уровня любого липидного профиля делают людей более склонными к атеросклеротическим осложнениям [9].Он определяется как логарифм [логарифм] отношения концентрации ТГ к ЛПВП в плазме и сильно коррелирует с риском сердечно-сосудистых заболеваний. Он может действовать как дополнение к индивидуальному липидному профилю. AIP — лучший детерминант скорости фракционированной этерификации HDL-C и более полезен, чем обычные липидные параметры [10, 11]. Его можно использовать в качестве диагностического индикатора, когда другие параметры атерогенного риска кажутся нормальными [12]. Расчет AIP оценивает значения «зоны атерогенного риска» [13].
Повышение качества жизни привело к увеличению средней продолжительности жизни с 68.От 9 до 73,5 лет для мужчин и от 71,7 до 74,5 лет для женщин в период с 1990 по 2007 г. [14]. Однако, по крайней мере, один тип фактора риска сердечно-сосудистых заболеваний все еще присутствует у 61% взрослого населения [15]. Стресс, связанный с работой, также может увеличить риск сердечно-сосудистых заболеваний. Некоторые люди в состоянии стресса склонны есть больше и в большинстве случаев не осознают пропорцию и тип потребляемой пищи, что в конечном итоге приводит к ожирению [16]. Здоровье играет важную роль в удовлетворении спроса на работу государственных служащих.Например, в университетах сотрудники должны хорошо работать, чтобы обеспечивать высокий уровень подготовки студентов соответствующих факультетов и поддерживать хорошую репутацию факультета, в котором они работают. Для государственных служащих жизненно важно поддерживать здоровое тело. зная о своем состоянии здоровья, чтобы иметь возможность оптимально выполнять свою работу [17].
Это исследование выявило взаимосвязь между AIP и другими рисками сердечно-сосудистых заболеваний среди сотрудников университета, чтобы подчеркнуть, что прогностическим фактором сердечно-сосудистых заболеваний является AIP, а не липидный профиль.Выполняя это исследование, мы можем выявить ранние случаи заболевания среди здорового персонала и предоставить такие советы, как изменение образа жизни, повышение физической активности и здоровое питание.
2. Материалы и методы
Это перекрестное исследование было проведено среди сотрудников Университета Малайзии в Сараваке. Были выбраны все респонденты, которые соответствовали критериям включения: отсутствие в настоящее время острых заболеваний и отсутствие в анамнезе известных случаев сахарного диабета, гипертонии, болезней сердца, печени и почек.Те, кто принимал гиполипидемические препараты, были исключены из исследования. Исследование проводилось с октября 2016 года по апрель 2017 года. Исследование было одобрено Медицинским этическим комитетом Университета Малайзии Саравак [UNIMAS / NC-21.02 / 03-02 Jld.2 (22)]. Все респонденты были проинструктированы и подписали информированное согласие.
Размер выборки был рассчитан с использованием EpiInfo (версия 3) на основе структуры выборки 2271, распространенности избыточной массы тела и ожирения, которая составляет 53,1% [18], уровня достоверности 95%, коэффициента отсева 10% и расчетной минимальной выборки. необходимый размер 370.Все отвечающие критериям респонденты из всех административных подразделений и факультетов, которые соответствовали критериям включения, были приглашены для участия в исследовании. Образцы крови были взяты у всех респондентов после 10–12 часов голодания. Собственная лаборатория оказывала помощь в сборе крови и проведении соответствующего анализа. Согласно малазийским клиническим рекомендациям по ведению дислипидемии [19], гиперхолестеринемия классифицируется как общий холестерин более 6,3 ммоль / л, высокий холестерин ЛПНП определяется как более чем 4.1 ммоль / л, низкий уровень холестерина ЛПВП классифицируется как менее 1 ммоль / л для мужчин и менее 1,3 ммоль / л для женщин, а высокий уровень триглицеридов определяется как более 2,3 ммоль / л.
Индекс атерогенности рассчитывали по следующей формуле: log 10 (TG / HDL-C) [6]. Его можно классифицировать по полученным значениям: от –0,3 до 0,1 для низкого риска, от 0,1 до 0,24 для среднего и более 0,24 для высокого риска сердечно-сосудистых заболеваний [20]. Для уровня глюкозы в крови натощак его можно классифицировать следующим образом: значения <6.1 ммоль / л - это нормально, а значения ≥6,1 ммоль / л - высокие [21]. Рост измеряли с помощью ростометра (модель: SECA 213, Германия). Участников попросили встать босиком на ровной поверхности задней частью пяток и затылком напротив измерителя тела. Тело должно быть на прямой линии и смотреть прямо перед собой [22]. Вес, ИМТ, процентное содержание телесного жира и висцерального жира измеряли с помощью анализа биоэлектрического импеданса (модель: HBF-375, Omron Healthcare Co., Ltd., Киото, Япония). Для измерения состава тела респондентов просили стоять босиком, с прямыми коленями и спиной и смотреть прямо перед собой. Руки были подняты горизонтально и вытянуты под углом 90 ° к телу, а локти вытянуты прямо. Ладони должны плотно прижимать электроды. Показания отображались на портативном измерителе оборудования.
Индекс массы тела классифицируется следующим образом: недостаточный вес (ИМТ <18,5 кг / м 2 ), нормальный (18.От 5 до 22,9 кг / м 2 ), избыточный вес (ИМТ ≥ 23 кг / м 2 ) и ожирение (ИМТ ≥ 27,5 кг / м 2 ) [23]. Процент жира в организме можно классифицировать следующим образом: для мужчин <10% как низкий, от 10 до 19,9% как нормальный, от 20 до 24,9% как высокий и ≥25% как очень высокий, а для женщин <20% как низкий, от 20 до 29,9% как обычно, от 30 до 34,9% как высокий и ≥35% как очень высокий уровень жира в организме [24]. Что касается висцерального жира, его можно классифицировать следующим образом: нормальный (от 1 до 9%), высокий (от 10 до 14%) и очень высокий (от 15 до 30%) для обоих полов [25].
Артериальное давление измеряли с помощью цифрового тонометра (модель: HBP-1300, Omron Healthcare Co., Ltd., Киото, Япония) в сидячем положении, положив руку на стол для осмотра, а локтевая ямка была измерена. поддерживается на уровне сердца. Артериальное давление измерялось после того, как респонденты отдыхали не менее 5 минут. Для каждого участника было выполнено два измерения с интервалом 15 минут [26]. Все мониторы были откалиброваны с помощью ручного сфигмоманометра перед каждым сбором данных.В соответствии с малазийскими клиническими рекомендациями по ведению гипертонии (2013 г.), предгипертония классифицируется как систолическое артериальное давление от 120 до 139 мм рт. Ст. Или диастолическое артериальное давление от 80 до 89 мм рт. артериальное давление ≥ 90 мм рт. ст. [27].
Ввод данных и анализ данных выполнялись с использованием статистического пакета IBM для программы социальных наук (SPSS) версии 20. Описательная и логическая статистика выполнялась на основе 95% доверительного интервала со значением меньше 0.05 как значительный. Описательная статистика представляла собой краткие описательные коэффициенты, которые суммируют данный набор данных, в то время как логическая статистика ссылалась на популяции с использованием данных, взятых из популяций.
3. Результаты
Всего в исследовании приняли участие 349 респондентов. Исследуемая популяция состояла из 66,8% женщин со средним возрастом 38,5 года ± 7,82 года. Более 70% из них были малайцами, и большинство участников (64,8%) получили высшее образование.Более высокий процент группы занятости составлял административный персонал (80,5%). Что касается семейного положения, то 74,8% из них были женаты. Подробная информация о респондентах представлена в таблице 1.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Около 80% респондентов имели избыточный вес и ожирение, со средним ИМТ 27,2 ± 5,60 кг / м 2 . Было обнаружено, что более 80% респондентов имеют высокий и очень высокий процент телесного жира, а 46,9% имеют высокий и очень высокий процент висцерального жира. Более 30% респондентов имели предгипертонию, а 20,3% — гипертонию.Что касается уровня глюкозы в крови натощак, у 12% был повышенный уровень глюкозы в крови (≥6,1 ммоль / л). Около 15% респондентов имели высокий общий холестерин, 16,1% — высокий холестерин ЛПНП и около 10% — высокий уровень триглицеридов. Что касается холестерина ЛПВП, то 16% респондентов сообщили о низком уровне. Около 16% респондентов имели высокий AIP. Подробная информация о факторах риска сердечно-сосудистых заболеваний у респондентов и их связи с полом представлена в таблицах 2 и 3.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
ИМТ: индекс массы тела; САД: систолическое артериальное давление; ДАД: диастолическое артериальное давление; ХС-ЛПНП: холестерин липопротеинов низкой плотности; HDL-C: холестерин липопротеинов высокой плотности; ТГ: триглицерид; АИП: индекс атерогенности плазмы. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ИМТ: индекс массы тела; САД: систолическое артериальное давление; ДАД: диастолическое артериальное давление; ХС-ЛПНП: холестерин липопротеинов низкой плотности; HDL-C: холестерин липопротеинов высокой плотности; ТГ: триглицерид; АИП: индекс атерогенности плазмы; значительный при; значительный при. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Для сравнения респондентов мужского и женского пола, значимые различия наблюдались в отношении САД, ДАД, Х-ЛПНП, Х-ЛПВП, ТГ, АИП, процентного содержания телесного жира и висцерального жира с. Другие показатели, такие как ИМТ, глюкоза в крови и общий холестерин, оказались незначительными между мужчинами и женщинами. За исключением ХС-ЛПВП и процентного содержания жира в организме, все другие значимые показатели показали более высокие результаты у мужчин по сравнению с женщинами. Детали находки представлены в таблице 3.
AIP имел значительную положительную корреляцию с ИМТ (), висцеральным жиром (), общим холестерином (), холестерином ЛПНП (), триглицеридами (), глюкозой (), систолическим артериальным давлением () и диастолическим артериальным давлением () (). Между AIP и холестерином ЛПВП была отрицательная корреляция (). Подробности открытия представлены в таблице 4.
| ||||||||||||||||||||||||||||||||||||||||||
AIP: индекс атерогенности плазмы; ИМТ: индекс массы тела; VF: висцеральный жир; BF: телесный жир; TC: общий холестерин; ХС-ЛПНП: холестерин липопротеинов низкой плотности; HDL-C: холестерин липопротеинов высокой плотности; ТГ: триглицерид; САД: систолическое артериальное давление; ДАД: диастолическое артериальное давление. | ||||||||||||||||||||||||||||||||||||||||||
4. Обсуждение
Во всем мире распространенность избыточной массы тела и ожирения среди взрослых в возрасте 18 лет и старше в 2016 г. составила 39% и 13% соответственно [28]. В Малайзии в отчете Национального исследования здоровья и заболеваемости (2015 г.) указано, что распространенность избыточной массы тела и ожирения составляет 33,4% и 30,6% соответственно. В этом исследовании большинство участников имели избыточный вес и страдали ожирением (79,9%), и это указывало на тревожный признак более высокой распространенности ожирения.Это согласуется с предыдущими исследованиями [29, 30], в которых более половины проверенных государственных служащих страдали ожирением. Это указывает на быструю урбанизацию и адаптацию к более сидячему образу жизни, ведущую к нездоровым последствиям.
В этом исследовании также сообщалось, что более 80% участников имели высокий и очень высокий процент жира в организме, что согласуется с исследованием, проведенным Чай и Чи [31]. При оценке статуса питания взрослых в литературе выясняется, что использование процентного содержания жира в организме является более точным параметром для прогнозирования риска сердечно-сосудистых заболеваний, поскольку ИМТ не делает различий между жиром тела и безжировой массой [32, 33].Было обнаружено, что женщины-респонденты чаще страдают ожирением (35,2%) по сравнению с мужчинами (26,7%). Было бы разумно, что женщины более эффективны в накоплении подкожного жира, чем мужчины. Но для мужчин предпочтительнее интраабдоминальный жир, включая висцеральный жировой жир. По сравнению с мужчинами у женщин относительно больше жировой ткани в области бедра и бедра [34]. Таким образом, в этом исследовании, несмотря на то, что ИМТ у мужчин был выше, чем у женщин, процент жировых отложений у женщин был выше, чем у мужчин.
Человек с большим количеством висцеральной жировой ткани имеет более высокий шанс получить осложнения сердечно-сосудистых заболеваний. Причиной тому является висцеральная жировая ткань, которая в основном дренируется через портальную венозную систему, а затем дренируется в печень, где она вызывает инсулинорезистентность [35]. По сравнению с подкожным жиром, мобилизация свободных жирных кислот (СЖК) в висцеральном жире происходит быстрее и, следовательно, увеличивает уровни СЖК в большом круге кровообращения [36]. Кроме того, висцеральный жир имеет более сильный липолитический эффект от катехоламинов и более слабый антилиполитический эффект от инсулинового гормона, что, вероятно, может быть связано со снижением сродства к рецепторам инсулина в этой ткани [37].Эти избыточные свободные жирные кислоты могут вызывать усиление синтеза липидов и глюконеогенеза, а также резистентность к инсулину, что приводит к гиперлипидемии, непереносимости глюкозы, гипертонии и, наконец, атеросклерозу [35]. В этом исследовании распространенность высокого висцерального жира составила 46,8%, что составило почти половину участников. Чай и Чи [31] в своем исследовании сообщили, что у 4 из 15 испытуемых проявлялось высокое накопление висцерального жира. В соответствии с литературными данными, результаты показали, что процент висцерального жира у мужчин был выше (12.7%), чем женщины (9,1%), аналогично результатам исследования, проведенного Ajani et al. [30].
Висцеральный жир продуцирует вещество, подобное фактору некроза опухоли- α (TNF- α ), которое вызывает инсулинорезистентность, которая играет важную роль в повышении артериального давления с помощью вазоактивных адепоцитокинов (например, ангиотензиногена) [38, 39 ]. В этом исследовании более 30% участников имели предгипертонию и 20,1% — гипертонию. В Малайзии распространенность гипертонии в возрасте 30 лет и старше составляла 42 человека.0% [40].
Около 12% участников этого исследования имели повышенный уровень глюкозы в крови натощак, что было немного ниже, чем данные NHMS (2015), в которых указано, что общая распространенность составила 17,5% [2]. Следовательно, гипергликемия, аномальный липидный профиль и в некоторой степени гипертензия — все это были вовлечены в развитие атеросклероза [20, 41, 42].
В течение последних десятилетий эпидемиологи и клиницисты оценивали, что риски сердечно-сосудистых заболеваний основаны главным образом на том факте, что уровень холестерина ЛПНП не является оптимальным, особенно у пациентов с промежуточным риском.Во многих исследованиях сообщалось о важности многих соотношений липидов или индексов атерогенности. Эти индексы были сильными индикаторами риска сердечно-сосудистых заболеваний, поскольку они выражали дисбаланс между атерогенными и антиатерогенными липопротеидами [43, 44]. Индекс атерогенности плазмы (AIP) стал прогностическим маркером атерогенности плазмы [45]. Он был связан с размерами частиц ЛПВП, ЛПНП и ЛПОНП и предсказал риск сердечно-сосудистых заболеваний [10]. AIP был наиболее чувствительным маркером по сравнению с другими тремя индексами атерогенности, такими как индекс риска-I Кастелли (TC / HDL-C), индекс риска-II Кастелли (LDL-C / HDL-C) и коэффициент атерогенности (TC-HDL-C). / HDL-C) [7, 46].Изолированное повышение уровня триглицеридов увеличивает риск ИБС, но эти эффекты могут быть уравновешены кардиозащитным липопротеином холестерина ЛПВП [47]. Более того, если другие параметры атерогенного риска кажутся нормальными, АИП может быть диагностической альтернативой [12].
В этом исследовании 8,9% участников имели средний риск, а 16,4% — высокий риск AIP. Кроме того, наблюдалась значимая положительная корреляция между AIP и общим холестерином, холестерином ЛПНП и триглицеридом и значительная отрицательная корреляция между AIP и холестерином ЛПВП.Это было подтверждено результатами предыдущего исследования, в котором сообщалось, что значительное увеличение AIP было обнаружено при повышении общего холестерина, триглицеридов и холестерина ЛПНП и снижении холестерина ЛПВП [48]. Более того, среди липидных профилей AIP был положительно выше коррелирован с триглицеридом () и отрицательно выше коррелирован с холестерином ЛПВП (). Следовательно, AIP является самым сильным маркером в оценке риска сердечно-сосудистых заболеваний вместо других показателей.
Хотя в этом исследовании их было 8.9% и 16,4% для среднего риска и высокого риска AIP, соответственно, средний возраст составил 38,5 ± 7,82. В этой возрастной группе необходимо наблюдение, особенно за теми, у кого был высокий и очень высокий процент жира в организме, поскольку в этом исследовании была положительная корреляция между AIP и ИМТ, висцеральным жиром, глюкозой, систолическим и диастолическим артериальным давлением. .
5. Ограничения
Это исследование было проведено среди сотрудников изучаемого университета и не может быть распространено на население в целом.Кроме того, это было перекрестное исследование; следовательно, причинно-следственная связь не может быть установлена. Результаты этого исследования также ограничены отсутствием оценки физической активности и диеты. Таким образом, интерпретацию данных следует проводить осторожно. В будущих исследованиях эти ограничения могут быть преодолены за счет учета физической активности, режима питания и влияния социальных и экологических факторов.
6. Заключение
Это исследование показало, что существует значимая корреляция между факторами риска AIP и ССЗ (ИМТ, висцеральный жир, телесный жир, общий холестерин, холестерин ЛПНП, триглицериды, глюкоза и холестерин ЛПВП) среди исследованных образцов.Основываясь на этих выводах, для предотвращения риска сердечно-сосудистых заболеваний и программ раннего вмешательства, таких как упражнения, диетический контроль и мониторинг AIP, следует проводить регулярно, особенно для тех, кто относится к категории высокого риска.
Доступность данных
Данные, использованные для подтверждения результатов этого исследования, можно получить у соответствующего автора по запросу.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Благодарности
Авторы безмерно благодарны всем сотрудникам Университета Малайзии в Сараваке, которые вызвались принять участие в этом исследовании. Они также искренне благодарят проект Elective II, студентов-медиков 2-го курса UNIMAS за их помощь в исследовании. Это исследование финансировалось Малайзийским университетом Саравака (грант № F05 / SGS / 1450/2016/02).
Оценка дислипидемии, липидного соотношения и индекса атерогенности как факторов риска сердечно-сосудистых заболеваний среди пригородных жителей в Нигерии
Ann Afr Med.Октябрь-декабрь 2016 г .; 15 (4): 194–199.
Язык: английский | Французский
Michael Adeyemi Olamoyegun
Отделение внутренней медицины, эндокринологии, диабета и метаболизма, Учебная больница LAUTECH и Колледж медицинских наук, Технологический университет Ладок Акинтола, Огбомосо, штат Ойо, Нигерия
Rotimi Oluyombo
Стивен Олабоде Асаолу
2 Отделение внутренней медицины, Учебная больница LAUTECH, Огбомосо, штат Ойо, Нигерия
Отделение внутренней медицины, эндокринологии, диабета и метаболизма, LAUTECH Учебная больница и Колледж медицинских наук, Технологический университет Ладоке Акинтола, Огбомосо, штат Ойо, Нигерия
1 Федеральный медицинский центр, Идо-Экити, Нигерия
2 Отделение внутренней медицины, Учебная больница LAUTECH, Огбомосо , Штат Ойо, Нигерия
Для корреспонденции: Dr.Майкл Адейеми Оламойегун, Отделение внутренней медицины, эндокринологии, диабета и метаболизма, Учебная больница LAUTECH и Колледж медицинских наук, Технологический университет Ладок Акинтола, Огбомосо, штат Ойо, Нигерия. Электронная почта: moc.oohay@imeyrd Авторское право: © 2016 Annals of African MedicineЭто статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-NonCommercial-ShareAlike 3.0, которая позволяет другим делать ремиксы, настраивать и использовать работа некоммерческая, при условии, что автор указан и новые произведения лицензируются на идентичных условиях.
Эта статья цитируется в других статьях в PMC.Abstract
Предпосылки и цели:
Рост частоты сердечно-сосудистых заболеваний (ССЗ) основан на наличии основных факторов риска сердечно-сосудистых заболеваний, включая дислипидемию. Эта дислипидемия также является мишенью для профилактики и лечения многих сердечно-сосудистых заболеваний. Следовательно, идентификация лиц с риском сердечно-сосудистых заболеваний необходима для раннего выявления и профилактики. Исследование проводилось для оценки дислипидемии с использованием липидных соотношений и индексов вместо обычного липидного профиля.
Методология:
Это было перекрестное исследование с 699 участниками, набранными из пригородных сообществ в Нигерии. Определялись антропометрические показатели, артериальное давление и липидный профиль натощак. Также были определены отклонения липидных показателей и соотношения липидов с индексом атерогенности. Для анализа использовалось программное обеспечение SPSS версии 17.0, статистически значимым считалось значение P <0,05.
Результаты:
Было 699 участников со средним возрастом 64 года.45 ± 15,53 года. Повышенный общий холестерин, высокий уровень липопротеинов низкой плотности, повышенный уровень триглицеридов и низкий уровень липопротеинов высокой плотности наблюдались у 5,3%, 19,3%, 4,4% и 76,3% участников соответственно. Индекс риска-I Кастелли (CRI-I) предсказал самую высокую распространенность предрасположенности к сердечно-сосудистому риску (47,8%), причем женщины были подвержены значительно более высокому риску (55,2% против 29,3%, P <0,001). Коэффициент атерогенности, CRI-II, CHOLIndex, индекс атерогенности плазмы (AIP) предсказывали распространенность сердечно-сосудистого риска равную 22.5%, 15,9%, 11,2% и 11,0%, соответственно, без существенной разницы между полами.
Выводы:
Соотношения липидов в сыворотке и AIP могут использоваться в дополнение к параметрам липидов в клинической практике для оценки сердечно-сосудистых рисков, даже если липидный профиль явно нормальный. Среди липидных соотношений AIP был более специфичным для пола.
Ключевые слова: Индекс атерогенности плазмы, ишемическая болезнь сердца, дислипидемия, соотношения липидов, Нигерия, Индекс атерогенности плазмы, коронарная болезнь, дислипидемия, липиды, Нигерия Croissante des maladies cardiovasculaires (MCV) отдыхает на основе присутствия факторов риска серьезных сердечно-сосудистых заболеваний, и это связано с дислипидемией.Эта дислипидемия является несостоятельной для профилактики и лечения заболеваний сердечно-сосудистой системы. Par conséquent, идентификация людей с риском сердечно-сосудистых заболеваний, необходимая для идентификации и профилактики. L’étude a été réalisée pour évaluer la dyslipidémie en utilisant les derniers rapports et index au leu du profil lipidique Conventionnel.
Méthodologie:
Принял участие в трансверсальном исследовании с 699 участниками, набравшимися в полуурбайнских коммунах в Нигерии.Les index anthropométriques, la pression artérielle et les profils lipidiques à jeun onté déterminés. Аномалии липидных индексов и липидные отчеты позволяют выявить детерминированную женскую активность. Логика SPSS версии 17.0 используется для анализа, P <0,05 и имеет значение статистической статистики.
Результаты:
Есть 699 участников, около 64,45 ± 15,53 участников. Общий объем холестерола, ледяной липопротеин деформируемой плотности, ледяной триглицерид и липопротеин высокой плотности, наблюдаемые соответственно 5,3%, 19,3%, 4,4% и 76,3 % des участников.L’indice de Risk I de Castelli (CRI-I) predisait la prévalence la plus élevée de predisposition au опасной сердечно-сосудистой системы (47,8%), les femmes étant значимость плюс риск (55,2% против 29,3%, ). Р <0,001). Атрогенный коэффициент, CRI-II, CHOLIndex, l'indice athérogène du Plasma (AIP) предопределяет сохранение риска сердечно-сосудистой системы на 22,5%, 15,9%, 11,2% и 11,0%, соответственно, без различия значительный entre les sexes.
Выводы:
Липидные раппорты, используемые при использовании липидов и параметры липидов в практической клинике, оценивающие риски сердечно-сосудистых заболеваний, когда речь идет о нормальных липидных профилях.L’AIP était plus spécifique au sexe parmi les ratios ratios ratios.
Введение
Дислипидемия — единственный сильный фактор риска для развития будущих сердечно-сосудистых событий у населения, таких как инсульт, ишемическая болезнь сердца, инфаркт миокарда и заболевание периферических сосудов. [1,2] Это заболевание было описано как заболевание. из экономически развитых обществ, но в последнее время было обнаружено, что он проникает в полугородские общества среди его жителей, которые подвергаются все большему риску развития сердечно-сосудистых заболеваний в будущем.[3] Следовательно, раннее выявление и диагностика дислипидемии на самой ранней стадии до начала сердечно-сосудистых событий среди этого населения является целесообразной мерой профилактики сердечно-сосудистых заболеваний. [4,5]
При оценке дислипидемии уровень триглицеридов (ТГ) низкий. липопротеины плотности — холестерин (LDL-C), липопротеины высокой плотности-холестерин (HDL-C) и общий холестерин (TC) — это профили липидов, которые обычно рассматриваются, с упором на LDL-C как «плохой липопротеин». [6] Мы пытались сказать, что использование только ХС-ЛПНП или только ХС-ЛПВП неадекватно для прогнозирования сердечно-сосудистого риска, особенно у лиц с промежуточным риском.[7,8]
Исследования, однако, продемонстрировали, что во времена, когда обычные липидные параметры (ТГ, ХС-ЛПВП, ХС-ЛПНП и ОХ) остаются нормальными, липидные отношения, такие как индекс риска-I Кастелли ( CRI-I), CRI-II, коэффициент атерогенности (AC), CHOLIndex и индекс атерогенности плазмы (AIP) — диагностические альтернативы, которые были показаны для прогнозирования риска развития сердечно-сосудистых событий [9,10,11,12 ] и эффективность терапии. [13] Показано, что CRI-I (также известный как коэффициент сердечного риска [CRR]) отражает образование коронарных бляшек и толщину интима-медиа в сонных артериях молодых людей.[14,15] CHOLIndex — это относительно новый простой индекс, который, как было продемонстрировано, предсказывает вероятность развития ишемической болезни сердца (ИБС) с большей точностью, чем другие соотношения липидов. [11]
Для оценки сердечно-сосудистого риска у населения Африки к югу от Сахары использовались некоторые системы оценки сердечно-сосудистого риска, такие как оценка риска Фрамингема, обычный липидный профиль и небольшое количество липидных соотношений. [16,17] Следовательно, настоящее исследование направлено на оценка дислипидемии в пригородных сообществах с использованием липидных профилей, липидных соотношений и AIP в качестве оценки сердечно-сосудистого риска.
Методология
Дизайн исследования и участники
Это было перекрестное исследование, которое проводилось в штате Экити, расположенном на юго-западе Нигерии. Участники этого исследования были членами пригородных сообществ, и в основном это были йоруба, говорящие из пяти районов местного самоуправления. Для включения в исследование были отобраны добровольно согласившиеся взрослые в возрасте не менее 18 лет. Критерии исключения включали беременных женщин с признаками, указывающими на недостаточность органов, такими как сердечная или почечная недостаточность, или с острым заболеванием.Кроме того, из исследования были исключены те, кто не пришел поститься или отказался дать согласие. Клиническая оценка проводилась в течение 6 месяцев в назначенных центрах проверки в общинах с предварительными уведомлениями, полученными от традиционных правителей, лидеров общественного мнения, церковных лидеров и лидеров мечетей.
Анализы крови
Образцы крови натощак (3 мл) были собраны путем венопункции из антекубитальной вены в стерильные простые флаконы в асептических условиях (участники уже были проинформированы о состоянии натощак, и это было дополнительно подтверждено при взятии образцов) .Образцам крови давали свернуться и центрифугировали при 3000 об / мин в течение 5 минут. Сыворотку хранили замороженной при -20 ° C, а анализ проводили в течение 1 недели после сбора образцов. Сыворотка использовалась для биохимического анализа крови — TC, LDL-C, HDL-C и TGs. TC и различные фракции холестерина были определены с использованием коммерчески доступного реагента (Randox ® labratories Ltd., Великобритания). [18] Концентрация ХС-ЛПНП была определена с использованием уравнения Фридевальда для участников с TG <4.5 ммоль / л. [19] Уровень сахара в крови определяли с помощью глюкометра ACCU-CHEK ® (Roche Diagnostics GmBH, Sandhofer Strasse 116, 68305 Mannheim, Германия), диапазон измерения прибора для глюкозы составляет 50–600 мг / дл. Все образцы были проанализированы в отделении химической патологии Федерального медицинского центра, Идо-Экити.
Оценка липидов, индекса атерогенности и липидного соотношения
Нарушение липидов определялось как повышение уровня ТГ ≥ 1,7 ммоль / л, снижение уровня Х-ЛПВП — <1,03 ммоль / л у мужчин и <1.30 ммоль / л у женщин, а уровень TC ≥5,2 ммоль / л (200 мг / дл). [20]
Индекс атерогенности и липидные отношения были рассчитаны по следующим установленным формулам: [10,21]
5. Индекс холестерина = ХС-ЛПНП — ХС-ЛПВП (ТГ <400) = ХС-ЛПНП - ХС-ЛПВП + 1/5 ТГ (ТГ> 400).
Ниже приведены аномальные значения AIP, липидных соотношений и индекса холода для сердечно-сосудистого риска: AIP> 0,1, CRI-I> 3,5 у мужчин и> 3,0 у женщин, CRI-II> 3,3, AC> 3,0 и CHOLIndex> 2.07. [10,11,22,23]
Этические соображения
Этическое одобрение было получено от этического комитета Федерального медицинского центра, Идо-Экити.
Статистический анализ
Данные были введены в компьютер и проанализированы с использованием статистического пакета для социальных наук (SPSS, v 17; SPSS Inc, Чикаго, Иллинойс, США). Категориальные переменные представлены в процентах. Социально-демографические переменные, а также все непрерывные переменные были выражены как средние значения ± стандартное отклонение или среднее ± стандартная ошибка среднего.Различия между двумя средними значениями оценивались с использованием критерия Стьюдента t , в то время как критерий хи-квадрат использовался для оценки степени связи категориальных переменных с соответствующим точным критерием Фишера. Все значения P были двусторонними, а P <0,05 считалось статистически значимым.
Результаты
В этом исследовании приняли участие 699 участников в возрасте 30 лет и старше со средним возрастом 64,23 ± 16,41 года и 64,53 ± 15,18 года для мужчин и женщин, соответственно.ИМТ, окружность талии (ОТ), систолическое артериальное давление, диастолическое артериальное давление и уровень глюкозы в крови натощак показаны в. WC у женщин был значительно выше, чем у мужчин (83,92 против 87,13, P = 0,001), в то время как другие клинические параметры были незначительно выше у мужчин, за исключением артериального давления.
Таблица 1
Клинические характеристики популяции
| Переменная | Среднее ± стандартное отклонение | P | ||||||
|---|---|---|---|---|---|---|---|---|
| Всего | Мужской | 911Женщина 900 Возраст (лет) | 64.45 ± 15,53 | 64,23 ± 16,41 | 64,53 ± 15,18 | 0,817 | ||
| ИМТ (кг / м 2 ) | 24,22 ± 16,77 | 24,65 ± 27,99 | 24,05 ± 9,16 | 41 0,672WC (см) | 86,22 ± 11,93 | 83,92 ± 9,60 | 87,13 ± 12,63 | 0,001 * |
| САД (мм рт. | ||||||||
| ДАД (мм рт. Ст.) | 82.23 ± 14,18 | 82,06 ± 15,07 | 82,29 ± 13,83 | 0,847 | ||||
| FPG (ммоль / л) | 5,52 ± 1,90 | 5,59 ± 1,95 | 5,49 ± 1,88 | 0,644 | ||||
| TC ммоль / л) | 3,17 ± 1,09 | 3,06 ± 0,98 | 3,21 ± 1,13 | 0,112 | ||||
| Х-ЛПВП (ммоль / л) | 1,03 ± 0,48 | 1,09 ± 0,55 | 1,01 ± 0,46 | 0,057 | ||||
| ХС ЛПНП (ммоль / л) | 1.81 ± 0,99 | 1,75 ± 1,09 | 1,83 ± 0,95 | 0,321 | ||||
| ТГ (ммоль / л) | 0,80 ± 0,48 | 0,75 ± 0,34 | 0,82 ± 0,52 | 0,082 | ||||
показывает, что 533 участника (76,3%) имели низкий уровень ХС-ЛПВП, 37 (5,3%) имели повышенный ОХ, 135 (19,3%) имели повышенный уровень ХС-ЛПНП и 31 (4,4%) имели повышенный уровень ТГ. Низкий уровень ХС-ЛПВП и повышенный уровень ТГ были значительно выше у женщин-участников, чем у мужчин (83,4% против 51,8%, P = <0,001; 5,6% против 1,5%, P = 0,011), в то время как нет существенной разницы между полами при других дислипидемиях.
Таблица 2
Дислипидемия среди исследуемой популяции
| Переменная | Всего (%) | Мужчины (%) | Женщины (%) | P |
|---|---|---|---|---|
| 6 (3,0) | 31 (6,2) | 0,063 | ||
| Низкий уровень ЛПВП-C | 533 (76,3) | 115 (51,8) | 418 (83,4) | <0,001 * |
| Повышенный LDL-C | 135 (19,3) | 36 (18,2) | 99 (19,8) | 0,359 |
| Повышенный TG | 31 (4,4) | 3 (1,5) | 28 (5,6 ) | 0,011 * |
Для всех участников среднее значение AIP было 0.06 ± 0,002, CRI-I составлял 3,76 ± 0,10, CRI-II составлял 2,32 ± 0,09, AC составлял 2,76 ± 0,10, а индекс CHOLIndex составлял 0,78 ± 0,04 ммоль / л []. Не было значительных различий в индексе атерогенности и соотношении липидов между полами. Все соотношения липидов у женщин немного выше, чем у мужчин, за исключением AIP, где значения почти одинаковы для обоих полов.
Таблица 3
Распределение индекса атерогенности и липидных соотношений среди исследуемой популяции
| Показатели | Среднее ± SEM | P | |||
|---|---|---|---|---|---|
| Мужчины | Всего Мужчины|||||
| AIP | 0.06 ± 0,002 | 0,06 ± 0,003 | 0,06 ± 0,002 | 0,433 | |
| CRI | |||||
| I | 3,76 ± 0,10 | 3,60 ± 0,19 | 3,76 ± 0,103,60 ± 0,19 | 3,11 9000,286 | |
| II | 2,32 ± 0,09 | 2,28 ± 0,18 | 2,34 ± 0,10 | 0,763 | |
| AC | 2,76 ± 0,10 | 2,60 ± 0,19 | 2,83 ± 0,11 | 2,83 ± 0,11 | 286 |
| Индекс ХОЛ (ммоль / л) | 0,78 ± 0,04 | 0,66 ± 0,09 | 0,82 ± 0,05 | 0,080 | |
CRI-I предсказал самую высокую распространенность% предрасположенности к сердечно-сосудистому риску (47,8 ), причем женщины подвергаются значительно более высокому риску (55,2% против 29,3%, P <0,001). AC, CRI-II, CHOLIndex и AIP предсказывали распространенность сердечно-сосудистого риска на уровне 22,5%, 15,9%, 11,2% и 11,0%, соответственно, без существенной разницы между полами [].
Таблица 4
Распределение аномальных соотношений липидов среди исследуемой популяции
| Показатели | Всего (%) | Мужчины (%) | Женщины (%) | P | 77 (11,0) | 23 (11,6) | 54 (10,8) | 0,750 |
|---|---|---|---|---|
| CRI | ||||
| I | 333 (47.8) | 58 (29,3) | 275 (55,2) | <0,001 * |
| II | 111 (15,9) | 27 (13,6) | 84 (16,8) | 0,308 |
| AC | 156 (22,5) | 36 (18,4) | 120 (24,1) | 0,104 |
| CHOLIndex | 78 (11,2) | 20 (10,1) | 58 (11,6) | 0,577 |
Обсуждение
В этом исследовании изучались и оценивались липидные аномалии, индексы атерогенности и липидные соотношения среди жителей пригородов в качестве предиктора риска развития сердечно-сосудистых заболеваний (ССЗ).Участниками этого исследования были преимущественно женщины, как и в поперечных исследованиях [24]. В этом исследовании низкий уровень ХС-ЛПВП имеет самую высокую распространенность как индикатор дислипидемии, в то время как повышенные ОХ и ТГ были особенно низкими среди участников. Согласно исследованиям [25, 26, 27] среди городских жителей низкий уровень ХС-ЛПВП был высоким (60%, 53% и 58,9% соответственно). Высокая распространенность 76,3%, наблюдаемая в этом исследовании, еще раз подтверждает тот факт, что дислипидемия больше не является «городской» болезнью.Уровень ХС-ЛПНП, который является основной целью для лекарственного вмешательства в соответствии с рекомендациями Национальной образовательной программы по холестерину — Группа лечения взрослых III, в этом исследовании относительно низок по сравнению с аналогичным исследованием [25], хотя и близок к 18,6%, полученным Okaka. и Эйя [28] в сельской местности. Средние значения липидного профиля находятся в том же диапазоне и согласуются с предыдущими выводами о том, что уровни холестерина в плазме в Нигерии ниже, чем в развитых странах. [29,30,31,32]
Судя по низкому уровню холестерина ЛПВП, присутствовала дислипидемия. у разумного большинства женщин намного больше, чем у мужчин, хотя при рассмотрении обоих полов высока доля низкого уровня ХС-ЛПВП, что отражено в общем значении.Низкий уровень ХС-ЛПВП рассматривался как независимый главный прогностический фактор будущих сердечно-сосудистых событий у людей [33], и хотя уровни других липидов в сыворотке не кажутся слишком нарушенными, как видно в нашем исследовании, дальнейший анализ с использованием липидных соотношений выявил истинную картину.
Среднее значение AIP в этом исследовании ниже рекомендованного значения 0,1. AIP, который представляет собой логарифм отношения TG к HDL-C, учитывает баланс между атерогенными и защитными липидами и может быть очень полезным, особенно у пациентов с гипертриглицеридемией.Это ставит риск сердечно-сосудистых заболеваний на 11,0% для всего населения; это больше, чем для низкого уровня ХС-ЛПВП. Это говорит о том, что рассмотрение только низкого уровня ЛПВП для риска сердечно-сосудистых заболеваний может быть преувеличением для истинной картины. Среднее значение AIP, полученное для популяции, близко к 0,08 и 0,10, по данным Adediran et al . для сельских и городских жителей, соответственно, в нигерийском исследовании [34], а также 0,09 у индийского населения. [11]
CRI-I, также называемый CRR, показал самый высокий риск развития ССЗ в 47,8% среди индексов и соотношений, демонстрируя значительную разницу в рисках между полами.Зная, что он зависит от HDL-C, как и все соотношения, это единственное соотношение, которое имеет HDL как в числителе, так и в знаменателе, и неудивительно, что он относительно высок, так же как высока доля аномальных HDL-C.
Выводы
Дислипидемия — не редкость у взрослых нигерийцев, проживающих в пригородах. Наше исследование подтверждает вывод о том, что повышенный уровень низкого холестерина ЛПВП, повышенного общего содержания холестерина, холестерина ЛПНП и триглицеридов может не ограничиваться таковыми в городских сообществах. Эти липидные нарушения кажутся более выраженными, на что указывают повышенные липидные отношения и индексы атерогенности.Эти соотношения липидов и индексы атерогенности могут быть использованы для лиц с повышенным риском сердечно-сосудистых заболеваний среди населения Нигерии в клинических условиях, особенно когда абсолютные значения индивидуальных липидных профилей кажутся нормальными. Таким образом, следует поощрять использование этих индексов для выявления аномальных липидных профилей для выявления лиц с повышенным риском сердечно-сосудистых заболеваний, включая ИБС.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
Ссылки
1. Рэчед Ф.Х., Чепмен М.Дж., Контуш А. Обзор новых рубежей в лечении атерогенных дислипидемий. Clin Pharmacol Ther. 2014; 96: 57–63. [PubMed] [Google Scholar] 2. Перк Дж., Де Бакер Дж., Гольке Х, Грэм И., Райнер З., Вершурен М., Альбус С. и др. Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике (версия 2012 г.). Пятая объединенная рабочая группа Европейского общества кардиологов и других обществ по профилактике сердечно-сосудистых заболеваний в клинической практике (состоит из представителей девяти обществ и приглашенных экспертов) Eur Heart J .2012; 33: 1635–701. Doi: 10,1093 / eurheartj / ehs092. Epub 2012 3 мая. [PubMed] [Google Scholar] 4. Pencina MJ, Navar-Boggan AM, D’Agostino RB, Sr, Williams K, Neely B., Sniderman AD, et al. Применение новых руководящих принципов по холестерину к выборке среди населения. N Engl J Med. 2014; 370: 1422–31. [PubMed] [Google Scholar] 5. Sirimarco G, Labreuche J, Bruckert E, Goldstein LB, Fox KM, Rothwell PM и др. Атерогенная дислипидемия и остаточный сердечно-сосудистый риск у пациентов, принимающих статины. Инсульт. 2014; 45: 1429–36.[PubMed] [Google Scholar] 6. Группа экспертов Национальной образовательной программы по холестерину (NCEP) по выявлению, оценке и лечению повышенного холестерина в крови у взрослых (Группа лечения взрослых III). Третий отчет заключительного отчета группы экспертов Национальной образовательной программы по холестерину (NCEP) по выявлению, оценке и лечению высокого холестерина в крови у взрослых (Группа лечения взрослых III). Тираж. 2002; 106: 3143–421. [PubMed] [Google Scholar] 7. Superko HR, King S., 3-й Липидный менеджмент для снижения сердечно-сосудистого риска: требуется новая стратегия.Тираж. 2008; 117: 560–8. [PubMed] [Google Scholar] 8. Арад Y, Гудман К.Дж., Рот М., Ньюштейн Д., Гверчи А.Д. Ишемическая кальцификация, факторы риска ишемической болезни сердца, С-реактивный белок и атеросклеротические сердечно-сосудистые заболевания: исследование сердца Св. Франциска. J Am Coll Cardiol. 2005; 46: 158–65. [PubMed] [Google Scholar] 9. Criqui MH, Golomb BA. Эпидемиологические аспекты липидных нарушений. Am J Med. 1998; 105: 48С – 57С. [PubMed] [Google Scholar] 10. Акпинар О., Бозкурт А., Акартюрк Э., Сейдаоглу Г. Новый индекс (CHOLINDEX) в обнаружении риска ишемической болезни сердца.Anadolu Kardiyol Derg. 2013; 13: 315–9. [PubMed] [Google Scholar] 11. Bhardwaj S, Bhattacharjee J, Bhatnagar MK, Tyagi S. Индекс атерогенности плазмы, индекс риска Кастелли и коэффициент атерогенности — новые параметры в оценке сердечно-сосудистого риска. Int J Pharm Bio Sci. 2013; 3: 359–64. [Google Scholar] 12. Nwagha UI, Ikekpeazu EJ, Ejezie FE, Neboh EE, Maduka IC. Индекс атерогенности плазмы как полезный предиктор сердечно-сосудистого риска у женщин в постменопаузе в Энугу, Нигерия. Afr Health Sci. 2010; 10: 248–52.[Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Добиасова М., Фролих Дж., Седова М., Чунг М.С., Браун Б.Г. Этерификация холестерина и индекс атерогенности плазмы коррелируют с размером липопротеинов и данными коронарной ангиографии. J Lipid Res. 2011; 52: 566–71. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Наир Д., Карриган Т.П., Куртин Р.Дж., Попович З.Б., Кузмяк С., Шенхаген П. и др. Связь отношения общего холестерина к холестерину липопротеинов высокой плотности с атеросклерозом проксимального отдела коронарных артерий, обнаруженным с помощью мультиспиральной компьютерной томографии.Ранее Cardiol. 2009; 12: 19–26. [PubMed] [Google Scholar] 15. Frontini MG, Srinivasan SR, Xu JH, Tang R, Bond MG, Berenson G. Полезность холестерина липопротеинов не высокой плотности по сравнению с другими показателями липопротеинов при обнаружении субклинического атеросклероза у молодых людей (исследование сердца Bogalusa) Am J Cardiol. 2007. 100: 64–8. [PubMed] [Google Scholar] 16. Группа экспертов по обнаружению, оценке и лечению повышенного холестерина в крови у взрослых. Краткое изложение третьего отчета Национальной образовательной программы по холестерину (NCEP) Группа экспертов по выявлению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III) JAMA.2001; 285: 2486–97. [PubMed] [Google Scholar] 17. Гириш М., Рагхунандана Р., Кумар К., Басаварадж С. Поперечное исследование сывороточной активности гамаглутамилтрансферазы со ссылкой на атерогенные липидные индексы у пациентов с ишемической болезнью сердца. J Evol Med Dent Sci. 2014; 3: 2655–62. DOI: 10.14260 / jemds / 2014/2188. [Google Scholar] 18. Добиасова М. AIP — Индекс атерогенности плазмы как значимый предиктор сердечно-сосудистого риска: от исследования к практике. Внитр Лек. 2006; 52: 64–71. [PubMed] [Google Scholar] 20.Wahab KW, Sani MU, Yusuf BO, Gbadamosi M, Gbadamosi A, Yandutse MI. Распространенность и детерминанты ожирения — перекрестное исследование взрослого населения Северной Нигерии. Int Arch Med. 2011; 4: 10. [Бесплатная статья PMC] [PubMed] [Google Scholar] 21. Oguejiofor OC, Onwukwe CH, Odenigbo CU. Дислипидемия в Нигерии: распространенность и характер. Ann Afr Med. 2012; 11: 197–202. [PubMed] [Google Scholar] 22. Ogbera AO, Fasanmade OA, Chinenye S, Akinlade A. Характеристика липидных параметров при сахарном диабете — нигерийский отчет.Int Arch Med. 2009; 2:19. [Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Огунлейе О.О., Огунделе С.О., Акинеми Ю.О., Огбера А.О. Кластеризация гипертонии, сахарного диабета и дислипидемии в нигерийском населении: перекрестное исследование. Afr J Med Med Sci. 2012; 41: 191–5. [PubMed] [Google Scholar] 24. Окака Э.И., Эйя Б.О. Распространенность и характер дислипидемии в сельской местности на юге Нигерии. Afr J Med Health Sci. 2013; 12: 82–6. [Google Scholar] 25. Glew RH, Kassam HA, Bhanji RA, Okorodudu A, VanderJagt DJ.Липидный профиль сыворотки и риск сердечно-сосудистых заболеваний у трех разных мужских популяций на севере Нигерии. J Health Popul Nutr. 2002; 20: 166–74. [PubMed] [Google Scholar] 26. Адемуива О., Угбаджа Р.Н., Ротими С.О. Липидный профиль плазмы, индексы атерогенности и коронарного риска у некоторых жителей Абеокута на юго-западе Нигерии. Биокемистри. 2008. 20: 85–91. [Google Scholar] 27. Тот П.П., Поттер Д., Мин Э. Распространенность липидных аномалий в Соединенных Штатах: Национальное обследование здоровья и питания 2003-2006 гг.J Clin Lipidol. 2012; 6: 325–30. [PubMed] [Google Scholar] 28. Scheidt-Nave C, Du Y, Knopf H, Schienkiewitz A, Ziese T., Nowossadeck E, et al. Распространенность дислипидемии среди взрослых в Германии: результаты немецкого собеседования и обследования здоровья взрослых (DEGS 1) Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2013; 56: 661–7. [PubMed] [Google Scholar] 29. Тот ПП. Липопротеины высокой плотности и сердечно-сосудистый риск. Тираж. 2004; 109: 1809–12. [PubMed] [Google Scholar] 30. Адедиран О.С., Акинтунде А.А., Опадиджо О.Г., Араойе М.А.Дислипидемия, индекс атерогенности и урбанизация в центральной Нигерии: ассоциации, влияние и призыв к согласованным действиям. Int J Cardiovasc Res. 2013; 2: 4. [Google Scholar] 31. Тот П.П., Поттер Д., Мин Э. Распространенность липидных аномалий в Соединенных Штатах: Национальное обследование здоровья и питания 2003-2006 гг. J Clin Lipidol. 2012; 6: 325–30. Doi: 10.1016 / j.jacl.2012.05.002. Epub 2012 22 мая. [PubMed] [Google Scholar] 32. Scheidt-Nave C, Du Y, Knopf H, Schienkiewitz A, Ziese T., Nowossadeck E, et al.Распространенность дислипидемии среди взрослых в Германии: результаты немецкого собеседования и обследования здоровья взрослых (DEGS 1) Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz. 2013; 56: 661–7. Doi: 10.1007 / s00103-013-1670-0. [PubMed] [Google Scholar] 33. Тот ПП. Липопротеины высокой плотности и сердечно-сосудистый риск. Тираж. 2004; 109: 1809–12. Doi: 10.1161 / 01.CIR.0000126889.97626.B8. [PubMed] [Google Scholar] 34. Адедиран О.С., Акинтунде А.А., Опадиджо О.Г., Араойе М.А. Дислипидемия, индекс атерогенности и урбанизация в Центральной Нигерии: ассоциации, влияние и призыв к согласованным действиям.Int J Cardiovasc Res. 2013; 2: 4. [Google Scholar]Индекс атерогенности плазмы — новый и лучший биомаркер, связанный с ожирением: популяционное поперечное исследование в Китае | Липиды в здоровье и болезнях
Среди 6465 участников, включенных в исследование, 503 из них (7,78%) страдали ожирением. Как показано в таблице 1, участники с ожирением с большей вероятностью имели более высокое систолическое артериальное давление (САД), диастолическое артериальное давление (ДАД), FBG, TG, TC, LDL-C и AIP, а также более низкий уровень HDL-C. .В таблице 2 участники с более высоким AIP, как правило, были моложе и имели более высокий BMI, DBP, FBG, TG, TC, LDL-C, а также более низкий HDL-C.
Таблица 1 Исходные характеристики между группами ожирения и без ожирения среди всего населения Таблица 2 Исходные характеристики в соответствии с индексом атерогенности квартиля плазмы среди всего населенияНа рисунке 1 показана значимая линейная корреляция между AIP, четырьмя липидными профилями и ИМТ. TG, TC, LDL-C и AIP положительно коррелировали с BMI, в то время как HDL-C обратно коррелировали с ним.Среди них AIP показал самую сильную связь с ИМТ, поскольку коэффициент достиг 0,372 ( P <0,01).
Рис. 1Диаграмма рассеяния, показывающая значительную корреляцию четырех липидных компонентов и AIP с ИМТ
В таблице 3 одномерный анализ показал значительную связь между AIP, четырьмя липидными профилями и ожирением ( P <0,01). После корректировки на возраст, пол, САД, ДАД и ВБР ассоциации оставались значимыми ( P <0.01). В обеих этих двух моделях AIP имел самый высокий OR ожирения по сравнению с другими липидными компонентами. После дополнительной корректировки для других липидных компонентов AIP по-прежнему имел сильную связь с ожирением. Кроме того, все участники из более высоких квартилей AIP имели значительно повышенный риск ожирения по сравнению с контрольной группой с OR 2,573, 3,765 и 6,205 соответственно ( P для тенденции <0,01).
Таблица 3 Отношения шансов (доверительный интервал 95%) ожирения в зависимости от липидных компонентовКак показано на рис.2 и Таблица 4, по сравнению с моделью, включающей ТГ, ХС-ЛПВП, возраст, пол, САД, ДАД, ВБР, ОХ и ХС-ЛПНП, модель, включающая АИП, возраст, пол, САД, ДАД, ВБР, ОК и ЛПНП. -C значительно повысил точность прогнозирования риска ожирения. После замены TG и HDL-C на AIP AUC для модели улучшилась на 0,011 (AUC изменилась с 0,706 до 0,717; P = 0,011). Непрерывные и категориальные NRI составили 29,55% ( P <0,01) и 6,06% ( P <0,01), а IDI был равен 0.68% ( P <0,01).
Рис. 2Дискриминационные возможности при ожирении между AIP и традиционными липидными компонентами, включая уровни TG и HDL-C, по кривым рабочих характеристик приемника (ROC)
Таблица 4 Сравнение показателей дискриминации при ожирении между AIP и традиционными липидными компонентами, включая TG и уровни ХС-ЛПВПЛипидные отношения, коэффициент атерогенности и индекс атерогенности плазмы как параметры при оценке риска сердечно-сосудистых заболеваний при сахарном диабете 2 типа | Нимманапалли
Бенер А., Зири М.Липопротеин: профиль и HbA1c среди арабских пациентов с диабетом 2 типа. Биомедицинские исследования. 2007; 18 (2): 97-102.
Meng HT, Johan D, Glazer NB. Пиоглитазон снижает атерогенный индекс плазмы у пациентов с сахарным диабетом 2 типа. Клиническая химия. 2004; 50 (7): 1184-8.
Verges BL. Дислипидемия при сахарном диабете, Обзор основных нарушений липопротеинов и их последствий в развитии атерогенеза. Диабет и обмен веществ. 1999; 25 (3): 32-40.
Беттеридж DJ.Диабетическая дислипидемия. Европейский журнал клинических исследований. 1999; 29 (2): 12-6.
Севанян А., Асатрян И., Зиузенкора О. Модификация липопротеидов низкой плотности: основные понятия и связь с атеросклерозом. Очищение крови. 1999; 17 (2,3): 66-78.
Halcox JP, Schenke WH, Zalos G, Mincemoyer M, Prasad A, Waclawiw MA, et al. Прогностическое значение дисфункции эндотелия коронарных сосудов. Тираж. 2002; 106: 653-8.
Krauss RM. Липиды и липопротеины у больных сахарным диабетом 2 типа.Уход за диабетом. 2004; 27: 1496-504.
Петерс АЛ. Клиническая значимость холестерина не-ЛПВП у пациентов с диабетом. Клинический диабет. 2008; 6 (1): 3-7.
Брем А., Пфейлер Г., Пачини Г., Вирхаппер Х., Роден М. Взаимосвязь между соотношением липопротеинов в сыворотке крови и инсулинорезистентностью при ожирении. Clin Chem. 2004; 50: 2316-22.
Meng HT, Johan D, Glazer NB. Пиоглитазон снижает атерогенный индекс плазмы у пациентов с сахарным диабетом 2 типа. Клиническая химия. 2004; 50 (7): 1184-8.
Э.Джордж. Дифференциальное влияние гормональной терапии и тиболона на липиды, липопротеины и индекс атерогенности плазмы christodoulakos. J Cardiovasc Pharmacol. 2006; 47 (4): 542-8.
Dobiásová M, Frohlich J. Журнал параметров плазмы (TG / HDL C) как индекс атерогенности: корреляция с размером частиц липопротеинов и скоростью этерификации в плазме, обедненной липопротеинами апоВ (FER (HDL). Clinical Biochemistry.2001; 34 (7) : 583-58.
Зак Б. Методологии холестерина: обзор.Клиническая химия. 1977; 23 (7): 1201-10.
Клотч С.Г., Макнамара-младший. Измерение триглицеридов. Обзор методов и помех. Клиническая химия. 1990; 36 (9): 1605-13.
Warwick GR, Cheung MC, Albers JJ. Сравнение существующего метода количественного определения холестерина липопротеинов высокой плотности. Клиническая химия. 1979; 25 (4): 596-603.
Фридвальд В.Т., Леви Р.И., Фредриксон Д.С. Оценка концентрации холестерина липопротеидов низкой плотности без использования препаративной ультрацентрифуги.Клиническая химия. 1972; 18 (6): 499-504.
Bowers LD. Кинетические анализы сывороточного креатинина I. Роль различных факторов в определении специфичности. Clin Chem. 1980; 26 (5): 551-4.
Verges BL. Дислипидемия при сахарном диабете, Обзор основных нарушений липопротеинов и их последствий в развитии атерогенеза. Диабет и обмен веществ. 1999; 25 (3): 32-40.
Сучитра М.М., Шешу К.М., Битла А.Р., Рао А.М., Алок С. Атерогенная дислипидемия при диабетической нефропатии: липопротеины: соотношение липидов и индекс атерогенности.Int J Res Med Sci. 2013; 1: 455-9.
Беттеридж DJ. Диабетическая дислипидемия. Eur J Clin Invest. 1999; 29 (2): 12-6.
Сиддики ИА, Мария Л.Б., Рао мл. Индексы липидов при сахарном диабете II типа и их связь с макро- и микрососудистыми осложнениями Int J Med J Res Health Sci. 2013; 2 (1): 87-92.
Херманс М.П., Сакс Ф.М., Ан С.А., Руссо М.Ф. Холестерин не-ЛПВП как действительный суррогат измерения аполипопротеина B100 при диабете: дискриминантное соотношение и объективная эквивалентность.Кардиоваск Диабетол. 2011; 28 (10): 20.
IndumatiV, PatilVS, KrishnaswamyD, SatishkumarD, VijayV, MaheshS, RajeshwariV и др. Холестерин не-ЛПВП и соотношение холестерина ЛПНП / холестерина ЛПВП у пациентов с диабетом II типа, Международный журнал фармацевтики и биологических наук. 2011; 2: 71-7.
Бхардвадж С., Бхаттачарджи Дж., Бхатнагар М.К., Тьяги С. и др. Индекс атерогенности плазмы, индекс риска Кастелли и коэффициент атерогенности — новые параметры в оценке сердечно-сосудистого риска. Int J Pharm Bio Sci. 2013; 3: 359-64.
Inoguchi T, Li P, Umeda F, Yu HY, Kakimoto M, Imamura M. Высокий уровень глюкозы и свободных жирных кислот стимулирует производство активных форм кислорода посредством протеинкиназы C-зависимой активации NAD (P) H оксидазы в культивируемых клетках сосудов. Сахарный диабет. 2000; 49: 1939-45.
Nwagha UI, Ikekpeazu EJ, Ejezie FE, Neboh EE, Maduka IC. Индекс атерогенности плазмы как полезный предиктор сердечно-сосудистого риска у женщин в постменопаузе в Энугу, Нигерия. Afr Health Sci. 2010; 10 (3): 248-52.
Khazaál MS.Индекс атерогенности плазмы (AIP) как параметр в прогнозировании риска сердечно-сосудистых заболеваний у мужчин по сравнению с общепринятыми индексами дислипидемии (отношения холестерина). Karbala J Med. 2013; 6 (1): 1506-13.
Изменения в профиле атерогенных факторов риска в зависимости от степени потери веса
Растущая распространенность ожирения в детском и подростковом возрасте представляет собой все более серьезную проблему. 1 Дети с ожирением, как правило, становятся взрослыми с ожирением. 2 Некоторые субъекты с ожирением продолжают демонстрировать характерный профиль гипертонии, пониженного холестерина липопротеинов высокой плотности (ЛПВП), повышенного холестерина и триглицеридов липопротеинов низкой плотности (ЛПНП) и инсулинорезистентности (метаболический синдром). 3, 4 Такой метаболический или атерогенный профиль может создавать благоприятные условия для атерогенных сердечно-сосудистых заболеваний и инсулинозависимого диабета. 5, 6 Ранние признаки метаболического синдрома и инсулинорезистентности могут проявляться у некоторых лиц с ожирением в детстве. 7– 9
Подходящим подходом к снижению риска для здоровья, связанного с ожирением, является снижение массы тела. У взрослых снижение индекса массы тела (ИМТ) по крайней мере на 1 в течение периода времени в один год приводит к снижению заболеваемости. 10 Интерпретация этих исследований в детском возрасте затруднена, поскольку ИМТ увеличивается у здоровых детей с нормальным весом с возрастом. 11
В детстве существует лишь несколько исследований, показывающих, что снижение веса приводит к улучшению профиля факторов риска атерогенности. 8, 12 В детстве степень снижения веса, необходимая для улучшения профиля факторов риска атерогенности, еще не изучалась. 13, 14 Мы изучили изменения профиля факторов риска атерогенности и инсулинорезистентности у детей с ожирением в течение одного года в зависимости от степени потери SDS-BMI.
МАТЕРИАЛЫ И МЕТОДЫ
Мы обследовали всех детей, страдающих ожирением, которые посещали интервенционную программу «Obeldicks» 15, 16 для детей с ожирением в период с 1999 по 2002 год. Годичная амбулаторная подготовка «Obeldicks» основана на программе физических упражнений, питания образование (высокоуглеводная диета с пониженным содержанием жиров) и поведенческая терапия, включая индивидуальную психологическую помощь ребенку и его семье. За обучение отвечает междисциплинарная команда педиатров, диетологов, психологов и физиологов.
Дети с эндокринными нарушениями, семейной гиперлипидемией или синдромальным ожирением были исключены из исследования. Ожирение было определено на основе 97-го центиля ИМТ, проходящего через значения ИМТ 30 кг / м 2 в возрасте 18 лет с использованием данных по популяции. 17 Рост и вес были измерены на исходном уровне и через год. Статус веса регистрировался как ИМТ и показатель стандартного отклонения ИМТ (SDS-BMI) с использованием метода LMS: 17, 18 Кривые M и S соответствуют медиане и коэффициенту вариации индекса массы тела для немецких детей в для каждого возраста и пола, тогда как L-кривая допускает существенную асимметрию в зависимости от возраста в распределении индекса массы тела.Предположение, лежащее в основе метода LMS, заключается в том, что после преобразования мощности Бокса-Кокса данные в каждом возрасте имеют нормальное распределение. 11, 18
Систолическое и диастолическое артериальное давление, холестерин ЛПВП и ЛПНП натощак, триглицериды, инсулин и уровень глюкозы в крови измерялись на исходном уровне и через год. Систолическое и диастолическое артериальное давление измеряли после 10-минутного отдыха в положении лежа на спине с помощью сфигмоманометра. Измерения проводились дважды и усреднялись.Холестерин ЛПВП и ЛПНП измеряли с помощью ферментативного теста (ХС ЛПНП плюс и ХС ЛПВП, соответственно), триглицериды — с помощью колориметрического теста (Vitros Trig-Analyseplättchen). Инсулин измеряли с помощью ферментного анализа микрочастиц (Abboth). Уровень глюкозы в крови определяли колориметрическим тестом (Vitros GLU-Analyze-plättchen). Коэффициенты вариации внутри и между анализами во всех методах были <4,0%. Оценка модели гомеостаза (HOMA) использовалась для определения степени инсулинорезистентности; 19 резистентность можно оценить по концентрациям глюкозы и инсулина натощак по формуле: резистентность (HOMA) = инсулин [мЕ / л] × глюкоза [ммоль / л] / 22.5. Инсулинорезистентность определялась HOMA> 4. Точка отсечения, равная 4, была выбрана потому, что: (1) нижний предел верхнего квинтиля значений распределения HOMA ниже 4 у субъектов с нормальным весом; 20 и (2) проспективное исследование показало, что у субъектов с HOMA <4 мала вероятность развития инсулинозависимого диабета. 21
Дети были разделены на четыре группы в соответствии с их изменениями SDS-BMI за один год:
Группа I: увеличение SDS-BMI
Группа II: снижение SDS-BMI <0.25
III группа: снижение SDS-BMI ≥0,25 — <0,5
Группа IV: снижение ИМТ ≥0,5.
Статистический анализ был выполнен Winstat for Excel. Статистически значимые различия были проверены с помощью непараметрического критерия Вилкоксона для парного наблюдения. Значения выражаются в виде среднего и стандартного отклонения (SD).
РЕЗУЛЬТАТЫ
Всего 130 детей (средний возраст 10.7 лет, диапазон 4–15 лет; 53% девушки; средний SDS-BMI 2,5, диапазон 2,0–4,0). Исходно у 81 (62%) ребенка был хотя бы один неблагоприятный фактор риска атерогенности (см. Таблицу 1).
Стол 1Профиль факторов риска атерогенности у 130 детей на исходном уровне
Четыре группы не различались по возрасту, полу, степени избыточной массы тела (SDS-BMI) или факторам риска сердечно-сосудистых заболеваний.
Изменения профиля факторов риска атерогенности и инсулинорезистентности показаны в таблицах 2–5.Увеличение SDS-BMI (группа I, см. Таблицу 2) было связано со значительным увеличением инсулинорезистентности (HOMA), в то время как систолическое артериальное давление, холестерин ЛПНП и триглицериды показали незначительное повышение. Снижение SDS-BMI ≥0,5 (группа IV, см. Таблицу 5) было связано со значительным снижением систолического и диастолического артериального давления, холестерина LDL в сыворотке, триглицеридов и инсулинорезистентности (HOMA), в то время как холестерин HDL в сыворотке значительно увеличился. В группе IV систолическое артериальное давление снизилось в среднем на 21 (SD 11) мм рт.ст., а диастолическое артериальное давление снизилось в среднем на 9 (SD 14) мм рт.ст. у детей, страдающих гипертонией (n = 21).Холестерин ЛПНП снизился в среднем на 28 (стандартное отклонение 36) мг / дл, а уровень триглицеридов снизился в среднем на 82 (стандартное отклонение 31) мг / дл, в то время как уровень ЛПВП увеличился в среднем на 9 (стандартное отклонение 6) мг / дл у детей в группе IV. страдает дислипидемией (n = 15). За исключением снижения холестерина ЛПНП в группе III (см. Таблицу 4), не было улучшения исследуемых параметров в группах I, II и III.
Стол 2Группа I (увеличение SDS-BMI): SDS-BMI, BMI, систолическое и диастолическое артериальное давление, холестерин LDL и HDL, триглицериды и инсулинорезистентность (HOMA) на исходном уровне, через год, и изменения между этими временными точками в 20 детей
Стол 3Группа II (снижение SDS-BMI <0.25): SDS-BMI, BMI, систолическое и диастолическое артериальное давление, холестерин LDL и HDL, триглицериды и инсулинорезистентность (HOMA) на исходном уровне, год спустя, и изменения между этими временными точками у 33 детей
Стол 4Группа III (снижение SDS-BMI ≥0,25 до <0,5): SDS-BMI, BMI, систолическое и диастолическое артериальное давление, холестерин LDL и HDL, триглицериды и инсулинорезистентность (HOMA) на исходном уровне, через год и изменения между этими временными точками у 40 детей
Таблица 5Группа IV (снижение SDS-BMI ≥0.5): SDS-BMI, BMI, систолическое и диастолическое артериальное давление, холестерин LDL и HDL, триглицериды и инсулинорезистентность (HOMA) на исходном уровне, год спустя, и изменения между этими временными точками у 37 детей
ОБСУЖДЕНИЕ
Это первое исследование на детях, посвященное изменению профиля факторов риска сердечно-сосудистых заболеваний при ожирении в зависимости от степени снижения веса. В соответствии с предыдущими отчетами 7, 8 наше исследование показало, что до двух третей наших детей с ожирением уже имели один или несколько неблагоприятных факторов риска сердечно-сосудистых заболеваний.
В нашей выборке было показано значительное улучшение профиля факторов риска сердечно-сосудистых заболеваний, связанных с ожирением (артериальная гипертензия, повышение холестерина ЛПНП и триглицеридов, снижение холестерина ЛПВП) за счет снижения SDS-BMI по крайней мере на 0,5 за период времени. через год, в то время как снижение SDS-BMI ниже не показало значительного улучшения, за исключением снижения холестерина ЛПНП в группе детей со снижением SDS-BMI как минимум на 0,25. Снижение холестерина ЛПНП, несмотря на улучшение других факторов риска сердечно-сосудистых заболеваний, вероятно, вызвано диетой, а не эффективной потерей веса.Поскольку гипертриглицеридемия и снижение холестерина ЛПВП являются более сильными факторами риска атерогенеза, чем холестерин ЛПНП, 22 клиническое значение снижения холестерина ЛПНП, несмотря на улучшение других факторов риска сердечно-сосудистых заболеваний, сомнительно.
Несколько исследований с участием детей, основанных на краткосрочной потере веса в течение нескольких недель, показали улучшение профиля факторов риска сердечно-сосудистых заболеваний, связанных с ожирением (снижение артериальной гипертензии, триглицеридов и холестерина ЛПНП). 8, 12, 23, 24 Единственное долгосрочное исследование по изучению профиля риска сердечно-сосудистых заболеваний, которое охватывало лишь небольшое количество пациентов (n = 20), не показало клинически значимого улучшения через пять лет после снижения веса. со значительным повышением холестерина ЛПВП, но без изменений артериального давления, холестерина ЛПНП и триглицеридов. 25 Среднее снижение относительного веса в этом исследовании составило 12,8%. Эта небольшая потеря веса (среднее снижение относительного веса составило 22% в группе IV нашей выборки) и небольшая выборка могут объяснить, почему не было улучшения профиля факторов риска сердечно-сосудистых заболеваний в долгосрочном периоде наблюдения.
Среднее снижение холестерина ЛПНП, триглицеридов и повышение холестерина ЛПВП из-за потери веса у детей, страдающих дислипидемией группы IV, сопоставимо с эффектом медикаментозной терапии, такой как симвастатин, у детей с семейной гиперхолестеринемией. 26, 27 Перспективные данные о фармакологической терапии у детей с дислипидемией и ожирением без семейной гиперхолестеринемии отсутствуют. Среднее снижение систолического и диастолического артериального давления из-за потери веса в группе IV было больше, чем эффекты медицинских методов лечения, таких как каптоприл, у взрослых. 28, 29 Нет никаких проспективных данных о влиянии медикаментозной терапии на снижение артериального давления при детском ожирении. Таким образом, улучшения липидного профиля и артериального давления, наблюдаемые в группе IV, столь же клинически значимы, как могли бы быть достигнуты с помощью фармакологического лечения, но без учета возможных побочных эффектов.
Наблюдаемые изменения в профиле атерогенных факторов риска в нашей выборке представляют собой эффекты снижения потребления жира и увеличения физической активности в результате программы амбулаторных тренировок. 15, 30 Физическая активность улучшает дислипидемию. 31 Сообщалось о снижении уровня триглицеридов и холестерина ЛПНП у тучных подростков и взрослых, соблюдающих диету с пониженным содержанием жира. 8, 32 Концентрация холестерина ЛПВП снижается во время диеты, но имеет тенденцию повышаться через несколько месяцев после стабилизации веса на пониженном уровне. 33, 34
Улучшение профиля сердечно-сосудистых факторов риска при уменьшении избыточной массы тела связано с улучшением инсулинорезистентности. 23, 24 Инсулинорезистентность является основной причиной гипертриглицеридемии, снижения холестерина ЛПВП и повышения артериального давления при ожирении и коррелирует со степенью избыточной массы тела. 22, 35 Улучшение инсулинорезистентности и улучшение профиля сердечно-сосудистых факторов риска не могло быть обнаружено в нашей выборке до снижения SDS-BMI по крайней мере на 0,5 в течение периода времени в один год. В нашей выборке без снижения веса (группа I) наблюдалось значительное увеличение инсулинорезистентности в течение одного года, вероятно, из-за прогрессирования полового созревания 36 помимо эффекта увеличения избыточной массы тела.
Даже после такой обширной и дорогостоящей программы, как наш тренинг «Обелдик», только 28% участников могут добиться эффективного снижения веса с улучшением профиля факторов риска сердечно-сосудистых заболеваний. В дальнейших исследованиях мы могли бы показать, что мотивация была сильным предиктором успеха терапии 30 и снижение избыточной массы тела было стабильным в течение как минимум двух лет, 16 , даже если требуется более длительное наблюдение.
Таким образом, неспособность ребенка с ожирением достичь потери веса приводит к увеличению инсулинорезистентности по прошествии одного года.Следует подозревать улучшение профиля факторов риска сердечно-сосудистых заболеваний и инсулинорезистентности после снижения ИМТ минимум на 0,5.
ССЫЛКИ
- ↵
Ebbeling CA , Pawlak DB, Ludwig DS. Детское ожирение: кризис общественного здравоохранения, лекарство здравым смыслом. Lancet2002; 360: 473–82.
- ↵
Моссберг HO . 40-летнее наблюдение за детьми с избыточной массой тела. Lancet1989; 26: 491–3.
- ↵
Jiang X , Srinivasan SR, Webber LS, et al. Связь уровня инсулина натощак с уровнями липидов и липопротеинов в сыворотке крови у детей, подростков и молодых людей: исследование сердца Богалосы. Arch Intern Med, 1995; 23: 190–6.
- ↵
Facchini FS , Hua N, Abbasi F, et al. Инсулинорезистентность как предиктор возрастных заболеваний.J Clin Endocrinol Metab2001; 86: 3574–8.
- ↵
Arslanian S , Suprasongsin C. Чувствительность к инсулину, липиды и состав тела в детстве: присутствует ли «синдром X»? J Clin Endocrinol Metab 1996; 81: 1058–62.
- ↵
Должен A , Strauss RS. Риски и последствия детского и подросткового ожирения. Int J Obes1999; 23 (приложение 2): S2–11.
- ↵
Csabi G , Török K, Jeges S, et al. Наличие метаболического сердечно-сосудистого синдрома у детей с ожирением. Eur J Pediatr2000; 159: 91–4.
- ↵
Wabitsch M , Hauner H, Heinze E, et al. Распределение жира в организме и изменения профиля факторов риска атерогенности у девочек-подростков с ожирением во время похудания. Am J Clin Nutr, 1994; 60: 54–60.
- ↵
Kiess W , Reich A, Muller G, et al. Клинические аспекты ожирения в детском и подростковом возрасте — диагностика, лечение и профилактика. Int J Obes Relat Metab Disord 2001; 25 (приложение 1): S75–9.
- ↵
Институт медицины (IOM) . Комитет по разработке критериев оценки результатов подходов к профилактике и лечению ожирения: Совет по пищевым продуктам и питанию; Институт медицины; Томас PR (ред.). Взвешивание вариантов — критерии оценки программ управления весом.Вашингтон, округ Колумбия: National Academy Press, 1995.
- ↵
Cole TJ , Bellizzi MC, Flegal KM, и др. Установление стандартного определения избыточной массы тела и ожирения у детей во всем мире: международное исследование. BMJ2000; 320: 1240–3.
- ↵
Sung RYT , Yu CW, Chang SKY, et al. Влияние диетических вмешательств и силовых тренировок на уровень липидов в крови у детей с ожирением.Arch Dis Child, 2002; 86: 407–10.
- ↵
Reinehr T , Wollenhaupt A, Chahda C, et al. Программы амбулаторной подготовки для детей с ожирением. Критерии сравнения для разработки обоснованных терапевтических рекомендаций. Клин Падиатр, 2002; 214: 1–6.
- ↵
Barlow SE , Dietz WH. Оценка и лечение ожирения: рекомендации экспертной комиссии. Бюро по охране здоровья матери и ребенка, Управление ресурсов и служб здравоохранения и Департамент здравоохранения и гуманитарных наук.Педиатрия 1998; 102: 1–11.
- ↵
Рейнехр Т . Das Adipositasschulungsprogramm OBELDICKS. В: Reinehr T, Dobe M, Kersting M, eds. Therapie der Adipositas im Kindes- und Jugendalter. Das Adipositas-Schulungs-programm OBELDICKS. Геттинген: Hogrefe Verlag, 2003: 18–53.
- ↵
Reinehr T , Kersting M, Alexy U, et al. Длительное наблюдение за детьми с избыточной массой тела: после тренировки, после однократной консультации и без лечения.J Pediatr Gastroenterol Nutr, 2003; 37: 72–4.
- ↵
Kromeyer-Hauschild K , Wabitsch M, Geller F, et al. Процентили индекса массы тела у детей и подростков по результатам различных региональных исследований в Германии. Monatsschr Kinderheilkd2001; 149: 807–18.
- ↵
Коул Т.Дж. . Метод LMS для построения нормализованных стандартов роста. Eur J Clin Nutr 1990; 44: 45–60.
- ↵
Matthews DR , Hosker JP, Rudenski AS, et al. Оценка модели гомеостаза: инсулинорезистентность и функция бета-клеток по концентрациям глюкозы в плазме натощак и концентрации инсулина у человека. Diabetologia1985; 28: 412–19.
- ↵
Bonora E , Kiechl S, Willeit J, et al. Распространенность инсулинорезистентности при метаболических нарушениях: исследование Bruneck.Диабет 1998; 47: 1643–9.
- ↵
Haffner SM , Gonzalez C, Miettinen H, et al. Перспективный анализ модели HOMA. Уход за диабетом 1996; 19: 1138–41.
- ↵
Isomaa B , Almgren P, Tuomi T, et al. Заболеваемость и смертность от сердечно-сосудистых заболеваний, связанных с метаболическим синдромом. Уход за диабетом, 2001; 24: 683–9.
- ↵
Sothern MS , Despinase B, Bron A, et al. Липидные профили детей и подростков с ожирением до и после значительной потери веса; различия по полу. South Med J2000; 93: 278–82.
- ↵
Epstein LH , Kuller LH, Wing RR, et al. Влияние контроля веса на липидные изменения у детей с ожирением. Ам Дж. Дис Чайлд, 1989; 143: 454–7.
- ↵
Knip M , Nuutinien O. Долгосрочные эффекты снижения веса на липиды сыворотки и инсулин плазмы у детей с ожирением.Am J Clin Nutr, 1993; 57: 490–3.
- ↵
Dirisamer A , Hachemian N, Bucek RA, et al. Влияние низких доз симвастатина на детей с семейной гиперхолестеринемией: годовое наблюдение. Eur J Pediatr, 2003; 162: 421–5.
- ↵
De Jongh S , Ose L, Szamosi T, et al. Эффективность и безопасность терапии статинами у детей с семейной гиперхолестеринемией: рандомизированное двойное слепое плацебо-контролируемое исследование симвастатина.Circulation2002; 106: 2231–7.
- ↵
Hanson L , Hedner T, Lindholm L, et al. Проект профилактики каптоприла (CAPPP) при гипертонии — исходные данные и текущее состояние. Blood Press 1997; 6: 365–7.
- ↵
Wang JG , Staessen JA. Преимущества антигипертензивной фармакологической терапии и снижения артериального давления в исследованиях исходов. J Clin Hypertens, 2003; 5: 66–75.
- ↵
Reinehr T , Brylak K, Alexy U, et al. Предсказатели успеха в амбулаторном обучении детей и подростков с ожирением. Int J Obes Relat Metab Disord 2003; 27: 1087–92.
- ↵
Kraus WE , Houmard J, Duscha B, et al. Влияние количества и интенсивности упражнений на липопротеины плазмы. N Engl J Med2002; 347: 1483–92.
- ↵
Skov AR , Toubro S, Ronn B, et al. Рандомизированное испытание белков и углеводов в диете с пониженным содержанием жира ad libitum для лечения ожирения. Int J Obes Relat Metob Disord1999; 23: 528–36.
- ↵
Rössner S , Björvell H. Ранние и поздние эффекты потери веса на метаболизм липопротеинов при тяжелом ожирении. Атеросклероз 1987; 64: 125–30.
- ↵
Uusitupa MIJ , Laakso M, Sarlund H, et al. Влияние низкокалорийной диеты на метаболический контроль и факторы риска сердечно-сосудистых заболеваний при лечении инсулиннезависимых диабетиков с ожирением. Am J Clin Nutr 1990; 51: 768–73.
- ↵
Ривен GM , Хоффман ББ. Роль инсулина в этиологии и течении гипертонии? Lancet1987; 2: 435–7.
- ↵
Американская диабетическая ассоциация . Сахарный диабет 2 типа у детей и подростков.Уход за диабетом 2000; 23: 381–9.
- ↵
Отчет второй целевой группы по контролю артериального давления у детей – 1987. Целевая группа по контролю артериального давления у детей. Национальный институт сердца, легких и крови, Бетесда, Мэриленд. Педиатрия 1987; 79: 1-25.
Атерогенность диабетических крыс, получавших одиночные и комбинаторные экстракты трав
Реферат
Цель
Настоящее исследование было направлено на изучение атерогенности у крыс с аллоксан-индуцированным диабетом, которым вводили единичные и комбинаторные травяные препараты Asaneticus 910aus monthus, Asanthas , Acanthas monthus Gongronema latifolium и Solanum melongena .
Методы
Однократная внутрибрюшинная ( i.p. ) инъекция 90 мг / кг м.т. Крысам давали 9 · 1013 моногидрата аллоксана для индукции сахарного диабета (СД). Липидные профили сыворотки измеряли стандартными спектрофотометрическими методами, тогда как атерогенность, соотношение липидов сыворотки и коэффициент / индексы атерогенности рассчитывали с использованием стандартных формул.
Результаты
Концентрация общего холестерина (ОХ) в сыворотке экспериментальных групп крыс варьировала от 1.59 ± 0,10 ммоль / л и 2,72 ± 0,16 ммоль / л ( p <0,05). Концентрация холестерина липопротеинов высокой плотности (HDL-C) в сыворотке необработанной группы крыс с DM (DM-r) была значительно ниже ( p <0,05), чем в группах, получавших DM-r. Индексы атерогенного риска (ОРИ) в группах лечения СД-г находились в пределах от 0,74 ± 0,03 до 2,64 ± 0,21, тогда как ОРИ для нелеченых СД-г составлял 4,04 ± 0,25. Анализ линейной регрессии атерогенного индекса плазмы (AIP) по сравнению с концентрацией холестерина липопротеинов низкой плотности (LDL-C) в сыворотке экспериментальных групп крыс дал относительно близко подобранную линию регрессии ( R 2 = 0.8275). Атерогенная защита групп DM-r, получавших травяной экстракт, находилась в диапазоне 33,4–81,7%.
Заключение
Настоящее исследование показало, что двойные травяные составы (DHF): A. gangetica + G. latifolium и A. gangetica + A. montanus обеспечивают сравнительно высокую защиту DM-r от атерогенных факторов. результаты, которые соответствовали способности этих DHFs обратить вспять дислипидемию.
Ключевые слова
Атерогенность
Сахарный диабет
Дислипидемия
Травяной
Липидный профиль сыворотки
Рекомендуемые статьи Цитирующие статьи (0)
Просмотреть аннотацию© 2018 Издательские услуги предоставлены Elsevier B.В. от имени фармацевтического факультета Каирского университета.
Рекомендуемые статьи
Ссылки на статьи
Новые факторы риска сердечно-сосудистых заболеваний у пациентов, леченных ВИЧ
Адедокун А. Камору и др .; Saudi J. Med. Pharm. Sci .; Том-3, выпуск-10B (октябрь 2017 г.): 1101-1110
Доступно в Интернете: http://scholarsmepub.com/sjmps/ 1109
3. Миллан, Дж., Пинто, X., Муньос, А. , Zúñiga, M.,
Rubiés-Prat, J., Pallardo, LF, Masana, L.,
Mangas, A., Hernández-Mijares, A., González-
,Santos, P., Ascaso, J. F., & Pedro-Botet, J. (2009).
Соотношения липопротеинов: физиологическое значение и
клиническая полезность в профилактике сердечно-сосудистых заболеваний.
Vasc. Управление рисками для здоровья, 5, 757–765.
4. Каннел В. Б. (2005). Стратификация риска дислипидемии
: выводы из исследования Framingham.
Curr. Med. Chem. Кардиоваск.Heamatol. Агенты,
3 187–193
5. Маннинен, В., Тенканен, Л., Коскинен, П.,
Хуттунен, Дж. К., Мантарри, М., Хейномен, О. П., &
Фрик, М. Х. (1992) . Совместное влияние сывороточного триглицерида
и холестерина ЛПНП и концентраций ЛПВП
на риск ишемической болезни сердца в исследовании сердца
Хельсинки. Последствия для лечения.
Обращения, 85, 37-45.
6. Добясова, М., & Frohlich, J. (2001). Журнал параметров плазмы
(TG / HDL-C) как атерогенный индекс
: корреляция с размером частиц липопротеинов и степенью этерификации
в плазме
, обедненной апоВ-липопротеинами (FERHDL). Clin. Biochem, 34, 583–588
7. Нвага, У. И., Икекпеазу, Э. Дж., Эджези, Ф. Э.,
, Небо, Э. Э., и Мадука, И. С. (2010). Атерогенный индекс плазмы
как полезный предиктор
сердечно-сосудистого риска среди женщин в постменопаузе
в Энугу, Нигерия.Афри. Науки о здоровье, 10, 248–252.
8. Добиашова М., Фролих Й., Шедова М., Чунг,
М. К., и Браун Б. Г. (2011). Холестерин
этерификации и индекс атерогенности плазмы
коррелируют с размером липопротеинов и данными коронарной ангиографии
. J. Lipid Res., 52, 566–571.
9. Гуге, Г. Д., & Зайн, Р. (2012). Атерогенный индекс
плазмы при инфаркте миокарда в сельской местности
населения района Маратвада.J. Evol. Med.
Вмятина. Sci, 1, 237-240
10. Добясова, М. (2006). AIP-индекс атерогенности плазмы
как значимый предиктор сердечно-сосудистого риска
: от исследования к практике. Внитр. Lek, 52, 64-
71.
11. Херманс, М. П., Сакс, Ф. М., Ан, С. А., &
Руссо, М. Ф. (2011). Не-ЛПВП-холестерин как действительный суррогат
для измерения аполипопротеина B100
при диабете: Дискриминантный коэффициент и объективная эквивалентность
.Кардиоваск. Diabetol, 28,
20.
12. Эль-Садр, В.М., Муллин, С.М., Карр, А., Гиберт, К.,
, Раппопорт, К., Виснегарвала, Ф., Ганфельд, К., &
Ракхаван, СС (2005). Влияние ВИЧ-инфекции на
уровни липидов, глюкозы и инсулина: результаты большой когорты
, не получавших антиретровирусные препараты. HIV Med, 6,
114-121.
13. Национальная образовательная программа по холестерину (NCEP)
Группа экспертов по выявлению, оценке и лечению повышенного холестерина в крови
у взрослых
(Группа лечения взрослых III).Третий отчет
Национальной образовательной программы по холестерину (NCEP)
Экспертная группа по выявлению, оценке и лечению повышенного холестерина в крови
у взрослых
(Группа III по лечению взрослых). 2002.
Circulation, 106, 3143–3421
14. Patel, A., Barzi, F., Jamrozik, K., Lam, TH,
Ueshima, H., Whitlock, G., & Woodward, M
(2004). Триглицериды сыворотки как фактор риска
сердечно-сосудистых заболеваний в Азиатско-Тихоокеанском регионе.
Обращение, 110, 2678-2686.
15. Сарвар, Н., Данеш, Дж., Эйриксдоттир, Г., Сигурдссон,
Г., Уэрхэм, Н., Бингхэм, С., Бёкхолдт, С.М.,
Хоу, К., и Гунднасон, В. (2007). Триглицериды
и риск ишемической болезни сердца: 10 158
случаев среди 262 525 участников в 29
западных проспективных исследованиях. Тираж, 115,
450-458.
16. Готто, А., Уитни, Э., Stein, EA, Shapiro, DR,
Clearfield, M., Weis, S., Jou, JY,
Langgendorfher, A., Beere, PA, Watson, DJ,
Downs, JR, & de Cani, JS (2000). Связь
между исходными параметрами липидов и параметрами липидов во время лечения
и первым острым крупным коронарным событием в исследовании Air
Force / Texas Coronary Atherosclerosis Prevention
Study (AFCAPS / TexCAPS). Тираж, 101,
,477–484.
17. Триндер П. и Бархэм Д. (1972). Оценка
холестерина ЛПНП в плазме. Clin. Chem, 78, 19-22.
18. Букколо Г. и Дэвид Х. (1973). Количественное определение
триглицеридов сыворотки с использованием ферментов
. Clin. Chem, 19, 476-482.
19. Benzie, A. (1979). Липопротеины высокой плотности
осаждение холестерина.Med. лаборатория. Sci, 36, 289-
291.
20. Фридвальд В. Т., Леви И. Р. и Фридриксон Д. С.
(1972). Оценка концентрации холестерина липопротеидов низкой плотности
в плазме без применения препаративного ультрацентрифугирования. Clin.
Chem, 18, 499-502.

 Омега-3 содержатся в жирной рыбе (лосось, тунец, сардина, сельдь, скумбрия и другие холодноводные виды рыб), в меньшем количестве в льняном масле, сое, шпинате, брокколи. Однако следует помнить о том, что людям, страдающим сердечно-сосудистыми заболеваниями, следует избегать соли, поэтому свежая рыба предпочтительнее соленой. Также удобным и безопасным источником Омега-3 могут служить пищевые добавки с высоким содержанием Омега-3.
Омега-3 содержатся в жирной рыбе (лосось, тунец, сардина, сельдь, скумбрия и другие холодноводные виды рыб), в меньшем количестве в льняном масле, сое, шпинате, брокколи. Однако следует помнить о том, что людям, страдающим сердечно-сосудистыми заболеваниями, следует избегать соли, поэтому свежая рыба предпочтительнее соленой. Также удобным и безопасным источником Омега-3 могут служить пищевые добавки с высоким содержанием Омега-3. ИМТ измеряется соотношением вашего роста к весу.
ИМТ измеряется соотношением вашего роста к весу.