что это такое, симптомы и лечение выраженной и умеренной форм
В научной литературе и медицинской практике изменение интенсивности работы сердца обобщенно называется аритмией. Речь идет либо о неравномерном распределении времени между ударами, либо о правильной, но недостаточно интенсивной или слишком сильной активности. Первый вариант называется брадикардией, второй — тахикардией.
Снижение частоты сердечных сокращений несет не меньшую опасность, по сравнению с иными типами нарушений. Вообще же сигналом начала проблем служит уменьшение числа сердечных сокращений до 60 ударов в минуту и менее (60 — нижний предел).
Мышечный орган перекачивает недостаточно крови, не способен обеспечить ткани питательными элементами и кислородом, которыми богато жидкое соединительное вещество. Отсюда гипоксия со всеми вытекающими последствиями: вплоть до инсульта, инфаркта или остановки сердца.
Синусовая брадикардия — это снижение частоты сердечных сокращений до 60 ударов и менее, по причине нарушения работы одноименного узла сердца, своеобразного регулятора сердечного импульса.
Механизм развития патологии
Формируется рассматриваемый процесс по хрестоматийным правилам. Нужно начать с краткой анатомической справки.
Сердце обычно работает без сторонних стимулов, автономно. Это объясняет, почему человек с умершим мозгом все еще продолжает «жить», или лучше сказать, вегетативно существовать.
Ритм может корректироваться стволом головного мозга или иными внешними раздражителями, однако существенного влияния это не имеет.
Основная структура, отвечающая за генерирование электрического импульса и сокращение мышц, выступает так называемый синусовый узел или водитель ритма, как его еще называют.
Это скопление сердечных клеток. Однако одного этого образования мало для полного проведения импульса. То же цели служат синоатриальный и атиовентрикулярный узлы (далее по пучку Гиса к остальным тканям). То есть в оптимальном положении скорость сердечной активности регулируется именно водителем.
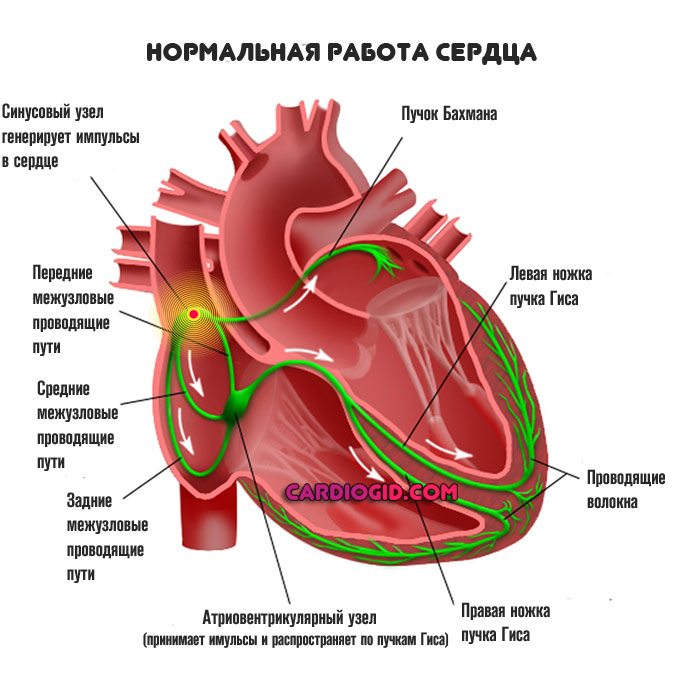
Синусовый ритм — это нормальная физиологическая деятельность сердца.
В случае нарушений со стороны узлов формируется два вида брадикардии: собственно синусовая (о которой и пойдет речь) и несинусовая (расположенная в других узлах или связанная с нарушением проводимости пучка Гиса). Возможны смешанные типы, чаще всего именно они и встречаются.
Причины развития процесса
Всегда делятся на болезнетворные и физиологические.
Естественные факторы
В такой ситуации брадикардия является вариантом нормы и не достигает значений менее 50 ударов в минуту (слабо выраженное нарушение частоты сердечных сокращений). Лечения так же не требуется.
- Общая тренированность тела. Мышечный орган в процессе физической активности показывает меньшую интенсивность функционирования ввиду привычности и адаптивности. У спортсменов профессионалов и любителей тахикардия почти не встречается. Зато в спокойном состоянии сердце редко ускоряется до 80-90 ударов и более, типична брадикардия. Для сравнения, если ту же нагрузку возьмет среднестатистический человек — все закончится инфарктом или кардиогенным шоком. Совет для любителей активного отдыха: нагрузку увеличивать равномерно, постепенно, не форсировать.
- Длительное нахождение в одном положении. Пример — лежачие больные. Если на протяжении 18-24 часов физическая активность минимальна, это закончится постепенным, но неуклонным снижением частоты сердечных сокращений. По прошествии стационарного периода, все приходит в норму.
- Сон. Ночной отдых ассоциирован с замедлением физиологических процессов: снижается температура тела, давление, вырабатывается меньше специфических гормонов, ответственных за частичное регулирование сердечного ритма. Кроме того, гипоталамус и ствол мозга дают меньше сигналов к возбуждению синусового узла. Это так называемый циркадный ритм. Если человек длительное время нарушает естественный режим, биологические часы сбиваются, восстановить нормальное положение уже намного сложнее.
- Изменение климатических условий. При переезде из тепла в холод. Гипотермия ассоциирована с временными процессами торможения всех функций организма. Адаптация длится не более 3-х-7-и суток. Если больше — есть основание для подозрений на патологический процесс.
- Недостаточное потребление поваренной соли. Для нормальной проводимости сердечных структур требуется натриевое соединение. Полный отказ недопустим.
- Пубертатный период, пиковые гормональные состояния. Помимо полового созревания речь идет о беременности. Во время гестации наблюдается снижение артериального давления и интенсивности сердечной деятельности. Другой вариант — начало менструального цикла. Женщины реагируют на него по-разному, но, как правило, знают о своих проблемах.
- Возраст более 55-60 лет. В пожилые годы брадикардия встречается в результате ослабления сердечной мышцы. Те же процессы наблюдаются при постоянной нагрузке на миокард в результате течения гипертонической болезни.
Физиологические причины синусовой брадикардии — условия окружающей среды, циркадный ритм, пиковые гормональные состояния и т.д. На долю естественных факторов приходится до 30% всех случаев. Остальные клинические ситуации имеют патологическое происхождение.
Основные черты физиологической брадикардии:
- Отсутствие выраженных симптомов.
- Равномерная частота сердцебиения.
- Малая выраженность уменьшения скорости сердечных сокращений (не ниже 50).
Патологические причины
Многочисленные (на долю патологического генеза брадикардии приходится до 70% всех зафиксированных клинических ситуаций) и, соответственно, опасные.
Среди возможных заболеваний:
- Отравление тяжелыми металлами: ртуть, кадмий, также иными веществами: мышьяк, фосфин. Лекарствами: настойка ландыша, перебор с сердечными гликозидами, антигипертензивными препаратами бета-блокаторыми, блокаторами кальциевых каналов, ингибиторами АПФ, диуретиками. Наиболее характерна синусовая брадикардия для хронических гипертоников и сердечников.
- Почечная недостаточность, патологии выделительной системы. Сопровождается болями в пояснице, частым безрезультатным посещением туалетной комнаты, увеличением суточного диуреза. Обуславливается снижением гемодинамики, дефицитом ренина (особого прегормона, ответственного за регуляцию сосудистого тонуса).

- Печеночная недостаточность. В результате гепатита или, чаще, цирроза. Причина опять же гормональная: отсутствие выработка ангиотензиногена, метаболиты которого наравне с ренином стабилизируют сердечный ритм. Симптомы: боли в правом подреберье, тошнота, рвота, желтизна кожных покровов, обесцвечивание кала.
- Гипоталамический синдром (ошибочно называемый вегетососудистой дистонией). Реже речь идет о соматотрофной дисфункции. Диагноз ВСД не существует, это всего лишь симптом множества возможных синдромов. Сопровождается головокружением, тошнотой, цефалгией, реже рвотой. Обуславливает нарушение процессов возбуждения и торможения в ЦНС.
- Проблемы с самим сердцем: ишемическая болезнь сердца, перенесенный инфаркт, стенокардия, синдром слабости синусового узла). Сопровождаются болями в груди, неравномерностью ритма, проблемами с дыханием, утомляемостью, низкой работоспособностью.

- Злокачественные и доброкачественные опухоли в анамнезе. Первые — любой локализации. Вторые — расположенные в области сердца.
- Инфекционные болезни с острой интоксикацией: пневмония, ангина, перитонит, сепсис.
- Нарушения гормонального фона в результате поражения органов эндокринной системы: гипотиреоз, гипокортицизм и сахарный диабет. Симптомы многообразны: слабость, похудание, резкое снижение артериального давления, температуры.

Есть и субъективные факторы: курение, алкоголизм, «увлечение» психоактивными веществами на длительной основе.
Симптоматика
Признаки зависят от формы процесса.
Слабо выраженная и умеренная
Частота сердечных сокращений — от 60 до 40 ударов в минуту.
- Головная боль.
- Вертиго.
- Одышка.
- Потливость. Особенно в ночное время суток.
- Нарушения сна.
- Дискомфорт за грудиной. Давящий, тянущий, отдает в лопатку и руки.
Все проявления слабо выражены, могут вообще отсутствовать, если процесс длится долгое время. Организм постепенно адаптируется к новым условиям.
Выраженная форма
ЧСС — менее 40 ударов. Симптомы проявляются максимально:
- Головная боль.
- Вертиго вплоть до полного отсутствия ориентации в пространстве.
- Одышка, удушье.
- Интенсивный дискомфорт в грудной клетке.
- Слабость, сонливость.
Все это на фоне нарушения сознания вплоть до комы, снижения артериального давления и неспособности самостоятельно определить пульс. Общее состояние тяжелое, требуется срочная госпитализация в стационар, проведение реанимационных мероприятий.
Острая форма
Полностью соответствует умеренному или выраженному типу патологического процесса. Симптоматика определяется в достаточной степени для выявления проблемы, но не настолько, чтобы проводить реанимационные мероприятия.
Может продолжаться неопределенно долго. Постепенно переходит в хроническую фазу. Тогда интенсивность проявлений падает до минимума, пациент адаптируется к новым условиям, что не есть хорошо: если имеется патология, она никуда не уходит, прогрессирует, но не дает знать о существовании проблемы.
Можно ли помочь себе в домашних условиях?
При слабо выраженной и умеренной брадикардии — вполне. Поспособствуют нормализации состояния как классические медикаменты, так и народные рецепты.
Алгоритм таков:
- Измерить уровень артериального давления и частоты сердечных сокращений. Это нужно для последующей оценки эффективности первой помощи.
- Принять таблетку или две тонизирующего средства: Цитрамон, лучше чистый кофеин, а также Аспирин-Кардио (если его нет — простую ацетилсалициловую кислоту, однако дозировка меньше). Хорошо помогают капли Зеленина, но их нужно употреблять с осторожностью, препарат существенно повышает ЧСС. Начинать с 20 капель.
- Выпить настойку элеутерококка, женьшеня или съесть пару ложек лимона с корицей и медом.
- Принять горизонтальное положение, как можно меньше двигаться. Физическая активность может привести к летальным осложнениям.
В отсутствии эффекта на протяжении 20-30 минут вызывать скорую медицинскую помощь.
На месте показаны следующие мероприятия:
- Введение Допамина.
- Инъекция атропина.
- В крайнем случае используется адреналин.
Затем решается вопрос о транспортировке больного в кардиологический стационар для проведения комплексной диагностики и лечения.
Умеренная синусовая брадикардия допускает оказание первичной самостоятельной помощи. В отсутствии эффекта — показан вызов неотложки. Осложнения — инфаркт, инсульт, остановка сердца, кардиогенный шок, летальный исход.
Необходимые обследования
Ведением больных с патологическим процессом занимаются кардиологии. Специалисты иных профилей привлекаются при наличии подозрений на внесердечную этиологию болезни.
Схема диагностики:
- Опрос пациента и сбор анамнеза. В первую очередь. Недооценивать этот момент нельзя. Определяется вектор дальнейшей деятельности. Задача пациента — рассказать о всех своих жалобах.
- Измерение артериального давления, частоты сердечных сокращений.
- Определение функциональной активности мышечного органа с помощью ЭКГ.
- Эхокардиография. Визуальная методика оценки состояния структур сердца.
- Ангиография.
- МРТ.
Мероприятия иного профиля: анализы крови, мочи, исследование неврологического статуса, сцинтиграфия надпочечников, печени, щитовидной железы.
Системность — гарантия быстрой постановки и верификации диагноза. При необходимости перечень расширяется. При умеренной и выраженной брадикардии рекомендуется стационарное обследование. Всегда присутствует опасность осложнений.
Специфические признаки проблемы на ЭКГ
Мало о чем скажет простому пациенту. По секрету говоря, не каждый врач разбирается в вопросе, требуются глубокие знания.
Среди характерных признаков:
- Увеличение интервала R-R (0.21-0.22 сек), T-P.
- Повышения инт. Q-T.
- Зубцы: T1,T2 — +. T3 — низкий, также положительный, TV1 — отрицательный.
Все изменений сравнительно мягкие, по одной только электрокардиографии диагностировать фактор развития болезни невозможно. Констатировать факт — вполне.

Методы лечения
Хирургические, медикаментозные и народные. Часто в сочетании.
Препараты
Тонизирующие. Среди групп:
- Сердечные гликозиды. Нормализуют функциональную активность органа. Обладают кардиотоническим эффектом. Настойка ландыша, иные медикаменты.
- Цитрамон, Аспирин-Кардио, Кофеин, Зеленина (с осторожностью). Способствуют ускорению ритма.
- Седативные средства растительного происхождения. Пустырник и валериана.
От бета и альфа-блокаторов, ингибиторов АПФ и блокаторов кальциевых каналов, также транквилизаторов лучше держаться подальше. Они обладают прямо противоположным действием. Если имеет мест гипертония, подбирается строго выверенная дозировка.
Хирургические способы
Основной метод — установка искусственного водителя ритма (кардиостимуятора). Выраженная синусовая брадикардия лечится оперативным путем в 80% случаев. Показана срочная помощь после выведения пациента из критического состояния.

Народные методы
- Настойка элеутерококка (2-3 ложки 3 раза в день).
- Спиртовой препарат женьшеня (30 капель 1-2 р. д.).
- Лимон с корицей и медом (3 л. 2 р.д.).
- Отвар крапивы, ромашки (1:1, 300 мл воды на 100 граммов сырья).
- Боярышник (15-20 капель).
Изменение образа жизни также имеет определенное значение. Среди методов:
- Отказ от курения, алкоголя.
- Нормализация физической активности (несколько часов прогулов в день, ЛФК).
- Питьевой режим — 2 литра.
- Соль — 12 граммов.
- Рационы — лечебные столы №3, №10.
Можно:
- Фрукты, овощи (особенно яблоки, бананы, груша, киви, картофель).
- Кисели, отвары ягодные и другие.
- Каши.
- Диетическое мясо, белок, супы на основе таких сортов.
- Кисломолочне продукты.
- Сливочное масло.
- Яйца.
- Мед, сухофрукты.
- Кофе.
- Чай.
- Шоколад.
Нельзя:
- Фаст-фуд.
- Жирное мясо.
- Сдоба, жареные пироги.
- Консервы, полуфабрикаты.
Способ готовки — варка, варка на пару и запекание. Питание дробное, переедание и употребление пищи на ночь недопустимо.
Прогноз и возможные осложнения
Вероятность последствий без лечения — 25% в течение 2-3 лет. При условии комплексной терапии — 10% и менее. В 95% случаев медикаментозная курация имеет положительный эффект. Остальные 5% требуют установки водителя ритма.
Среди возможных осложнений:
- Инфаркт. Острое нарушение питания сердечной мышцы с ее последующим отмиранием и замещением рубцовыми тканями.
- Инсульт (ишемический). Транзиторные атаки.
- ИБС и дисфункция органа.
- Остановка сердца.
- Кардиогенный шок.
- Летальный исход.
Профилактика
Отказ от вредных привычек.
- Диетическое питание.
- Правильный питьевой режим.
- Оптимальная физическая активность (2-3 часа прогулов в день).
- Полноценный ночной отдых (дневной его не покрывает, организм работает на износ при «повороте» циркадных ритмов).
Синусовая брадикардия сердца — снижение ЧСС менее 60 ударов в минуту при нарушении функциональной активности особого скопления клеток мышечного органа. Несет значительную опасность здоровью и жизни. Лечение в стационарных условиях, с применением нескольких методик. Риски высокие, при проведении своевременной терапии значительно ниже.
что это, причины, симптомы, лечение
 Синусовая брадикардия сердца относится к нарушениям синусового ритма, то есть нарушается частота сердечных сокращений (ЧСС). Ключевое слово брадикардия происходит от греческого βραδυ, что означает медленный. Иначе говоря, при брадикардии ЧСС сокращается до 50-ти, а то и до 30-ти ударов в минуту.
Синусовая брадикардия сердца относится к нарушениям синусового ритма, то есть нарушается частота сердечных сокращений (ЧСС). Ключевое слово брадикардия происходит от греческого βραδυ, что означает медленный. Иначе говоря, при брадикардии ЧСС сокращается до 50-ти, а то и до 30-ти ударов в минуту.
У некоторых категорий людей, как, например, у профессиональных спортсменов, ЧСС может серьезно уменьшаться без особых последствий. Так, у велогонщика Мигеля Индурайна частота пульса в покое временами доходила до 28 сокращений в минуту. В данном случае организм компенсировал высокие нагрузки.
Отметим, что синусовая брадикардия на ЭКГ будет видна по расположению зубцов R. Ощущений же понижения ЧСС может и не быть. Тем не менее нужно понимать, что уменьшение частоты сокращений сердца ведет к ухудшению кровоснабжения тканей организма с неизвестными последствиями.
Содержание статьи
Синусовая брадикардия – что это такое
Синусовая брадикардия – это снижение частоты сердечных сокращений до значения менее 60 ударов сердца за минуту, при этом импульсы для сокращения задаётся синусовым узлом. Данное явление может иметь физиологический характер, то есть быть нормальным явлением или индивидуальным признаком организма, а также сигнализировать о каких-либо патологических сбоях в организме.
Важно. Поскольку в большинстве ситуаций синусовая брадикардия сигнализирует о всевозможных патологиях, её следует считать признаком заболевания, а не как самостоятельную болезнь.
Если у человека сердечная мышца сокращается 50-60 раз в минуту, то большинство людей практически не чувствуют ухудшения самочувствия и каких-либо симптомов заболевания, максимум – лёгкую слабость.
Если же ЧСС снижается до 50 пульсаций и меньше, то происходит нарушение снабжения кровью тканей организма, что сопровождается более серьёзными нарушениями, ввиду того, что головной мозг недостаточно снабжается кислородом.
Внимание! Когда количество сокращений не превышает 40 ударов в минуту, состояние человека критическое, поскольку в любой момент работа сердца может прекратиться.
Наличие синусовой брадикардии легко устанавливается обычным подсчётом пульсации, а подтверждает эту патологию электрокардиографическое исследование сердца. Синусовая брадикардия на ЭКГ проявляется увеличенными расстояниями между зубцами R, которые демонстрируют момент сокращения желудочков.
Лечение синусовой брадикардии осуществляет, прежде всего, кардиолог либо терапевт, а при необходимости пациенту могут помочь иные квалифицированные специалисты.
Чем опасна синусовая брадикардия
В норме миокард сердца сокращается автоматически, благодаря постоянно поступающим в него электрическим импульсам. Эти толчки формируют особые клетки – атипичные кардиомиоциты, которые образуют несколько скоплений в разных участках сердца.
Справочно. Самая большая группа клеток расположена в области правого предсердия и носит название “синусовый узел” (иначе водитель ритма). В норме именно импульсы из синусового узла стимулируют миокард постоянно ритмически сокращаться. Такой нормальный ритм сердца носит название синусовый.
Когда в силу неких факторов синусовый узел посылает меньшее, чем нужно, количество импульсов, у человека развивается синусовая брадикардия. Данное состояние опасно тем, что ввиду замедленной сердечной работы ткани организма недостаточно снабжаются кислородом, особо остро это отражается непосредственно на мышечной оболочке сердца и головном мозге.
Внимание. Гипоксия, или недостаток кислорода в крови, длительно воздействуя на организм вызывает разнообразные серьёзные нарушения. Кроме того, при сильно уреженном ритме – меньше 40 пульсаций в минуту, имеется угроза остановки сердечной работы.
Два вида брадикардии
Брадикардия как вариант нормы
 В тех ситуациях, когда урежение сердечной пульсации является рефлекторным ответом организма на различные влияния окружающей среды, она считается вариантом нормы и носит название физиологической. В этом случае нервная система притормаживает сердечную работу.
В тех ситуациях, когда урежение сердечной пульсации является рефлекторным ответом организма на различные влияния окружающей среды, она считается вариантом нормы и носит название физиологической. В этом случае нервная система притормаживает сердечную работу.
Синусовая брадикардия считается нормой в следующих случаях:
- Человек придерживается спортивного образа жизни или выполняет какую-либо трудную физическую работу;
- Во время сна;
- Если человек находится в позе лёжа более одного дня;
- При холодовом влиянии.
Физиологическую синусовую брадикардию можно определить по следующим признакам:
- Отсутствие симптомов недомогания;
- ЧСС составляет как минимум 50 сердцебиений в минуту;
- Пульс ровный, каждый удар происходит через такое же время, как и предыдущий, то есть аритмия не наблюдается.
Брадикардия как симптом болезней
Синусовая брадикардия сигнализирует о патологии, если:
- Нет каких-либо факторов окружающей среды, способных спровоцировать физиологическую брадикардию;
- Урежение ритма имеет приступообразный характер;
- Выявляется аритмия, то есть между ударами сердца проходят неравные временные промежутки;
- Ухудшается самочувствие человека.
Синусовая брадикардия – причины
Для определения причин следует обратить внимание на заболевания или ситуации, которые могут проявиться брадикардией. Поэтому синусная брадикардия считается не отдельным диагнозом, а лишь симптомом определённой патологии:
- Химическое отравление – солями тяжёлых металлов, какими-либо веществами;
- Нейроцикруляторная дистония;
- Злоупотребление алкогольными напитками, курением, наркотическими веществами;
- Острые и затяжные формы сердечных болезней – воспаление миокарда, инфаркт, поражение сердечной мышечной оболочки, синдром слабости синусового узла;
- Злокачественные новообразования в шейной и грудной областях;
- Инфекционные заболевания – заражение крови, болезни кишечника, нагноения, воспаление лёгких;
- Чрезмерное употребление лекарственных средств, действующее вещество которых замедляет сердцебиение – “Метопролол”, “Верапамил”, “Аспаркам”, “Амиодарон” и другие;
- Сбои в гормональной системе – снижение секреции гормонов щитовидной или надпочечниковой желёз;
- Печёночная или почечная недостаточность.
Симптомы и проявления
Клиническая картина патологической синусовой брадикардии бывает самой разнообразной – возможно, как абсолютное отсутствие симптомов, так и серьёзное ухудшение самочувствия:
симптомов, так и серьёзное ухудшение самочувствия:
- Сердце выдаёт от 50 до 59 ударов в минуту. Данное состояние протекает практически всегда без симптомов. Ухудшения самочувствия не наблюдается. Могут выявляться слабое диспноэ, слабость. Давление в артериях нормальное. Дыхание не изменяется, пульсация замедленная.
- Частота сердечных сокращений равна от 39 до 49 ударов в минуту. Пациент жалуется на боли в голове и груди, головокружение, одышку и слабое состояние. Присутствует заторможенность и постоянная сонливость. Наблюдается гипотония и слабость пульса. Дыхание учащённое, характерно диспноэ.
- Сердце выдаёт 30-39 ударов в минуту или меньше. Симптомы проявляются более остро. Пациенты пребывают в лежачем положении, чувствуют сильную боль в груди и голове, одышку, головокружение. Клиницисты оценивают данное состояние как тяжёлое, или критическое. Возможна потеря сознания вплоть до коматозного состояния. Присутствует гипотония, либо полное отсутствие давления в артериях. Пульсацию невозможно определить. Дыхание слабое, поверхностное либо отсутствует.
Синусовая брадикардия может возникнуть остро и иметь приступообразный характер, а может иметь затяжную форму. Во втором случае, который называется умеренная синусовая брадикардия, организм способен приспособиться к уреженному сердцебиению, и прогноз такого состояния более благоприятный.
Внимание! Резкие и скоро развивающиеся приступы называются выраженная синусовая брадикардия и представляют большую угрозу жизни и здоровью пациента, особенно в том случае, если перед ними возникает тахикардия, поскольку такое состояние сигнализирует о возможной остановке сердечной работы.
Синусовая брадикардия у детей
 Сразу после рождения у ребёнка нормальной ЧСС считается показатель свыше 140 ударов в минуту. Если цифра уменьшается до 100 и менее, а сокращения сердца задаются синусовым узлом, ставится диагноз синусовая брадикардия.
Сразу после рождения у ребёнка нормальной ЧСС считается показатель свыше 140 ударов в минуту. Если цифра уменьшается до 100 и менее, а сокращения сердца задаются синусовым узлом, ставится диагноз синусовая брадикардия.
Для детей более старшего возраста сигналом о патологии является количество сокращений миокарда в диапазоне от 60 до 80 в минуту.
Важно. Основным фактором, провоцирующим данное состояние у маленьких пациентов, является генетическая предрасположенность. Чаще всего при этом в семье несколько человек страдают синусовой брадикардией.
Помимо того, урежение сердечного ритма у детей может возникнуть из-за внутриутробного снижения концентрации кислорода в крови. Также причиной может являться так называемая ядерная желтуха, при которой в крови превышена концентрация билирубина, что вызывает скопление этого вещества в головном мозге.
Справочно. Ещё одним фактором, вызывающим синусовую брадикардию, являются пороки проводящей сердечной системы.
Лёгкая брадикардия у детей может быть физиологического характера, однако необходимо обязательно проконсультироваться с педиатром.
У маленьких пациентов старше 1-летнего возраста, причины урежения пульсации аналогичны факторам у взрослых.
Симптомы синусовой брадикардии у детей не отличаются от симптоматики у старшего поколения.
Диагностика
Предположить диагноз можно дома, выполнив подсчёт пульсации на артериях. Если частота пульса составляет меньше 60 в минуту, следует обратиться к специалисту за дальнейшей диагностикой. В клинике проводится исследование ЭКГ. В случае, если синусовая брадикардия беспокоит лишь периодами, то проводится холтеровское мониторирование, в ходе которого за состоянием сердца ведётся контроль в течение 24 часов.
Справочно. Помимо данных исследований, у пациента дополнительно проводится забор крови, при этом также изучается концентрация гормонов, ультразвуковое исследование сердца, рентгеноконтрастное исследование венечных сердечных артерий, ВЭМ, ЭКГ на тредмиле.
Методы лечения
Лечение синусовой брадикардии включает в себя две основные фазы:
- Срочная помощь, заключающаяся в устранении острой формы брадикардии и её осложнений, которые имеют серьёзную угрозу для здоровья;
- Лечение основных, лидирующих болезней, спровоцировавших возникновение синусовой брадикардии.
Неотложная помощь
Срочную помощь больному следует оказать при ухудшенном самочувствии и ЧСС менее 50 в минуту – когда наблюдается выраженная синусовая брадикардия.
Внимание! Необходимо сделать следующее:- Нужно помочь человеку принять позу лёжа, расстегнуть стягивающую одежду, обеспечить приток в помещении свежего воздуха;
- При отсутствии дыхания или сердцебиения выполнить реанимационные действия – вызвать Скорую и выполнить непрямой массаж сердца, искусственное дыхание;
- Дать человеку лекарственные средства (Капли Зеленина – если сохранено сознание, Атропина сульфат – укол при урежении пульсации, Дофамин – при сочетании с гипотонией, Адреналин – инъекция при критически низкой ЧСС).
Специальная терапия
 Для того чтобы человека не беспокоила умеренная синусовая брадикардия, следует полностью вылечить лидирующее заболевание. Прежде всего, необходимо отправиться на консультацию к кардиологу или терапевту. Врач оценит общую ситуацию и направит на дополнительное обследование к эндокринологу, невропатологу и т.д. После сбора нужной информации назначается терапия.
Для того чтобы человека не беспокоила умеренная синусовая брадикардия, следует полностью вылечить лидирующее заболевание. Прежде всего, необходимо отправиться на консультацию к кардиологу или терапевту. Врач оценит общую ситуацию и направит на дополнительное обследование к эндокринологу, невропатологу и т.д. После сбора нужной информации назначается терапия.
Поскольку причины могут быть самыми разнообразными, нет универсального способа вылечить брадикардию – это возможно лишь после установки главного заболевания. Чаще всего назначают Милдронат при брадикардии для предупреждения инсульта или инфаркта, а также капли Зеленина.
Справочно. Общим пунктом терапии является в ряде случаях установка в сердце кардиостимулятора для генерации электрических импульсов.
Прогноз
Согласно статистическим данным, абсолютное выздоровление после синусовой брадикардии наступает в 96% ситуаций:
- У более чем 90% пациентов достаточно результативной является терапия лекарственными препаратами. Длительность приёма лекарств при этом варьирует от однократного употребления до довольно длительного лечения – в случае, если больного беспокоит затяжная форма какой-либо болезни;
- Менее 10% людей необходимо установить кардиостимулятор. Данное вмешательство позволяет мгновенно устранить синусовую брадикардию вне зависимости от факторов, которые её спровоцировали. Является наиболее эффективным, но требуется достаточно редко.
Важно. Синусовую брадикардию можно полностью устранить только после полного излечения основного заболевания.
Синусовая брадикардия — причины, симптомы и лечение
Синусовая брадикардия – это нарушение частоты сердцебиения, при котором сокращения предсердия в минуту происходит менее шестидесяти раз. Подобное расстройство не имеет ограничений касательно половой принадлежности или возрастной категории.
Зачастую возникновение подобной разновидности аритмии обуславливается протеканием сердечных заболеваний, но не всегда источниками служат патологические предрасполагающие факторы.
Наличие и степень выраженности симптоматики напрямую зависит от стадии тяжести течения недуга. Например, при лёгком протекании клинические проявления могут полностью отсутствовать, а при выраженной брадикардии сердца появятся неспецифические признаки.
Диагноз устанавливается на основании данных, полученных во время инструментальных обследований больного. Однако они могут дополняться лабораторными исследованиями и манипуляциями, выполняемыми лично кардиологом.
Очень часто вылечить синусовую брадикардию можно консервативными методиками, но иногда может понадобиться хирургическое вмешательство.
Международная классификация болезней относит такую патологию к категории другие нарушения сердечного ритма, отчего код по МКБ-10 будет – І 49. Также необходимо учесть, что неуточненная синусовая брадикардия имеет значение R 00.1.
Этиология
В норме ЧСС должна варьироваться от шестидесяти до ста ударов в минуту, а все значения, которые будут ниже вышеуказанных, относятся к категории брадикардии. Патологическим считается состояние, когда частота сердечного ритма не достигает шестидесяти ударов в минуту и не повышается в ответ на физическую нагрузку. Опасность такого расстройства заключается в том, что оно может протекать совершенно бессимптомно.
Тем не менее существует большое количество причин, которые приводят к замедлению ЧСС и практически все они связаны с протеканием того или иного недуга. Именно из-за этого патологические факторы принято разделять на несколько категорий.
Причины синусовой брадикардии, обусловленные сердечными недугами, представлены:
Источники такой синусовой аритмии некардиальной природы:
- ВСД;
- анемия или малокровие;
- болезни органов дыхательной системы, в частности, бронхит или бронхиальная астма, при которых организм получает недостаточное количество кислорода;
- повышение внутричерепного давления – это может произойти на фоне формирования новообразований, кровоизлияний или отёчности головного мозга;
- протекание болезней инфекционного происхождения, например, брюшного тифа или желтухи, дифтерии или менингита;
- нарушение функционирования эндокринной системы, что наблюдается при протекании сахарного диабета, а также при поражении щитовидной железы или надпочечников.
Помимо этого, повлиять на развитие подобного недуга может:
- беспорядочное использование медикаментов, например, веществ для стимуляции работы сердца, мочегонных средств или антиаритмических медикаментов;
- продолжительное голодание;
- отравление организма токсическими веществами;
- пристрастие к вредным привычкам;
- недостаток или, наоборот, повышенная концентрация в организме таких веществ, как калий, магний или натрий.
Также стоит выделить те ситуации, при которых синусовая брадикардия у детей и взрослых является вполне нормальным явлением:
- влияние холодных температур на организм;
- ночной сон – утром практически у всех людей отмечается снижение ЧСС;
- профессиональное занятие спортом – это обуславливается тем, что у людей, занимающихся спортом, имеются особенности нейровегетативной регуляции выброса сердца;
- гормональная перестройка детского организма в подростковом возрасте.
Помимо этого, не исключается влияние отягощённой наследственности – синусовая аритмия может наблюдаться у нескольких членов одной семьи.
Классификация
В зависимости от определяющего этиологического фактора существуют следующие разновидности синусовой брадикардии у детей и взрослых:
- органическая – напрямую связана с патологиями сердечно-сосудистой системы;
- экстракардиальная – развивается на фоне высокого внутричерепного давления;
- токсическая – источниками может послужить сепсис и иные инфекционные заболевания;
- гипоксическая;
- лекарственная;
- эндокринная;
- синусовая брадикардия у спортсменов.
По мере своего прогрессирования заболевание проходит три степени развития:
- лёгкая синусовая брадикардия – протекает совершенно бессимптомно и не нуждается в лечении. При этом частота сокращения миокарда варьируется от пятидесяти до шестидесяти уларов в минуту;
- умеренная синусовая брадикардия – также не вызывает опасений, поскольку симптоматика выражается слабо и легко купируется консервативными методами терапии;
- выраженная синусовая брадикардия – является таковой, если частота сердечного ритма не достигает 49 ударов в минуту. Такое состояние опасно для жизни пациента, отчего требует немедленного врачебного вмешательства.
Стоит отметить, что появление синусовой брадикардии при беременности нехарактерно – у представительниц женского пола в период вынашивания ребёнка наблюдается другой вид аритмии – синусовая тахикардия.
Симптоматика
Лёгкая синусовая брадикардия протекает без выражения какой-либо симптоматики, отчего человек даже не подозревает о развитии у себя такой патологии. Более того, практических никаких изменений не будет наблюдаться даже на ЭКГ. Обнаружить такую разновидность болезни можно лишь при помощи внутрисердечного исследования.
Синусовая аритмия также может стать диагностической неожиданностью, поскольку признаки выражаются слабо и зачастую попросту игнорируются. В таких случаях симптомами могут служить:
- незначительные головокружения;
- быстрая усталость;
- одышка при интенсивных физических нагрузках.
Выраженная слабость синусового ритма будет иметь, помимо вышеуказанных симптомов, такие клинические признаки:
- беспричинная слабость;
- приступы утраты сознания;
- ощущение нехватки воздуха;
- одышка даже в состоянии покоя;
- необоснованное беспокойство и паника, чувство страха и боязнь умереть;
- повышенное выделение холодного пота;
- нарушение сна.
Синусовая брадикардия у ребёнка и взрослого чревата развитием сердечной недостаточности, о присоединении которой могут свидетельствовать такие симптомы:
- сильная отёчность нижних конечностей;
- гепатомегалия – это увеличение печени, при этом поражённый орган можно легко самостоятельно пальпировать;
- снижение работоспособности;
- одышка при выполнении повседневных дел.
Пациентам необходимо учитывать, что вышеуказанная симптоматика синусовой брадикардии, составляет основу клинической картины и может дополняться признаками той патологии, на фоне которой было сформировано подобное расстройство.
Диагностика
На фоне того, что синусовая брадикардия сердца у ребёнка и взрослого обладает неспецифической симптоматикой, для того чтобы поставить правильный диагноз потребуется осуществление комплекса диагностических мероприятий.
Первый этап диагностирования основывается на выполнении кардиологом таких манипуляций:
- изучение истории болезни и жизненного анамнеза пациента – иногда это даст возможность выяснить причину возникновения подобной аритмии у того или иного человека;
- тщательный физикальный осмотр — направлен на изучение состояния кожи, оценивание дыхательной функции и прослушивание человека при помощи фонендоскопа;
- детальный опрос больного или его родителей – для выяснения того, какие симптомы синусовой брадикардии присутствуют у пациента и с какой интенсивностью выражаются. Это поможет в определении тяжести течения болезни.
Второй этап диагностики – лабораторные исследования, среди которых:
- общеклинический анализ крови;
- общий анализ урины;
- биохимия крови;
- гормональные тесты.
Заключительный шаг в установлении правильного диагноза предусматривает осуществление таких инструментальных обследований:
После изучения результатов всех диагностических мер клиницист определится с тем, как лечить синусовую брадикардию.
Лечение
Ликвидация синусовой аритмии заключается в использовании следующих терапевтических методов:
- приём лекарств – лечение препаратами носит сугубо индивидуальный характер;
- соблюдение щадящего рациона – диета основывается на полном отказе от жирной пищи и обогащении меню свежими овощами и фруктами;
- использование методов народной медицины;
- хирургическое вмешательство.
Медикаментозная терапия направлена на решение нескольких задач:
- устранение заболевания вызвавшего появление слабости синусного ритма;
- снижение проявления симптоматики;
- вывод из организма токсических веществ.
Также можно избавиться от синусовой брадикардии народными средствами медицины, но делать это можно только после консультирования у лечащего врача.
Самыми эффективными считаются:
- чёрная смородина и крапива;
- боярышник и корни одуванчика;
- шиповник и чайная роза;
- ромашка и тысячелистник;
- корень аира и рябина.
Лечение синусовой брадикардии хирургическим путём подразумевает установление кардиостимулятора, который будет генерировать нормальный ритм сердечных сокращений.
Возможные осложнения
В перечень того, чем опасна синусовая брадикардия, при отсутствии терапии, входят:
Подобные осложнения свойственны как ребёнку, так и взрослому.
Профилактика и прогноз
Во избежание развития синусовой брадикардии у беременных, детей или взрослых, необходимо лишь:
- полностью отказаться от вредных привычек;
- правильно питаться;
- вести в меру активный образ жизни. Многие пациенты задают вопрос – можно ли заниматься спортом при брадикардии? Ответ на него положительный, но при условии недопущения чрезмерного физического переутомления;
- своевременно лечить заболевания, которые могут привести к аритмии;
- принимать лекарства, предписанные лечащим врачом, со строгим соблюдением дозировки и продолжительности приёма;
- регулярно проходить профилактические обследования в медицинском учреждении.
При синусовой брадикардии возможно добиться полного излечения, но при условии соблюдения всех рекомендаций кардиолога. Однако если недуг был спровоцирован иными патологиями, то не стоит забывать, что они также имеют собственные осложнения.
Синусовая брадикардия — норма и патология
Синусовая брадикардия — чаще всего встречается среди всех видов брадикардии (медленный сердечный ритм).
В большинстве случаев она полностью нормальна и не представляет собой медицинской проблемы. Но некоторых случаях, синусовая брадикардия требует лечения, она может быть вызвана заболеванием или повреждением синусового узла (описано ниже). В таких случаях может потребоваться кардиостимулятор.
Что такое синусовая брадикардия?
Сердечный ритм генерируется и координируется электрическим импульсом сердца.
Этот электрический импульс генерируется в синусовом узле, крошечном гнезде клеток, расположенных в верхней части правого предсердия. Когда синусовый узел производит эти электрические импульсы с относительно низкой скоростью, частота сердечных сокращений становится медленной, и считается, что присутствует синусовая брадикардия.
В состоянии покоя синусовый узел обычно генерирует электрические импульсы со скоростью от 50-60 до 100 раз в минуту. Таким образом, частота сердечных сокращений в этом диапазоне называется «нормальным синусовым ритмом». Когда частота выше 100 раз в минуту, это называется синусовой тахикардией. И частота ниже 50-60 раз в минуту называется синусовой брадикардией.
Обычно это нормальное явление. Здоровое тело очень хорошо контролирует сердечный ритм, чтобы поддерживать функции организма.
И часто этот нормальный сердечный ритм находится в диапазоне того, что врачи «официально» классифицируют как синусовую брадикардию.
Таким образом, здоровые молодые люди и даже пожилые, находясь в хорошем физическом состоянии, часто будут переживать такое состояние. Также нередко наблюдается для многих людей частота сердечных сокращений в этом диапазоне во время сна.
Это «физиологическая» форма синусовой брадикардии, что означает, частота сердечных сокращений соответствует потребностям организма, и поэтому она является нормальной.
Синусовая брадикардия считается проблемой, если сердечный ритм слишком медленный, чтобы удовлетворить потребности организма. Если сердечный ритм становится настолько медленным, что сердце не выбрасывает достаточно крови, то могут развиваться определенные симптомы.
Чаще всего симптомы патологической синусовой брадикардии могут включать головокружение, усталость, плохую переносимость физической нагрузки и / или временную потерю сознания.
Обычно синусовая брадикардия не считается серьезной проблемой, если она не вызывает один или несколько из этих симптомов.
Что вызывает патологическую синусовую брадикардию?
Когда синусовая брадикардия вызывает симптомы, она всегда считается ненормальной. Патологическая синусовая брадикардия может быть либо временной, либо постоянной.
Переходная синусовая брадикардия чаще всего вызвана увеличением тонуса в блуждающем нерве. Стимуляция блуждающего нерва замедляет синусовый узел, вызывая замедление сердечного ритма. При стимуляции блуждающего нерва часто возникают различные проблемы с желудочно-кишечным трактом (особенно тошнота или рвота) или в ответ на боль или внезапный эмоциональный стресс.
Синусовая брадикардия, вызванная стимуляцией блуждающего нерва, считается «физиологической» (в отличие от патологического), поскольку она является нормальным ответом, и она исчезает, как только проходит пониженный вагусный тон.
Патологическая синусовая брадикардия, которая является стойкой, чаще всего вызвана внутренним заболеванием синусового узла — болезнью внутри него самого. Обычно заболевание синусового узла связано с типом фиброза (рубцевание) внутри синусового узла, что является распространенным проявлением старения.
Внутренняя болезнь синусового узла обычно наблюдается у людей в возрасте 70 лет и старше.
У людей с сердечной болезнью синусового узла частота сердечных сокращений часто неадекватно низка не только в состоянии покоя, но и во время напряжения.
В результате у них может быть плохая переносимость, или эпизоды головокружения (или даже обморока), во время активности. Если их состояние тяжелое, у них могут быть даже симптомы в состоянии покоя. Часто говорят, что люди с симптоматическим заболеванием синусового узла имеют «синдром слабости синусового узла».
Постоянная синусовая брадикардия также может быть вызвана различными сердечными и несердечными заболеваниями.
Сердечные состояния включают заболевание коронарной артерии, перикардит, миокардит и травму из-за повреждения или кардиохирургии.
Несердечные медицинские проблемы также могут вызывать стойкую или повторяющуюся синусовую брадикардию.
К ним относятся амилоидоз, гипотиреоз, дизавтономия, а также различные виды инфекций (в том числе болезнь Лайма, болезнь Шагаса). Нарушения головного мозга, особенно связанные с повышенным внутричерепным давлением или инсультом, также могут вызывать синусовую брадикардию.
Болезнь также может быть вызвана гипоксией (низкий уровень кислорода в крови), как это часто бывает при обструктивном апноэ во сне.
Прием некоторых лекарств — еще одна распространенная причина синусовой брадикардии, особенно влияеют бета-блокаторы, блокаторы кальциевых каналов, антиаритмические препараты, опиоиды, литий и различные химиотерапевтические препараты.
Когда следует начать лечение?
Синусовую брадикардию следует лечить всякий раз, когда она происходит не из-за переходного или излечимого состояния, и частота сердечных сокращений достаточно мала, чтобы вызвать усталость, головокружение или обмороки, либо в состоянии покоя, либо во время напряжения.
Сначала надо определить, имеет ли она обратимую основную причину. Если синусовая брадикардия обусловлена увеличением тонуса блуждающего нерва, медикаментозной терапией, инфекционным заболеванием, перикардитом, миокардитом или гипотиреозом, то устранение основной проблемы обычно ведет к снижению частоты сердечных сокращений.
Но если болезнь вызвана внутренним заболеванием синусового узла или какой-либо другой медицинской проблемой, которая не может быть легко вылечена, лечение может включать в себя размещение кардиостимулятора.
Синусовая брадикардия чаще всего является нормальным явлением, которое не требует обширной медицинской оценки или конкретного лечения.
Но если она вызывает симптомы, надо определить ее причину. Если окажется, что у вас есть внутренняя болезнь синусового узла, вызывающая неприятные симптомы, вы можете быть уверены, что кардиостимулятор полностью устранит эти симптомы.
Синусовая брадикардия сердца. Что это такое умеренная, выраженная, эос вертикальная, легкая, как лечить. Как выглядит на ЭКГ. Народные средства, препараты
Синусовая брадикардия может быть обнаружена в любом возрасте. Заболевание связано с уменьшением числа сокращений сердца. При этом симптомы могут проявиться при снижении ЧСС менее 50 ударов в минуту. Такое состояние наносит вред работе всего организма.
Содержание записи:
Что такое синусовая брадикардия сердца?
Сердце человека перегоняет кровь по организму благодаря сокращениям, которые стимулируются синусовым узлом (это место скоплений нервных клеток в сердечной мышце). Когда импульсы подаются реже 60 ударов в минуту, но с соблюдением ритма, диагностируется синусовая брадикардия.
Данное состояние не всегда характерно заболеванию. Уменьшение количества ударов может происходить во время сна, при стрессе или сильном истощении. Но это носит временный характер и не является болезнью. При брадикардии ритм снижен постоянно и не повышается даже после физической нагрузки.

При понижении ритма, органы и ткани начинают испытывать питательную кислородную голодовку. При незначительном уменьшении, болезнь может протекать бессимптомно и диагностируется терапевтом в процессе осмотра, при измерении ЧСС. Чаще всего брадикардия является симптомом заболевания, а не самостоятельной болезнью.
Классификация патологии
Изменение количества сокращений классифицируется зависимо от причины, которая спровоцировала заболевание, и выраженности уменьшение ритма.
Болезнь может протекать в 3-х формах:
- Легкая. В этом случае ЧСС уменьшается с 60-ти до 50 ударов в минуту. Протекает без симптомов и не наносит сильного вреда организму. Может быть врожденной патологией.
- Умеренная. ЧСС варьируется от 40 до 50 сердцебиений. Органы и ткани уже ощущают нехватку питательных веществ, и возникает кислородное голодание. Жизнеспособность организма поддерживается.
- Выраженная. ЧСС составляет менее 40 ударов. Происходит голодание всего организма, больше страдает головной мозг. Кровоснабжение конечностей нарушается. При опускании ниже 30 ударов, возможна остановка сердца. Необходима срочная медицинская помощь.
При обнаружении брадикардии кардиолог определяет опасность заболевания, и чем могло быть спровоцировано изменение. В зависимости от этого будет назначено лечение.
Разновидности патологий синусовой брадикардии:
| Название | Описание | Примечания |
| Абсолютная | Уменьшение ЧСС в любом состоянии, определяется при измерении пульса | Может быть вызвано врожденной патологией |
| Относительная | Является симптомом или последствием перенесенной болезни/травмы. Частые физические нагрузки | Нередко встречается у людей занимающихся спортом на профессиональном уровне |
| Экстракардиальная | Отмечается при нарушении работоспособности органов, сопровождается повышенным внутричерепным давлением | — |
| Токсическая | Вызывается воздействием токсинов при отравлении или развитии сепсиса | Может быть вызвано разовым отравлением или токсинами, накопленными в организме |
| Лекарственная | Побочный эффект вызванный длительным и бесконтрольным приемом медикаментов | Иногда лекарство может оказать непоправимое изменение в работе сердца |
| Физиологическая | Вызывается внешним воздействием. Определенная фаза сна, долгий холод, диета | Обычно не представляет вреда. Ритм восстанавливается после устранения причины |

Некоторые формы снижения ЧСС (сон, холод, отравление) не требуют медикаментозного лечения сердечной мышцы. Достаточно устранить причину, что вызвала изменение, и работа сердца восстановится.
Симптомы
Синусовая брадикардия сердца — это такое заболевание, которое не всегда сопровождается яркими симптомами. Поэтому при невыраженной симптоматике она может наносить вред здоровью человека не 1 год. Если имеются подозрения на заболевание, то можно измерить ЧСС в домашних условиях. Процедура производится не менее 3-х раз за сутки.
Норма и отклонение в ЧСС по возрасту:
| Возраст | Норма ударов в мин. | Опасные отклонения (менее) |
| До 1 месяца | 135-140 | 110 |
| До 1 года | 130-135 | 100 |
| От 1-го года до 7-ми лет | 110-135 | 90 |
| От 7-ми до 13-ти лет | 90-110 | 75 |
| С 13-ти до 18-ти лет | 75-90 | 70 |
| С 18-ти до 55-ти лет | 60-75 | 60 |
| С 55-ти лет | 60-65 | 55 |
При фиксировании отклонений, даже если отсутствуют иные симптомы (будут рассмотрены ниже), необходимо обратиться к терапевту. При подтверждении диагноза, будет назначено обследование у кардиолога. При легкой форме протекания болезни основным симптомом является замедление пульса.
При умеренной и выраженной форме проявляется следующая симптоматика:
- Боли в области сердца.
- Нарушение дыхания, сопровождаемое одышкой.
- Скачки давления. При изменении атмосферного давления.
- Головные боли и головокружение. Вызвано недостатком кислорода в головном мозге.

- Временная потеря сознания и частые предобморочные состояния с паническими приступами.
- Быстрое наступление усталости, слабость. Отдых восстанавливает силы на короткий промежуток времени.
- Ухудшение внимания и памяти. Так как клетки мозга не получают достаточно кислорода и питательных веществ.
- Снижение четкости зрения, носящее временный характер. Сопровождается шумом в ушах.
- Выделение липкого и холодного пота.
- Отекание ног, из-за нарушения функционирования почек. Возможно увеличение в размерах печени.
- Кожный покров становится бледным и теряет здоровый вид.
При понижении ЧСС ниже 40 ударов симптомы выражены ярко, их можно заметить визуально. Своевременное обнаружение и начатое лечение, дают благоприятный исход терапии, а также исключит развитие осложнений.
Причины и особенности проявления
Снижение пульса может носить временное появление и не нуждаться в длительном медикаментозном лечении.
Такое состояние может быть вызвано физиологическими факторами:
- сон или долгое нахождение тела в горизонтальном положении (более 16 часов, бывает у лежачих больных). После пробуждения или физической активности ритм сокращений приходит в норму;
- долгое пребывание в холоде;
- долгое и частое курение и употребление алкогольных напитков в большом количестве;
- расслабляющий массаж в районе области сердца;
- снизить пульс можно надавливанием на глаза;
- сдавливание сонной артерии тугим украшением, шарфом.
Если при данных причинах не происходит сильного и долгого снижения пульса (не ниже 40 ударов), и не появляются изменения работоспособности органов, то сердечный ритм вернется в норму самостоятельно. Сразу после устранения провоцирующего фактора.
Тяжелее протекает снижение ритма, вызванное болезнью, при этом происходит длительно обследование и лечение препаратами.
Список заболеваний чаще всего вызывающих изменение ритма сокращений:
- Заболевания органов сердца и сосудов, а также их травмирование.
- Нарушение функционирования мозга. Может быть вызвано опухолью, сильным стрессом, инфекцией.
- Ослабление всего организма, вызванное болезнью или переутомлением.
- Длительное голодание или долгое пребывание на жестких диетах.
- Болезни пищеварительного тракта (гастрит, язва).

- Сильное обезвоживание вследствие рвоты и диареи.
- Отравление организма ядами или при нагноении органов.
- Инфекционные болезни или перенасыщение организма токсинами, которые вырабатываются паразитами.
- Лечение гормональными препаратами и опухолевые процессы.
- Нарушение работы щитовидной железы или надпочечников.
- Неправильный подбор медикаментов или длительное употребление лекарств, влияющих на работу сердца.
- Врожденная патология в развитии сердца.
- Может иметься предрасположенность по генетической линии.
Снижение ритма может быть вызвано у женщин беременностью (увеличенная матка давит на органы или может сказаться гормональная перестройка организма). Также уменьшение пульса происходит с возрастом из-за старения клеток.
Не все причины поддаются лечению до полного выздоровления. Но даже в этом случае нужна медикаментозная терапия, для исключения кислородного голодания и развития осложнений.
У взрослого человека
Синусовая брадикардия сердца — это такое изменение работы синусового узла, который отвечает за нормальную частоту сокращений. В основном у взрослых брадикардия сопровождается сдавливанием в грудной клетке, с сопровождением сильной головной боли. Также повышается давление и появляется нехватка воздуха.
Это спровоцировано тем, что чаще всего причиной снижения пульса являются сердечные заболевания, а также злоупотребление алкоголем и табакокурением.

У взрослых иммунитет уже развит и при развитии легкой и умеренной стадии заболевания, часто протекает бессимптомно. Тем самым наносится вред и кислородное голодание органов. Обнаруживается симптом, когда частота сокращений уже ниже 40 ударов. Что обеспечивает яркую симптоматику.
У подростков
В переходном возрасте возникновение снижения пульса чаще связано с ростом организма. В этот период сердце даже может отставать развиваться по размерам, по сравнению с остальными органами, или не выдерживать резко увеличившуюся нагрузку. Также брадикардия может быть спровоцирована гормональной перестройкой и повышенной нервной возбудимостью.
В этом случае симптом проходит самостоятельно, как только работа сердца и органов стабилизируется. Иногда могут быть назначены успокоительные препараты и соблюдение покоя.
В подростковый период снижение ритма проявляется:
- быстрой утомляемостью;
- иногда болями в загрудинной области;
- может снизиться концентрация внимания.
Если симптом вызван осложнением болезни или получением травмы. То могут проявиться и другие симптомы с ярко выраженным характером. В данном случае необходимо медикаментозное лечение, иначе осложнения могут нанести больший вред растущему организму, чем взрослому (отставание в развитии, нарушение работы сердца и других органов).
У спортсменов
Синусовая брадикардия сердца — это такое состояние у спортсменов, когда сердцу из-за сильной нагрузки необходимо за 1 раз протолкнуть количество крови гораздо больше, чем у человека в спокойном состоянии. Это является нормой, а не патологией, если ЧСС не менее 45 ударов. Даже когда человек находится в состоянии покоя, сердце бьется медленнее.
Когда при снижении пульса, отмечается неритмичное сердцебиение или возникают дополнительные симптомы, то это указывает на неправильность поставленных тренировок. Для более точного определения, необходимо проходить обследование.

Данное изменение в ритме чаще отмечается у людей занимающихся плаванием, бегом, то есть когда нагрузка на сердечную мышцу сохраняется длительный промежуток времени. Это позволяет продлить сердцу большую работоспособность, главная мышца изнашивается меньше, но увеличивается в размерах.
Диагностика
Бессимптомную диагностику можно провести дома. Для этого необходимо измерить частоту пульса в спокойном состоянии, после физической нагрузки и снова в спокойном состоянии.
Если частота реже 59 и не менялась на протяжении процедур, необходимо проходить полное обследование которое включает в себя:
- Кардиолог производит сбор данных со слов пациента об имеющихся симптомах. Проверяется карта больного на предмет недавно перенесенных заболеваний. Измеряется пульс и ведется прослушивание на наличие шумов.
- ЭКГ чаще всего используется для выявления нарушения функционирования сердечной мышцы.
- Электрокардиограмма, которая ведет запись в течение 24-х часов. Необходимо выяснить, имеются ли изменения в ритме в течение дня.
- Назначаются анализы на состав крови, мочи и количество гормонов щитовидной железы. Это поможет подтвердить или исключить наличие инфекционных заболеваний и других отклонений в работе всех органов.
Если перечисленные процедуры не дадут полностью выяснить причину снижения ЧСС, то могут быть назначены:
- исследование допплер-датчиком;
- велоэргометрию;
- коронарографию;
- тредмил-диагностику.
Полная диагностика помогает точно выявить причину снижения пульса и позволит назначить лечение. Это в свою очередь позволит избежать развития осложнений.
Признаки на ЭКГ
Синусовая брадикардия сердца чаще подтверждается с помощью ЭКГ. Это такое обследование органа, когда ритм сокращений отображается на бумажном носителе. При этом выдается частота сокращений сердца. А также отображается интервал между ритмами, какой силы было сокращение и насколько ритмично работает орган.
Важно, процедуру рекомендуется проводить в утренние часы.

Перед этим вечером отменяются тяжелые физические нагрузки и прием алкогольных напитков. С утра запрещено употреблять тонизирующие средства. При проведении процедуры необходимо соблюдать полный покой.
Вертикальное положение ЭОС
При обследовании кардиологом учитывается, в каком положении находится электрическая ось сердца. Ее отклонение вправо или влево будет говорить, в каком из желудочков имеются отклонения в работе. При синусовой брадикардии электрическая ось сердца находится в вертикальном положении. Что означает нарушение в работе синусового узла.
Лечение препаратами
Синусовая брадикардия сердца — это такое изменение в работе сердца, которое результативно поддается медикаментозному лечению. Оно назначается, когда ЧСС меньше 50 ударов и имеются выраженные симптомы.
Перед лекарственной терапией определяется, не включены ли препараты изменяющие работоспособность сердца. Если они есть, то их заменяют аналогами, не оказывающими влияния на сердечную мышцу.
Для нормализации сердечных сокращений кардиологи чаще назначают:
- Атропин. Помогает нормализовать пульс после передозировки лекарственными средствами, спровоцировавшими изменения в ритме. Инъекции запрещены при повышенном внутриглазном давлении. Могут вызвать побочные действия: учащение сердцебиения, увеличение зрачков (влечет изменение четкости зрения), головокружение.
- Изадрин. Способствует нормализации нервных импульсов и сокращает время их прохождения (от синусоидного узла до сердечной мышцы). Улучшает функционирование сердечных мышц. Таблетки или раствор запрещены к использованию при инфаркте миокарда.
- Корвалол. В основном используется для профилактики развития аритмии. Также способствует уменьшению симптомов приступа брадикардии. Действие капель отмечается через 1,5-2 часа после приема, продолжительность составляет до 8-ми часов. Входит в комплексное лечение, а не как самостоятельное средство.
- Рибоксин. Таблетки способствуют полному восстановлению работоспособности сердца. При болезнях почек лекарство принимается с особой осторожностью. Также может спровоцировать аллергическую реакцию.
- Панангин. Способствует нормализации проведения импульса в сердечную мышцу, а также улучшает работу органа. Содержит калий и магний, которые играют важную роль для правильного функционирования сердца. С осторожностью используется при болезни почек.

- Ипратропиум. Используется для повышения ритма сердца. Препарат запрещен при беременности и нарушении проходимости кишечника.
- Изопреналин. Способствует учащению сердечных сокращений. Увеличивает тонус мышц. При передозировке наблюдается частое сердцебиение, тремор рук и ног, рвота.
- Атровент. Повышает сердечную активность, обладает длительным действием. Долгий прием может спровоцировать: запор, отсутствие аппетита, тахикардию.
- Эфедрина гидрохлорид. Не только выравнивает ритм сердца, но и способствует сужению сосудов, снижает концентрацию сахара в крови (подходит диабетикам), расширяет бронхи.
При лечении необходимо дополнительно соблюдать диеты, распорядок дня и отказаться от вредных привычек. Если лечение не будет приносить результата, а состояние больного будет ухудшаться, то необходимо хирургическое вмешательство. Дозировку и нужный курс лечения назначает кардиолог.
Применение народных средств
Для восстановления ритма сердца можно использовать настои и отвары из трав. При небольшом его уменьшении, такого лечения достаточно. Если отклонения большие, то народную медицину можно сочетать с медикаментозной терапией.
Рецепты, из трав, помогающие убрать брадикардию:
- Отвар из тысячелистника. Берется вода 180-220 мл и 13-17 г травы. Варить до 15 мин и дать настояться 45-60 мин. Употреблять 3 раза в сутки по 20-25 мл.
- Настойка из корня женьшеня. Для приготовления берется 14-70 г корня и 0,4-0,5 л водки. Настаивать до 31 дня, в течение этого времени настойку взбалтывают через день. Для лечения и профилактики принимать до 45 дней до 40 капель за сутки. При необходимости повторного приема делается перерыв в 30 дней.
- Свежевыжатый виноградный сок помогает укрепить мышцу сердца и нормализовать ритм. Необходимо выпивать за сутки до 400 мл.
- Укрепительное средство для иммунитета и восстановления ритма сердца. Берется сок из 4-х или 5-ти лимонов, измельченный чеснок (5 долек) и 400-500 мл меда. Настаивать 12-15 дней, в прохладном и темном месте. Употребляется единожды с утра по 40-50 мл. Прием настоя может составить до 3-х месяцев.
- Настой из трав: листья рябины, смородины и боярышника берутся в равных пропорциях. Далее 30 г смеси перемешиваются с 50 г корня одуванчика. Для приготовления настоя берется 20-30 г сбора и заливается 220 мл кипятка. Перед употреблением процедить. Пить по 20-30 мл утром и вечером.
- Настой из шиповника. Берется 50 г сушеных ягод шиповника и 450 мл кипятка. Поварить до 15 мин. Потом добавить 80-90 мл меда. Пить по 60-70 мл по 3 раза в сутки.

- Настой из свежей крапивы (весенней) на спирту помогает укрепить мышцы сердца и нормализовать пульс. Для приготовления берется 18-25 г травы и 180-200 мл спирта. Настаивать 7-14 дней, употреблять по 18-25 мл перед отходом ко сну.
Перед применением настоев или отваров нужно убедиться на отсутствие аллергии. Также не все средства можно употреблять при заболеваниях пищеварительного тракта. Для безопасности использования можно получить консультацию у терапевта. Он также назначит дозу и курс.
Осложнения
При ненадлежащем лечении или игнорировании симптомов будут развиваться осложнения, которые заденут все органы. Недостаток кислорода и питательных веществ, приведет к сбою в работе всего организма.
Наиболее частыми осложнениями являются заболевания сердца (нарушение работы мышцы и инфаркт). При дальнейшей запущенности брадикардия может привести к полной остановке кровообращения.
 Синусовая брадикардия сердца может привести к инфаркту и летальному исходу.
Синусовая брадикардия сердца может привести к инфаркту и летальному исходу.Недостаток кислорода может навредить головному мозгу, в дальнейшем, даже лечение не сможет восстановить полное функционирование органа. Опаснее всего снижение пульса в подростковом возрасте, когда органы еще не до конца сформированы. Нарушение в их развитии не всегда бывает обратимым.
Прогноз
Своевременное диагностирование и лечение способствуют возвращение работы сердца к нормальному ритму. При сильном замедлении нужно обратиться к кардиологу и не отказываться от медикаментозного лечения. Лекарства принимаются комплексно, самостоятельная отмена препаратов недопустима. Если имеется наследственная предрасположенность.
Необходимо предпринимать профилактические меры. При игнорировании симптома возможен летальный исход.
Синусовая брадикардия сердца чаще протекает бессимптомно. Для определения изменение ритма достаточно измерить пульс и сравнить его с нормой, при обнаружении отклонений обязательно обратиться к терапевту и кардиологу. Брадикардия — это отклонение, несвоевременное лечение которого приведет к нарушению работы органов и главной мышцы организма, опасно летальным исходом.
Автор статьи: Котлячкова Светлана
Оформление статьи: Лозинский Олег
Видео о синусовой брадикардии сердца
Особенности синусовой брадикардии сердца, симптомы и лечение:
Синусоидальная брадикардия — что это такое. Синусоидальная брадикардия у взрослых и детей, нормы сердцебиения на ЭКГ.
К относительно благоприятным формам нарушения ритма относится синусоидальная брадикардия. Этот термин считается клиническим, поскольку не определяется в Международной классификации болезней. При правильно проведенном лечении существенно не изменяет привычный образ жизни больного.
Синусоидальная брадикардия более известна как синусовая. Этот вариант аритмии считается нормой, если только больной не имеет субъективной непереносимости замедления сердцебиения. Возникает нарушение ритма по различным причинам, может диагностироваться как взрослых, так и у детей.
При снижении частоты сердечных сокращений по сравнению с нижним порогом возрастной нормы на 15-20% могут наблюдаться осложнения различной степени выраженности.
Определение расстройства ритма проводится с помощью стандартных методов исследования (электрокардиография, УЗИ сердца) и узкоспецифических (чреспищеводное электрофизиологическое исследование, коронароангиография). Если после диагностики определилось, что больному все же необходимо проводить лечение синусоидальной брадикардии, то только с согласия врача-кардиолога и с использованием предписанных им препаратов.
Видео Что такое брадикардия и как она лечится?
Описание синусоидальной брадикардии
В нормальном состоянии у взрослого человека определяется от 60 до 90 уд/мин. Все, что ниже 60 указывает на замедление сердечного ритма, то есть брадикардию.
Синусоидальная, или синусовая, брадикардия характеризуется сниженной частотой сердечных сокращений с сохранением ритмичности и скоординированности деятельности сердца.
Замедление сердечного ритма происходит во время сна или отдыха, и подобное состояние считается нормой. Если человек много тренируется, тогда увеличивается масса сердечной мышцы, сердце приобретает способность делать сильные и не столь частые выбросы крови, поэтому у таких людей, чаще всего у спортсменов, также наблюдается брадикардия.
Симптомы синусоидальной брадикардии
В большинстве случаев клинические признаки отсутствуют. Больные синусовой брадикардией могут себя таковыми чувствовать при наличии следующих симптомов:
- ощущения головокружения, выраженной слабости;
- одышки и чувства невозможности полноценно вдохнуть;
- вегетативных расстройств в виде выступающего холодного пота, появления беспокойства, тревоги, панических атак.


Причины появления синусоидальной брадикардии
Существует ряд состояний, которые в первую очередь могут спровоцировать развитие синусовой брадикардии:
- сильное переохлаждение;
- нарушение обмена веществ на фоне голодания;
- повышение активности парасимпатической нервной системы;
- инфекционное заболевание по типу менингита, тифа, гепатита;
- выраженные интоксикации веществами и лекарствами;
- черепно-мозговые травмы, при которых повышается внутричерепное давление;
- структурные изменения сердечной мышцы в связи с развитием склеротических и других органических поражений.
В редких случаях болезнь вызывает у больного дискомфорт, но при обследовании не удается найти причину возникновения нарушения ритма. Тогда говорят об идиопатической синусоидальной брадикардии.
Диагностика синусоидальной брадикардии
В постановке диагноза используются различные методики и способы диагностики. В первую очередь диагноз должен быть подтвержден результатами следующих исследований:
- Электрокардиографии — определяется снижение частоты сердечных сокращений на фоне ненарушенного и скоординированного ритма.
- Холтеровского мониторирования — на протяжении суток регистрируется ЭКГ с помощью специального прибора, который больной носит с собой, При синусовой тахикардии могут отмечаться изменения ритма во время сна, отдыха, после приема пищи.
- Электрофизиологического исследования — показана при наличии в анамнезе обморочных состояний. Также проводится с целью уточнения предполагаемого похождения нарушения ритма.
- Эхокардиография — по сути является УЗИ сердца, проводимое с целью определения органических поражений миокарда.
- Нагрузочные тесты — чаще показаны при пароксизмах, но при синусовой брадикардии также могут проводиться.


Во время обследования больного кардиолог может назначить консультацию врачей смежных специальностей. Чаще всего — терапевта и невролога.
Лечение и профилактика синусоидальной брадикардии
При появлении первых симптомов синусовой брадикардии, на фоне которых самочувствие больного ухудшилось, нужно оказать первую помощь:
- Дать выпить свежезаваренный крепкий чай или кофе, также в стакан воды можно капнуть до 15 капель настойки женьшеня и красавки.
- Подержать ноги в теплой воде или принять теплую ванну.
- Сделать несложную физическую зарядку, особенно хорошо повышает пульс ходьба по лестнице и небольшая пробежка на свежем воздухе.
Прием медикаментов возможен только по предварительном согласовании у кардиолога. Зачастую рекомендуются капли Зеленина. Другие препараты без правильного подбора дозы могут вызвать развитие осложнений или обострений имеющихся заболеваний.
Снижение частоты сердечных сокращений ниже 35 уд/мин должно корректироваться с участием медперсонала, для чего вызывается скорая помощь.
На догоспитальном этапе больным с крайне выраженной синусовой брадикардией оказывается помощь в виде принятия горизонтального положения, предложении нитроглицерина при наличии сердечных болей, или изадрина, если этот препарат одобрен врачом.
Потеря сознания должна быть устранена с помощью непрямого массажа сердца и искусственного дыхания. В таких ситуациях больные обязательно доставляются в больницу.
Медикаментозное лечение синусовой брадикардии:
- Использование инъекций атропина сульфата — при выраженных признаках нарушения ритма.
- Капельное введение изопреналина — используется при кратковременной остановке сердца, поскольку препарат хорошо стимулирует деятельность сердца.
- Применение глюкагона, который помогает восстановить калиевый баланс после приема ряда препаратов (бета-адреноблокаторов, антагонистов кальция), вымывающие микроэлемент из организма.
Профилактика синусоидальной брадикардии заключается в ведении здорового образа жизни, когда выполняются правила сбалансированного питания, отказа от курения и употребления алкоголя, рационального режима дня с умеренной физической нагрузкой и полноценным отдыхом. Также важно при наличии риска развития нарушения ритма каждый год проходить осмотр у кардиолога.
4.67 avg. rating (91% score) — 3 votes — оценок




