Кровная весть: отрицательный резус повышает риск заражения COVID-19 | Статьи
Люди с отрицательным резус-фактором чаще заражаются COVID-19 и тяжелее переносят болезнь. К такому выводу пришли зарубежные ученые, проанализировав заболеваемость в разных странах на начальных стадиях. В ранних исследованиях доказывалось, что обладатели Rh– имеют более высокий риск развития сердечно-сосудистых, респираторных и иммунных заболеваний. Именно эти патологии нередко сопровождают и COVID-19.
Процент «отрицательных»Ученые из Университета Барселоны (Испания) и Университета Кампинас (Бразилия) изучили факторы, которые вызывали быстрое распространение COVID-19 в 126 странах. За отправную точку исследователи взяли день, когда в каждой из стран было зафиксировано 30 случаев заражения, и рассмотрели, что происходило в последующие 12 дней. Таким образом они проанализировали влияние начальных факторов на развитие ситуации, не беря в расчет меры предотвращения эпидемии, предпринятые государствами.
В частности, исследователи пришли к выводу, что экспоненциальный рост числа заражений был характерен для стран, в которых отмечалось большое число жителей с отрицательным резус-фактором (Rh–).
Фото: ИЗВЕСТИЯ/Павел Бедняков
Резус-фактор характеризуется особым белком на мембране эритроцита (антигеном D). Если его нет, то говорят, что у человека отрицательный резус-фактор. У одного из шести миллионов находят так называемый нулевой резус-фактор (Rhnull) — это означает, что у его обладателя нет ни одного из нескольких Rh-антигенов.
В мире процент людей с отрицательным резус-фактором составляет около 8%. Однако в некоторых странах он достигает 17–19%. К ним относятся Австралия, Австрия, Бразилия, Новая Зеландия, Испания, Великобритания, Швейцария. В США, ставших рекордсменами по количеству заболевших, 15% граждан — резус-отрицательные.
Для людей всех групп крови с отрицательным резус-фактором характерно более быстрое заражение COVID-19, делают выводы авторы работы. Несмотря на то что, например, в Австралии и Австрии удалось быстро нейтрализовать вспышку и количество случаев заболевания пошло на спад, первые недели рост зараженных был действительно «взрывным».
Несмотря на то что, например, в Австралии и Австрии удалось быстро нейтрализовать вспышку и количество случаев заболевания пошло на спад, первые недели рост зараженных был действительно «взрывным».
— Мы сегодня еще многого не знаем о COVID-19, вполне можно допустить, что риск заражения COVID-19 повышен у людей с отрицательным резусом, — сообщил ведущий научный сотрудник, заместитель заведующего лабораторией анализа показателей здоровья населения и цифровизации здравоохранения МФТИ (вуз — участник проекта повышения конкурентоспособности образования «5-100») Станислав Отставнов. — В данном препринте искали взаимосвязь со множеством различных факторов, в том числе с резус-фактором и группой крови. Каждая гипотеза, выдвинутая авторами, безусловно, имеет право на существование, но должна быть тщательно проверена. Для этого потребуется серия статей, где независимые группы исследователей получат более-менее сходные результаты.
Группы крови и резус-факторы связаны с иммунным ответом организма. Исследование, чем чаще болеют люди с разными резус-факторами, провели ученые из Карлова университета (Чехия) в 2015 году. Оказалось, что обладатели Rh– в
— Приведенное исследование показало, что люди с отрицательным резус-фактором отличались по целому диапазону показателей состояния здоровья, включая частоту многих расстройств, — пояснила сотрудник научно-клинического отдела МГЦ СПИД и Международного учебно-методического центра вирусологии человека медицинского института РУДН Елена Белова. — Так, они сообщали о более частых аллергических, пищеварительных, сердечных, гематологических, иммунных, психических и неврологических проблемах. Но для точного понимания, влияет ли резус-фактор на частоту или тяжесть течения новой коронавирусной инфекции, требуются дополнительные исследования.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
В статье чешских ученых также отмечалось, что люди с отрицательным резус-фактором принимали больше лекарств, чаще посещали дерматологов, гинекологов, терапевтов.
Перечисленные патологии зачастую сопровождают COVID-19, причем являются как факторами более высокой вероятности заражения, так и часто возникают в ходе протекания болезни. В целом авторы работы указывают, что у людей с Rh– чуть выше риски развития некоторых болезней сердца, дыхательной и иммунной системы, включая аутоиммунные заболевания. Хотя в приведенном исследовании указано, что люди с отрицательным резусом более устойчивы к вирусным инфекциям, но их реакция на COVID-19 пока не исследовалась.
— Сейчас вопрос о связи групп крови и резус-фактора с вероятностью подхватить COVID-19 и тяжестью заболевания активно изучается, окончательных выводов пока нет, — сказала заместитель директора Российского геронтологического научно-клинического центра по трансляционной медицине Ирина Стражеско. — На тему резус-фактора и коронавируса я видела только две работы. В одной из них никакой зависимости ученые не обнаружили, в данной же — ее установили.
— На тему резус-фактора и коронавируса я видела только две работы. В одной из них никакой зависимости ученые не обнаружили, в данной же — ее установили.
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
Ранее порталу стопкоронавирус.рф Минздрав РФ заявлял, что «в настоящее время нет достоверной статистики о восприимчивости к коронавирусу в зависимости от резус-фактора». Эта информация появилась на портале 18 мая. Сейчас на запрос «Известий», который содержал ссылку на новое исследование, в ведомстве оперативный ответ предоставить не смогли.
Но в любом случае положительный резус-фактор — вовсе не гарантия от заражения COVID-19. Поэтому всем без исключения следует продолжать соблюдать защитные меры и правила гигиены.
Беременность у женщин с резус-отрицательной кровью
Вопрос резус-конфликта при беременности – один из немногих в медицине, в котором расставлены все точки над i и разработаны не только методы диагностики и лечения, но и, что самое главное, эффективной профилактики.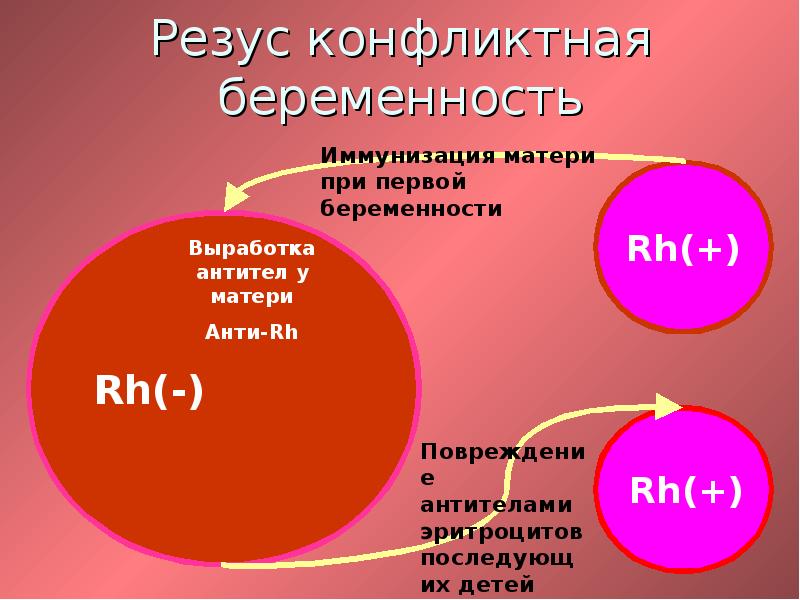
История иммунопрофилактики резус-конфликта – редкий пример безоговорочного успеха в медицине. Ведь после введения комплекса профилактический мер детская смертность от осложнений резус-конфликта снизилась с 46 до1,6 на 100 тыс. детей – то есть почти в 30 раз.
Что же такое резус-конфликт, почему он возникает и что делать, чтобы свести к минимуму риск его возникновения?
Всё население планеты, в зависимости от присутствия или отсутствия на эритроцитах (красных клетках крови) белка, обозначаемого буквой «D», делится соответственно на резус-положительных и резус-отрицательных людей. По приблизительным данным резус-отрицательных европейцев около 15%. При наступлении беременности у резус-отрицательной женщины от резус-положительного мужчины вероятность рождения резус положительного ребенка составляет 60%.
В этом случает, при попадании эритроцитов плода в кровоток матери возникает иммунная реакция, в результате которой повреждаются эритроциты плода, у него возникает анемия и ряд других тяжелых осложнений.
При физиологической беременности эритроциты плода проникают через плаценту в I триместре у 3% женщин, во II – у 15%, в III – у 48%. Кроме того, массивный заброс происходит в родах, после прерывания беременности (аборта, выкидыша, внематочной беременности, пузырного заноса), инвазивных процедур (биопсия ворсин хориона, амниоцентез), дородовых кровотечениях при угрозе прерывания беременности.
Суммарный риск развития резус-конфликта у резус-отрицательных женщин, беременных резус-положительным плодом при отсутствии профилактики составляет около 16%. У женщин, прошедших профилактику, этот риск снижается до 0,2%.
А теперь самое интересное – в чем же заключается эта самая профилактика и что необходимо делать, чтобы держать ситуацию под контролем.
Всем женщинам, обратившимся в медицинское учреждение для постановки на учёт по беременности, а так же тем, кто обратился для прерывания нежелательной беременности, назначается анализ для определения группы крови и резус-фактора.
Женщинам с резус-отрицательной кровью и резус-положительной принадлежность крови партнёра, желающим прервать нежеланную беременность, рекомендуется в течение 72 часов после прерывания сделать укол антирезусного иммуноглобулина. Механизм действия этого препарата основан на том, что введенные антитела связывают эритроциты плода, проникшие в материнский кровоток, и не допускают развитие иммунного ответа.
Резус-отрицательным женщинам, вставшим на учёт по беременности, ежемесячно назначают анализ крови на антирезусные антитела. Таким образом определяют, был ли контакт между кровью матери и плода, и среагировала ли иммунная система женщины на чужеродный белок.
Если к 28 недели в крови женщины нет антирезусных антител, её направляют на профилактическое введение антирезусного иммуноглобулина. Данная профилактика проводится с 28 по 30 неделю беременности. После этого определение антирезусных антител в крови матери не проводится.
Если же по результатам обследования у женщины до 28 недель беременности выявлены антирезусные антитела, она направляется на углублённое обследование для определения степени тяжести резус-конфликта, своевременного назначения лечения и при необходимости экстренного родоразрешения.
После рождения у ребенка резус-отрицательной женщины определяют резус-фактор. И, если малыш резус-положительный, в течение 72 часов после родов женщине так же вводят антирезусный иммуноглобулин.
Другие ситуации, требующие профилактического введения антирезусного иммуноглобулина:
- самопроизвольный выкидыш или неразвивающаяся беременность;
- внематочная беременность;
- пузырный занос;
- дородовое кровотечение при угрозе прерывания беременности;
- инвазивные внутриматочные вмешательства во время беременности.

Единственным спорным на данный момент вопросом является определение резус-фактора плода во время беременности. Для этого, начиная с 10 недель беременности, у женщины проводится забор крови, из неё выделяют генетический материал плода и на основании генетического исследования определяют резус-принадлежность будущего ребёнка.
С одной стороны, это исследование позволило бы 40% резус-отрицательных женщин, вынашивающих резус-отрицательного плода, избежать ежемесячного определения антирезусных антител и введения антирезусного иммуноглобулина.
С другой стороны, это исследование не фигурирует в официальном приказе МЗ, не входит в систему ОМС и выполняется только на платной основе.
Таким образом, на данный момент разработан четкий алгоритм ведения беременных женщин с резус-отрицательной кровью. И следование этому простому алгоритму позволит женщине родить одного, двух и более здоровых малышей.
Врач акушер-гинеколог
женской консультации №14
Хиврич Е. Б.
Б.
Когда зуб еще можно спасти?
В последнее время много пишут о восстановлении зубов. До каких пределов оно применяется?
Олег КУЛАКОВ, стоматолог, челюстно-лицевой хирург:
— По-другому это называется «микропротезирование». Вот, к примеру, грызли вы орехи — ползуба откололось. Что делать? Еще несколько лет назад у вас было бы всего два варианта — либо ставить коронку, либо полностью зуб удалять. Сейчас же появилась возможность реконструировать, то есть попросту «вылепить» недостающую часть зуба. Для этих целей используются усовершенствованные композитные материалы (смеси для пломб) или керамика. Композиты отлично прилипают к сохранившейся части зуба, их легко подобрать индивидуально по цвету, но они довольно быстро стираются и «утаптываются» из-за своей рыхлой структуры. Керамические же материалы плотнее, смотрятся естественнее, но отличаются хрупкостью. Так что сейчас задача стоматологов, взяв лучшее от керамики и композитов, создать материал, наиболее приближенный к структуре зубных тканей.
Что касается пределов, в которых возможно восстановление зуба: пока здоров корень, добросовестный стоматолог должен сделать все возможное, чтобы зуб сохранить. Даже если зуб по каким-то причинам разрушился полностью, но корень еще жив, можно воссоздать коронку при помощи разных видов штифтовых соединений. Если же корень погиб, единственный надежный способ обзавестись новым зубом, не повреждая соседних, пока еще здоровых зубов, — установить качественный имплантат.
Как избежать резус-конфликта?
— У меня отрицательный резус-фактор, у жены — положительный. У нашего годовалого сына тоже определили положительный. Как такое может быть, я думал, что резус передается по мужской линии…
Олег. Москва.
Ольга ПЕРОВСКАЯ, акушер-гинеколог, врач высшей категории:
— Олег, вы напрягаетесь напрасно. Ведь механизмы передачи резус-фактора иные, чем по мужской или по женской линии. Резус-фактор — это антиген (белок), который находится в крови. Около 85% людей имеют положительный резус, то есть у них в организме есть этот самый белок. Остальные же 15%, у которых его нет, резус-отрицательны.
Остальные же 15%, у которых его нет, резус-отрицательны.
Положительный резус при наследовании является доминирующим фактором. То есть если у одного из родителей положительный резус, а у другого отрицательный, то ребенок родится, скорее всего, с положительным резусом.
А стопроцентно отрицательный резус будет у малыша только в том случае, если оба родителя резус-отрицательны.
— У моей жены отрицательный резус-фактор. Не рискованно ли нам заводить детей, я слышал, что отрицательный резус плохо влияет на здоровье.
Max.
— Многие думают, что люди с «минусовым» резусом чаще подхватывают инфекции, у них более слабый иммунитет… Это ошибочное мнение. Резус-фактор не оказывает на здоровье своего «хозяина» абсолютно никакого влияния. Проблемы могут возникнуть только при беременности. И то лишь в таком случае: если у будущей мамы резус отрицательный, а у будущего папы — положительный. Тогда возникает опасность резус-конфликта. Начаться он может, если ребенок унаследует положительный резус отца. Тогда кровь малыша будет плохо совместима с кровью матери.
Тогда кровь малыша будет плохо совместима с кровью матери.
Но неприятных последствий резус-конфликта сегодня в большинстве случаев удается избежать, если четко соблюсти ряд правил:
- если у женщины отрицательный резус-фактор, ей по возможности не стоит прерывать первую беременность;
- будущей резус-отрицательной маме придется довольно часто сдавать кровь из вены на определение антител. До 32-й недели беременности этот анализ проводится один раз в месяц, с 32-й до 35-й недели — дважды в месяц, а затем вплоть до родов еженедельно;
- сейчас развитие резус-конфликта можно избежать путем введения специальной вакцины — анти-резус-иммуноглобулина — сразу после первых родов или прерывания беременности. Этот препарат выводит агрессивные антитела из организма матери;
- если резус-антитела не вводились «для профилактики», их можно вводить и во время беременности.
Советуем ознакомиться со следующими темами — протезирование зубов в кредит.
Генетические особенности резус-фактора и диагностика
Генетические особенности резус-фактора и возможности диагностики
В составе системы группы крови Резус (Rhesus, Rh) выделяют 5 антигенов с наибольшим значением для клинической практики: D (резус-фактор), C, с, E и е. Белки, формирующие эти антигены, кодируются 2 генами: RHD (антиген D) и RHCE (антигены C, с, E и е). Эти гены и получающиеся с них белки очень похожи. Такое сходство осложняет генотипирование по этим генам. Дело в том, что для оценки риска развития резус-конфликта нужно знать вероятность появления Rh+ эмбриона у каждой пары, планирующей беременность. Для расчета этой вероятности необходимо установить генотип отца и матери по гену RHD.
В первую очередь в группу риска попадают женщины с отрицательным резус-фактором. Если партнер тоже имеет резус-отрицательный статус, то беременность точно будет протекать без развития резус-конфликта и дополнительные обследования такой паре не нужны.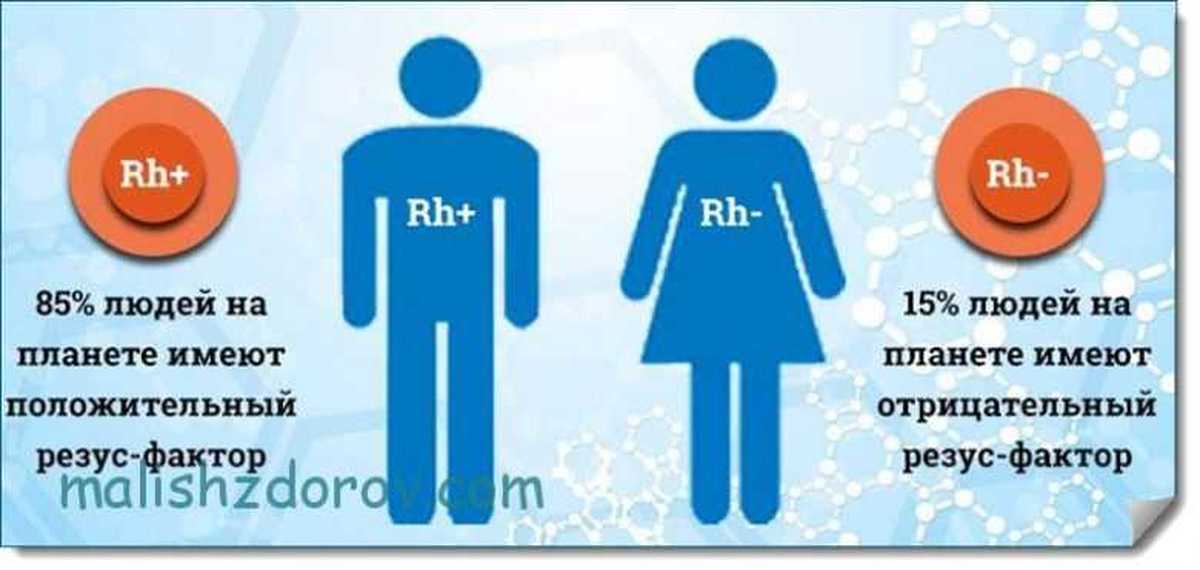 В первую очередь в группу риска попадают женщины с отрицательным резус-фактором. Если партнер тоже имеет резус-отрицательный статус, то беременность точно будет протекать без развития резус-конфликта и дополнительные обследования такой паре не нужны.
В первую очередь в группу риска попадают женщины с отрицательным резус-фактором. Если партнер тоже имеет резус-отрицательный статус, то беременность точно будет протекать без развития резус-конфликта и дополнительные обследования такой паре не нужны.
Если отец является гомозиготой, то есть обе гомологичные хромосомы несут полноценный ген RHD, то вероятность получения Rh+ эмбриона в такой паре равна 100%, так как для положительного резус-фактора нужна хотя бы одна хромосома с этим геном, которая обязательно придет от гомозиготного Rh+ отца. В этом случае врач-генетик ничего не сможет предложить в качестве способа предотвращения резус-конфликта и паре следует обратиться к врачу, ведущему беременность. Врач составит индивидуальный план профилактики резус-конфликта.
Если же у мужчины на одной из хромосом отсутствует ген RHD, то существует 50% вероятность того, что среди эмбрионов будут резус-отрицательные, с которыми беременность будет протекать без осложнений со стороны резус-фактора.
Однако большое сходство последовательностей генов RHD и RhCE усложняет не только диагностику по этим генам и группе крови Rhesus, но и оценку рисков по развитию резус-конфликта. У других млекопитающих есть только один ген, который больше похож на человеческий RhCE. Предположительно у человека ген RHD появился в качестве дубликата RhCE и со временем немного изменился, найдя свою функцию в организме. Таким образом, одной из главных особенностей генетической диагностики резус-фактора является анализ нескольких локусов этого гена. Дело в том, что из-за схожести генов анализ одного локуса с большой для диагностического теста вероятностью может дать ложноположительный ответ, то есть вместо гетерозиготы по делеции RHD гена мы увидим гомозиготу с двумя копиями RHD из-за того, что в анализ сделает ложный вклад ген RhCE. Для точной диагностики в нашей лаборатории используется современная методика MLPA, основанная на анализе сразу большого количества точек в этих генах, что позволяет не только точно диагностировать отсутствие/наличие гена RHD, но и выявить его другие особенности, о которых расскажем дальше в следующей статье на нашем сайте. С помощью этого метода можно с высокой точностью генотипировать будущих родителей и проводить инвазивную пренатальную диагностику при естественной беременности для того, чтобы вовремя приступить к профилактическим мерам по устранению развития резус-конфликта.
С помощью этого метода можно с высокой точностью генотипировать будущих родителей и проводить инвазивную пренатальную диагностику при естественной беременности для того, чтобы вовремя приступить к профилактическим мерам по устранению развития резус-конфликта.
При преимплантационной диагностике эмбрионов (ПГД) для еще большей уверенности мы проводим анализ двумя различными способами. В первую очередь, с помощью разработанной в нашей лаборатории тест-системы для прямого анализа мутации: мы генотипируем именно наличие/отсутствие делеции гена RHD. Однако при ПГД используется очень маленькое количество биоматериала, что может привести к ложным результатам, поэтому результаты прямого анализа мутации в нашей лаборатории всегда дополняются проверкой групп сцепления. Дело в том, что в геноме человека есть такие последовательности, короткие повторы нуклеотидов, длина которых очень отличается у разных людей. Поэтому если узнать длину нескольких таких повторов у одного человека, его с высокой вероятностью можно будет отличить от всех других людей на Земле по набору длин этих участков. Причем по длинам этих участков мы можем различать не только людей, но и гомологичные хромосомы одного человека. Поэтому мы подбираем такие вариабельные участки, которые наиболее близко расположены к гену, чтобы избежать эффектов рекомбинации, узнаем длины этих участков у родителей и получаем четыре набора длин, описывающих каждую из четырёх родительских хромосом – две маминых и две папиных. Это такая характеристика каждой хромосомы. При этом мы уточняем, на какой из отцовских хромосом находится опасный для беременности резус-отрицательной женщины ген RhD. Косвенная диагностика заключается в том, чтобы посмотреть, какие хромосомы получил эмбрион от родителей и вычислить, получил ли он ту отцовскую хромосому, на которой находится ненужный нам ген, или нет. Соответственно, если женщина резус-отрицательна, а ее партнер гетерозиготный резус-положительный носитель гена RHD, то для профилактики резус-конфликта мы отбираем такие эмбрионы, у которых нет гена RHD ни на одной из хромосом.
Причем по длинам этих участков мы можем различать не только людей, но и гомологичные хромосомы одного человека. Поэтому мы подбираем такие вариабельные участки, которые наиболее близко расположены к гену, чтобы избежать эффектов рекомбинации, узнаем длины этих участков у родителей и получаем четыре набора длин, описывающих каждую из четырёх родительских хромосом – две маминых и две папиных. Это такая характеристика каждой хромосомы. При этом мы уточняем, на какой из отцовских хромосом находится опасный для беременности резус-отрицательной женщины ген RhD. Косвенная диагностика заключается в том, чтобы посмотреть, какие хромосомы получил эмбрион от родителей и вычислить, получил ли он ту отцовскую хромосому, на которой находится ненужный нам ген, или нет. Соответственно, если женщина резус-отрицательна, а ее партнер гетерозиготный резус-положительный носитель гена RHD, то для профилактики резус-конфликта мы отбираем такие эмбрионы, у которых нет гена RHD ни на одной из хромосом. Двойная проверка результата двумя независимыми тест-системами, основанными на разных принципах, позволяет получить высокоточный достоверный результат даже на малых количествах биоматериала, с которыми приходиться работать в рамках ПГД.
Двойная проверка результата двумя независимыми тест-системами, основанными на разных принципах, позволяет получить высокоточный достоверный результат даже на малых количествах биоматериала, с которыми приходиться работать в рамках ПГД.
О редких вариантах гена RHD и точности биохимического и генетического анализа статуса по резус-фактору, а также о том, как обезопасить себя и свою семью в таких случаях, мы расскажем в следующей статье на нашем сайте.
Предыдущая статья по теме: Резус-фактор и беременность
Следующая статья по теме: Необычные варианты гена RHD и в чем их опасность при беременности
Автор: Жикривецкая Светлана
биолог-исследователь
Что должна знать резус-отрицательная женщина?
Лазерное лечение и омоложение влагалища
ПодробнееЕще раз о гормонах или список обязательных покупок на неделю
ПодробнееПрактические навыки при обследовании бесплодных пар
ПодробнееБеременность при эндометриозе: современный взгляд
ПодробнееВарикоцеле и нарушение сперматогенеза
ПодробнееСекреторное и обструктивное бесплодие у мужчин
ПодробнееПротоколы контролируемой овариальной стимуляции (КОС)
ПодробнееНевынашивания беременности. В чем причина?
В чем причина?
Гистероскопия и ее роль в лечении бесплодия
ПодробнееСиндром гиперстимуляции яичников: современный взгляд на проблему
ПодробнееБеременность при эндометриозе — современный взгляд
ПодробнееИммунологическое бесплодие и роль антиспермальных антител в нем
ПодробнееЭКО в естественном цикле: «за» и «против»
ПодробнееПрактические навыки при обследовании бесплодных пар
ПодробнееЛазерное удаление рубцов и шрамов, отбеливание кожи.
Не удаётся забеременеть. Куда бежать? С чего начать?
ПодробнееЧто надо знать будущим родителям (самые популярные вопросы)
ПодробнееЭндометриоз. Несколько важных вопросов
ПодробнееНепроходимость маточных труб, что делать дальше?
ПодробнееВирус папилломы человека. Базовая информация
Базовая информация
KAMALIYA: «Считаю Владимира Котлика крестным отцом своих детей»
ПодробнееБесплодие и рак: почему мужчинам обязательно нужно сходить к репродуктологу
ПодробнееСекс, дети, рок-н-ролл: репродуктологи о том, что может повысить шансы при ЭКО
ПодробнееПортрет женского врача: 5 признаков хорошего гинеколога
ПодробнееНикогда не говори никогда.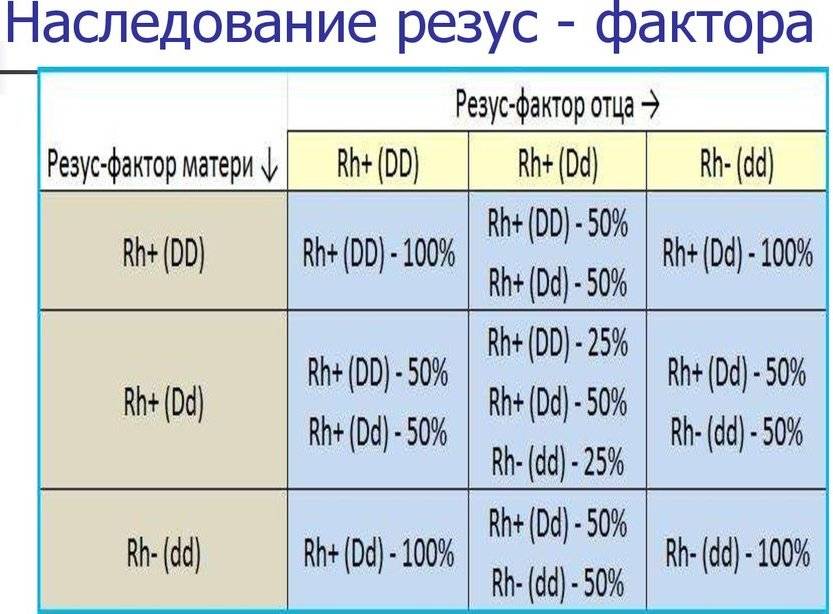 Чем опасно чайлдфри и почему стоит оставить «частичку себя» в криобанке
Чем опасно чайлдфри и почему стоит оставить «частичку себя» в криобанке
Как запланировать здоровье, долголетие и родительство: практические советы от медиков на 2020-й год
ПодробнееОт вируса к раку: скрытые угрозы для женского здоровья
ПодробнееРепродуктивное здоровье девочек-подростков: что нужно знать детям и их родителям
ПодробнееЖизнь, как волшебство: как поверить в чудо, если вы — прагматик, — история врача
ПодробнееКрасивая кожа в юности — залог счастливого материнства
ПодробнееЗаряжены на успех. От чего зависит эффективность ВРТ
От чего зависит эффективность ВРТ
Почему не все яйцеклетки становятся эмбрионами?
ПодробнееМаксим Гапчук в «Мати та дитина» амбициозное будущее
ПодробнееНеудачное ЭКО, как пережить? Советы специалистов
ПодробнееЧто должна знать резус-отрицательная женщина?
ПодробнееЭКО: современные методы и подходы в лечении женского бесплодия
ПодробнееЛапароскопия: преимущества перед традиционной хирургией
ПодробнееОбследование матки: что нужно знать о гистероскопии
ПодробнееИскусственная внутриматочная инсеминация: суть метода, этапы и результаты
Подробнее10 причин обратиться мужчине к андрологу
ПодробнееКриотехнологии как способ планирования семьи
ПодробнееКак стать мамой: психологическая и физическая подготовка
ПодробнееПреждевременный климакс у мужчин: как распознать и чем опасен
ПодробнееЗачем ходить на профилактический осмотр к гинекологу
ПодробнееЛазерная терапия в гинекологии: без анестезии и боли
ПодробнееАмбулаторная гинекология — своевременное обращение за квалифицированной помощью
ПодробнееБеременность после 35: зачем нужны дополнительные анализы и обследование
ПодробнееПричины и профилактика женского бесплодия
ПодробнееХирургия одного дня: современный подход к лечению
ПодробнееВедение беременности: сохранить здоровье ребенка и хорошее самочувствие мамы
ПодробнееБеременность после ЭКО: о чем нужно помнить будущим родителям
ПодробнееАномалии матки их влияние на наступление и вынашивание беременности.
Самые распространенные ошибки при беременности
ПодробнееВарикоз и геморрой во время беременности
ПодробнееПланирование беременности (образ жизни)
ПодробнееОтрицательный резус-фактор повышает риск заболеть COVID-19
Исследователи пришли к выводу, что экспоненциальный рост числа заражений характерен для стран, в которых существует большое число жителей с отрицательным резус-фактором (Rh-). В частности, к ним относятся Австралия, Австрия, Бразилия, Новая Зеландия, Испания, Великобритания, Швейцария, США. Во всех этих государствах действительно был отмечен «взрывной» характер распространения болезни.
В частности, к ним относятся Австралия, Австрия, Бразилия, Новая Зеландия, Испания, Великобритания, Швейцария, США. Во всех этих государствах действительно был отмечен «взрывной» характер распространения болезни.
Подтверждается эта гипотеза и тем фактом, что у людей с отрицательным резус-фактором выше риск развития определенных сердечно-сосудистых, респираторных и некоторых других заболеваний, связанных с иммунитетом. Перечисленные патологии зачастую сопровождают COVID-19, причем являются как факторами более высокой вероятности заражения, так и часто возникают в ходе болезни.
— Мы сегодня еще многого не знаем о COVID-19, вполне можно допустить, что риск заражения повышен у людей с отрицательным резусом», — сообщил «Известиям» ведущий научный сотрудник, заместитель заведующего лабораторией анализа показателей здоровья населения и цифровизации здравоохранения МФТИ Станислав Отставнов.
Он отметил, что каждая гипотеза, выдвинутая авторами, безусловно, имеет право на существование, но должна быть тщательно проверена.
— Для этого потребуется серия статей, где независимые группы исследователей получат более-менее сходные результаты, — пояснил он.
Ранее Минздрав РФ заявлял порталу стопкоронавирус.рф, что «в настоящее время нет достоверной статистики о восприимчивости к коронавирусу в зависимости от резус-фактора».
Коронавирус SARS-CoV-2 поражает не только дыхательные пути, но и мозг, а также центральную нервную систему, заявила президент Союза педиатров Лейла Намазова-Баранова.
— Каждый пациент, перенесший COVID даже в легкой форме, имеет изменения со стороны мозга, со стороны структур мозга, — отметила Лейла Намазова-Баранова.
По словам специалиста, это подтверждают такие симптомы, как потеря обоняния и вкуса. Они прямо указывают на поражение центральной нервной системы.
За прошедшие месяцы медики и ученые описали множество случаев инсультов, вызванных вирусом, а также других неврологических проявлений, уточнила Намазова-Баранова.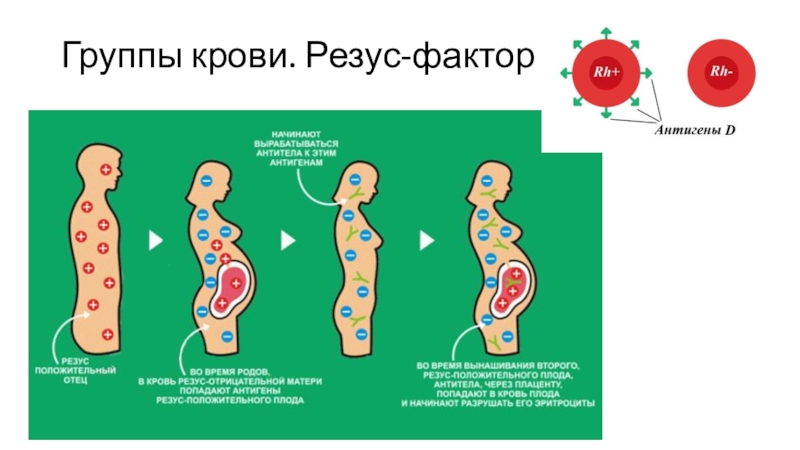
Ученые уже предупреждали об угрозе коронавируса для нервной системы. Так, исследователи из Северо-Западного университета (США) во главе с профессором неврологии, доктором Игорем Коральником провели ретроспективный анализ всех пациентов с COVID-19, госпитализированных в медцентр Northwestern Medicine. Выяснилось, что около половины участников выборки имели неврологические симптомы — головную боль, головокружение, снижение бдительности, трудности с концентрацией внимания, судороги, мышечные боли, а также расстройства обоняния и вкуса.
Существует множество различных причин, по которым COVID-19 может вызвать неврологическую дисфункцию. Поскольку это заболевание способно поражать несколько органов (легкие, почки, сердце), мозг также может страдать от недостатка оксигенации или от нарушений свертываемости крови, которые могут привести к ишемическому или геморрагическому инсульту.
Как сообщали «Кубанские новости», фельдшер назвала главное отличие COVID-19 от ОРВИ.
Сотрудница фельдшерско-акушерского пункта (ФАП) из села Пивовариха (Иркутская область) Анна Дмитриева рассказала, что является главным отличием коронавируса от ОРВИ, по ее наблюдениям.
По словам фельдшера, в период пандемии она продолжала ходить к пациентам с жалобами на симптомы ОРВИ. Анна Дмитриева проводила первичный осмотр и при подозрении на COVID-19 связывалась с районной больницей, откуда приезжали специалисты и брали мазки, либо госпитализировали.
— Это тоже опыт. И главный симптом, по моим наблюдениям, отличающий этот вирус от ОРВИ, — потеря обоняния. Почти 100% диагностировали COVID-19, — отметила фельдшер.
Когда идти к генетику и как готовиться к родам?
Главная страница / Актуальные интервью
Просмотров: 16043Кому нужно идти к генетику, когда нельзя делать УЗИ, как готовиться к родам мужчине и почему нельзя рожать второго сразу? Павел БАУРОВ, заведующий консультативной поликлиникой Краевого центра охраны материнства и детства принял участие в «Неделе здоровья» газеты «АиФ на Енисее» и ответил на часто задаваемые вопросы читателей.
КЛЕТКИ ПАМЯТИ
» Мы с мужем планируем беременность. Мне 34 года, супруг старше. Нужно ли нам проходить консультацию на генетику?»
Илона, Назарово
— После 30 лет в связи с изменениями в организме увеличивается процент аномалии развития и хромосомных патологий, таких как синдром Дауна. А после сорока риски увеличиваются в 6 раз. Поэтому ваш доктор должен направить вас к врачу-генетику. Если отклонений нет, будет рекомендовано проконсультироваться у генетика уже непосредственно при наступлении беременности.
«Слышала, что УЗИ может быть опасно для ещё не рождённого ребёнка. Стоит ли его вообще делать?»
Виктория, Ачинск
— УЗИ беременной делается для исключения пороков развития плода. Оно проводится трижды: 11-14 недель, 18-22 недели и 31-34 недели. Это позволяет уточнить степень развития плода и необходимости дополнительных вмешательств со стороны медперсонала. Сроки рекомендованы всемирной организацией здравоохранения как наиболее безопасные: в это время никакой закладки уже не происходит. Оно нежелательно в сроки до 10 недель, так как может привести к выкидышу, а до 5-6 недель — провоцировать пороки развития.
Сроки рекомендованы всемирной организацией здравоохранения как наиболее безопасные: в это время никакой закладки уже не происходит. Оно нежелательно в сроки до 10 недель, так как может привести к выкидышу, а до 5-6 недель — провоцировать пороки развития.
«Мне рекомендовали кордоцентез, боюсь навредить малышу. Насколько он безопасен и информативен?»
Мария, Красноярск
— Кордоцентез рекомендован, если выявлены нарушения в развитии плода. Делают прокол передней брюшной стенки матки, забирается пуповинная кровь у ребёнка. Как любая манипуляция — от укола до операции — имеет определённый процент осложнений. Но он позволяет уточнить, есть или нет проблема у ребёнка, на 99%. Если да, то это даёт родителям возможность решить вопрос о прерывании беременности. К сожалению, бывают случаи, когда матери решают оставить заведомо нежизнеспособного ребёнка.
«У меня отрицательный резус-фактор, у мужа положительный. Беременность вторая, ребёнок первый. Доктора подозревали резус-конфликт, потому провела всю беременность в роддоме. Всё обошлось. Малыш тоже родился с отрицательным резусом. Сейчас опять планируем беременность. Может, можно более точно узнать, какой группы крови будет ребёнок?»
Доктора подозревали резус-конфликт, потому провела всю беременность в роддоме. Всё обошлось. Малыш тоже родился с отрицательным резусом. Сейчас опять планируем беременность. Может, можно более точно узнать, какой группы крови будет ребёнок?»
Татьяна, Красноярск
— Если у партнёров разные резус-факторы, желательно избегать абортов, поскольку в будущем он может вылиться в такие вот проблемы. Ситуация устроена так, что существуют клетки памяти, которые способны хранить антирезусные антигены с предыдущей беременности. Перед планированием беременности нужно сдать группу крови и посмотреть резус-фактор и титры антител на данный момент. А при наступлении беременности — у нас в центре определить резус плода по крови матери. Точность данного метода — 99,8%. Это делается на сроке от 8 до 12 недель. Если резус отрицательный, в дальнейших мероприятиях по наблюдению вас в стационаре нет необходимости. Если резус положительный, тогда необходимо составить план ведения беременности.
АВОСЬ ПРОНЕСЁТ
«В августе ждем ребёнка. Можно ли рожать в перинатальном? Как готовиться, если я тоже хочу быть вместе с женой?»
Виктор, Красноярск
— Роды в перинатальном центре проводятся только по медицинским показаниям или если наступают преждевременные роды до 34 недель. Платных родов у нас нет. Можно выбрать любой другой роддом. А чтобы присутствовать на родах мужу, надо в срок 37 недель прийти к главному врачу выбранного роддома и уточнить возможность партнёрских родов. Там вам подскажут, что для этого нужно. К самим родам мужчине необходимо психологически готовиться. При женских консультациях есть курсы, куда ходят в том числе и парами, ведь женщине нужно помогать, а не просто сидеть рядышком на стульчике и 12 часов держать её за руку.
«Хотим ребёнка, но у нас с мужем не получается. Есть возможность пройти консультацию в центре, если я живу и прописана в районе?»
Татьяна, Боградский р-н
— Мы работаем со всеми территориями. Но предварительный диагноз «бесплодие» может выставлять ваш доктор при отсутствии наступления беременности только после года регулярной половой жизни. Он же выдаст вам направление на обследование в перинатальный центр.
Но предварительный диагноз «бесплодие» может выставлять ваш доктор при отсутствии наступления беременности только после года регулярной половой жизни. Он же выдаст вам направление на обследование в перинатальный центр.
«Моя сестра забеременела вторым ребёнком через 8 месяцев после родов. Решила рожать, но продолжает первого кормить грудью. Как это скажется на здоровье ребёнка и матери?»
Валерия, Емельяново
— Такая беременность более тяжёлая для ребёнка и для матери. Во-первых, женский организм работает на износ — и физически, и психологически. Во-вторых, питательные вещества ребёнку в утробе практически не достаются — всё уходит на лактацию. Более того, есть риск выкидыша. При грудном вскармливании матка входит в тонус, организм так устроен, что должен выкормить сначала одного. Второй ребёнок, как правило, рождается очень слабым. В идеале, первый год кормить грудью, второй — позволить своему организму отдохнуть.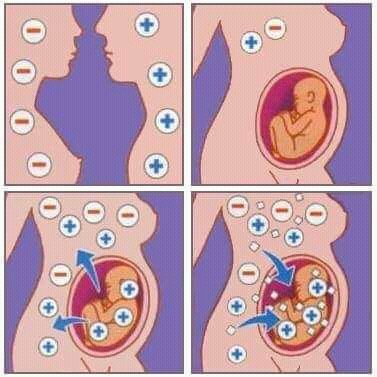 Пропить поливитамины для профилактики развития аномалий и с новыми силами планировать беременность.
Пропить поливитамины для профилактики развития аномалий и с новыми силами планировать беременность.
«АиФ на Енисее» № 20, 2015
Резус D отрицательный при беременности
Резус-болезнь возникает во время беременности при несовместимости групп крови матери и ребенка.
У каждого человека одна из 4 групп крови (A, B, AB или O). Вы наследуете свою группу крови от смеси генов своих родителей. Эти группы крови далее идентифицируются как положительные или отрицательные. Это показывает ваш «резус-фактор» (RhD), который указывает, есть ли у вас белок, известный как «антиген D», на поверхности ваших эритроцитов.
Около 17 из 100 жителей Австралии имеют отрицательную группу крови. Если ваша кровь RhD-отрицательная, это обычно не проблема, если только вы не беременны и ваш ребенок не RhD-положительный. Это может произойти, если отец ребенка RhD-положительный.
Проблема может возникнуть, если небольшое количество крови ребенка попадает в кровоток матери во время беременности или родов, мать может вырабатывать антитела против резус-положительных клеток (известные как «анти-D-антитела»). Это называется «сенсибилизирующим событием».
Это называется «сенсибилизирующим событием».
Это может произойти несколькими способами:
Сенсибилизирующее событие обычно не влияет на первую беременность, но если у женщины еще одна беременность с резус-положительным ребенком, ее иммунный ответ будет сильнее, и она может вырабатывать намного больше антител. Эти антитела могут проникать через плаценту и разрушать клетки крови ребенка, что приводит к состоянию, называемому «резус-болезнью» или «гемолитической болезнью новорожденного». Это может привести к анемии, желтухе и повреждению головного мозга у ребенка.
Резус-болезнь в наши дни встречается редко, потому что ее обычно можно предотвратить с помощью инъекций лекарства, называемого «анти-D иммуноглобулин». Всем женщинам предлагаются анализы крови в рамках дородового скрининга, чтобы определить, является ли их кровь RhD-отрицательной или положительной.
Инъекция назначается резус-отрицательным женщинам, имеющим резус-положительных партнеров на 28 и 34 неделе беременности. Его также можно дать в любое время, если есть опасения, что произошло сенсибилизирующее событие.Вы также можете сделать инъекцию после того, как ребенок родится, и тесты подтвердят, что у вашего ребенка RhD-положительный результат. Единственный способ узнать, является ли ребенок RhD-положительным, — это после его рождения и анализа пуповинной крови.
Его также можно дать в любое время, если есть опасения, что произошло сенсибилизирующее событие.Вы также можете сделать инъекцию после того, как ребенок родится, и тесты подтвердят, что у вашего ребенка RhD-положительный результат. Единственный способ узнать, является ли ребенок RhD-положительным, — это после его рождения и анализа пуповинной крови.
Инъекция анти-D безопасна как для матери, так и для ребенка.
Если у женщины выработались анти-D антитела во время предыдущей беременности (она уже сенсибилизирована), то эти инъекции иммуноглобулина не помогают. Беременность будет контролироваться более внимательно, чем обычно, как и ребенок после рождения.
Если у будущего ребенка действительно развивается резус-болезнь, лечение зависит от ее тяжести. Переливание крови нерожденному ребенку может потребоваться в более тяжелых случаях. После рождения ребенок, скорее всего, будет помещен в отделение интенсивной терапии новорожденных (больничное отделение, специализирующееся на уходе за новорожденными).
Лечение резус-болезни после рождения может включать световую терапию, называемую фототерапией, переливание крови и инъекцию раствора антител (внутривенный иммуноглобулин) для предотвращения разрушения эритроцитов.
Если болезнь резус не лечить, тяжелые случаи могут привести к мертворождению. В других случаях это может привести к повреждению мозга, трудностям в обучении, глухоте и слепоте. Однако лечение обычно бывает эффективным, и эти проблемы возникают нечасто.
Резус-отрицательный кровь и беременность: что вам нужно знать
Если во время записи на прием к акушерке вы узнали, что у вас резус-отрицательный результат, это означает следующее.
Резус отрицательный: что это значит
У вас будет анализ на вашу группу крови (A, B, AB или O) при первоначальном бронировании на прием.Анализ крови также покажет, резус-положительный (резус-положительный) или резус-отрицательный (резус-отрицательный).
Около 15% населения Великобритании являются резус-отрицательными, а 17% всех родов в Англии и Уэльсе происходят от резус-отрицательных женщин (NICE, 2008). Примерно в 10% всех рождений в Англии и Уэльсе мама является RhD-отрицательной, а ребенок унаследовал RhD-положительную кровь от отца (NICE, 2008). И тут все немного усложняется…
Примерно в 10% всех рождений в Англии и Уэльсе мама является RhD-отрицательной, а ребенок унаследовал RhD-положительную кровь от отца (NICE, 2008). И тут все немного усложняется…
Резус отрицательный: проблемы для ребенка
Резус-отрицательный результат не является проблемой при первой беременности.Но если у вас еще есть дети, вам может понадобиться дополнительный уход.
Если у вас резус-отрицательный результат, но у вас резус-положительный ребенок, кровь ребенка может попасть в ваш кровоток. Опасность в том, что ваша иммунная система может выработать против нее антитела, которые затем атакуют красные кровяные тельца ребенка. Это известно как сенсибилизация.
Кровь вашего ребенка может перейти к вам во время родов, или если у вас есть кровотечение, травма, такая как падение, автомобильная авария, или инвазивная медицинская процедура (NHS, 2018).Это также может произойти после предыдущего выкидыша или внематочной беременности или очень редко во время переливания крови (NHS, 2018).
Если это произойдет, ребенок может заболеть резусом или гемолитической болезнью плода и новорожденного (HDFN). Это может привести к анемии и желтухе у ребенка (NHS, 2018).
Резус отрицательный: проблемы для мамы
К сожалению, стандартного способа узнать, является ли ваш ребенок резус-положительным, не существует, поскольку тестирование стоит дорого и не является стандартным в Великобритании (Hawk et al, 2013).
Если у вас резус-отрицательный результат, а у вашего партнера резус-положительный результат, вам могут предложить пару дополнительных приемов к акушерке для инъекций «анти-D». Хотя доказательства преимуществ этого подхода неубедительны, NICE рекомендует рутинные инъекции анти-D всем беременным RhD-отрицательным женщинам в случае возникновения сенсибилизации (NICE, 2008; McBain et al, 2015). Вы можете получить анти-D либо в виде разовой дозы на 28–30 неделе, либо в виде двух доз на 28 и 34 неделе (NHS, 2018).
Anti-D — это продукт крови, который убирает резус-положительные антигены (NHS, 2018). Однако решать вам, хотите ли вы делать уколы.
Однако решать вам, хотите ли вы делать уколы.
После рождения ребенка его кровь проверяют на RhD-положительную реакцию. Если это так и у вас нет иммунитета, вам предложат еще одну инъекцию анти-D (NHS, 2018).
Младенцы с резус-болезнью: лечение
Около половины всех случаев резус-болезни практически не нуждаются в каком-либо лечении, поскольку ребенок просто регулярно находится под наблюдением во время беременности (NHS, 2018).
В редких случаях ребенку может потребоваться переливание крови, пока он находится в утробе матери (NHS, 2018).Другим, возможно, придется рано родиться, чтобы пройти курс лечения. Эти методы лечения могут включать фототерапию (светотерапию), иногда внутривенное введение антител от здоровых доноров и редко переливание крови (NHS, 2018).
Последнее обновление этой страницы: май 2018 г.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
Самая драгоценная кровь на Земле
Его доктор отвез его через границу. Так было быстрее: если мужчина сдавал кровь в Швейцарии, его кровь задерживалась, пока заполнялись документы и запрашивались разрешения.
Медсестра в Аннемассе, Франция, могла сказать по этикетке на пакете крови, предназначенном для Парижа, что эта кровь была довольно необычной. Но когда она внимательно прочитала подробности, ее глаза расширились. Неужели этот мужчина, сидящий рядом с ней, не мог быть живым, не говоря уже о том, чтобы быть здоровым?
Томас улыбнулся про себя.Очень немногие люди в мире знали, что его группа крови существует — может — существовать. И еще меньше делились. За 50 лет исследователи обнаружили всего около 40 человек на планете с такой же драгоценной, спасающей жизнь кровью в жилах.
Красные кровяные тельца переносят кислород ко всем клеткам и тканям нашего тела.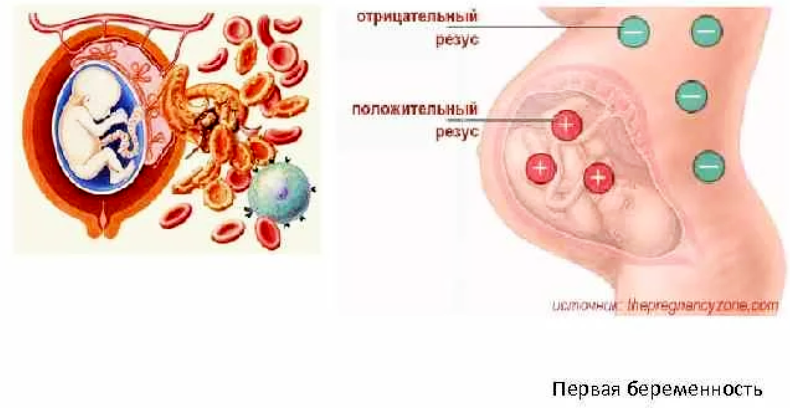 Если мы потеряем много крови во время операции или несчастного случая, нам нужно ее больше — быстро. Отсюда сотни миллионов людей, проходящих через центры сдачи крови по всему миру, и тысячи транспортных средств, перевозящих пакеты с кровью в центры обработки и больницы.
Если мы потеряем много крови во время операции или несчастного случая, нам нужно ее больше — быстро. Отсюда сотни миллионов людей, проходящих через центры сдачи крови по всему миру, и тысячи транспортных средств, перевозящих пакеты с кровью в центры обработки и больницы.
Было бы просто, если бы у всех нас была одна кровь. Но мы этого не делаем. На поверхности каждого из наших эритроцитов содержится до 342 антигенов — молекул, способных запускать производство специализированных белков, называемых антителами. Именно наличие или отсутствие определенных антигенов определяет группу крови.
Около 160 из 342 антигенов групп крови имеют «высокую распространенность», что означает, что они обнаруживаются в эритроцитах большинства людей. Если вам не хватает антигена, на который положительны 99 процентов людей в мире, ваша кровь считается редкой.Если вам не хватает той, на которую положительны 99,99 процента людей, значит, у вас очень редкая кровь. Если в ваших эритроцитах отсутствует какой-либо антиген с высокой распространенностью, значит, вы «отрицательны» для этой группы крови. Если вы получаете кровь от «положительного» донора, ваши собственные антитела могут реагировать с несовместимыми донорскими клетками крови, вызывая дальнейшую реакцию иммунной системы. Эти трансфузионные реакции могут быть летальными.
Если вы получаете кровь от «положительного» донора, ваши собственные антитела могут реагировать с несовместимыми донорскими клетками крови, вызывая дальнейшую реакцию иммунной системы. Эти трансфузионные реакции могут быть летальными.
Поскольку она есть у очень немногих людей, редкая кровь по определению вряд ли когда-либо понадобится.Но когда это так, поиск донора и сдача крови пациенту в кризисной ситуации может превратиться в отчаянную гонку на время. Это почти наверняка потребует участия запутанной международной сети людей, незаметно работающих за суетой «обычного» донорства крови, чтобы найти донора в одной стране и переправить мешок своей крови в другую.
Сорок лет назад, когда 10-летний Томас попал в университетскую больницу Женевы с обычной детской инфекцией, его анализ крови показал кое-что очень любопытное: у него, похоже, отсутствовала вся система групп крови.
Существует 35 систем групп крови, организованных в соответствии с генами, несущими информацию для производства антигенов в каждой системе. Большинство из 342 антигенов группы крови принадлежат к одной из этих систем. Rh-система (ранее известная как «резус») является самой крупной и содержит 61 антиген.
Большинство из 342 антигенов группы крови принадлежат к одной из этих систем. Rh-система (ранее известная как «резус») является самой крупной и содержит 61 антиген.
Самый важный из этих резус-антигенов, антиген D, довольно часто отсутствует у кавказцев, из которых около 15 процентов являются резус-D-отрицательными (чаще, хотя и неточно, называются резус-отрицательной кровью).Но казалось, что у Томаса не было всех антигенов резус-фактора. Если это подозрение подтвердится, то его группа крови Rh станет нулевой — одна из самых редких в мире и феноменальное открытие для больничных гематологов.
Rh null Кровь впервые была описана в 1961 году у австралийской женщины аборигенного происхождения. До этого врачи предполагали, что эмбрион, у которого отсутствуют все антигены резус-клеток крови, не выживет, не говоря уже о том, чтобы вырасти в нормального здорового взрослого человека. К 2010 году, почти пять десятилетий спустя, во всем мире было зарегистрировано около 43 человек с Rh null в крови.
Едва веря в то, что она видела, доктор Мари-Хосе Стеллинг, в то время заведующая лабораторией гематологии и иммуногематологии университетской больницы Женевы, отправила кровь Томаса на анализ в Амстердам, а затем в Париж. Результаты подтвердили ее выводы: у Томаса был Rh null крови. И с этим он мгновенно стал бесконечно ценным для медицины и науки.
Исследователи, стремящиеся разгадать тайны физиологической роли интригующей сложной системы резус-фактора, стремятся заполучить кровь Rh null , поскольку она предлагает идеальную систему «нокаута».Редко отрицательная кровь настолько востребована для исследований, что, хотя все образцы, хранящиеся в банках крови, анонимны, были случаи, когда ученые пытались отследить отдельных доноров и напрямую обратиться к ним с просьбой о крови.
И поскольку кровь Rh null можно считать «универсальной» кровью для всех с редкими группами крови в системе Rh, ее способность спасать жизни огромна. Как таковая, она также высоко ценится врачами, хотя ее будут давать пациентам только в крайних случаях и после очень тщательного рассмотрения, поскольку ее практически невозможно заменить. «Это золотая кровь», — говорит доктор Тьерри Пейрар, нынешний директор Национальной справочной лаборатории иммуногематологии в Париже.
«Это золотая кровь», — говорит доктор Тьерри Пейрар, нынешний директор Национальной справочной лаборатории иммуногематологии в Париже.
Группы крови передаются по наследству, и Rh null , как известно, передается по наследству. Итак, следующим шагом гематологов в Женеве было проверить семью Томаса в надежде найти другой источник, особенно потому, что Томас не сможет делать пожертвования, пока ему не исполнится 18 лет. Все выглядело еще более обнадеживающим, когда выяснилось, что деды Томаса были третьими. двоюродные братья и сестры.Но тесты показали, что кровь Томаса Rh null была результатом двух совершенно разных случайных мутаций с обеих сторон. Чистая случайность, дважды превышающая, перед лицом исчезающе малой вероятности.
В 2013 году Уолтер Удоеоп получил письмо от старого друга из Нигерии. У 70-летней матери отца Джеральда Аниети Акаты была опухоль в сердце, но ни одна больница в Нигерии не могла провести необходимую ей операцию. Аката приложил медицинские записи своей матери, прося помощи Уолтера.
Уолтер, консультант Медицинского центра Джонсон-Сити, штат Теннесси, с самого начала знал, что это будет нелегко.Операция Франциски Акаты обошлась бы в устрашающий минимум 150 000 долларов, если бы она была проведена в Соединенных Штатах. Отец Аката был пастором в Джонсон-Сити в течение нескольких лет, и сначала Уолтер надеялся заручиться помощью церкви и больниц, в которых служил его друг. Но ни один из них не смог собрать такую большую сумму денег.
Он вспомнил, что другому другу недавно сделали операцию на открытом сердце в Объединенных Арабских Эмиратах всего за 20 000 долларов. Он позвонил в больницу, и сотрудники согласились прооперировать Франциску.Прихожане отца Акаты в США и Нигерии собрали деньги, и три месяца спустя Франциска Аката летела на восток, в ОАЭ.
Но через несколько дней после ее поступления врачи сказали Франциске, что анализы крови показали, что у нее редкая группа крови, которую разделяют 0,2 процента белого населения: лютеранский B-отрицательный. Ситуация усложняется тем, что она также была O-отрицательной — необычная, но официально не редкая группа крови, о которой многие из нас слышали, и ее разделяют около 5 процентов людей.Эта комбинация сделала кровь Франциски такой редкой, что было бы трудно, если не невозможно, найти ей ровесницу.
Ситуация усложняется тем, что она также была O-отрицательной — необычная, но официально не редкая группа крови, о которой многие из нас слышали, и ее разделяют около 5 процентов людей.Эта комбинация сделала кровь Франциски такой редкой, что было бы трудно, если не невозможно, найти ей ровесницу.
Поскольку в ОАЭ или других странах Персидского залива не было совместимой крови, г-же Аката пришлось лететь домой и ждать, пока не будет найдена подходящая кровь. В больнице искали кровь, но в последующие две недели не нашли.
Уолтер запросил у Франциски анализы крови в больнице, а затем начал поиск подходящей крови в США.С. Он пробовал центр крови за центром крови по всей стране, прежде чем его направили в Американскую программу редких доноров в Филадельфии, базу данных всех доноров редкой крови в Америке. Наконец, он нашел подходящих доноров.
Его облегчение было недолгим, потому что, как могли бы ему сказать Томас или Пейрард, крови намного труднее пересекать границы, чем людям. «Вы не представляете, насколько сложно импортировать или экспортировать редкую кровь», — говорит Пейрард. «Ваш пациент умирает, и в вашем офисе есть люди, которые просят эту бумагу и эту форму.Это просто безумие. Это не телевизор; это не машина. Это кровь.
«Вы не представляете, насколько сложно импортировать или экспортировать редкую кровь», — говорит Пейрард. «Ваш пациент умирает, и в вашем офисе есть люди, которые просят эту бумагу и эту форму.Это просто безумие. Это не телевизор; это не машина. Это кровь.
Иногда отправка крови из одной страны в другую — это больше, чем бюрократический кошмар. Как теперь обнаружил Уолтер, больница в ОАЭ придерживалась политики не принимать донорскую кровь из-за пределов государств Персидского залива, а это означало, что Франциска не сможет использовать кровь, которую он нашел в Америке.
Ситуация выглядела безрадостной. Но затем, после случайной встречи с коллегой, отец Аката узнал о небольшой больнице общего профиля в Камеруне, соседнем с Нигерией на востоке, где была организована программа кардиохирургии при финансовой поддержке католической церкви.Уолтер связался с тамошними хирургами, которые подтвердили, что могут сделать операцию, если он предоставит подходящую кровь.
Американская программа редких доноров обратилась в Южноафриканскую национальную службу крови, в которой были перечислены четыре подходящих донора; однако один из них был недоступен, один не смог сделать пожертвование до конца года, а двое отказались от сдачи пожертвований по медицинским показаниям. Все это общие проблемы с редкими донорами. Есть ограничения на то, как часто люди могут делать пожертвования.Более того, отслеживание доноров также может быть проблемой — некоторые заболевают или умирают, а другие переезжают домой, не обновив службы крови.
Все это общие проблемы с редкими донорами. Есть ограничения на то, как часто люди могут делать пожертвования.Более того, отслеживание доноров также может быть проблемой — некоторые заболевают или умирают, а другие переезжают домой, не обновив службы крови.
В южноафриканском банке замороженной редкой крови было две единицы совместимой крови, но срок жизни замороженной крови составляет 48 часов по сравнению с четырьмя неделями для свежей крови. Если бы его задержали на таможне или задержали по какой-либо другой причине, он был бы непригоден для использования к тому времени, когда он прибыл в больницу в Камеруне. Чтобы использовать замороженную южноафриканскую кровь, Франциске пришлось бы сделать операцию в Южной Африке.У Уолтера не было вариантов.
Когда ему исполнилось 18 лет, Томаса посоветовали сдать кровь для себя. В Швейцарии сейчас нет банка замороженной крови, поэтому его кровь хранится в банках редкой крови в Париже и Амстердаме. Он едет во Францию, чтобы сдать кровь, избегая бюрократического аппарата, который сработал бы, если бы его кровь была отправлена через швейцарскую границу в Париж.
Первая срочная просьба поступила через несколько лет после того, как Томас начал сдавать кровь, когда ему позвонили и спросили, не возражает ли он взять и оплатить такси до центра крови в Женеве, чтобы сдать кровь для новорожденного.В этот момент он убедился, насколько ценна его кровь. Возможно, это было также первым намеком на то, что пожертвование в конечном итоге будет на его счету. Некоторые страны действительно платят донорам (а некоторые платят больше за редкую кровь), чтобы поощрять сдачу крови. Но большинство национальных служб крови не платят, чтобы отпугнуть доноров с такими инфекциями, как ВИЧ.
Альтруистический дух служб крови в Западной Европе означает, что они также не покрывают транспортные расходы доноров или нерабочее время, которые представляют собой плату за кровь.Они даже не могут отправить такси, чтобы отвезти редкого донора в центр крови, хотя сама кровь может доставить на такси от центра к пациенту.
Это может стать неприятной и потенциально фатальной проблемой. Пейрард рассказал мне, что недавно с ним связался врач из Цюриха с просьбой сдать кровь с другой редкой комбинацией негативов для пациента, которому предстоит операция. Во Франции было всего четыре совместимых донора, и Пейрар смог связаться по телефону только с двумя. Одной из них была 64-летняя женщина, жившая в деревне недалеко от Тулузы.Хотя она была более чем готова поехать в центр крови в городе и сдать кровь, потому что она не могла водить машину, она просто не могла туда добраться.
Пейрард рассказал мне, что недавно с ним связался врач из Цюриха с просьбой сдать кровь с другой редкой комбинацией негативов для пациента, которому предстоит операция. Во Франции было всего четыре совместимых донора, и Пейрар смог связаться по телефону только с двумя. Одной из них была 64-летняя женщина, жившая в деревне недалеко от Тулузы.Хотя она была более чем готова поехать в центр крови в городе и сдать кровь, потому что она не могла водить машину, она просто не могла туда добраться.
Итак, если его врач снова не перевезет его через границу — любезность, выходящая далеко за рамки служебных обязанностей между врачом и пациентом — Томас возьмет дневной отпуск на работе два раза в год и поедет в Аннемас во Франции, чтобы сделать пожертвование, оплачивая свои транспортные расходы туда и обратно.
У Уолтера был последний шанс найти кровь, в которой так отчаянно нуждалась Франциска Аката: небольшая лаборатория на другом берегу Атлантики.Скромный размер Международной референс-лаборатории группы крови в Филтоне, недалеко от Бристоля в Англии, вводит в заблуждение; экспертиза IBGRL означает, что это одна из ведущих лабораторий мира по идентификации редкой крови. Он также ведет всемирную базу данных доноров редкой крови — Международную группу редких доноров. Группа существует для того, чтобы гарантировать, что если кому-то в любой точке мира когда-либо понадобится редкая кровь, у него будут наилучшие шансы получить ее.
Если донор и реципиент находятся в разных странах, службы крови обеих стран оговаривают стоимость.Запрашивающая страна обычно покрывает расходы по доставке крови при температуре 4 градуса Цельсия, температуре, при которой должны сохраняться свежие эритроциты, чтобы они оставались нетронутыми перед переливанием.
«Обычно это взаимное соглашение между странами, так что никто, кто когда-либо нуждается в крови, не подвергается наказанию за то, что находится там, где они есть», — сказала мне Николь Торнтон, руководитель службы поддержки красных ячеек в IBGRL. «Некоторые страны взимают немного больше за единицу крови, но жестких правил нет.Большинство из них не берут слишком много, потому что в какой-то момент они могут оказаться в такой же ситуации ». В Великобритании плата составляет 125,23 фунта стерлингов за пакет с кровью.
Уолтер связался с Торнтоном, который провел поиск в Международной панели редких доноров и выявил 550 активных O-отрицательных / лютеранских B-отрицательных доноров по всему миру. Поскольку они передаются по наследству, группы крови, как правило, объединяются в определенные группы населения, и 400 из этих доноров оказались в Великобритании — большинство из них в Лондоне или его окрестностях. Полет из Великобритании в Камерун будет намного короче, чем из США.С. И кровь была бы свежей.
Поскольку кровь была в наличии, и поскольку было бы нецелесообразно отправлять вторую партию, если Франциске потребуется более четырех единиц, службы крови Великобритании согласились отправить шесть пакетов крови. Все шесть доноров из Великобритании, которым позвонили и смогли сделать пожертвование, сделали это в течение нескольких дней.
В Рочестере, Англия, это было 104-е пожертвование Джеймса. Впервые он сдал кровь в армии в возрасте 18 лет в 1957 году, когда ему сказали, что его O-отрицательная кровь «хороша для голубых младенцев».В 1985 году он получил письмо, в котором объяснялось, что его кровь была редкостью (хотя не настолько, насколько она редка), и спрашивался, будет ли кто-нибудь из его семьи сдавать кровь для анализа. Однако члены семьи, которых он спросил, неохотно, полагая, что им «нужна их кровь для себя».
Несколько лет спустя, в начале 1990-х, Джеймс получил свой первый телефонный звонок из службы крови и спросил, не возражает ли он «зайти в местную больницу, чтобы сдать кровь для кого-то в Голландии». Там ему сказали, что такси ждет его крови.Он не считал это особенно необычным, говоря, что все это было пожертвованием на день.
Он не был удивлен, когда его снова вызвали, но он не знал, что его кровь идет в Камерун. А раньше он не знал, что у него лютеранский B-отрицательный, а также O-отрицательный. Он был удивлен и слегка заинтригован, узнав, что в мире всего 550 известных людей одной крови.
Пакет с кровью Джеймса присоединился к пяти пакетам от других доноров, и все шесть были доставлены курьером в Тутинг на юге Лондона, где они отправились в свое путешествие длиной 4000 миль.
Именно тогда Уолтер обнаружил, насколько на самом деле удалена больница. Кумбо, в горах на северо-западе Камеруна, находится более чем в 250 милях к северу от Дуалы и Яунде, где расположены основные международные аэропорты страны. Крови придется пройти несколько часов, чтобы добраться туда, натыкаясь на грунтовую дорогу в мартовскую жару. Даже будучи упакованным в лед, было бы трудно поддерживать температуру в 4 градуса по Цельсию.
Кровь Франциски Акаты приземлилась в международном аэропорту Дуала и прошла таможенную очистку к полудню в пятницу, 21 марта 2014 года.Снаружи ждал вертолет, доставленный в последнюю минуту больницей, чтобы избежать долгой дороги. Ее кровь пролилась до Кумбо и прибыла в 14:00, сразу после того, как Франциску привезли в операционную.
Операция прошла успешно, и католическая епархия Кумбо нашла ей место, где она могла поправиться перед отлетом домой. Уолтер до сих пор восхищается усилиями стольких людей — на трех разных континентах — спасти одну жизнь, «точно так же, как пастырь, который оставил 99 овец и пошел за пропавшей.
Поскольку его кровь можно сдать любому человеку с отрицательным резус-фактором, Томас смог спасти бесчисленное количество жизней. Но если ему самому когда-нибудь понадобится кровь, он может получить только кровь Rh null . Если он жертвует единицу для себя, он должен разрешить использовать ее всем, кому она может понадобиться.
Это оставляет Томаса зависимым от других доноров Rh null . Но из других 40 с лишним человек, известных во всем мире с Rh null крови, только шесть или около того, помимо Томаса, могут сдавать кровь.И все они находятся далеко: их местоположения включают Бразилию, Японию, Китай, США и Ирландию. Нежелание сдавать кровь, возможно, и понятно, но оно ложится дополнительным бременем на людей, которые сдают кровь. Вероятно, поэтому Томас, когда мы с Пейрардом встретили его в Лозанне, встретили нас с легким весельем. «Интересно ли подставить лицо мешку с кровью?»
За чаем он описал влияние своей крови на его жизнь. В детстве он не мог пойти в летний лагерь, потому что его родители опасались, что он может попасть в аварию.Став взрослым, он принимает разумные меры предосторожности: он осторожно водит машину и не ездит в страны, где нет современных больниц. Он держит в бумажнике карточку из Французской национальной справочной лаборатории иммуногематологии в Париже, подтверждающую его группу крови Rh , нулевую , на случай, если он когда-нибудь попадет в больницу. Но одна вещь, которая у него в крови — и почти у каждого, кто вырос в тени Альп, — это катание на лыжах. Воздержание, похоже, было вариантом, который он даже не рассматривал.
Единственным очевидным эффектом для здоровья, который он испытывает, является легкая анемия, поэтому ему посоветовали сдавать кровь дважды в год, а не четыре раза.Интересно, что один врач однажды спросил, вспыльчив ли он. На самом деле все обстоит наоборот: «Я очень спокоен. Это просто моя личность или моя кровь влияет или нет, я не знаю «.
В целом Томас спокойно относится к своему «состоянию». «У меня нет такой проблемы, как гемофилия, которая влияет на повседневную жизнь. В этом смысле мне повезло. Я также рада, что когда мне сказали, что у меня особенная кровь, они сказали мне, что иметь детей — это нормально. Мне разрешили завести семью, так что я счастлива.
Доноры, такие как Джеймс и Томас, никогда не узнают, что случилось с их кровью, а гематологи не пересекают границы, чтобы выразить свою признательность. Но в тот день, когда мы сидели в комнате, наполненной весенним солнечным светом, глядя на туманные пики с белыми крапинками, Пейрард сказал Томасу, что его кровь спасла жизни. Совсем недавно из Франции в Швейцарию отправили отряд для маленького ребенка, который в противном случае умер бы.
С одной стороны, кровь Томаса действительно отделяет его от всех нас.С другой стороны, как заметил французский философ Симона Вейль, каждое разделение является связующим звеном.
И другая кровь Томаса дала ему странную неожиданную способность. Когда он должен был быть призван на военную службу, врач, который первым рассказал ему о его крови, Мари-Хосе Стеллинг, написала в армию, что ему слишком опасно проходить военную службу, поэтому он был освобожден. За последние 40 с лишним лет Томас и Стеллинг установили особенно близкие отношения. В прошлом году она присоединилась к нему, его семье и друзьям, чтобы отпраздновать его 50-летие на лодке по Женевскому озеру.«Она была очень добра, — говорит Томас. «Она увидела человеческий аспект Rh null , а не просто мешок с кровью».
Эта статья любезно предоставлена Mosaic .
Что это такое и что они означают?
Точное количество крови в теле человека будет зависеть от его размера. Кроме того, состав крови у разных людей различается. Эта разница в структуре определяет группу крови человека.
Группа крови человека зависит от того, какие гены он унаследовал от своих родителей.
ABO — самая известная система для группировки групп крови, хотя есть и другие методы. В группе ABO есть четыре основных категории: A, B, O и AB. В этих группах есть еще восемь групп крови.
Каждые 2 секунды человеку в США нужна кровь. Когда человеку требуется переливание, врачи должны назначить ему правильный тип. Неправильная группа крови может вызвать нежелательную реакцию, которая может быть опасной для жизни.
Как работает кровь и какие проблемы могут возникнуть?
Основными компонентами крови являются:
- красных кровяных телец, которые переносят кислород по всему телу
- лейкоцитов, которые играют решающую роль в иммунной системе
- плазма, представляющая собой желтоватую жидкость, содержащую белки и соли
- тромбоцитов, которые способствуют свертыванию
Группа крови будет зависеть от того, какие антигены находятся на поверхности эритроцитов.
Антигены — это молекулы. Это могут быть белки или сахара. Типы и особенности антигенов могут различаться у разных людей из-за небольших генетических различий.
Антигены в крови выполняют различные функции, включая:
- транспортировку других молекул в клетку и из нее
- поддержание структуры эритроцитов
- обнаружение нежелательных клеток, которые могут вызвать болезнь
Ученые используют два типа антигены для классификации групп крови:
Антигены и антитела играют роль в защитном механизме иммунной системы.
Белые кровяные тельца вырабатывают антитела. Эти антитела будут нацелены на антиген, если они сочтут его чужеродным объектом.
Вот почему важно подбирать группы крови, когда человеку требуется переливание.
По данным Американского Красного Креста, если человек получает красные кровяные тельца с антигенами, которых еще нет в его организме, его организм отторгает и атакует новые красные кровяные тельца.
Это может вызвать тяжелую и, возможно, опасную для жизни реакцию.
Сколько крови в организме человека?
Система групп крови ABO классифицирует группы крови в соответствии с различными типами антигенов в красных кровяных тельцах и антителами в плазме.
Они используют систему ABO вместе со статусом антигена RhD, чтобы определить, какая группа или типы крови подходят для безопасного переливания эритроцитов.
Существует четыре группы ABO:
Группа A : Поверхность красных кровяных телец содержит антиген A, а в плазме — антитело против B.Антитело анти-B атакует клетки крови, содержащие антиген B.
Группа B : Поверхность красных кровяных телец содержит антиген B, а в плазме — антитело против A. Антитело анти-A будет атаковать клетки крови, содержащие антиген A.
Группа AB : красные кровяные тельца содержат антигены как A, так и B, но плазма не содержит антител против A или анти-B. Лица с типом AB могут получить любую группу крови ABO.
Группа O : Плазма содержит как анти-A, так и анти-B антитела, но поверхность красных кровяных телец не содержит никаких антигенов A или B.Поскольку эти антигены отсутствуют, человек с любой группой крови ABO может получить этот тип крови.
Резус-фактор
Некоторые эритроциты имеют резус-фактор, также известный как антиген RhD. Группировка по резусу добавляет еще одно измерение.
Если эритроциты содержат антиген RhD, они являются RhD-положительными. В противном случае они RhD-отрицательные.
Что такое ABO и резус
При выборе группы крови врачи должны принимать во внимание как ABO, так и резус.Это означает, что в системе групп крови ABO / Rh существует восемь основных групп крови. Некоторые встречаются чаще, чем другие.
По данным Американской ассоциации банков крови, распределение групп крови в США следующее:
Около 82% людей в США имеют резус-положительную кровь. Самая редкая группа крови — отрицательная AB.
Это основные типы. В восьми основных группах также есть много менее известных и менее распространенных групп крови.
Универсальный донор и универсальный реципиент
O-отрицательная кровь не содержит антигенов A, B или RhD.Практически любой человек с любой группой крови может получить эти эритроциты. Человек с отрицательной группой крови O — универсальный донор.
- Человек с O-отрицательной кровью может сдать кровь практически любому человеку.
- Человек с резус-отрицательной кровью может сдавать кровь человеку с резус-отрицательной или резус-положительной кровью.
- Человек с резус-положительной кровью может сдавать кровь только тому, у кого есть резус-положительная кровь.
В результате существует высокий спрос на O-отрицательную кровь, даже несмотря на то, что менее 10% U.Популяция С. имеет этот тип.
Правила для плазмы противоположны правилам для Rh. У универсального донора плазмы будет кровь типа AB.
Перед тем, как человек получит донорскую кровь, врачи проверят, совместима ли эта кровь. Указание кому-то неправильной группы крови может привести к потенциально опасным для жизни реакциям и осложнениям.
Если человек с антигеном группы B получает эритроциты от человека с антигеном группы A, его организм запускает иммунный ответ и отклоняет переливание.Анти-А-антитело в плазме реципиента атакует и разрушает эритроциты донора А-антигена.
Когда плазма реципиента атакует и разрушает донорские клетки, кровь может слипаться или агглютинироваться. Это может привести к образованию тромбов, которые могут закупорить кровеносные сосуды. Если они сломаются, гемоглобин может вытечь, и это может быть токсичным.
Другие возможные побочные эффекты включают аллергические реакции и анафилаксию. В некоторых случаях организм может справиться, но другие могут быть опасными для жизни.
Некоторые реакции возникают сразу, другие могут проявиться в течение 28 дней.
Кроме того, кровь иногда может содержать неожиданные антитела, вирусы или паразитов. У донора могут не быть симптомов, но они могут повлиять на здоровье реципиента.
Врачи и другие специалисты проводят строгое тестирование и скрининг, прежде чем человек сможет получить донорскую кровь, плазму или другие продукты крови.
Узнайте больше о преимуществах и рисках сдачи крови, а также о побочных эффектах и риске сдачи плазмы.
Если у двух родителей разные группы крови, мать не обязательно будет иметь ту же группу крови или резус-фактор, что и ребенок.
Если у матери резус-отрицательная кровь, а у ребенка резус-положительный, это может представлять опасность во время беременности и родов.
Небольшое количество эритроцитов из кровотока плода может проникать через плаценту и попадать в кровоток матери. Затем антитело против RhD может развиваться в плазме матери в процессе, известном как сенсибилизация.
Проблема может возникнуть, если это антитело затем обнаруживает «чужеродный» антиген в клетках крови плода. Антитела могут начать атаковать эритроциты плода в качестве защитного механизма.
В некоторых случаях может возникнуть тяжелая желтуха и, возможно, повреждение головного мозга.
Инъекция иммуноглобулина G против RhD может помочь предотвратить выработку этого антитела у матери и снизить воздействие сенсибилизирующего события на плод.
По данным Всемирной организации здравоохранения (ВОЗ), если у женщины резус-отрицательная кровь, врач может назначить анти-D иммуноглобулин в 28 недель и 34 недели в качестве профилактической меры.
Анализ крови во время беременности может предсказать возможные риски, проверяя, совместима ли группа крови плода с группой крови матери.
Анализ крови может определить группу крови человека.
Для анализа крови поставщик медицинских услуг берет небольшой образец, обычно из руки пациента.
В лаборатории техник смешивает кровь человека с тремя различными веществами, чтобы посмотреть, как они реагируют. Каждое вещество будет содержать антитела A, антитела B или резус-фактор.
В каждом случае антитела вызывают разные реакции. Если кровь несовместима, она будет слипаться. Наблюдение за этими реакциями позволит технику определить группу крови человека.
Прежде чем человек сможет получить донорскую кровь, технический специалист проверит реакцию, смешав образец крови донора с образцом крови реципиента.
Технические специалисты тщательно проверяют всю кровь и ее продукты перед использованием.
Система ABO — самый известный способ классификации групп крови.В этой системе существует восемь основных типов. O положительный — наиболее распространенный, а отрицательный AB — самый редкий.
Если человеку необходимо переливание крови, его группа крови должна быть совместима с группой донора, чтобы избежать осложнений.
Донорство крови спасает жизни каждый день, но получение неправильного типа крови может привести к опасным для жизни последствиям.
Прочтите статью на испанском языке.
Группы крови при беременности | Детская больница Филадельфии
У каждого человека есть группа крови (O, A, B или AB) и резус-фактор, положительный или отрицательный.Группа крови и резус-фактор просто означают, что кровь человека имеет определенные специфические характеристики. Группа крови обнаруживается в виде белков в красных кровяных тельцах и в жидкостях организма. Резус-фактор — это белок, который находится на покрытии красных кровяных телец. Если в клетках присутствует белок резус-фактора, человек резус-положительный. Если нет белка резус-фактора, человек резус-отрицательный.
Ниже приведены возможные комбинации групп крови с резус-фактором:
Rh-положительные группы крови:
A +, B +, 0+ и AB +
Rh-отрицательные группы крови:
A-, B-, 0- и AB-
Резус-факторы определены генетически.Ребенок может иметь группу крови и резус-фактор любого из родителей или их комбинацию. Резус-факторы следуют общему образцу генетической наследственности. Rh-положительный ген является доминантным (более сильным), и даже в паре с Rh-отрицательным геном преобладает положительный ген.
Если у человека гены + +, резус-фактор в крови будет положительным.
Если у человека гены + -, резус-фактор тоже будет положительным.
Если у человека гены — -, резус-фактор будет отрицательным.
Ребенок получает один ген от отца и один от матери. В частности, рассмотрите следующее:
Если у отца гены резус-фактора + +, а у матери + +, у ребенка будет один + от отца и один + ген от матери. Младенец будет:
Если отцовские гены резус-фактора равны + +, а материнские — -, то у ребенка будет один + от отца и один — от матери.Младенец будет:
Если гены отца положительные + — резус, а гены матери положительные + — резус, ребенок может быть:
- + + Rh положительный
- + — резус-положительный
- — — Rh отрицательный
Если гены отца — -, а гены матери — + -, ребенок может быть:
- + — резус-положительный
- — — Rh отрицательный
Если гены отца — -, а гены матери — -, ребенок будет:
Проблемы с резус-фактором возникают, когда резус-фактор матери отрицательный, а у ребенка положительный.Иногда несовместимость может возникнуть, если у матери группа крови O, а у ребенка — группа A или B.
Беременность и роды: в чем польза определения резус-фактора до родов? — InformedHealth.org
Новый анализ крови можно использовать для определения резус-фактора у будущего ребенка во время беременности. Это может помочь решить, имеет ли смысл делать женщинам с отрицательным резус-фактором инъекцию анти-D. Предполагается, что этот пренатальный тест не будет иметь каких-либо недостатков.
Резус-фактор — важная характеристика клеток крови. Он указывает, совместима ли кровь двух разных людей при смешивании — например, кровь матери и ее ребенка при рождении. Если у них разные характеристики группы крови, это может вызвать проблемы.
Резус-фактор D (RhD), белок, обнаруженный на поверхности красных кровяных телец, определяет совместимость крови матери и крови ребенка. Его также называют антигеном RhD.У большинства людей он есть, и тогда говорят, что он «резус-положительный» (резус-положительный). Тот, у кого его нет, — «резус-отрицательный» (резус-отрицательный). В Европе это примерно 15% населения.
Если беременная женщина резус-положительна, это не вызовет никаких проблем со здоровьем — независимо от того, резус-отрицательный или положительный.
Беременность у женщин с отрицательным резус-фактором
Около половины всех беременных с отрицательным резус-фактором ожидают ребенка, который также имеет отрицательный резус-фактор. Это не должно быть проблемой, потому что их кровь совместима.
Но если женщина с отрицательным резус-фактором ожидает ребенка с положительным резус-фактором, кровь матери может вырабатывать анти-D-антитела против резус-фактора ребенка. Это может произойти, если часть крови ребенка смешивается с кровью матери — например, после незначительных травм плаценты или пуповины во время родов. Это также может произойти во время беременности, либо без какого-либо внешнего воздействия, либо в результате тестирования, такого как анализ околоплодных вод (амниоцентез).
Анти-D антитела обычно не причиняют вреда ребенку, если это первая беременность женщины.Но при более поздних беременностях эти антитела могут отрицательно повлиять на развитие ребенка с положительным резус-фактором. Матери делаются инъекции анти-D, чтобы этого не произошло. Эти инъекции содержат иммуноглобулин анти-D. Обычно они могут остановить выработку антител.
Текущее использование инъекций анти-D в Германии
В Германии существуют руководства по беременности и родам, в которых описывается дородовой и послеродовой уход. Этим рекомендациям обычно следуют врачи и акушерки.Скрининговые тесты, рекомендуемые беременным женщинам, включают анализ крови для определения резус-фактора.
Если у женщины обнаруживается отрицательный резус-фактор, ей делают инъекцию анти-D. Но в этот момент никто не знает, резус-фактор у ребенка положительный или отрицательный. Группа крови ребенка определяется только по крови, взятой из пуповины после рождения. Только после этого врачи узнают, совместима ли кровь ребенка с кровью матери.
Если ребенок резус-положительный, матери делают еще одну инъекцию анти-D иммуноглобулинов в течение 72 часов.Цель введения этой второй дозы — быстро избавиться от любых клеток крови, которые перешли от ребенка в кровь матери, чтобы предотвратить образование антител.
При выполнении этой процедуры примерно половине всех женщин с отрицательным резус-фактором без надобности делают инъекции анти-D. Иммунная система матери будет вырабатывать антитела только в том случае, если она вынашивает ребенка с положительным резус-фактором — и только тогда инъекция может принести пользу.
Использование инъекций анти-D при пренатальном тестировании
Анализ крови, который может определить резус-фактор ребенка уже до рождения, доступен в течение нескольких лет.Этот пренатальный тест направлен на то, чтобы предотвратить ненужную инъекцию анти-D женщинам с отрицательным резус-фактором во время беременности: инъекция проводится только в том случае, если тест показывает, что у ребенка резус-положительный результат в крови.
Этот пренатальный тест включает взятие образца крови женщины. Кровь матери содержит внеклеточную ДНК ребенка, которую можно использовать для определения резус-фактора ребенка.
Исследование пренатального тестирования
Институт качества и эффективности в здравоохранении (IQWiG, Германия) изучил преимущества и недостатки использования пренатального теста для беременных с отрицательным резус-фактором по сравнению со стандартным подходом.Текущий стандартный подход включает в себя введение всем резус-отрицательным женщинам инъекции анти-D во время беременности в качестве меры предосторожности. Когда используется пренатальный тест, резус-отрицательным женщинам делают инъекцию анти-D, только если тест показывает, что резус-положительный результат у будущего ребенка.
Исследователи IQWiG не нашли качественных исследований, сравнивающих эти два подхода. Поэтому они рассмотрели другой важный вопрос: может ли пренатальный тест надежно определить резус-фактор будущего ребенка?
Чтобы ответить на этот вопрос, исследователи проанализировали одиннадцать исследований.Они подтвердили надежность теста. Однако точность теста на многоплодную беременность (двойня, тройня и т. Д.) Остается неясной.
Текущие результаты исследований показывают, что пренатальный тест не имеет известных недостатков для беременных женщин или их детей. Но у беременных с отрицательным резус-фактором, ожидающих ребенка с отрицательным резус-фактором, тест может предотвратить ненужное использование инъекции анти-D (содержащей иммуноглобулины). Побочные эффекты от инъекции анти-D крайне редки.
Ваш общий анализ крови, группа крови и резус-статус
Во время беременности вам предложат сдать анализ крови, чтобы узнать общий анализ крови (уровень гемоглобина в крови), группу крови и статус резуса.
Общий анализ крови
Измеряет уровень гемоглобина в крови. Гемоглобин — это часть крови, которая переносит кислород по телу.
Если он низкий, значит, у вас анемия. Вам могут предложить таблетки железа или другие методы лечения, которые помогут вашему здоровью и здоровью вашего ребенка.
Вам также могут предложить другие тесты.
Группа крови и резус-статус
У каждого есть своя группа крови. У вас будет группа O, A, B или AB и либо резус (RhD) положительный, либо RhD отрицательный.
Во время беременности важно знать свою группу крови:
- на случай, если вам или вашему ребенку понадобится переливание крови
- , чтобы ваша акушерка знала, имеете ли вы и ваш ребенок одну и ту же группу крови RhD.
Ваша группа крови может быть такой же, как у вашего ребенка, но может отличаться.Если у вас разные группы крови, это может означать, что вам нужен дополнительный уход.
Проверка группы крови является важной частью дородового ухода и жизненно важна для здоровья вашего ребенка. Если вам не делали анализ крови для определения группы крови, поговорите со своей акушеркой.
Кровь отрицательная RhD
Примерно у каждой шестой женщины группа крови RhD отрицательная.
Если у вас RhD-отрицательная кровь и вы подвергаетесь воздействию RhD-положительной крови вашего ребенка, ваше тело вырабатывает анти-D-антитела, чтобы бороться с этими различными клетками крови и разрушать их.
Такое может случиться:
- во время беременности
- при родах
- после выкидыша
- Если у вас кровотечение во время беременности по любой причине
В следующий раз, когда вы столкнетесь с RhD-положительной кровью, ваш организм немедленно вырабатывает антитела.
Анти-D антитела
Если ваша кровь RhD-отрицательная, а RhD-положительная кровь вашего ребенка, анти-D-антитела могут проникать через плаценту и атаковать красные кровяные тельца ребенка.
Хотя это случается очень редко, вашему ребенку может потребоваться лечение после родов или даже до его рождения.
Инъекции Anti-D
Если у вас RhD-отрицательная группа крови, инъекции анти-D могут остановить развитие этих антител. Это означает, что у вашего ребенка меньше шансов заболеть анемией.
Если есть:
- вам предложат инъекцию анти-D примерно на 28 неделе беременности
- у вашего ребенка будут проверять группу крови, когда он родится
Если у вашего ребенка RhD-положительный результат, вам предложат еще одну инъекцию анти-D.
Поскольку преимущества инъекций анти-D исчезают через несколько месяцев, вам могут потребоваться инъекции, если вы снова забеременеете.
Если во время предыдущей беременности вам делали инъекции анти-D, убедитесь, что ваша акушерка знает об этом, чтобы получить правильный уход.
.