Частый пульс у детей как результат эмоциональных и физических нагрузок
Частый пульс у ребенка может свидетельствовать о многих нарушениях в организме, и крайне важно вовремя и регулярно посещать детского кардиолога в Саратове, чтобы контролировать состояние ребенка в разном возрасте и принимать решения о лечении.
Что такое нормальный пульс у детей?
Для каждого возраста существуют свои определенные показатели, которые можно проверить в детской кардиологии в Саратове. Во время приема врач прослушивает сердце, определяет или исключает наличие шумов, а кроме этого считает число сердечных сокращений. При необходимости может быть назначены ЭКГ или УЗИ сердца. Опытный детский кардиолог в Саратове обратит внимание родителей на то, что норма пульса с каждым годом снижается. Если при рождении нормой считается 150- 160 сердечных сокращений, то к 12–13 годам это число равняется 75 ударам.
Частота пульса прямо показывает, как сердце справляется со своей функцией и насколько продуктивно перекачивает кровь.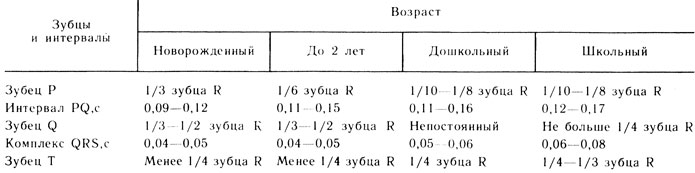
Почему важно контролировать частоту пульса?
Посещая детскую кардиологию в Саратове, специалист обратит внимание на то, что иногда слишком большая частота пульса не провоцирует болезненные ощущения. Крайне важно следить за поведением и реакцией ребенка после физических нагрузок, а также после эмоциональных всплесков. Маленький пациент может жаловаться на одышку, головную боль, боль в области грудины с отдачей в руку, а также сильную усталость после:
- активных физических упражнений;
- длительной ходьбы в спокойном ритме;
- подъема пешком на невысокие этажи.
Повышенная частота пульса у ребенка может наблюдаться и после эмоционального перенапряжения. Детский кардиолог в Саратове объяснит, что смех, равным счетом, как и слезы, длительный просмотр мультфильма, сильные эмоциональные реакции могут вызвать повышение частоты пульса.
Почему увеличивается частота пульса?
Во время эмоциональных или физических нагрузок выделяется адреналин, который раздражает кору головного мозга. Также может выделяться гормон кортизол. Его переизбыток вызывает бессонницу и слишком бодрое состояние. Особенно опасно, если частота пульса у ребенка увеличивается ближе к вечеру, когда он должен лечь, расслабиться и заснуть. Адреналин, попадая в кровь, вызывает ее увеличенную скорость движения, при этом сердце начинает быстрее перекачивать поток крови, а значит, работать с повышенной нагрузкой.
Среди дополнительных причин, почему частота пульса может увеличивается, выделяют:
- инфекционные и вирусные заболевания, перенесенные женщиной во время беременности,
- натальные травмы;
- острые заболевания ребенка с повышением температуры тела;
- перенесенные оперативные вмешательства.

Детский кардиолог в Саратове часто диагностирует учащенное сердцебиение, другие варианты нарушения сердечного ритма, шумы в сердце, колебания артериального давления. Эти симптомы могут быть обусловлены как заболеваниями самого сердца и сосудов, так и рядом других состояний: нарушениями в работе эндокринной системы, нервной системы, почек. Для выявления причины заболевания требуется полное обследование.
Иногда для такого обследования в детской кардиологии в Саратове назначается метод холтеровского мониторирования сердечного ритма, с помощью которого записывается частота сердечных сокращений на протяжении 24 часов. За сутки у ребенка меняется эмоциональный фон и настроение, имеется физическая активность, периоды сна и спокойных занятий, учебная нагрузка, что отражается на работе сердца. И при расшифровке записи суточного ритма детский кардиолог в Саратове видит, какие происходили изменения в работе сердца.
Критические возрастные периоды
Для маленьких пациентов есть критические периоды, в которые часто наблюдается повышенная частота сердечных сокращений.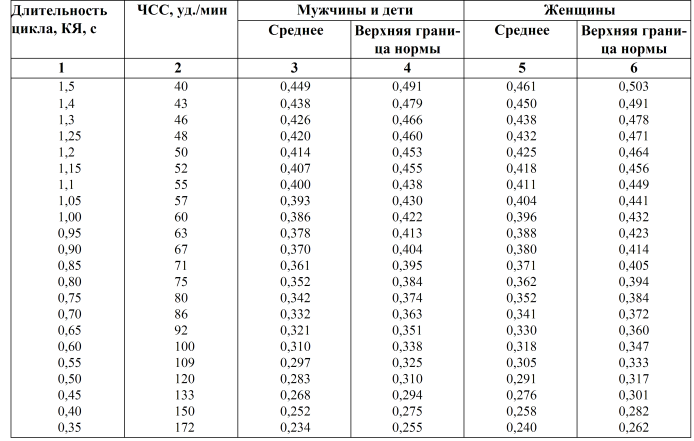 Чаще всего ребенок не может объяснить, как именно ему плохо и в чем причина таких физиологических изменений. Он ощущает давление в груди, головокружение, иногда озноб и даже может потерять сознание. Не стоит доводить до таких частых реакций, и стоит посетить детского кардиолога в Саратове сразу при обнаружении первых симптомов. Маленький пациент может сам испугаться, что его организм так отреагировал на бег, просмотр любимого фильма и то, что он получил подарок, о котором так долго мечтал.
Чаще всего ребенок не может объяснить, как именно ему плохо и в чем причина таких физиологических изменений. Он ощущает давление в груди, головокружение, иногда озноб и даже может потерять сознание. Не стоит доводить до таких частых реакций, и стоит посетить детского кардиолога в Саратове сразу при обнаружении первых симптомов. Маленький пациент может сам испугаться, что его организм так отреагировал на бег, просмотр любимого фильма и то, что он получил подарок, о котором так долго мечтал.
Чем в дальнейшем грозит частый пульс?
Если вовремя не заметить и не обратиться в детскую кардиологию в Саратове для адекватного лечения, ребенок со временем будет испытывать частые болезненные ощущения, а кроме этого у него могут развиваться сопутствующие нарушения:
- с сосудами, венами и артериями;
- с нервной системой;
- с гормональным фоном.
Детский кардиолог в Саратове на основе результатов мониторинга и полученных анализов определит и поставит точный диагноз, что позволит назначить лечение, эффективность которого не заставит себя ждать. Важно также фиксировать изменения спустя определенное время, чтобы скорректировать медикаментозный курс и назначать дополнительно физиотерапевтические процедуры, выбрать подходящий вид спорта. Измерения важно проводить сразу после физической нагрузки разной по силе и интенсивности, после сильных положительных или отрицательных психологических реакций. Измерения частоты пульса после сна также важны для определения детским кардиологом в Саратове диагноза и назначения эффективного и подходящего лечения.
Важно также фиксировать изменения спустя определенное время, чтобы скорректировать медикаментозный курс и назначать дополнительно физиотерапевтические процедуры, выбрать подходящий вид спорта. Измерения важно проводить сразу после физической нагрузки разной по силе и интенсивности, после сильных положительных или отрицательных психологических реакций. Измерения частоты пульса после сна также важны для определения детским кардиологом в Саратове диагноза и назначения эффективного и подходящего лечения.
Со временем, когда ребенок взрослеет, необходимо научить следить его за частотой пульса, особенно после физических или эмоциональных нагрузок. Есть препараты, которые позволяют быстро восстановить частоту пульса, а кроме этого поддерживающая терапия. Маленький пациент с каждым годом должен научиться прислушиваться к своему организму и опытный детский кардиолог в Саратове в этом поможет.
Записаться к кардиологу
Врожденные и приобретенные заболевания сердцаК сожалению, с каждым годом детские кардиологи все чаще диагностируют заболевания у детей, которые провоцируются…
Стоит ли опасаться брадикардии у детейДетский кардиолог в Саратове, определив у ребенка проблемы с сердцем, может назначить холтеровский мониторинг…
Распространенные детские болезни сердца и сосудов и способы их профилактикиГоворя о детских болезнях сердца, стоит выделить тот факт, что некоторые вызывают болевые реакции, а…
Когда ребенку необходимо плановое обследование у детского кардиологаДля каждого родителя здоровье его ребенка – это вопрос, который не поддается компромиссу. Если у родителей…
Если у родителей…
Считается, что сердечные заболевания в большей степени актуальны для взрослых и пожилых людей. Действительно,…
Боль в груди. Как понять, что болит у ребенка Для родителей каждого ребенка нет ничего страшнее, когда их чадо болеет. Особенно в раннем возрасте,… Основные аргументы, почему физкультура лучше, чем профессиональный спортДля каждого родителя важность здоровья его ребенка – неописуемая истина, поэтому чтобы поддерживать организм…
Аритмия у детейТрадиционно считается, что заболевания сердца чаще возникают у взрослых и пожилых людей. Это, безусловно,…
Артериальная гипертензия у детей и подростковПо данным Министерства здравоохранения Российской Федерации в настоящее время отмечен рост числа детей…
Малые аномалии развития сердцаМалые аномалии развития сердца (МАРС) – это микронарушения развития сердечно-сосудистой системы. Наиболее…
Наиболее…
Первый детский медицинский центр
Здоровье детей – спокойствие родителей!
Поделиться в соцсетях:
Марафон по нормам
О том, что взрослый организм существенно отличается от детского, известно каждому. А вот о том, каким должно быть давление у малыша, каков нормальный уровень гемоглобина, стоит ли бить тревогу, заметив, что у крохи поднялась температура – знают далеко не все. Дело в том, что нормы для детей и для взрослых сильно разнятся. Специально для информирования широкого круга пациентов мы провели в социальных сетях «МедВедика» марафон по нормам. Ежедневно родители знакомились с основными параметрами, которые определяют здоровье человека. Теперь материалы марафона доступны и вам. Читайте и сохраняйте полезную информацию!
Пульс
Родители часто задают нам вопрос: «Какой пульс считается нормальным для ребенка»? Сердцебиение – это один из главных жизненно важных параметров, который используется для выявления ряда патологий.
Нормальный пульс у ребенка существенно отличается от нормы для взрослого человека. Хотите проверить нормальный ли пульс у вашего ребенка? Смотрите таблицу норм по возрасту, здесь указано среднее значение и границы нормы.
Возникли опасения? Вы всегда можете проконсультироваться с педиатром или кардиологом в Клинике детского здоровья «МедВедик».
Артериальное давление
Артериальное давление (АД) – один из немногих маркеров здоровья, который можно измерить в домашних условиях. Сегодня прибор для самостоятельного измерения АД имеется практически в каждой семье. Но далеко не все взрослые знают, что показатели нормы для детей отличаются от привычных всем нам «120 на 80».
«МедВедик» напоминает, показатель АД зависит от возраста малыша. Чем младше ребенок, тем ниже его нормальное давление. Это обусловлено тем, что кровеносная система и сердце ребенка продолжают развиваться и после рождения, поэтому изначально сосуды и капилляры ребенка имеют меньший тонус, чем у взрослых.
Это обусловлено тем, что кровеносная система и сердце ребенка продолжают развиваться и после рождения, поэтому изначально сосуды и капилляры ребенка имеют меньший тонус, чем у взрослых.
Сохраните полезную табличку с нормами АД для детей. Это обобщенные показатели, которые являются результатом многолетних исследований. Они соответствуют рабочему давлению у 95% здоровых детей.
Заметили существенное расхождение по показаниям АД у ребенка и в таблице? Вот это уже повод обратиться к врачу. Он рассчитает индивидуальную норму конкретно для вашего ребенка и при необходимости подберет лечение.
P. S. Кстати, для получения точного результата измерения важен размер манжеты тонометра. Большая манжета на маленькой детской ручке может несколько исказить показания.
Частота дыхательных движений
Подсчет дыхательных движений – одно из действий, осуществляемых педиатром при осмотре ребенка. Не стоит недооценивать этот, казалось бы, простой показатель. Частота дыхательных движений (ЧДД) в минуту способна дать важную информацию о состоянии всего организма в целом и о функционировании органов дыхания и сердечно-сосудистой системы в частности.
Частота дыхательных движений (ЧДД) в минуту способна дать важную информацию о состоянии всего организма в целом и о функционировании органов дыхания и сердечно-сосудистой системы в частности.
Хотите самостоятельно подсчитать ЧДД у ребенка? Для этого потребуется секундомер (имеется практически в каждом мобильном телефоне) и соблюдение простых правил. Ребенок должен находиться в удобной позе и спокойном состоянии (у грудничков рекомендуем считать частоту дыхания во время сна). Можно наблюдать за дыханием визуально либо положив руку на живот малыша. Обязательно проводите подсчет дыхательных движений в течение целой минуты. Для наиболее точного результата рекомендуется провести три подсчета и вычислить среднее значение.
Полученные данные вас удивили? Действительно, ЧДД в минуту у детей в несколько раз превышает тот же показатель у взрослых. Чем младше ребенок, тем выше частота дыхательных движений. По мере взросления их количество уменьшается, а к 15 годам сравнивается с нормой для взрослых.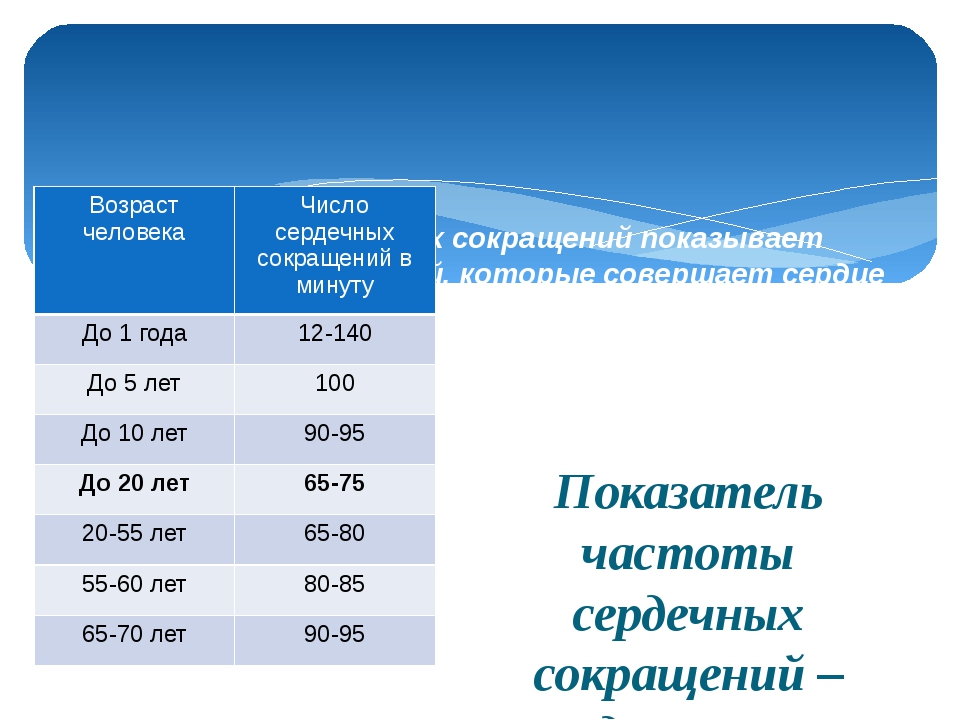
Смотрите таблицу норм по возрасту. ЧДД для мальчиков и для девочек не различается.
Лейкоцитарная формула
Рассмотрим показатели лейкоцитарной формулы у детей до 5 лет. Многие современные родители предпочитают сдавать анализы крови в специализированных лабораториях, которые выдают результаты на руки или высылают по электронной почте. Получив данные, папы и мамы начинают анализировать цифры, сопоставлять их с референсными значениями и иногда впадают в панику.
Не стоит волноваться раньше времени. У младенцев лейкоцитарная формула несколько отличается от той же формулы во взрослом возрасте. Как и в предыдущих случаях, это объясняется тем, что организм ребенка находится в стадии развития.
«МедВедик» призывает доверять расшифровку результатов анализов профессионалам.
Численность лейкоцитарных клеток постоянно меняется, для этого и была создана лейкоцитарная формула, которая помогает врачам оценить общее состояние пациента, своевременно выявить то или иное отклонение. Нормы содержания разных телец, относящихся к группе лейкоцитов, меняются в зависимости от возраста. Количество одних клеток возрастает, других – уменьшается даже при нормальном развитии. В отдельные моменты происходит выравнивание количества разных лейкоцитов. Специалисты называют все это перекрестом формулы и к патологиям не относят. Чаще всего перекрест происходит в течение первого года жизни ребенка.
Нормы содержания разных телец, относящихся к группе лейкоцитов, меняются в зависимости от возраста. Количество одних клеток возрастает, других – уменьшается даже при нормальном развитии. В отдельные моменты происходит выравнивание количества разных лейкоцитов. Специалисты называют все это перекрестом формулы и к патологиям не относят. Чаще всего перекрест происходит в течение первого года жизни ребенка.
В нашей клинике вас готовы проконсультировать по всем возникающим вопросам.
Гемоглобин
Здоровье складывается из множества компонентов, каждый из которых играет определенную роль. Одним из важных показателей является уровень гемоглобина в крови у ребенка. Вы вряд ли удивитесь, узнав, что нормы гемоглобина у детей разных возрастов существенно отличаются от взрослых. Почти всегда их значения выше.
Каждой клетке человеческого организма для жизнедеятельности необходим кислород. Гемоглобин – сложный белок, входящий в состав эритроцитов крови – играет ключевую роль в обогащении организма кислородом.
Наиболее высокий уровень гемоглобина у новорожденных, он колеблется от 145 до 220 г/л. Это объясняется тем, что во время беременности организм будущей мамы создает необходимый для ребенка запас железа. В месячном возрасте запас постепенно истощается и уровень гемоглобина снижается. К трем месяцам может опуститься до 90 г/л. Для его поддержания необходимо правильное питание. Лучший источник пополнения запасов железа и других полезных элементов – материнское молоко. Поэтому по возможности не стоит прекращать грудное вскармливание как минимум до года. Далее уровень гемоглобина у детей начинает плавно повышаться.
После наступления пубертатного периода (12-15 лет) в зависимости от пола ребенка показатели гемоглобина начинают различаться. Как правило, у мальчиков этот он чуть выше, чем у девочек. К совершеннолетию значение гемоглобина в крови приближается к «взрослому» показателю.
В нашей табличке вы можете посмотреть нормы содержания гемоглобина в крови у детей с рождения и до 18 лет.
Температура тела
Молодых родителей часто волнует вопрос, какую температуру у ребенка можно считать нормой?
К увеличению показаний на градуснике всегда нужно относиться серьезно, а тем более, когда это касается малыша. По статистике, 20% звонков и обращений, которые педиатры получают от родителей вне приема, вызваны опасениями из-за повышения температуры тела.
Мы подготовили для вас картинку, которая поможет адекватно воспринимать цифры на градуснике. Важен и способ измерения температуры. Не забывайте, что у детей (даже у грудных) к вечеру температура может подниматься до 37,3 – 37,5 °C. Так что причин для беспокойства быть не должно. Но если цифры при измерении достигли 38 °C и больше, то это уже повод задуматься и попытаться разобраться в причинах возникновения жара.
О норме ЧСС и ЧД у детей
Нормы в медицине требуют периодического пересмотра. По крайней мере, так считают граждане американские и британские ученые, чей систематический обзор опубликован в The Lancet: Normal ranges of heart rate and respiratory rate in children from birth to 18 years of age: a systematic review of observational studies.
Они отобрали 69 исследований (из 2028 потенциальных кандидатов), где фигурировали здоровые дети, и проанализировали полученные в них данные.
Критерии включения:
* виды исследований: профильное, лонгитюдное или «случай-контроль»
* минимум 20 детей в исследовании
* возраст от 0 до 18 лет
* объективное измерение частоты сердечных сокращений (далее по тексту — ЧСС) и частоты дыхательных движений (далее по тексту — ЧД)
* наличие массивов данных, на основе которых вычислялись средние показатели ЧСС и ЧД для каждой возрастной группы
В обзор не попали исследования, где были:
* недоношенные дети
* дети с заболеваниями, влияющими на ЧСС и ЧД
* дети с кардиостимуляторами или нуждающиеся в ИВЛ
* дети, находившиеся в состоянии наркоза
* дети, принимавшие лекарства, которые влияют на ЧСС и ЧД
* данные, собранные у детей, занимавшихся спортом, но не имевшие сведений об их исходном состоянии до физической нагрузки
* данные, полученные на высоте 1000 метров выше уровня моря и выше
* в группах были взрослые и не было деления по возрастным подгруппам
* разница в возрасте между группами была 10 лет и больше
В общем, товарищи ученые серьезно постарались, отбирая детей, которых условно можно назвать «здоровыми» и «нормальными». В итоге набрали 143346 детей с данными о ЧСС и 3881 ребенка с данными о ЧД.
В итоге получились оч интересные результаты. Как заявил один из авторов в интервью BBC, если исходить из норм, содержащихся в современных руководствах и рекомендациях, практически половину детей в возрасте 10 лет можно считать «сердечниками» или «легочниками». То есть больными. Хотя на самом деле они таковыми не являются, просто нормы, которые последний раз пересматривались хрен знает когда, изменились вместе с детьми.
Там целая куча графиков, сравнений с центилями и медианами. Приведу лишь четыре интересные таблички из веб-приложений к статье:
Таблица 1. Нормы ЧД для детей по различным источникам.
Возраст, лет | APLS/PHPLS | PALS | EPLS | PHTLS | ATLS | WHO |
При рождении | 30-40 | 30-60 | 30-40 | 30-50 | <60 | |
до 1 года | 30-40 | 30-60 | 30-40 | 20-30 | <60 | <50 |
1-2 | 25-35 | 24-40 | 26-34 | 20-30 | <40 | <40 |
2-3 | 25-30 | 24-40 | 24-30 | 20-30 | <40 | <40 |
3-4 | 25-30 | 24-40 | 24-30 | 20-30 | <35 | <40 |
4-5 | 25-30 | 22-34 | 24-30 | 20-30 | <35 | <40 |
5-6 | 20-25 | 22-34 | 20-24 | 20-30 | <35 | |
6-12 | 20-25 | 18-30 | 20-24 | (12-20)-30 | <30 | |
12-13 | 15-20 | 18-30 | 12-20 | (12-20)-30 | <30 | |
13-18 | 15-20 | 12-16 | 12-20 | 12-20 | <30 |
Таблица 2. Нормы ЧСС для детей по различным источникам.
Возраст, лет | APLS/PHPLS | PALS | EPLS | PHTLS | ATLS |
При рождении | 110-160 | 85-205 | 85-205 | 120-160 | <160 |
до 1 года | 110-160 | 100-190 | 100-180 | 80-140 | <160 |
1-2 | 100-150 | 100-190 | 100-180 | 80-130 | <150 |
2-3 | 95-140 | 60-140 | 60-140 | 80-120 | <150 |
3-5 | 95-140 | 60-140 | 60-140 | 80-120 | <140 |
5-6 | 80-120 | 60-140 | 60-140 | 80-120 | <140 |
6-10 | 80-120 | 60-140 | 60-140 | (60-80)-100 | <120 |
10-12 | 80-120 | 60-100 | 60-100 | (60-80)-100 | <120 |
12-13 | 60-100 | 60-100 | 60-100 | (60-80)-100 | <100 |
13-18 | 60-100 | 60-100 | 60-100 | 60-100 | <100 |
Сокращения:
APLS = Advanced Pediatric Life Support
PHPLS = Pre-Hospital Paediatric Life Support
PALS = Pediatric Advanced Life Support
EPLS = European Pediatric Life Support
PHTLS = Prehospital Trauma Life Support
ATLS = Advanced Trauma Life Support
WHO = Всемирная организация здравоохранения
Таблица 3. Распределение ЧД по центилям (результаты исследования).
Возраст | 1-й | 10-й | 25-й | медиана | 75-й | 90-й | 99-й |
0-3 мес | 25 | 34 | 40 | 43 | 52 | 57 | 66 |
3-6 мес | 24 | 33 | 38 | 41 | 49 | 55 | 64 |
6-9 мес | 23 | 31 | 36 | 39 | 47 | 52 | 61 |
9-12 мес | 22 | 30 | 35 | 37 | 45 | 50 | 58 |
12-18 мес | 21 | 28 | 32 | 35 | 42 | 46 | 53 |
18-24 мес | 19 | 25 | 29 | 31 | 36 | 40 | 46 |
2-3 года | 18 | 22 | 25 | 28 | 31 | 34 | 38 |
3-4 года | 17 | 21 | 23 | 25 | 27 | 29 | 33 |
4-6 лет | 17 | 20 | 21 | 23 | 25 | 27 | 29 |
6-8 лет | 16 | 18 | 20 | 21 | 23 | 24 | 27 |
8-12 лет | 14 | 16 | 18 | 19 | 21 | 22 | 25 |
12-15 лет | 12 | 15 | 16 | 18 | 19 | 21 | 23 |
15-18 лет | 11 | 13 | 15 | 16 | 18 | 19 | 22 |
Таблица 4. Распределение ЧСС по центилям (результаты исследования).
Возраст | 1-й | 10-й | 25-й | медиана | 75-й | 90-й | 99-й |
при рождении | 90 | 107 | 116 | 127 | 138 | 148 | 164 |
0-3 мес | 107 | 123 | 133 | 143 | 154 | 164 | 181 |
3-6 мес | 104 | 120 | 129 | 140 | 150 | 159 | 175 |
6-9 мес | 98 | 114 | 123 | 134 | 143 | 152 | 168 |
9-12 мес | 93 | 109 | 118 | 128 | 137 | 145 | 161 |
12-18 мес | 88 | 103 | 112 | 123 | 132 | 140 | 156 |
18-24 мес | 82 | 98 | 106 | 116 | 126 | 135 | 149 |
2-3 года | 76 | 92 | 100 | 110 | 119 | 128 | 142 |
3-4 года | 70 | 86 | 94 | 104 | 113 | 123 | 136 |
4-6 лет | 65 | 81 | 89 | 98 | 108 | 117 | 131 |
6-8 лет | 59 | 74 | 82 | 91 | 101 | 111 | 123 |
8-12 лет | 52 | 67 | 75 | 84 | 93 | 103 | 115 |
12-15 лет | 47 | 62 | 69 | 78 | 87 | 96 | 108 |
15-18 лет | 43 | 58 | 65 | 73 | 83 | 92 | 104 |
В общем, интересный вопрос подняли граждане исследователи — а что есть норма? Получается, что применительно к ЧСС и ЧД — весьма растяжимое и дрейфующее понятие. Ну а что, если, например, современные дэушки созревают быстрее, чем их сверстницы 20 лет назад, почему не должны меняться остальные показатели?
Какова норма пульса и что делать, если ваш ей не соответствует
С латыни слово pulsus переводится как «удар», «толчок». Пульс — это показатель того, сколько ударов делает сердце в течение одной минуты. Иногда используют и другой термин — частота сердечных сокращений (ЧСС).
Лайфхакер выяснил всё о том, зачем надо знать свой пульс и когда его значения могут предупреждать об опасности.
Зачем измерять пульс
Пульс — важный параметр, который позволяет оценить состояние сердечно‑сосудистой системы и организма в целом. Он показывает, справляется ли ваше сердце с тем, чтобы полноценно обеспечить внутренние органы и ткани кислородом и питательными веществами.
Если сердце бьётся спокойно, неторопливо, перекачивая кровь равномерными толчками, значит, ваше тело чувствует себя замечательно. Если же ЧСС повышается, это говорит о том, что органам не хватает питания и дыхания и сердцу приходится напрягаться, чтобы обеспечить их кровью. Такое состояние называют тахикардией . Слишком редкий пульс, в свою очередь, может быть признаком того, что сердце «устало» и не может дать организму необходимое количество крови. В таком случае говорят о брадикардии.
Чтобы оценить, какой пульс чересчур быстрый, а какой излишне медленный, установлено понятие нормы. Но, прежде чем перейти к ней, надо научиться измерять частоту сердечных сокращений. Лайфхакер об этом уже писал.
Какова норма пульса
Норма имеет достаточно широкий диапазон. Это связано с индивидуальными особенностями каждого человека, его возрастом, весом, ростом, физической подготовкой.
Нормальная частота сердечных сокращений в покое находится в следующих границах :
| Возраст | Количество ударов в минуту |
| Новорождённые (до месяца) | 70–190 |
| Дети от месяца до года | 80–160 |
| Дети в возрасте 1–2 лет | 80–130 |
| Дети в возрасте 3–4 лет | 80–120 |
| Дети в возрасте 5–6 лет | 75–115 |
| Дети в возрасте 7–9 лет | 70–110 |
| Все, кто старше 10 лет | 60–100 |
| Хорошо тренированные спортсмены | 40–60 |
Если ваш пульс находится в обозначенном диапазоне, всё в порядке (с некоторыми нюансами, но о них чуть ниже). А вот если ЧСС выходит за верхнюю или нижнюю границу, это настораживающий симптом.
Почему пульс может быть ниже или выше нормы
Само по себе временное снижение или повышение ЧСС — явление нормальное. Здоровое сердце не бьётся с регулярностью часового механизма. Оно ускоряется и замедляется, чтобы удовлетворить меняющуюся потребность организма в кислороде.
Как тахикардия (сердцебиение быстрее 100 ударов в минуту для взрослого человека), так и брадикардия (реже 60 ударов) может быть совершенно естественным физиологическим явлением . Например, пульс возрастает во время занятий спортом. С другой стороны, у активных людей, привыкших к физическим нагрузкам, частота сердечных сокращений в покое нередко бывает сниженной — иногда до 40 ударов в минуту. Это связано с тем, что сердечная мышца у спортсменов тоже развита, ей не приходится напрягаться, чтобы поддерживать устойчивый ритм.
Есть и другие факторы , способные ускорить или замедлить пульс:
- Температура воздуха. При повышении температуры и влажности сердцебиение учащается. Но, как правило, не более чем на 5–10 ударов в минуту.
- Смена положения тела. Когда вы лежите, сидите или стоите, пульс будет одинаков. Но если вы встаёте, в первые 15–20 секунд ваш пульс может немного увеличиться. Чаще всего он возвращается к норме в течение пары минут.
- Беспокойство или стресс. Переживания заставляют сердце активнее качать кровь, поэтому ЧСС «на нервах» возрастает.
- Лихорадка. При повышении температуры тела сердце также увеличивает активность.
- Вредные привычки. Неумеренность в употреблении кофе и алкоголя, любовь к сигаретам — всё это ускоряет сердечный ритм.
- Побочка от некоторых лекарств. Медицинские препараты могут менять пульс и в ту, и в другую сторону.
Если пульс ускорился или замедлился по одной из вышеперечисленных причин, это нормально. Как только вы успокоитесь, избавитесь от лихорадки или, например, сократите употребление кофе, сердцебиение вернётся в норму.
Куда опаснее, если ни одного из перечисленных факторов нет, а ваш пульс в состоянии покоя регулярно находится выше или ниже нормы.
Что делать, если пульс ниже или выше нормы
Если вы наблюдаете такие ситуации постоянно, проконсультируйтесь с терапевтом.
Эта рекомендация становится обязательной, если подобные скачки ЧСС сопровождаются слабостью и головокружением.
Такие симптомы могут быть признаком сердечно‑сосудистых нарушений или других заболеваний — например, анемии, гипер- или гипотиреоза, ревматизма, волчанки.
Когда надо вызывать скорую
Немедленно набирайте 103 или 112, если пульс падает или повышается выше нормы и эта ситуация сопровождается следующими симптомами:
- затруднённое дыхание;
- головокружение, слабость, предобморочное состояние;
- боль в груди, которая длится дольше нескольких минут.
Какой пульс в пределах нормы считается идеальным, а какой — опасным
Несмотря на то, что верхняя граница нормального пульса достигает 100 ударов в минуту, есть некоторые нюансы.
Так, в одном исследовании , охватившем мужчин среднего возраста (от 50 лет и старше), выяснилось следующее.
Мужчины, у которых пульс в состоянии покоя достигал 75 ударов в минуту и выше, имели в два раза больший риск преждевременной смерти от любых причин, чем их сверстники, у которых ЧСС была ниже.
У женщин среднего возраста (после менопаузы) ситуация схожая. Те из них, чей пульс превышал 76 ударов в минуту в состоянии покоя, имели на 26% больший риск получить сердечный приступ, чем женщины с ЧСС менее 62.
Установленная закономерность позволяет сделать некоторые выводы. В частности, следующий: с молодости имеет смысл работать над тем, чтобы к среднему возрасту пульс в состоянии покоя не превышал 75–76 ударов в минуту. Лучший способ — это регулярные физические упражнения, которые сделают более тренированным не только ваше тело, но и сердце.
Напомним: прежде чем приступать к занятиям, посоветуйтесь с терапевтом. Врач выяснит, нет ли у вас противопоказаний, и подскажет, какие нагрузки будут максимально эффективны в вашем конкретном случае.
Читайте также 🩸💊🩺
Чсс у ребенка 2 месяца норма. ЧСС – частота сердечных сокращений у детей всех возрастов. Какова его норма
Оценивая работу сердца у ребенка, медики в первую очередь определяют частоту его сокращений (ЧСС), ведь изменение этого показателя сразу подсказывает педиатру, в порядке ли сердечко малыша. Знать об особенностях измерения частоты сокращений сердца у детей и нормах этой величины следует и родителям, поскольку сердце является одним из важнейших органов в детском организме и его нормальная работа обеспечивает здоровье карапуза в целом.
Что это?
Аббревиатурой «ЧСС» обозначают количество сокращений сердца за одну минуту. Многие называют этот показатель пульсом, но это не совсем верно, поскольку ЧСС показывает число ударов сердца, а пульс определяют по расширению артерии во время сердечного сокращения. Они совпадают у здорового ребенка, но при некоторых проблемах сердечно-сосудистой системы, например, при мерцательной аритмии, пульс может не определяться. Это состояние называют «дефицит пульса», измеряя при нем ЧСС с использованием фонендоскопа.
Каждой маме следует знать, что показатели ЧСС у детей значительно отличаются от норм для взрослого человека. Кроме того, сердечный ритм отличается и по возрастам — у новорожденных частота сокращений сердечка будет самой высокой, а по мере роста ребенка показатель будет уменьшаться, пока не достигнет «взрослых» норм в подростковом возрасте.
Правила измерения
Чаще всего ЧСС у деток измеряет врач, но это вполне по силам и родителям в домашних условиях. Измерение поможет выявить отклонения и вовремя обратиться к педиатру для более детального обследования крохи.
Чтобы определить частоту сокращений детского сердечка правильно, важно:
- Измерять ЧСС в покое. Не пробуйте подсчитать число сокращений у малыша после переживаний, активной игры, плача или физической нагрузки. Такие воздействия, как правило, повысят ЧСС и результат измерения будет неверным.
- Не заставлять ребенка измерять ЧСС. Если кроха против такой манипуляции, его протест тоже скажется на результатах, поэтому определение частоты сокращений лучше отложить, пока малыш станет более сговорчивым и спокойным.
- Измерять ЧСС в одном положении. Лучше всего делать это, когда ребенок лежит, поскольку переход в сидячее положение повышает ЧСС на 10%, а в стоячее – на 20%.
- Делать измерение верно. Включите секундомер, нащупайте крупный сосуд на запястье или шее ребенка, после чего посчитайте удары за 15 секунд и умножьте результат на 4. Так вы получите показатель за минуту. Можно также считать удары за 30 секунд и умножать на 2, но такой подход допустим лишь при отсутствии аритмии. Если детское сердечко бьется неравномерно, ЧСС подсчитывают целую минуту.
Показатели нормы
Как было отмечено выше, в разном возрасте ЧСС детей будет разной.
Средние показатели для каждого возраста, а также границы норм частоты сердечных сокращений у детей представлены в таблице:
Возраст | Норма в минуту |
Новорожденный | От 110 до 170 ударов (в среднем 140) |
От 1 месяца до 1 года | От 102 до 162 ударов (в среднем 132) |
1-2 года | От 94 до 154 ударов (в среднем 124) |
2-4 года | От 90 до 140 ударов (в среднем 115) |
4-6 лет | От 86 до 126 ударов (в среднем 106) |
6-8 лет | От 78 до 126 ударов (в среднем 98) |
8-10 лет | От 68 до 108 ударов (в среднем 88) |
10-12 лет | От 60 до 100 ударов (в среднем 80) |
12-15 лет | От 55 до 95 ударов (в среднем 75) |
Старше 15 лет | От 60 до 80 ударов (в среднем 75) |
Причины отклонений
На результаты измерения ЧСС влияют разные факторы, среди которых наиболее значимыми являются эмоции, положение тела, прием пищи, физическая активность, прием лекарств, жаркая погода. Если ЧСС у ребенка превышает нормальные показатели, медики называют такое явление тахикардией.
Оно может возникать при:
- Инфекционных заболеваниях.
- Анемиях.
- Проблемах с эндокринной системой.
- Эмоциональном перенапряжении.
- Болезнях легких.
- Нарушениях работы сердца.
- Физической нагрузке.
На кардиограмме выраженная тахикардия
При более низком показателе ЧСС, чем должен быть у ребенка этого возраста, говорят о брадикардии.
Ее может провоцировать:
- Занятие спортом.
- Гипотиреоз.
- Миокардит.
- Отравление.
- Некоторые лекарства и другие факторы.
Кардиограмма сидетельсвует о наличии брадикардии
Что делать при отклонении от нормы
Определяя, нормальна ли ЧСС у вашего ребенка, учитывайте, что таблица дает лишь усредненный показатель. Если полученные вами результаты отклоняются плюс-минус 20% от возрастных норм, переживать не нужно. Если же ЧСС у малыша значительно выше или слишком занижена, чем это должно быть, понаблюдайте за ребенком, возможно, это связано с активными играми, сильными эмоциями, физической нагрузкой или жаркой погодой.
Если такие факторы на ребенка не воздействовали, а высокую ЧСС или брадикардию вы определили в состоянии покоя, следует сразу же обратиться с ребенком к педиатру. Врач перепроверит показатель и при нарушениях направит кроху к детскому кардиологу.
О нарушении нормы ритма сердца у ребенка смотрите в передаче «Жить здорово».
Часто задают вопрос — какая должна быть ЧСС у ребенка в разном возрасте. Ниже мы даем протокол Центра синкопальных состояний и сердечных аритмий у детей и подростков Федерального Медико-Биологического Агентства (ЦССССА ФМБА России) который используется для этого.
С возрастом усиливается синусовая (или дыхательная аритмия), т.е. неритмичность пульса связанная с актом дыхания. При вдохе пульс учащается- при выдохе урежается. Это нормальный процесс, связанный со становлением вегетативной регуляции сердечного ритма. Но многих родителей, читающих заключение о синусовой аритмии, пугает само слово аритмия и они спешат к врачу на консультацию. Не волнуйтесь — синусовая аритмия совершенно естественная отражение нормальной функции сердечной деятельности. Наоборот — если синусовая аритмий после 35 лет не выражена, надо забеспокоится и выяснить у врача: нет ли каких заболеваний, связанных с ее отсутствием. Наиболее точно и количественно синусовую аритмию можно оценить при проведении суточного (холтеровского) мониторирования ЭКГ.
ЧСС первый и обязательный параметр оценки ЭКГ.
Частота сердечных сокращений (уд/мин) у детей 0-18 лет.
(Протокол ЦСССА ФМБА России).
Возраст | Норма |
У детей до 8 лет значения ЧСС практически не отличаются у мальчиков и девочек, однако позже отмечается некоторое снижение ЧСС (примерно на 5 уд/мин) у мальчиков по сравнению с девочками, более выраженное с возраста 12-16 лет. Надо отметить, что средние значения ЧСС у детей не претерпели практические никаких изменений за последние столетия. Думаю, будет любопытно привести здесь для сравнения результаты средних значений ЧСС у детей, определенные во второй половине 19 века (Vierordt H, Daten und Tabell n.Jona, G.Fisher, 1888): 0-1 год — 131 уд/мин; 1-2 лет — 110,6 уд/мин; 2-3 лет — 108 уд/мин; 3-4 года — 108 уд/мин; 4-5 лет — 103 уд/мин;5-6 лет — 98 уд/мин; 6-7 лет — 92,1 уд/мин; 7-8 лет — 94,9 уд/мин; 8-9 лет — 88,8 уд/мин; 9-10 лет — 91,8 уд/мин; 10-11 лет — 87,9 уд/мин; 11-12 лет — 89,7 уд/мин;12-13 лет — 87,9 уд/мин;13-14 лет — 86,8 уд/мин. Сравнив их с нашим Протоколом (табл) мы не обнаружим принципиальных различий в средних значений. Также наша попытка выделить этнические особенности при массовом скрининге ЭКГ у славян и бурят , также не привела к получению достоверных различий между группами.
Макаров Л.М.
Доктор медицинских наук, профессор, руководитель Центра Синкопальных Состояний и Сердечных Аритмий (ЦСССА) у детей и подростков Центральной Детской Клинической Больницы Федерального Медико-Биологического Агентства России.
Правильное функционирование сердечнососудистой системы — важная составляющая здоровья ребенка. Ее показатели: артериальное давление и пульс, которые у детей должны соответствовать норме. Частоту сердечных сокращений (ЧСС) можно легко измерять и контролировать в домашних условиях.
Измерения пульса нужно проводить, когда ребенок находится в спокойном состоянии, в одном и том же положении (например, сидя) в течение нескольких дней, чтобы картина была яснее. Лучше это делать с утра, можно после завтрака. Для измерения пульса нужно найти крупную артерию на запястье, в височной области или шее. Засечь одну минуту на секундомере и считать количество ударов за это время. Можно засечь 15 секунд, а количество умножить на четыре.
Пульс у детей меняется с возрастом. Чем младше ребенок, тем чаще частота сердечных сокращений. Норму частоты пульса у детей по возрастам можно посмотреть в таблице.
Старше 15 лет показатели приравниваются к частоте сердечных сокращений и составляют, в среднем, 70 ударов в минуту.
Пульс и давление меняются в течение дня. Это нормально и нужно для того, чтобы организм человека мог приспособиться к окружающему миру.
Значительные отклонения показателей частоты сердечных сокращений могут говорить о каких-либо нарушениях в работе организма.
Если пульс у детей значительно превышает нормы таблицы, согласно возрасту, это может случаться по разным причинам:
Когда пульс ребенка превышает норму и в спокойном состоянии, это называется
Обратная ситуация, когда частота сердечных сокращений меньше усредненных показателей, что часто бывает у спортсменов. Это говорит о хорошей работе сердца и тренированности организма. Здесь важное условие — хорошее самочувствие ребенка. Если же он чувствует себя плохо, жалуется на головокружение и слабость, тогда лучше обратиться за консультацией к специалисту. Нужно иметь в виду, что замедление пульса у ребенка во сне является нормой.
ЧСС у недоношенных детейДавайте поговорим о том, какие показатели пульса для недоношенных детей являются нормой. Когда ребенок рождается раньше срока, то часто он имеет определенную незрелость некоторых органов. Поэтому время его адаптации к жизни вне утробы происходит несколько иначе и показатели жизнеспособности могут отличаться. Так, например, пульс у недоношенного ребенка может достигать 180 ударов в минуту и при этом не являться патологией. В некоторых случаях частота сердечных сокращений таких детей сохраняется в пределах 120-160, как и для других младенцев. Нужно учитывать, что дети, рожденные раньше срока, более чувствительны к внешним раздражениям, которые заметно увеличивают частоту сердечных сокращений и артериальное давление. Поэтому недоношенному ребенку нужно создать спокойную обстановку и стараться оградить его от слишком громких звуков или яркого света.
Частота сердечных сокращений у детей-спортсменовКак уже говорилось выше, у тренированных детей пульс меньше и это хорошо. Ребенок, который занимается спортом, должен знать, как рассчитать максимум сердечных сокращений, который для него является нормой. Для этого можно воспользоваться формулой: 220-возраст. Ответ покажет допустимую верхнюю границу. Также нужно знать, что пульс должен вернуться к своим обычным значениям через 10 минут после окончания тренировки. Это является показателем хорошей работы сердца.
В результате сокращений миокарда, необходимых для выталкивания в сосудистую систему очередной порции крови, возникает колебание артериальных стенок, которые можно определить с помощью пальпации сосудов в определенных местах. Эти толчки и носят название пульса. Пульсовая частота зависит от многих факторов, прежде всего от возраста человека: у новорожденного ребенка значение этого показателя практически вдвое больше, чем у взрослого человека.
По мере взросления пульс замедляется, и примерно к пятнадцати годам приближается к . Следует также учитывать, что показатель различается в зависимости от пола: у девочек он несколько выше, чем у мальчиков, что особенно ярко проявляется в период полового созревания. Кроме того, имеет значение общее состояние организма, температура воздуха, степень тренированности, генетический фактор и многое, многое другое.
Итак, основными внешними факторами, влияющими на пульсовую частоту у ребенка, являются:
- Возраст.
- Регулярность и степень физических нагрузок — у детей, серьезно занимающихся спортом, часто наблюдается брадикардия, т.е. замедление пульсации артерий.
- Уровень кровяного давления.
- Психоэмоциональное состояние — пульс учащается при беспокойстве, испуге, плаче.
- Недавний прием пищи.
- Положение тела во время измерения параметра — если малыш сидит или стоит, пульс у него может участиться, а когда он спокойно лежит, пульсация сосудов замедляется.
Как проводится измерение
Для получения максимально достоверных результатов, измерять показатель желательно по утрам или, когда ребенок находится в спокойном состоянии. Если процедуру необходимо проводить регулярно, пульсовую частоту определяют приблизительно в одинаковое время, предварительно уложив ребенка. Для более точного определения параметра рекомендуется приобрести в аптеке так называемый пальчиковый пульсометр, с помощью которого вы сможете определить и концентрацию в крови кислорода.
Педиатры рекомендуют измерять ребенку пульс, когда он спокоен, желательно, утром, вскоре после пробуждения. Если проводить измерение после кормления или в слишком холодном помещении, результаты, скорее всего, будут искажены.
Для более простого и традиционного способа вам не понадобится ничего, кроме обычных наручных часов или другого секундомера. Необходимо прощупать пульсовые толчки, прижав в определенном месте артерию, и подсчитать их количество за пятнадцать секунд. Умножив полученный результат на четыре, вы получите число ударов в минуту. Если у ребенка наблюдается аритмия или другие патологии сердца и сосудов, необходимо подсчитывать пульс за шестьдесят секунд, т.е. за минуту.
Выбор места прощупывания пульсации также зависит от возраста. Так, у грудных детей четче всего ощущаются толчки при легком прижатии сонной или височной артерии, а у детей старше пяти лет для измерения пульса прижимается проходящая в районе запястья лучевая артерия. При проведении процедуры на запястье на артерию следует положить три пальца, пережать ее до полного прекращения кровотока, а затем постепенно отпускать, одновременно с этим подсчитывая пульсовую частоту, выраженность, ритмичность.
Нормальный пульс у детей — таблица по возрасту
Очень часто врачи-педиатры слышат от молодых родителей вопрос, какой пульс должен быть у ребенка? Чтобы легче было сориентироваться в показателях, различающихся для разных возрастных групп, мы приводим следующую таблицу:
| Возраст | Норма (удары / минуту) | Средний показатель (удары/минуту) |
| Первый месяц жизни | 110 — 170 | 140 |
| От 1 до 12 месяцев | 102 — 162 | 132 |
| От 1 до 2 лет | 94 — 154 | 124 |
| От 2 до 4 лет | 90 — 140 | 115 |
| От 4 до 6 лет | 86 — 126 | 106 |
| От 6 до 8 лет | 78 — 126 | 98 |
| От 8 до 10 лет | 68 — 108 | 88 |
| От 10 до 12 лет | 60 — 100 | 80 |
| От 12 до 15 лет | 55 — 95 | 75 |
У подростков старше пятнадцатилетнего возраста норма пульсовой частоты не отличается от взрослых показателей и составляет в среднем 70 ударов/минуту.
Что такое тахикардия?
Если проводимые в течение нескольких дней измерения показывают, что нормальный пульс у ребенка превышен более чем на 20%, это говорит о развитии тахикардии, т.е. возрастании пульсовой частоты и . Возможными причинами этого состояния выступают:
- Патологии сердца и сосудов.
- Анемии, т.е. понижение концентрации гемоглобина в крови различной этиологии.
- Инфекционно-воспалительные заболевания, ОРВИ, грипп обычная простуда, вызывающие повышение температуры тела.
- Легочные заболевания.
- Эндокринные нарушения.
- Гормональные перестройки.
- Стрессы, нервные перенапряжения.
- Переутомление, связанное с тяжелой и продолжительной умственной или физической работой.
Нужно помнить о том, что разовое учащение пульса у ребенка — не повод впадать в панику и бежать к кардиологу в уверенности, что у малыша серьезные кардиопатологии. Такое состояние может быть вызвано простыми играми, физическими нагрузками или волнением, и нормализуется без всякого лечения. В таком случае ребенку нужно измерять показатель несколько дней подряд, когда он находится в состоянии покоя и только, если опять будут получены слишком высокие цифры, обратиться к специалисту.
Опасна ли брадикардия?
Как известно, пульс может не только быть чересчур частым, но и замедляться до состояния, называемого брадикардией. Чаще всего отмечается физиологическая брадикардия, вызванная негативным воздействием внешних факторов, например, переохлаждением, которая при устранении причины вскоре проходит. Также замедленный пульс бывает у детей, которые испытывают высокие физические нагрузки при занятиях спортом. Однако патологическое на протяжении продолжительного времени выступает симптомом какого-либо заболевания, как правило, кардиопатологии. Брадикардия проявляется:
- Понижением уровня кровяного давления.
- Побледнением кожных покровов.
- Головной болью, головокружением.
- Вялостью, слабостью, плохим настроением.
- Быстрая беспричинная усталость.
Измеряя пульс ребенку, нужно обращать внимание не только на частоту толчков, но и на их ритмичность. Между отдельными ударами должен проходить равный промежуток времени, обратная ситуация говорит о сердечной аритмии.
Пульс у маленьких спортсменов
При постоянных повышенных физических нагрузках показатели пульсовой частоты могут находиться на нижнем пределе нормы. В любом случае, во время занятий спортом подростку необходимо самостоятельно контролировать уровень пульса, измеряя параметр до того, как начинается тренировка, и после того, как она окончилась. При этом нужно, чтобы количество пульсовых толчков не было больше значения, которое высчитывается по формуле:
Х = 220 – возраст
Важно следить за тем, чтобы в течение десяти минут после конца тренировки пульс нормализовался. Если это не происходит, стоит пересмотреть режим занятий и снизить нагрузку.
От правильной работы сердца зависит нормальная жизнедеятельность организма. Работа сердечной мышцы измеряется несколькими показателями – пульс, артериальное давление, которые имеют свои нормы, отличающиеся по возрастам.
Частота сердечных сокращений является непостоянной, и различается в зависимости от многих факторов – при физических нагрузках, в состоянии спокойствия, изменения погодных условий и даже настроения ребенка.
Нормальные показатели ЧСС у детей по возрастам
ЧСС образуется при колебании стенок артерии во время сердечной деятельности.
Частота сердечных сокращений в детском возрасте не имеет постоянных показателей, как у взрослых и изменяется в течение взросления ребенка. На каждый возраст, начиная с момента формирования ребенка в утробе матери существуют общепринятые нормы частоты сердечных сокращений.
Нормы ЧСС у детей, показатели по возрастам:
- у новорожденных детей, возрастом до 1 месяца норма от 110 до 170 сердечных сокращений в минуту;
- от 1 месяца до 1 года – 102-162;
- от 1 года до 2-х лет – 94-154;
- от 2-х до 4-х лет – 90-140;
- от 4-х до 6 лет -86-126;
- от 6 до 8 лет – 78-118;
- от 8 до 10 лет – 68-108;
- от 10 до 12 лет – 60-100;
- от 12 до 15 лет – 55-95;
Динамика ЧСС у детей склонна к снижению во время роста и взросления ребенка. Данные имеют различия, из-за разных параметров детей. Так, на ЧСС влияет не только возраст ребенка, но и вес, рост и другие параметры.
Любые отклонения от нормы являются поводом для посещения детского кардиолога для своевременного выявления проблемы.
Кроме того, важно при беременности проходить диагностику и измерять ЧСС плода по неделям. Сердцебиение плода начинает прослушиваться с 5 недели беременности.
Нормальные данные таковы:
Причины отклонений от нормы
Отклонение от таблицы норм ЧСС может быть во многих случаях:
- жаркая погода;
- выполнение физических упражнений;
- эмоциональные потрясения – испуг, стресс;
- менструальный цикл у девочек-подростков;
Данные факторы не относятся к категории потенциально опасных, так, как частота сердечных сокращений выравнивается в состоянии покоя.
Существуют также опасные состояния, при которых необходима медицинская помощь. К ним можно отнести кардиологические, эндокринные и другие заболевания, которые провоцируют отклонения ЧСС от параметров нормы.
Это могут быть такие заболевания, как:
- брадикардия у детей – замедление пульса;
- тахикардия – учащенный пульс;
- заболевания щитовидной железы;
- нарушение баланса калия и магния в организме;
- дыхательная аритмия;
- ожирение;
- сердечная недостаточность;
- врожденные пороки сердца;
- патологии надпочечников;
- идиопатические аритмии;
Для поддержания здоровья, нужно тщательно следить за любыми изменениями ЧСС, особенно в младшем детском возрасте до 8 лет. При выявлении отклонений необходимо обратиться к специалистам для выявления проблемы и своевременного лечения.
Игнорирование нарушения ЧСС может привести к развитию тяжелых форм сердечных, эндокринных и дыхательных заболеваний, которые требуют длительного и дорогостоящего медикаментозного лечения.
Симптомы
Симптомы изменения частоты сердечного ритма напрямую зависят от характера происхождения.
Наиболее часто встречающиеся:
Обнаружение симптомов нарушенного ЧСС у младенцев проблематично, так, как они не могут пожаловаться и подробно описать ощущения и характер боли. Для этого необходимо регулярно проходить профилактические осмотры у педиатра, который осматривает ребенка и измеряет ЧСС при помощи стетоскопа.
Дети старшего возраста могут жаловаться на проблемы, боль и непривычные ощущения, что значительно облегчает диагностику заболевания.
Диагностика, как правильно измерить пульс
При подозрении на повышенный сердечный ритм, необходимо своевременно обратиться к педиатру, который проведет осмотр, назначит анализы и направит к узким специалистам.
Специалисты выполняют такие действия:
- со стороны детского кардиолога обязательно выполняется электрокардиограмма , которая дает наглядные показатели работы сердца. На основании ее результатов возможно обнаружить изменения ритма, характерные для того или иного заболевания;
- в тяжелых случаях может проводиться суточное измерение сердечного ритма , которое назначается при непостоянных нарушениях;
- эхокардиограмма снимается для обнаружения точной причины появления аритмии;
- измерения ЧСС при нагрузке у детей проводятся для обнаружения изменений при физической деятельности;
- МРТ тела проводится в случае не обнаружение предыдущими анализами проблемы, возможно причина кроется в нарушении работы других органов, которые дают нагрузку на сердце;
- назначается общий анализ мочи, крови ;
- определяется уровень гормонов щитовидной железы;
Своевременное обращение к специалистам дает возможность вовремя определить источник проблемы и заняться лечением.
Для измерения пульса у детей наиболее часто используются 3 способа:
- На секундомере засекается минута , в течение которой необходимо тщательно считать удары пульса. Его можно прочувствовать на запястье, на шее, под коленями.
- Использование электронного браслета , который надевается на запястье и самостоятельно считает толчки пульса. Их часто используют спортсмены для контроля за пульсом во время физических упражнений.
- Для младенцев предыдущие способы не подходят , так, как измерения могут быть неточными. Пульс у новорожденных измеряется доктором при помощи стетоскопа. Для этого нужно диафрагму (широкая круглая часть стетоскопа) приложить к месту пульсации и в течение минуты считать биение сердца.
Современная медицина позволяет определять пол ребенка по ЧСС, начиная с 11 недели беременности, когда ребенок почти полностью сформирован.
Так, докторами была выявлена закономерность, что у девочек в утробе матери частота сердечных сокращений выше, чем у мальчиков и составляет от 140 до 150 ударов в минуту, мальчики имеют такой показатель – 120-130 сердечных сокращений. Однако этот способ считается ненадежным, так, как данные могут не совпадать с действительным полом ребенка.
ОТЗЫВ НАШЕЙ ЧИТАТЕЛЬНИЦЫ!
Недавно я прочитала статью, в которой рассказывается о Монастырском чае для лечения заболеваний сердца. При помощи данного чая можно НАВСЕГДА вылечить аритмию, сердечную недостаточность, атеросклероз, ишемическую болезнь сердца, инфаркт миокарда и многие другие заболевания сердца, и сосудов в домашних условиях. Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик.
Изменения я заметила уже через неделю: постоянные боли и покалывания в сердце мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
О чем говорит учащенное, пониженное сердцебиение
Ускоренный пульс может проявляться, как следствие таких факторов:
- физическая активность;
- перегрев тела;
- эмоциональное возбуждение;
Данные факторы являются нормальными и не требуют медицинской помощи, так, как сердечный ритм быстро восстанавливается в состоянии покоя. При возникновении повышенного ЧСС без видимых на то причин необходимо оказание помощи ребенку.
Оно может проявляться как следствие таких факторов:
- переутомление – требуется снижения активности и отдыха;
- заболевания нервной системы;
- ацидоз;
- гипоксия;
- инфекция с повышением температуры тела;
- сердечная недостаточность;
- миокардит;
- эндокардит;
- врожденные патологии сердца;
Повышенный пульс свидетельствует о наличии проблемы, которую необходимо решать с врачебной помощью.
Опасность состоит в том, что патологические состояния могут привести к дефициту питательных веществ в коронарных капиллярах, который образуется при перегрузках сердца. Данные факторы без врачебного внимания могут привести к фибрилляции желудочков сердца и необходимости реанимационных мероприятий.
Пониженное сердцебиение имеет название брадикардия и свидетельствует о наличии таких проблем:
- гипотензия – недостаточное кровяное давление;
- эндокардит – воспаление внутренней оболочки сердечной мышцы;
- миокардит – поражение сердца;
- недостаточная выработка гормонов щитовидной железы;
- голодание;
- переохлаждение;
Опасность состоит в том, что при снижении сердечного ритма до отметки в 40 ударов и ниже, требуется неотложная медицинская помощь. При пониженном ЧСС ребенок чувствует общую усталость тела, головокружение, желание спать, слабость.
В чем опасность, когда обратиться к врачу?
В любом случае обнаружения отклонения от нормы ЧСС у детей необходимо неотложное обращение за медицинской помощью. При игнорировании проблем, в будущем может понадобиться сложное медикаментозное лечение или даже оперативное вмешательство.
Рекомендуем также
Учащенное сердцебиение у детей
Ваш ребенок стал жаловаться на учащенное сердцебиение (тахикардию) или Вы сами заметили как часто и сильно бьется его сердечко? Не спешите пугаться и для начала определите причину такой реакции организма. Обычно это связано с физическими или эмоциональными нагрузками, испугом или повышением температуры из-за болезни.
Следует знать показатели частоты сердечного ритма в зависимости от возраста ребенка для того, чтобы понять действительно ли у него учащенное сердцебиение.
Нормальное сердцебиение:
- до года — 130-150 уд./мин.;
- с 1-3 лет — 120 уд./мин.;
- с 4-5 лет — 100 уд./мин.;
- с 6-7 лет — 90 уд./мин.;
- с 8-10 лет — 85 уд./мин.;
- с 14-15 лет — 70-75 уд./мин.
Если данные показатели отличаются, то это может быть связано с наличием сердечно-сосудистых или других заболеваний.
На частоту сердцебиения малыша влияют такие факторы, как:
- Возраст;
- Время года;
- Температура тела;
- Уровень активности;
- Наличие заболевания;
- Время измерения сердцебиения (бодрствование, состояние покоя).
Здоровые дети физически активны и эмоциональны, поэтому увеличение сердечных сокращений для них является нормой. Если же показатели превышены, речь идет о тахикардии, которая наносит вред организму маленького человека и приводит к различным осложнениям со стороны сердечно-сосудистой системы.
Учащенное сердцебиение у ребенка может также являться признаком пароксизмальной тахикардии, которая характеризуется расстройством в работе сердечной мышцы. Заболевание может сопровождаться острыми приступами тахикардии, длящимися до нескольких часов, а также тошнотой и рвотой. У грудничков на фоне такого приступа может возникнуть одышка, кашель и даже судороги.
При обнаружении у ребенка учащенного сердцебиения (тахикардии) необходимо:
- Уложить ребенка на ровную поверхность;
- Постараться успокоить и отвлечь его;
- Вызвать врача.
Лечение учащенного сердцебиения
Лечение детям любого возраста и подросткам с диагнозом учащенного сердцебиения должно быть назначено врачом. Выбор методики лечения должен основываться на анализе данных, полученных на основании результатов диагностики и изучения анамнеза маленького пациента.
Многопрофильный медицинский центр «Медицентр» предоставляет услуги по лечению любых детских болезней. На отделении педиатрии осуществляют прием опытные и квалифицированные детские врачи-кардиологи, которые занимаются диагностикой и лечением заболеваний сердечно-сосудистой системы у самых маленьких детей.
Благодаря новейшему оборудованию и эффективным методам выявления и предупреждения сердечных болезней кардиологи сети клиник «Медицентр» на протяжении нескольких лет помогают бороться и побеждать даже самые тяжелые осложнения, возникающие в работе сердца.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Новые нормы и интерпретации детской электрокардиограммы Текст научной статьи по специальности «Науки о здоровье»
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ
© Коллектив авторов, 2014
Л.М. Макаров, И.И. Киселева, В.Н. Комолятова, Н.Н. Федина
НОВЫЕ НОРМЫ И ИНТЕРПРЕТАЦИИ ДЕТСКОЙ ЭЛЕКТРОКАРДИОГРАММЫ
Центр синкопальных состояний и сердечных аритмий у детей и подростков Федерального Медико-биологического агентства на базе ФГБУЗ ЦДКБ ФМБА России, Москва, РФ
Makarov L.M., Kiseleva I.I., Komolyatova V.N., Fedina N.N.
NEW STANDARDS AND INTERPRETATIONS OF CHILDREN ELECTROCARDIOGRAM
Center for Syncope and Cardiac Arrhythmia in Children and Adolescents of FMBA of Russia, Moscow, Russia
Несмотря на обилие работ, проведенных в последние 100 лет с целью определения нормативных параметров электрокардиограммы (ЭКГ) у детей, их использование на практике нередко наталкивается на определенные трудности — относительно небольшие группы обследованных для такого массового исследования (около 1—5 тыс детей), различные методы анализа ЭКГ (ручной или автоматический). Используя данные даже одних авторов, можно получить значительные расхождения в соседних половозрастных или процентильных группах. В статье представлены половозрастные нормативные параметры ЭКГ у детей на основе экспертного объединения многочисленных работ, опубликованных по данной теме, и обширного оригинального материала авторов статьи, основанного на многотысячных скринингах ЭКГ у детей. Ключевые слова: ЭКГ покоя, дети, нормативы.
Despite the abundance of researches carried out in the past 100 years to determine the normative parameters of an electrocardiogram (ECG) in children, the use in practice often affronts some difficulties, such as: relatively small groups for this study (about 1-5 thousand children), different ECG analysis methods (manual or automatic). Using data obtained by the same authors, it is possible to obtain significant differences in age and gender percentile groups. The article presents the age and gender target ECG parameters in children, based on the expert assessment of numerous data sheets published on the subject, and extensive own original material, based on the multiple-thousands children ECG screenings provided. Key words: ECG at rest, children, standards.
Корректность диагностического заключения базируется прежде всего на использовании адекватной методологии и знании нормальных половозрастных лимитов измеряемого параметра. В оценке электрокардиограммы (ЭКГ) у детей особенно важно соблюдение этих условий. Изучение нормативных лимитов ЭКГ у детей имеет длительную историю и связано с именами
многих отечественных и зарубежных исследователей [1-8], постоянно дополняется результатами современных масштабных исследований в этой области во всем мире [9-12].
Целью работы явилось определение современных корректных нормативных половозрастные параметров ЭКГ покоя у детей для улучшения качества работы практических врачей
Контактная информация: Макаров Леонид Михайлович — д.м.н., проф., руководитель Центра синкопальных состояний и сердечных аритмий (ЦСССА) у детей и подростков ФМБА России
Адрес: Россия, 115409 г. Москва, ул. Москворечье, 20
Тел.: (499) 324-57-56,
E-mail: [email protected]
Статья поступила 1.10.14,
принята к печати 21.01.15.
Contact information:
Makarov Leonid Mikhaylovich — Ph.D., Prof., Head
of Center for Syncope and Cardiac Arrhythmia in
Children and Adolescents of FMBA of Russia
Address: Russia 115409 Moscow,
Moskvorechye street, 20
Tel.: (499) 324-57-56,
E-mail: [email protected]
Received on Oct. 1, 2014;
submitted for publication on Jan. 21, 2015.
63
и улучшения сравнения полученных разными авторами материалов.
Кроме очевидных возрастных различий, важно учитывать возможные географические, этнические, популяционные (город/деревня) особенности. Проведенное нами одномоментное эпидемиологическое исследование, с кустовым методом формирования выборки в Сибире (Республика Бурятия) [6, 7], сравнение данных с аналогичными исследованиями в Европе [9], Америке [8], Азии [10] показали, что основные половозрастные показатели стандартной ЭКГ у детей являются универсальными и не зависят от этнической принадлежности ребенка, места проживания, антропометрических данных в пределах нормальной половозрастной конституции. Нормативные половозрастные параметры детской ЭКГ, разработанные 20-30 лет назад, также могут равноправно использоваться при оценке детской ЭКГ в текущей практике. Однако в протоколах различных исследований имеются отличия по формированию групп по полу, возрасту, методике оценки ЭКГ, измерямым параметрам.
На основе собственного длительного опыта и экспертной оценки проведенных ранее исследований мы разработали протокол нормативных параметров ЭКГ у детей, который используем в Центре синкопальных состояний и сердечных аритмий у детей и подростков Федерального Медико-биологического агентства на базе ФГБУЗ ЦДКБ ФМБА России (ЦСССА ФМБА России). Основой для составления таблиц протокола нормативных значений параметров ЭКГ у детей явились результаты, полученные в основных мировых популяционных скринингах ЭКГ у практически здоровых детей [6-12]. Усредненные значения параметров на уровне 25-75% были отнесены к разряду нормальных значений, до этих параметров, но выше 5% и ниже 95% — к пограничным изменениям, а значения, выходящие за их пределы, считались патологическими, требующими исключения заболеваний и состояний, приводящих к их развитию.
Частота сердечных сокращений (ЧСС). ЧСС — первый и обязательный параметр оценки ЭКГ. В табл. 1 представлено возрастное распределения ЧСС у здоровых детей 0-18 лет на основании вышеизложенной экспертной оценки.
У детей до 8 лет значения ЧСС практически не отличаются у мальчиков и девочек, однако в более старшем возрасте отмечается некоторое снижение ЧСС (примерно на 5 уд/мин) у мальчиков по сравнению с девочками, более выраженное с возраста 12-16 лет.
Надо отметить, что средние значения ЧСС у детей не претерпели практически никаких изменений за последние столетия. Сравнив результаты средних значений ЧСС у детей, определенные во второй половине XIX века (Н. Vierordt, Daten und Tabell N. Jona, G. Fisher, 1888), с данными, полученными в нашем исследовании, мы не обнаружим принципиальных различий в средних значениях: 0-1 год — 131 уд/мин; 1-2 лет — 110,6 уд/мин; 2-3 лет — 108 уд/мин; 3-4 года — 108 уд/ мин; 4-5 лет — 103 уд/мин; 5-6 лет — 98 уд/мин; 6-7 лет — 92,1 уд/мин; 7-8 лет — 94,9 уд/мин; 8-9 лет — 88,8 уд/мин; 9-10 лет — 91,8 уд/мин; 10-11 лет — 87,9 уд/мин; 11-12 лет — 89,7 уд/ мин; 12-13 лет — 87,9 уд/мин; 13-14 лет — 86,8 уд/мин.а=+100° [3, 5]. ЭОС изменяется с возрастом во фронтальной плоскости от правого (нижнего) положения в первые дни
Таблица 1
Частота сердечных сокращений у детей 0—18 лет (Протокол ЦСССА ФМБА России)
Возраст Выраженная брадикардия Умеренная брадикардия Норма Умеренная тахикардия Выраженная тахикардия
1 день <110 111-119 120-140 141-159 >160
1-3 дня <110 111-119 120-140 141-159 >160
3-7 дней <110 111-129 130-150 151-169 >170
7-30 дней <113 114-139 140-160 161-179 >180
1-3 мес <118 119-144 145-170 171-184 >185
3-6 мес <110 111-129 130-150 151-164 >165
6-12 мес <100 101-119 120-140 141-169 >170
1-2 года <85 86-109 110-140 141-174 >175
3-4 года <75 76-89 90-110 112-134 >135
5-7 лет <70 71-79 80-105 106-129 >130
8-11 лет <65 66-74 75-95 96-114 >115
12-15 лет <50 51-69 70-90 91-109 >110
16-18 лет <50 51-64 65-80 81-109 >110
>18 лет <45 46-59 60-80 81-109 >110
Данные представлены ЧСС уд/мин.
64
Электрическая ось сердца (а.а QRS0) у детей 0—18 лет (Протокол ЦСССА ФМБА России)
Возраст Влево/вверх Горизонтальное Нормальное Вертикальное Вправо/вниз
1 день <85 85-94 95-139 140-180 >180
1-3 дня <85 85-94 95-139 140-180 >180
3-7 дней <85 85-89 90-129 130-180 >180
7-30 дней <75 75-89 90-125 130-150 >150
1-3 мес <50 50-69 70-94 95-120 >120
3-6 мес <30 30-59 60-79 80-115 >115
6-12 мес <20 20-49 50-79 80-110 >110
1-2 года <20 20-39 40-69 70-90 >90
3-4 года <20 20-39 40-69 70-110 >110
5-7 лет <20 20-39 40-69 70-110 >110
8-11 лет <20 20-39 40-69 70-90 >90
12-15 лет <15 15-34 35-69 70-90 >90
16-18 лет <10 10-29 30-69 70-90 >90
>18 лет <0 0-29 30-69 70-90 >90
Таблица 3
Итервал PR у детей 0-18 лет (Протокол ЦСССА ФМБА России)
Возраст, годы Укорочение Нормальный PR Удлинение
0-1 <0,08 0,09-0,12 >0,14
1-2 <0,09 0,1-0,12 >0,14
3-4 <0,1 0,11-0,13 >0,15
5-7 <0,1 0,12-0,14 >0,16
8-11 <0,1 0,12-0,14 >0,16
12-15 <0,11 0,12-0,16 >0,18
16-18 <0,11 0,13-0,18 >0,2
Данные представлены в секундах.
жизни до нормального, начиная с возраста 1-3 месяца, и остается относительно стабильной до старшего возраста (табл. 2).
ЭОС, располагающаяся в диапозоне от -900 до ±1800, определяется как крайнее или неопределенное положение ЭОС. Отклонение ЭОС влево/вверх от -300 до -900 трактуется как патологическое и может рассматриваться как критерий блокады передней ветви левой ножки пучка Гиса. Отклонение электрической оси правее +900 некоторые детские электрофизиологи предлагают считать критерием заднего левого гемиблока (R. Friedman, 1998), однако частое наличие значений /La на уровне 95-98%о распределения в диапазоне +1100 при скрининговых ЭКГ исследованиях у детей старше 6-го месяца жизни позволяет предполагать задний левый гемиблок у детей при /ja правее +1000.
Интервал PQ (PR). Время проведения возбуждения от предсердий к желудочкам через АВ-соединение отражается на поверхностной ЭКГ интервальными изменениями (укорочением или удлинением) продолжительности интервала PQ (PR). Интервал PQ (PR) у детей составляет от 0,08-0,14 с в первые 2 дня жизни до 0,09 до 0,18 с в более старшем возрасте (табл. 3).
QRS комплекс. Начало электрического возбуждения и механического сокращения желудочков на ЭКГ проявляется формированием QRS комплекса. Зубец Q отражает процесс возбуждения и деполяризации межжелудочковой перегородки. В норме зубец Q у детей старшего возрас-
та не превышает 0,03 с продолжительностью и 5 мм по амплитуде. В VI отведении QRS комплекс у детей обычно имеет конфигурацию qRS. При интерпретации ЭКГ у детей раннего возраста важное значение имеет учет возрастной динамики зубца Q. В возрасте до 2 лет отмечаются высокие значения Q зубца в III стандартном отведении, максимально до 7-8 мм. Стабилизация величины Q зубца на уровне 3 мм отмечается только с 9-11 лет (табл. 4).
Зубцы R и S отражают процесс деполяризации миокарда желудочка, преимущественно левого. Их выраженность даже у здоровых детей может значительно варьировать и во многом зависит от изменений положения сердца в грудной клетке. С возрастом в VI отведении уменьшается амплитуда зубца R и увеличивается амплитуда зубца Я. Это отражает уменьшение нагрузки на правый желудочек, связанный с переходом на постна-тальный тип кровообращения и уменьшением роли правого желудочка в обеспечении гемодинамики. В левых грудных отведениях отмечается обратная возрастная динамика зубцов R и Я, что связано с увеличением массы миокарда левого желудочка и усилением его функции.
Ширина комплекса QRS не превышает в норме 75 мс у детей до 1 года, 90 мс у детей младше 11 лет и 100 мс у детей старше 11 лет. Значения QRS более данных значений могут свидетельствовать о нарушении внутрижелудоч-кового проведения или желудочковой локализации регистрируемых комплексов (табл. 5).
65
Зубцы Q, И и Я у детей 0-18 лет (Протокол ЦСССА ФМБА России)
Возраст Q III Q v6 R Vi S Vi R/S Vi R V6 S V6 R/S V6 SV1+RV6 R+S V4
<1 дня 2 (0-5) 1 (0-2) 14 (5-27) 9 (0,5-23) 2,3 (0,2-9,8) 5 (0-12) 4 (0,2-1,0) 2,5 (0,5-9) 13 (2-27) 32 (12-52)
1-3 дня 2 (0-5) 1 (0-2) 15 (5-27) 10 (0,5-21) 2 (0,2-6) 5 (0,1-12) 3 (0,2-10) 3 (0,5-11) 14 (2-28) 33 (17-53)
3-7 дней 2 (0-5) 2 (0-3) 13 (3-25) 7 (0,5-17) 2,8 (0,2-9,8) 5 (0,5-12) 4 (0,4-10) 2,5 (0,5-10) 12 (2-25) 31 (13-48)
7-30 дней 2 (0-5) 2 (0-3) 11 (3-22) 4 (0,5-12) 2,9 (1-7) 8 (3-17) 3 (0,2-10) 4 (0,5-12) 12 (3-22) 31 (15-48)
1-3 мес 20 (0-5) 2 (0-3) 10 (3-19) 5 (0,5-13) 2,3 (0,3-7,5) 12 (5-22) 3 (0,3-7) 4,5 (0,5-12) 17 (6-29) 36 (22-58)
3-6 мес 3 (0-7) 2 (0-3) 10 (3-20) 6 (0,5-17) 2,4 (0,2-6) 14 (6-23) 3 (0,2-10) 6,5 (0,5-18) 19 (7-35) 38 (21-58)
6-12 мес 3 (0-6) 2 (0-3) 9 (2-20) 7 (0,5-18) 1,8 (0,1-3,9) 13 (6-23) 2 (0,2-8) 8 (0,5-22) 19 (7-33) 34 (21-50)
1-3 года 2 (0-5) 2 (0-3) 9 (3-18) 9 (1-21) 1,4 (0,1-4,2) 14 (6-23) 2 (0,1-7) 9,5 (0,5-28) 22 (7-38) 33 (17-48)
3-5 лет 1 (0-4) 2 (0-3) 8 (2-18) 10 (2-22) 0,9 (0-2,8) 15 (9-25) 2 (0,1-6) 11 (0,8-30) 25 (13-42) 35 (17-52)
5-8 лет 1 (0-3) 2 (0-3) 7 (1-13) 12 (3-24) 0,8 (0-2,0) 17 (9-27) 1 (0,1-4) 12 (1-30) 28 (13-47) 36 (20-53)
8-12 лет 1 (0-3) 2 (0-3) 6 (0,5-10) 12 (3-26) 0,6 (0-1,9 17 (10-26) 1 (0-4) 14 (2-33) 28 (15-45) 35 (21-50)
12-16 лет 1 (0-3) 2 (0-3) 5 (0,5-10) 11 (3-22) 0,5 (0-1,8) 15 (7-23) 1 (0-4) 15 (2-39) 25 (11-42) 29 (12-49)
Данные представлены в мм; здесь и в табл. 5: представлены средние значения, в скобках — минимальные и максимальные значения.
Таблица 5
Ширина комплекса QRS у детей 0-18 лет (Протокол ЦСССА ФМБА России)
Возраст 0—6 мес 6-12 мес 1-2 года 3-4 года 5-7 лет 8-11 лет 12-15 лет 16-18 лет
QRS, мс 60 (30-70) 60 (40-75) 70 (55-80) 75 (50-90) 80 (55-90) 80 (55-90) 80 (55-100) 80 (55-100)
Таблица 6
Амплитуда Т зубца у детей 0-18 лет (Протокол ЦСССА ФМБА России)
Возраст Положительный Сглаженный Отрицательный
0-5 день I, II, V6 III, aVF, Vi aVR, Vj-V5
6 дней — 2 года I, II, aVF, V6 III, V5 aVR, Vj-V4
3-12 лет I, II, aVF, V5, V6 III, V4 aVR, Vj-V3
>14 лет I, II, III, aVF, V5, V6 V2-V4 aVR
Сегмент ST начинается от окончания зубца QRS и оценивается до начала зубца Т. В норме при стандартной ЭКГ покоя его смещение не должно превышать 1 мм ниже изолинии. У старших детей и подростков может быть его элевация до 4 мм вследствии ранней реполяризации желудочков. Оценка сегмента ЯТ крайне важна при оценке ишемических изменений в миокарде. Депрессия сегмента ЯТ без реципрокной элева-ции — признак характерный для дигиталисной интоксикации, постэкстрасистолической паузы, а элевация без реципрокной депрессии характерна для острого перикардита.
66
Зубцы Т и U. Зубец (волна) Т отражает процесс реполяризации желудочков миокарда. Вектор зубца Т в норме соответствует основной оси сердца, поэтому его максимальная амплитуда отмечается во II стандартном отведении. И поэтому в тех отведениях, где зубец R преобладает в QRS комплексе, в норме должны регистрироваться положительные зубцы Т. Иногда после окончания зубца Т может выявляться небольшой зубец и, что может значительно затруднять точное определение окончания процесса реполя-ризации на ЭКГ.Тс), расчитываемым по формуле: QTс= Нет
существенных отличий в значениях QTc при измерении на скорости ленты 25 и 50 мм/с. Мы рекомендуем выбор среднего значения RR для базового расчета QTс, так как используя только крайние значения RR для расчета QTc, можно допустить гипердиагностику или невыявление клинически значимых изменений интервала QT.
Удлинением интервала QT у взрослых являются значения QT более 460-470 мс у женщин и 450-460 мс у мужчин. Укорочение интервала QT рекомендуется отмечать при значениях QT менее 330 мс у взрослых (независимо от пола) [13] и 320 мс у детей (табл. 7) [6, 7].
Исследователи, целенаправленно изучающие половозрастную динамику интервала QТ, отмечают его большее удлинение у детей первых дней жизни, у девочек начиная с пубертатного возраста (до 470 мс), у мальчиков допускаются значения QТс до 450 мс. Однако в практическом плане мы считаем, что во всех случаях регистрации удлинения QTс более 440 мс необходимо исключать синдром удлиненного интервала QT на основании всего комплекса клинико-электрокардиографической диагностики данного заболевания (клиническая картина, семейный анамнез, данные семейного ЭКГ обследования, холтеровское мониторирование с оценкой частотной адаптации интервала QT и другие исследования). Так как в диагностике заболевания при пограничных значениях интервала QT существует много нюансов, при подозрении на данное заболевание Международный регистр синдрома удлиненного интервала QT рекомендует консультацию со специалистами, прицельно занимающимися данной патологией.
Кроме QTс, при определении удлинения интервала QT значение имеют и ряд дополни-
тельных параметров. Разница абсолютного значения QT при минимальном и максимальном RR интервале у здоровых детей при наличии выраженной синусовой аритмии не должна превышать 40 мс. Традиционной практикой для отечественной педиатрии является регистрация ЭКГ в положении лежа и стоя. При этом оцениваются преимущественно изменения со стороны нарушений ритма сердца и амплитуды зубца Т. Вместе с тем ответ на ортостаз может быть информативен в оценке адаптации интервала QT к учащению ЧСС, выявить скрытую патологию. В норме абсолютные значения QT при ортостазе уменьшаются, в то время как QTс — увеличиваются. По нашим данным, у здоровых подростков и лиц молодого возраста удлинение QTс в ортостазе не превышает 500 мс, а разница между исходным значением QTс лежа и QTс стоя (дельта QTс) составляет не более 100 мс.
«Протокол ЦСССА ФМБА России» используется как нормативный критерий нормы и патологии у детей и подростков в ЦСССА, вошел в 2011 г. как нормативный критерий оценки ЧСС в «Национальные рекомендации по допуску спортсменов с отклонениями со стороны сердечно-сосудистой системы к тренировочно-соревновательному процессу» [14]. Есть некоторые данные об этнических различиях интервала QT, например, о большем значении QТс у белых американцев по сравнению с афро-американцами и китайцами [15, 16]. Однако полученные результаты, как правило, не имели статистически значимых различий и, как мы показали выше, практически не меняются за последние десятилетия.
Таким образом, проанализировав многочисленные работы, посвященные нормативным параметрам ЭКГ у детей, и собственный оригинальный материал, нами были определены новые нормы и интепретации ЭКГ у детей. Мы предлагаем использовать «Протокол ЦСССА ФМБА России для оценки ЭКГ покоя у детей» для практического использования в клинической практике, сравнения результатов анализа ЭКГ, проведенных в различных клиниках, усовершенствования точности и достоверности электрокардиографической диагностики.
Литература
1. Liebman J, Plonsey R, Gilette P. Pediatric electrocardiography. Daltimory, Williams&Wilkins, 1982: 398 p.
2. Осколкова М.К. Функциональные методы исследования системы кровообращения у детей. М.: Медицина, 1988: 272 с.
3. Кубергер М.Б. Руководство по клинической электрокардиографии детского возраста. Л.: Медицина, 1983: 368 с.
4. Белоконь НА., Кубергер М.Б. Болезни сердца и сосудов у детей. М.: Медицина, 1987: 448 с.
5. Осколкова М.К., Куприянова О.О. Электрокардиография у детей. М.: МЕДпресс, 2001: 352 с.
6. Макаров Л.М. ЭКГ в педиатрии. 3-е изд. М.: Мед-практика-М., 2013: 696 с.
7. Макаров Л.М., Киселева И.И., Долгих В.В. и др. Нормативные параметры ЭКГ у детей. Педиатрия. 2006; 2: 71-73.
8. Davignon A, Rautaharyu P, Boisselle E. Normal ECG standards for unfant and children. Ped. Cardiology. 1980: 1; 123-131.
67
9. Ri.jnbeek PR, Witsenburg M, Schrama E, et al. New normal limits for the paediatric electrocardiogram. Eur. Heart J. 2001; 22 (8): 702-711.
10. Lue H. ECG in the child and adolescents: normal standards and percentile charts. Bkackwell. Publ., 2006: 86 p.
11. Миклашевич И.М., Школьникова MA., Калинин. JIA. и др. Нормальные значения временных параметров ЭКГ у детей по результатам клинико-эпидимиологического исследования «ЭКГ-скрининг детей и подростков Российской Федерации». Кардиология. 2009; 10: 47-54.
12. Schwartz Р, Garson A, Paul Т, et al. Guidelines for the interpretation of the neonatal electrocardiogram. Eur. Heart J. 2002; 23: 1329-1344.
13. Pentti M. Rautaharju, Borys Surawi.cz, Leonard S. Gettes A Scientific Statement From the American Heart. Interpretation of the Electrocardiogram: Part IV: The ST
Segment, T and U AHA/ACCF/HRS Recommendations for the Standardization. J. Am. Coll. Cardiol. 2009; 53; 982-991.
14. Национальные рекомендации по допуску спортсменов с отклонениями со стороны сердечно-сосудистой системы к тренировочно-соревновательному процессу. Рациональная фармакотерапия в кардиологии. 2011; 7 (Приложение 6): 60 с.
15. Chapman N, Ma-yet J, Ozkor M, et al. Ethnic and gender differences in electrocardiographic QT length and QT dispersion in hypertensive subjects. J. Hum. Hypertens. 2000; 14 (6): 403-405.
16. Benoi.t S, Mendelsohn A, Nourjiah P, et al. Risk factor for prolonged among US adults: Third National Health Examination Survey. Eur. J. Cardiovasc. Prev. Rehabill. 2005; 12: 363-368.
показателей жизнедеятельности у детей | Детская больница CS Mott
Обзор темы
Что такое показатели жизнедеятельности?
Жизненно важные признаки включают частоту сердечных сокращений, дыхание (частоту дыхания), артериальное давление и температуру. Знание диапазонов показателей жизнедеятельности вашего ребенка может помочь вам заметить проблемы на ранней стадии или уменьшить беспокойство, которое у вас может быть по поводу того, как дела у вашего ребенка. В приведенной ниже таблице содержится информация, которая может помочь.
Vital Sign | Младенец | Детский | Pre-Teen / Teen |
|---|---|---|---|
| | От 0 до 12 месяцев | От 1 до 11 лет | 12 и старше |
ЧСС | От 100 до 160 ударов в минуту (уд / мин) | от 70 до 120 уд / мин | от 60 до 100 уд / мин |
Дыхание (вдохи) | от 0 до 6 месяцев от 30 до 60 вдохов в минуту (уд / мин) от 6 до 12 месяцев от 24 до 30 уд / мин | от 1 до 5 лет От 20 до 30 (уд / мин) от 6 до 11 лет от 12 до 20 уд / мин | от 12 до 18 уд / мин сноска 1 | 9002 9
Артериальное давление (систолическое / диастолическое) сноска 1 | от 0 до 6 месяцев от 65 до 90/45 до 65 миллиметров ртутного столба (мм рт. Ст.) от 6 до 12 месяцев от 80 до 100 / От 55 до 65 мм рт. Ст. | от 90 до 110/55 до 75 мм рт. Ст. | от 110 до 135/65 до 85 мм рт. Ст. |
Температура | Все возрасты 98.6 F (нормальный диапазон от 97,4 F до 99,6 F) | Все возрасты 98,6 F (нормальный диапазон от 97,4 F до 99,6 F) | Все возрасты 98,6 F (нормальный диапазон от 97,4 F до 99,6 F) |
Подробнее
Узнайте больше о том, как измерять температуру вашего ребенка, измерять пульс, измерять артериальное давление и подсчитывать вдохи, с помощью этих тем:
Ссылки
Цитаты
- Harman M, et al.(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
Кредиты
По состоянию на 26 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Сьюзан К. Ким, доктор медицины — Педиатрия
Адам Хусни, доктор медицины — Семейная медицина
Кэтлин Ромито, доктор медицины — Семейная медицина
Джон Поуп, доктор медицины — Педиатрия
Дэвид Мессенджер MD
Текущее состояние: 26 февраля 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Сьюзан К.Ким MD — Педиатрия и Адам Хусни MD — Семейная медицина и Кэтлин Ромито MD — Семейная медицина и Джон Поуп MD — Педиатрия и Дэвид Мессенджер MD
Harman M, et al. (2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
Нормальная частота пульса у детей
Частота пульса вашего ребенка (также называемая пульсом) может сильно меняться в течение дня. Частота сердечных сокращений — это количество ударов сердца в минуту.Ежедневная деятельность может изменять скорость или медленность колебаний скорости — от медленного, равномерного ритма во время отдыха или сна до более высокой скорости во время упражнений.
«Нормальная частота сердечных сокращений может сильно варьироваться в зависимости от возраста ребенка, а также от биологического состава этого конкретного ребенка», — говорит Колин Кейн, доктор медицины, детский кардиолог в Children’s Health и директор Программа кардиологической помощи. «Даже дети одного возраста могут иметь разную частоту пульса в состоянии покоя.«
Связанный подкаст
Узнайте больше о здоровом пульсе в подкасте «Детское обследование».
Какая частота пульса у ребенка нормальная?
Когда ваш ребенок сидит тихо, его частота пульса считается частотой пульса в состоянии покоя. Здоровая частота пульса в состоянии покоя зависит от возраста.
- Новорожденные от 0 до 1 месяца: от 70 до 190 ударов в минуту
- Младенцы от 1 до 11 месяцев: от 80 до 160 ударов в минуту
- Дети от 1 до 2 лет: от 80 до 130 ударов в минуту
- Дети от 3 до 4 лет: от 80 до 120 ударов в минуту
- Дети от 5 до 6 лет: от 75 до 115 ударов в минуту
- Дети от 7 до 9 лет: от 70 до 110 ударов в минуту
- Дети 10 лет и старше: от 60 до 100 ударов в минуту
Вполне вероятно, что пульс вашего ребенка остается в пределах этих нормальных диапазонов, даже если пульс кажется очень частым.Понимание изменений частоты пульса и того, как правильно проверять частоту сердечных сокращений вашего ребенка, может помочь отслеживать и предотвращать ненужные беспокойства.
Что может изменить частоту сердечных сокращений у ребенка?
Как и у взрослых, частота сердечных сокращений у ребенка будет варьироваться в зависимости от уровня активности, будь то сон или бодрствование, а также от того, здоров ли ваш ребенок или болен, спокоен или находится в стрессе.
«Частота сердечных сокращений вашего ребенка обычно не связана с внутренними проблемами с сердцем», — говорит доктор Кейн. «Их пульс может повышаться из-за всего, что вызывает у них возбуждение или дискомфорт.Когда это происходит, это просто естественная реакция на стресс ».
У ребенка может быть учащенное сердцебиение, если они:
- Активные игры или упражнения
- Испытывает боль
- Чувство тревоги или стресса
- Повышенная температура или болезнь
- Употребление большого количества кофеина или энергетических напитков
- Обезвоженный
Если ваш ребенок испытывает что-либо из вышеперечисленного, учащенное сердцебиение обычно не является поводом для беспокойства, хотя употребление большого количества кофеина может вызвать проблемы у некоторых детей.Кроме того, помните, что сердце вашего ребенка, естественно, бьется быстрее, чем сердце взрослого, и может быть намного быстрее во время упражнений, чем пульс взрослого.
Однако, если ваш ребенок испытывает такие симптомы, как боль в груди или затрудненное дыхание, а также учащенное сердцебиение, ему может потребоваться медицинская помощь. Доктор Кейн говорит, что хорошее практическое правило заключается в том, что если сердце вашего ребенка бьется слишком быстро, чтобы вы могли считать удары, то может потребоваться медицинская помощь.
У ребенка обычно снижается пульс во время сна.Однако, если в середине дня у них замедляется пульс и появляются симптомы вялости или обморока, им может потребоваться медицинская помощь.
Как я могу проверить частоту сердечных сокращений моего ребенка?
Измерить пульс вашего ребенка очень просто. На теле есть несколько мест, где вы можете проверить пульс, включая запястье, внутреннюю часть локтя или боковую часть шеи. Для большинства родителей запястье — самое легкое и доступное место. Чтобы проверить частоту сердечных сокращений вашего ребенка, поместите два пальца на его запястье ниже большого пальца.Слегка надавливайте, пока не почувствуете легкое биение кончиками пальцев. Подсчитайте, сколько ударов вы почувствуете за 15 секунд. Затем умножьте это число на 4, чтобы определить частоту сердечных сокращений вашего ребенка, которая измеряется в ударах в минуту.
Например, если вы чувствуете 20 ударов за 15 секунд, частота сердечных сокращений вашего ребенка составляет 80 ударов в минуту, что является нормальным показателем.
Однако у младенцев или детей младшего возраста с более мелкими кровеносными сосудами может быть нелегко определить пульс. Медицинскому работнику, имеющему опыт ухода за детьми, скорее всего, потребуется измерить их пульс.
«Если вы не умеете измерять пульс, вам может потребоваться несколько попыток, пока вы не почувствуете себя более комфортно и уверенно», — говорит доктор Кейн. «Лучшее, что можно сделать, если вы обеспокоены, — попросить человека с медицинским образованием проверить это для вас».
Если у вашего ребенка сердечное заболевание, требующее мониторинга сердечного ритма, ваш врач может научить вас определять его пульс и измерять его частоту сердечных сокращений. Некоторые носимые устройства и смартфоны также могут считывать частоту сердечных сокращений с хорошей точностью.
Если вас беспокоит частота сердечных сокращений вашего ребенка, доктор Кейн рекомендует вам позвонить своему педиатру. «Существуют вполне нормальные и доброкачественные заболевания, при которых у вашего ребенка может быть нерегулярное сердцебиение», — говорит он. «Вот почему лучше всего пройти обследование у медицинского работника».
Что мне делать, если у моего ребенка учащенное сердцебиение?
Учащенное сердцебиение у ребенка может быть поводом для беспокойства. Если сердцебиение вашего ребенка слишком быстрое, вам следует позвонить своему педиатру. Поделитесь с ними подсчитанным вами пульсом, и они расскажут вам, как лучше всего делать следующие шаги.
Если сердце вашего ребенка бьется слишком быстро, чтобы вы могли считать удары, это может быть поводом для беспокойства. Узнайте, как проверить пульс и что такое здоровая частота пульса, через @Childrens.
Узнать больше
Специалисты кардиологического центра Детского здравоохранения занимаются лечением всех заболеваний сердца у детей, от врожденных пороков сердца до сердечных заболеваний. Узнайте, как они могут помочь сохранить здоровье сердца вашего ребенка.
Зарегистрироваться
Следите за новостями о здоровье, которые важны для ваших детей.Подпишитесь на рассылку новостей о здоровье детей и получайте больше советов прямо на ваш почтовый ящик.
О чем говорят частота пульса и другие показатели жизнедеятельности вашего ребенка
Как читать показатели жизнедеятельности вашего ребенка
Показатели жизненно важных функций вашего ребенка могут дать вам важные подсказки о состоянии здоровья. Многие вещи могут повлиять на цифры. Но если они выходят за пределы нормы, это может быть признаком возможных проблем со здоровьем.
Обратите внимание, что нормальные значения показателей жизнедеятельности для детей отличаются от значений для взрослых.Они также различаются в зависимости от возраста, пола и веса.
Четыре основных показателя жизнедеятельности:
Температура
Повышенная температура означает, что температура вашего ребенка выше, чем обычно. Это основной способ, которым их организм борется с инфекцией.
Как проверить
Используйте цифровой термометр, чтобы измерить температуру вашего ребенка во рту или ректально внизу. Ректальная температура дает более точные показания. Именно так следует поступать, если вашему ребенку меньше трех месяцев.С младенцами старшего возраста и детьми устное чтение нормально, если только ваш врач не скажет вам иначе. Всегда очищайте термометр в мыльной воде и ополаскивайте прохладной водой перед использованием. Никогда не используйте один и тот же термометр для измерения оральной и ректальной температуры.
Продолжение
Для измерения ректальной температуры:
- Положите ребенка животом себе на колени.
- Нанесите небольшое количество вазелина на конец термометра.
- Вставьте его на полдюйма в анальное отверстие.
- Снимите термометр, когда он издает звуковой сигнал, и считайте температуру. (Это нормально, когда ребенок какает после снятия термометра.)
Для измерения температуры в полости рта:
- Вставьте конец термометра под язык ребенка.
- Попросите ребенка сомкнуть губами вокруг термометра.
- Снимите его, когда он издает звуковой сигнал, и проверьте температуру.
Нормальная температура
Нормальная температура 98.6 F, если брать в рот, и 99,6 F, если брать снизу. Если температура во рту выше 99,5 F или ректальное чтение 100,4 F или выше, у вашего ребенка жар.
Позвоните своему врачу как можно скорее, если вашему ребенку меньше 3 месяцев и у него ректальная температура 100,4 F или выше. Даже если у вашего ребенка нет других симптомов, температура у младенцев может быть серьезной.
Частота пульса
Также называется пульсом. Это количество ударов сердца в минуту. Он быстрее, когда ваш ребенок активен, и медленнее, когда он сидит или спит.Ваш врач будет проверять частоту сердечных сокращений во время посещений здорового ребенка. Если вам необходимо контролировать частоту сердечных сокращений вашего ребенка из-за заболевания, ваш врач скажет вам, как и как часто это проверять.
Вам также следует проверить пульс вашего ребенка, если он:
Как проверить
Перед тем, как начать, убедитесь, что ваш ребенок сидел не менее 5 минут. Положите первые два пальца на переднюю часть шеи или внутреннюю часть запястья, подмышки или локтевую складку.Вы должны почувствовать удары пальцами. Установите таймер на 30 секунд и посчитайте удары. Удвойте это число, и это будет частота пульса вашего ребенка.
Продолжение
Нормальная частота пульса:
- Младенцы (до 12 месяцев): 100-160 ударов в минуту (уд / мин)
- Дети младшего возраста (1-3 года): 90-150 ударов в минуту
- Дошкольник (3-5 лет) ): 80-140 ударов в минуту
- Дети школьного возраста (5-12 лет): 70-120 ударов в минуту
- Подростки (12-18 лет): 60-100 ударов в минуту
Частота сердечных сокращений, более медленная, чем обычно, может сигнализировать о проблема.Для младенцев это может означать:
Более медленная, чем обычно, частота сердечных сокращений у детей также может означать, что у них нарушена структура сердца.
Частота дыхания
Это количество вдохов, которые ваш ребенок делает в минуту. Это число может увеличиваться, когда они возбуждены, нервничают, испытывают боль или у них высокая температура. Быстрая или медленная частота дыхания означает, что у вашего ребенка могут быть проблемы с дыханием. Если у вас есть какие-либо проблемы, позвоните своему педиатру.
Как проверить
Установите таймер на 30 секунд и подсчитайте, сколько раз грудь вашего ребенка поднимается.Удвойте это число, чтобы узнать частоту их дыхания.
Нормальная частота (дыхание в минуту):
- Младенец (0-12 месяцев): 30-60
- Малыш (1-3 года): 24-40
- Дошкольник (3-5 лет): 22-34
- Ребенок школьного возраста (5-12 лет): 18-30
- Подросток (12-18 лет): 12-16
Продолжение
Если у вашего ребенка или ребенка учащенный пульс или у них есть одно из следующих симптомы, это может означать, что у них проблемы с дыханием:
- Голубоватый цвет вокруг рта
- Бледная или серая кожа
- Хрюкающий звук при каждом выдохе
- Вспышки носа
- Свистящее дыхание
- Потоотделение
- Усталость
- Верхняя часть грудной клетки опускается вниз с каждым вдохом
- Недостаточно есть или пить
- Снижение вокализации
Респираторный дистресс — серьезное заболевание.Это означает, что ваш ребенок не получает достаточно кислорода. Причиной этого может быть:
- Инфекция
- Хроническая болезнь
- Забитые дыхательные пути
Позвоните своему врачу или 911 или сразу же обратитесь в отделение неотложной помощи. Сохраняйте спокойствие и постарайтесь успокоить ребенка, удерживая его в удобном положении.
Артериальное давление
Артериальное давление — это сила крови, протекающая по сосудам, по которым кровь движется от сердца к телу. Дети могут получить высокое кровяное давление, как и взрослые.Если ваш ребенок растет с высоким кровяным давлением или гипертонией, это может повысить вероятность инсульта, сердечного приступа, сердечной недостаточности и заболевания почек.
Продолжение
Артериальное давление измеряется двумя числами:
- Систолическое — первое число. Он измеряет давление на стенки артерий каждый раз, когда ваше сердце бьется.
- Диастолическое — второе число. Он измеряет давление на стенках артерий между ударами сердца, когда сердце находится в состоянии покоя.
У вашего ребенка может быть высокое кровяное давление из-за:
- Порока сердца
- Заболевания почек
- Генетического заболевания
- Гормонального расстройства
- Избыточный вес
Гипотония — это слишком низкое кровяное давление. Это может вызвать у ребенка тошноту, головокружение или обморок.
У вашего ребенка может быть низкое кровяное давление из-за:
Как это проверить
Врач вашего ребенка начнет проверять кровяное давление в возрасте 3 лет.Вашему ребенку, возможно, потребуется проверить его раньше, если они:
Продолжение
Если ваш врач рекомендует вам проверять кровяное давление вашего ребенка дома, используйте автоматический монитор с манжетой, которая надевается на плечо. Возьмите монитор с собой на следующий прием, чтобы врач мог проверить, правильно ли вы его используете.
Нормальные уровни
Эти цифры различаются для детей в зависимости от их возраста, роста и пола. Верхнее число — систолическое давление, нижнее — диастолическое давление.Оба числа должны быть ниже предела.
Для мальчиков:
1 год: менее 98/52
2 года: менее 100/55
3 года: менее 101/58
4 года: менее 102/60
5 лет: менее 103/63
6 лет: менее 105/66
7 лет: менее 106/68
8 лет: менее 107/69
9 лет: менее более 107/70
10 лет: менее 108/72
11 лет: менее 110/74
12 лет: менее 113/75
Продолжение
Для девочек:
1 год : менее 98/54
2 года: менее 101/58
3 года: менее 102/60
4 года: менее 103/62
5 лет: менее 104/64
6 лет: менее 105/67
7 лет: менее 106/68
8 лет: менее 107/69
9 лет: менее 108/71
10 лет:менее 109/72
11 лет: менее 111/74
12 лет: менее 114/75
Для мальчиков и девочек от 13 лет и старше: менее 120/80.
Аномальные показатели жизнедеятельности
Если показатели жизнедеятельности вашего ребенка не соответствуют норме, возможно, вам потребуется обратиться к врачу. Показатели жизнедеятельности могут варьироваться в зависимости от времени суток и эмоционального состояния вашего ребенка. Если у вашего ребенка кардинальные изменения, это может быть признаком проблемы.
Ваш врач будет лучше понимать, что выходит за рамки нормы, и при необходимости сможет наблюдать за вашим ребенком в течение долгого времени.
показателей жизнедеятельности у детей | HealthLink BC
Обзор темы
Что такое показатели жизнедеятельности?
Жизненно важные признаки включают частоту сердечных сокращений, дыхание (частоту дыхания), артериальное давление и температуру.Знание диапазонов показателей жизнедеятельности вашего ребенка может помочь вам заметить проблемы на ранней стадии или уменьшить беспокойство, которое у вас может быть по поводу того, как дела у вашего ребенка. В приведенной ниже таблице содержится информация, которая может помочь.
Vital Sign | Младенцы | Детские | Pre-Teen / Teen | |||
|---|---|---|---|---|---|---|
От 0 до 12 месяцев | От 1 до 11 лет | 12 и старше | ||||
ЧСС | от 100 до 160 ударов в минуту (уд / мин) | от 70 до 120 ударов в минуту | от 60 до 100 ударов в минуту | |||
Дыхание (вдохи) | от 0 до 6 месяцев от 30 до 60 вдохов в минуту (уд / мин) от 6 до 12 месяцев от 24 до 30 уд / мин | от 1 до 5 лет от 20 до 30 ударов в минуту от 6 до 11 лет от 12 до 20 ударов в минуту | от 12 до 18 ударов в минуту сноска 1 | |||
Артериальное давление (систолическое / диастолическое) сноска 1 | от 0 до 6 месяцев от 65 до 90/45 до 65 миллиметров ртутного столба (мм рт. Ст.) от 6 до 12 месяцев от 80 до 100/55 до 65 мм рт. Ст. | от 90 до 110/55 до 75 мм рт. Ст. | от 110 до 135/65 до 85 мм рт. Ст. | |||
Температура сноска 2 | Все возрасты | |||||
Ректальный (задница) | 36.От 6 до 38 ° C (от 97,9 до 100,4 F) | |||||
Ухо | от 35,8 ° C до 38 ° C (от 96,4 ° F до 100,4 ° F) | |||||
Оральный (рот) | от 35,5 ° C до 37,5 ° C (от 95,9 ° F до 99,5 ° F) | |||||
Подмышечная (подмышечная) | От 36,5 C до 37,5 C (от 97,8 F до 99,5 F) |
Подробнее
Узнайте больше о том, как измерить температуру вашего ребенка, измерить пульс, измерить артериальное давление и подсчитать количество вдохов, с помощью этих тем:
Ссылки
Ссылки
- Harman M, et al.(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
- Leduc D, et al. (2000 г., подтверждено в 2013 г.). Измерение температуры в педиатрии. Заявление о позиции Канадского педиатрического общества. Доступно в Интернете: http://www.cps.ca/en/documents/position/temperature-measurement.
Кредиты
Дата адаптации: 24.07.2020
Адаптировано: HealthLink BC
Адаптация проверена: HealthLink BC
Дата адаптации: 24.07.2020
Адаптировано: HealthLink6 BC
Проверено: HealthLink BCHarman M, et al.(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
Leduc D, et al. (2000 г., подтверждено в 2013 г.). Измерение температуры в педиатрии. Заявление о позиции Канадского педиатрического общества. Доступно в Интернете: http://www.cps.ca/en/documents/position/temperature-measurement.
Нормальные значения у детей — ACLS Medical Training
Во время оценки проведите первичную оценку, вторичную оценку и диагностические тесты.Если в какой-то момент будет установлено, что состояние опасно для жизни, немедленно вмешайтесь.
Первичная оценка
Оценка | Методы оценки | Отклонения от нормы | Вмешательства |
A — Воздуховод | Наблюдать за движением груди или живота; Слушайте грудную клетку на звуки дыхания | Заблокировано, но ремонтопригодно | Держите дыхательные пути открытыми, наклоняя голову / поднимая подбородок |
Забиты препятствия и не могут быть открыты простым вмешательством | Сохраняйте дыхательные пути открытыми с помощью дополнительных вмешательств | ||
B — Дыхание | Оценка | <10 или> 60 = аномальное (апноэ, брадипноэ, тахипноэ) | Требуется немедленное респираторное вмешательство |
Усилие | Расширение носа, покачивание головой, качающееся дыхание, втягивание | Требуется немедленное респираторное вмешательство | |
Расширение грудной клетки или брюшной полости | Асимметричный или отсутствие движения грудной клетки | Требуется немедленное респираторное вмешательство | |
Звуки дыхания | Стридор, хрипы, хрипы, хрипы | Требуется немедленное респираторное вмешательство | |
Насыщение кислородом (O2 насыщ.) | <94% в воздухе помещения <90% в любое время | Дополнительный кислород Расширенный дыхательный путь | |
C — Обращение | ЧСС | Брадикардия | Алгоритм брадикардии |
Тахикардия | Алгоритм тахикардии | ||
Отсутствует | Алгоритм остановки сердца | ||
Периферические импульсы (лучевая, задняя большеберцовая, тыльная сторона стопы) | уменьшен или отсутствует | Тщательный контроль | |
Центральный пульс (бедренный, плечевой, сонный и подмышечный) | уменьшен или отсутствует | Лечение детского шока | |
Заполнение капилляров | > 2 секунды | Лечение детского шока | |
Цвет / температура кожи | Слизистые оболочки бледные | Лечение детского шока | |
Центральный цианоз | Требуется немедленное респираторное вмешательство | ||
Периферический цианоз | Лечение детского шока | ||
Артериальное давление | За пределами нормы для возраста | Лечение детского шока | |
D — инвалидность | Весы AVPU | A lert — Пробужденный, активный, отзывчивый на родителей (нормальный) U oice — отвечает только на голос P ain — Реагирует только на боль U n отвечает — не отвечает | Наблюдение и консультация невролога |
Шкала комы Глазго | Детская шкала комы Глазго | ||
Ученики | Неравномерный или безреактивный | ||
E — Воздействие | Общая оценка | Признаки кровотечения, ожогов, травм, петехий и пурпуры | Лечение детского шока |
Таблица 3: Модель первичной оценки
Используйте первичную оценку, чтобы оценить ребенка с помощью показателей жизнедеятельности и модели ABCDE:
A — Воздуховод
Подъем головы с наклоном подбородка и толчок челюстью могут использоваться для быстрого открытия дыхательных путей без использования усовершенствованных дыхательных путей.Маневр с выталкиванием челюсти предпочтителен, когда есть подозрение или нельзя исключить травму шейного отдела позвоночника.
Расширенные вмешательства для поддержания проходимости дыхательных путей могут включать:
- Дыхательные пути ларингеальной маски (LMA)
- Эндотрахеальная (ЭТ) интубация
- Постоянное положительное давление в дыхательных путях (CPAP)
- Удаление инородного тела при наличии возможности визуализации
- Крикотиротомия, при которой в трахее делают хирургическое отверстие.
B — Дыхание
Частота дыхания ребенка — важная оценка, которую следует проводить на ранних этапах процесса первичной оценки.Врач должен знать нормальные дыхательные диапазоны по возрасту:
.Возрастная категория | Возрастной диапазон | Нормальная частота дыхания |
Младенцы | 0-12 месяцев | 30-60 в минуту |
Малыш | 1-3 года | 24-40 в минуту |
Дошкольник | 4-5 лет | 22-34 в минуту |
Школьный возраст | 6-12 лет | 18-30 в минуту |
Подростки | 13-18 лет | 12-16 в минуту |
Таблица 4: Нормальная частота дыхания
Частота дыхания, которая постоянно ниже 10 или выше 60 вдохов в минуту, указывает на проблему, требующую немедленного внимания.Периодическое дыхание не является необычным для младенцев; поэтому вам, возможно, придется потратить больше времени на наблюдение за дыханием младенца, чтобы определить истинное брадипноэ или тахипноэ. Расширение и втягивание носа указывают на усиление работы дыхания. Качание головой или качающееся дыхание — потенциальные признаки надвигающегося ухудшения состояния. Аналогичным образом, медленное и / или нерегулярное дыхание указывает на неизбежную остановку дыхания.
C — Обращение
Частота сердечных сокращений ребенка — еще одна важная оценка, которую следует выполнять при первичной оценке.Нормальная частота пульса по возрасту:
Возрастная категория | Возрастной диапазон | Нормальная частота пульса |
Новорожденный | 0-3 месяца | 80-205 в минуту |
Младенцы / дети раннего возраста | от 4 месяцев до 2 лет | 75-190 в минуту |
Детский / школьный возраст | 2-10 лет | 60-140 в минуту |
Дети старшего возраста / подростки | Более 10 лет | 50-100 в минуту |
Таблица 5: Нормальная частота пульса
Кровяное давление ребенка должно быть другой частью первичной оценки.Нормальное артериальное давление в зависимости от возраста:
Возрастная категория | Возрастной диапазон | Систолическое артериальное давление | Диастолическое артериальное давление | Аномально низкий |
Систолическое давление | 1 день | 60-76 | 30-45 | <60 |
Новорожденные | 4 дня | 67-84 | 35-53 | <60 |
Младенцы | До 1 месяца | 73-94 | 36-56 | <70 |
Младенцы | 1-3 месяца | 78-103 | 44-65 | <70 |
Младенцы | 4-6 месяцев | 82-105 | 46-68 | <70 |
Младенцы | 7-12 месяцев | 67-104 | 20-60 | <70+ (возраст в годах x 2) |
Дошкольное учреждение | 2-6 лет | 70-106 | 25-65 | <70+ (возраст в годах x 2) |
Школьный возраст | 7-14 лет | 79-115 | 38-78 | <70+ (возраст в годах x 2) |
Подростки | 15-18 лет | 93-131 | 45-85 | <90 |
Таблица 6: Нормальное артериальное давление
D — инвалидность
Одной из оценок уровня сознания у ребенка является педиатрическая шкала комы Глазго (GCS).
Ответ | Оценка | Вербальный ребенок | Довербальный ребенок |
Проушина | 4 3 2 1 | Самопроизвольно На устную команду К боли Нет | Самопроизвольно В речь К боли Нет |
Устный ответ | 5 4 3 2 1 | Ориентированный и говорящий Смущенный, но говорящий Несоответствующие слова Только звуки Нет | Воркование и лепет Плач и раздражительность Плач только от боли Стоны только от боли Нет |
Реакция двигателя | 6 5 4 3 2 1 | Подчиняется командам Локализируется с болью Сгибание и отведение Аномальное сгибание Ненормальный добавочный номер Нет | Самопроизвольное движение Отводится при прикосновении Отвод с болью Аномальное сгибание Ненормальный добавочный номер Нет |
Общая возможная оценка | 3-15 |
Таблица 7: Детская шкала комы Глазго
Когда есть подозрение или известная травма головы, оценка по шкале GCS от 13 до 15 считается легкой, от 9 до 12 — средней, а от 3 до 8 — тяжелой.У интубированных или седативных детей наиболее важную информацию дает двигательная реакция. Чем ниже оценка двигательной реакции, тем серьезнее дефицит / травма.
E — Воздействие
Если поставщик обнаружит какие-либо аномальные симптомы в этой категории, он должен обследовать ребенка и лечить его от шока (см. Раздел 7: Ведение детского шока, в частности, вмешательства для первоначального лечения шока). Если во время первичной оценки состояние ребенка стабильно и у него нет потенциально опасных для жизни проблем, продолжите вторичную оценку.
Пульс и частота пульса
Обзор
Какой у тебя пульс?
Ваш пульс — это ваша частота сердечных сокращений или количество ударов вашего сердца за одну минуту. Частота пульса варьируется от человека к человеку. Ваш пульс ниже, когда вы находитесь в состоянии покоя, и учащается, когда вы тренируетесь (когда вы тренируетесь, организму требуется больше крови, богатой кислородом).Знание того, как измерить пульс, может помочь вам оценить свою программу упражнений.
Как измерить пульс
- Поместите кончики указательного, второго и третьего пальцев на ладони другого запястья ниже основания большого пальца. Или положите кончики указательного и второго пальцев на нижнюю часть шеи по обе стороны от трахеи.
- Слегка надавите пальцами, пока не почувствуете, как под пальцами пульсирует кровь. Возможно, вам придется слегка двигать пальцами вверх или вниз, пока не почувствуете пульсацию.
- Используйте часы с секундной стрелкой или посмотрите на часы с секундной стрелкой.
- Считайте удары, которые вы чувствуете в течение 10 секунд. Умножьте это число на шесть, чтобы получить частоту сердечных сокращений (пульс) в минуту.
Подсчитайте свой пульс: _____ ударов за 10 секунд x 6 = _____ ударов в минуту
Что такое нормальный пульс?
Нормальная ЧСС в покое:
- Дети (возраст 6-15) 70-100 ударов в минуту
- Взрослые (18 лет и старше) 60-100 ударов в минуту
Детали теста
Эрик Ван Итерсон, доктор медицинских наук, директор отделения кардиологической реабилитации клиники Кливленда, рассказывает о частоте сердечных сокращений и физических упражнениях.Какая максимальная частота пульса?
Максимальная частота пульса — это максимальная частота пульса, достигнутая во время максимальной нагрузки. Один простой метод расчета вашей прогнозируемой максимальной частоты пульса использует эту формулу:
.220 — ваш возраст = прогнозируемая максимальная частота пульса
Пример: прогнозируемая максимальная частота пульса для 40-летнего человека составляет 180 ударов в минуту.
Существуют и другие формулы, которые учитывают вариации максимальной частоты пульса в зависимости от возраста и пола. Если вы хотите узнать больше об этих более точных, но немного более сложных формулах, посетите эти ресурсы:
- Gellish RL, Goslin BR, Olson RE, McDonald A, Russi GD, Moudgil VK.Продольное моделирование взаимосвязи между возрастом и максимальной частотой сердечных сокращений. Медико-спортивные упражнения. 2007 Май; 39 (5): 822-9. www.ncbi.nlm.nih.gov/pubmed/17468581
- Gulati M, Shaw LJ, Thisted RA, Black HR, Bairey Merz CN, Arnsdorf MF. Реакция сердечного ритма на нагрузочную пробу у бессимптомных женщин: ст. Женщины Джеймса вдохновляют проект. Тираж. 13 июля 2010 г .; 122 (2): 130-7. Epub 2010, 28 июня. Www.ncbi.nlm.nih.gov/pubmed/20585008
Фактическая максимальная частота пульса наиболее точно определяется с помощью теста максимальной градуированной нагрузки под медицинским наблюдением.
Обратите внимание, что некоторые лекарства и медицинские условия могут влиять на частоту сердечных сокращений. Если вы принимаете лекарства или страдаете заболеванием (например, сердечным заболеванием, высоким кровяным давлением или диабетом), всегда спрашивайте своего врача, не повлияет ли это на вашу максимальную частоту сердечных сокращений / целевую частоту сердечных сокращений. Если это так, диапазоны частоты пульса для упражнений должны быть назначены врачом или специалистом по физическим упражнениям.
Что такое целевая частота пульса?
- Вы получаете максимальную пользу и уменьшаете риски, когда тренируетесь в целевой зоне частоты пульса.Обычно это происходит, когда частота пульса (пульс) во время тренировки составляет от 60 до 80% от максимальной частоты пульса. В некоторых случаях ваш лечащий врач может уменьшить целевую зону пульса до 50%.
- В некоторых случаях могут быть полезны высокоинтенсивные интервальные тренировки (ВИИТ). Перед началом следует обсудить это с врачом. При ВИИТ-упражнениях зоны частоты пульса могут превышать 85%.
- Обязательно проконсультируйтесь с лечащим врачом перед началом программы упражнений.Ваш поставщик медицинских услуг может помочь вам найти программу и целевую зону пульса, соответствующую вашим потребностям, целям и физическому состоянию.
- В начале программы упражнений вам может потребоваться постепенно повышать уровень до уровня, который находится в пределах вашей целевой зоны частоты пульса, особенно если вы раньше не тренировались регулярно. Если упражнение кажется вам слишком тяжелым, притормозите. Вы снизите риск получения травмы и получите больше удовольствия от упражнения, если не будете пытаться переусердствовать!
- Чтобы узнать, тренируетесь ли вы в целевой зоне (от 60 до 80% от максимальной частоты пульса), прекратите тренировку и проверьте свой 10-секундный пульс.Если ваш пульс ниже целевой зоны (см. Ниже), увеличьте скорость упражнений. Если ваш пульс выше целевой зоны, уменьшите скорость упражнений.
Какая у вас целевая зона?
Целевые зоны частоты пульса по возрасту *
- Возраст: 20
- Зона целевой частоты пульса (ЧСС) (60-85%): ** 120-170
- Прогнозируемая максимальная ЧСС: 200
- Возраст: 25
- Зона целевой частоты пульса (ЧСС) (60-85%): 117-166
- Прогнозируемый максимум ЧСС: 195
- Возраст: 30
- Зона целевой частоты пульса (ЧСС) (60-85%): 114-162
- Прогнозируемая максимальная ЧСС: 190
- Возраст: 35
- Зона целевой частоты пульса (ЧСС) (60-85%): ** 111 — 157
- Прогнозируемая максимальная ЧСС: 185
- Возраст: 40
- Зона целевой частоты пульса (ЧСС) (60-85%): 108-153
- Прогнозируемая максимальная ЧСС: 180
- Возраст: 45
- Зона целевой частоты пульса (ЧСС) (60-85%): 105-149
- Прогнозируемый максимум ЧСС: 175
- Возраст: 50
- Зона целевой частоты пульса (ЧСС) (60-85%): 102-145
- Прогнозируемая максимальная ЧСС: 170
- Возраст: 55
- Зона целевой частоты пульса (ЧСС) (60-85%): 99-140
- Прогнозируемая максимальная ЧСС: 165
- Возраст: 60
- Зона целевой частоты пульса (ЧСС) (60-85%): 96-136
- Прогнозируемая максимальная ЧСС: 160
- Возраст: 65
- Зона целевой частоты пульса (ЧСС) (60-85%): 93-132
- Прогнозируемый максимум ЧСС: 155
- Возраст: 70
- Зона целевой частоты пульса (ЧСС) (60-85%): 90-123
- Прогнозируемая максимальная ЧСС: 150
Ваши фактические значения (фактические значения определяются на основе поэтапного теста с физической нагрузкой)
* Этот график основан на формуле: 220 — ваш возраст = прогнозируемая максимальная частота пульса.
Ресурсы
Подробнее об упражнении
нормальных показателей жизнедеятельности
нормальных показателей жизнедеятельностиПедиатрический показатель жизненно важных функций: нормальный Диапазоны
Возрастная группа | Респираторный Оценка | Пульс | Систолическое Артериальное давление | Масса в килограммах | Масса в фунтах |
|---|---|---|---|---|---|
| Новорожденный | 30–50 | 120–160 | 50–70 | 2–3 | 4.5–7 |
| Младенцы (1-12 месяцев) | 20–30 | 80–140 | 70–100 | 4–10 | 9–22 |
| Малыши (1-3 года) | 20–30 | 80–130 | 80–110 | 10–14 | 22–31 |
| Дошкольник (3-5 лет.) | 20–30 | 80–120 | 80–110 | 14–18 | 31-40 |
| Школьный возраст (6-12 лет) | 20–30 | 70–110 | 80–120 | 20–42 | 41–92 |
| Подростки (13+ лет) | 12–20 | 55-105 | 110–120 | > 50 | > 110 |
ПОМНИТЕ:
- Нормальный диапазон пациента должен всегда следует принимать во внимание.

