о чем это говорит, и что надо делать? / Государственное бюджетное учреждение здравоохранения Ямало-Ненецкого автономного округа «Лабытнангская городская больница»
Холестерин – органическое вещество, природный жирорастворимый спирт. В организме всех живых существ, входит в состав клеточной стенки, образуя ее структурность и участвуя в транспорте веществ внутрь клетки и обратно.
Холестерин существует в виде двух: LDL или липопротеид низкой плотности (ЛПНП) называют «плохим» холестерином. Липопротеид высокой плотности (ЛПВП) или HDL — называют «хорошим».
Высокий холестерин в крови, не считавшийся проблемой еще несколько десятков лет назад, сейчас волнует многих. Инфаркты и инсульты уносят жизни многих людей, и причиной половины их них является атеросклероз сосудов, который, в свою очередь, является следствием повышенного холестерина в крови у мужчин и женщин. О чем это говорит, и что надо делать в таком случае.
Показано определение холестерина следующим пациентам:
• Женщинам, длительно принимающим гормональные контрацептивы;
• Женщинам в менопаузе;
• Мужчинам после 35 лет;
•Людям из группы риска по наследственности;
• При достижении определенного возраста;
• Страдающим сахарным диабетом и гипотиреозом;
• Страдающим ожирением;
• Имеющим вредные привычки;
• При наличии симптомов системного атеросклероза.
Большинство специалистов считают, что сидячая работа, малоподвижный образ жизни, отсутствие регулярной физической нагрузки на свежем воздухе, переедание, обилие вредной пищи в рационе — являются определяющими факторами в раннем развитии атеросклероза и причинами высокого холестерина у населения.
Норма холестерина может колебаться в диапазоне 3,6-7,8 ммоль/л. Однако врачи говорят, что любой уровень холестерина свыше 6 ммоль/л считают повышенным и представляет риск для здоровья, так как может спровоцировать атеросклероз, другим словом закупорить сосуды, создавая препятствия для тока крови по венам и артериям.
Классификация уровней холестерина в крови:
• Оптимальный – 5 и менее ммоль/л.
• Умеренно повышенный – 5-6 ммоль/л.
• Опасно повышенный холестерин – 7,8 ммоль/л.
При этом различают несколько видов данных соединений:
• ЛПВП – липопротеиды высокой плотности, транспортируют излишки свободного холестерина из тканей в печень для переработки и выведения.
• ЛПНП – липопротеиды низкой плотности, предназначенные для транспорта холестерина из печени к тканям.
• ЛПОНП – липопротеиды очень низкой плотности, переносят эндогенный холестерин, триглицериды в организме.
Повышенное содержание в крови холестерина способствует развитию атеросклеротического поражения стенок кровеносных сосудов и является одним из факторов риска развития тяжелых сердечно-сосудистых заболеваний, таких как стенокардия (ишемическая болезнь сердца) и инфаркт миокарда, мозговой инсульт и перемежающаяся хромота.
Почему холестерин в крови повышен, о чем это говорит и что надо делать? Риск появления повышенного холестерина увеличивается в случае наследственной предрасположенности, если близкие родственники больны атеросклерозом, ИБС или артериальной гипертензией.
С возрастом риск развития гиперхолестеринемии также повышается. В среднем возрасте повышение холестерина чаще выявляется у мужчин, однако с наступлением климакса женщины становятся подвержены этой патологии так же часто, как и мужчины.
Тем не менее, основные причины высокого холестерина у женщин или мужчин имеют приобретенный характер:
• Неправильный образ жизни больного: гиподинамия, курение, злоупотребление спиртными напитками, частые стрессовые ситуации;
• Сопутствующие заболевания: ожирение, сахарный диабет, системные заболевания соединительной ткани;
• Кулинарные предпочтения: регулярное употребление жирной пищи, животного происхождения, недостаточное количество в рационе свежих овощей и фруктов.
Все вышеперечисленные факторы – это прямые ответы, почему может быть повышен холестерин, а точнее, это прямые результаты некачественного отношения к своему здоровью.
Симптомы
Вот определенные признаки, по которым можно выявить холестерин выше нормы:
• стенокардия из-за суживания коронарных артерий сердца.
• боли в ногах при физических нагрузках.
• наличие сгустков крови и разрывов кровеносных сосудов.
• разрыв бляшек и как следствие сердечная недостаточность.
• наличие ксантомы – это желтые пятна на коже, чаще всего в области глаз.
Сам по себе высокий холестерин не имеет никаких признаков. Симптомы бывают у атеросклероза – общепринятого последствия излишнего холестерина. Если простуду вы можете распознать по легкому насморку, то повышенный холестерин в крови иногда обнаруживается только после инфаркта.
Иными словами, не стоит дожидаться, пока признаки высокого холестерина проявят себя. Лучше делать анализы для профилактики раз в 1-5 лет (в зависимости от риска).
Как лечить повышенный холестерин?
Для того, чтобы снизить высокий уровень холестерина в крови нужен комплексный подход. Проконсультируйтесь со своим лечащим врачом для выбора оптимальной программы борьбы с повышенным содержанием холестерина.
В зависимости от степени риска, применяются разные методы лечения:
• отказ от вредных привычек;
• лечебная физкультура;
• снижение веса;
• специальные диеты;
• медикаментозное лечение.
Помогает снизить холестерин в крови у женщин и мужчин:
• физическая активность 5-6 раз в неделю по 30-60 минут;
• не ешьте продукты, содержащие транс-жиры;
• ешьте побольше клетчатки, в продуктах, разрешенных для низко-углеводной диеты;
• ешьте морскую рыбу хотя бы 2 раза в неделю или принимайте жирные кислоты Омега-3;
• бросьте курить;
• будьте трезвенником или пейте алкоголь умеренно.
Следует отметить важное значение регулярных медицинских осмотров, ведь большинство заболеваний гораздо проще вылечить на начальной стадии, когда человека еще практически ничто не беспокоит. Помните: осложнения, которые вызываются повышенным холестерином, необратимы, а лечение не избавляет от существующих проблем, а лишь предотвращает развитие новых.
Для того, чтобы понизить гиперхолестеринемию, следует ограничить в своем рационе продукты повышающие холестерин:
красное мясо – говядина, телятина;
желток яйца;
жирная свинина, баранина, сало;
субпродукты;
сосиски, колбасы;
мясо утки;
майонез;
консервы;
легкоусвояемые углеводы;
жареные блюда;
маргарин;
кофе;
продукты, содержащие транс-жиры, так называемый фаст-фуд: чипсы, крекеры и т.п.;
молочка высокой жирности: сыр, сливки, сметана, молоко, мороженое, сливочное масло, топленое масло;
устрицы, крабы, креветки, икра. К примеру, лобстер весом 100 гр. содержит 70 мг. холестерина.
Не стоит забывать, что в среднем, лишь 30% холестерина поступают в кровь извне. Остальная его часть вырабатывается организмом самостоятельно. Поэтому даже если с помощью различных диет пытаться снизить уровень этих жиров, то «убрать» его существенную долю все равно не получится.
Специалисты рекомендуют придерживаться безхолестериновой диеты не с целью профилактики, а лишь в лечебных целях, когда уровень этих жиров действительно высокий.
Помимо ограничение продуктов, которые повышают холестерин, можно добавить в свой рацион питания продукты, понижающие уровень холестерина.
авокадо;
зародыши пшеницы;
отруби коричневого риса;
семена кунжута;
семечки подсолнуха;
фисташки;
семена тыквы;
кедровые орехи;
льняное семя;
миндаль;
оливковое масло;
зелень в любом виде;
дикий лосось и сардины — рыбий жир;
черника, малина, клубника, клюква, брусника, черноплодная рябина, гранат, красный виноград.
Также исключив кофе и заменив его на качественный некрепкий зеленый чай можно сократить уровень холестерина на 15%.
Занятия спортом
Самый простой и естественный способ поддерживать сосуды в хорошей форме — это движение: физический труд, гимнастика, танцы, прогулки, словом, все, что приносит ощущение мышечной радости. У людей, физически активных, уровень общего холестерина обычно бывает ниже, а уровень «хорошего» — выше.
У людей, физически активных, уровень общего холестерина обычно бывает ниже, а уровень «хорошего» — выше.
Получасовая ходьба в умеренном темпе 3–5 раз в неделю, чтобы пульс учащался не более чем на 10–15 ударов в минуту, — прекрасный цикл терапии.
Кроме таких способов, как повышение физической нагрузки, ведение здорового образа жизни и употребления в пищу здоровых продуктов, человеку с повышенным уровнем холестерина может быть предложен прием медикаментозных средств. #ямалздоров #нацпроектдемография89 #нацпроектздравоохранение89
Если у вас повышен холестерин — ГОРОДСКАЯ БОЛЬНИЦА №12 Г.БАРНАУЛ
Что такое холестерин?
Мы часто слышим с экранов телевизоров, от врачей и знакомых о том, что потребление продуктов, в которых содержится холестерин, нужно сократить. На это часто поступает возражение, что, мол, на самом деле, холестерин не страшен человеческому организму. Более того, клетки организма, особенно печени, сами его вырабатывают, поэтому холестерин из пищи не может нам повредить.
Так вреден или полезен холестерин и стоит ли с ним бороться?
Холестерин — жироподобное вещество, которое действительно жизненно необходимо человеку. Холестерин входит в состав оболочек-мембран всех клеток организма, его много в нервной ткани, холестерин необходим для образования многих гормонов.
Но! Организм сам вырабатывает холестерин в количествах, более чем достаточных для удовлетворения собственных нужд. Однако человек получает холестерин еще и с пищей. Когда холестерина в организме, в первую очередь, в крови человека становится слишком много, то из друга он превращается в смертельного врага.
Как действует холестерин, когда его слишком много?
Избыток холестерина накапливается в стенках кровеносных сосудов. Вокруг этих отложений разрастается соединительная или, по-другому, рубцовая ткань, формируются отложения кальция. Так образуется атеросклеротическая бляшка. Она сужает просвет сосуда, снижает кровоток, а присоединение тромба ведет к его закупорке.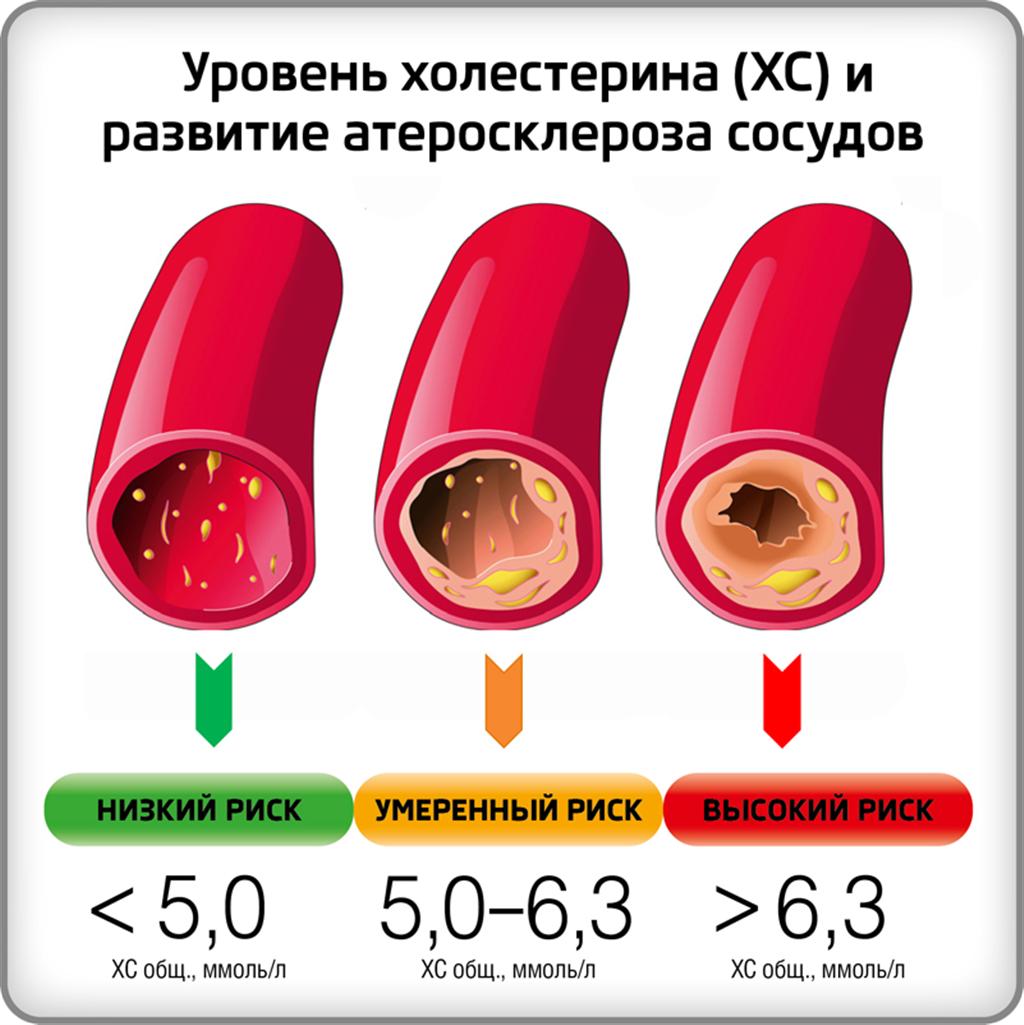
При закупорке сосуда ток крови останавливается, а ткань органа, который этот сосуд питал, постепенно отмирает, не получая кислорода и питательных веществ. Если закупорка происходит в сердце — развивается стенокардия, а затем инфаркт миокарда, если в мозге — мозговой инсульт.
Иногда поражаются сосуды ног, тогда человек испытывает невыносимые боли и часто теряет способность передвигаться. Первый звонок, сигнализирующий о риске развития перечисленных заболеваний, — повышенный уровень холестерина.
Каждый человек старше 20 лет должен знать свой уровень холестерина. Для этого нужно просто регулярно — хотя бы раз в несколько лет — делать анализ крови на уровень общего холестерина и его содержание в различных транспортных формах — липопротеинах.
Что означают цифры в анализе?
В анализе крови Вы увидите уровень холестерина (ХС), а также и другие цифры. Дело в том, что в крови человека холестерин транспортируется вместе с белками, и такие комплексы получили название липопротеинов.
Липопротеины низкой плотности (ЛПНП) и их предшественники очень низкой плотности (ЛПОНП) содержат мало белка, они большие и содержат много холестерина и жира — триглицеридов. Проникая в стенку сосуда, они транспортируют в сосудистую клетку избыток холестерина. Увеличение в крови уровня именно этих компонентов ведет к раннему развитию атеросклероза.
Липопротеины высокой плотности (ЛПВП) — небольшие по размеру, они содержат другой белок, чем ЛПНП. Проникая в стенку сосуда, они захватывают холестерин и уносят его в печень. Чем ниже уровень ЛПВП, т.е. холестерина в «хороших» комплексах, тем выше риск атеросклероза.
Оптимальные уровни холестерина и родственных параметров в крови:
| Общий ХС | < 5,0 ммоль/л (190 мг/дл) |
| ХС ЛПНП | < 3,0 ммоль/л (115 мг/дл) |
| Триглицериды (основные компоненты ЛПОНП) | < 1,7 ммоль/л (150 мг/дл) |
У людей, контролирующих уровень своего холестерина, отмечается на 30–40 процентов меньше серьезных осложнений со стороны сердца и на 30 процентов меньше смертей от любых причин.
Что делать, если уровень холестерина в Вашей крови повышен?
Содержание холестерина можно снизить. Для этого нужно оздоровить свой образ жизни. Будьте физически активны, питайтесь правильно и откажитесь от курения — оно значительно повышает риск образования атеросклеротических бляшек.
В первую очередь надо снизить потребление твердых животных жиров, где одновременно содержится много насыщенных жирных кислот и холестерина, их много в сливочном масле, жирных молочных продуктах, жирных сортах сыра, сдобной выпечке, жирном мясе.
Жиры должны составлять около 30 процентов общей калорий ности пищи, из них насыщенные — не более 10 процентов (1/3 всех жиров), а 2/3 жиров — должны поступать за счет потребления растительных масел, рыбьего жира. Соблюдая нижеприведенные правила, Вы можете добиться снижения уровня холестерина в крови на 10–12 процентов.
Допустимое количество яиц — два в неделю. Но и их Вы получите в составе салатов и выпечки.
Чаще используйте в своем рационе продукты со сниженным содержанием жира и холестерина: в первую очередь — обезжиренные молочные продукты.
Выбирайте хлеб из муки грубого помола, цельнозерновые макароны, каши, приготовленные на воде. Ешьте больше овощей и фруктов.
Из мясных продуктов остановитесь на курице, индейке и телятине. Перед приготовлением удаляйте с мяса жир, с птицы — кожу.
Увеличьте потребление рыбы, особенно морской. Лучше, если рыба будет присутствовать в вашем рационе ежедневно.
Выбирайте десерты без жира, сливок и большого количества сахара. Остановитесь на фруктовых салатах и несладких желе.
Потребляйте больше продуктов, содержащих растворимую клетчатку: овсяные хлопья, яблоки, сливы, ягоды, бобы. Они снижают уровень холестерина в организме и увеличивают его выведение.
Потребляйте недавно появившиеся так называемые «функциональные» продукты, содержащие растительные стерины и станолы: они снижают всасывание холестерина в кишечнике и снижают «плохую» форму холестерина ЛПНП на 10–15 процентов.
Не жарьте на масле: варите, тушите, запекайте. Используйте посуду с покрытием, не требующим добавления жира при приготовлении пищи.
Что делать, если диета не дала результатов?
Если через 6–8 недель диеты снижение уровня общего холестерина в крови составило менее 5 процентов и риск развития атеросклероза все еще высок, то врач может назначить Вам лекарства, снижающие уровень холестерина в крови.
Ни в коем случае не занимайтесь самолечением и не поддавайтесь рекламе «чудодейственных» пищевых добавок. Врач может посоветовать Вам только один вид добавок — препараты растворимой клетчатки. Однако стоит помнить, что они лишь дополняют и усиливают действие правильно составленной диеты.
В России собственный уровень холестерина в крови знают не более 5 процентов жителей. Для сравнения: в США и Европе эта цифра составляет почти 80 процентов.
Исследования показывают, что снижение уровня холестерина в среднем на 10 процентов приводит к снижению риска развития основных сердечно-сосудистых заболеваний и смертности от них на 20–50 процентов.
Кардиологи всего мира считают, что свой уровень холестерина должен знать каждый человек старше 20 лет.
Проверьте свой уровень холестерина!
Материалы созданы специально для центров здоровья. Узнайте больше о центрах здоровья и их работе в вашем регионе.
Высокий уровень холестерина опасен? — Городская Больница
Холестерин – важный строительный материал в организме, идущий на постройку клеток, гормонов, витамина Д, нервной ткани. Две трети холестерина образуется в организме, одна треть поступает с продуктами питания.
Норма холестерина в крови 3.2 – 5.0 ммоль/л, если уровень холестерина в крови повысился более 5.0, его излишки откладываются в стенки сосудов в виде атеросклеротических бляшек. Это приводит к сужению артерий и кислородному голоданию сердца, что проявляется стенокардией, а в тяжелых случаях ведет к инфаркту миокарда, к кислородному голоданию мозга, что приводит к расстройству памяти и инсульту, к сужению сосудов ног, что проявляется перемежающей хромотой, а в тяжелых случаях гангреной.
Холестерин переносится в крови вместе с белками в виде специальных транспортных частиц – липопротеидов высокой и низкой плотности. Липопротеиды низкой плотности («плохой холестерин») содержат много холестерина. Чем их больше в крови, тем выше риск перенести инфаркт или инсульт. Липопротеиды высокой плотности («хороший холестерин») захватывают холестерин из стенки сосуда и уносят в печень, где он сгорает. Чем его больше, тем лучше.
Нормальные показатели липидов крови: 5 – 3 – 1
Общий холестерин менее 5.0 ммоль/л;
Холестерин липопротеидов низкой плотности («плохой») менее 3 ммоль/л;
Холестерин липопротеидов высокой плотности («хороший») более 1 ммоль/л.
ВАЖНО КОНТРОЛИРОВАТЬ УРОВЕНЬ ХОЛЕСТЕРИНА
У пациентов, которые поддерживают холестерин на нормальном уровне, риск инфарктов, инсультов на 30-40% меньше.
Как снизить уровень холестерина
— Увеличьте физическую активность;
— Нормализуйте вес. При уменьшении веса на 10кг можно добиться снижения холестерина на 10%;
— Соблюдайте диету на протяжении всей жизни;
— Откажитесь от курения;
— Выполняйте рекомендации врача по приему лекарственных препаратов, снижающих уровень холестерина.
Питание при повышенном уровне холестерина
Необходимо отказаться от этих продуктов:
Животный жир, сливочное масло, жирная сметана, сливки, твердый маргарин, молоко, кисломолочные продукты обычной и повышенной жирности, свинина, субпродукты, колбасы, сосиски, бекон, мясные копчености, кожа птицы, торты, пирожные, выпечка, шоколад, мороженое, пицца, «хотдоги», чипсы.
Эти продукты употреблять в умеренном количестве:
Мягкий маргарин, майонез и другие соусы с пометкой «сниженное содержание холестерина»;
Молоко и молочные продукты 1-2% жирности;
Нежирный творог и сыр;
Постные сорта мяса – курица, индейка, нежирных сортов рыба.
Эти продукты можно употреблять свободно:
Овощи, фрукты, зелень, грибы;
Хлеб из муки грубого помола;
Крупы, бобовые, макаронные изделия;
Оливки, маслины;
Масло растительное – подсолнечное, оливковое, соевое, кукурузное.
КОНТРОЛИРУЙТЕ СВОЙ УРОВЕНЬ ХОЛЕСТЕРИНА
БУДБТЕ ЗДОРОВЫ!
ЗДОРОВЬЕ – ЭТО ЗАЛОГ ДОЛГОЙ И СЧАСТЛИВОЙ ЖИЗНИ!
Высокий уровень холестерина
Образовательная программа для пациентов
Основные сведения:
У миллионов людей во всем мире уровень холестерина в крови повышен. Это состояние описывается медицинским термином гиперлипидемия. Повышенный уровень холестерина увеличивает риск инфаркта миокарда и инсульта. Этот курс объясняет, что такое холестерин, как его повышенный уровень приводит к заболеванию сердца, и что можно сделать (с применением лекарственных средств и без них) для снижения уровня холестерина.
1. Что такое липиды и холестерин?
Холестерин, жирные кислоты и триглицериды являются разновидностями жиров (липидов). Это занятие объясняет, что такое липиды и показывает, почему они важны для жизни.
Описание
Существуют три типа липидов: холестерин, жирные кислоты и триглицериды. Жирные кислоты бывают двух типов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Холестерин
Холестерин в норме присутствует во всех тканях организма. Тело человека состоит из миллионов клеток. В состав их стенок входят липиды, к числу которых относится холестерин. Без холестерина наши клетки не смогли бы правильно работать. Холестерин также является одним из основных элементов структуры солей желчных кислот (помогающих переваривать жиры), витамина D и гормонов. Холестерин попадает в организм из двух источников. Примерно 70% синтезируется самим организмом, в основном, в печени. Еще 30% поступает с пищей. Все мы потребляем пищу, содержащую холестерин.
Холестерин также является одним из основных элементов структуры солей желчных кислот (помогающих переваривать жиры), витамина D и гормонов. Холестерин попадает в организм из двух источников. Примерно 70% синтезируется самим организмом, в основном, в печени. Еще 30% поступает с пищей. Все мы потребляем пищу, содержащую холестерин.
Жирные кислоты
Другие важные типы липидов — жирные кислоты и триглицериды. Как и холестерин, они являются незаменимыми компонентами клеточных стенок.
Жирные кислоты образуются в организме, однако некоторые из них должны поступать с пищей. Жирные кислоты бывают двух видов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Липопротеины
Липиды нужны всем тканям организма, поэтому они транспортируются кровью при помощи химических веществ, называемых липопротеинами. Эти липопротеины могут связываться с различными структурами клеток организма и при необходимости освобождать липиды. Две основные категории липопротеинов, переносящих холестерин в организме, называются липопротеинами Высокой плотности (ЛПВП) и липопротеинами низкой плотности (ЛПНП). Они описаны более подробно в следующем разделе
2. В чем различие холестерина ЛПВП и ЛПНП?
ЛПВП и ЛПНП — основные липопротеины, используемые для транспорта холестерина в организме. Холестерин ЛПВП часто называют «хорошим», а холестерин ЛПНП — «плохим». В этом разделе рассказано, почему.
Описание
Липопротеины — такие, как липопротеины высокой плотности (ЛПВП), и низкой плотности (ЛПНП) — являются основными переносчиками холестерина. Они связываются с холестерином, переносят его в другую часть организма, а затем при необходимости освобождают.
ЛПНП
ЛПНП переносят 60 — 70% холестерина крови. Одна из неприятных особенностей ЛПНП состоит в их тенденции «прилипать» к стенкам кровеносных сосудов. Поэтому ЛПНП – это основной класс липопротеинов, обнаруживаемых при атеросклерозе (заболевании, сопровождающемся образованием отложений на стенках артерий), а высокие уровни холестерина ЛПНП являются важным фактором риска сердечно-сосудистых заболеваний.
Это будет описано более подробно в следующем разделе. В связи с этим холестерин ЛПНП часто называют «плохим».
ЛПВП
ЛПВП — самый малочисленный класс липопротеинов, который переносит 20 — 30% холестерина крови. ЛПВП связывают избыток холестерина и возвращают его в печень для переработки и/или удаления из организма. Таким образом, в отличие от ЛПНП, ЛПВП удаляют холестерин из циркулирующей крови. Считается, что высокий уровень ЛПВП снижает риск сердечно-сосудистых заболеваний, поэтому холестерин ЛПВП часто называют «хорошим».
Отношение
Отношение ЛПНП к ЛПВП часто используется для оценки риска сердечно-сосудистых заболеваний у пациента. Высокие значения отражают преобладание холестерина ЛПНП (плохого) и указывают на высокий риск. Низкие значения отражают преобладание холестерина ЛПВП (хорошего) и указывают на низкий риск.
3. Что такое дислипидемия?
Дислипидемия — это состояние, при котором изменены уровни липидов в крови, например, повышен уровень холестерина. Этот раздел объясняет, что такое дислипидемия, и указывает на две ее причины.
Описание
Кроме холестерина, имеются другие важные классы липидов, в том числе жирные кислоты и триглицериды. Набор липидов и их уровни у каждого пациента обычно называются его липидным профилем. Организм регулирует уровни этих липидов, которые зависят друг от друга. У большинства людей уровни этих липидов находятся в нормальных пределах. Однако у некоторых людей количества отдельных типов липидов могут выходить за нормальные границы. Такое состояние называется дислипидемией. Так чем же может быть вызвана дислипидемия? Дислипидемия может быть либо первичной, либо вторичной. Причиной первичной дислипидемии являются генетические, или наследственные нарушения, и эти состояния довольно редки. Вторичные дислипидемии наблюдаются гораздо чаще. Они вызваны другим заболеванием, некоторыми лекарственными средствами, гормонами или факторами стиля жизни (например, жирной пищей, ожирением и недостаточной физической активностью). Несомненно, гораздо легче лечить вторичную дислипидемию.
Несомненно, гораздо легче лечить вторичную дислипидемию.
4. Повышенный холестерол — причина заболевания
Повышение уровня холестерина может привести к образованию бляшек на стенках артерий — атеросклерозу. В результате этого движение крови по сосудам может быть нарушено, а в некоторых случаях может произойти разрыв пораженного сосуда. В зависимости от того, в каком органе это произойдет, такой процесс может стать причиной тяжелого осложнения, например, инсульта или инфаркта. В этом уроке объясняется, как это происходит.
Описание
Атеросклероз — это процесс образования жировых или волокнистых отложений в виде бляшек на стенках кровеносных сосудов. При этом просвет кровеносного сосуда со временем сужается, а его стенка уплотняется.
Так какова же роль повышенного уровня холестерина в образовании этих бляшек?
Бляшка
Образование бляшки начинается с повреждения внутренней оболочки кровеносного сосуда. Такое повреждение может возникнуть в результате курения, повышения кровяного давления или слишком высокого уровня глюкозы крови (например, при диабете). Эти повреждения позволяют ЛПНП проникать в стенки сосудов. Иммунные клетки также проходят в стенку сосуда и, поглощая ЛПНП, превращаются в пенистые клетки. Скопления
пенистых клеток под микроскопом похожи на жировые полоски. Пенистые клетки вырабатывают химические вещества, которые образуют волокнистый слой на поверхности жировой полоски, в результате чего образуется атероматозная бляшка. К каким нарушениям приводят эти бляшки? Существуют три основных события, вызванных наличием атеросклеротических бляшек.
Ишемия
Растущая бляшка может сузить просвет кровеносного сосуда, ограничивая кровоток тканей и их снабжение кислородом. Это состояние называется ишемией.
Эмболия
Мелкие части бляшки могут отрываться и циркулировать в крови, закупоривая другие сосуды. Это называется эмболией. Разрыв бляшки может также привести к освобождению накопленного холестерина в кровоток. Содержимое бляшки может также спровоцировать образование тромба в месте разрыва.
Разрыв бляшки может также привести к освобождению накопленного холестерина в кровоток. Содержимое бляшки может также спровоцировать образование тромба в месте разрыва.
Аневризма
Формирование бляшек на стенках кровеносных сосудов может ослаблять их стенки, в результате чего образуются шарообразные расширения, называемые аневризмами. По мере роста аневризмы стенки сосуда истончаются и ослабляются; повышается вероятность их разрыва и опасного для жизни кровоизлияния. Эти три процесса могут иметь серьезные последствия в зависимости от того, в какой части организма они происходят. Переместите курсор на три показанные области организма.
5. Что означает Ваш липидный профиль
Врач может назначить Вам исследование липидного профиля, если заподозрит у Вас дислипидемию. При этом в анализе крови будут определены уровни основных липидов и липопротеинов. До взятия крови на этот анализ вы не должны принимать пищу в течение 12 часов, так как уровни многих из этих липидов повышаются после еды.
Описание
При исследовании липидного профиля определяют содержание триглицеридов, общего холестерина, ЛПВП (иногда пишут «холестерин ЛПВП») и ЛПНП (иногда пишут «холестерин ЛПНП»). В сообщении о результатах исследования часто указывают отношение ЛПНП/ЛПВП. В США единицей измерения уровня липидов служат миллиграммы на децилитр (мг/дл), а в Европе и России — миллимоли на литр (ммоль/л). Рекомендуемые уровни различны в разных странах и часто изменяются. В России используются Европейские рекомендации по профилактике ССЗ. Согласно этим рекомендациям оптимальные значения липидов составляют: общий холестерин <5 ммоль/л (<200 мг/дл), холестерин ЛПНП <3,0 ммоль/л (<115 мг/дл), холестерин ЛПВП > 1,0 ммоль/л у мужчин (>40мг/дл) и > 1,2 ммоль/л у женщин (>46 мг/дл), триглицериды < 1,7 ммоль/л (< 155 мг/дл).
У больных ИБС и/или при атеросклерозе периферических артерий, сонных артерий,а также при наличии сахарного диабета, рекомендуемый уровень общего холестерина < 4,5 ммоль/л, а «плохого» холестерина <2,6 ммоль/л.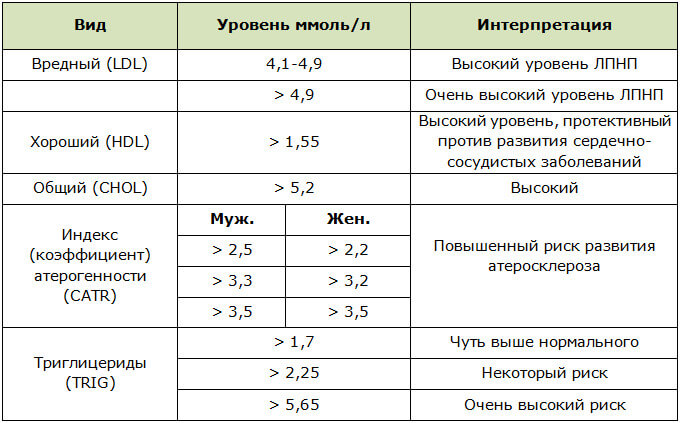
Ролловер-текст:
Триглицериды (ТГ): Триглицериды не так тесно связаны с заболеванием, как холестерин. Однако нормальные уровни не должны превышать 1,7 ммоль/л (150 мг/дл), и врач может назначить медикаментозное лечение, если обнаружит у Вас более 200 мг/дл (2,3 ммоль/л).
Общий холестерин: В идеальном случае уровень общего холестерина должен быть ниже 5,2 ммоль/л (200 мг/дл).
Холестерин ЛПВП: Уровень «хорошего холестерина» в идеальном случае должен быть выше 1,1 ммоль/л (45 мг/дл) у мужчин и 1,4 ммоль/л (55 мг/дл) у женщин до менопаузы. Уровни выше 60 мг/дл (1,55 ммоль/л) особенно благоприятны и снижают риск сердечно-сосудистых заболеваний.
Холестерин ЛПНП: Уровень этого «плохого холестерина» в идеальном случае должен быть ниже 2,6 ммоль/л (100 мг/дл).
Отношение холестерина ЛПНП к холестерину ЛПВП: Отношение ниже 3,5 считается нормальным. Отношение 5,0 или выше должно настораживать. Такое отношение часто считается показателем высокого риска сердечно-сосудистых заболеваний.
6. Каков Bаш риск инфаркта?
Высокий уровень холестерина — только один из многих факторов риска, связанных с атеросклерозом и сердечно-сосудистыми событиями, например, с инфарктом миокарда. В этом разделе описаны эти факторы риска.
Описание
Фактор риска — это признак (например, ожирение или курение), повышающий вероятность развития заболевания. Факторы риска, указывающие на возможность развития заболевания сердца, подразделяются на управляемые и неуправляемые. Неуправляемыми называются факторы, на которые человек не может воздействовать, например, возраст (риск сердечно-сосудистых заболеваний с возрастом повышается), наследственность, пол и этнические факторы. К управляемым факторам риска относятся те, которые можно изменить. Среди них — курение, ожирение, диета, недостаток физической активности, дислипидемия, высокое
артериальное давление и диабет. Ответьте на следующие вопросы и нажмите «ввести», чтобы увидеть численную оценку Ваших факторов риска. Если Bы не уверены в ответе, оставьте его пустым. Нажмите «продолжить», когда закончите работу в этом разделе. Риск коронарных заболеваний сердца значительно возрастает при наличии нескольких факторов риска, поскольку влияние отдельных факторов умножается, а не суммируется. Эта диаграмма показывает, как сочетаются относительные риски. Например, если человек курит, его относительный риск равен 1,6, т.е. вероятность развития сердечно-сосудистого заболевания, которое может привести к инфаркту, в 1,6 раз выше, чем у некурящего. Если у того же человека еще и высокое артериальное давление, относительный риск возрастает до 4,5. Если у того же человека повышен уровень холестерина, относительный риск резко повышается до 16. Поэтому чем больше факторов риска Вы устраните, тем меньше Ваш риск сердечно- сосудистого заболевания.
Ответьте на следующие вопросы и нажмите «ввести», чтобы увидеть численную оценку Ваших факторов риска. Если Bы не уверены в ответе, оставьте его пустым. Нажмите «продолжить», когда закончите работу в этом разделе. Риск коронарных заболеваний сердца значительно возрастает при наличии нескольких факторов риска, поскольку влияние отдельных факторов умножается, а не суммируется. Эта диаграмма показывает, как сочетаются относительные риски. Например, если человек курит, его относительный риск равен 1,6, т.е. вероятность развития сердечно-сосудистого заболевания, которое может привести к инфаркту, в 1,6 раз выше, чем у некурящего. Если у того же человека еще и высокое артериальное давление, относительный риск возрастает до 4,5. Если у того же человека повышен уровень холестерина, относительный риск резко повышается до 16. Поэтому чем больше факторов риска Вы устраните, тем меньше Ваш риск сердечно- сосудистого заболевания.
7. Как можно понизить уровень холестерина?
Добиться снижения уровня холестерина можно многими способами. Большинство из них связаны со сменой образа жизни, например, изменением диеты и увеличением физической активности. Такие изменения описаны в этом разделе.
Описание
Здесь показан список пищевых продуктов и блюд. Отметьте те из них, которые Вы регулярно едите или пьете. Нажмите «продолжить», когда закончите работу в этом разделе. Здесь показана схема, описывающая различные типы липидов.
Ролловер-текст:
Жиры/Липиды: Употребляйте меньше жирной пищи. Жир должен составлять менее 30% потребляемых Вами калорий. (Для человека, потребляющего в день 2000 калорий, это означает суточное потребление не более 65 граммов жира).
Холестерин: Холестерин присутствует только в пище животного происхождения, т.е. в мясе, молочных продуктах, но не во фруктах, овощах или орехах. Ограничивайте потребление холестерина до величины не более 300 миллиграммов (мг) в день.
Жирные кислоты/триглицериды (ТГ): В отличие от холестерина, они
присутствуют в пище животного и растительного происхождения. Насыщенные жиры: Это самые плохие жиры. Насыщенные жиры имеют плотную консистенцию при комнатной температуре. Они содержатся в жирах животного происхождения и некоторых маслах тропических растений (в том числе, в пальмовом и кокосовом). Эти жиры повышают уровень холестерина ЛПНП. Насыщенные жиры должны составлять менее 10% потребляемых Вами калорий.
Ненасыщенные жиры: Ненасыщенные жиры лучше, чем насыщенные.
Ненасыщенные жиры содержатся в растениях. При комнатной температуре они имеют жидкую консистенцию.
Полиненасыщенные жиры: Подсолнечное, кукурузное и соевое масла содержат полиненасыщенные жиры.
Мононенасыщенные жиры: Это самые хорошие жиры. Примеры: рапсовое и рисовое масла. Этот тип жиров помогает повысить уровень холестерина ЛПВП.
8. Какие лекарства можно применять?
В настоящее время существуют 5 основных классов лекарственных средств, которые могут снизить уровень липидов. Чаще всего применяются статины. Кроме того, имеются смолы (также известные как секвестранты желчных кислот), ингибиторы всасывания холестерина, фибраты и никотиновая кислота. В этом разделе описаны эти препараты.
Описание
Статины
Статины — самые распространенные препараты для снижения уровня липидов. Холестерин образуется во всех клетках организма, однако наибольшее его количество образуется в печени. Поэтому снижение продукции холестерина печенью стало главной целью лекарственной терапии. Чтобы понять механизм действия статинов, нужно знать пути синтеза холестерина. Холестерин образуется в результате многоступенчатого процесса, а статины угнетают один из его этапов. Основной фермент, управляющий этим процессом — ГМГ КоА-редуктаза. Статины влияют на активность этого фермента и блокируют путь синтеза холестерина в организме. Поэтому организм вырабатывает меньше холестерина, а его уровень в крови пациента снижается. В настоящее время имеются несколько статинов. Посоветуйтесь с врачом о различных статинах и их полезных эффектах. Существуют также другие лекарственные средства, снижающие уровни холестерина и триглицеридов. Их можно использовать отдельно или в комбинации со статинами.
Поэтому организм вырабатывает меньше холестерина, а его уровень в крови пациента снижается. В настоящее время имеются несколько статинов. Посоветуйтесь с врачом о различных статинах и их полезных эффектах. Существуют также другие лекарственные средства, снижающие уровни холестерина и триглицеридов. Их можно использовать отдельно или в комбинации со статинами.
Смолы
Смолы связывают соли желчных кислот, после чего они выходят из организма с калом. Печень реагирует на потерю солей желчных кислот использованием большего количества холестерина для синтеза новых солей желчных кислот, и, таким образом, снижает уровень холестерина в организме.
Ингибиторы всасывания холестерина
Аналогичным образом, ингибиторы всасывания холестерина ограничивают его всасывание в кишечнике и, тем самым, снижают содержание липидов.
Фибраты
Фибраты — другой пример нестатиновых средств лечения дислипидемии. Эти препараты несколько снижают уровень ЛПНП, но, в основном, используются для коррекции высокого уровня триглицеридов и низкого уровня ЛПВП.
Никотиновая кислота
Наконец, никотиновая кислота, которая принадлежит к группе витаминов РР, снижает уровни холестерина ЛПНП и триглицеридов, повышая уровень холестерина ЛПВП. Это эффективное средство повышения уровня холестерина ЛПВП.
Спасибо!
Мы надеемся, что этот курс был Вам интересен. Если Вы полагаете, что Вы или кто-то из Ваших близких страдаете этим заболеванием — посоветуйтесь с врачом.
Холестерин: причины и профилактика — Официальный сайт Администрации Санкт‑Петербурга
Сердечные заболевания являются одними из первых в списке смертельных недугов. Основная причина многих из них — высокий уровень холестерина в крови и связанные с этим нарушения и патологии в сердечнососудистой системе. Что же представляет собой это вещество и в чем заключается его опасность?
Что же представляет собой это вещество и в чем заключается его опасность?
Холестерин — это жироподобные скопления, которые откладываются на стенках сосудов, уменьшают их проходимость для крови и являются причиной заболеваний артерий, гипертонии и инсультов. Так называемые холестериновые бляшки могут полностью перекрыть сосуд, и прекратить питание сердца или другого органа. Если же пострадает сонная артерия, развивается ишемический инсульт, опасный для жизни пациента. В связи с этим необходимо внимательно следить за уровнем холестерина в крови, особенно тем больным, кто имеет плохую наследственность.
Уровень холестерина
Начальная стадия заболевания не имеет никаких симптомов и протекает скрыто, постепенно увеличивая угрозу для сердца и всего организма. Определить уровень содержания холестерина в таких случаях можно с помощью анализа крови, учитывающего соотношение «хорошего» и «плохого» холестерина.
Первый носит название ЛПВП и является необходимым в организме, увеличивая прочность клеточных мембран и предотвращая риск инсульта и инфаркта. Благодаря этому веществу из сосудов удаляется излишек жировых скоплений и возвращается в печень, где они синтезируются. «Плохой» холестерин ЛПНП становится причиной появления бляшек в сосудах и артериях и развития атеросклероза. При проведении лабораторного анализа учитывают соотношение между ними, и выносят вердикт о наличии гиперхолестеринемии.
Холестерин и атеросклероз
Повышение уровня холестерина в крови указывает в первую очередь на имеющееся нарушение обмена веществ. Такой пациент попадает в группу риска из-за возможного развития атеросклероза. При этом существует четкое соотношение между содержанием ЛПНП в крови и вероятностью сердечнососудистых недугов:
· Высокий риск: более 6,21 моль/л.
· Пограничное состояние: 5,2–6,2 моль/л.
· Низкий риск: меньше 5,17 моль/л.
Провоцирующим атеросклероз факторами являются ожирение и сахарный диабет. При этом научно доказано, что потребление пищи, богатой холестерином, не всегда является основной причиной возникновения атеросклероза. Главную роль в этом играют такие белковые соединения, как липопротеиды с низкой и очень низкой плотностью.
При этом научно доказано, что потребление пищи, богатой холестерином, не всегда является основной причиной возникновения атеросклероза. Главную роль в этом играют такие белковые соединения, как липопротеиды с низкой и очень низкой плотностью.
Норма содержания холестерина в крови
Оценивать среднюю норму у взрослых следует с учетов возраста, так как у женщин после климакса и у мужчин после 50 лет уровень холестерина в крови увеличивается. Что касается детей, то проверять данные показатели считается необходимым только в том случае, когда имеются сопутствующие серьезные заболевания или плохая наследственность. Другим пациентам детского возраста проверять холестерин до 9 лет не целесообразно.
Причины повышения холестерина в крови
К распространенным факторам, влияющим на развитие атеросклероза и повышение уровня холестерина, относятся неправильное питание, малоподвижный образ жизни, ожирение, возраст выше 50 лет, наследственность. Насторожить врача должны и такие сопутствующие болезни, как сахарный диабет и гипертония, связанные с нарушением обмена веществ.
Организм здорового человека ежедневно синтезирует около 5 гр. холестерина и получает дополнительную его «порцию» с продуктами питания. Если обмен веществ находится на нормальном уровне, то данное количество липопротеидов расходует на следующие нужды:
- Восстановление структуры оболочки нервов в головном и спинном мозге.
- Образование желчных кислот и правильного пищеварения.
- Выработка и строение половых гормонов.
- Синтез витамина Д.
При гипотиреозе, сахарном диабете, желчекаменной болезни процессы утилизации холестерина нарушены. Что может стать причиной появления признаков гиперхолестеринемии. В отдельных случаях содержание холестерина в крови увеличивается при употреблении некоторых лекарств (иммунодепрессантов).
Правильное питание
Чтобы иметь чистые сосуды без склеротических бляшек нужно не только вести здоровый образ жизни и контролировать содержание холестерина в крови, но и следить за своим питанием, учитывая содержание холестерина в пище
Продукты, повышающие холестерин в крови
Основным источником плохого холестерина являются животные продукты с высоким содержанием жира. Это, прежде всего, мясо, колбасы, копчености, паштеты, ливер и печень. Много холестерина содержится в сливочном и топленом масле и животных жирах, а также яйцах. Такая пища является вредной для пациентов с атеросклерозом, болезнями печени и сердечнососудистой системы. Они отрицательно влияют на липидный обмен, плохо всасываются в кишечнике и увеличивают уровень холестерина в крови.
Это, прежде всего, мясо, колбасы, копчености, паштеты, ливер и печень. Много холестерина содержится в сливочном и топленом масле и животных жирах, а также яйцах. Такая пища является вредной для пациентов с атеросклерозом, болезнями печени и сердечнососудистой системы. Они отрицательно влияют на липидный обмен, плохо всасываются в кишечнике и увеличивают уровень холестерина в крови.
Продукты, понижающие уровень холестерина в крови
При наличии гиперхолестеринемии желательно заменить животные жиры и масла растительными, употреблять больше нежирной рыбы, овощей, соков, фруктов и нежирной молочной продукции. Желательно также ограничить количество соли и алкогольных напитков
Что нужно знать об атеросклерозе, холестерине и правилах здорового образа жизни
Что такое атеросклероз и чем он опасен
Сейчас почти каждый знает, что сердечно-сосудистые заболевания являются наиболее частой причиной инвалидности и смерти в самом продуктивном возрасте человека. В основе сердечно-сосудистых заболеваний лежит повреждение стенок кровеносных сосудов АТЕРОСКЛЕРОЗОМ. Люди с пораженными атеросклерозом кровеносными сосудами сердца страдают от тяжелых болей за грудиной, — стенокардии, которая нередко заканчивается инфарктом миокарда — омертвением сердечной мышцы. Атеросклероз может поражать кровеносные сосуды, несущие кровь к мозгу, — тогда развиваются мозговые нарушения, вплоть до мозгового инсульта — омертвения мозговой ткани.
Бывает, что атеросклероз поражает сосуды, несущие кровь к мышцам ног, тогда от нестерпимых болей человек не может ходить, а в конечном этапе развивается гангрена.
В обиходе существует два неправильных мнения об атеросклерозе. Одно из них — у более молодых людей, что атеросклероз еще не скоро. Другое — у более пожилых, что атеросклероз у меня все равно есть и сопротивляться ему бесполезно.
Что такое факторы риска сердечно-сосудистых заболеваний и самого частого из них — ишемической болезни сердца
В больших научных эпидемиологических программах с обследованием сотен тысяч людей и наблюдением за ними в течение десятилетий было доказано существование факторов, сильно повышающих вероятность развития заболеваний, связанных с атеросклерозомв любом возрасте. Их называют ФАКТОРАМИ РИСКА.
Их называют ФАКТОРАМИ РИСКА.
Самые опасные из них: повышенный уровень холестерина в крови, повышенное артериальное давление и курение.За ними следуют сахарный диабет/повышенный уровень глюкозы в крови и избыточная масса тела — ожирение. Действие одного фактора усиливает действие другого, поэтому особенно опасно их сочетание. Если же снизить уровень каждого фактора риска, например, снизить уровень холестерина в крови, снизить артериальное давление, бросить курить, снизить избыточный вес, то общая вероятность заболеть сердечно-сосудистыми заболеваниями реально снизится, а развитие атеросклероза замедлится. В наибольшей степени это доказано для снижения уровня холестерина в крови.
Что такое холестерин
Холестерин — жироподобное вещество, которое жизненно необходимо человеку. Он входит в состав мембран всех клеток организма, много холестерина в нервной ткани, из холестерина образуются желчные кислоты, необходимые для пищеварения, и стероидные гормоны.
На все эти нужды в организме (в печени) образуется холестерина более чем достаточно. Но человек потребляет его еще и с пищей, и часто в избыточном количестве. В основном, источником холестерина служат жирные животные продукты. Если их много в рационе питания, а не содержащих холестерин растительных масел, зерновых, овощей и фруктов — мало, то содержание холестерина в крови увеличивается, и он из необходимого организму друга превращается в смертельного врага.
Что такое липопротеины
Не весь холестерин крови одинаково опасен: иногда говорят о «хорошем» и «плохом» холестерине. Но холестерин как вещество весь одинаков, просто находится в крови в разных сферических частицах — комплексах с другими жировыми и белковыми молекулами — их называют ЛИПОПРОТЕИНАМИ. Одни из них — липопротеины низких плотностей несут холестерин с кровью в периферические ткани из печени, где он синтезируется. Если этих частиц образуется слишком много или нарушен их распад, в крови накапливается много холестерина, он откладывается в стенках кровеносных сосудов, а вокруг его отложений разрастается соединительная (рубцовая) ткань. Так образуется АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА, сужающая просвет сосуда и затрудняющая ток крови. И вот тогда холестерин в составе липоротеинов низких плотностей можно назвать «плохим».
Так образуется АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА, сужающая просвет сосуда и затрудняющая ток крови. И вот тогда холестерин в составе липоротеинов низких плотностей можно назвать «плохим».
Атеросклеротические бляшки бывают разные. Самые злокачественные, — с большим холестериновым ядром и тонкой шапочкой из соединительной ткани, — называют нестабильными. Такая бляшка легко разрывается, вскрывается как нарыв в просвет сосуда. В ответ на это организм старается закрыть образовавшееся повреждение тромбом. Зачастую тромб не может остановиться в своем росте и закрывает, как пробка, весь просвет сосуда. Ток крови останавливается, а ткань органа без снабжения кислородом и питательными веществами отмирает. Если это происходит в сердце — развивается инфаркт миокарда, если в мозге — мозговой инсульт. Как видно из вышеизложенного, началу таких опасных заболеваний дает повышенный уровень холестерина, который находится в липопротеинах низкой плотности. Именно поэтому он и называется «плохим». В развернутом лабораторном анализе липидов (жиров и жироподобных веществ) крови этот показатель обозначается сокращенно — ХС ЛНП.
Но в крови находятся и другие — «хорошие» липидно-белковые комплексы. Их называют липопротеины высокой плотности (ЛВП). ЛВП захватывают и удаляют холестерин из мест его накопления в стенках кровеносных сосудов. «Очищая» сосуды от избытка холестерина, ЛВП не дают образоваться атеросклеротическим бляшкам.
Чем выше содержание в крови ХС ЛНП (холестерина в «плохих» комплексах) и чем ниже уровень ХС ЛВП (холестерина в «хороших» комплексах), тем быстрее разовьется атеросклероз.
Кардиологи всего мира придерживаются мнения, что каждый человек старше 20 лет должен знать свой уровень холестерина. Причем необходимо сделать анализ крови на «хороший» и «плохой» холестерин, т.е. развернутый анализ на липиды. В нашем Центре работает липидная клиника,так что в клинико-диагностической лаборатории Вы можете сделать подробный анализ липидного профиля, а также обратиться к врачу-липидологу, специалисту, который грамотно проконсультирует Вас, исходя из результатов лабораторных исследований. В зависимости от уровня холестерина и его распределения в «плохих» и «хороших» комплексах, а также по данным других обследований врачрешает вопрос о необходимости диетической или лекарственной коррекции и дает соответствующие рекомендации. При этом надо иметь в виду, что цена лекарств — это не только цена снижения холестерина, но ицена продления активной жизни человека.
В зависимости от уровня холестерина и его распределения в «плохих» и «хороших» комплексах, а также по данным других обследований врачрешает вопрос о необходимости диетической или лекарственной коррекции и дает соответствующие рекомендации. При этом надо иметь в виду, что цена лекарств — это не только цена снижения холестерина, но ицена продления активной жизни человека.
Итак, если холестерин повышен — он опасен, как фактор, способствующий развитию атеросклероза и тяжелых сердечно-сосудистых заболеваний.
Как снизить уровень «плохого» холестерина
Уровень холестерина крови можно снизить. Для этого постарайтесь изменить свой образ жизни:
- оздоровите питание;
- откажитесь от курения;
- больше двигайтесь.
Диета для снижения холестерина
- Основа всех диет по снижению холестерина — снижение потребления насыщенных (твердых) жиров, особенно жиров животного происхождения (жирное мясо, субпродукты, сливочное масло, жирные молочные продукты, сдобная выпечка и др.) и замена их на растительные масла (подсолнечное, оливковое, кукурузное).
- В умеренном (ограниченном) количестве разрешаются молочные продукты со сниженным содержанием жира, нежирные сыры (не более 30% жирности), нежирное мясо, выпечка на растительных жирах, жареная рыба, жареный только на растительных жирах картофель.
- Яйца разрешается употреблять только в вареном виде или жареном на растительном масле (омлет).
- Чаще используйте в своем рационе продукты со сниженным содержанием жира и холестерина: хлеб из муки грубого помола, цельнозерновой, любые каши, макаронные изделия, обезжиренные молочные продукты, всевозможные овощные блюда и фрукты.
- Из мясных продуктов следует предпочесть курицу, индейку, телятину. Удаляйте жир и кожу с птицы перед приготовлением.
- Употребляйте больше рыбы, особенно морской, можно ввести 2 рыбных дня в неделю или есть по одному рыбному блюду каждый день.

- Предпочитайте десерты без жира, без сливок, без сахара, лучше фруктовые.
- Обратите особое внимание на регулярное потребление продуктов, снижающих уровень холестерина в организме и увеличивающих его выведение. Они содержат растворимую клетчатку (пектин, псиллим, клейковину) и при варке образуют желеобразную массу. Это овсяные хлопья (геркулес), яблоки, сливы, различные ягоды.
- Регулярно употребляйте бобовые продукты (фасоль, горох).
- При приготовлении пищи избегайте жарить на сливочном масле и животном жире, чаще варите, тушите, запекайте. Используйте посуду со специальным покрытием, не требующим добавления жира при приготовлении пищи.
Рекомендации к выбору продуктов питания:
Виды продуктов | Рекомендуются | Потреблять в умеренном количестве | Исключить из питания |
Зерновые | Хлеб цельнозерновой, из муки грубого помола, каши, макаронные изделия | Хлеб из муки тонкого помола | Сдобный хлеб |
Супы | Овощные | Рыбные | На мясном бульоне |
Молочные | Молочные продукты и сыры сниженной жирности | Полужирные молочные продукты и жиры | Цельное молоко, сливки, жирные кисло-молочные продукты и сыры |
Яйца | Яичный белок | Яйца | Яичница на животных жирах |
Морепродукты | Морской гребешок, устрицы | Мидии, крабы, лангусты | Кальмары, креветки |
Рыба | Все виды, особенно морская | Жареная на растительных маслах, слабосоленая | Жареная на животных жирах, твердых маргаринах или на неизвестных жирах |
Мясо и птица | Курица, индейка без кожи, телятина, кролик | Постные сорта говядины, баранины, ветчины; печень | Жирное мясо, утка, гусь, жирные колбасы, паштеты |
Жиры | Растительные жидкие масла: подсолнечное, оливковое, соевое | Мягкие растительно-жировые спреды, не содержащие транс-жиры | Сливочное масло, жир мяса, сало, твердые маргарины |
Овощи и фрукты | Любые свежие, мороженные, паровые, отварные, бобовые | Картофель, жареный на растительных маслах | Картофель и др. |
Орехи | Миндаль, грецкие | Арахис, фисташки, фундук | Кокосовые, соленые |
Десерт | НЕ подслащенные соки, морсы, фруктовое мороженое | Кондитерские изделия, выпечка, кремы, мороженое на растительных жирах | Выпечка, сладости, кремы, мороженое, пирожное на животных жирах |
Приправы | Перец, горчица, специи | Соусы несоленые | Майонез, сметанные соленые |
Напитки | Чай, кофе, вода, безалкогольные напитки | Алкогольные напитки — малое/умеренное количество | Кофе или шоколадные напитки со сливками |
Тщательным соблюдением диеты можно добиться снижения холестерина крови на 10-12%.
Такая диета не только понижает уровень «плохого» холестерина, но и повышает уровень «хорошего» холестерина.
Если соблюдение диеты в течение 6-8 недель не приведет к желательному снижению уровня общего холестерина крови (менее 5 ммоль/л) и ХС ЛНП (менее 3 ммоль/л), а риск развития заболеваний, вызванных атеросклерозом, остается высоким, то врачпоставит вопрос о назначении лекарств, снижающих холестерин.
Таких препаратов сейчас много. Главное — не заниматься самолечением, наслушавшись реклам о чудодейственных и безопасных пищевых добавках. Из пищевых добавок могут действовать только те, которые содержат известные компоненты пищи, воздействующие на холестерин, например, препараты растворимой клетчатки. Однако их эффективность не выше хорошо налаженной диеты, они лишь помогают ее действию.
Из медикаментов, используемых для снижения уровня холестерина крови, врачи чаще всего назначают статины. Эти препараты в обычных дозах снижают холестерин на 20-40%. Научные исследования показали, что статины не только снижают холестерин крови, но и облегчают течение заболеваний, вызванных атеросклерозом, уменьшают смертность от сердечно-сосудистых заболеваний и общую смертность. С помощью специальных исследований сосудов сердца было показано, что лечение статинами замедляет рост атеросклеротических бляшек и даже вызывает их уменьшение.
Отказ от курения
Доказано, что как активное курение курильщика, так и пассивное курение окружающих повышают риск развития многих тяжелых заболеваний, прежде всего онкологических и сердечно-сосудистых. Табачный дым содержит целый спектр токсичных для многих органов и тканей веществ (никотин, окись углерода, цианистый водород, канцерогенные вещества). Никотин, например, нарушает тонус сосудистой стенки и способствует ее повреждениям, спазмам, усугубляет образование тромбов в кровеносных сосудах. Окись углерода, соединяясь с гемоглобином, блокирует перенос кислорода к органам и тканям. Компоненты табачного дыма способствуют развитию артериальной гипертонии, нарушению в системе переноса холестерина в стенки сосуда, усугубляя отложение в них холестерина. Создается высокий суммарный риск развития ССЗ.
Достаточная физическая активность
Достаточная физическая нагрузка — неотъемлемая часть здорового стиля жизни. Наиболее доступный и достаточно эффективный вид физической активности — быстрая ходьба на свежем воздухе. Заниматься следует 5 раз в неделю, по 30-45 минут (до 2-х часов). Частота пульса должна достигать 65-70% от той, которая достигается при максимальной нагрузке для данного возраста. Максимальную частоту пульса для конкретного человека можно рассчитать по формуле: 220-возраст в годах. Например, для практически здорового человека 50 лет максимальная частота пульса составляет 220-50=170 ударов в минуту, а частота пульса, которую рекомендуется достичь при тренировке, составляет 110-120 ударов в минуту.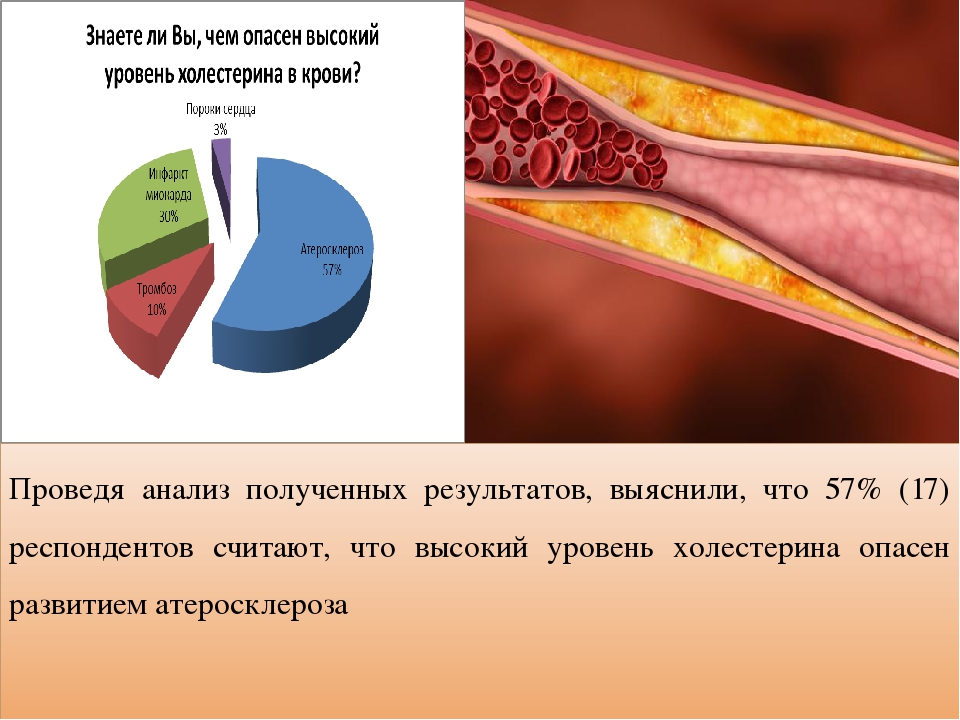
Многим не хватает времени для тренировок, тогда необходимо использовать любые возможности для движения во время рабочего дня и после. Например, для людей «сидячих» профессий рекомендуется вставать, чтобы позвонить по телефону или выбросить мусор в корзину, пройти по лестнице вместо того, чтобы воспользоваться лифтом, провести короткое совещание стоя и т.п.
Полученные результаты больших исследований показали, что сочетание регулярных физических нагрузок с уменьшением периодов длительной сидячей работы за счет коротких перерывов вносят взаимодополняющий существенный вклад в профилактику болезней сердца и сосудов.
При наличии заболеваний сердца и сосудов режим физических нагрузок подбирает врач индивидуально, строго в соответствие с результатами электрокардиографического теста с физической нагрузкой.
Текст подготовлен по материалам профессора Перовой Н.В.,
отдел биохимических маркеров хронических
неинфекционных заболеваний ГНИЦПМ
5 опасностей повышенного холестерина — МАУЗ ОЗП ГКБ №8
Холестерин ― интереснейшее вещество. С одной стороны, этот липид (жир) необходим организму: он входит в состав клеточной мембраны и придаёт ей прочность, участвует в выработке гормонов, помогает усвоению жирорастворимых витаминов способствует нормальному функционированию головного мозга. С другой стороны, повышенный холестерин по-настоящему опасен для здоровья. И вот почему.
Опасность 1. Атеросклероз
Атеросклерозом называется состояние, при котором излишки холестерина постепенно откладываются на внутренней стенке кровеносных сосудов, образуя холестериновые (атеросклеротические) бляшки. Бляшки сужают просвет сосудов, нарушают нормальный кровоток и кровоснабжение внутренних органов, в том числе сердца и головного мозга.
Опасность № 2. Гипертоническая болезнь
С нарушением кровотока из-за сужения просвета сосудов связано развитие едва ли не самого распространенного среди людей старше 40 лет заболевания ― гипертонии. От высокого артериального давления страдают и мужчины, и женщины.
От высокого артериального давления страдают и мужчины, и женщины.
Опасность № 3. Инсульты/инфаркты
Нарушение кровоснабжения сердца может привести к инфаркту миокарда ― опасному и тяжелому заболеванию. Не менее страшны ишемические инсульты, при которых погибает часть клеток мозга, что может привести к параличу, нарушению речи, серьезным «сбоям» высших функций мозга ― памяти, концентрации внимания, логического мышления.
Опасность № 4. Желчнокаменная болезнь
Излишки холестерина в норме «утилизируются» печенью, но если в организме недостаточно ферментов, преобразующих холестерин в важные для организма желчные кислоты, он выпадает в осадок в желчном пузыре. Жировой осадок постепенно уплотняется, и превращается в камни. Человек может страдать от приступов боли, от холецистита, и в тяжелых случаях желчный пузырь просто приходится удалять.
Опасность № 5. Ожирение
Повышенный уровень холестерина нарушает жировой обмен в организме и способствует более быстрому накоплению избыточной массы тела. Если избыток холестерина сочетается с малоподвижным образом жизни, не за горами и настоящее ожирение.
……И другие опасности
К возможным последствиям длительного повышения уровня холестерина в крови относятся стенокардия, нарушения репродуктивной системы (снижение потенции у мужчин и либидо у женщин), а оторвавшиеся от стенки сосуда атеросклеротические бляшки способны вызывать тромбоз вен и артерий.
Контролируем холестерин
Питание должно быть правильным, с меньшим содержанием вредных жиров. В рационе должны присутствовать продукты богатые клетчаткой, белком и витаминами.
Занимайтесь спортом.
Не забывайте проверять уровень холестерина в крови. Проходите диспансеризацию!
Опасности высокого холестерина
Когда старшей сестре Рамоны Ричман был поставлен диагноз «высокий холестерин», Ричман не беспокоился о собственном риске. Мама, сидящая дома в районе залива Сан-Франциско, контролировала свой вес и считала, что ее диета здорова.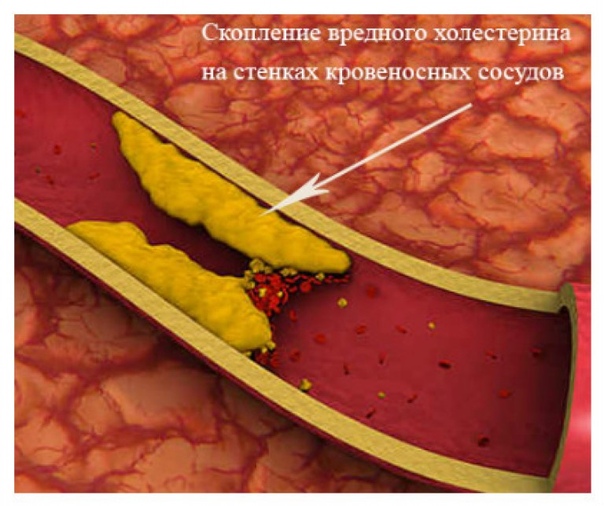 Поэтому, когда ее врач сообщил, что у нее тоже высокий холестерин, она была шокирована. Ее значение 269 мг / дл было намного выше желаемого уровня менее 200 мг / дл. «У моей сестры был высокий уровень холестерина, и она принимала лекарства, поэтому я полагаю, что это генетическая проблема», — говорит 48-летний Ричман.
Поэтому, когда ее врач сообщил, что у нее тоже высокий холестерин, она была шокирована. Ее значение 269 мг / дл было намного выше желаемого уровня менее 200 мг / дл. «У моей сестры был высокий уровень холестерина, и она принимала лекарства, поэтому я полагаю, что это генетическая проблема», — говорит 48-летний Ричман.
Гены могут быть фактором высокого холестерина, но также могут иметь место избыточный вес, физическая неактивность и употребление в пищу продуктов, богатых насыщенными жирами и холестерином. Печень производит весь холестерин, необходимый организму, но многие люди получают его значительную часть с пищей. Независимо от причины, высокий уровень холестерина представляет опасность. Он играет важную роль в развитии атеросклероза или затвердевания и сужения артерий, что, в свою очередь, повышает риск сердечного приступа и инсульта.
Продолжение
Когда врачи говорят о высоком холестерине, они имеют в виду не количество холестерина, которое человек получает с пищей, а то, сколько этого вещества циркулирует в крови. Конкретным виновником атеросклероза является повышенный холестерин ЛПНП, «плохой» вид, связанный с «повышенным риском сердечных приступов и смерти от сердечных заболеваний», — говорит Антонио М. Готто-младший, доктор медицины, профессор медицины Медицинского колледжа Вейля. Корнельский университет и эксперт по холестерину и атеросклерозу.
Атеросклероз — это постепенный процесс. «Это может начаться в раннем возрасте», — говорит Готто. Жировые полосы могут появиться в артериях подростков, а вскрытие мужчин в возрасте от 20 лет выявило «значительные бляшки в коронарных артериях», — добавляет он. «Это не происходит в одночасье». По словам Готто, со временем это накопление налета может стать серьезной угрозой для здоровья, повышая риск сердечного приступа и инсульта — по мере того, как люди достигают возраста 40, 50 и 60 лет. «Ишемическая болезнь сердца резко возросла в 50-е годы у мужчин и в конце 50-х и 60-х годах у женщин. «
«
Как затвердевают артерии
Как именно начинается атеросклероз? В здоровой артерии внутренняя оболочка или эндотелий гладкая и неповрежденная. Но болезнь или травма — включая диабет, высокое кровяное давление и высокий уровень холестерина — — может повредить слизистую оболочку, открывая путь к атеросклерозу.
Продолжение
Ученые не уверены, насколько высокий холестерин повреждает артерии, говорит Готто, но он объясняет одну теорию: жирные кислоты, переносимые ЛПНП, окисляются и повреждают стенки кровеносных сосудов. .«Чем выше уровень циркулирующих в крови ЛПНП, тем сильнее повреждается стена». По словам Готто, возникает воспалительная реакция. «Кровеносный сосуд реагирует на травму. Он воспринимает это так, как если бы вы поцарапали палец».
Атеросклероз начинается, когда лейкоциты перемещаются в слизистую оболочку и стенку артерии. Они превращаются в пенистые клетки, в которых накапливаются жир и холестерин. Другие вещества, например, кальций, также собираются на месте. В конце концов образуется атеросклеротическая бляшка или атерома.
Эти бляшки утолщают и укрепляют стенку артерии и выпячиваются в кровоток, уменьшая или блокируя кровоток. Когда атерома разрывается, это может вызвать образование тромба, что приведет к сердечному приступу или инсульту. Чаще всего атеросклероз поражает левую переднюю нисходящую коронарную артерию [одну из главных артерий сердца], сонные артерии шеи и брюшную аорту, говорит Готто.
Снижение холестерина
Хотя ЛПНП вредны, ЛПВП, «хорошая» форма холестерина, помогает артериям.Помимо успокоения воспаления в поврежденных артериях, он «блокирует окисление ЛПНП, — говорит Готто, — и мы думаем, что ЛПВП обладают способностью выводить часть холестерина из клеток на стенке артерии и транспортировать его обратно в печень. , где организм может от него избавиться. Чем выше уровень ЛПВП, тем ниже риск сердечных приступов и сердечно-сосудистых заболеваний «.
Знайте свое количество холестерина, добавляет он. «Лучше поговорить со своим врачом об атеросклерозе до того, как у вас появятся симптомы, и, к сожалению, для многих людей первый симптом может быть фатальным, если у них внезапная сердечная смерть или остановка сердца.«
«Лучше поговорить со своим врачом об атеросклерозе до того, как у вас появятся симптомы, и, к сожалению, для многих людей первый симптом может быть фатальным, если у них внезапная сердечная смерть или остановка сердца.«
Готто предлагает людям поговорить со своим врачом о факторах риска атеросклероза в возрасте 20 лет и сдать анализ крови для проверки уровня холестерина. До 40 лет сдавайте анализ на холестерин каждые три года, говорит Готто, а после 40 лет. Тестируйте ежегодно
Продолжение
Когда Ричман получила тревожные результаты, она заменила цельномолочные продукты обезжиренными молочными продуктами. Она ела больше полезного для сердца лосося. Она также начала ходить по 40 минут пять раз в неделю.Изменения окупились медленно. Показатели ее холестерина немного упали с 269 до 247, и она надеется, что они станут достаточно низкими, чтобы не принимать лекарства от холестерина.
«Вначале это было« Ого, я больна », — говорит она. «Но я смог начать снижать свой уровень, так что это очень обнадеживает».
Может быть атеросклероз?
У вас может быть повышенный риск атеросклероза, если вы:
- У вас высокий уровень холестерина ЛПНП в крови
- У вас высокое кровяное давление
- У вас диабет
- Есть ожирение
- Физически неактивны
- Курите
- Вы старше
- Имеют семейный анамнез раннего атеросклероза
- Мужчины
Первоначально опубликовано в журнале WebMD the Magazine за март / апрель 2008 года.
Заболевания с высоким уровнем холестерина: условия и исход
Какие заболевания может быть вызван повышенным холестерином?
Высокий уровень холестерина увеличивает риск других состояний, в зависимости от того, какие кровеносные сосуды сужены или заблокированы. Некоторые из этих болезней включают:
Ишемическая болезнь сердца
Основным риском, связанным с высоким уровнем холестерина, является ишемическая болезнь сердца (ИБС).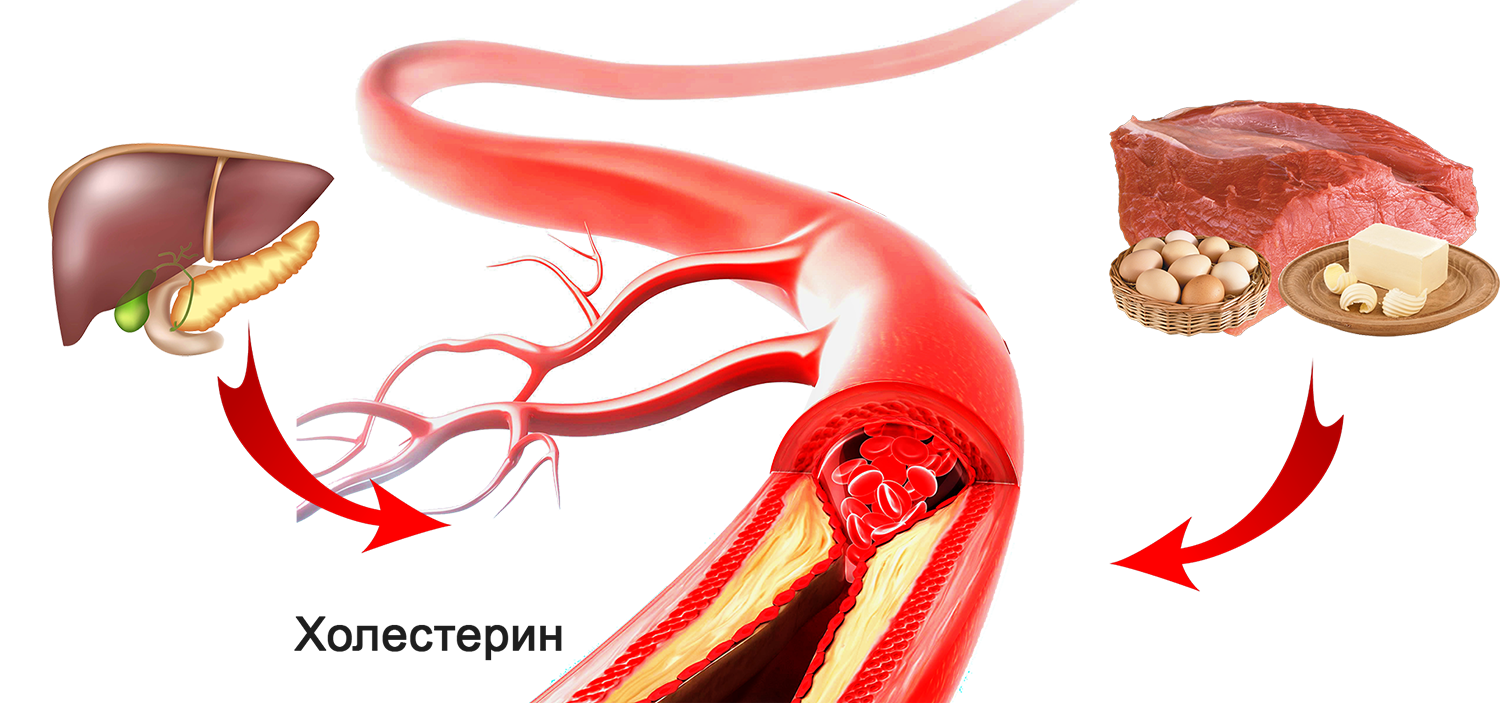 Уровень холестерина в крови во многом зависит от ваших шансов заболеть сердечно-сосудистыми заболеваниями. Если ваш холестерин слишком высок, он накапливается на стенках ваших артерий. Со временем это накопление известно как атеросклероз. Это состояние вызывает сужение артерий, а суженные кровеносные сосуды уменьшают приток крови к сердцу. Это может привести к стенокардии (боли в груди) из-за недостаточного притока крови к сердцу или сердечному приступу в случаях, когда кровеносный сосуд полностью заблокирован и сердечная мышца начинает умирать.
Уровень холестерина в крови во многом зависит от ваших шансов заболеть сердечно-сосудистыми заболеваниями. Если ваш холестерин слишком высок, он накапливается на стенках ваших артерий. Со временем это накопление известно как атеросклероз. Это состояние вызывает сужение артерий, а суженные кровеносные сосуды уменьшают приток крови к сердцу. Это может привести к стенокардии (боли в груди) из-за недостаточного притока крови к сердцу или сердечному приступу в случаях, когда кровеносный сосуд полностью заблокирован и сердечная мышца начинает умирать.
Ход
Инсульт возникает, когда кровеносный сосуд, доставляющий кислород и питательные вещества в мозг, блокируется или лопается. Инсульт может произойти, если кровоснабжение головного мозга ухудшится. Когда происходит инсульт, часть мозга не может получать необходимую кровь и кислород, поэтому начинает умирать.
Заболевание периферических артерий
Высокий уровень холестерина также связан с заболеванием периферических артерий (ЗПА), которое относится к заболеваниям кровеносных сосудов, находящихся за пределами сердца и мозга.При ЗПА жировые отложения накапливаются вдоль стенок артерий и влияют на кровообращение, в основном в артериях, ведущих к ногам и ступням. Также могут быть поражены артерии почек.
Сахарный диабет 2 типа
Диабет 2 типа — еще одно заболевание, связанное с высоким уровнем холестерина, поскольку диабет может влиять на различные уровни холестерина. Даже если контроль уровня сахара в крови хороший, у людей с диабетом, как правило, повышается уровень триглицеридов, снижается уровень липопротеинов высокой плотности (ЛПВП), а иногда и повышается уровень липопротеинов низкой плотности (ЛПНП).Это увеличивает вероятность развития атеросклероза.
Высокое кровяное давление
Высокое кровяное давление (гипертония) и высокий уровень холестерина также связаны между собой. Когда артерии затвердевают и сужаются из-за холестериновых бляшек и кальция (атеросклероз), сердцу приходится намного сильнее напрягаться, чтобы перекачивать кровь через них. В результате артериальное давление становится аномально высоким.
Когда артерии затвердевают и сужаются из-за холестериновых бляшек и кальция (атеросклероз), сердцу приходится намного сильнее напрягаться, чтобы перекачивать кровь через них. В результате артериальное давление становится аномально высоким.
Высокий холестерин: симптомы, причины и лечение
Холестерин — это восковое вещество, которое печень вырабатывает для защиты нервов и для производства клеток тканей и некоторых гормонов.Ваше тело также получает холестерин из пищи, которую вы едите. Это включает яйца, мясо и молочные продукты. Слишком много холестерина может навредить вашему здоровью. Есть «хороший» холестерин и «плохой» холестерин.
В чем разница между «хорошим» холестерином и «плохим» холестерином?
Хороший холестерин известен как липопротеин высокой плотности (ЛПВП). Удаляет холестерин из кровотока. Липопротеины низкой плотности (ЛПНП) — это «плохой» холестерин.
Если ваш общий уровень холестерина высок из-за высокого уровня ЛПНП, вы можете подвергаться более высокому риску болезни сердца или » rel=»tooltip»> инсульта .Но если ваш общий уровень холестерина высок только из-за высокого уровня ЛПВП, вы, вероятно, не подвержены более высокому риску.
Триглицериды — это еще один тип жира в крови . Когда вы едите больше калорий, чем может использовать ваше тело, лишние калории превращаются в триглицериды.
Изменение образа жизни (диета , и упражнения) может улучшить уровень холестерина, снизить уровень ЛПНП и триглицеридов, а также повысить уровень ЛПВП.
Ваш идеальный уровень холестерина будет зависеть от вашего риска сердечных заболеваний.
- Общий уровень холестерина — лучше менее 200, но это зависит от ваших уровней ЛПВП и ЛПНП.
- Уровни холестерина ЛПНП — лучше менее 130, но это зависит от вашего риска сердечных заболеваний.
- Уровень холестерина ЛПВП –60 или выше снижает риск сердечных заболеваний.
- Триглицериды — лучше менее 150 миллиграммов на децилитр (мг / дл).
Информация о холестерине | CDC.gov
Комплект для коммуникации по холестерину
Медицинские работники могут делиться этими сообщениями, графикой и ресурсами в социальных сетях, чтобы информировать свою аудиторию о профилактике холестерина и сердечно-сосудистых заболеваний.
Руководство по передовой практике по профилактике сердечно-сосудистых заболеваний
Современные стратегии контроля факторов риска сердечно-сосудистых заболеваний (ССЗ), таких как высокое кровяное давление и высокий уровень холестерина, широко не используются в качестве стандартной практики.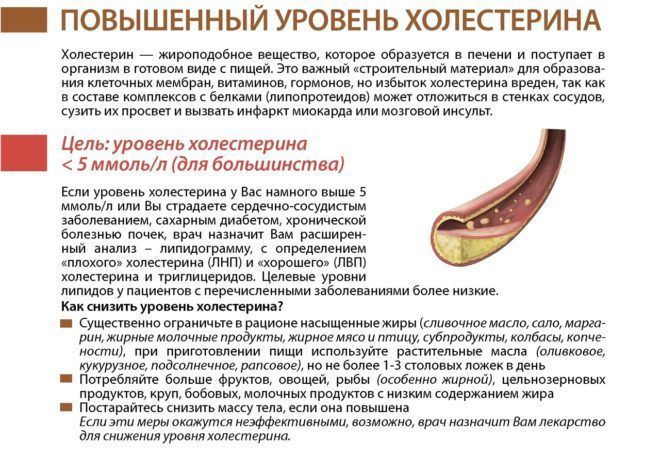 CDC разработал это руководство, чтобы предоставить медицинским работникам научно обоснованные стратегии для эффективной и устойчивой профилактики ССЗ, включая влияние на здоровье и экономику, а также потенциал для сокращения неравенства в отношении здоровья.
CDC разработал это руководство, чтобы предоставить медицинским работникам научно обоснованные стратегии для эффективной и устойчивой профилактики ССЗ, включая влияние на здоровье и экономику, а также потенциал для сокращения неравенства в отношении здоровья.
Отчет CDC об управлении холестерином
Еженедельный отчет CDC о заболеваемости и смертности за 2015 год (MMWR) изучил количество американцев, которые принимали или соответствовали критериям для лечения холестерина, после выпуска клинических руководств 2013 года.В отчете было обнаружено, что женщины чаще, чем мужчины, принимали лекарства, снижающие уровень холестерина. Белые неиспаноязычные граждане также чаще принимали лекарства, снижающие уровень холестерина, чем американцы мексиканского происхождения и чернокожие неиспаноязычные американцы.
Показатели жизненно важных функций: предотвращение смерти от инсульта
После десятилетий упадка прогресс в предотвращении смерти от инсульта замедлился. Каждый год почти 800 000 человек страдают инсультом; более 140 000 умирают, и многие выжившие становятся инвалидами. Это беспокоит, потому что около 80% инсультов можно предотвратить.Контроль артериального давления, холестерина и диабета, а также отказ от курения — важные шаги к снижению риска. Узнайте больше о том, как системы здравоохранения могут бороться с факторами риска инсульта и улучшать качество лечения инсульта, чтобы снизить смертность от инсульта.
Показатели жизненно важных функций: высокое кровяное давление и холестерин
Программа показателей жизнедеятельности CDC — это ежемесячный призыв к действию, касающийся одной важной темы общественного здравоохранения. CDC Vital Signs за февраль фокусируется на сердечно-сосудистых заболеваниях, в частности, на контроле гипертонии и холестерина.
Высокий холестерин: симптомы, причины, лечение
Что такое холестерин и почему высокий холестерин вреден для вас? Узнайте, как высокий уровень холестерина может повлиять на ваше сердце и как его снизить.
Что такое холестерин?
Холестерин (matū ngako) — это жироподобное вещество в крови. Он поступает из двух источников:
- Некоторые из них вырабатываются вашей печенью
- некоторые из продуктов, которые вы едите.
Холестерин не всегда «плохой».Вашему организму необходим холестерин для правильной работы. Он использует его для выработки клеток и гормонов, а также для обработки и переваривания жиров. Но если количество холестерина в крови станет слишком высоким, это может вызвать сердечный приступ или инсульт.
Типы холестерина
Существует два типа холестерина:
- липопротеины низкой плотности (холестерин ЛПНП)
- холестерин липопротеинов высокой плотности (холестерин ЛПВП).
Холестерин ЛПНП
Холестерин ЛПНП иногда называют «плохим холестерином».Когда у вас слишком много холестерина ЛПНП, он накапливается в артериях (кровеносных сосудах, которые переносят кровь и кислород по телу).
Накопление холестерина вызывает образование на стенках артерий комков твердого жира, называемых бляшками. Они могут сломаться, заблокировать артерию и вызвать сердечные приступы и инсульты.
Холестерин ЛПВП
Холестерин ЛПВП — это «хороший» холестерин. Он работает как очиститель, перенося холестерин ЛПНП из артерий в печень, где он расщепляется и используется организмом.
Триглицериды
Триглицериды — это еще один тип жира в крови.
Когда мы едим или пьем, наше тело превращает любую энергию (калории), которая ему не нужна, в триглицериды, которые затем сохраняются в жировых клетках.
Уровни триглицеридов обычно повышаются после того, как мы поели, но когда мы потребляем больше энергии, чем требуется нашему организму, они остаются на высоком уровне, а не возвращаются к норме.
Это особенно верно, если в наш рацион входит много рафинированного сахара. Сюда входят:
Сюда входят:
- продуктов с высоким содержанием добавленного сахара, например сладости, выпечка и шоколад
- углеводов с низким содержанием клетчатки, например белый хлеб
- алкоголь и газированные напитки, которые содержат много дополнительного сахара.
Подобно холестерину, высокие триглицериды могут увеличивать количество налета (твердого жира) в стенках артерий.
Тесты на холестерин
Единственный способ измерить холестерин — это сдать анализ крови. Иногда ваш врач назовет этот анализ крови «липидным профилем» или «липидным тестом».Липид — это другое слово для обозначения жира, поэтому этот тест включает ваш уровень холестерина и триглицеридов.
Обычно вам нужно будет пойти в ближайшую лабораторию (лабораторию) для анализа крови. Иногда медсестра может взять кровь у вашего врача.
Некоторые аптеки Новой Зеландии также предлагают услуги по тестированию холестерина. Это тест с уколом из пальца, который измеряет те же параметры, что и анализы крови. Если показание высокое, фармацевт отправит вас к терапевту для повторного осмотра.
Когда мне следует проверить уровень холестерина?
Если вы раньше не проходили тест на холестерин, поговорите со своим врачом или медсестрой о том, когда вам следует его делать.
Если вы подвержены более высокому риску сердечного приступа или инсульта из-за вашего или семейного здоровья, то вам может понадобиться один в более молодом возрасте.
Тесты на холестерин обычно проводятся в рамках проверки здоровья сердца.
Если в вашей семье наблюдается повышенный уровень холестерина, вам может потребоваться проверка еще в подростковом возрасте.
Понимание показаний холестерина
Результаты вашего анализа крови будут включать ваши уровни:
- Холестерин ЛПВП («хороший холестерин»)
- Холестерин ЛПНП («плохой холестерин»)
- триглицериды
- общий холестерин. Это общее количество холестерина в крови, которое складывается из ЛПВП и ЛПНП.

- Отношение общий холестерин / ЛПВП (отношение холестерина). Ваше соотношение холестерина важно, потому что оно показывает количество «хорошего холестерина» по сравнению с количеством «плохого холестерина».
Показания здорового холестерина
Не существует нормального уровня холестерина, который применим ко всем. Ваш идеальный уровень холестерина зависит от общего риска сердечного приступа и инсульта. Чтобы узнать это, ваш терапевт или другой поставщик медицинских услуг может провести оценку риска сердечно-сосудистых заболеваний.
Если вы подвержены высокому риску инсульта или сердечного приступа, вам следует стремиться к тому, чтобы уровень холестерина ЛПНП был ниже 1,8 ммоль / л.
Что такое высокий холестерин?
Высокий холестерин — это когда в крови слишком много плохого холестерина (ЛПНП) и / или недостаточно хорошего холестерина (ЛПВП).
На этом рисунке показано, как это выглядит, если у вас низкий уровень холестерина, нормальный холестерин и плохой холестерин.
Иногда медицинские работники говорят о терминах дислипидемия и гиперлипидемия. Оба клинических термина означают, что ваш уровень холестерина выходит за пределы нормы.
Симптомы высокого холестерина
Вы не узнаете, есть ли у вас высокий холестерин, потому что он обычно не имеет симптомов. Единственный способ узнать это — сдать анализ крови.
Почему так важен высокий холестерин?
Когда уровень холестерина слишком высок, он может образовывать бляшки в артериях. Если налет станет слишком большим или отломится, это может вызвать сердечный приступ или инсульт. Этот риск также увеличивается, когда уровень триглицеридов слишком высок.
Ваш врач будет использовать результаты вашего анализа крови и другие факторы риска сердечного приступа, чтобы решить, нужны ли вам лекарства для снижения уровня холестерина или триглицеридов.
Что вызывает высокий уровень холестерина?
Различные вещества, вызывающие повышенный уровень холестерина. Некоторые из этих причин вы можете изменить, а некоторые — нет.
Некоторые из этих причин вы можете изменить, а некоторые — нет.
Факторы риска, которые вы можете изменить:
- Слишком много продуктов с высоким содержанием насыщенных жиров, таких как красное мясо, масло, сливки и другие молочные продукты
- Слишком много продуктов с рафинированным сахаром, таких как сладости, выпечка, белый хлеб и т. Д. газированные напитки
- Слишком много алкоголя
- Недостаточная активность каждый день
- Курение
- Слишком много жира в организме, особенно около среднего
Хорошая новость заключается в том, что существует множество способов управлять этими рисками.Прочтите о снижении уровня холестерина.
Факторы риска, которые вы не можете изменить:
- Семейный анамнез
- Возраст
- Биологический пол (независимо от того, мужчина вы или женщина)
- Другие медицинские состояния, такие как заболевание почек или печени или гипотиреоз.
Некоторые состояния с высоким уровнем холестерина, которые передаются из семьи, в том числе:
- семейная гиперлипидемия (высокий уровень липидов)
- семейная гиперхолестеринемия (высокий уровень холестерина)
- семейная гипертриглицеридемия (высокий уровень триглицеридов).
Если у вас есть одно из этих состояний, возможно, вы не сможете снизить его уровень, изменив только образ жизни. Возможно, вам также придется продолжить прием лекарств.
Если у вас есть родитель или брат или сестра с одним из этих состояний, поговорите со своим врачом о проверке уровня холестерина. Эти состояния обычно начинаются в более молодом возрасте и могут поражать людей в подростковом или двадцатилетнем возрасте.
Как снизить уровень холестерина
Если у вас высокий уровень холестерина, ваш врач может порекомендовать изменить образ жизни, принять лекарства или и то, и другое.
Вот несколько способов снизить уровень холестерина.
Ешьте полезную для сердца пищу
То, что вы едите, может существенно повлиять на уровень холестерина.
Сократите потребление продуктов с высоким содержанием насыщенных жиров, таких как:
И ешьте широкий выбор полезных для сердца продуктов, таких как:
- цельнозерновые
- орехи и семена
- фрукты и овощи
- жирная рыба.
Пейте меньше алкоголя
Употребление слишком большого количества алкоголя может повысить уровень холестерина ЛПНП и триглицеридов.Так что меньше пить — это хороший способ снизить уровень холестерина.
Минздрав рекомендует не более 10 стандартных напитков в неделю для женщин и не более 15 для мужчин. Один стандартный напиток равен:
- стандартная банка 4% пива (300 мл)
- небольшой бокал вина (100 мл)
- небольшая порция спиртных напитков (25 мл)
Если у вас высокий уровень холестерина или у вас диагностировали сердечное заболевание, возможно, вам придется пить меньше этого количества.
Бросьте курить
Курение делает холестерин ЛПНП (плохой холестерин) более липким и снижает количество холестерина ЛПВП (хорошего холестерина) в крови. Это также повреждает стенки артерий. Это увеличивает образование бляшек в артериях и может вызвать риск сердечного приступа и инсульта.
Отказ от курения — отличный способ снизить уровень холестерина и снизить риск сердечных заболеваний.
Узнайте, как бросить курить.
Больше двигаться
Меньше сидеть и быть более активными — отличный способ снизить высокий уровень холестерина.
Это не означает, что вам нужно посещать тренажерный зал или заниматься бегом — это просто означает, что вам нужно больше двигать телом в течение дня. В идеале вы должны заниматься 30 минут в день.
Вы можете попробовать:
- по лестнице, а не на лифте
- парковка в 10 минутах от работы или выход из автобуса ранняя остановка
- выгуливать собаку по парку дважды, а не один раз
- гулять на улице во время перерыва на работе
- Купание или прогулка по пляжу с семьей
- полчаса работы в саду или уборки.

Узнайте больше о пользе физических упражнений.
Лекарства от холестерина
Ваш врач может порекомендовать вам принимать лекарства, снижающие уровень холестерина. Если вы принимаете это лекарство по назначению, оно снижает вероятность сердечного приступа или инсульта.
Обычно это из группы лекарств, называемых статинами.
Преимущества приема статинов обычно перевешивают любые побочные эффекты. Если вы испытываете неприятные побочные эффекты, поговорите о них со своим врачом.Иногда они могут изменить тип статинов, которые вы принимаете, или скорректировать дозу. Никогда не прекращайте прием лекарств от холестерина, не посоветовавшись предварительно с врачом.
Узнайте больше о статинах.
Природные средства защиты и снижение холестерина
Очень важно поговорить со своим лечащим врачом, прежде чем использовать:
- добавки
- витамины
- натуральные средства
- или дополнительные методы лечения.
Иногда они могут принести больше вреда, чем пользы.Они могут взаимодействовать с любыми лекарствами, которые вы принимаете, что может быть опасно. Они также могут снизить эффективность ваших лекарств. Ваш врач должен знать все, что вы принимаете, чтобы убедиться, что комбинация безопасна.
Если вам прописали лекарства, снижающие уровень холестерина, убедитесь, что вы принимаете их в соответствии с указаниями врача. Это один из самых эффективных способов снизить уровень холестерина.
Посмотреть ресурсы с высоким содержанием холестерина Какие продукты помогают снизить уровень холестерина?Центр сердечной информации: холестерин | Техасский институт сердца
Холестерин — это жироподобное вещество, называемое липидом, которое содержится во всех клетках организма. Ваша печень вырабатывает весь холестерин, необходимый вашему организму для формирования клеточных мембран и выработки определенных гормонов. Дополнительный холестерин попадает в ваш организм, когда вы едите продукты животного происхождения, такие как мясо, яйца и молочные продукты.
Ваша печень вырабатывает весь холестерин, необходимый вашему организму для формирования клеточных мембран и выработки определенных гормонов. Дополнительный холестерин попадает в ваш организм, когда вы едите продукты животного происхождения, такие как мясо, яйца и молочные продукты.
Высокий уровень холестерина в крови — один из основных факторов риска сердечных заболеваний. Исследования показали, что, снижая уровень холестерина в крови, вы значительно снижаете риск сердечных заболеваний.
Что такое холестерин?
Холестерин — это жироподобное вещество, называемое липидом, которое содержится во всех клетках организма. Ваша печень вырабатывает весь холестерин, необходимый вашему организму для формирования клеточных мембран и выработки определенных гормонов. Дополнительный холестерин попадает в ваш организм, когда вы едите продукты животного происхождения, такие как мясо, яйца и молочные продукты. Хотя мы часто обвиняем холестерин, содержащийся в пищевых продуктах, в повышении холестерина в крови, на самом деле главным виновником являются насыщенные жиры. Продукты, богатые насыщенными жирами, включают сливочный жир в молочных продуктах, жир из красного мяса и тропические масла, такие как кокосовое масло.
Уровни холестерина в крови, которые показывают количество липидов или жиров в крови, выражаются в миллиграммах на децилитр (мг / дл). В общем, вы хотите, чтобы уровень холестерина был ниже 200 мг / дл. Между 200 мг / дл и 239 мг / дл ваш уровень холестерина повышен или находится на грани допустимого, и его следует по возможности снизить. При уровне 240 мг / дл или выше уровень холестерина высокий, и необходимо действовать. Например, изменение диеты, начало программы упражнений и прием статинов или других препаратов, снижающих уровень холестерина, — все это способы снизить уровень холестерина.
Страна с высоким содержанием холестерина
По данным Американской кардиологической ассоциации, более 43% взрослых американцев имеют уровень холестерина 200 мг / дл или выше.
Риск высокого холестерина или гиперхолестеринемии, как правило, повышается с возрастом, и это заболевание чаще встречается у женщин, чем у мужчин. Ожирение любого вида, недостаток физической активности и диабет — другие важные факторы риска.
Хорошее, плохое и общее
Холестерин попадает в клетки через кровоток в специальных носителях, называемых липопротеидами.Двумя наиболее важными липопротеинами являются липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП). Врачи изучают, как ЛПНП, ЛПВП и жиры, называемые триглицеридами, связаны друг с другом и с общим уровнем холестерина.
Липопротеины низкой плотности
частиц ЛПНП доставляют холестерин в ваши клетки. Холестерин ЛПНП часто называют «плохим холестерином», потому что считается, что его высокий уровень приводит к сердечным заболеваниям. Избыток ЛПНП в крови вызывает образование жировых отложений (бляшек) на стенках артерий, что запускает болезненный процесс, называемый атеросклерозом.Когда бляшка накапливается в коронарных артериях, которые снабжают кровью сердце, вы подвергаетесь большему риску сердечного приступа. Уровень ЛПНП может быть высоким, если вы придерживаетесь диеты с большим количеством насыщенных жиров, холестерина или того и другого. Иногда недостаточная активность щитовидной железы (так называемый гипотиреоз) также может повышать уровень ЛПНП.
Липопротеины высокой плотности
частиц ЛПВП переносят холестерин из клеток обратно в печень, где его можно удалить из организма. ЛПВП известен как «хороший холестерин», потому что считается, что высокий уровень снижает риск сердечных заболеваний.Если у вас низкий уровень ЛПВП, у вас повышенный риск сердечных заболеваний, даже если ваш общий холестерин ниже 200 мг / дл. Низкий уровень ЛПВП часто является результатом отсутствия физической активности, ожирения или курения.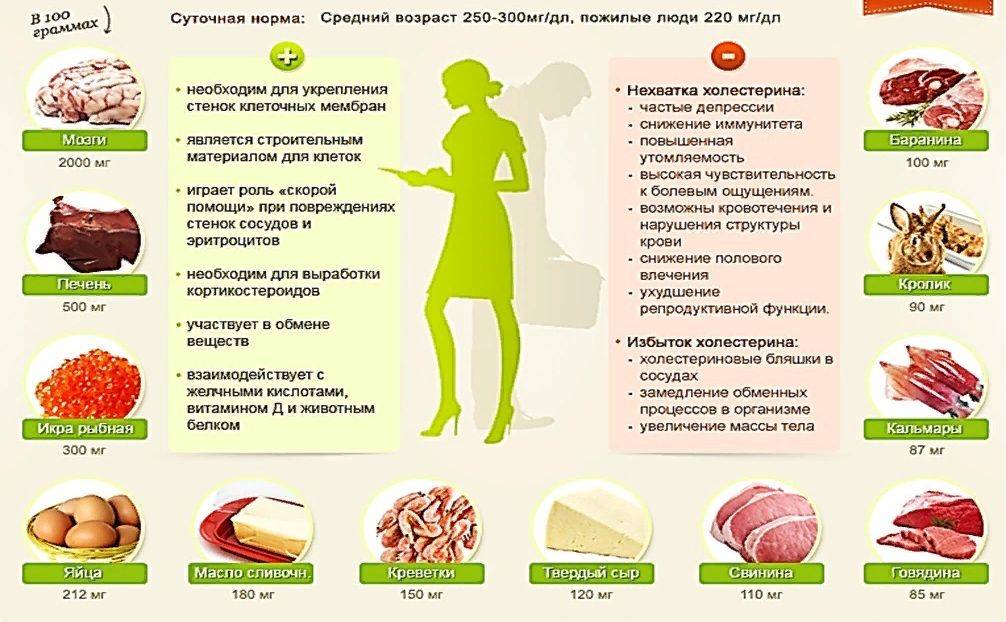 Также часто люди с диабетом 2 типа имеют низкий уровень ЛПВП. У мужчин обычно более низкий уровень холестерина ЛПВП, чем у женщин, потому что женский гормон эстроген повышает уровень ЛПВП. Но когда у женщин прекращаются месячные менструации, их уровень ЛПВП может снизиться.
Также часто люди с диабетом 2 типа имеют низкий уровень ЛПВП. У мужчин обычно более низкий уровень холестерина ЛПВП, чем у женщин, потому что женский гормон эстроген повышает уровень ЛПВП. Но когда у женщин прекращаются месячные менструации, их уровень ЛПВП может снизиться.
Триглицериды
Триглицериды — это жиры, обеспечивающие энергией мышцы.Как и холестерин, они доставляются в клетки вашего тела липопротеинами крови. Если вы едите продукты с большим содержанием насыщенных жиров или углеводов, вы повышаете уровень триглицеридов. Считается, что повышенные уровни приводят к большему риску сердечных заболеваний, но ученые не согласны с тем, что одни только высокие уровни триглицеридов являются фактором риска сердечных заболеваний. Люди с высоким уровнем триглицеридов часто страдают ожирением или низким уровнем холестерина ЛПВП, высоким кровяным давлением или диабетом, которые являются факторами риска сердечных заболеваний.Чрезвычайно высокий уровень триглицеридов (более 1000 мг / дл) может привести к боли в животе и опасному для жизни заболеванию поджелудочной железы, называемому панкреатитом.
Общий холестерин
Показатель общего холестерина в крови определяется путем суммирования холестерина, содержащегося в частицах ЛПНП, частицах ЛПВП и других липопротеинах. Все взрослые в возрасте 20 лет и старше должны иметь так называемый полный липопротеидный профиль один раз в 5 лет. Вам нужно будет прекратить есть за 10–12 часов до этого теста, и единственная жидкость, которую вы можете пить, — это вода.Этот полный профиль расскажет вашим врачам, каковы ваши уровни общего холестерина, ЛПНП, ЛПВП и триглицеридов. ЛПНП — самый важный липид для прогнозирования риска сердечных заболеваний.
Если уровень холестерина был измерен в образце крови, взятой не натощак, то есть вы ели в течение 10–12 часов после теста, врачи смогут рассчитать только общий холестерин и холестерин ЛПВП. Если результаты показывают, что у вас высокий общий холестерин, низкий уровень холестерина ЛПВП или если у вас есть другие факторы риска сердечных заболеваний, ваш врач, вероятно, назначит полный профиль липопротеинов.
Затем врачи могут изучить результаты вашего полного липопротеинового профиля, а также другие факторы риска сердечных заболеваний и использовать инструмент оценки риска, чтобы лучше предсказать ваши шансы на сердечный приступ в течение 10 лет.
Отношение общего холестерина к холестерину ЛПВП также дает больше информации о вашем риске сердечных заболеваний, чем только ваш уровень общего холестерина. Отношение получается делением значения общего холестерина на значение холестерина ЛПВП.Число выше 5 указывает на повышенный риск у людей, не страдающих сердечными заболеваниями. Люди, у которых уже есть сердечные заболевания, не должны иметь число выше 4.
Холестерин общий
Лучше всего сдать анализ на уровень холестерина у обученного медицинского персонала. Ваш образец крови должен быть отправлен в утвержденную лабораторию для анализа. Тесты, проводимые на ярмарках здоровья, в торговых центрах или с использованием наборов для домашнего тестирования, не всегда могут дать результаты лабораторного уровня.Если вы получили необычный результат от какого-либо источника, вам следует обратиться к врачу. Вы должны сохранить свои обычные пищевые привычки, режим упражнений и вес перед тестированием на холестерин, за исключением 10-12 часов до получения полного липопротеинового профиля, когда вы не можете есть или пить ничего, кроме воды. Возможно, вам придется пройти анализ в другой день, если вы простудились или гриппом или недавно поменяли лекарство. Ваш врач также может попросить вас не употреблять алкоголь в течение нескольких дней перед тестированием, особенно для точного определения уровня триглицеридов.
Повышение уровня липидов
Диета с низким содержанием насыщенных жиров и холестерина является ключом к снижению уровня холестерина ЛПНП. Рекомендуется диета, в которой от 25% до 35% общего количества калорий приходится на жиры (в основном ненасыщенные) и менее 7% от общего количества калорий — на насыщенные жиры.
Другие важные изменения в образе жизни для снижения ЛПНП включают увеличение физической активности, контроль веса и употребление продуктов с высоким содержанием клетчатки. Продукты, содержащие растительные станолы и стерины, также могут помочь снизить уровень ЛПНП.Растительные станолы и стерины можно найти в специальных маргаринах в вашем продуктовом магазине. В некоторых случаях пациенты находят полезным обратиться к диетологу, который поможет им составить план питания.
Ключевыми изменениями в образе жизни для повышения уровня холестерина ЛПВП являются снижение веса (если у вас избыточный вес), отказ от курения и повышение физической активности.
Пациентам с повышенным уровнем триглицеридов следует контролировать массу тела, ограничивать употребление алкоголя, придерживаться диеты с низким содержанием насыщенных жиров и уменьшать количество простых углеводов (или сахара), которые они едят.Печень превращает лишние калории из углеводов в триглицериды.
Ряд лекарств очень эффективны и безопасны для снижения уровня холестерина ЛПНП. Было показано, что препараты, снижающие уровень холестерина, называемые статинами, снижают риск сердечного приступа и инсульта, а также необходимость операции коронарного шунтирования или ангиопластики. Очень важно, чтобы вы продолжали изменять образ жизни, даже если врач назначит вам лекарство, снижающее уровень холестерина. Хотя лекарства, снижающие уровень холестерина, могут снизить общий холестерин, они не защищают от других факторов риска сердечных заболеваний, таких как ожирение и отсутствие физической активности.
Эксперты Национальной образовательной программы по холестерину (NCEP) говорят, что людям с высоким риском смерти от сердечного приступа или сердечно-сосудистых заболеваний необходимо более агрессивное лечение холестерина. Основная идея рекомендаций группы — чем ниже, тем лучше, когда речь идет об уровнях липопротеинов низкой плотности (ЛПНП) или «плохого холестерина». В обновленных рекомендациях говорится, что почти все пациенты из группы высокого риска с уровнем холестерина ЛПНП 100 мг / дл или выше должны начать принимать лекарства, снижающие уровень холестерина.
В обновленных рекомендациях говорится, что почти все пациенты из группы высокого риска с уровнем холестерина ЛПНП 100 мг / дл или выше должны начать принимать лекарства, снижающие уровень холестерина.
Снижение уровня холестерина не дает вам полной защиты от сердечных заболеваний, но врачи согласны с тем, что это один из наиболее важных способов снизить риск.
Причины, факторы риска, симптомы и лечение
Высокий уровень холестерина связан с повышенным риском сердечно-сосудистых заболеваний.Немедленно обратитесь за медицинской помощью ( позвоните по номеру 911 ), если у вас или вашего близкого есть симптомы инсульта или сердечного приступа, такие как боль в груди, затрудненное дыхание, головокружение, потливость, обморок, беспокойство, внезапное онемение или слабость, спутанность сознания. , проблемы с речью или пониманием речи, проблемы со зрением или ходьбой или сильная головная боль.
Холестерин — это тип жира или липидов, который важен для множества функций вашего тела. Вашему организму холестерин необходим для выработки клеточных мембран, желчных кислот и определенных гормонов.Высокий холестерин — это когда в крови содержится больше холестерина, чем обычно. В Соединенных Штатах примерно каждый третий взрослый (38%) имеет повышенный уровень общего холестерина, определяемый как 240 мг / дл (миллиграммы на децилитр крови) и выше (пограничный высокий уровень холестерина составляет 200-239 мг / дл).
Два основных источника холестерина — это ваше тело и ваш рацион. Ваше тело производит большую часть (75%) холестерина, содержащегося в вашей крови. Остальное (25%) поступает из продуктов животного происхождения.Высокий холестерин или гиперхолестеринемия вызван потреблением слишком большого количества холестерина в вашем рационе или вашим организмом, вырабатывающим слишком много холестерина.


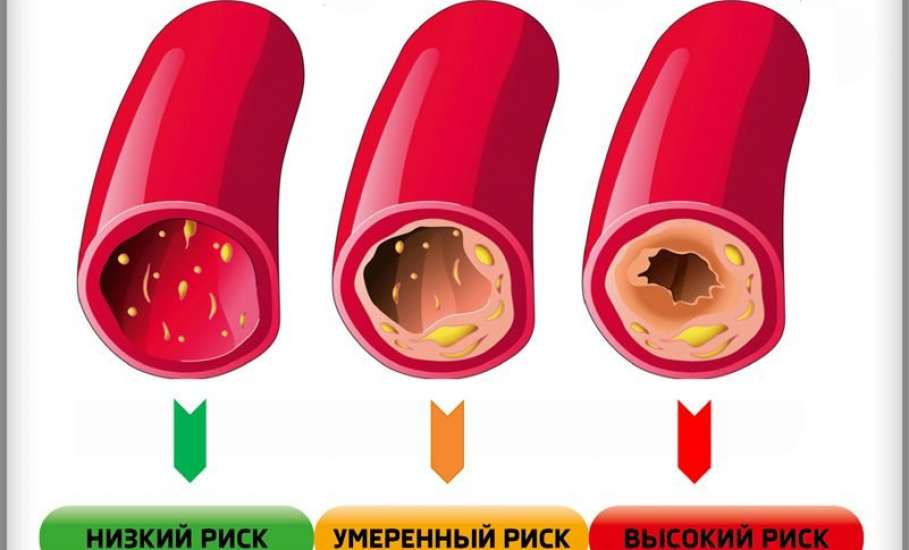 овощи, жареные на животных или неизвестных жирах
овощи, жареные на животных или неизвестных жирах