Ишемическая болезнь сердца
Кардиологическое отделение медицинских клиник IMMA предлагает воспользоваться услугой по лечению ишемической болезни сердца. Ведущие специалисты отрасли, современное оборудование, собственная лаборатория – важные составляющие своевременной диагностики и лечения. Уже на профилактическом осмотре кардиолог сможет безошибочно определить наличие или отсутствие патологических изменений миокарда и абсолютных факторов риска. Ранняя постановка диагноза – залог здорового сердца и долголетия.
В наших клиниках вы можете:- Получить консультацию врача — кардиолога;
- Снять ЭКГ и получить профессиональную расшифровку результатов;
- Пройти процедуру СМАД;
- Пройти холтеровское мониторирование;
- Воспользоваться другими услугами наших клиник.
Для уточнения подробностей и по любым вопросам обращайтесь по номеру, указанному на сайте
Основное понятие ИБС
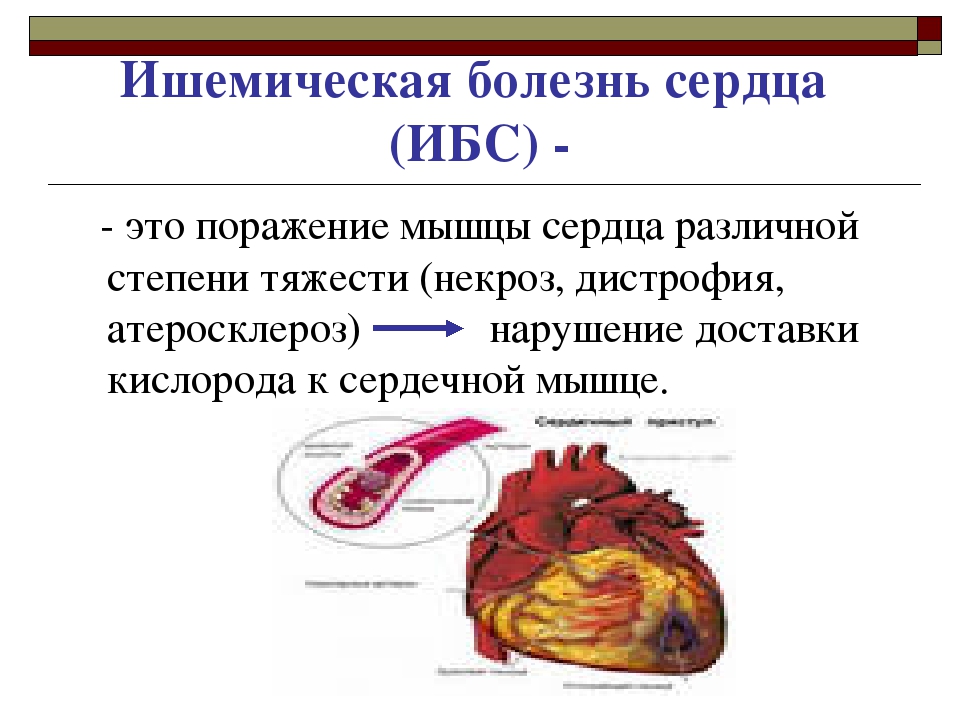
Патология представляет собой поражение сердечной мышцы — миокарда.
Согласно данным медицинской статистики, 67% смертей приходится на острую форму ИБС. Именно поэтому профилактический осмотр и ранняя диагностика не только сохранят здоровье, но и спасут жизнь.
Причины возникновения
Сердце, как и все органы человеческого организма, не может работать без достаточного количества кислорода, переносимого кровяным потоком. Основополагающей причиной развития заболевания является непроходимость сосудов, при которой артерии сужаются или полностью перекрываются жировым налетом. Существует несколько патологий обуславливающих негативные процессы:
- Атеросклероз. Хроническая болезнь, при которой на внутренних стенках кровеносных сосудов образуется холестериновая кашица и налет из других жиров.
 В результате стенки уплотняются, теряют упругость и начинают покрываться микротрещинами.
В результате стенки уплотняются, теряют упругость и начинают покрываться микротрещинами. - Ангиоспазм. Кратковременное сокращение стенок кровеносных артерий, обусловленное сужением свободного пространства в мышечной полости. Возникает на фоне глубокого стресса или курения. Сосуды перестают нормально функционировать, образуется застой и сбой в системе кровообращения.
- Гипертония. Высокое давление вынуждает сердце биться в несколько раз быстрее, для предупреждения гипоксии. Очень часто это становится причиной инфаркта миокарда, стенокардии, инсульта – болезней, чаще всего сопровождающих ИБС.
- Тромбоз сердца. Осложнение атеросклероза характеризуется естественным распадом жирового налета на стенках сосудов. Но суженные артерии не дают выйти веществам естественным путем, через лимфу. Формируется тромб, полностью закупоривающий сосуд.
- Пороки сердца. Врожденные или приобретенные аномалии, которые нарушают естественную циркуляцию крови по внутренней сердечной системе.
 Приводят к постоянному недостатку кислорода, тем самым способствуют развитию ИБС.
Приводят к постоянному недостатку кислорода, тем самым способствуют развитию ИБС.
Все перечисленные патологии являются главными причинами ишемической болезни сердца.
Важно! Наличие одного или нескольких заболеваний в истории болезни пациента ставят автоматически его в группу абсолютного риска.
Формы ишемической болезни сердца
Международная классификация болезней (МБК) выделяет отдельные формы ИБС, в зависимости от причин, симптоматики, степени ишемической болезни сердца и прогноза. Клинические проявления заболевания следующие:
- Стенокардия. Нестабильная или с подтвержденным спазмом;
- Острый инфаркт миокарда. Имеет подгруппы, в зависимости от уточненной локализации;
- Повторный инфаркт миокарда. Рецидивирующий инфаркт миокарда в зависимости от локализации;
- Некоторые текущие осложнения острого инфаркта миокарда. Гемоперикард, тромбоз предсердия, разрыв сердечной стенки и др.;
- Другие формы острой ишемической болезни сердца.
 Коронарный тромбоз, синдром Дресслера (постинфарктный), коронарная смерть;
Коронарный тромбоз, синдром Дресслера (постинфарктный), коронарная смерть; - Хроническая ишемическая болезнь сердца. Аневризма сердца и коронарной артерии, атеросклеротическая болезнь сердца, перенесенный в прошлом инфаркт миокарда.
Важно! Чаще всего пациентам диагностируется стенокардия, инфаркт миокарда и быстрая коронарная смерть.
Симптоматика
ИБС развивается в каждом случае индивидуально, её невозможно предсказать. Иногда болезнь даёт время на распознавание. Первыми тревожными симптомами являются появление одышки и сухого кашля во время быстрой ходьбы или занятий спортом. Кислородная недостаточность миокарда проявляется болью за грудной клеткой. На начальном этапе дискомфорт не существенен, снимается непродолжительным отдыхом, не причиняет больному особенных неудобств. Но если сосуды начинают сужаться, то приступы будут повторяться чаще, даже в состоянии покоя. Появление отечности нижних конечностей, сопровождающихся характерной болью должно стать серьёзным поводом для обращения за медицинской помощью.
Следующая ИБС характеризуется полным закрытием просвета аорты распадающейся жировой бляшкой. Может наступить инфаркт миокарда или полное прекращение работы сердца – коронарная смерть. Жизнь пациента находится в зависимости от места локализации поражения. Если в патологическом процессе находится крупная аорта, то летальный исход практически неизбежен.
Симптоматика ИБС обширна и определяется клинической формой. Но все виды патологии связывают единые признаки:
- Сильный болевой синдром с левой стороны за грудной клеткой;
- Ощущение скованности, тяжести в плече и руке;
- Прострелы под левой лопаткой;
- Одышка и сухой кашель;
- Вялость, апатия, быстрая утомляемость.
Если у человека наблюдается хотя бы один из перечисленных факторов, то риск развития ИБС увеличивается. Для исключения или подтверждения диагноза необходим профилактический осмотр. В ходе консультации кардиолог выяснит все симптомы, условия при которых они возникают, интенсивность боли, продолжительность приступов и другие важные сведения для осуществления первичной диагностики.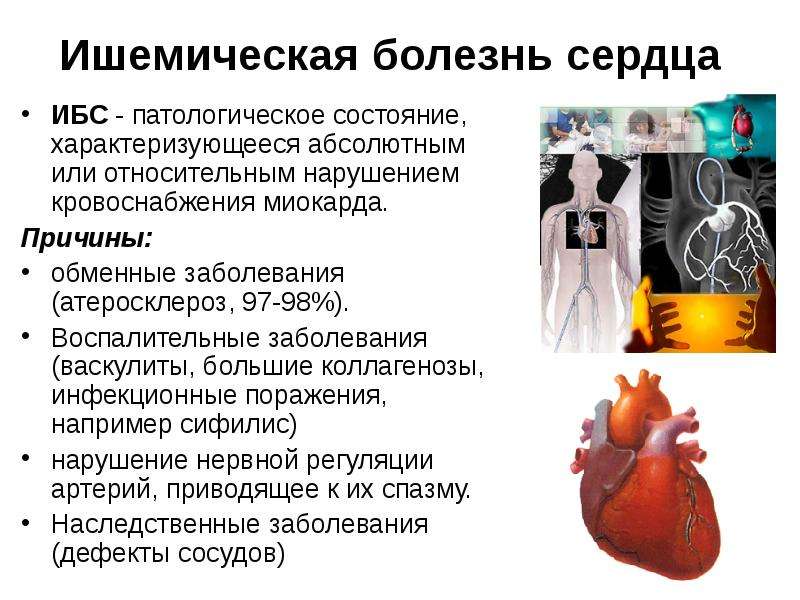
Лечение ИБС
Клиническая форма болезни и правильно поставленный диагноз определяют схему лечения ишемической болезни сердца. Например, инфаркт миокарда и стенокардия имеют некоторые общие принципы консервативной терапии, но при этом назначаемые препараты и дозы приема существенно отличаются.
Обобщенная картина лечения выглядит следующим образом:
- Назначение диеты. Это первое, что делает большинство кардиологов. Пересмотр питания необходим для консервации патологических процессов, выведении из организма вредных жиров и токсических продуктов клеточного распада.
- Медикаментозная терапия. Индивидуальная схема лечения лекарственными препаратами разрабатывается для каждого пациента отдельно.
- Ангиопластика. Суть метода заключается в увеличении просвета аорты через микроскопические надрезы, при помощи специального оборудования.
- Хирургическое вмешательство. Коронарное шунтирование направлено на улучшение кровоснабжения сердца путем соединения поврежденных сосудов с главными артериями.

Немедикаментозные терапевтические методы. Воздействие акустической волны на пораженные артерии, повышение давления в кровеносных сосудах, введение стволовых клеток, лазерная терапия – достаточно инновационные способы лечения, ещё не получившие убедительную доказательную базу эффективности.
Важно! Не бывает двух одинаковых случаев ИБС. Наличие хронических заболеваний, генетическая предрасположенность, половая принадлежность и даже вес играют существенную роль в назначении медикаментозных средств.
Осложнения ишемической болезни сердца
Нарушение естественного функционала в сердечной мышце вызывает множество опасных для жизни изменений в организме. Прежде всего они касаются общей работы сердечно-сосудистой системы. Результатом разрушительного действия ИБС становятся:
- недостаточность метаболических процессов в клетках миокарда;
- постоянный тонус сердечных желудочков;
- рубцевание мышечной ткани;
- нарушение главной сердечной функции — перекачивание крови.

Все перечисленные осложнения приводят к единому знаменателю — сердечной недостаточности. Которая, в свою очередь, оказывает необратимое негативное воздействие на все внутренние органы. У больного появляется постоянная одышка, зябкость, отечность. Снижается двигательная активность из-за постоянного болевого синдрома и невозможности полноценно дышать. Человек становится инвалидом.
В начальной стадии ИБС поддается лечению. В острой форме патологические процессы можно только стабилизировать. Несвоевременное или неправильное лечение резко сокращают шансы больного на выздоровление.
Важно! Если сердечная недостаточность приобретает хроническую форму, то прогноз ИБС — неизбежный летальный исход.
Кто находится в группе риска
Риск ишемической болезни сердца определяется рядом обстоятельств, которые создают благоприятные условия для развития патологии. Поскольку основной причиной является нарушение функционала коронарных кровеносных сосудов, для классификации групп используются следующие показатели:
Биологические факторы
- Возраст.
 Чем старше человек, тем выше риск ИБС. Естественное старение обуславливает износ сосудов, приобретение побочных заболеваний и пр.
Чем старше человек, тем выше риск ИБС. Естественное старение обуславливает износ сосудов, приобретение побочных заболеваний и пр. - Половая принадлежность. У мужчин заболевание диагностируется гораздо чаще.
- Наследственность. Если у кровных родственников была ИБС, то риск увеличивается вдвое.
Физиологическая предрасположенность
- Неправильное питание. Употребление большого количества жареной, копченной, маринованной, острой пищи, фаст-фуда, полуфабрикатов, колбасных изделий и др. приводит к повышению уровня холестерина и появлению на стенках сосудов бляшек.
- Сахарный диабет. Клиническая картина заболевания, прежде всего, характеризуется нарушенной проходимостью кровеносных сосудов.
- Заболевания крови. Показатели свертываемости имеют большое значение. Это влияет на возможность образования тромбов в сосудах.
- Повышенное давление в хронической форме. Кровоток в сосудах нарушается, сердце начинает работать нестабильно, как итог – ишемическая болезнь сердца.

Образ жизни и социальные риски
- Ожирение. Избыточная масса тела, более чем на 15% превышающая норму, приводит к покрытию миокарда толстым слоем жирового налета. Это крайне негативно отражается на работе сердца.
- Статический образ жизни. Недостаточная активность, офисная работа, постоянное нахождение за компьютером не лучшим образом сказываются на сердечно-сосудистой системе.
- Вредные привычки. Курение, злоупотребление алкогольными напитками и другие антисоциальные пристрастия приводят к развитию ИБС.
- Психологические факторы. Стрессы, синдром хронической усталости, депрессии очень часто заканчиваются диагнозом ишемическая болезнь сердца.
Каждый фактор или совокупность нескольких, создают благоприятную среду для развития заболевания. Список затрагивает практически любого человека, независимо от пола и возраста. Поэтому крайне важно проходить регулярные обследования и полностью исключить, или свести к минимуму, все негативные составляющие.
Как записаться на консультацию к кардиологу
Не стоит игнорировать первичные симптомы, какими бы незначительными они не казались. Предупредить ИБС гораздо легче, чем лечить. Записавшись на консультацию уже сегодня, вы обеспечите себе долголетие и уверенность в завтрашнем дне.
Позвонив по указанным на сайте телефонам, Вы сможете узнать график приёма кардиолога, стоимость услуг и месторасположение ближайшей клиники IMMA. Заботливый персонал поможет успокоиться перед важным обследованием и предоставит всю необходимую информацию о методах диагностики.
В клинике существует возможность вызвать кардиолога на дом, для оказания экстренной помощи.
Высокое качество обслуживания, конкурентная стоимость, лучшие специалисты и высококвалифицированный персонал выгодно отличают клиники IMMA от аналогичных медицинских учреждений. Доверьте своё здоровье профессионалам!
Ишемическая болезнь сердца (ИБС): симптомы, лечение, признаки
Внимание! Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМСОдним из самых распространенных заболеваний в нашей стране и в мире является ишемическая болезнь сердца. Это патология, развивающаяся из-за недостаточного кровоснабжения миокарда, которое ухудшается вследствие сужения просвета артерий, питающих сердечную мышцу. Ткань миокарда получает меньше кислорода, чем необходимо для ее клеток. Болезнь может приобретать острую форму в виде инфаркта миокарда или принимать хронический характер с сердечной недостаточностью и периодическими приступами стенокардии.
Общая информация
В настоящее время ИБС представляет собой одну из наиболее серьезных проблем современной медицины. Ежегодно в нашей стране она становится причиной более 700 тысяч летальных случаев, что составляет 29% от общего количества умерших, а в мире смертность от этого заболевания составляет 31% от всех летальных исходов. Наиболее часто симптомы ишемической болезни сердца обнаруживаются у мужчин зрелого и пожилого возраста, однако и молодые люди не застрахованы от этого заболевания.
Причины развития
В подавляющем большинстве случаев ИБС развивается у людей с атеросклерозом сосудов сердечной мышцы. Просвет сосудов может быть сужен лишь незначительно либо перекрыт атеросклеротическими бляшками практически полностью. Уже при сужении просвета на 25% клетки миокарда ощущают недостаток кислорода, и у человека развивается стенокардия. Нередко состояние больного усугубляется спазмом венечных артерий, который еще более ухудшает кровоснабжение сердечной мышцы.
Добавочными причинами ишемической болезни сердца, повышающими риски ее возникновения, являются следующие факторы:
- повышенный уровень липидов и липидопротеинов в крови больного, а также снижение уровня альфа-липопротеинов, что способствует атеросклерозу сосудов;
- гипертония, повышающая риск ИБС, как минимум, втрое;
- курение и употребление алкоголя, уменьшающие содержание кислорода в крови;
- гиподинамия и связанное с ней ожирение;
- нарушение метаболизма углеводов, сахарный диабет, в том числе скрытый;
- чрезмерно калорийное питание с высоким содержанием жиров животного происхождения;
- частые стрессы.

Риск развития болезни увеличивают наследственный и возрастной факторы. Кроме того, не стоит сбрасывать со счетов психологический тип личности: люди, склонные к частым проявлениям гнева, агрессивным реакциям либо пребывающие в тревожном состоянии, более подвержены ИБС, чем те, у кого превалирует спокойный, взвешенный тип поведения.
Клинические проявления
Основным симптомом ишемической болезни сердца, как правило, становится боль или дискомфорт, локализованные в левой стороне грудины. Боль носит приступообразный характер и возникает из-за пониженного снабжения кровью сердечной мышцы, но без некроза тканей сердца.
Наиболее часто пациенты ощущают сжимающую или давящую боль, источник которой располагается в верхней части загрудинной области, а затем охватывает всю область сердца. Болевые ощущения могут локализоваться с левой стороны возле грудины либо в области эпигастрия. Боль, как правило, иррадиирует в левое плечо, руку, под лопатку, в шейную область, гораздо реже – в правую лопатку, плечо или поясницу. В некоторых случаях ощущения в грудине отсутствуют, ощущается только иррадиирующая боль, или же приступ проходит безболезненно.
В некоторых случаях ощущения в грудине отсутствуют, ощущается только иррадиирующая боль, или же приступ проходит безболезненно.
Иногда приступ сопровождается тошнотой и рвотой. Еще один характерный признак ишемической болезни сердца – тягостное чувство, которое многие характеризуют как «сердечную тоску» и ощущение близкой смерти.
Приступ обычно продолжается в течение 15-20 минут, часто начинается в ночное время. Может наблюдаться цикличность болевых ощущений, которые повторяются несколько раз с интервалом от нескольких минут до часа. Повторяемость приступов различна и зависит от течения болезни: у одних пациентов они регулярно повторяются каждые несколько дней, у других носят одиночный характер или возникают раз в 1-2 месяца.
Постановка диагноза
Эффективность терапии и благоприятный прогноз во многом зависят от своевременной диагностики ишемической болезни сердца. Чем раньше будет установлен характер заболевания и начато лечение, тем выше шансы на восстановление здоровья. Несмотря на то, что симптомы ИБС распознаются достаточно хорошо, врачу необходимо инструментальное подтверждение и объективные данные исследований:
Несмотря на то, что симптомы ИБС распознаются достаточно хорошо, врачу необходимо инструментальное подтверждение и объективные данные исследований:
- электрокардиограмма;
- ЭКГ с нагрузкой;
- мониторинг сердечной деятельности в течение суток по Холтеру;
- ЭхоКГ;
- ультразвуковое исследование;
- допплерография и ангиография сосудов сердца;
- компьютерная томография или магнитно-резонансная томография;
- велоэргометрия.
Кроме того, врач назначает лабораторные анализы. Помимо общих анализов крови и мочи, может понадобиться исследование некоторых ферментов, уровень которых возрастает при нестабильном и предынфарктном состояниях. Кроме того, биохимический анализ определяет уровень общего холестерина, ЛПВП и ЛПНП, содержание сахара, уровень триглицеридов и неспецифических маркеров цитолиза.
Как лечить?
В зависимости от состояния больного и характера поражения сосудов лечение ишемической болезни сердца включает:
- при необходимости – хирургическое вмешательство;
- прием лекарственных препаратов антиангинального назначения, противотромбических и разжижающих кровь составов, успокаивающих средств и препаратов для снижения уровня холестерина;
- изменение образа жизни и устранение факторов риска;
- восстановительную терапию.

Лечение острого инфаркта миокарда проводится только в стационаре и может включать хирургические стентирование или шунтирование артерии либо интенсивную медикаментозную терапию. В любой форме ИБС физическая активность пациента ограничивается, чтобы не допустить роста потребности сердечной мышцы в кровоснабжении. В дальнейшем режим активности постепенно расширяется.
Важную роль играет специальный режим питания при ишемической болезни сердца:
- ограниченное потребление воды и соли;
- исключение или резкое ограничение животных жиров;
- снижение потребления «быстрых» углеводов.
Кроме того, пациент должен устранить или по возможности ограничить ситуации, приводящие к стрессам, и постоянно контролировать уровень артериального давления. Немаловажное значение приобретают умеренная и контролируемая физическая активность, посещение специальных оздоровительных групп, занятия в которых проводятся под медицинским наблюдением.
Различают первичную и вторичную профилактику ишемической болезни сердца. Первичная заключается в предотвращении атеросклеротического поражения сосудов, отказе от курения, снижение артериального давления и уровня холестеринов. Вторичная профилактика ИБС зависит от состояния больного и направлена на замедление прогресса болезни. При соблюдении врачебных рекомендаций развитие заболевания останавливается или существенно замедляется.
Внимание! Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМСЧасто задаваемые вопросы
Чем опасна ИБС?
Наибольшую опасность представляет острая форма ИБС, при которой у пациента развивается инфаркт миокарда.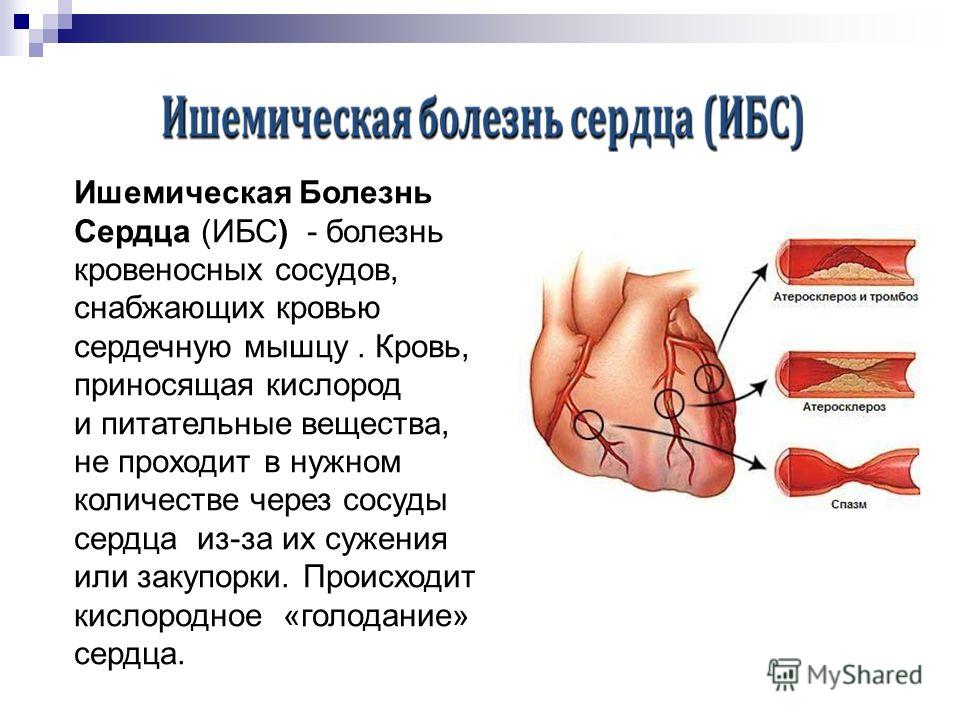 Если пациент в кратчайшие сроки не будет госпитализирован, то возможен летальный исход или развитие тяжелых осложнений, приводящее к инвалидности.
Если пациент в кратчайшие сроки не будет госпитализирован, то возможен летальный исход или развитие тяжелых осложнений, приводящее к инвалидности.
Что делать во время приступа ишемической болезни сердца?
При появлении характерной боли за грудиной следует:
- лечь в постель или сесть в удобное кресло с подлокотниками;
- расстегнуть одежду на груди, попросить, чтобы открыли форточку;
- разжевать и проглотить таблетку аспирина;
- положить под язык и рассасывать таблетку или капсулу нитроглицерина;
- приподнять ноги на валик или на подушку.
Необходимо сразу позвонить в скорую помощь и оставаться в лежачем положении до приезда врача.
Существуют ли народные средства для лечения ИБС?
При лечении ишемической болезни сердца можно использовать средства народной медицины, но только как дополнение к основному лечению и по рекомендации лечащего врача.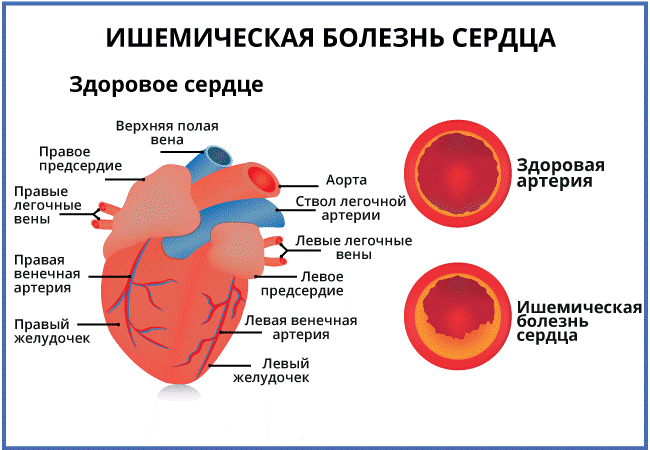 Как правило, это отвары и настои цветков боярышника, травы пустырника, цветков конского каштана, мелиссы и других лекарственных трав.
Как правило, это отвары и настои цветков боярышника, травы пустырника, цветков конского каштана, мелиссы и других лекарственных трав.
Ишемическая болезнь сердца: причины, факторы риска, профилактика
Для того чтобы поставленный диагноз – ишемическая болезнь сердца – не стал для вас неожиданностью, необходимо бережно относиться с своему здоровью: именно правильный образ жизни станет лучшей профилактикой этого заболевания. Известно, что курение и обилие жирной пищи в рационе являются серьезными причинами для развития ИБС сердца. Риск ИБС возрастает, если у одного из членов вашей семьи уже диагностирована эта болезнь. Зачастую это заболевание протекает бессимптомно, но при этом может привести к инфаркту миокарда, инвалидности или смерти. Поэтому не стоит затягивать с посещением квалифицированного кардиолога, который проведет диагностику и сможет выявить ИБС на ранней стадии или назначить комплекс эффективных профилактических мер.
Причины развития ишемической болезни сердца
Что же такое ишемия? Это заболевание, при котором кровь поступает к сердечной мышце в недостаточном количестве из-за суженных или закупоренных сосудов.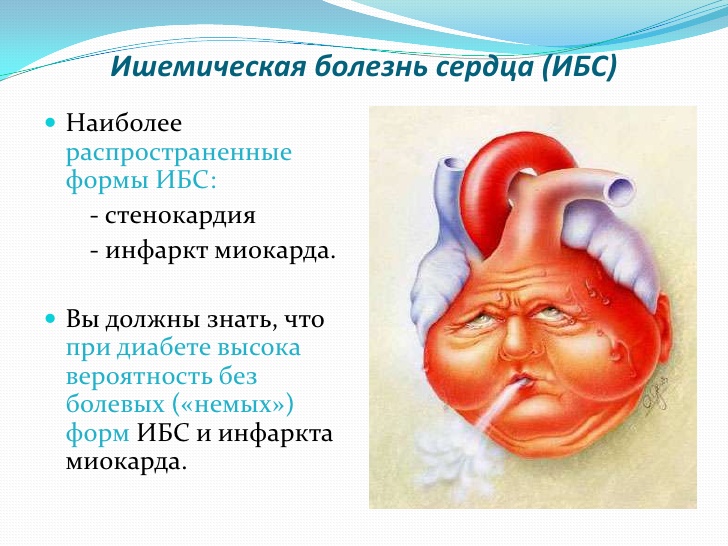 В итоге сердце не получает кислород и питательные вещества в достаточном объеме. Ощущение боли или сдавливания в левой и центральной части груди в моменты физических или эмоциональных нагрузок, одышка, повышенное потоотделение, ощущение помутнения в глазах, обмороки — все это явные признаки ИБС, причины которой в 95% случаев – атеросклеротические бляшки в сосудах, препятствующие току крови или вовсе блокирующие его. Сужение сосудов может возникать не только из-за атеросклероза, но и из-за увеличения массы сердца при гипертонии. Небольшой процент случаев приходится на аномалии развития коронарных артерий, воспалительные или инфекционные процессы в сосудах.
В итоге сердце не получает кислород и питательные вещества в достаточном объеме. Ощущение боли или сдавливания в левой и центральной части груди в моменты физических или эмоциональных нагрузок, одышка, повышенное потоотделение, ощущение помутнения в глазах, обмороки — все это явные признаки ИБС, причины которой в 95% случаев – атеросклеротические бляшки в сосудах, препятствующие току крови или вовсе блокирующие его. Сужение сосудов может возникать не только из-за атеросклероза, но и из-за увеличения массы сердца при гипертонии. Небольшой процент случаев приходится на аномалии развития коронарных артерий, воспалительные или инфекционные процессы в сосудах.
Факторы риска ИБС
Существует ряд субъективных и объективных обстоятельств, при которых возникает ишемическая болезнь сердца. Факторы риска делятся на несколько типов.
Изменяемые факторы
На данные факторы можно эффективно повлиять благодаря осуществлению своевременной профилактики ишемической болезни сердца.
Введите в распорядок дня физические упражнения. Они стабилизируют кровяное давление, снизят массу тела до нормы, повысят в крови уровень липопротеинов.
Откажитесь от курения и употребления алкоголя. Это факторы, традиционно приводящие к возникновению атеросклеротических бляшек.
Следите за питанием, количеством потребляемой жирной пищи, повышающей артериальное давление, уровень холестерина и сахара в крови.
Неизменяемые факторы
Наследственность. Если ваш близкий кровный родственник перенес инфаркт миокардаили живет с диагнозом «хроническая ишемическая болезнь сердца», лучше заранее посетите кардиолога. И старайтесь после 40 лет делать это ежегодно.
Возраст. Чем старше вы становитесь, тем выше вероятность ишемии. Это относится к мужчинам после 45 лет и женщинам после 55-ти. Обязательно следите за весом, не пренебрегайте диетой, занимайтесь гимнастикой, контролируйте давление и холестерин.
Пол. Объективно природа распорядилась так, что гораздо чаще от ИБС страдают мужчины, хотя после менопаузы уровень риска женщин сравнивается с мужским. По статистике, 47% пациентов, умерших от инфаркта миокарда после 55 лет, – женщины.
Объективно природа распорядилась так, что гораздо чаще от ИБС страдают мужчины, хотя после менопаузы уровень риска женщин сравнивается с мужским. По статистике, 47% пациентов, умерших от инфаркта миокарда после 55 лет, – женщины.
Внутренние факторы
Болезнь может развиться на фоне другого заболевания. При наличии артериальной гипертензии, ожирении, гипотиреозе, гиперурикемии, желчнокаменной болезни угроза сердечно-сосудистых заболеваний возрастает на 50%.
Причиной ИБС также может стать увеличение уровня липидов в вашей крови. К ишемии ведут нарушения толерантности к углеводам, обмена электролитов, микроэлементов.
Социально-культурные факторы
Профессиональная деятельность. Если вы в силу своей профессии вынуждены вести малоподвижный образ жизни и не имеете возможности нормально питаться на работе, знайте, что подвергаете себя риску. Увеличение массы тела, повышение давления и возникновение сахарного диабета практически неизбежны.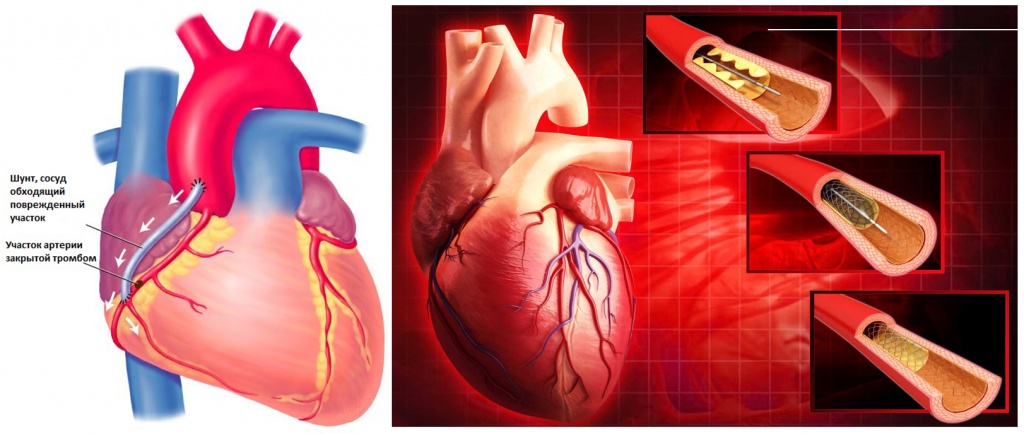 А если ваш вес увеличивается на 10%, на столько же процентов вы приближаетесь к ИБС.
А если ваш вес увеличивается на 10%, на столько же процентов вы приближаетесь к ИБС.
Социальные факторы. Во многих семьях принято питание пищей, богатой калориями, углеводами, жирами, холестерином. В отдельных семьях пренебрегают умеренностью в употреблении алкоголя. Все это – причины, по вине которых диагностируется острая ишемическая болезнь сердца. Длительное употребление женщинами контрацептивных средств также относят к фактору риска. Не менее опасно психоэмоциональное перенапряжение, например, в поездках, при общении с коллегами и т.д.
Профилактика ишемической болезни сердца
Примечательно, что на нашей планете меньше всего риску ИБС подвержены жители Гренландии. Они питаются, в основном, рыбой и мясом морских животных, употребляют минимум соли, не страдают избыточным весом и гипертонией. Данный пример достаточно показателен, если вы ищете способы снизить риски данного заболевания.
Первичная и вторичная профилактика ишемической болезни сердца
Научно доказано: при отказе от курения продолжительность вашей жизни становится такой же, как у людей, никогда не куривших.
Динамические физические нагрузки тренируют и укрепляют сердечно-сосудистую систему. Займитесь бегом, плаванием, аэробикой, гимнастикой, теннисом, волейболом. Летом садитесь на велосипед, зимой катайтесь на лыжах. Не пренебрегайте быстрой ходьбой, ведь профилактика заболевания значительно снижает риск его возникновения.
Оздоровительные физические нагрузки под контролем квалифицированных врачей – это путь к реабилитации, если вы уже пережили инфаркт миокарда или страдаете ИБС. Продолжительность, частоту, тяжесть нагрузок определяет врач. Делается это исключительно на основе данных профессиональной диагностики.
Правила питания при ишемической болезни сердца
Здоровее питание – это основа профилактики ишемической болезни сердца. Придерживайтесь следующих правил:
- разбивайте питание на 3 основных приема пищи и 2 дополнительных;
- завтрак обязателен (25% суточного количества калорий), а ужин (15% калорий) должен состояться не раньше, чем за 2 часа до сна;
- не употребляйте жидкость во время еды, пейте воду за полчаса да или после приема пищи;
- тщательно и не торопясь пережевывайте пищу;
- калорийность пищи для дополнительных приемов пищи не должна превышать 10 ккал;
- радикально откажитесь от фаст-фуда, полуфабрикатов, сухариков, чипсов, арахиса, мясных, рыбных консервов;
- обращайте внимание на информацию о жирах и углеводах на этикетках;
- снизьте количество употребляемой соли;
- при готовке пищи используйте отваривание, запекание, припускание.

Заведующая кардиологическим отделением УЗ «Жлобинская ЦРБ» И.А.Железнова
Ишемическая болезнь сердца
Ишемическая болезнь сердца (ИБС) — это заболевание, при котором ухудшается кровоснабжение сердца вследствие сужения или закупорки коронарных артерий. Недостаточное кровоснабжение и снабжение кислородом может привести к развитию инфаркта миокарда, снижает качество жизни в связи с болевыми приступами.
Наиболее частая причина снижения кровоснабжения сердца — это коронарный атеросклероз. Артерии сердца могут сузиться из-за отложений, называемых атеросклеротическими бляшками. Сниженный кровоток является проблемой доставки — ваше сердце получает недостаточное количество крови, обогащенной кислородом.
Вы можете заинтересоваться, почему вы не чувствуете стенокардию постоянно, ведь ваши артерии сердца сужены жировыми отложениями. Это возникает из-за того, что во время низкого потребления кислорода — например, в покое — сердечная мышца может справляться со своей работой при сниженном кровоснабжении сердца, не вызывая симптомов стенокардии.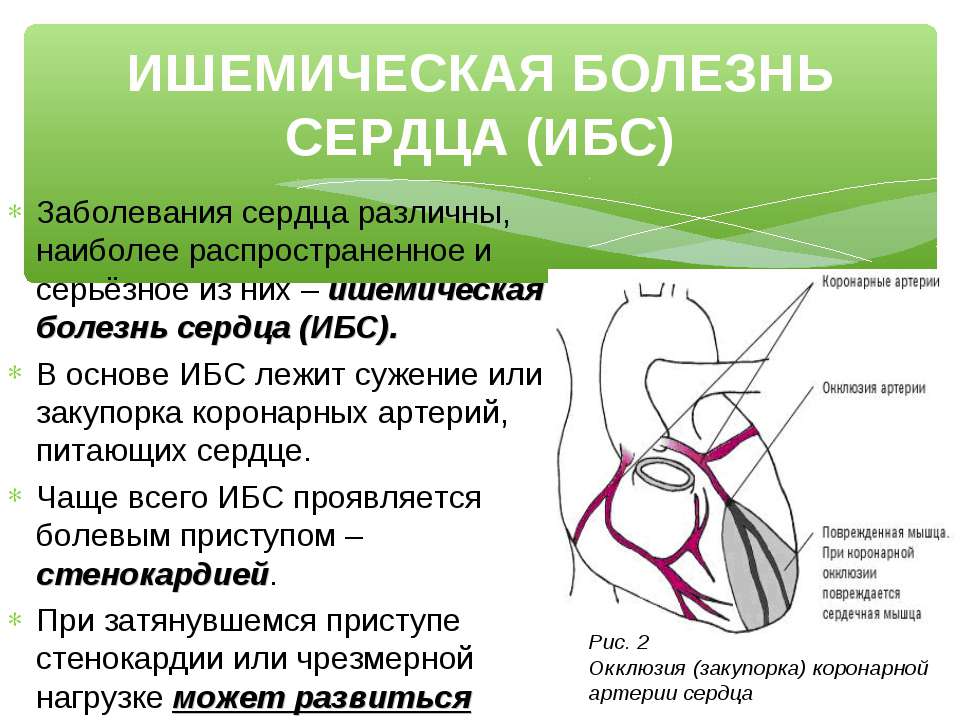 Но когда вы увеличиваете нагрузку на сердце, увеличивается потребность в кислороде, что может сопровождаться симптомами стенокардии.
Но когда вы увеличиваете нагрузку на сердце, увеличивается потребность в кислороде, что может сопровождаться симптомами стенокардии.
Симптомы:
- Боль за грудиной или дискомфорт
- Иррадиация боли в руку, шею, челюсть, плечо или
спину
- Тошнота
- Усталость
- Одышка
- Потливость
- Головокружение
Пациенты, страдающие стенокардией могут описывать боль в грудной клетке как давящую, сжимающую в центре грудной клетки. Иногда люди описывают стенокардию как «грудь сдавлена в тисках» или «чувство чего-то тяжелого, давящего на грудь». В некоторых случаях ощущения могут быть похожи на несварение.
Стенокардия напряжения (стабильная стенокардия) — наиболее
частая форма стенокардии. Как правило возникает при физической нагрузке и
проходит в покое. Когда вы поднимаетесь по лестнице, делаете физические упражнения или гуляете, ваше сердце требует больше крови, но для сердечной мышцы трудно получить достаточное количество крови, когда ваши артерии сужены.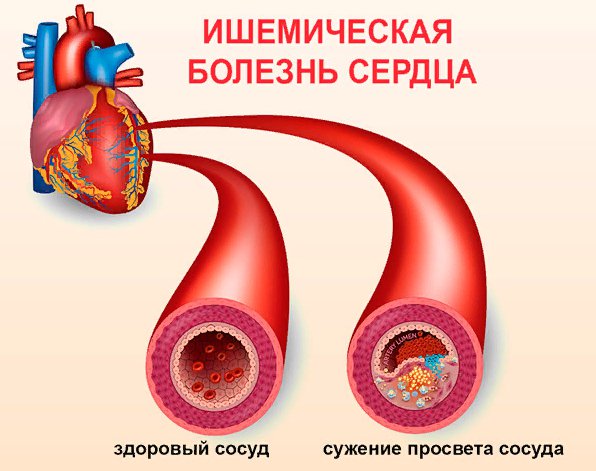 Эмоциональный стресс, холодная температура, переедание или курение также могут вызывать сужение артерий и стенокардию.
Эмоциональный стресс, холодная температура, переедание или курение также могут вызывать сужение артерий и стенокардию.
Признаки стенокардии напряжения:
- Симптомы возникают, когда ваше сердце работает
интенсивнее, например, когда вы делаете упражнения или поднимаетесь по лестнице
- Обычно можно предсказать появление боли, и она
похожа на предыдущие проявления боли в грудной клетке
- Длится непродолжительное время, возможно около 5
минут или менее
- Исчезает вскоре после прекращения нагрузки или
использовании ваших антиангинальных средств (например, нитроглицерин).
Нестабильная стенокардия — это ухудшение, которое не проходит в покое или с помощью ваших обычных медикаментозных средств. Если кровоснабжение не улучшается, сердечная мышца, лишенная кислорода, погибает — возникает инфаркт миокарда. Нестабильная стенокардия опасна и требует неотложной медицинской помощи. Когда происходит разрыв жиросодержащих отложений (бляшек) и формируется сгусток (тромб) — это приводит к закупорке или снижению кровотока по суженной артерии, внезапно и значительно уменьшая кровоснабжение сердца.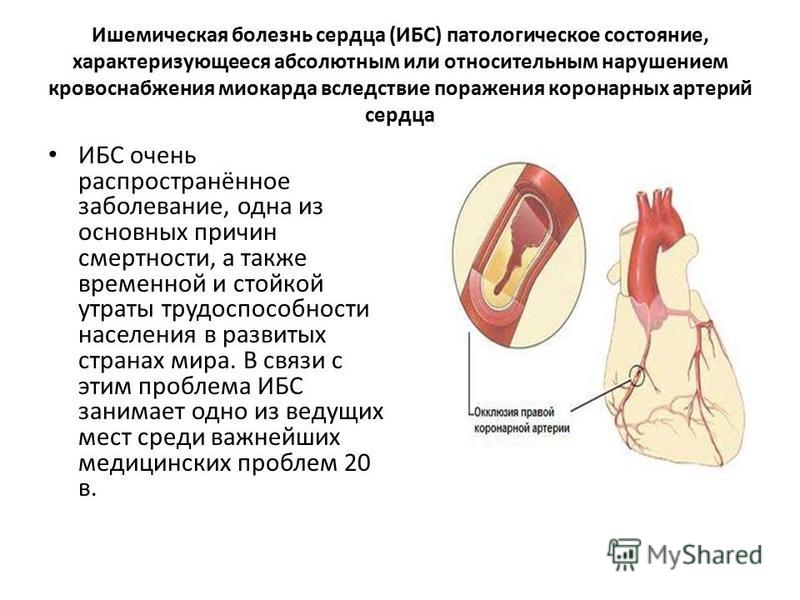 Нестабильная стенокардия также может быть вызвана сгустками крови, которые частично или полностью блокируют кровоток по сосудам сердца.
Нестабильная стенокардия также может быть вызвана сгустками крови, которые частично или полностью блокируют кровоток по сосудам сердца.
- Симптомы возникают в покое
- Изменение обычного проявления стенокардии
- Внезапное проявление
- Обычно интенсивнее и длится дольше, чем
стабильная стенокардия, может длится до 30 минут
- Может сохраняться после прекращения физической
нагрузки или после применения антиангинальных препаратов
- Может свидетельствовать об инфаркте миокарда
Стенокардия у женщин
Симптомы стенокардии у женщин могут отличаться от
классического ее проявления. Например, женщины часто испытывают такие симптомы,
как тошнота, одышка, боли в животе или сильная усталость, которые могут
сопровождаться или не сопровождаться болью в грудной клетке. Также женщина может
чувствовать дискомфорт в шее, челюсти или спине. Кроме того, боль за грудиной может быть ноющей, а не сжимающей. Отличие в проявлениях могут служить причиной
задержки в диагностике и получении соответствующей медицинской помощи.
Отличие в проявлениях могут служить причиной
задержки в диагностике и получении соответствующей медицинской помощи.
Вариантная стенокардия
Вариантная стенокардия, также называемая стенокардия Принцметала, возникает в результате спазма коронарной артерии, которая временно сужается. Это сужение снижает кровоснабжение сердца, вызывая боль в грудной клетке. Вариантная стенокардия может возникать даже в покое и как правило является интенсивной. Может лечиться медикаментозно.
Факторы риска
Жевание табака, курение и длительное пассивное курение повреждают внутреннюю стенку артерий, включая артерии вашего сердца, способствуя отложению холестерина и закупорке артерий.
Диабет — это неспособность вашего организма вырабатывать достаточное количество инсулина или правильно отвечать на действие инсулина. Инсулин — гормон, вырабатываемый поджелудочной железой, позволяет организму утилизировать глюкозу, которая поступает из пищи. Диабет увеличивает риск коронарной болезни сердца, которая приводит к стенокардии и инфаркту миокарда, ускоряя атеросклероз.
Артериальное давление определяется количеством крови, выбрасываемым сердцем и сопротивлением сосудов. Со временем высокое давление в артериях повреждает их.
Высокий уровень холестерина или триглицеридовХолестерин — основная составляющая атеросклеротической бляшки, которая может сужать просвет сосудов в вашем теле, включая те, что кровоснабжают сердце. Высокий уровень «плохого» холестерина, известного как холестерин липопротеидов низкой плотности (ЛПНП), увеличивает ваш риск стенокардии и инфаркта миокарда. Высокий уровень триглицеридов — вид липидов крови, который связан с вашим питанием — также нежелателен.
История болезниЕсли у вас есть коронарная болезнь сердца или вы перенесли инфаркт миокарда, у вас высокий риск развития стенокардии.
Ожирение повышает риск развития стенокардии и заболеваний сердца, потому что это связано с высоким уровнем холестерина в крови, высоким артериальным давлением и диабетом. Кроме того, ваше сердце должно работать интенсивнее, чтобы доставлять кровь к избыточной ткани.
Малоподвижный образ жизни способствует высокому уровню холестерина, высокому артериальному давлению, развитию диабета 2-го типа и ожирению. Тем не менее, необходимо проконсультироваться с вашим врачом, прежде чем начать программу физических упражнений.
Риск развития ИБС возрастает у мужчин старше 45 и женщин старше 55 лет.
Стресс может увеличить риск развития стенокардии и инфаркта миокарда. Избыток стресса, а также гнева могут привести к повышению артериального давления. Всплески гормонов, вырабатываемых во время стресса, могут сузить артерии и спровоцировать стенокардию.
Лечение
Есть много вариантов лечения стенокардии. Целями лечения являются сокращение частоты и тяжести симптомов, а также снижение риска инфаркта миокарда и смерти. Если Вы заметили симптомы нестабильной стенокардии или
стенокардитическую боль, которая отличается от той, которую Вы испытывали прежде, необходимо немедленно
обратиться к врачу.
При легкой степени стенокардии может быть достаточно изменения образа жизни и сокращение факторов риска. Если этого недостаточно, кардиолог назначит вам медикаментозную терапию. В случае неэффективности лекарственных препаратов, применяются хирургические вмешательства, такие как ангиопластика, стентирование и аортокоронарное шунтирование для уменьшения симптомов стенокардии.
Ишемическая болезнь сердца — не допусти!
Этот патологический процесс в сердце имеет хроническое течение и связан с недостаточностью кровоснабжения миокарда. Эта недостаточность возникает в результате отложения в артериях сердца атеросклеротических бляшек. Основу этих бляшек составляет холестерин и кальций. Формируясь на стенке сосуда, они сужают его просвет, что приводит к нарушению кровоснабжения и, следовательно, работы сердца. В понятие ишемической болезни сердца (ИБС) включают все виды атеросклеротического поражения сердца: стенокардию, инфаркт миокарда.
Стенокардия. Характерные для ИБС боли называются стенокардией или «грудной жабой». Это раннее проявление ИБС, при котором сосуды сердца в той или иной степени сужены. В типичных случаях больной рассказывает о приступах загрудинных болей сжимающего, сдавливающего или менее определенного характера, которые возникают во время физической или эмоциональной нагрузки (стенокардия напряжения).
Характерные для ИБС боли называются стенокардией или «грудной жабой». Это раннее проявление ИБС, при котором сосуды сердца в той или иной степени сужены. В типичных случаях больной рассказывает о приступах загрудинных болей сжимающего, сдавливающего или менее определенного характера, которые возникают во время физической или эмоциональной нагрузки (стенокардия напряжения).
Характерной особенностью такого болевого приступа является то, что после прекращения физической нагрузки (через 2-3 минуты) или приема нитроглицерина они проходят. Боль может иррадиировать (отдавать) в левое плечо, руку, нижнюю челюсть. Часто боли сопровождаются чувством тревоги, сердцебиением, потливостью, побледнением, подъемом артериального давления. Порой болевые ощущения бывают в виде жжения за грудиной и напоминают изжогу. В этих случаях больные не сразу обращаются к врачу, что весьма опасно, так как стенокардия – путь к инфаркту миокарда.
Переход стенокардии в нестабильную форму (стенокардия покоя) проявляется не только учащением и усилением болей, но и появлением их в покое и ночью. В этом случае необходимо срочно обратиться к врачу.
В этом случае необходимо срочно обратиться к врачу.
Неотложные меры для купирования приступа.
- Обеспечить полный физический и психический покой для устранения раздражающего фактора.
- Следует удобно усадить больного с опущенными ногами.
- Нужно дать больному нитроглицерин – таблетки или аэрозоль под язык 3 раза через 3 минуты.
- При легких приступах стенокардии или плохой переносимости нитроглицерина следует дать таблетку валидола (держать во рту до рассасывания) или валокордин (корвалол) по 10-15 капель на прием.
- После купирования болевого приступа больному необходим постельный режим, а при затянувшемся приступе стенокардии – вызов специализированной бригады «скорой помощи».
- Во всех сомнительных случаях (подозрение на прединфарктное состояние, невозможность исключить острый инфаркт миокарда) больной подлежит обязательной госпитализации.
Инфаркт миокарда. Иногда первым проявлением ИБС является инфаркт миокарда. Инфарктом миокарда называется омертвение (некроз) участка сердечной мышцы. Возникает он в результате длительного нарушения коронарного кровообращения. Причиной этого является атеросклероз коронарных сосудов, а также (крайне редко) закупорка эмболом венечных артерий. В механизме возникновения инфаркта миокарда большое значение имеет нарушение процесса свертывания крови: увеличение содержания в крови некоторых веществ (в частности, протромбина), повышающих способность крови к свертыванию, что создает условия для образования тромба в артерии сердца. Вследствие быстрого прекращения кровоснабжения в этом участке сердечной мышцы развивается омертвление (некроз).
Инфарктом миокарда называется омертвение (некроз) участка сердечной мышцы. Возникает он в результате длительного нарушения коронарного кровообращения. Причиной этого является атеросклероз коронарных сосудов, а также (крайне редко) закупорка эмболом венечных артерий. В механизме возникновения инфаркта миокарда большое значение имеет нарушение процесса свертывания крови: увеличение содержания в крови некоторых веществ (в частности, протромбина), повышающих способность крови к свертыванию, что создает условия для образования тромба в артерии сердца. Вследствие быстрого прекращения кровоснабжения в этом участке сердечной мышцы развивается омертвление (некроз).
Типичная форма инфаркта миокарда характеризуется резкой болью в области сердца, за грудиной. Боли интенсивные и более продолжительные, чем при стенокардии. Длятся они несколько часов, в тяжелых случаях – до 2-3 дней. После приема нитроглицерина они несколько уменьшаются, но не проходят полностью. Боли могут ощущаться и в эпигастральной области. Появление болей и их продолжительность не связаны с физическим напряжением. Они часто носят волнообразный характер. Больной возбужден и крайне беспокоен. В тяжелых случаях могут развиться острая сердечная недостаточность, коллапс, кардиогенный шок. Иногда появляются тошнота, рвота, метеоризм, запоры, парез кишечника. К концу первого дня отмечается подъем температуры тела, чаще не выше 38 градусов (но иногда до 40 градусов), которая держится в течение 1-2 недель. Артериальное давление в первые часы может повышаться, позже у большинства больных оно снижается. Частыми осложнениями инфаркта миокарда являются нарушения ритма сердца. К наиболее тяжелым осложнениям относятся острая недостаточность кровообращения, острая аневризма сердца, разрыв сердца.
Появление болей и их продолжительность не связаны с физическим напряжением. Они часто носят волнообразный характер. Больной возбужден и крайне беспокоен. В тяжелых случаях могут развиться острая сердечная недостаточность, коллапс, кардиогенный шок. Иногда появляются тошнота, рвота, метеоризм, запоры, парез кишечника. К концу первого дня отмечается подъем температуры тела, чаще не выше 38 градусов (но иногда до 40 градусов), которая держится в течение 1-2 недель. Артериальное давление в первые часы может повышаться, позже у большинства больных оно снижается. Частыми осложнениями инфаркта миокарда являются нарушения ритма сердца. К наиболее тяжелым осложнениям относятся острая недостаточность кровообращения, острая аневризма сердца, разрыв сердца.
Неотложные мероприятия при подозрении на инфаркт.
- Больному должно быть обеспечено удобное положение в постели и полный покой. Эти мероприятия нужны для того, чтобы сердечная мышца работала в умеренном режиме и не провоцировалось распространение процесса.

- Под язык дают таблетку нитроглицерина, а через некоторое время – повторно. Повторно можно принять другой нитросодержащий препарат.
- Можно дать больному разжевать ½ таблетки ацетилсалициловой кислоты (аспирина). Она является препаратом, который способствует разжижению крови, улучшая циркуляцию крови в коронарных артериях.
- Для снятия боли используют анальгин, баралгин, трамал.
- Следует срочно вызвать «скорую помощь».
Дальнейшие мероприятия по лечению инфаркта миокарда проводятся в больнице, острый период проходит в отделении реанимации, так как имеется угроза опасных для жизни осложнений. Для растворения тромба применяют специальные лекарства, вводимые внутривенно или непосредственно в артерии сердца с помощью катеров. В острый период инфаркта выполняются операции по удалению тромба и восстановлению кровоснабжения миокарда – аортокоронарное шунтирование, а также баллонная дилатация.
лечение в Москве, причины и симптомы на всех стадиях
Общее описание
Ишемическая болезнь сердца (ИМС) занимает лидирующее место по причине смертности во всем мире. По оценке специалистов, в 2030 году от ССЗ умрет более 23 млн. человек.
По оценке специалистов, в 2030 году от ССЗ умрет более 23 млн. человек.
Ишемическая болезнь сердца (ИБС) – это заболевание, вызванное недостаточным обеспечением сердца (миокарда) кислородом и питательными веществами, которое возникает из-за нарушения кровоснабжения миокарда по причине поражения коронарных артерий. Клинические проявления ИБС разнообразны: от острых проявлений в виде инфаркта миокарда или внезапной сердечной смерти до длительных хронических заболеваний – стенокардии (периодические загрудинные боли), постинфарктного кардиосклероза, хронической сердечной недостаточности.
Причины возникновения
ИБС возникает вследствие атеросклероза крупных (эпикардиальных) коронарных (сердечных) артерий различной степени: от небольшого сужения просвета в сосуде до его полной закупорки атеромными (холестериновыми, жировыми) массами или тромбом, развившимся на месте «ранимой» (поврежденной) атеросклеротической бляшки (АСБ). Другими причинами ИБС являются спазм коронарных артерий и поражение микроциркуляторного русла в миокарде. В большинстве случаев они также развиваются на фоне имеющегося атеросклероза.
В большинстве случаев они также развиваются на фоне имеющегося атеросклероза.
Можно выделить наиболее подверженные развитию ИБС группы населениялюди, страдающие повышенным артериальным давлением, зависимые от табакокурения, страдающие повышенным уровнем холестерина, сахарным диабетом, с хроническими заболеваниями почек. . Мужской пол и пожилой возраст – так же мощные факторы риска развития ИБС.
Симптомы
Главный, но далеко не единственный симптом ИБС –давящая или сжимающая боль за грудиной или в области сердца. При хронической ИБС боль возникает первоначально во время физической нагрузки и вызывает постепенное снижение её переносимости. При острой форме ИБС развивается инфаркт миокарда или прединфарктное состояние (нестабильная стенокардия). Во время приступа пациент также может ощущать:
- боль или жжение в области груди, под лопаткой, в спине, в верхних отделах живота;
- чувство тяжести в груди;
- ощущение неровного биения сердца, неправильной работы сердца, сердцебиение;
- чувство замирания сердца;
- одышку;
- слабость;
- тошноту;
- головокружение и обмороки;
- потливость.

Недомогание может пропадать либо проходить полностью после завершения физических нагрузок. При инфаркте миокарда или при нестабильной стенокардии связь жалоб с физической нагрузкой утрачивается, и жалобы могут развиваться в покое и продолжаться длительной время (десятки минут, часы). Обычно все вышеперечисленные симптомы не проявляются одновременно. При различных формах заболевания, доминирует какое-то определенное чувство дискомфорта.
Если Вы заметили у себя подобные ощущения, как можно скорее обратитесь к кардиологу. Если боль в груди или другие, выше описанные симптомы не исчезают в течение 10 минут в покое, вызывайте бригаду «скорой помощи». Прогрессирование ИБС может развиваться медленно, годами. При этом у части пациентов заболевание протекает бессимптомно или со стертой или с атипичной симптоматикой. Чтобы не допустить нарушений в работе сердца или развитие тяжелых форм заболевания, пройдите комплексное исследование сердца в нашем центре ФНКЦ ФМБА. Запущенное заболевание очень опасно! На поздней стадии может привести к инфаркту с летальным исходом или выраженной сердечной недостаточности с тяжелой инвалидизацией.
Диагностика
Диагностику ИБС проводят кардиологи в несколько этапов. При опросе пациента выясняют жалобы, уточняют симптомы, которые могут быть характерными для заболевания. Осмотр пациента помогает отметить визуальные изменения — отечность и измененный цвет кожи (синюшность), выслушивание сердца позволяет выявить шумы, нарушение ритма. Далее пациент сдает лабораторные анализы на определенные показатели в крови, которые могут указать на патологию. Также важен стандартный биохимический анализ, а также определение уровня глюкозы и холестерина. Но самый точный метод диагностирования – инструментальный:
- ЭКГ;
- УЗИ сердца;
- стресс-тесты с физической нагрузкой или с лекарственной стимуляцией сердца;
- холтеровское мониторирование ЭКГ;
- ангиография коронарных артерий (коронароангиография).
Своевременное обследование помогает избежать серьезных последствий и развития необратимой патологии. Уделите своему здоровью несколько часов, ведь это время поможет сохранить качество жизни в будущем.
Уделите своему здоровью несколько часов, ведь это время поможет сохранить качество жизни в будущем.
Профилактика
Предупредить появление заболевания намного проще, чем излечить. Чтобы сохранить здоровые артерии и сосуды необходимо устранить факторы риска, влияющие негативным образом на ваше здоровье:
- Отказ от курения;
- Контроль уровня артериального давления
- Нормализация уровня «вредного» холестерина (липопротеинов низкой плотности)
- Борьба со стрессом и депрессией
- Сведение до минимума употребление алкоголя;
- Отказ от копчёной, жирной, жареной и соленой пищи.
Уделяйте больше времени активному образу жизни: умеренные физические нагрузки, лечебная гимнастика, зарядка по утрам, пешие прогулки, плавание, танцы. Физическая активность поможет укрепить стенки сосудов и поддерживать вес в норме, при необходимости снизить его.
Самое главное в профилактике – своевременное наблюдение у специалиста. Чтобы не посещать медицинские учреждения несколько раз для сдачи всех необходимых анализов и прохождения исследований, обратитесь в наш кардиологический центр. ФНКЦ ФМБА предлагает пациентам несколько программ комплексного исследования сердца. Ознакомиться с ними можно тут.
Чтобы не посещать медицинские учреждения несколько раз для сдачи всех необходимых анализов и прохождения исследований, обратитесь в наш кардиологический центр. ФНКЦ ФМБА предлагает пациентам несколько программ комплексного исследования сердца. Ознакомиться с ними можно тут.
Как лечить
При выявлении ИБС врач-кардиолог определяет модель лечения. В нашей клинике вам могут предложить:
-
медикаментозную терапию – назначается комплекс современных медикаментов, позволяющий взять под контроль симптоматику и значительно улучшить прогноз заболевания. Основными препаратами для лечения ИБС являются: антиагреганты (уменьшают вероятность образования тромбов в коронарных артериях), В-адреноблокаторы, нитраты, антагонисты кальция, ингибиторы фермента/блокаторы рецепторов ангиотензина II (позволяют предупреждать развитие боли, одышки, отеков) и статины (позволяют снизить и контролировать уровень холестерина). Лечение может проходить амбулаторно или в кардиологическом отделении нашего центра.
 Когда лекарственная терапия не помогает, обращаются за консультацией к кардиохирургу, который применит следующие методы лечения:
Когда лекарственная терапия не помогает, обращаются за консультацией к кардиохирургу, который применит следующие методы лечения:- хирургическое вмешательство, направленное на реваскуляризацию миокарда (восстановление нормального кровотока к сердечной мышце):
- стентирование пораженных артерий сердца– внутрисосудистая операция. Под местной анестезией через лучевую (на предплечье) или реже через бедренную (в паху) артерию вводят катетер, по которому в артерии сердца проводят специальное устройство. В место сужения сосуда с помощью балона устанавливают специальную металлическую каркасную конструкцию, покрытую лекарственными препаратами, подавляющими воспаление в месте вмешательства. Баллон расширяется, в результате чего стент прижимает холестериновую бляшку к стенкам сосуда и восстанавливает его проходимость;
- коронарное шунтирование – операция на открытом сердце, целью которой является восстановление полноценного кровоснабжения. Проводится методом обхода места сужения сосуда с помощью шунтов (сосудистых протезов), которые перенаправляют ток крови с забившихся участков артерий на здоровые.
 В качестве коронарных шунтов чаще всего используются собственные артерии и вены пациента. При этом артериальные шунты имеют значительное преимущество с точки зрения длительного улучшения прогноза и освобождения от боли в результате операции. В нашем отделении кардиохирургии операция выполняется как с помощью подключения искусственного кровообращения, так и без (off pump).
В качестве коронарных шунтов чаще всего используются собственные артерии и вены пациента. При этом артериальные шунты имеют значительное преимущество с точки зрения длительного улучшения прогноза и освобождения от боли в результате операции. В нашем отделении кардиохирургии операция выполняется как с помощью подключения искусственного кровообращения, так и без (off pump).
Кардиологический центр ФНКЦ ФМБА — один из немногих, кто проводит коронарное шунтирование с помощью мини-торактомии. Этот метод операции значительно ускоряет послеоперационную реабилитацию и не имеет существенных ограничений по физическим нагрузкам в течение трех месяцев после проведения операции.
В нашем центре работают высококвалифицированные специалисты, которые подтвердили свой опыт на международном уровне. Многолетний опыт и высокотехнологичное оборудование позволяют достигнуть великолепных результатов в проведении хирургических манипуляций. В своей повседневной практике наши врачи используют последние достижения медицинской науки и самые передовые медицинские технологии. Предлагая пациентам с ИБС лечение, наши кардиологи, ангиохирурги и кардиохирурги всегда ищут наиболее эффективный, менее травматичный и наиболее подходящий для каждого конкретного пациента способ для его проведения. Нам важно не только избавить вас от страдания, но и обеспечить длительную и комфортную жизнь.
Предлагая пациентам с ИБС лечение, наши кардиологи, ангиохирурги и кардиохирурги всегда ищут наиболее эффективный, менее травматичный и наиболее подходящий для каждого конкретного пациента способ для его проведения. Нам важно не только избавить вас от страдания, но и обеспечить длительную и комфортную жизнь.
С заботой о вас и вашем сердце!
Ишемическая болезнь сердца в Старом Осколе
Ишемическая болезнь сердца — это патологическое состояние, в основе которого лежит ишемия миокарда, возникающая вследствие нарушения равновесия между потребностями сердечной мышцы и коронарным кровотоком.
В 90 % случаев причиной ИБС является атеросклероз, который возникает в результате нарушения холестеринового (липидного) обмена и способствует образованию бляшек на стенках коронарных артерий.
Что надо знать о холестерине?
Холестерин — это одна из жировых фракций крови.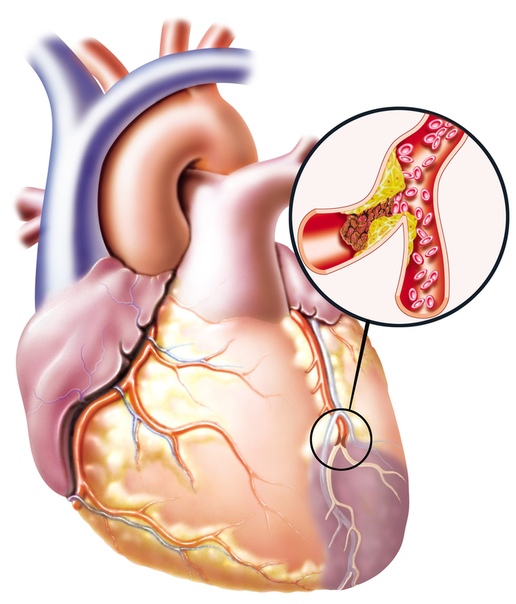 Печень синтезирует 80% необходимого холестерина, с пищей должно поступать не более 20%. У здоровых людей холестерин используется для образования новых клеток, синтеза желчных кислот и т.д., а избыток утилизируется. При нарушении липидного обмена лишний холестерин откладывается на стенках сосудов в виде бляшек.
Печень синтезирует 80% необходимого холестерина, с пищей должно поступать не более 20%. У здоровых людей холестерин используется для образования новых клеток, синтеза желчных кислот и т.д., а избыток утилизируется. При нарушении липидного обмена лишний холестерин откладывается на стенках сосудов в виде бляшек.
Из печени холестерин проникает в различные органы и стенки кровеносных сосудов в виде особых частиц — липопротеидов низкой плотности (ЛПНП) и липопротеидов высокой плотности (ЛПВП).
Холестерин ЛПНП («плохой») способствует отложению жира на стенках сосудов и приводит к сужению просвета.
Холестерин ЛПВП («хороший») выводит холестерин из сосудистой стенки и препятствует образованию атеросклеротических бляшек. Для поддержания нормального уровня холестерина в крови в первую очередь необходимо ограничить его потребление с пищей.
Триглицериды — еще один тип переносчиков жиров, находящихся в крови. Они служат основными источниками энергии. При повышении уровня триглицеридов более 2 ммоль / л риск появления и роста атеросклеротических бляшек тоже возрастает.
Они служат основными источниками энергии. При повышении уровня триглицеридов более 2 ммоль / л риск появления и роста атеросклеротических бляшек тоже возрастает.
Что такое липидный профиль?
Липидным профилем называется специальный анализ крови, определяющий уровни концентрации жиров и липопротеидов.
Целевые (нормальные) уровни липидного профиля
|
Показатели |
Для здорового человека |
Для пациента с ИБС |
|
Общий холестерин (ХС) |
< 5 ммоль/л |
< 4,5 ммоль/л |
|
«Плохой» ХС ЛПНП |
< 3 ммоль/л |
< 1,8 — 2 ммоль/л |
|
«Хороший» ХС ЛПВП |
> 1 ммоль/л |
> 1 ммоль/л |
|
Триглицериды |
< 1,7 ммоль/л |
< 1,7 ммоль/л |
Как проявляется ишемическая болезнь сердца?
Ишемическая болезнь сердца начинает проявляться, когда хотя бы одна из крупных коронарных артерий сужена более чем на 50-70%.
При сужении просвета артерий доставка крови значительно уменьшается и сердечная мышца не получает необходимого количества кислорода и питательных веществ, в результате возникает ишемия и, как следствие, боль за грудиной.
В критических ситуациях бляшка полностью перекрывает сосуд, кровоснабжение миокарда прекращается и развивается жизнеугрожающее состояние — инфаркт миокарда.
ОСНОВНЫЕ ФОРМЫ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Основными формами ИБС являются стабильная стенокардия, нестабильная стенокардия, коронарный синдром и инфаркт миокарда.
Стабильная стенокардия
Для стабильной стенокардии характерно появление болей за грудиной, возникающих при усилении работы сердца на фоне физической или эмоциональной нагрузок, когда потребность в кислороде больше, чем его поступление.
Симптомы стабильной стенокардии
Боли, чувство тяжести, давления, жжения за грудиной или в области сердца, которые отдают в шею, плечи, руки (чаще левую).
Первая помощь при приступе стенокардии
1. Прекратите физическую нагрузку. Остановитесь, при возможности сядьте. Обеспечьте приток свежего воздуха.
2. Измерьте артериальное давление (АД). При подъеме АД до 160–180/100 мм рт. ст. разжуйте 1 таблетку коринфара (10 мг) или капотена (25 мг).
3. Если это уже не первый приступ и есть рекомендации врача, то примите 1 таблетку нитроглицерина под язык или ингаляцию нитроспрея. Если боль не проходит через 3 – 5 мин., то повторите прием 1 табл. нитроглицерина под язык или ингаляцию нитроспрея.
4. Если приступ загрудинных болей не удается снять в течение 20 минут, то надо немедленно разжевать 1 таблетку (0,5 г) аспирина (нельзя исключить инфаркт миокарда) и срочно вызвать «Скорую помощь»!
Нестабильная стенокардия
Для нестабильной стенокардии характерно появление болей за грудиной, возникающих в покое или при физических нагрузках, которые раньше хорошо переносились.
Симптомы нестабильной стенокардии
Симптомы такие же как при стабильной стенокардии, однако приступы продолжительней, повторяются чаще, боли становятся интенсивней.
Важно отличать стабильное течение болезни от нестабильного, когда приступы вдруг начинают возникать в состоянии покоя или чаще обычного. Например, раньше вы могли без приступа: пройти в привычном темпе 500 м и вдруг боль стала возникать после 100 м ходьбы подняться по лестнице на пятый этаж, а теперь боли в груди возникают после второго этажа.
Как купировать приступ нестабильной стенокардии?
Первая помощь такая же как при стабильной стенокардии, однако для купирования приступов нестабильной стенокардии требуется более 1 – 2 доз нитроглицерина или ингаляций нитроспрея. При отсутствии эффекта от приема нитроглицерина в течение 20 минут или ухудшении самочувствиия – немедленный вызов «Скорой помощи!»
Острый коронарный синдром
Острый коронарный синдром (ОКС) — острая фаза ишемической болезни сердца продолжительностью до 24 часов.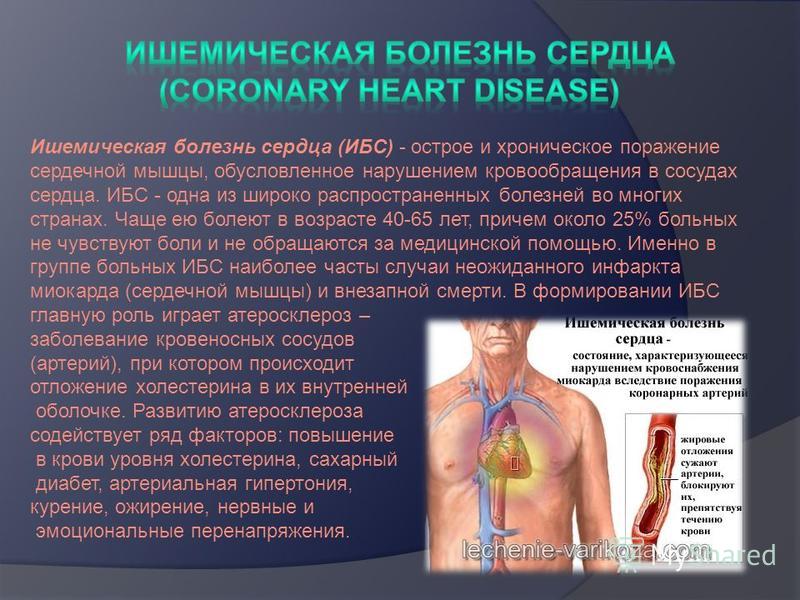 ОКС — первичный (временный) диагноз, трансформирующийся в течение 24 часов в инфаркт миокарда или нестабильную стенокардию.
ОКС — первичный (временный) диагноз, трансформирующийся в течение 24 часов в инфаркт миокарда или нестабильную стенокардию.
Симптомы острого коронарного синдрома
Острый коронарный синдром — это пограничное положение между нестабильной стенокардией и инфарктом миокарда. Больные с этим диагнозом являются группой высокого риска и нуждаются в экстренном и интенсивном лечении («Скорая помощь» и госпитализация в блок реанимации и интенсивной терапии или Сосудистый центр)
Инфаркт миокарда
Инфаркт миокарда — гибель участка сердечной мышцы вследствие закупорки коронарной артерии тромбом на фоне атеросклеротической бляшки.
Причиной приступов стенокардии является нарушение кровотока через суженные коронарные артерии, пораженные атеросклерозом. На поверхности бляшки может произойти разрыв и на его месте начинают накапливаться и склеиваться тромбоциты, в итоге образуется тромб — сгусток крови, который сначала затрудняет кровоток, а затем, частично или полностью закупоривая коронарный сосуд, приводит к инфаркту миокарда.
Симптомы инфаркта миокарда
Сжимающая, давящая боль за грудиной, в области сердца, в отдельных случаях в нижней части грудины и в подложечной области, отдает в шею, левую руку, плечо, по интенсивности очень сильная и часто имеет волнообразный характер
Первая помощь при остром коронарном синдроме и инфаркте миокарда
При подозрении на ИМ своевременный вызов «Скорой медицинской помощи» является решающим фактором, так как первые два часа от начала болевого синдрома наиболее опасны для жизни пациента в связи с тяжелыми осложнениями острого ИМ.
Эффективная специализированная кардиологическая помощь:
— «Скорая медицинская помощь»: растворение тромба (внутривенная тромболитическая терапия) — чем раньше, тем лучше!
— Доставка в Сосудистый центр, где проводят коронароангиографию и при необходимости стентирование пораженных коронарных артерий.
КОРОНАРОАНГИОГРАФИЯ
Кровоснабжение сердца осуществляется по левой и правой коронарным артериям.
Коронарные артерии — это сосуды, отходящие от аорты в самом ее начале. Они доставляют кровь в сердце, обеспечивая его насосную функцию и снабжают все органы и ткани организма питательными веществами.
Если хотя бы одна артерия закупоривается или сужается, то уменьшается кровоток и возникает ишемия. Интенсивность и частота приступов зависят от степени поражения атеросклерозом коронарных артерий, питающих сердце.
«Золотым стандартом» в диагностике ИБС является коронароангиография — рентгеноконтрастное исследование сосудов сердца, которое с большой точностью позволяет определить характер, место и степень сужения коронарной артерии.
Основные показания для проведения коронароангиографии (КАГ):
— обострение ИБС, ОКС и ИМ;
— нестабильная стенокардия;
— тяжелая форма стабильной стенокардии III-IV функционального классов.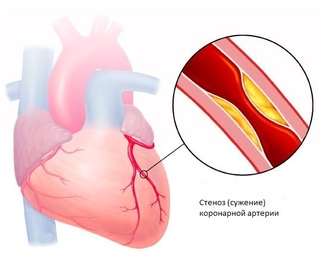
КАГ является самым информативным методом диагностики коронарного атеросклероза, который позволяет получить информацию об анатомическом состоянии коронарных артерий, выбрать метод лечения и определить прогноз.
При КАГ делают прокол лучевой или бедренной артерии и через специальные катетеры в коронарные артерии вводят контрастное вещество. Рентгеновское изображение коронарных артерий отображает просвет магистральных артерий и их ответвлений, что позволяет точно определить локализацию, характер и степень их поражения.
При неэффективности терапевтического лечения ИБС и сужении диаметра одной или нескольких коронарных артерий на 50– 70 % и более назначается реваскуляризация коронарных сосудов (восстановление просвета артерии, пораженной атеросклерозом) с использованием метода ангиопластики со стентированием.
СТЕНТИРОВАНИЕ КОРОНАРНЫХ АРТЕРИЙ
Ангиопластика со стентированием — малоинвазивный способ восстановления внутреннего просвета стенозированных артерий сердца с помощью эндоваскулярных приспособлений — баллонных катетеров и стентов.
Как проводится стентирование коронарных артерий?
Если во время проведения коронароангиографии были обнаружены критические сужения в коронарных артериях, то сразу проводится процедура стентирования.
Через бедренную или лучевую артерии с помощью катетера в место стеноза сосуда вводится в сложенном состоянии баллон с надетым на него стентом (металический каркас).
В месте сужения баллон раскрывается под давлением и «раздавливает» атеросклеротическую бляшку, расширяя артерию и расправляя стент.
После этого баллон сдувают и удаляют из артерии, а стент остается в месте бывшего стеноза постоянно, обеспечивая нормальный кровоток, и тем самым устраняет причину приступов стенокардии. В зависимости от длины и локализации стенозов может понадобиться несколько стентов.
Это вмешательство является малотравматичной процедурой, не требующей наркоза, больной находится в сознании и помогает врачу, сообщая о своих ощущениях. Продолжительность процедуры составляет 45-60 минут.
Продолжительность процедуры составляет 45-60 минут.
Послеоперационный период
1. После стентирования больной из операционной переводится в отделение кардиологической реанимации и интенсивной терапии (ОКРИТ) под наблюдение медицинского персонала с постоянным мониторированием ЭКГ, пульса, артериального давления.
2. На место прокола накладывается тугая повязка.
3. Больной должен соблюдать строгий постельный режим, при лучевом доступе и отсутствии противопоказаний по основному заболевани, возможна
4. Время нахождения в БРИТ:
— при нестабильной стенокардии — 12–24 часа
— при инфаркте миокарда — 1–4 дня
— при стабильной стенокардии — 12-24 часа
5. При выписке больной должен получить:
— выписку из истории болезни и ЭКГ
— диск с результатати КАГ и стентирования
— рекомендации для дальнейшего лечения.
6. После выписки больному, которому проведено стентирование, для адаптации и предовращения осложнений требуется медикаментозная терапия, рекомендации по образу жизни и кардиореабилитация.
Медикаментозное лечение после стентирования коронарных артерий
Итак, Вам установили стент в коронарном сосуде и сердце получило «вторую жизнь». Однако Вы должны знать, что стентирование только ликвидирует сужение сосуда, но не влияет на атеросклероз — причину стеноза, и если не лечить основное заболевание, то неизбежно произойдет рецидив: образование тромбов и зарастание стента, следовательно повторное развитие инфаркта миокарда. Все пациенты после стентирования коронарных артерий должны принимать следующие группы препаратов. − Антитромбоцитарные препараты
Ацетилсалициловая кислота: аспирин (75-100 мг) утром — неопределенно долго. Регулярный прием аспирина при отсутствии противопоказаний (язва желудка, 12-перстной кишки, гиперчувствительность к аспирину и др.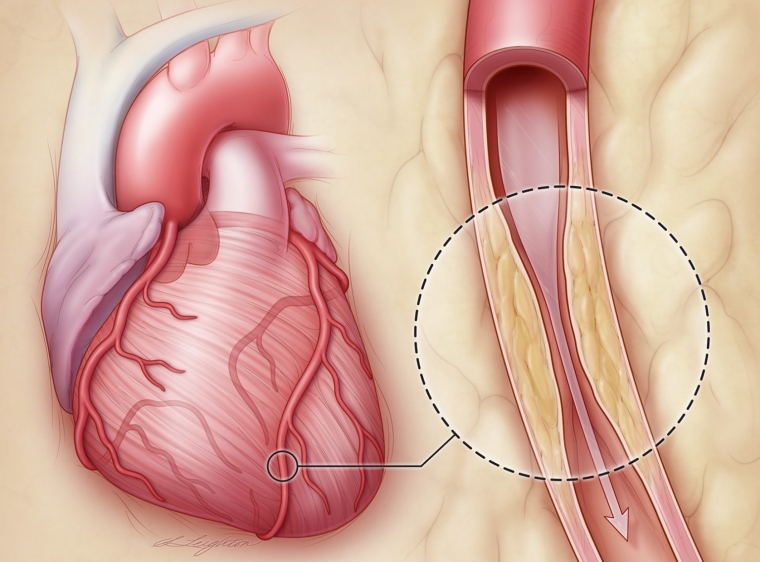 ) при ишемической болезни сердца снижает риск развития инфаркта миокарда в среднем на 25–30 %.
) при ишемической болезни сердца снижает риск развития инфаркта миокарда в среднем на 25–30 %.
Тикагрелор (90 мг 2 раза в сутки) или клопидогрел (75 мг в сутки) утром — принимать не менее 1 года.
Гиполипидемические препараты, понижающие уровень холестерина крови
Статины: розувастатин, аторвастатин — 1 раз вечером. Положительное влияние статинов на продолжительность жизни больных ИБС отмечается через 1,5 – 2 года, а первые благоприятные сдвиги — через 3 – 6 мес. Статины назначаются однократно, вечером, поскольку синтез холестерина наиболее активен ночью. Доза статина определяется врачом в зависимости от уровней липидного профиля (целевой уровень холестерина ЛПНП < 1,8 ммоль/л)
Бета-адреноблокаторы
Метопролол, бисопролол, небиволол — дозы по назначению врача
Нитраты
Для купирования приступов стенокардии необходим прием препаратов из группы нитратов (нитроглицерин, нитроспрей), для профилактики приступов — изосорбит-5 мононитрат.
Ингибиторы АПФ, антагонисты рецепторов ангиотензина II
Для лечения повышенного артериального давления и сердечной недостаточности назначают:
— ингибиторы ангиотензин-превращающего фермента (ИАПФ): эналаприл, периндоприл, лизиноприл
— антагонисты рецепторов ангиотензина II (назначают, если при приеме ИАПФ появляется кашель): валсартан, кандесартан, лосартан
КАК ДОЛЖНА ИЗМЕНИТЬСЯ ЖИЗНЬ ПАЦИЕНТА ПОСЛЕ СТЕНТИРОВАНИЯ КОРОНАРНЫХ АРТЕРИЙ?
Оздоровление образа жизни
Контроль артериального давления
Ежедневное измерение артериального давления и пульса с записью в Дневнике пациента. При неоднократном повышении АД более 140/90 мм рт. ст. необходимо обратиться к врачу для коррекции лечения!
Категорический отказ от курения
Гиполипидемическая диета
— Уменьшить потребление животных жиров. В диете должны преобладать тощие сорта мяса и птицы (150 г / сутки)
В диете должны преобладать тощие сорта мяса и птицы (150 г / сутки)
— Увеличить долю ненасыщенных жиров: растительное, оливковое масла, жирная рыба «холодных морей» (сельдь, скумбрия, форель и лосось)
— Низкокалорийные кисломолочные и молочные продукты (0,5–1 %)
— Овощи и фрукты — не менее 500 г
— Хлеб из муки грубого помола, отруби, крупы из неочищенных зерен
— Ограничить сахар, соль (не более 1 чайной ложки без верха, включая готовые продукты) — Исключить алкоголь
Нормализация массы тела
Наибольшее распространение для определения избыточной массы тела получил индекс Кетле:
ИК = масса тела (кг) : рост 2 (м2 )
ИК = 19–24 — нормальный вес
ИК = 25–29 — избыточный вес
ИК = 30 и более — ожирение
Избыточная масса тела является независимым фактором риска ИБС и сопровождается увеличением потребности миокарда в кислороде. Причиной ожирения в 80 % случаев являются переедание и малоподвижный образ жизни, 20 % — эндокринные и церебральные нарушения.
Причиной ожирения в 80 % случаев являются переедание и малоподвижный образ жизни, 20 % — эндокринные и церебральные нарушения.
Для нормализации веса при ожирении рекомендуется низкокалорийная диета (1600–1800 ккал в сутки) и аэробная физическая активность (ходьба, плавание и др.) 30–60 мин. 3–5 раз в неделю с соблюдением рекомендаций врача.
Адекватные физические нагрузки
В последние годы появилась отчетливая тенденция к более активному назначению дозированных аэробных нагрузок больным ИБС, в том числе после стентирования коронарных артерий. Интенсивность и режим физической нагрузки подбираются индивидуально.
Кардиореабилитация
Эффективная кардиореабилитация позволяет повысить качество жизни и снизить смертность среди больных, перенесших инфаркт миокарда и коронарное стентирование. Программа восстановления должна проводиться под контролем врача кардиолога. После выписки из стационара реабилитацию необходимо продолжить в амбулаторных центрах кардиореабилитации, коронарных клубах, загородных базах реабилитации, кардиологических санаториях.
После выписки из стационара реабилитацию необходимо продолжить в амбулаторных центрах кардиореабилитации, коронарных клубах, загородных базах реабилитации, кардиологических санаториях.
Полный цикл кардиореабилитации поможет больному адаптироваться к реальным условиям жизни после того, как он окажется без постоянного медицинского наблюдения.
Физическая реабилитация
Допустимая интенсивность и режим физической активности подбираются индивидуально в зависимости от тяжести заболевания на основании порогового значения частоты сердечных сокращений (ЧСС), которая определяется врачом во время нагрузочного теста.
Нагрузочный тест проводится врачом на велоэргометре или «бегущей дорожке» с регистрацией артериального давления, пульса, ЭКГ. ЧСС в момент возникновения болей в груди или ишемических изменений на ЭКГ считается пороговой, а зона безопасного пульса (ЗБП) определяется следующим образом:
ЗБП = ЧСС пороговая х (0,6…0,75)
Пример Во время тестирования боли в груди или ишемия на ЭКГ появились при ЧСС = 120 уд. / мин. Следовательно, ЧСС порог. = 120, а ЗБП находится от 72 до 90 уд. / мин ЗБП1 = 120 х 0,6= 72; ЗБП2 = 120 х 0,75 = 90
/ мин. Следовательно, ЧСС порог. = 120, а ЗБП находится от 72 до 90 уд. / мин ЗБП1 = 120 х 0,6= 72; ЗБП2 = 120 х 0,75 = 90
С учетом ЗБП для каждого больного кардиолог и врач лечебной физкультуры составляют индивидуальную программу дозированных физических тренировок, определяют их интенсивность, продолжительность и частоту.
Для больных ИБС благоприятны только аэробные тренировки (ходьба, бег трусцой, велосипед, плавание и др.). Статические нагрузки (подъем тяжестей) противопоказаны. Длительные физические тренировки в аэробном режиме увеличивают резервы сердца, уменьшают частоту приступов стенокардии, что позволяет уменьшать дозы лекарственных препаратов и повысить качество жизни.
Цикл тренировок проходит под наблюдением врача до полной адаптации больного к нагрузке. Затем пациент должен продолжить тренировки самостоятельно. Домашние тренировки могут продолжаться неопределенно долго, но обязательно 1 раз в 6–12 мес. надо проводить контрольные нагрузочные тесты.
Психологическая реабилитация
Частые приступы стенокардии, страх перед возможным инфарктом миокарда или уже случившийся инфаркт нередко являются причиной длительного стресса.
Своевременная консультация психотерапевта поможет выявить депрессию, тревогу и другие психневротические отклонения с использованием «шкалы депрессий и тревоги», компьютерного теста «СМОЛ» и назначить адекватное лечение (рациональная психотерапия, видео-аудио технологии, аутотренинг, мышечная релаксация, седативные и психотропные средства).
Профессиональная реабилитация
Профессиональная реабилитация подразумевает обязательное согласование допустимой интенсивности нагрузок, режима и условий труда с лечащим врачом. По возможности надо исключить ночные смены и длительные командировки, может возникнуть необходимость смены профессии сопряженной с физическими нагрузками или частыми стрессами. При необходимости лечащий врач с кардиологом направляют больного на специальную комиссию для решения вопроса о группе инвалидности и перехода на более легкий труд.
При необходимости лечащий врач с кардиологом направляют больного на специальную комиссию для решения вопроса о группе инвалидности и перехода на более легкий труд.
Сексуальная реабилитация
Во время интимной близости у больных ИБС может увеличиваться пульс до 120 – 130 уд. / мин. и значительно повышаться артериальное давление. Это приводит к росту потребности сердца в кислороде и может явиться провоцирующим моментом для развития приступа стенокардии.
Вопрос возможности возобновления сексуальных отношений у больных ИБС требует достижения определенного уровня физической активности и решается врачом после выполнения стресс-теста с нагрузкой не менее 75 Вт или нагрузочной пробы Larsona (подъем по лестнице на 20 ступенек за 10 сек. без боли и дискомфорта в груди).
Медицинский контроль состояния здоровья
При острой боли за грудиной более 20 мин. — срочно вызвать «Скорую помощь»!
1. Две недели контроль ЭКГ (2 раза в день)
Две недели контроль ЭКГ (2 раза в день)
2. Нагрузочная проба (тредмил-тест, велоэргометр) через 2 месяца после стентирования — по назначению кардиолога
3. Контрольный осмотр кардиолога РСЦ (при себе иметь результаты нагрузочной пробы, эзофагогастродуоденоскопию) через 2 мес. после выписки, через 1 год, либо по индивидуальным показателям.
4. При ухудшении самочувствия (появление или учащение приступов стенокардии) обращаться к кардиологу поликлиники (терапевту), при приступе в течение 20 минут – немедленный вызов СМП.
Диспансерное наблюдение
1. Визит к врачу при отсутствии жалоб на боли в груди — 1 раз в 3 мес. в течение 6 мес., далее 1 раз в год
2. Функциональные методы исследования (по назначению врача): ЭКГ – 1 раз в 3 мес. в течении 6 мес., далее 1 год; нагрузочная проба на велоэргометре или тредмиле («бегущей дорожке») – через 3 мес., затем 1 раз в год в 6-12 мес. ; суточное мониторирование ЭКГ (ХолтерЭКГ) – через 3 мес. и ЭХОКГ— через 6 мес.
; суточное мониторирование ЭКГ (ХолтерЭКГ) – через 3 мес. и ЭХОКГ— через 6 мес.
3. Контроль липидного профиля каждые 3 мес. в течение 1 года после стентирования, в последующем —по назначению лечащего врача.
Пациенты, которым установлены стенты в коронарных артериях должны помнить, что стентирование ликвидирует только сужение сосуда, но не избавляет от основного заболевания. Для того, чтобы избежать повторного стеноза необходим регулярный врачебный контроль, адекватная лекарственная терапия и оздоровление образа жизни, направленное на коррекцию факторов риска ишемической болезни сердца.
Ишемия миокарда: причины, симптомы и лечение
Закупорка коронарной артерии вызывает ишемиюЧто такое ишемия миокарда?
Ишемия миокарда означает, что сердечная мышца не получает достаточно крови (которая содержит кислород и питательные вещества) для нормальной работы.
Каковы симптомы ишемии миокарда?
Наиболее частым симптомом ишемии миокарда является стенокардия (также называемая стенокардией). Стенокардия — это боль в груди, которая также описывается как дискомфорт в груди, тяжесть, стеснение, давление, боль, жжение, онемение, чувство полноты или сдавливания.Может ощущаться несварение желудка или изжога.
Существует 2 типа стенокардии: стабильная стенокардия / стабильная болезнь коронарной артерии и нестабильная стенокардия. Стабильная стенокардия обычно прекращается вскоре после отдыха или приема лекарств, чтобы контролировать ее. Нестабильная стенокардия может возникнуть в любое время, даже когда вы расслаблены или спите. Он может не исчезнуть, если вы примете лекарства.
Симптомы ишемии миокарда также могут включать:
- Боль или дискомфорт в верхней части тела, включая руки, левое плечо, спину, шею, челюсть или живот
- Проблемы с дыханием или ощущение одышки
- Потливость или «холодный пот»
- Чувство сытости, несварение желудка или ощущение удушья (может быть похоже на изжогу)
- Тошнота или рвота
- Чувство головокружения, головокружения, очень слабости или беспокойства
- Быстрое или нерегулярное сердцебиение
Если у вас стенокардия или какие-либо из перечисленных выше симптомов ишемии, которые длятся более 5 минут, НЕМЕДЛЕННО ПОЗВОНИТЕ 9-1-1! У вас может быть сердечный приступ или полностью заблокирована коронарная артерия.
Возможна ишемия ─ или даже сердечный приступ ─ без каких-либо тревожных признаков. Это называется тихой ишемией. Это чаще всего встречается у людей с диабетом, но может случиться с любым человеком, страдающим сердечным заболеванием.
Что вызывает ишемию миокарда?
Ишемия чаще всего возникает, когда вашему сердцу требуется больше кислорода и питательных веществ, чем оно получает. Это просто дисбаланс спроса и предложения, который случается в те моменты, когда есть больший спрос на кровь, например, когда вы активны, едите, возбуждены, находитесь в стрессе или на холоде, и ваше тело не может справиться с потребностью в большем количестве крови. кровь.
Проблема с поставками может быть вызвана ишемической болезнью сердца. Это скопление бляшек и холестерина внутри коронарных артерий. Наращивание сужает артерию настолько, что богатая кислородом кровь, в которой нуждается сердце, не может пройти, и сердечная мышца испытывает недостаток кислорода. Это вызывает ишемию и стенокардию.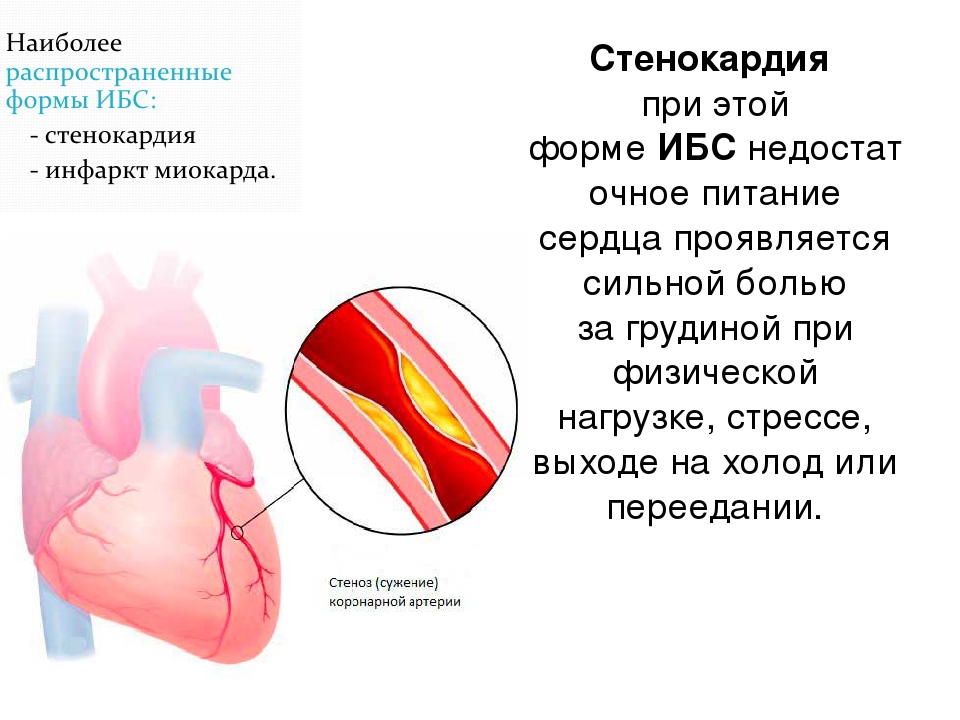 (требуется изображение обструктивного ИБС).
(требуется изображение обструктивного ИБС).
Другой причиной ишемии миокарда является коронарный спазм. Это происходит при спазме коронарных артерий, который временно снижает или прекращает кровоснабжение сердца.
Далее: Управление и лечениеПоследний раз проверял медицинский работник Cleveland Clinic 18.05.2018.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Ишемическая болезнь сердца — симптомы, причины, лечение
Ишемическая болезнь сердца — это состояние повторяющейся боли или дискомфорта в груди, возникающее, когда часть сердца не получает достаточного количества крови.Это состояние чаще всего возникает при напряжении или возбуждении, когда сердцу требуется больший кровоток. Ишемическая болезнь сердца, также называемая ишемической болезнью сердца, распространена в США и является основной причиной смерти во всем мире.
Ишемическая болезнь сердца развивается, когда частицы холестерина в крови начинают накапливаться на стенках артерий, кровоснабжающих сердце. Со временем могут образоваться отложения, называемые бляшками. Эти отложения сужают артерии и в конечном итоге блокируют кровоток. Это уменьшение кровотока снижает количество кислорода, поступающего в сердечную мышцу.
Это уменьшение кровотока снижает количество кислорода, поступающего в сердечную мышцу.
Признаки и симптомы ишемической болезни сердца могут развиваться медленно, поскольку артерии постепенно блокируются, или они могут проявляться быстро, если артерия внезапно блокируется. У некоторых людей с ишемической болезнью сердца симптомы отсутствуют, у других может быть сильная боль в груди (стенокардия) и одышка, что может представлять риск сердечного приступа.
К счастью, ишемическую болезнь сердца можно успешно лечить с помощью изменения образа жизни, лекарств и хирургических процедур.Более того, вы можете снизить риск ишемической болезни сердца, следуя здоровым для сердца практикам, таким как диета с низким содержанием жиров и натрия, физическая активность, отказ от курения и поддержание здоровой массы тела.
Без лечения ишемическая болезнь сердца может привести к тяжелому поражению сердца. Повреждение сердца может привести к сердечному приступу и шоку и может быть опасным для жизни. Немедленно обратитесь за медицинской помощью (позвоните 911) в случае серьезных симптомов, таких как затрудненное дыхание, которое может сопровождаться бледностью или посинением губ, учащенным сердцебиением (тахикардией) и сильной болью в груди. Немедленно обратитесь за медицинской помощью. Если вы лечитесь от стенокардии, но у вас есть легкие симптомы, которые повторяются или сохраняются.
Немедленно обратитесь за медицинской помощью (позвоните 911) в случае серьезных симптомов, таких как затрудненное дыхание, которое может сопровождаться бледностью или посинением губ, учащенным сердцебиением (тахикардией) и сильной болью в груди. Немедленно обратитесь за медицинской помощью. Если вы лечитесь от стенокардии, но у вас есть легкие симптомы, которые повторяются или сохраняются.
Что такое ишемия? Определение, симптомы, причины, лечение
Еда, вода, упражнения, сон: вашему телу нужно много разных вещей, чтобы поддерживать его в рабочем состоянии. Одна из этих вещей происходит каждый раз, когда вы дышите — каждый «вдох» втягивает кислород в ваши легкие, где он поступает в вашу кровь. Затем он путешествует по вашему телу по кровеносным сосудам, венам и артериям.
Некоторые из этих кровеносных сосудов большие, как шоссе. Остальные маленькие, как проселочные. Но если какой-либо из них закупоривается, у вас серьезная проблема, называемая ишемией. Это означает, что какая-то часть вашего тела не получает достаточно крови, а значит, и кислорода. Это может произойти в вашем мозгу, ногах и где угодно между ними.
Это означает, что какая-то часть вашего тела не получает достаточно крови, а значит, и кислорода. Это может произойти в вашем мозгу, ногах и где угодно между ними.
Обычно ишемия возникает из-за закупорки или закупорки артерий. На что это похоже и как влияет на вас, зависит от того, где вы это получите.Но это может привести к опасным для жизни проблемам, таким как сердечный приступ или инсульт.
Почему это происходит?
Одной из основных причин ишемии является атеросклероз. Вот где бляшки собираются в артериях. Зубной налет — это твердое липкое вещество, состоящее в основном из жира. Он накапливается медленно, поэтому сначала вы даже не подозреваете, что он там есть. Но со временем он может затвердеть и сузить ваши артерии. Это замедляет кровоток, потому что у вашей крови меньше места для движения. Это очень похоже на старую сантехнику в доме: когда в трубах грязь, вода стекает медленно и все забивается.
Вы также можете получить ишемию из-за тромба. Сам по себе налет — проблема. Но иногда он может разорваться и образовать сгусток. Это вызывает внезапную и серьезную остановку кровотока. Кусок сгустка иногда может отломиться и вызвать проблемы и в другой части тела.
Но иногда он может разорваться и образовать сгусток. Это вызывает внезапную и серьезную остановку кровотока. Кусок сгустка иногда может отломиться и вызвать проблемы и в другой части тела.
Какие проблемы вызывает ишемия?
Некоторые из них — некоторые из них могут быть опасными для жизни, в зависимости от того, где вы их достали. Например:
- Сердце: Это может привести к сердечному приступу, нерегулярному сердцебиению и сердечной недостаточности.Это также может вызвать боль в груди (врачи называют это «стенокардией») или внезапную сердечную смерть. Вы можете услышать, что это называется ишемической болезнью сердца, ишемией миокарда или ишемией сердца.
- Мозг: Это может вызвать инсульт.
- Legs: Врачи называют это «критической ишемией конечностей». Это серьезное заболевание, которое может возникнуть при заболевании периферических артерий (ЗПА). Это состояние, при котором на артериях ноги образуется бляшка.
 Это вызывает сильную боль, даже когда вы отдыхаете.Если не лечить, можно потерять ногу.
Это вызывает сильную боль, даже когда вы отдыхаете.Если не лечить, можно потерять ногу. - Кишечник: Это называется брыжеечной ишемией. Это может привести к отмиранию дыры в кишечнике или части кишечника. Это может произойти как в тонком, так и в толстом кишечнике.
Есть ли симптомы?
Не всегда. У некоторых людей наблюдается тихая ишемия сердца или мозга. Это когда у вас ишемия, но нет боли или каких-либо других признаков или симптомов. Это может привести к сердечному приступу или инсульту, который, кажется, возник неожиданно.
Продолжение
Если у вас действительно появляются симптомы, они различаются в зависимости от того, где у вас ишемия. Если вы думаете, что оно у вас, немедленно обратитесь за медицинской помощью. Вот области, где может произойти ишемия, и симптомы, которые могут возникнуть:
Сердце
Мозг
- Сильная и быстрая головная боль, иногда вместе с головокружением или рвотой
- Отключение
- Проблемы с движением ваше тело (слабость, онемение или вы не можете двигать лицом, рукой или ногой с одной стороны тела)
- Невнятная речь и трудности с пониманием других
Ноги
- Холод и слабость в ноги
- Боль в ногах
- Сильная боль в ногах даже в состоянии покоя
- Блестящая гладкая кожа на ногах и ступнях
- Язвы, которые не заживают
Кишечник
Могу ли я это предотвратить ?
Вы можете снизить вероятность ишемии, сделав выбор в пользу здорового образа жизни.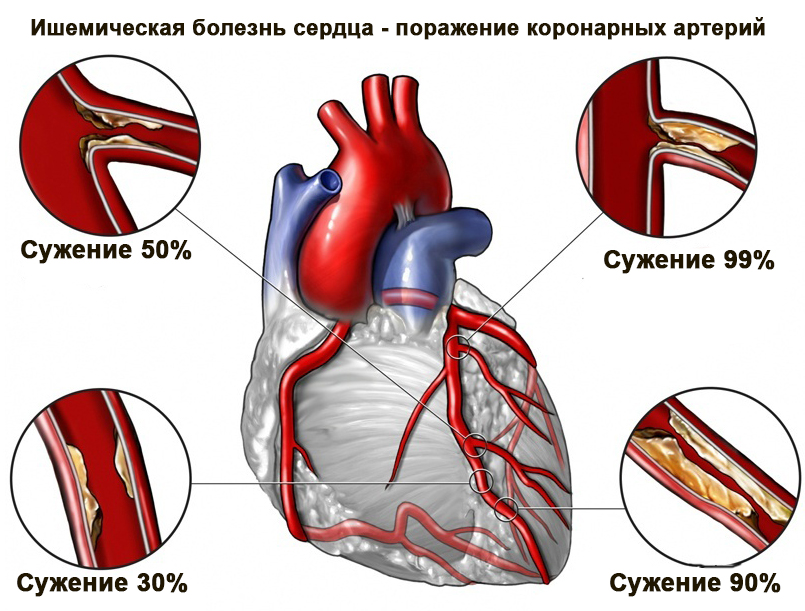 К ним относятся:
К ним относятся:
Также полезно посещать врача для регулярных осмотров. Они могут проверить, нет ли таких проблем, как высокое кровяное давление, высокий уровень холестерина и диабет. Это может помочь вам обнаружить проблемы на ранней стадии, еще до появления симптомов.
Ишемия сердечной мышцы — обзор
Обзор
Ишемия миокарда возникает, когда кровоснабжение миокарда недостаточное. Инфаркт миокарда (ИМ) относится к некрозу миокарда, вызванному тяжелой ишемией.Ишемия или инфаркт миокарда могут затронуть всю толщину желудочковой мышцы (трансмуральное повреждение) или могут быть локализованы во внутреннем слое желудочка (субэндокардиальная ишемия или инфаркт). Трансмуральный (или почти трансмуральный) ИМ, особенно большой, часто (но не всегда) вызывает типичную последовательность изменений ST-T и часто аномальные зубцы Q. Изменения ST-T можно разделить на две фазы:
- 1.
Острая фаза ИМ с подъемом сегмента ST (ИМпST), иногда также называемая трансмуральным ИМ / ишемией, характеризуется подъемом сегмента ST ( ток травмы ) и иногда относительно высокими положительными зубцами Т (острейшие зубцы Т).

- 2.
Эволюционная фаза характеризуется появлением перевернутых зубцов T, обычно наиболее заметных в отведениях, которые демонстрировали острейшие зубцы T и подъем сегмента ST.
Эти изменения ST-T происходят в течение нескольких часов или дней и обычно проходят в течение недель или месяцев. В течение первого дня или около того после ИМ в одном или нескольких отведениях могут появиться новые аномальные зубцы Q. Патологические зубцы Q более вероятны в развитии более крупных инфарктов с подъемом сегмента ST.
Распознавание ИМпST имеет жизненно важное значение, поскольку этот диагноз является основным показанием для экстренной реперфузии , предпочтительно с чрескожным коронарным вмешательством. Чем раньше будет произведена реперфузия «виновной» артерии, тем лучше будет клинический исход. Своевременная чрескожная коронарная интервенционная терапия (например, в течение 24 часов) также может быть полезной при лечении отдельных пациентов с ИМ без подъема сегмента ST.
Сохранение подъема сегмента ST в течение более 2 или 3 недель после острого ИМ может указывать на развитие аневризмы желудочков.Аномальные зубцы Q, как правило, сохраняются, но со временем могут стать меньше и в редких случаях даже исчезнуть.
ИМ подъема ST / зубца Q также можно описать с точки зрения его местоположения на ЭКГ. При переднем инфаркте подъем сегмента ST и аномальные зубцы Q возникают в одном или нескольких отведениях от V 1 до V 6 , I и aVL. Реципрокные депрессии ST можно увидеть в отведениях II, III и aVF. При нижнем инфаркте элевации ST и зубцы Q появляются в отведениях II, III и aVF, а реципрокные депрессии ST могут наблюдаться в одном или нескольких передних отведениях.Не все ИМпST сопровождаются реципрокными изменениями.
Острый инфаркт миокарда правого желудочка — частое осложнение инфарктов нижнезаднего отдела позвоночника. Диагностика ЭКГ основана на наличии повышенных сегментов ST в правых грудных отведениях (например, V 3 R, V 4 R).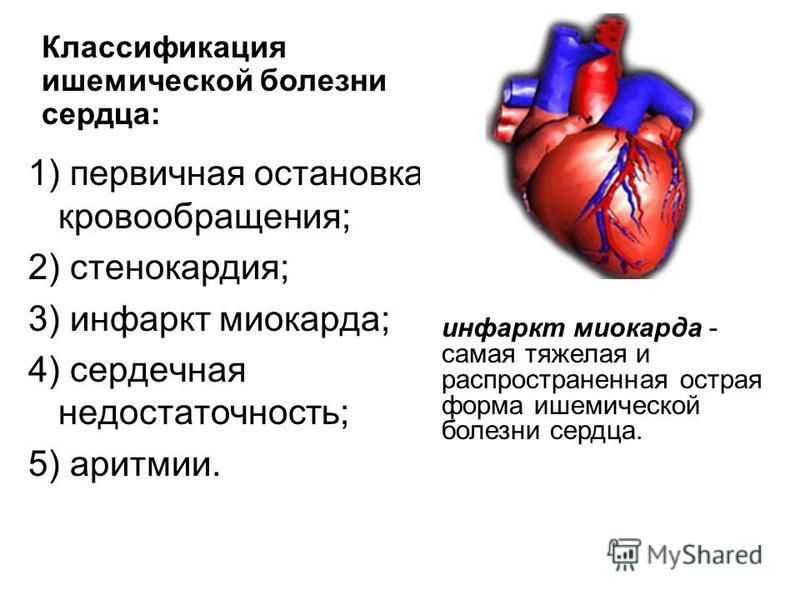
Следует подчеркнуть: клиническое уравнение патологического зубца Q с трансмуральным некрозом является чрезмерным упрощением. Не все трансмуральные инфаркты приводят к зубцам Q, и не все инфаркты зубцов Q коррелируют с трансмуральными инфарктами.
Патологические зубцы Q инфаркта следует отличать от нормальных зубцов Q. Например, небольшие нормальные перегородочные зубцы q как часть комплексов qR можно увидеть в левых грудных отведениях (от V 4 до V 6 ), в отведениях II, III и aVF (с вертикальной электрической осью) и в отведениях I и aVL (с горизонтальной осью). Эти септальные зубцы q обычно имеют ширину менее 0,04 с.
Волна QS обычно наблюдается в отведениях V 1 и иногда в отведениях V 1 и V 2 .Зубцы Q также могут рассматриваться как нормальные варианты в отведениях aVF, III и aVL.
Могут возникать множественные MI. В таких случаях ЭКГ показывает старые зубцы Q от предыдущего инфаркта и новые зубцы Q с изменениями ST-T от текущего инфаркта.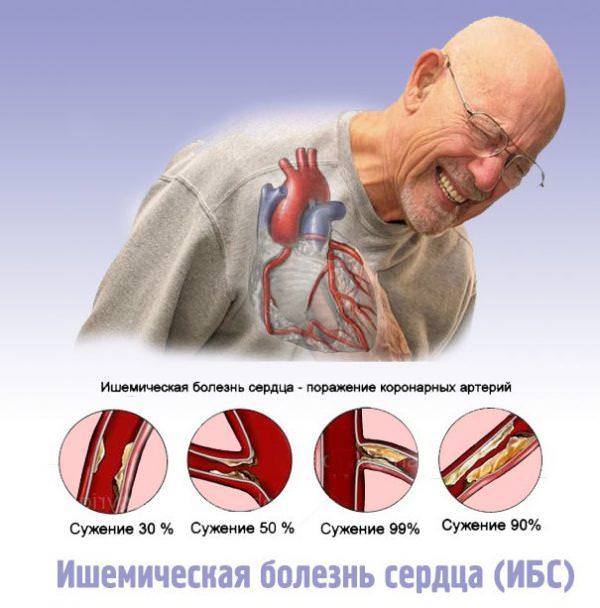
Когда блокада правой ножки пучка Гиса (БПНПГ) осложняет острый ИМ, возможен диагноз обоих состояний. БПНПГ увеличивает ширину QRS, а отведение V 1 показывает высокое положительное конечное отклонение. Кроме того, аномальные зубцы Q и подъем сегмента ST в результате острого ИМ присутствуют в грудных отведениях с передним ИМ и в отведениях II, III и aVF с нижним ИМ.
Когда блокада левой ножки пучка Гиса (БЛНПГ) осложняет острый ИМ, инфаркт может быть трудно диагностировать, потому что БЛНПГ может маскировать как аномальные зубцы Q инфаркта, так и подъем сегмента ST и инверсию зубца Т. при ишемии. Кроме того, БЛНПГ может вызывать волны QS в правых грудных отведениях с подъемом сегмента ST и медленным прогрессированием зубца R в груди без ИМ. Наличие комплексов QR в левых грудных отведениях с БЛНПГ указывает на основной ИМ.Об ишемии с лежащей в основе БЛНПГ свидетельствует наличие инверсии зубца T в правых грудных отведениях, подъема сегмента ST в левых грудных отведениях (или в других отведениях с выраженными зубцами R) или депрессии сегмента ST в правом грудных отведениях (или других отведения с волнами rS или QS).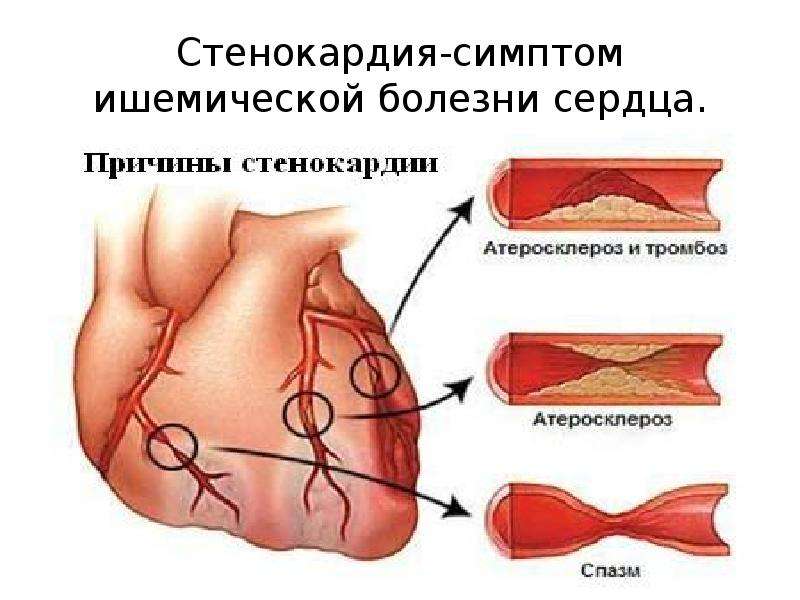
Тихая ишемия | Техасский институт сердца
Ишемия — это состояние, при котором ограничен приток богатой кислородом крови к части тела
Сердечная ишемия означает недостаток притока крови и кислорода к сердечной мышце.
Ишемия сердца возникает, когда артерия сужается или блокируется на короткое время, что препятствует попаданию богатой кислородом крови в сердце. Если ишемия тяжелая или длится слишком долго, она может вызвать сердечный приступ (инфаркт миокарда) и привести к отмиранию сердечной ткани.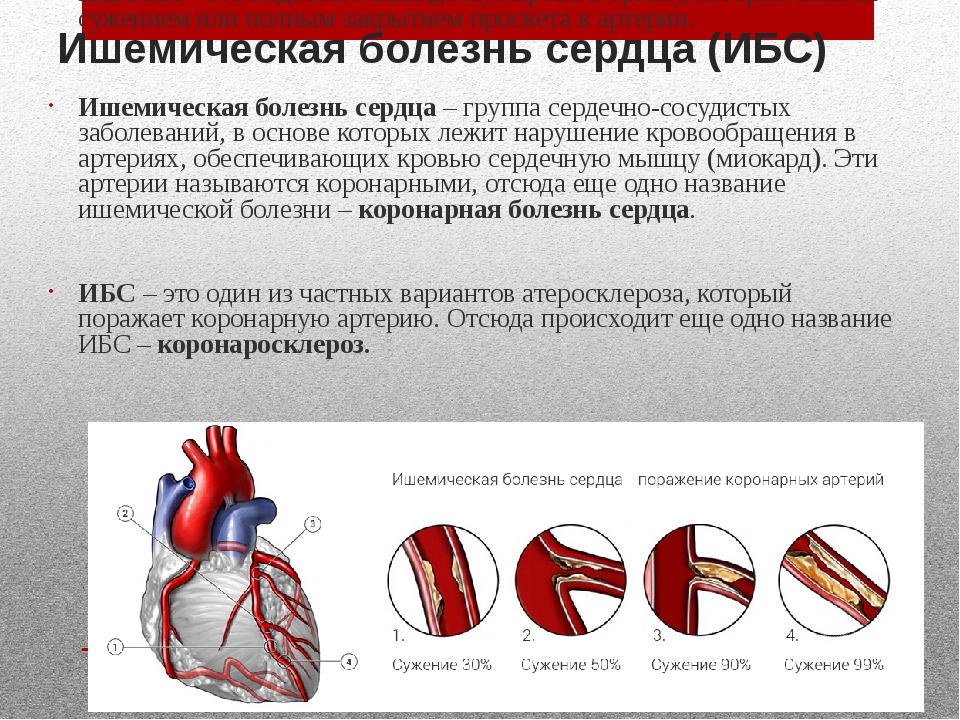 В большинстве случаев временная нехватка крови к сердцу вызывает боль при стенокардии. Но в остальных случаях боли нет. Эти случаи называются тихой ишемией.
В большинстве случаев временная нехватка крови к сердцу вызывает боль при стенокардии. Но в остальных случаях боли нет. Эти случаи называются тихой ишемией.
Тихая ишемия также может нарушить сердечный ритм.Аномальные ритмы, такие как желудочковая тахикардия или фибрилляция желудочков, могут нарушать насосную способность сердца и вызывать обморок или даже внезапную сердечную смерть.
Насколько распространена тихая ишемия и кто подвержен риску?
По оценкам Американской кардиологической ассоциации, от 3 до 4 миллионов американцев страдают бессимптомной ишемией. Люди, которые уже перенесли сердечные приступы или страдают диабетом, особенно подвержены риску развития тихой ишемии. Заболевание сердечной мышцы (кардиомиопатия), вызванное скрытой ишемией, является одной из наиболее частых причин сердечной недостаточности в Соединенных Штатах.
Основные факторы риска включают
Каковы симптомы тихой ишемии?
Тихая ишемия не имеет симптомов. Но исследователи обнаружили, что если у вас есть эпизоды заметной боли в груди, у вас также могут быть эпизоды тихой ишемии.
Но исследователи обнаружили, что если у вас есть эпизоды заметной боли в груди, у вас также могут быть эпизоды тихой ишемии.
Как диагностируется тихая ишемия?
Для диагностики тихой ишемии можно использовать следующие тесты:
- Тест с физической нагрузкой может показать кровоток в коронарных артериях в ответ на физическую нагрузку.
- Холтеровское мониторирование регистрирует вашу частоту сердечных сокращений и ритм в течение 24 часов (или дольше), чтобы врачи могли видеть, были ли у вас эпизоды тихой ишемии.
Как лечится ишемия?
Лечение ишемии аналогично лечению любой формы сердечно-сосудистых заболеваний и обычно начинается со следующих изменений образа жизни:
- Если куришь, брось.
- Контролируйте высокое кровяное давление, холестерин и диабет.
- Ограничьте количество употребляемого алкоголя.
- Примите здоровые привычки в еде.
- Начните программу упражнений, одобренную вашим врачом.

Лекарства и хирургия
Цели лечения включают улучшение притока крови к сердцу и снижение потребности сердца в кислороде. Ваш врач может прописать вам аспирин, антикоагулянты или другие разжижающие кровь средства, чтобы предотвратить образование тромбов. Кислород может быть назначен для увеличения содержания кислорода в крови, которая все еще течет через ваше сердце.Обезболивающие могут использоваться для снятия боли.
Некоторые пациенты принимают лекарства, которые замедляют частоту сердечных сокращений, открывают и расслабляют кровеносные сосуды и иным образом уменьшают нагрузку на сердце. Большинство пациентов хорошо реагируют на эти лекарства. Тем, кто плохо реагирует, может потребоваться чрескожное коронарное вмешательство (ЧКВ), такое как баллонная ангиопластика, операция шунтирования коронарной артерии или аналогичная процедура.
Ишемическая кардиомиопатия: симптомы, причины и лечение
Что такое ишемическая кардиомиопатия?
Ишемическая кардиомиопатия (ИК) — это состояние, при котором ваша сердечная мышца ослаблена в результате сердечного приступа или ишемической болезни сердца.
При ишемической болезни сердца артерии, кровоснабжающие сердечную мышцу, сужаются. Это может препятствовать попаданию необходимой крови в части сердечной мышцы, вызывая повреждение. Если у вас разовьется ИЦ, левый желудочек сердца, скорее всего, станет увеличенным, расширенным и ослабленным. Это снижает способность сердца правильно перекачивать кровь, что может привести к сердечной недостаточности.
План лечения, прописанный вашим врачом, будет учитывать степень повреждения вашего сердца, стремясь вылечить основную причину вашего IC, предотвратить дальнейшее прогрессирование заболевания, улучшить сердечно-сосудистую функцию и лечить любые связанные с этим симптомы.Может быть рекомендовано сочетание изменения образа жизни, приема лекарств, хирургического вмешательства или других процедур. Выбор здорового образа жизни может помочь снизить риск осложнений и, в первую очередь, снизить ваши шансы на развитие ИЦ.
Возможна ранняя стадия болезни сердца без симптомов. Если кровоток нарушится из-за ишемической болезни сердца, вы можете испытать:
Если у вас появятся эти симптомы, немедленно обратитесь за медицинской помощью.
IC обычно вызывается сердечным приступом или ишемической болезнью сердца.Факторы риска для этих состояний включают:
У вас больше шансов заболеть ишемической болезнью сердца, если вы мужчина, но после того, как женщины достигают менопаузы, разрыв между двумя полами, как правило, сокращается. Если вы женщина старше 35 лет, которая принимает оральные контрацептивы и курит табак, вы также подвержены более высокому риску.
Если ваш врач подозревает, что у вас ИЦ, ожидайте, что вас направят к кардиологу, также известному как кардиолог. Они изучат вашу историю болезни и проведут медицинский осмотр и, вероятно, назначат дополнительные анализы для разработки своего диагноза.
Например, они могут заказать:
Ваш врач должен сначала устранить основную причину вашего IC, чтобы вылечить его. Чаще всего виновата ишемическая болезнь сердца. Врачи могут порекомендовать сочетание:
- изменения образа жизни
- лекарств
- хирургического вмешательства или других процедур
изменения образа жизни
Чтобы помочь в лечении ишемической болезни сердца и снизить риск осложнений, придерживайтесь здоровой диеты с низким содержанием насыщенных жиров , холестерин и натрий. Вам также будет рекомендовано заниматься спортом таким образом, чтобы это было безопасно для вашего состояния.
Вам также будет рекомендовано заниматься спортом таким образом, чтобы это было безопасно для вашего состояния.
Если вы курите, врач, вероятно, посоветует вам бросить курить. Также, вероятно, следует избегать наркотиков и употреблять меньше алкоголя.
Не воспринимайте эти изменения образа жизни как краткосрочные решения. Лучше постарайтесь выработать долгосрочные здоровые привычки.
Лекарства
Ваш врач может прописать лекарства, которые помогут облегчить симптомы, предотвратить осложнения и улучшить работу сердца. В зависимости от ваших обстоятельств они могут прописать:
- бета-блокатор для снижения артериального давления и частоты сердечных сокращений
- блокатор кальциевых каналов для расслабления и расширения артерий и понижения артериального давления
- ингибитор альдостерона для снижения уровня крови давление и избавление вашего тела от лишней жидкости, чтобы облегчить такие симптомы, как отек и одышка
- другие типы мочегонных средств, чтобы избавить ваше тело от лишней жидкости, понизить артериальное давление и уменьшить объем работы, которую должна выполнять сердечная мышца
- другая медикаментозная терапия для контроля вашего пульса и ритма
- разжижитель крови
- лекарство для лечения высокого холестерина
Хирургия и другие процедуры
Ваш врач может также порекомендовать операцию или другие процедуры, затрагивающие ваши коронарные артерии или другие части твоего сердца.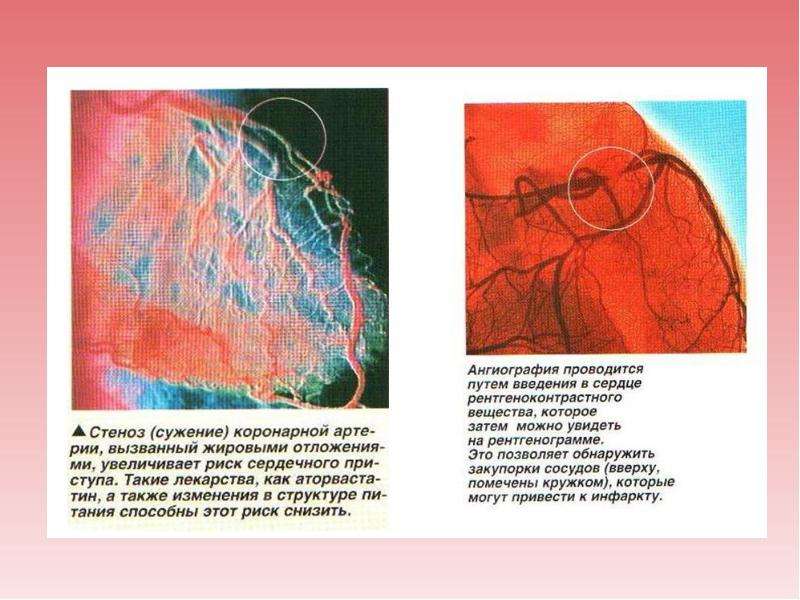 Например, они могут порекомендовать:
Например, они могут порекомендовать:
- имплантацию кардиостимулятора, дефибриллятора или того и другого для улучшения электрической функции вашего сердца
- атерэктомию для удаления зубного налета из ваших артерий
- баллонную ангиопластику для улучшения кровотока в суженных артериях
- введение стент, устройство, предназначенное для удержания артерий открытыми
- Лучевая терапия после многократного сужения просвета ранее установленного артериального стента, чтобы попытаться предотвратить повторное сужение просвета артерии
В очень серьезных случаях ваш врач может порекомендовать коронарное лечение шунтирование артерии (АКШ).Во время операции на открытой груди ваш хирург удалит часть здорового кровеносного сосуда из другой части вашего тела и прикрепит его к сердцу, чтобы восстановить артериальное кровоснабжение. Это позволяет крови обходить сегмент заблокированной артерии, протекать через новый кровеносный сосуд и соединяться с коронарной артерией ниже по течению от сегмента закупорки.
Если повреждение сердца слишком велико, чтобы его можно было исправить, может потребоваться пересадка сердца.
Если не лечить, ИК может привести к образованию тромбов, сердечной недостаточности и даже смерти.Очень важно лечить основную причину вашего ИЦ, чтобы предотвратить осложнения.
Ваш долгосрочный прогноз будет зависеть от нескольких факторов, в том числе:
- того, сколько повреждений ваше сердце понесло
- эффективности вашего лечения
- вашего образа жизни
У вас с большей вероятностью разовьются осложнения, если вы :
- выбирать образ жизни с повышенным риском, например, курить табак или злоупотреблять алкоголем
- не принимать лекарства должным образом
- не обращаться за надлежащим последующим наблюдением
- развить инфекцию
- иметь другие серьезные заболевания
Обратитесь к врачу за дополнительной информацией о вашем состоянии, плане лечения и перспективах.
Вы можете уменьшить свои шансы на развитие сердечных заболеваний, прежде всего, сделав правильный выбор образа жизни. Например:
- Следите за своим кровяным давлением и уровнем холестерина.
- Придерживайтесь здоровой диеты с низким содержанием насыщенных жиров, холестерина и натрия.
- Выполняйте аэробные упражнения не менее 30 минут пять раз в неделю.
- Поддерживайте здоровый вес.
- Не курите табак и не злоупотребляйте наркотиками.
Практикуя полезные для сердца привычки, вы можете снизить риск развития ишемической болезни сердца, ишемической кардиомиопатии и других сердечно-сосудистых заболеваний.Если у вас уже развилась болезнь сердца, выбор здорового образа жизни может помочь уменьшить осложнения.
Как ишемия влияет на разные части тела
Ишемия — это состояние, при котором недостаточный приток крови к одному из органов тела часто вызван атеросклеротической бляшкой в артерии, кровоснабжающей этот орган. Орган, подверженный ишемии, называется ишемическим.
Орган, подверженный ишемии, называется ишемическим.
Поскольку ишемический орган не получает весь необходимый ему кислород и питательные вещества, ишемия обычно приводит к нарушению работы пораженного органа и часто вызывает симптомы.Если ишемия становится достаточно серьезной или сохраняется достаточно долго, клетки пораженного органа могут начать умирать. Смерть всего или части ишемического органа называется инфарктом.
Общие примеры ишемии включают:
- Ишемия сердца
- Ишемия головного мозга
- Ишемия кишечника
- Ишемия конечностей
Ишемия сердца
Ишемия сердца, также называемая ишемией миокарда, чаще всего вызывается атеросклеротическими бляшками в коронарных артериях, артериях, снабжающих сердечную мышцу.Однако ишемия сердца может также быть результатом других состояний, таких как спазм коронарной артерии, сердечный синдром X (также называемый коронарным микрососудистым заболеванием) или врожденные аномалии коронарных артерий.
«Типичная» стенокардия — это симптом дискомфорта в груди (или верхней части тела), вызванный ишемией сердца, вызванной физическими упражнениями или стрессом. Симптомы обычно проходят после отдыха или расслабления.
«Атипичная» стенокардия или нестабильная стенокардия обычно возникает без какой-либо связи с физической нагрузкой или стрессом и часто является признаком острого коронарного синдрома — неотложной медицинской помощи.Взаимодействие с другими людьми
Ишемия головного мозга
Ткань мозга метаболически очень активна, и для того, чтобы нормально функционировать, мозг получает 20% крови, перекачиваемой сердцем. Кроме того, в отличие от многих других органов, мозг не имеет собственных запасов энергии и полностью зависит от непрерывный кровоток делает свою работу. Следовательно, ткань мозга быстро становится ишемической, если кровоток прерывается, и если кровоток быстро не восстанавливается, быстро наступает смерть мозга. Гибель ткани мозга называется инсультом.
Иногда приток крови к части мозга прерывается на достаточно долгое время, чтобы вызвать симптомы ишемии мозга, но не на время, достаточное для того, чтобы вызвать настоящий инсульт. Это состояние называется «транзиторной ишемической атакой» (ТИА). ТИА может дублировать любой из множества вариантов симптомов инсульта, за исключением того, что симптомы исчезают в течение нескольких часов. ТИА важны не только потому, что они тревожны сами по себе, но и потому, что за ними часто следует полный ход. Таким образом, при ТИА всегда требуется немедленная медицинская помощь.
Ишемия кишечника
Ишемия кишечника (также называемая брыжеечной ишемией) возникает при заболевании кровеносных сосудов, кровоснабжающих органы кишечника.
Хроническая кишечная ишемия, которая обычно вызывается атеросклерозом кишечных артерий, обычно вызывает повторяющиеся симптомы после еды, когда кишечник пытается выполнять свою пищеварительную работу в условиях недостаточного кровоснабжения. Ишемия кишечника чаще всего вызывает боль в животе (называемую кишечной стенокардией) после еды, особенно жирной.
Симптомы кишечной стенокардии включают тупую и спазматическую боль в верхней части живота, хотя она может отдавать в спину. Кишечная стенокардия обычно длится около двух-трех часов, но затем возвращается после очередного приема пищи.
Острая кишечная ишемия может возникнуть, когда эмболия (тромб) застревает в артериях кишечника. Эти сгустки крови чаще всего образуются в сердце в результате фибрилляции предсердий. Если эмболия достаточно серьезна, может возникнуть инфаркт кишечника (гибель части кишечника).Инфаркт кишечника требует неотложной медицинской помощи.
Ишемия конечностей
Ишемия конечностей может возникать при заболевании периферических артерий (ЗПА), форме атеросклероза, которая поражает артерии, кровоснабжающие руки или ноги (чаще всего ноги).
Наиболее частым синдромом, наблюдаемым при ишемии конечностей, является перемежающаяся хромота, тип спазматической боли, обычно затрагивающей одну ногу, которая воспроизводимо возникает после определенного количества ходьбы.

 Приводят к постоянному недостатку кислорода, тем самым способствуют развитию ИБС.
Приводят к постоянному недостатку кислорода, тем самым способствуют развитию ИБС. Коронарный тромбоз, синдром Дресслера (постинфарктный), коронарная смерть;
Коронарный тромбоз, синдром Дресслера (постинфарктный), коронарная смерть;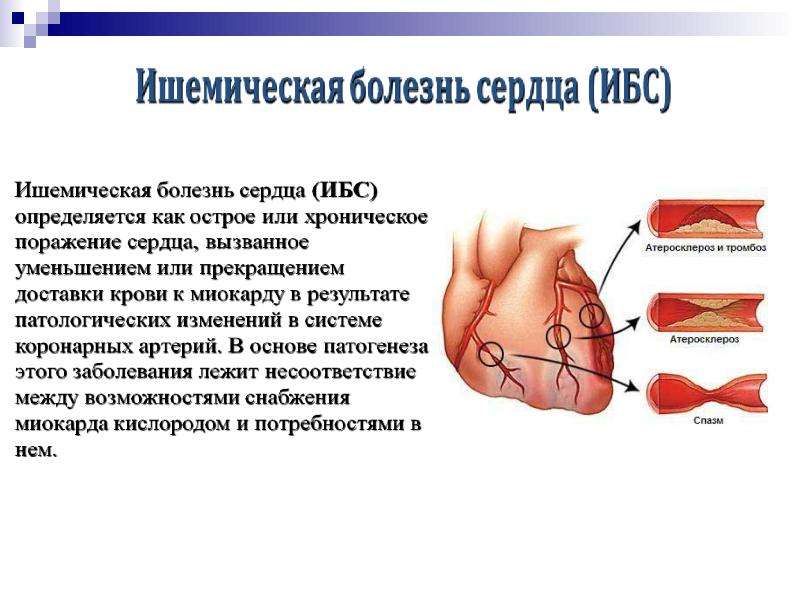

 Чем старше человек, тем выше риск ИБС. Естественное старение обуславливает износ сосудов, приобретение побочных заболеваний и пр.
Чем старше человек, тем выше риск ИБС. Естественное старение обуславливает износ сосудов, приобретение побочных заболеваний и пр.

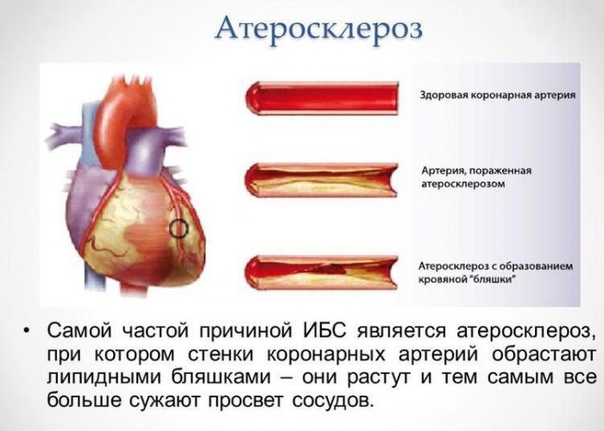



 Когда лекарственная терапия не помогает, обращаются за консультацией к кардиохирургу, который применит следующие методы лечения:
Когда лекарственная терапия не помогает, обращаются за консультацией к кардиохирургу, который применит следующие методы лечения: В качестве коронарных шунтов чаще всего используются собственные артерии и вены пациента. При этом артериальные шунты имеют значительное преимущество с точки зрения длительного улучшения прогноза и освобождения от боли в результате операции. В нашем отделении кардиохирургии операция выполняется как с помощью подключения искусственного кровообращения, так и без (off pump).
В качестве коронарных шунтов чаще всего используются собственные артерии и вены пациента. При этом артериальные шунты имеют значительное преимущество с точки зрения длительного улучшения прогноза и освобождения от боли в результате операции. В нашем отделении кардиохирургии операция выполняется как с помощью подключения искусственного кровообращения, так и без (off pump). Это вызывает сильную боль, даже когда вы отдыхаете.Если не лечить, можно потерять ногу.
Это вызывает сильную боль, даже когда вы отдыхаете.Если не лечить, можно потерять ногу.