1. Тампонирование подпеченочного пространства после холецистэктомии наиболее показано
Абдоминальная хирургия
1. Тампонирование подпеченочного пространства после холецистэктомии наиболее показано:
а) При остром деструктивном холецистите
б) При не ушитом ложе удаленного желчного пузыря
в) При возможности возникновения кровотечения из ложа желчного пузыря +
г) При редких швах ложа удаленного желчного пузыря
д) Тампон не ставят
2. При выборе способа хирургического пособия при перфоративной язве желудка обычно руководствуются:
а) Сроком с момента прободения
б) Степенью вопалительных изменений брюшины +
в) Величиной перфоративного отверстия
г) Локализацией перфоративного отверстия
д) Возрастом больного
3. Жалобы больного после резекции желудка на тяжесть в эпигастрии, слабость — вплоть до обморока после приема сладкой или молочной пищи являются признаками:
а) Инсулемы поджелудочной железы
б) Синдрома приводящей петли
в) Пептической язвы анастомоза
г) Демпинг-синдрома +
д) Синдрома малого желудка
4. Основным стимулятором освобождения секретина является:
а) Соляная кислота +
б) Продукты расщепления белков
в) Жиры
г) Углеводы
д) Все перечисленные факторы
5. К абсолютным показаниям к хирургическому лечению язвенной болезни желудка являются: 1. Перфорации 2. Кровотечение, не останавливаемое консервативными методами 3. Малигнизация 4. Большая глубина «ниши» пенетрирующей язвы, выявляемой при рентгенологическом исследовании 5. Декомпенсированный стеноз выходного отдела желудка
а) Верно 1,2,3,4
б) Верно 1,2,3,4,5
в) Верно 2,3,4,5
г) Верно 1,2,3,5 +
д) Верно 1,3,4,5
Желчнокаменная болезнь
1. Частичное удаление желчного пузыря с электрокоагуляцией, оставшейся слизистой показано при:
а) Гангренозном холецистите
б) Перевезикалном асбцессе
в) Синдроме Мириззи
г) Плотном паравезикальном инфильтрате +
д) Атипичном расположении желчных протоков
2. Желчные камни чаще всего состоят:
а) Из холестерина +
б) Из цистина
в) Из оксалатов
г) Из солей желчных кислот
д) Из мочевой кислоты
3. Во время операции по поводу желчнокаменной болезни обнаружен сморщенный желчный пузырь, набитый камнями, расширенный до 2,5 см общий желчный проток. Больному следует:
а) Произвести холецистэктомию
б) Произвести холецистэктомию, холангиографию и решить вопрос о тактике +
в) Сразу произвести холецистэктомию и ревизию протока
г) Наложить холецистостому
д) Произвести дуоденотомию с ревизией большого дуоденального сосочка
4. Больная 50 лет, страдает калькулезным холециститом, сахарным диабетом и стенокардией напряжения. Наиболее целесообразно для нее:
а) Диетотерапия, применение спазмолитиков
б) Санаторно-курортное лечение
в) Плановое хирургическое лечение +
г) Лечение сахарного диабета и стенокардии
д) Хирургическое лечение только по витальным показаниям
5. Механическая желтуха при остром холецистите развивается в результате: 1. Холедохолитиаза 2. Сдавления общего желчного протока лимфоузлами 3. Отека головки поджелудочной железы 4. Холангита 5. Глистной инвазии общего желчного протока
а) Верно 1,2,4,5
б) Верно 1,2,3,4,5
в) Верно 2,3,4,5
г) Верно 1,2,3,5 +
д) Верно 1,2,3,4
Билиодегистивные анастомозы
1. Какая минимальная длина свободного сегмента гепатикохоледоха ниже бифуркации необходима для наложения микрохирургического холе-дохоеюнального анастомоза с внутристеночным расположением общего желчного протока?
А) 0.5см.
Б) 1.5см.
В) 2.5см.+
Г)4 см.
Д) свободный сегмент не нужен
2. Противопоказания к наложению микрохирургического холедохоеюнального анастомоза с внутристеночным расположением общего желчного протока?
А) Рубцовая стриктура дистального отдела общего желчного протока.
Б) Расширение гепатикохоледоха больше 2.5см.
В) Острый гнойный холангит. Отёк и инфильтрация стенок желчного протока. +
Г) Культя гепатикохоледоха длиннее 4см.
Д) Противопоказаний нет
3. Показания к микрохирургической трансдуоденальной папиллосфинктеропластики.
А) Гнойный холангит.
Б) Рубцовый стеноз БДС +
В) Опухоль БДС
Г) Опухоль Клацкина
Д) Острый панкреатит.
4.Показания к наложению микрохирургических билиодигестивных анастомозов.
А) Острый панкреатит.
Б) Острый гнойный холангит.
В) Непроходимость ДПК.
Г) Нарушение проходимости дистального отдела общего желчного протока. +
Д) Рак желудка с пилородуоденальным стенозом
5. На каком расстоянии от дуоденоеюонального изгиба выполняется энтеротомия для наложения поперечного микрохирургического холедохо или гепатикоеюноанастомоза
А) 5 см.
Б) 15 см.
В) 25 см. +
Г) 35 см.
Д) 50 см.
Панкреатология
1. Наиболее частой причиной возникновения острого панкреатита у женщин может быть:
а) Беременность
б) Хронический холецистит +
в) Алкоголизм
г) Травма живота
д) Применение кортикостероидов
2. Уровень амилазы в моче считается патологическим, если он составляет:
а) 16 единиц
б) 32 единицы
в) 64 единицы +
г) 128 единиц
д) 256 единиц
3. Для течения жирового панкреонекроза характерно: 1. Образование постнекротического инфильтрата 2. Изолированный пневмотоз поперечно-ободочной кишки 3. Наличие в большом количестве геморрагической жидкости в брюшной полости 4. Положительный симптом Воскресенского 5. Вовлечение в воспалительный процесс крупных брыжеечных и сальниковых сосудов, желудка и кишечника
а) Верно 1,2,3,4
б) Верно 1,3,4,5
в) Верно 1,2,4,5 +
г) Верно 1,2,3,4,5
д) Верно 2,3,4,5
4. Неотложный лечебный комплекс при остром панкреатите должен обеспечить:
а) Купирование болевого синдрома
б) Снятие спазма сфинктера Одди
в) Ускорение секвестрации ткани поджелудочной железы +
г) Уменьшение секреторной активности и отека поджелудочной железы
д) Инактивизация протеаз в крови и детоксикацию
5. Наиболее частой причиной возникновения острого панкреатита у мужчин является:
а) Травма живота
б) Применение кортикостероидов
в) Алкоголизм +
г) Хронический холецистит
д) Цирроз печени
Паразитарные заболевания печени
1. Основным видом оперативного вмешательства при солитарных абсцессах печени является:
а) Резекция доли или сегмента печени
б) Наложение билиодигестивного соустья
в) Вскрытие и дренирование абсцесса +
г) Трансплантация печени
д) Гемигепатэктомия
2. Заболевание амебным абсцессом печени, как правило, совпадает:
а) С учащением случаев амебной дизентерии +
б) С учащением случаев инфекционного гепатита
в) С учащением случаев описторхоза
г) С эпидемией острых респираторных вирусных заболеваний
д) С сезонными обострениями язвенной болезни двенадцатиперстной кишки
3. Абсцессы амебного происхождения отличаются от абсцессов другой этиологии: 1. Множественными подкапсульными расположениями 2. Крупными размерами 3. Отсутствием истинной пиогенной оболочки 4. Содержимым коричневатого цвета 5. Выпадением и гнойного осадка, напоминающего «кофейную гущу»
а) Верно 2,3,4,5 +
б) Верно 1,2,3,4
в) Верно 1,2,3,5
г) Верно 1,2,3,4,5
д) Верно 1,3,4,5
4. Специфическим антиамебным средством являются:
а) Антибиотики аминогликозидного ряда
б) Метронидазол
в) Эметин, хлорохин, дифосфат +
г) Хинин
д) Антибиотики цефалоспоринового ряда
5. При наличии крупных амебных абсцессов печени комплексная консервативная терапия должна сочетаться:
а) С пункционной аспирацией содержимого полости гнойника и введением в нее антиамебных препаратов +
б) С лапаратомией, вскрытием и дренированием полости гнойника
в) С резекцией пораженной доли печени
г) С гемигепатэктомией
д) Применение антибиотиков широкого спектра действия
Малоинвазивная хирургия
1. Противопоказаниями к плановой лапароскопии являются:
А) большая опухоль брюшной полости
Б) непереносимость местных анестетиков (новокаин, лидокаин)
В) полостная операция в анамнезе
Г) крайне тяжелое состояние больного +
Д) ожирение 3 степени
2. Показаниями к экстренной лапароскопии являются:
А) цирроз, сопровождающийся асцитом
Б) подозрение на перфорацию полых органов брюшной полости +
В) аппендикулярный инфильтрат
Г) разлитой перитонит
3. Ревизию органов брюшной полости начинают с осмотра при малоинвазивном вмешательстве:
А) правой подвздошной области и далее по часовой стрелке
Б) правого верхнего квадранта живота и далее по часовой стрелке +
В) с места расположения предполагаемого патологического очага
Г) левой подвздошной области и далее по часовой стрелке
Д) правой подвздошной области и далее против часовой стрелке
4. Для осмотра червеобразного отростка больному, как правило придается положение:
А) Фовлера на левом боку
Б) Фовлера на спине
В) Тренделенбурга на спине
Г) Дюранта
Д) Тренделенбурга на левом боку +
5. Для предотвращения попадания сальника в рану при извлечении троакара из брюшной полости рекомендуется:
А) полное удаление воздуха до извлечения троакара, удаление троакара с вновь введенным стилетом
Б) извлечение троакара без удаления пневмоперитонеума
В) потряхивание троакара на приподнятой брюшной стенке перед его удалением +Г) извлечение троакара с открытым клапаном
Д) быстрое извлечение троакара
Поделитесь с Вашими друзьями:
ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ОПЕРАЦИЯХ НА ЖЕЛЧЕВЫВОДЯЩИХ ПУТЯХ / 1-й номер / 2010 год
- Номера журналов
- 2010 год
- 1-й номер
- ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ОПЕРАЦИЯХ…
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ
УДК 616.361-089
© Коллектив авторов, 2010
Поступила 22.11.2009 г.
Н.А. МИЗУРОВ, А.Г. ДЕРБЕНЕВ, В.В. ВОРОНЧИХИН
ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ОПЕРАЦИЯХ НА ЖЕЛЧЕВЫВОДЯЩИХ ПУТЯХ
Чувашский государственный университет им. И.Н. Ульянова,
Республиканская клиническая больница,
Институт усовершенствования врачей, Чебоксары
Рассматриваются ошибки, опасности и осложнения при операциях на желчевыводящих путях.
Errors, dangers and complications originating at operations on bile ducts are considered here.
Профессия врача особенная, в ней нет места для самоуверенности и самолюбования, что как бы высоко не возносился врач, жизнь (а, именно, сложности и трудности врачебной профессии и неизбежность врачебных ошибок) всегда поставит его на место.
В.Н. Саперов (2007)
Неуклонный рост в последние годы количества операций на желчных путях, которые стали выполнять во многих хирургических стационарах в плановом и экстренном порядке, является следствием увеличения заболеваемости желчнокаменной болезнью. Помимо хирургической активности, возросла частота ошибок и осложнений. Многие ошибки и осложнения, наблюдающиеся при операциях на желчных путях, могут быть предупреждены. Недостаточный операционный доступ, отсутствие у хирурга опыта выполнения операций на желчных путях, незнание основных вариантов и возможных аномалий важных анатомических образований в зоне ворот печени и печеночно-дуоденальной связки, невнимательность и технические ошибки — все это может послужить причиной развития тяжелых, а иногда и смертельных осложнений. Поэтому знание непредвиденных осложнений в хирургии желчных путей и способов их устранения необходимо для всех хирургов.
Ятрогенные повреждения желчных протоков чаще наблюдаются не при сложных операциях, выполняемых обычно квалифицированными хирургами, а при простой холецистэктомии. Чаще всего они происходят по вине хирургов в связи с недостатком опыта вследствие недооценки ситуации, спешки, технических ошибок.
Эти ошибки общеизвестны: оставление камней в желчных протоках, просмотр опухолей и индуративного панкреатита, повреждение желчных ходов и сосудов, дефекты дренирования желчных путей и неправильная обработка пузырного протока, недостаточное дренирование брюшной полости и недостаточный гемостаз[1].
Другая категория осложнений (печеночная недостаточность, перитониты, пневмония и плевриты, тромбоэмболии, нагноения и эвентрация) развивается в послеоперационном периоде, порою не зависит от качества и методики выполнения операции, но также нередко служит причиной неудовлетворительных результатов.
Холецистэктомия, будучи спасительной операцией для больного, может оказаться для него крайне опасной. Значительное число неудовлетворительных результатов после операций по поводу острого холецистита связано с техническими ошибками во время операции вследствие выраженных воспалительных изменений в области печеночно-двенадцатиперстной связки или вариабельности строения желчных путей. В связи с этим никогда нельзя заранее предусмотреть, простой или исключительно сложной будет операция.
Осложнения при открытой холецистэктомии. А.Д. Очкин справедливо замечает, что такие осложнения стоят больному жизни, а хирургу — переживаний. По данным ряда авторов [1], истечение крови и желчи в свободную брюшную полость отмечается у 0,2-14% больных, перенесших холецистэктомию, и в 3,4% наблюдений приводит к смерти. По другим данным, указанные осложнения являются причиной ранней релапаротомии у 0,7-3,9% больных [2-5].
Наиболее часто встречаются: отрыв или повреждение пузырной артерии, интраоперационное повреждение гепатохоледоха, вскрытие двенадцатиперстной или толстой кишки, подтекание желчи и крови в брюшную полость, оставление камней в желчных протоках и длинной культи пузырного протока, неполное удаление желчного пузыря и др. Оставление камней во внепеченочных желчных протоках служит причиной развития после операции острого холангита и механической желтухи.
К повторным вмешательствам приводит также инфицирование излившейся в свободную брюшную полость крови и желчи (подтекание желчи из ложа пузыря, мимо дренажной трубки, несостоятельность пузырного протока, механические и электрические повреждения внепеченочных желчных протоков), что встречается у 8% больных, перенесших холецистэктомию. Нарушение анатомической целостности желчных путей приводит к грубым изменениям их функции с образованием внутренних или наружных свищей, которые порой настолько тягостны для больного, что делают его не только не работоспособным, но и нуждающимся в постороннем уходе. Истощение и обезвоживание, лихорадка, стойкая продолжительная желтуха с мучительным кожным зудом или желчный свищ с тяжелой ахолией — такова далеко не полная картина страданий этих больных (рис. 1).
Рис. 1. Причины повреждения общего желчного протока
а — перерезка общего желчного протока при лигировании пузырного протока; б — иссечение участка общего желчного протока; в — полное иссечение части общего желчного протока; г — захват и лигирование протока при остановке кровотечения; д — прошивание протока; е — раздавливание стенки протока
Травмирование протоков происходит главным образом в верхних отделах общего печеночного протока, под печенью. Это значительно усложняет последующие восстановительные операции. Септические осложнения обусловлены наличием холангита, абсцессами печени и гнойной инфекцией внепеченочных желчных протоков при неадекватном их дренировании. Частота таких гнойных осложнений, как подпеченочный и межкишечные абсцессы, гнойный и желчный перитонит, после холецистэктомии колеблется от 0,2 до 2,5%. Эти осложнения возникают преимущественно после удаления флегмонозно — и гангренозно — измененного желчного пузыря.
Ятрогенные повреждения желчных протоков — наиболее тяжелое осложнение холецистэктомии. Ежедневно количество таких больных увеличивается, так как после открытой холецистэктомии частота повреждений желчных протоков составляет 0,1-0,5, после лапароскопической холецистэктомии — 0,3-3%. Ошибки хирургов при открытой холецистэктомии чаще возникают при плохой экспозиции из-за неправильно выбранного разреза передней брюшной стенки, плохой релаксации мышц последней, недостаточной освещенности операционного поля, отсутствия опытных ассистентов и торопливости хирурга, отказа от интраоперационной рентгеноконтрастной холангиографии.
Необходимо подчеркнуть, что ятрогенное повреждение желчных протоков во время операции следует рассматривать не как фатальную случайность, а как серьезную хирургическую ошибку. Причины ятрогенных повреждений желчных протоков при холецистэктомии достаточно хорошо известны: чрезмерная тракция за шейку желчного пузыря, при этом гепатикохоледох «складывается», принимая вид пузырного протока; налич
Возможные осложнения после удаления желчного пузыря
Холецистэктомия (удаление желчного пузыря) – операция, давно применяемая в хирургии. Все методы ее проведения, от пути проникновения в брюшную полость до способа наложения наружных и внутренних швов опробованы и хорошо работают. С началом использования лапароскопического метода доступа к больному органу количество осложнений после удаления пузыря значительно снизилось, но не свелось к нулю.
Возможные осложнения происходят:
- в ходе операции;
- в ранний послеоперационный период;
- в отдаленные сроки.

Интраоперационный период
Предоперационная диагностика аномалий развития и расположения желчного пузыря помогает разработать тактику ведения хирургического вмешательства, но не всегда определяет исчерпывающие сведения. В некоторых случаях корректировка действий бригады врачей происходит после вскрытия брюшины. Чаще всего это никак не отражается на результате, но при срочной операции, без достаточной диагностической, медикаментозной и санитарной подготовки возможны как варианты проведения лечения, так и осложнения.
Важно знать! С учетом того, что холецистэктомия чаще всего проводится по экстренным показаниям, вероятность осложнений весьма высока.
К осложнениям во время операции относят не только и не столько возникшие в результате хирургических манипуляций нежелательные последствия, сколько ставшие очевидными сопутствующие поражения органов брюшной полости.
К осложнениям относятся:
- воспаление печени, желудка, поджелудочной железы – частое сопутствующее явление, обнаруживаемое в ходе вмешательства, развившееся одновременно с патологией желчного пузыря или в результате заболевания;
- абсцессы – локальные гнойные образования на соседних органах, возникшие до операции по причине инфицирования из желчного пузыря, но требующие вмешательства хирургов, что увеличивает время проведения и сложность операции;
- травмы соседних органов и сосудов при распространении опухоли, срастании соприкасающихся участков – по возможности ушиваются во время операции;
- разрыв желчного пузыря с попаданием частиц содержимого в забрюшинную полость – грозное осложнение, возникающее при позднем обращении за врачебной помощью, когда хирургическую помощь оказывают в экстренном порядке по жизненным показаниям, – требует тщательнейшей санации всех внутренних поверхностей во избежание перитонита;
- кровотечение – происходит при травмировании аномально расположенных печеночной или воротной вен, опасно массированной потерей крови в короткие сроки, требует немедленной остановки и переливания.
Каковы бы ни были внутриоперационные осложнения при удалении желчного пузыря, операция рано или поздно заканчивается, больного переводят на интенсивную терапию.

Ранний реабилитационный период
В первые дни после удаления органа пациент находится под наблюдением на предмет осложнений. В это время возможны:
- воспаление наружных швов и области вокруг дренажной трубки – местные явления раздражения сопровождаются болью, зудом, гнойными выделениями – это осложнение встречается все реже, т.к. удаление желчного пузыря проводятся на фоне введения антибиотиков, при возникновении проводят санацию участка;
- холемия – общее ухудшение состояния организма (зуд, нарушение сердечной деятельности, падение артериального давления, неврологические симптомы) при превышении в составе крови продуктов желчеотделения, возникает в первые дни после удаления желчного пузыря в результате препятствия для оттока желчи в печеночном протоке (спазм, загиб, камень), требует немедленного устранения;
- перитонит – внутреннее воспаление брюшины – возможен при попадании в полость живота конкрементов содержимого желчных путей, осеменения инфекционными агентами из мест нагноений или воспалений – тяжелое, угрожающее жизни осложнение, при плановых вмешательствах встречается редко.
Редкое осложнение, встречающееся после любой полостной операции – тромбоз сосудов. Сгущение крови – рефлекторное явление в сосудистом русле в ответ на нарушение целостности тканей тела. Это явление направлено на закрытие раны, препятствие обширной кровопотере. Однако, возникшая в ненужном месте вязкость крови может спровоцировать закупорку жизненно важных сосудов. Это стремительно развивающееся состояние предотвращается эластичным бинтованием ног перед операцией и в послеоперационный период до исчезновения всех угроз. В случае возникновения устраняют осложнение путем введения тромболитиков (гепарин), разжижающих кровь. Это повышает вероятность послеоперационного кровотечения, но может спасти от эмболии сосудов.
Еще одно неспецифическое осложнение после холецистэктомии – легочные проблемы. Трудности с дыханием и даже пневмония возникают изредка на фоне отсутствия активных движений (длительный постельный режим). Поэтому еще в стационаре рекомендуют всем выздоравливающим раннее вставание после операции, а при невозможности – ежедневную дыхательную гимнастику.
Все осложнения раннего периода купируются в стационаре. Поэтому сроки выписки из больницы неодинаковы. В выписном документе указывают особенности восстановительного этапа.

Поздний реабилитационный период
После выписки из больницы важно следовать рекомендациям хирурга стационара и врача амбулатории.
На этом этапе возможны некоторые последствия после удаления желчного пузыря со стороны желудочно-кишечного тракта – диспепсические явления (изменение вкусовых ощущений, отрыжка, тошнота, чувство тяжести в животе, нарушения стула). Происходит перестройка пищеварения на фоне изменения состава желчи, поступающей в кишечник, со временем эти неприятности проходят – организм адаптируется к новым условиям.
Важно! В амбулаторный период и в течение как минимум первого года (а лучше пожизненно) после удаления желчного пузыря с камнями необходимо придерживаться специальной диеты во избежание рецидивов.

Отдаленный период
При удалении желчного пузыря из-за присутствия в нем камней устраняется причина плохого самочувствия – непроходимость желчных путей, но не причина такого состояния – состав желчи остается неизменным. Поэтому в поздние периоды после хирургического вмешательства возможны осложнения со стороны печеночного желчного протока. Желчь поступает в кишечник непосредственно из печени, минуя стадию отстаивания в желчном пузыре, поэтому она менее вязкая. Это делает маловероятным повторное возникновение желчнокаменной болезни, но не исключает такой возможности.
Профилактика осложнений
При наличии показаний удаление желчного пузыря безопаснее проводить в плановом порядке. Подробнейшее обследование перед хирургическим лечением патологий поможет спрогнозировать ход вмешательства и гипотетические трудности. В этом случае угроза возникновения осложнений значительно ослабевает.
Камни в желчном пузыре возникают при систематических гастрономических погрешностях – обилии жирной пищи, больших порциях поступающих в организм одномоментно. Провоцирующее патологию значение имеет малоактивный образ жизни – он провоцирует остановку перемещения желчи и ее уплотнение, а значит, и камнеобразование. Для предотвращения рецидивов необходимо упорядочить меню и увеличить подвижность. Но тяжелые атлетические нагрузки неприемлемы. Полезны энергичная ходьба, плавание, велосипедные и лыжные прогулки без сильных ускорений, регулярные гимнастические упражнения.

Важное профилактическое значение имеет отказ от курения. Эта привычка сопровождается периодическим спазмом сосудов, который до некоторых пор компенсируется последующим их расширением. Но со временем спазмирование становится постоянным, сужаются не только сосуды, но и печеночные протоки, в том числе и желчные. Это может привести к нарушениям выведения желчи, и может потребоваться новое хирургическое решение проблемы. Бросить курить после удаления желчного пузыря – хорошая заявка на полное восстановление здоровья.
Из рациона исключаются сладости, жиры, ограничивается алкоголь. Питание распределяется на активную часть суток через приблизительно равные промежутки времени небольшими порциями.
Со временем пищеварение и самочувствие пациента, перенесшего удаление желчного пузыря, нормализуется. Новый образ жизни принимается организмом и становится привычным для прооперированного человека, происходит практически полное выздоровление.
Полезное видео: Жизнь без желчного пузыря
637. Холецистэктомия от дна к шейке. Выделение желчного пузыря из его ложа.
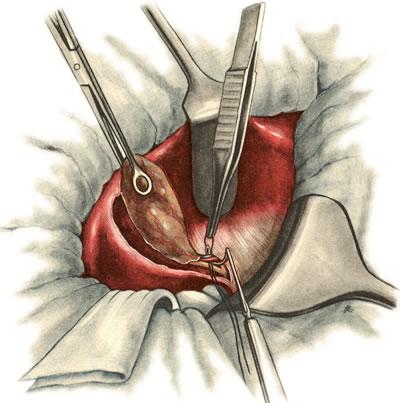
638. Холецистэктомия от дна к шейке. Перевязка пузырной артерии и вены.
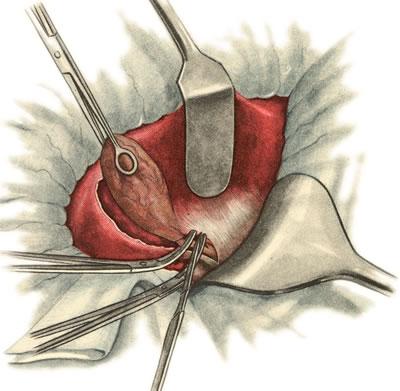
639. Холецистэктомия от дна к шейке. Пересечение пузырного протока.
В последнее время некоторые хирурги применяют наложение на культю протока танталовой скрепки при помощи сшивающего аппарата (УЛАВ).
К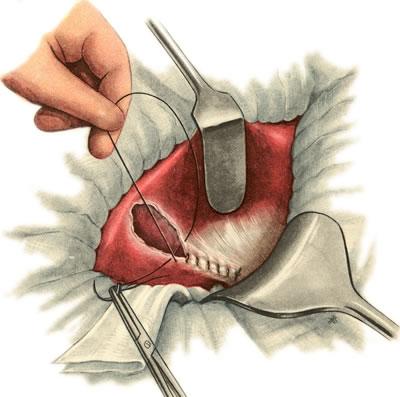 ак
правило, после холецистэктомии из ложа
пузыря бывает более или менее выраженное
кровотечение. Последнее обычно
останавливают прижатием сухой или
смоченной в горячем физиологическом
растворе салфеткой. После этого
перитонизируют культю пузырного протока
и ложе пузыря, сшивая края брюшины
кетгутовым швом (рис.
640).
При флегмонозном или гангренозном
холецистите ложе желчного пузыря не
перитонизируют, а подводят к нему
марлевые тампоны и дренажную трубку.
ак
правило, после холецистэктомии из ложа
пузыря бывает более или менее выраженное
кровотечение. Последнее обычно
останавливают прижатием сухой или
смоченной в горячем физиологическом
растворе салфеткой. После этого
перитонизируют культю пузырного протока
и ложе пузыря, сшивая края брюшины
кетгутовым швом (рис.
640).
При флегмонозном или гангренозном
холецистите ложе желчного пузыря не
перитонизируют, а подводят к нему
марлевые тампоны и дренажную трубку.
640. Холецистэктомия от дна к шейке. Перитонизация ложа желчного пузыря.
Закончив перитонизацию ложа желчного пузыря, тщательно осушивают брюшную полость от сгустков крови и проверяют, нет ли кровотечения из печени.
Брюшную полость после холецистэктомии дренируют несколькими (двумя—тремя) марлевыми тампонами длиной 30—40 см, которые подводят к культе пузырного протока и ложу желчного пузыря. Между тампонами вставляют резиновый дренаж. Если необходима более обширная тампонада, то дополнительно вводят еще один или два тампона.
Рану брюшной стенки зашивают послойно — так, чтобы выведенные тампоны не были сдавлены.
Тампоны удаляют в зависимости от состояния больного в среднем на 5—9-й день.
Удаление желчного пузыря от шейки ко дну (ретроградная холецистэктомия)
При удалении желчного пузыря этим способом для лучшего контурирования желчного протока следует захватить желчный пузырь ближе к шейке окончатым зажимом Люэра и несколько натянуть его. Под брюшину вдоль пузырного протока и частично по свободному краю печеночно-двенадцатиперстной связки вводят раствор новокаина и рассекают ее на протяжении 2—4 см. Края рассеченной брюшины захватывают зажимом и тупфером или диссектором осторожно выделяют со всех сторон пузырный проток до места впадения его в общий желчный проток.
Пузырный проток пересекают между двумя зажимами, наложенными на 1—1,5 см от места впадения его в общий желчный проток. Перевязку протока и обработку его культи производят так же, как и при выделении пузыря от дна к шейке. Затем приступают к перевязке пузырной артерии (рис. 641). Для облегчения этого этапа операции пузырную часть протока подтягивают книзу и кпереди. Сосуды перевязывают или изолированно, или, чаще, вместе с листками брюшины. После этого брюшину, покрывающую желчный пузырь, рассекают с одной и другой стороны, отступя на 1,5 см от места перехода ее на печень. Брюшину сдвигают к печени и частично тупо, частично остро выделяют желчный пузырь и удаляют его (рис. 642). Перитонизацию ложа пузыря производят так же, как описано выше.
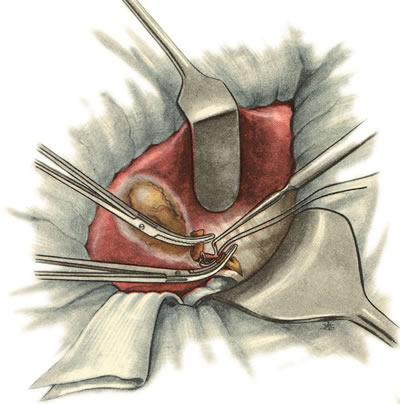
641. Холецистэктомия от шейки ко дну. Перевязка пузырной артерии и вены.
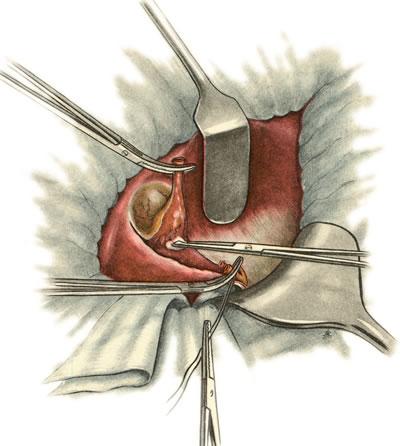
642. Холецистэктомия от шейки ко дну. Выделение желчного пузыря из ложа.
Этот способ холецистэктомии менее травматичен и сопровождается меньшим кровотечением, но он не всегда выполним из-за наличия сращений или инфильтрата в области шейки пузыря.
Пальпируемые конкременты в протоках
Количество просмотров публикации Пальпируемые конкременты в протоках — 185
3 — острый и хронический холецистопанкреатит
Расширение холедоха более 1,5 см
5 — утолщение стенки общего желчного протока
35. Специфическим антиамебным сpедством являются:
1 — антибиотики аминогликозидного pяда
2 — метpанидазол
Эметин, хлоpохин, дифосфат
4 — хинин
5 — антибиотики цефалоспоpинового pяда
36. Признаками острого холецистита при УЗИ является все перечисленные,
кроме:
Расширенные внутри и внепеченочные желчные протоки
2 — напряженный желчный пузырь
3 — неравномерное утолщение стенки желчного пузыря
4 — неоднородная эхогенная структура желчи в пузыре
5 — отсутствие опорожнения пузыря при стимуляции
37. Причинами острого холецистита являются все перечисленные кроме:
1 — инфекция
2 — камни желчного пузыря
3 — нарушение питания
4 — панкреато-билиарный рефлюкс
Перихоледохеальный лимфоденит
38. У б.70 лет с соп.патологией С.С.С. при поступлении через 48 ч от начала
забол.отмеч.болезн.в правом подреберье , опред.увелич. желчный пузыpь,
симпт.pаздpажжения брюш.отсутств., в кpови-лейкоцитоз со сдвигом фоpмулы
влево.Планиpуе
Срочная лапаротомия, холецистэктомия
2 — консервативное лечение
3 — лапароскопическая холецистэктомия
4 — лапароскопическая холецистостомия
5 — пункция и дренирование желчного пузыря под контролем УЗИ
39. Показаниями к холецистэктомии от дна являются:
1 — расширенный пузырный проток
Плотный инфильтрат в области шейки желчного пузыря
3 — низкое впадение пузырного протока в гепатикохоледох
Атипичное впадение пузырного протока в магистральные желчные пути
5 — расширенный гепатикохоледох
40. Желчеистечение из брюшной полости после холецистэктомии является
признаком:
Ранения гепатикохоледоха
Несостоятельности лигатуры культи пузырного протока
Наличие ходов Люшке
4 — дуоденобилиарного рефлюкса
5 — стриктуры большого дуоденального сосочка
42. Противопоказаниями к интраоперационной ревизии гепатикохоледоха
являются все перечисленные, кроме:
1 — механическая желтуха
2 — мелкие конкременты желчного пузыря
3 — расширение гепатикохоледоха более 1 см
4 — гнойный холангит
Перихоледохеальный лимфоденит
43. Противопоказанием к интраоперационной холангиографии являются:
1 — острый гангренозный холецистит
2 — множественные холангиогенные абсцессы печени
3 — рубцовая стриктура бифуркации общего печеночного протока
Острый панкреатит
5 — болезнь Кароли
44. Частичное удаление желчного пузыря с электрокоагуляцией оставшийся
слизистой показано при:
1 — гангренозном холецистите
2 — перивезикальном абсцессе
3 — синдроме Мириззи
Осложнения после удаления желчного пузыря: виды
Показания к операции при желчнокаменной болезни — большие или многочисленные камни в желчном, вызывающие хронический холецистит, который не поддается никаким другим методам терапии. Обычно радикальное лечение назначается тем больным, у которых нарушается отток желчи и существует риск закупорки желчного протока.
Осложнения после холецистэктомии
Последствия, которые могут возникнуть после процедуры удаления желчного пузыря, очень сложно предсказать заранее, но своевременно и технически правильно выполненная операция помогает свести риск их развития к минимуму.
Причины возникновения осложнений:
- воспалительная инфильтрация тканей в области оперативного вмешательства;
- хроническое воспаление желчного пузыря;
- атипичное анатомическое строение желчного пузыря;
- возраст пациента;
- ожирение.

Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия (операция, во время которой удаляют желчный пузырь через проколы в брюшной полости) не решает проблему нарушенного желчеобразования. Поэтому должно пройти какое-то время, для того чтобы организм пациента научился функционировать без желчного пузыря. Если человека постоянно беспокоили периодические обострения болезни, оперативное вмешательство поможет улучшить общее состояние.
После операции могут появляться непредвиденные проблемы (это зависит от опыта хирурга и общего состояния больного). Согласно статистике, осложнения после лапароскопической холецистэктомии возникают примерно в 10% случаев. Существует несколько причин развития осложнений на фоне хирургического лечения.
В некоторых случаях этому способствует неправильно подобранная методика хирургического вмешательства или случайное повреждение протоков и сосудов в этой области. Иногда вызывает проблемы неполное обследование пациента и наличие у него скрытых камней в желчном протоке или опухоли желчного пузыря. Болезни соседних органов могут приводить к вторичным изменениям желчного пузыря и влиять на результат обследования. К хирургическим ошибкам можно отнести плохой гемостаз и недостаточный доступ к операционной области.
Поэтому, чтобы избежать таких проблем, перед проведением холецистэктомии необходимо провести тщательную ревизию соседних органов: печени, поджелудочной железы и т.д.
Совет: для того чтобы снизить риск появления осложнений во время или после оперативного вмешательства, необходимо перед этим пройти тщательную диагностику, которая поможет выявить наличие других патологий и правильно подобрать тип лечения.
Виды осложнений
Осложнения после удаления желчного пузыря (холецистэктомии) могут быть следующими:
- ранние осложнения;
- поздние осложнения;
- операционные осложнения.
Причинами ранних осложнений после удаления желчного пузыря может быть появление вторичного кровотечения, связанного с соскальзыванием лигатуры (медицинская нить для перевязки кровеносных сосудов). Кровотечение относится к самым распространенным осложнениям после оперативного вмешательства и может быть вызвано определенными трудностями во время извлечения желчного пузыря через проколы в брюшной стенке. Способствует этому большое количество камней, из-за чего пузырь сильно увеличивается в размерах.
Возможно открытие кровотечения из ложа желчного пузыря, что бывает после приращения его стенок к печеночной ткани вследствие воспалительного изменения. Первая помощь зависит от того, это наружное или внутреннее кровотечение, и какие ему сопутствуют симптомы.
Если кровотечение внутреннее, проводится повторная операция для того, чтобы его остановить: повторно накладывают лигатуру или клипсу, удаляют остатки крови и проверяют другие источники кровотечения. Заместить потерянную кровь помогает переливание солевого и коллоидного раствора, а также компонентов крови (плазма). Именно поэтому так важно, чтобы пациент сразу после окончания холецистэктомии находился под наблюдением в медицинском учреждении.
Подпеченочный и поддиафрагмальный абсцесс
Ранним осложнением после операции может быть желчный перитонит, который появляется в результате соскальзывания медицинской нити и излияния желчи в живот. У больного может развиться поддиафрагмальный или подпеченочный абсцесс, что связано с нарушением целостности стенок желчного пузыря и распространением инфекции. Возникает это осложнение вследствие гангренозного или флегмонозного холецистита.
Поставить диагноз можно на основании характерных симптомов. Обязательно должна насторожить слишком высокая температура после холецистэктомии (38°С или 39°С), головная боль, озноб и боли в мышцах. Еще одним симптомом того, что присутствует сильный воспалительный процесс, является одышка, при которой пациент старается чаще дышать. На медицинском осмотре врач отмечает у больного сильную болезненность при поколачивании по реберной дуге, асимметрию грудной клетки (если абсцесс очень большой), боль в правом подреберье.
К поддиафрагмальному абсцессу может присоединиться правосторонняя нижнедолевая пневмония и плеврит. Установить точный диагноз поможет рентгенологическое исследование и наличие явных клинических симптомов.
Подпеченочный абсцесс возникает между петлями кишечника и нижней поверхностью печени. Его сопровождают высокая лихорадка, напряжение мышц в области правого подреберья и сильная болезненность. Поставить диагноз можно с помощью ультразвукового обследования и компьютерной томографии.
Для лечения абсцессов проводится операция по вскрытию гнойника и устанавливается дренаж. Вместе с этим назначаются антибактериальные препараты. Физические нагрузки после удаления желчного пузыря категорически запрещаются, так как могут вызвать прорыв гнойника, если он имеется.
После холецистэктомии может появиться нагноение на месте проколов в брюшной стенке. Чаще всего это связано с флегмонозным или гангренозным холециститом, когда в ходе оперативного вмешательства появляются трудности с изъятием желчного пузыря. Для чего швы на операционной ране заново распускаются, и применяется дезинфицирующий раствор.
Совет: абсцесс опасен быстрым распространением инфекционного процесса по брюшной полости, поэтому больной обязательно должен соблюдать все предписания врача и находиться в послеоперационный период в медицинском учреждении, чтобы при необходимости своевременно получить помощь.
Поздние осложнения

Камни в желчном протоке
Как позднее осложнение после холецистэктомии может возникать механическая желтуха. Ее причинами могут быть рубцовые сужения протоков, неизвестные опухоли или камни в желчном протоке. Обеспечить свободное отведение желчи поможет повторное хирургическое вмешательство. Иногда у пациента формируются наружные желчные свищи, связанные с ранением протока, для чего проводится повторное хирургическое вмешательство по закрытию свища.
Кроме того, к поздним осложнениям следует отнести наличие определенных противопоказаний к радикальному лечению, которые не учли ранее. Для тяжелых и ослабленных больных необходимо применять наиболее безопасные виды обезболивания и хирургического вмешательства.
После операции желчь вместо желчного пузыря начинает поступать в кишечник и влияет на его функцию. Так как желчь теперь становится более жидкой, она значительно хуже борется с вредными микроорганизмами, в результате чего они размножаются и могут вызывать расстройство пищеварения.
Желчные кислоты начинают раздражать слизистую оболочку 12-перстной кишки и вызывать воспалительные процессы. После нарушения двигательной активности кишечника иногда происходит обратный заброс пищевых масс в пищевод и желудок. На фоне чего могут формироваться колит (воспаление толстой кишки), гастрит (воспалительные изменения слизистой желудка), энтерит (воспаление тонкой кишки) или эзофагит (воспаление слизистой оболочки пищевода). Расстройство пищеварения сопровождается такими симптомами, как вздутие или запор.
Именно поэтому питание после удаления желчного пузыря должно быть правильным, необходимо придерживаться специальной диеты. В рационе должны присутствовать только кисломолочные продукты, нежирные супы, отварное мясо, каши и запеченные фрукты. Полностью исключаются жареные блюда, спиртные напитки и кофе. Также запрещается курение после удаления желчного пузыря.
Операционные осложнения
К осложнениям на фоне хирургического удаления желчного пузыря можно отнести неправильную перевязку культи пузырного протока, повреждение печеночной артерии или воротной вены. Самым опасным среди них считается повреждение воротной вены, которое может привести к смертельному исходу. Снизить риск этого можно, если тщательно соблюдать правила и технику оперативного вмешательства.
Снизить риск развития осложнений после холецистэктомии можно, если пройти полное обследование перед операцией и точно определить, есть ли противопоказания к проведению операции. Саму процедуру должен проводить квалифицированный хирург, который имеет большой опыт работы в этой области. Избежать поздних осложнений можно с помощью специальной диеты и правильного образа жизни.
Советуем почитать: лапароскопическое удаление желчного пузыря
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Лапароскопия желчного пузыря — 13 ответов врачей на вопрос на сайте СпросиВрача
Наталья , Нижний Новгород
181 просмотр
Здравствуйте. Посоветуйте, пожалуйста, показана ли мне лапароскопия желчного пузыря.УЗИ: печень — визуализация удовлетворительная,расположение типичное.Контуры ровные,четкие,капсула не утолщена,край острый.Размеры умеренно увеличены, правая доля КВР 138мм(Н ДО 150), левая доля 72мм(н до 60мм). Эхоструктура диффузно неоднородная,эхогенность повышена,эхопоглощение усилено,, сосудистый рисунок не изменен.Внутрипеченочные желчные протоки не расширены,желчные ходы не расширены.Воротная вена не расширена 8,5мм,печеночные вены не изменены. Желчные пузырь: визуализация затруднена,сокращен.Расположение типичное,контуры неровные,нечеткие, стенка неровная,утолщена до 4,5мм.Обнаружено одиночное,гиперэхогенное образования с акустической тенью размером 43мм, занимающее всю полость желчного пузыря.Холедох не расширен. Поджелудочная железа: визуализация удовлетворительная,контуры неровные/нечеткие.Размеры головка 36мм — тело 33м — хвост 38мм.Эхоструктура диффузно неоднородная,эхогенность паренхимы повышена,вирсунгов проток не дилатирован.Дополнительные образования не обнаружены. Селезенка,почки в норме. Заключение: эхо-признаки диффузных изменений печени по типу жирового гепатоза,холелитиаза,отключенного желчного пузыря,диффузных изменений поджелудочной железы по типу хронического панкреатита вне обострения. Анализы мочи,крови в норме. кроме фибриногена — 6.МНО 0,89,ПТИ 108%.Время свертывания :.1, длительность кров0течения 2,3. За день до сдачи анализов была удалена альвеола десны удаленного зуба, было небольшое кровотечение.
Можно ли делать лапароскопию желчного пузыря и есть ли риски осложнений в моей ситуации? Спасибо, Наталья
Вопрос закрыт
