Облитерирующий брахиоцефальный артериит (болезнь Такаясу)
Опубликованно: 10.10.2016
Заболевание характеризуется поражением крупных артерий, отходящий от дуги аорты или брюшной аорты и ее ветвей. Впервые заболевание было описано японским офтальмологом Такаясу, отметившим расстройство зрения при данной патологии. Известно несколько обозначений данного заболевания (облитерирующий брахиоцефальный артериит, панаортит, синдром дуги аорты, болезнь отсутствия пульса, болезнь Такаясу).
Этиология и патогенез
Следует различать болезнь Такаясу как самостоятельную нозологическую единицу и синдром Такаясу, связанный с различными заболеваниями, чаще всего с атеросклерозом.
Этиология
Этиология болезни Такаясу не представляется ясной. В настоящее время принято считать, что в основе заболевания лежит воспалительный процесс всех слоев стенки аорты или ее ветвей (панаортит, панартериит). В патогенезе заболевания важное значение имеют аутоиммунные процессы, в частности образование аутоантител к аортальным антигенам с развитием воспалительного процесса, последующим склерозом и облитерацией просвета сосудов.
Патологическая анатомия
Поражаются все слои сосудистой стенки. Стенка аорты и отходящих от нее ветвей неравномерно утолщена. Просвет сосудов сужен, иногда обнаруживаются пристеночные тромбы. Микроскопически выявляются гнездная или диффузная инфильтрафия утолщенной интимы лимфоидно-плазматическими клетками. Иногда обнаруживаются гигантские клетки как реакция на разрушение эластических волокон. В адвентиции и периваскулярной ткани наблюдаются склеротические процессы.
Симптомы болезни Такаясу
Клиническая картина болезни Такаясу проявляется чаще всего симптомами, связанными с поражением сосудов, отходящих от дуги аорты (синдром дуги аорты), и выражающимися в нарушении кровоснабжения головного мозга и верхних конечностей.
При поражении сонных артерий возникает картина недостаточности мозгового кровообращения: головные боли, головокружение, шум в ушах, снижение памяти, обморочные состояния, эпилептиформные приступы, преходящие гемипарезы. Характерным симптомом является нарушение зрения вплоть до полной слепоты.
Частым симптомом являются боли в руках, усиливающиеся при физической работе, поднятии рук, боли при этом носят перемежающий характер. При объективном исследовании отмечается ослабление или отсутствие пульса на одной или обеих лучевых артериях. Может также отмечаться отсутствие пульсации подключичных и плечевых артерий. Нередко обнаруживается артериальная гипертония. Может отмечаться разница в величине артериального давления на обеих руках.
В ряде случаев встречаются трофические нарушения на коже шеи, лица, головы, слизистой оболочки носоглотки. Нередко отмечаются симптомы, связанные с развитием коллатерального кровообращения (расширение поверхностных вен на груди, узурация ребер, усиленная пульсация артерий, сосудистые шумы различной локализации). При поражении брюшного отдела аорты и вовлечении в патологический процесс ее ветвей может возникать симптоматическая почечная гипертония или мезентериалъная недостаточность.
Возможно появление общих симптомов: слабости, повышенной утомляемости, субфебрильной температуры. При лабораторном исследовании отмечается увеличение СОЭ.
Течение заболевания хроническое прогрессирующее с периодами обострений и ремиссий.
Диагноз основывается на характерных клинических данных и результатах рентгеноконтрастного исследования (аортография). Дифференциальный диагноз проводится с другими системными васкулитами.
Лечение облитерирующего брахиоцефальнего артериита
С целью ликвидации воспалительного процесса применяют глюкокортикоидные гормоны и нестероидные противовоспалительные препараты. Симптоматическая терапия включает спазмолитические, анальгетические, гипотензивные и седативные средства. Показаны также десенсибилизирующие препараты, антикоагулянты. В качестве хирургических методов лечения производят наложение анастомозов между подключичной и сонной артерией, тромбартериоэк- томию.
Прогноз заболевания зависит от характера течения и выраженности сосудистых поражений.
Также читайте в этом разделе о хронической сердечной недостаточности, о болезни Бюргера
Болезнь Такаясу — симптомы болезни, профилактика и лечение Болезни Такаясу, причины заболевания и его диагностика на EUROLAB
Что такое Болезнь Такаясу —
Болезнь Такаясу (артериит Такаясу, болезнь отсутствия пульса, брахиоцефальный артериит и другие названия) представляет собой хронический гранулематозный артериит с преимущественным поражением аорты и ее основных ветвей. Чаще в процесс вовлекаются дуга аорты, безымянная, сонные и подключичные артерии, несколько реже — чревная, мезентериальные, почечные, подвздошные, коронарные и легочная артерия. Воспалительные гранулематозные изменения первично начинаются в адвентиции и наружных слоях мёдии; гистологически обнаруживают скопления лимфоцитов, плазматических и ретикулярных клеток, в меньшей степени присутствуют нейтрофилы и гигантские клетки. На более поздних этапах гранулемы фиброзируются, происходят надрывы и склерозирование медии и выраженная пролиферация интимы, ведущая к сужению просвета сосуда и облегчающая развитие тромбозов. Заболевание относится к сравнительно редким. Оно встречается в различных регионах мира, но наиболее часто, по-видимому, в Японии, где его признаки установлены в 0,03% всех патологоанатомических исследований. Свыше 80% всех заболевших составляют женщины, причем в основном в возрасте от 15 до 25 лет.
Чаще в процесс вовлекаются дуга аорты, безымянная, сонные и подключичные артерии, несколько реже — чревная, мезентериальные, почечные, подвздошные, коронарные и легочная артерия. Воспалительные гранулематозные изменения первично начинаются в адвентиции и наружных слоях мёдии; гистологически обнаруживают скопления лимфоцитов, плазматических и ретикулярных клеток, в меньшей степени присутствуют нейтрофилы и гигантские клетки. На более поздних этапах гранулемы фиброзируются, происходят надрывы и склерозирование медии и выраженная пролиферация интимы, ведущая к сужению просвета сосуда и облегчающая развитие тромбозов. Заболевание относится к сравнительно редким. Оно встречается в различных регионах мира, но наиболее часто, по-видимому, в Японии, где его признаки установлены в 0,03% всех патологоанатомических исследований. Свыше 80% всех заболевших составляют женщины, причем в основном в возрасте от 15 до 25 лет.
Что провоцирует / Причины Болезни Такаясу:
Прежние предположения о прямом влиянии инфекции и наличии антител к артериальной ткани не подтвердились. В настоящее время большое внимание уделяется генетической предрасположенности. Имеются указания на более частое сочетание болезни Такаясу с HLA-DR4 и с антигеном В-клеток МВ-3. D. Scott и соавт. на основании своих исследований предполагают, что в возникновении патологических изменений артерий при данном заболевании непосредственное участие принимают цитотоксические Т-лимфоциты.
Симптомы Болезни Такаясу:
В клинической картине можно выделить две стадии.
- В начальной, острой стадии преобладают системные симптомы — невысокая лихорадка, слабость, похудание, ночное потоотделение. В этот же период возможны артралгии и артриты, что приводит к ошибочному диагнозу РА. Гораздо реже встречаются плеврит, перикардит, склерит, кожные узелки, что еще более симулирует РА.
- Через весьма длительный период (от нескольких месяцев до нескольких десятилетий, в среднем через 8 лет) развивается вторая, хроническая, стадия болезни, которой присущи клинические симптомы сужения или закупорки пораженных артерий соответственно зонам их распространения.
Характерно отсутствие пульса по крайней мере на одной из наиболее часто вовлекаемых в процесс артерий — лучевой, локтевой, наружной сонной, подключичной, бедренной. Пораженные артерии при пальпации могут быть болезненными (особенно сонные), над ними нередко появляются стенотические шумы. Соответствующие конечности бывают холодными, у многих больных отмечаются боль в этих конечностях при нагрузках и парестезии в дистальных отделах. Не менее чем у половины больных возникает гипертония вследствие сужения грудной или брюшной аорты либо в результате поражения почечных артерий. При этом следует иметь в виду, что обычный метод определения АД на руках может оказаться несостоятельным из-за резкого сужения соответствующих артерий, что делает необходимым измерять давление также на ногах или путем офтальмодинамометрии. Поражение коронарных артерий, особенно в сочетании с гипертонией, способно приводить к развитию стенокардии, инфаркта миокарда, недостаточности кровообращения. Стенозирующий аортит может стать причиной относительной недостаточности аортального клапана. Вовлечение в процесс сонных артерий является причиной головной боли, головокружения, судорог, обмороков, падения интеллекта, расстройств зрения (последние усиливаются при откидывании головы назад). Значительное сужение брыжеечной артерии вызывает боль в животе, понос, желудочно-кишечные кровотечения.
При длительном течении болезни и резком стенозировании артерий у ряда больных выражены дистрофические изменения ишемизированных тканей. На конечностях могут развиться ишемические язвы. Прогрессирующее поражение сонных артерий иногда приводит к атрофии кожи лица, выпадению зубов и волос, появлению язв на красной кайме губ и кончике языка.
Диагностика Болезни Такаясу:
Лабораторные показатели неспецифичны. Характерны значительное повышение СОЭ, нарастание уровня острофазовых белков и иммуноглобулинов, гипоальбуминемия, умеренная нормохромная или гипохромная анемия. Число лейкоцитов часто нерезко увеличено.
Диагноз устанавливают на основании отсутствия или ослабления пульса, появления шумов над пораженными артериями, регионарных симптомов ишемии. Непосредственным доказательством вовлечения в процесс крупных артерий может быть артериография, с помощью которой обнаруживают наибольшие изменения в области дуги аорты и ее основных ветвей, реже — в брюшной аорте и ее ветвях. Эти изменения проявляются в конических или равномерных сужениях артерий с ровным внутренним контуром, иногда они сочетаются с расширением сосудов. Для динамического наблюдения за состоянием корня аорты целесообразно использовать эхокардиографию.
Лечение Болезни Такаясу:
Без адекватного лечения болезнь Такаясу принимает прогрессирующее течение с периодическими обострениями и ухудшением кровообращения в пораженных областях. Спонтанные ремиссии возможны, но встречаются очень редко. Основные причины смерти — сердечная декомпенсация и расстройства мозгового кровообращения. Основной метод терапии — кортикостероиды. Начальная суточная доза составляет 30-60 мг преднизолона. Это лечение у большинства больных приводит к довольно быстрому улучшению с обратным развитием лихорадки и общих симптомов, восстановлением пульса и уменьшением симптомов регионарной ишемии, нормализацией лабораторных показателей. При явных признаках положительной динамики (обычно через 2-4 нед) суточную дозу преднизолона постепенно уменьшают до минимальной поддерживающей, обеспечивающей состояние стабильного улучшения. Общая длительность лечения должна быть не менее года. Одновременно с кортикостероидами целесообразно длительное назначение иммунодепрессантов или плаквенила, но целенаправленной оценки их роли в общей системе терапии не проводилось. В качестве вспомогательных средств, особенно при конкретных симптомах локальной ишемии, применяют также сосудистые препараты (типа продектина или компламина) и антикоагулянты, по конкретным показаниям — сердечные гликозиды и гипотензивные средства. В отдельных случаях необходимо хирургическое вмешательство с пластическим замещением резко суженных участков артерий или созданием искусственного обходного пути кровотока. При своевременном начале активной терапии прогноз заболевания относительно удовлетворительный — 5-летняя выживаемость превышает 80%.
К каким докторам следует обращаться если у Вас Болезнь Такаясу:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Болезни Такаясу, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.Неспецифические артерииты — Ваше здоровье

Артериит
В группу неспецифических артериитов отнесены заболевания магистральных и мозговых артерий, различные по этиологии (или с невыясненной причиной), однако объединенные общностью аллергического или аутоаллергического патогенеза и системным поражением элементов соединительной ткани. Это позволяет отнести их к коллагенозам. В клинике окклюзирующих заболеваний сосудов головного мозга обычно приходится встречаться с завершающей фазой этого многоэтапного патологического процесса.
Имеются характерные особенности в течении этих заболеваний и локализации структурных изменений в сосудах. Здесь рассматриваются такие заболевания, как брахиоцефальный артериит (болезнь Такаясу), узелковый перйартериит (болезнь Куссмауля—Мейера), височный артериит (болезнь Хортона), а также изменения сосудов мозга при системной красной волчанке. Брахиоцефальный артериит имеет и другие наименования, отражающие его некоторые характерные особенности (болезнь отсутствия (пульса, артериит молодых женщин и др.). При этом неспецифическом артериите, встречающемся у 20—30-летних женщин в 5 раз чаще, чем у мужчин, интенсивнее поражаются ветви дуги аорты: подключичные артерии (90%), несколько реже — безымянная и общие сонные артерии. Иногда поражаются и ветви брюшной аорты, например почечные артерии.
Сегментарные окклюзии встречаются редко, чаще наблюдается распространенный процесс, выраженный в различной степени во всех ветвях аорты. Резко утолщены внутренняя и средняя оболочки артерий, они инфильтрированы лимфоцитами и плазматическими клетками и пропитаны белками плазмы, эластический каркас разрушен. Просвет артерий резко сужен или закрыт тромбом. Данный вид артериита, так же как и атеросклероз, является частой причиной окклюзии ветвей дуги аорты. Для этого заболевания характерны отсутствие пульса на руках, при сохранности его на стопах, а также артериальная гипотония в верхней половине тела (сосуды головы и рук) и повышенное артериальное давление на ногах.
Неврологическая симптоматика зависит от степени поражения сонных и подключичных артерий и развития коллатерального кровообращения. Она выражается ишемией мозга (обмороки, головокружения, зрительные расстройства, парезы и параличи конечностей, афатические нарушения, -судорожные припадки и пр.) в сочетании с артериальной недостаточностью в руках. Нередко прослушивается шум над стенозированными артериями. Отмечаются трофические расстройства в виде изменений кожи, атрофии мышц рук и лица. Характерна повышенная чувствительность каротидного синуса.
Изолированный церебральный васкулит — Неврология — LiveJournal
Васкулиты — это гетерогенная группа болезней с преимущественным воспалением артерий различного диаметра, отличающихся по этиологии, патогенезу и локализации пораженного органа или системы. Общепринято разделять васкулиты на системные — с поражением нескольких систем организма (болезнь Хортона, болезнь Такаясу и др.), и изолированные, протекающие с поражением отдельного органа (болезнь Кавасаки, болезнь Крона и пр.).Среди изолированных васкулитов достаточно редко встречается изолированный церебральный васкулит (ИЦВ). В этих случаях наблюдается поражение артерий головного мозга мелкого и среднего калибра, которое обычно носит аутоиммунный характер. Аутоантигенами при этой патологии оказываются ядро и цитоплазма эндотелиальных клеток. Повреждение сосудистой стенки при ИЦВ происходит за счет прямого воздействия циркулирующих аутоантител, отложения иммунных комплексов либо участия различных форм нарушенного клеточного иммунитета.
Аутоиммунное воспаление приводит к сужению просвета церебральных артерий и последующей ишемии соответствующих зон головного мозга с формированием инфарктных очагов. Патоморфологически при ИЦВ в сосудистой стенке наблюдается лейкоцитарная инфильтрация, возможно образование гранулем. В части случаев воспаление может выходить за пределы сосудистой стенки, поражая окружающее серое и белое вещество головного мозга, имитируя картину серозного менингоэнцефалита.
Истинная частота ИЦВ неизвестна в связи с отсутствием четких клинических критериев заболевания, специфических лабораторных тестов и результатов инструментальных исследований. У ряда пациентов, находящихся на лечении в специализированных неврологических стационарах, диагноз ИЦВ не устанавливают в связи с наличием нескольких факторов риска сосудистой патологии головного мозга или возникновением заболевания в пожилом возрасте. Тем не менее большинство исследователей считают эту патологию редкой (орфанной) с частотой 2 — 3 случая на 100 тыс. населения. ИЦВ поражает как мужчин, так и женщин, чаще в молодом либо среднем возрасте.
Клинические проявления ИЦВ неспецифичны и отличаются значительным полиморфизмом, так как зависят от локализации и диаметра поврежденной артерии. Общеинфекционные признаки для ИЦВ не характерны. Неврологические симптомы обычно имеют многоочаговый характер и зависят от топической локализации очагов поражения головного мозга. В типичных случаях начало острое, с сильнейшей головной болью, приступами судорог или появлением очаговой неврологической симптоматики.
Для ИЦВ характерно вовлечение нескольких систем мозга. Поражение пирамидной системы встречается у всех пациентов и варьирует от асимметричного повышения глубоких рефлексов до легких гемипарезов с патологическими стопными знаками группы Бабинского и Россолимо. При локализации процесса в передней центральной извилине возможно развитие монопарезов. В части случаев имеет место стволово-мозжечковый синдром в виде горизонтального, вертикального либо множественного нистагма, межъядерной офтальмоплегии, статической и динамической атаксии. Реже встречаются сенсомоторная афазия, зрительные (гомонимная или квадрантная гемианопсия) или чувствительные нарушения в конечностях и судорожный синдром в виде парциальных либо вторично-генерализованных приступов.
У некоторых пациентов данная патология может длительно протекать субклинически и только потом, после воздействия неблагоприятных внешнихфакторов (стресс, переохлаждение, черепно-мозговая травма), дать внезапное обострение. В этих случаях, несмотря на молодой возраст, у пациентов развиваются когнитивные нарушения корково-подкоркового типа. Типичной особенностью современного течения ИЦВ является их первично хронический или рецидивирующий характер, которому способствует изменение иммунореактивности организма в результате длительного воздействия неблагоприятных факторов внешней среды.
Диагностика ИЦВ в клинической практике основывается на анализе клинических проявлений, результатах лабораторных исследований, нейровизуализации и биопсии паренхимы или оболочек головного мозга. При этом единственным достоверным методом подтверждения этой патологии считают биопсию. Однако этот способ диагностики не получил широкого распространения в связи с рядом технических сложностей при стереотаксическом наведении и реальной опасности внутримозговых кровотечений.
Значимых изменений при рутинных анализах крови и цереброспинальной жидкости (ЦСЖ) обычно не отмечается. Однако у части пациентов с ИЦВ может наблюдаться в ЦСЖ незначительный лимфоцитарный плейоцитоз, который не исключает этот диагноз. В биохимических анализах у части больных выявляют С-реактивный белок. Наиболее информативными лабораторными тестами при ИЦВ считают повышение титра антинуклеарных и анти-ДНК антител в 50 % случаев.
Проведение магнитно-резонансной томографии (МРТ) головного мозга в Т-2W-режиме позволяет выявить у всех пациентов с ИЦВ множественные (более двух) гиперинтенсивные очаги в сером и белом веществе головного мозга. Очаги обычно локализуются в затылочной, височной, теменной областях, внутренней капсуле, таламусе, мосту, ножке мозга, мозжечке, четверохолмии. Характерные особенности очагов — отсутствие их компремирующего воздействия на окружающую мозговую ткань, множественный характер, малые размеры (в среднем 10 — 20 мм, но не более 30 мм в диметре) и способность к накоплению контраста. При хроническом течении ИЦВ на МРТ головного мозга выявляют атрофический процесс серого вещества в виде умеренного расширения борозд полушарий.
Изменения на ангиограммах при ИЦВ встречаются с частотой от 37 до 90 % и представлены множественными сегментарными сужениями и расширениями сосудов, их внезапным прерыванием сосудов, смазанностью сосудистых контуров, развитием коллатералей, сосудистой окклюзией и удлинением времени кровотока.
Дифференциальный диагноз ИЦВ проводят с системными васкулитами, рассеянным склерозом и его вариантами, мультифокальными энцефалитами, другими причинами инфарктов мозга в молодом возрасте (антифосфолипидный синдром, незаращение овального отверстия и др.). При любой клинической форме системного васкулита поражение нервной системы является только частью клинической картины и всегда дополняется ишемическим поражением нескольких органов или систем в различных сочетаниях: слизистых оболочек, кожи, мышц, суставов, глаз, сердца, легких, почек, желудочно-кишечного тракта, которые сопровождаются неспецифическим интоксикационным синдромом.
Для демиелинизирующих заболеваний с преимущественным поражением ЦНС (рассеянный склероз, оптиконевромиелит Девика, болезнь Марбурга, концентрический склероз Бало) характерно преобладание среди женщин, частое клиническое или субклиническое вовлечение зрительных нервов, повышение уровня моноклональных антител в ЦСЖ, поражение преимущественно белого вещества головного мозга по данным МРТ с типичной локализацией очагов в перивентрикулярных и субкортикальных зонах мозга. Мультифокальные энцефалиты характеризуются гипертензионным и общеинфекционным синдромами, клеточно-белковой диссоциацией в ЦСЖ, положительными серологическими анализами к вирусам, а также типичной локализацией очагов в височных долях мозга, иногда с перифокальным отеком.
Антифосфолипидный синдром характеризуется рецидивирующими артериальными и венозными тромбозами различной локализации, невынашиванием беременности, тромбоцитопенией, положительными тестами к волчаночному антикоагулянту и кардиолипиновыми антителами. Незаращение овального отверстия часто протекает бессимптомно. У взрослых при этой патологии отмечаются утомляемость, одышка, признаки застойной сердечной недостаточности или нарушение ритма. Диагноз подтверждают результаты УЗИ сердца.
Лечение ИЦВ включает назначение кортикостероидов (1 — 1,5 мг/кг), иногда в сочетании с цитостатиками (метотрексат 2,5 — 5 мг/сут), вазоактивными препаратами (пентоксифиллин 800 — 1200 мг/сут, сермион 30 мг/сут), антиагрегантами (курантил 75 мг/сут) и иммуномодуляторами. При этом лучшие результаты лечения отмечены у пациентов с очагами, накапливающими контраст при МРТ. Прогноз при ИЦВ в целом благоприятен. Однако у своевременно не диагностируемых больных заболевание прогрессирует, приводит к когнитивным нарушениям, утрате трудоспособности и в ряде случаев к летальному исходу.
 Дополнительная информация:
Дополнительная информация:1. статья «Диагностика изолированного ангиита центральной нервной системы» Н.А. Тотолян, А.А. Готовчиков, А.Ю. Кодзаева, В.С. Краснов, С.В. Лапин, А.А. Скоромец, Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова (Журнал неврологии и психиатрии, 2, 2013; Вып. 2) [читать]:
2. статья «Церебральные васкулиты: особенности клинических проявлений и принципы диагностики» Салихов И.Г., Богданов Э.И., Заббарова А.Т., Казанский государственный медицинский университет (журнал «Неврологический вестник им. В.М. Бехтерева», 2001) [читать];
3. статья «Первичные системные васкулиты и поражение центральной нервной системы» Н.В. Пизова, Кафедра неврологии и нейрохирургии с курсом медицинской генетики Ярославской государственной медицинской академии, Ярославль (Журнал неврологии и психиатрии, №3, 2014) [читать];
4. статья «Первичный ангиит центральной нервной системы с цефалгическим синдромом» Старикова Н.Л., Заломова Е.В.; ФГБОУ ВО «Пермский государственный медицинский университет им. акад. Е.А. Вагнера» МЗ РФ, Пермь; Госпиталь ФКУЗ «Медико-санитарная часть МВД РФ по Пермскому краю», Пермь (журнал «Клиническая медицина» №6, 2017) [читать].
 читайте также пост: Нейропатии при васкулитах (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: Нейропатии при васкулитах (на laesus-de-liro.livejournal.com) [читать]Брахиоцефальная артерия — Brachiocephalic artery
Брахиоцефальные артерии (или брахиоцефальный ствол или безымянная артерия ) является артерией в средостении , которая поставляет кровь в правую руку и голова и шею .
Это первая ветвь дуги аорты , и вскоре после ее образования брахиоцефальная артерия делится на правую общую сонную артерию и правую подключичную артерию .
На левой стороне тела нет брахиоцефальной артерии. Левая общая сонная артерия и левая подключичная артерия отходят непосредственно от дуги аорты. Однако есть две брахиоцефальные вены .
Структура
Он возникает на уровне верхней границы второго правого реберного хряща , от начала дуги аорты , на плоскости, расположенной кпереди от начала левой сонной артерии ; он поднимается наискось вверх, назад и вправо до уровня верхней границы правого грудино-ключичного сочленения, где разделяется на правую общую сонную артерию и правую подключичную артерию . Затем артерия пересекает трахею перед ней наискосок слева направо, примерно в середине трахеи или на уровне девятого трахеального хряща .
У младенцев он часто разделяется на головной части грудинно-ключичного сочленения в пределах переднего треугольника шеи.
ветви
Thyreoidea ima (arteria thyreoidea ima) поднимается перед трахеей в нижнюю часть щитовидной железы, которую она снабжает.
Вариация
Безымянная артерия обычно не дает ответвлений, но иногда от нее возникает небольшая ветвь, thyreoidea ima. В других случаях он выделяет тимус или бронхиальную ветвь.
Он сильно различается по размеру и, по-видимому, компенсирует недостаток или отсутствие одного из других сосудов щитовидной железы. Иногда он возникает из аорты , правой общей сонной артерии , подключичной кости или внутренней молочной железы .
Дополнительные изображения
Брахиоцефальная артерия
Брахиоцефальный ствол
Ссылки
Эта статья включает текст, находящийся в общественном достоянии, со страницы 548 20-го издания «Анатомии Грея» (1918 г.).
внешние ссылки
<img src=»https://en.wikipedia.org//en.wikipedia.org/wiki/Special:CentralAutoLogin/start?type=1×1″ alt=»» title=»»>сифилитический артериит — с немецкого на русский
См. также в других словарях:
Артериит — воспаление артерии. Воспаление может охватить всю стенку артерии или отдельные лишь слои ее. В практическом отношении наиболее важны: облитерирующий А., сифилитический А. и хронический А., или артериосклероз. О хроническом воспалении артерий с… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
артериит сифилитический — (a. syphilitica) продуктивно некротический А. при сифилисе, характеризующийся лимфоплазмоцитарной инфильтрацией стенок крупных артерий эластического и смешанного типа … Большой медицинский словарь
КАРДИОСКЛЕРОЗ — (от греч. cardia сердце и scleros твердый), «затвердение» сердца или точнее сердечной мышцы (миокардио склероз), является результатом разрастания в ней соединительной ткани и превращения последней в рубцовую ткань. Такое усиленное… … Большая медицинская энциклопедия
СИФИЛИС — СИФИЛИС. Содержание: I. История сифилиса……………515 II. Эпидемиология……………..519 III. Социальное значение сифилиса……..524 IV. Spirochaeta pallida ………….,, 527 V. Патологическая анатомия………..533 VІ.… … Большая медицинская энциклопедия
Менингит — Чистая культура Neisseria meningitidis. Окраска п … Википедия
СИНДРОМ ПОДКЛЮЧИЧНОГО ОБКРАДЫВАНИЯ — мед. Синдром подключичного обкрадывания прекращение кровотока по ветвям проксимального отдела подключичной артерии, кровоснабжающего верхние конечности, в результате чего кровь в этот отдел поступает из системы артериального круга головного мозга … Справочник по болезням
ПАРАПЛЕГИЯ — (от греч. para поперечно» и plesso поражаю), паралич обеих нижних (paraplegia inferior) или обеих верхних конечностей (paraplegia superior). Сочетание верхней и нижней П. носит название квадрипле гии. В случаях, где паралич не полон, где*… … Большая медицинская энциклопедия
язвенный артериит — с немецкого на русский
См. также в других словарях:
артериит полипозно-язвенный — (а. polypoulcerosa) морфологическая разновидность А., характеризующаяся изъязвлением внутренней оболочки артерии и образованием фибринолейкоцитарных тромбов, имеющих форму полипа … Большой медицинский словарь
артериит язвенный — (a. ulcerosa) некротически гнойный А., сопровождающийся изъязвлением внутренней оболочки артерий … Большой медицинский словарь
Гингивит — Острый и хронический гингивит Тяжелая форма гингивита д … Википедия
Аппендицит — Брюшная полость … Википедия
Колит — МКБ 10 K50. 50. K52 МКБ 9 558558 OMIM 191390 … Википедия
Дуоденит — МКБ 10 K29.829.8 Дуоденит (duodenitis; анат. duodenum двенадцатиперстная кишка + itis) воспалительное заболевание двенадцатиперстной кишки, чаще только слизистой оболочки … Википедия
Острый аппендицит — Содержание 1 История 2 Частота и распространение 3 Этиология и патогенез 4 Классификация … Википедия
Реополиглюкин c глюкозой — Действующее вещество ›› Декстран* [ср.мол.масса 30000 40000] + Декстроза (Dextran* [average mw 30000 40000] + Dextrose) Латинское название Rheopoluglucinum cum glucoso АТХ: ›› B05AA05 Декстран Фармакологические группы: Заменители плазмы и других… … Словарь медицинских препаратов
Стоматит — В этой статье не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. Вы можете … Википедия
Блефарит — МКБ 10 H01.001.0 МКБ 9 373.0373.0 DiseasesDB … Википедия
Эндокардит — Эндокардит … Википедия
Брахиоцефальная артерия — Повторная публикация в Википедии // WIKI 2
Брахиоцефальная артерия (или брахиоцефальный ствол или безымянная артерия ) — это артерия средостения, которая снабжает кровью правую руку, голову и шею.
Это первая ветвь дуги аорты, и вскоре после ее прохождения брахиоцефальная артерия разделяется на правую общую сонную артерию и правую подключичную артерию.
Нет брахиоцефальной артерии на левой стороне тела.Левая общая сонная артерия и левая подключичная артерия отходят непосредственно от дуги аорты. Однако есть две брахиоцефальные вены.
Энциклопедия YouTube
1/3
Просмотры:45407
3876
3 377
✪ АНАТОМИЯ ЦИРКУЛЯТОРНОЙ СИСТЕМЫ: Артерии системного кровообращения туловища описание модели
✪ Ветви подключичной артерии / Мнемоническая серия # 14
✪ Неточная канюляция трансплантата артерии при хирургии дуги аорты
Содержание
Конструкция
Возникает на уровне верхней границы второго правого реберного хряща, от начала дуги аорты, на плоскости, расположенной кпереди от начала левой сонной артерии; он поднимается наискось вверх, назад и вправо до уровня верхней границы правого грудино-ключичного сочленения, где разделяется на правую общую сонную артерию и правую подключичную артерию.Затем артерия пересекает трахею перед ней наискосок слева направо, примерно по середине трахеи или на уровне девятого трахеального хряща.
У младенцев он часто разделяется головной частью грудинно-ключичного сочленения в пределах переднего треугольника шеи.
Филиалы
Thyreoidea ima (arteria thyreoidea ima) поднимается перед трахеей в нижнюю часть щитовидной железы, которую она снабжает.
Вариант
Безымянная артерия обычно не дает ответвлений, но иногда от нее возникает небольшая ветвь, tyreoidea ima.В других случаях он выделяет тимус или бронхиальную ветвь.
Он сильно различается по размеру и, по-видимому, компенсирует недостаточность или отсутствие одного из других сосудов щитовидной железы. Иногда он возникает из аорты, правой общей сонной артерии, подключичной кости или внутренней молочной железы. [ необходима ссылка ]
Дополнительные изображения
Список литературы
В эту статью включен текст, находящийся в открытом доступе, со страницы 548 20-го издания Gray’s Anatomy (1918)
Внешние ссылки
 Эта страница последний раз была отредактирована 11 мая 2020 в 14:29
.
Эта страница последний раз была отредактирована 11 мая 2020 в 14:29
.Брахиоцефальная артерия | Clinical Gate
Безымянная левая общая сонная артерия и левая подключичная артерия составляют ветви поперечной дуги аорты. Эти сосуды, известные как брахиоцефальные артерии, вместе снабжают кровью верхние конечности, голову и шею. Атеросклероз этих сосудов может привести к стенозу, ограничивающему кровоток, или дистальной эмболизации, что может привести к транзиторным ишемическим атакам, инсульту, ишемии верхних конечностей и вертебробазилярной недостаточности.Помимо атеросклероза, в брахиоцефальных артериях могут развиваться аневризматическая дегенерация, расслоение, васкулиты (включая болезнь Такаясу и гигантоклеточный артериит), инфекции и фиброз, например, в результате лучевой терапии. В этой главе мы обсуждаем открытое хирургическое лечение окклюзионного и / или аневризматического заболевания брахиоцефальной артерии.
Анатомия
Грудная аорта развивается в течение четвертой недели беременности, что в конечном итоге приводит к развитию общих сонных артерий из третьей дуги аорты и брахиоцефальных артерий из третьей и четвертой дуг аорты (см. Главу 2).Анатомически восходящую аорту и поперечную дугу можно разделить на три сегмента (рис. 105-1): (1) в корне аорты находится аортальный клапан, три синуса и две основные коронарные артерии; (2) трубчатая часть восходящей аорты находится между надкоронарной восходящей аортой и безымянной артерией; и (3) поперечная дуга расположена между безымянной артерией и левой подключичной артерией. Брахиоцефальные артерии возникают из дорсальной части поперечной дуги.
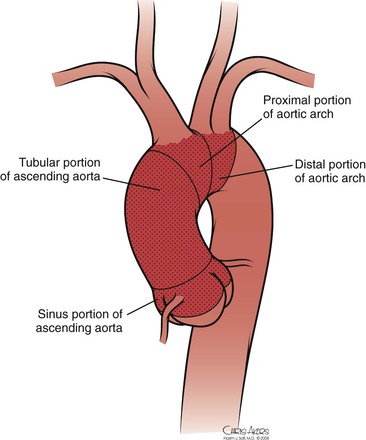
Рисунок 105-1 Нормальная анатомия восходящей дуги аорты.
Наиболее распространенная конфигурация дуги — три отдельных ствола, причем безымянная артерия дает начало правой подключичной и правой общей сонной артериям, левая общая сонная артерия находится в непосредственной близости, а левая подключичная артерия берет начало кзади от и слева от нее. левая общая сонная артерия. Однако существует множество врожденных изменений дуги аорты.Настоящая дуга крупного рогатого скота — это единый большой общий брахиоцефальный ствол, который отходит от вершины дуги, а затем разделяется на правую и левую подключичные артерии и бикаротидный ствол. Бикаротидный ствол разветвляется на правую и левую общие сонные артерии. Настоящая бычья дуга встречается намного реже, чем обычно называемая «бычья дуга», при которой левая общая сонная артерия отходит от брахиоцефального ствола вместо дуги аорты. До 20% пациентов могут иметь так называемую вариацию дуги крупного рогатого скота. 1 Обычно в аортальном отростке позвоночной артерии (6%) левая позвоночная артерия возникает между левой общей сонной и левой подключичной артериями (рис. 105-2). Аберрантная правая подключичная артерия (0,5% -1%) возникает, когда правая подключичная артерия возникает дистальнее левой подключичной артерии (рис. 105-3). 2
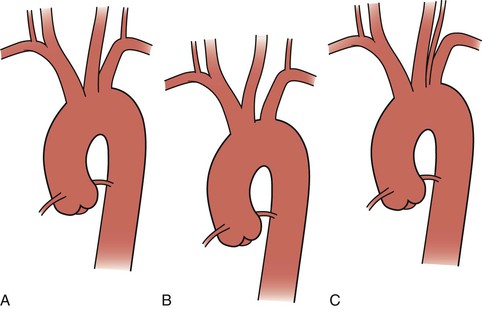
Рисунок 105-2. Нормальная дуга (A), бычья дуга (B) и начало дуги (C) левой позвоночной артерии.
Клинические результаты
Клинические проявления поражений брахиоцефальных артерий зависят от этиологии заболевания, наличия однососудистого или многососудистого поражения и анатомического расположения.Атеросклероз — наиболее частое заболевание, поражающее брахиоцефальные артерии. Тяжелое заболевание определяется как стеноз более 75% диаметра сосуда. Глубокая изъязвленная бляшка или тромб в просвете артерии также считается серьезным поражением. Атеросклеротическое заболевание может быть одноочаговым, многоочаговым, однососудистым или многососудистым. В серии из 282 трансторакальных и трансцервикальных брахиоцефальных реваскуляризаций, описанных Berguer et al, 3 , 4 , частота многососудистого поражения составила 40% (рис.105-4).
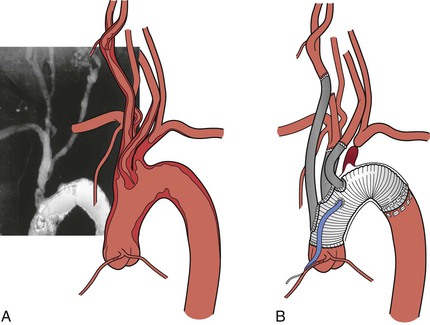
Рисунок 105-4 A, Тяжелая многососудистая атеросклеротическая болезнь с поражением восходящей и дуги аорты. Б. Замена восходящей и дуги аорты индивидуальными брахиоцефальными шунтами.
Атеросклеротическое окклюзионное заболевание с одним сосудом обычно вызывает симптомы в результате эмболии полушария или верхних конечностей. При поражении безымянной артерии пациенты могут страдать от инсульта, транзиторной ишемической атаки и / или ишемии верхних конечностей.Изолированное заболевание общей сонной артерии обычно проявляется в виде инсульта или транзиторной ишемической атаки. Окклюзия единственной артерии, затрагивающая начало подключичной артерии, может вызвать подключично-позвоночное обкрадывание и привести к вертебробазилярной недостаточности, ишемии миокарда (в случае предшествующего шунтирования коронарной артерии LIMA) и гемипарезу или афазии. 5 Реверсирование кровотока в ипсилатеральной позвоночной артерии для обеспечения кровоснабжения руки также может привести к так называемому синдрому подключичного обкрадывания, что приводит к вертебробазилярной недостаточности.Этот синдром часто сопровождается головокружением, тошнотой, рвотой, дисбалансом и диплопией (рис. 105-5) (см. Главу 97). У пациентов, ранее перенесших коронарное шунтирование с помощью внутренней молочной артерии, стенокардия может рецидивировать из-за реверсирования кровотока в шунтировании, что может привести к ишемии миокарда (подключично-коронарное обкрадывание). 6 Окклюзия безымянной артерии может проявляться в виде обкрадывания подключично-сонной артерии с обращением кровотока в ипсилатеральной сонной артерии, вызывая передние церебральные симптомы, такие как афазия и гемипарез. 7 Множественная болезнь сосудов обычно приводит к вертебробазилярной недостаточности, вторичной по отношению к состоянию низкого кровотока. 8 — 10
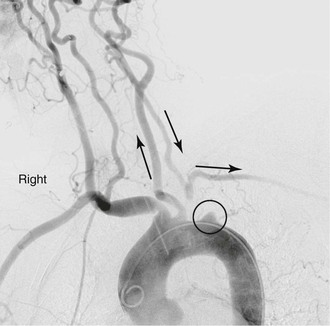
Рисунок 105-5 Подключичное обкрадывание у пациента с окклюзией проксимального отдела левой подключичной артерии. Позднее заполнение подключичной артерии ретроградным током в левой позвоночной артерии.
В целом, симптоматическое заболевание от стеноза брахиоцефальной артерии встречается редко из-за наличия большого количества коллатеральных сосудов и относительно низкой частоты атеросклеротического поражения верхних конечностей.Боль и усталость от многократного использования верхней конечности могут быть признаком поражения подключичной или брахиоцефальной артерии. В более тяжелых случаях может присутствовать боль в покое, что в конечном итоге приводит к гангрене пальцев. Некоторые пациенты могут также иметь результаты, соответствующие синдрому Рейно. 11 Кроме того, стенотические и / или язвенные поражения могут быть источником микроэмболических явлений для мозга или рук.
Инфекционные процессы (включая сифилис и туберкулез) могут привести к аневризматической дегенерации брахиоцефальных артерий (рис.105-6) и, в частности, подключичная артерия. 12 Это редкие причины проксимальной (внутригрудной) аневризмы. Тупые травмы также могут привести к формированию проксимальной аневризмы, обычно затрагивающей начало безымянной артерии. 13 Проникающая травма может повлиять на брахиоцефальные сосуды в любом месте (рис. 105-7) (см. Главы 156 и 157). Аневризмы дистальной (внегрудной) подключичной артерии обычно связаны с шейным ребром, вызывая синдром выхода из грудной артерии (рис.105-8) (см. Главу 124). Считается, что патогенез аневризмы связан с повторяющимися травмами артерии на уровне выхода из грудной клетки. 14 , 15 Клинические последствия дегенерации аневризмы обычно связаны с дистальными эмболиями, вызывающими хромоту руки, боль в покое и изъязвления пальцев. Также могут возникать компрессионные симптомы, вовлекающие возвратный гортанный нерв (охриплость голоса), плечевое сплетение (слабость в верхних конечностях, боль) и разрыв. 16 Более проксимальные аневризмы, поражающие восходящую аорту и дугу, обычно лечат кардиоторакальные хирурги и включают искусственное кровообращение.
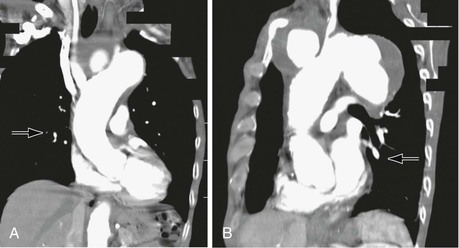
Рис. 105-6 A, компьютерная томография сифилитической аневризмы. B, компьютерная томография сифилитической аневризмы с окклюзией левой сонной артерии.
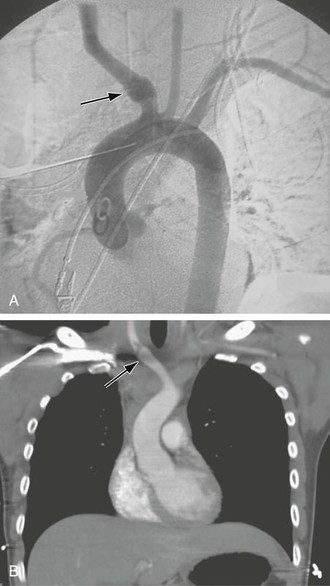
Рис. 105-7 A, Аортограмма, демонстрирующая тупое травматическое повреждение (стрелка) безымянной артерии. B, компьютерная томография, показывающая лоскут интимы безымянной артерии после тупой травмы (стрелка).
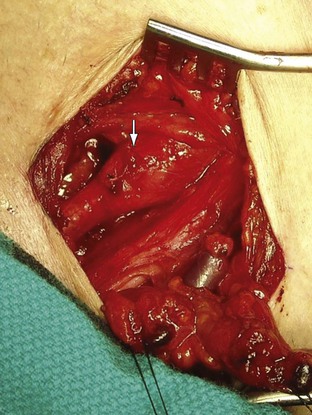
Рис. 105-8 Аневризма дистальной правой подключичной артерии у пациента с синдромом выходного отверстия грудной артерии, обнаженная через подключичный разрез. Голова пациента находится в верхнем левом углу, а ступни — в правом нижнем углу.
Болезнь Такаясу часто поражает всю проксимальную часть ветвей дуги аорты (рис. 105-9) (см. Главу 80). Заболевание характеризуется острой воспалительной фазой и «выжженной» склеротической фазой.Воспалительный процесс приводит к фиброзу и утолщению артериальной стенки, а склероз — к стенозу. Симптомы обычно связаны с вертебробазилярной недостаточностью после того, как болезнь прогрессирует до многососудистой окклюзии. Хроническое заболевание может также проявляться дегенерацией аневризмы с эмболическим потенциалом. 17
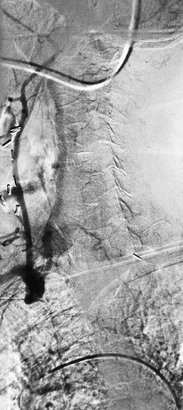
Рис. 105-9 Аортограмма, демонстрирующая проксимальную окклюзию брахиоцефальных артерий у пациента с артериитом Такаясу.
Реваскуляризация
Показания
Общие показания для брахиоцефальной реваскуляризации включают инсульт или транзиторные ишемические атаки, вызванные атероэмболией; состояния с пониженным течением, приводящие к вертебробазилярной недостаточности или, реже, к кортикальным симптомам; и синдром обкрадывания в результате окклюзии проксимальной безымянной или подключичной артерии, приводящий к вертебробазилярной недостаточности, ишемии миокарда после обхода внутренней артерии молочной железы или передней мозговой ТИА или инсульта.Боль в верхних конечностях при физической нагрузке и / или ишемии пальцев является частым показанием к вмешательству. 25 , 26 У значительного числа пациентов с проксимальным стенозом подключичной кости может наблюдаться реверсирование кровотока в позвоночной артерии без проявления симптомов вертебробазилярной недостаточности. За такими пациентами можно безопасно наблюдать до появления симптомов. 27 Существует мало данных естественного анамнеза, которые помогут принять решение пациентам с бессимптомной брахиоцефальной болезнью.Некоторые органы предполагают, что у бессимптомных пациентов с тяжелой (> 75%) стеноз подвздошной или общей сонной артерии должны пройти реваскуляризации, если они имеют достаточный хирургический риск, 27a , но это спорно и данные являются недостаточными для разрешения. Однако существует мнение, что реваскуляризация тяжелого (> 75%) бессимптомного стеноза подключичной артерии должна выполняться, если планируется коронарное шунтирование с ипсилатеральной внутренней артерией молочной железы. 27b
Варианты реваскуляризации
Анатомическая (трансторакальная) реваскуляризация предпочтительна для пациентов с многососудистым поражением и низким хирургическим риском. Проксимальные безымянные и подключичные аневризмы и травматические повреждения также лучше всего лечить с помощью обходного анастомоза от восходящей аорты до пораженных брахиоцефальных артерий (рис. 105-10).
Рисунок 105-10 Завершенное аорто-безымянное шунтирование у пациента (см. Также рис. 105-7) с тупым травматическим повреждением проксимальной безымянной артерии.
Внеанатомическая реваскуляризация шейки матки идеальна при поражении подключичной части одного сосуда или у пациентов, для которых срединная стернотомия представляет чрезмерный риск. Этот подход часто сочетается с эндоваскулярным лечением аневризм грудной аорты. Транспозиция левой подключичной артерии или каротидно-подключичное шунтирование может расширить проксимальную «зону приземления» до левой сонной артерии. Обход сонной артерии справа налево может дополнительно расширить проксимальную зону приземления до уровня безымянной артерии (см. Главы 136 и 137).
Анатомическая реваскуляризация
Доступ к восходящей аорте и поперечной дуге аорты осуществляется через срединную стернотомию. Процедура начинается с кожного разреза чуть ниже грудины до мечевидного отростка. Электрокоагуляция используется для разделения мягких тканей вниз до грудины. Затем используется пила для грудины, чтобы разделить грудину от верхней к нижней, и стернальный ретрактор, чтобы аккуратно освободить структуры средостения от нижней поверхности грудины.Разрез перикарда обнажает сердце, аорту, безымянную вену и брахиоцефальные артерии. Анатомическая реваскуляризация брахиоцефальных артерий может быть выполнена либо эндартерэктомией, либо путем обходного анастомоза.
Эндартерэктомия
Эндартерэктомия — эффективный метод лечения очаговых поражений, затрагивающих срединный отдел проксимальной безымянной или общей сонной артерии. Когда атеросклеротическое поражение расположено в устье брахиоцефального ствола, в этот процесс обычно вовлекается поперечная дуга.Однако в этой ситуации эндартерэктомия может быть сопряжена с опасностями эмболизации, неполной эндартерэктомии и расслоения аорты. Кроме того, эндартерэктомия не подходит для пациентов с заболеванием, включающим вариант дуги крупного рогатого скота (левая общая сонная артерия, отходящая от безымянной артерии), потому что пережатие безымянной артерии может вызвать ишемию в обоих полушариях головного мозга.
.Брахиоцефальная артерия | Thoracic Key
Безымянная левая общая сонная артерия и левая подключичная артерия составляют ветви поперечной дуги аорты. Эти сосуды, известные как брахиоцефальные артерии, вместе снабжают кровью верхние конечности, голову и шею. Атеросклероз этих сосудов может привести к стенозу, ограничивающему кровоток, или дистальной эмболизации, что может привести к транзиторным ишемическим атакам, инсульту, ишемии верхних конечностей и вертебробазилярной недостаточности.Помимо атеросклероза, в брахиоцефальных артериях могут развиваться аневризматическая дегенерация, расслоение, васкулиты (включая болезнь Такаясу и гигантоклеточный артериит), инфекции и фиброз, например, в результате лучевой терапии. В этой главе мы обсуждаем открытое хирургическое лечение окклюзионного и / или аневризматического заболевания брахиоцефальной артерии.
Анатомия
Грудная аорта развивается на четвертой неделе беременности, что в конечном итоге приводит к развитию общих сонных артерий от третьей дуги аорты и брахиоцефальных артерий от третьей и четвертой дуг аорты (см. Главу 2).Анатомически восходящую аорту и поперечную дугу можно разделить на три сегмента (рис. 105-1): (1) в корне аорты находится аортальный клапан, три синуса и две основные коронарные артерии; (2) трубчатая часть восходящей аорты находится между надкоронарной восходящей аортой и безымянной артерией; и (3) поперечная дуга расположена между безымянной артерией и левой подключичной артерией. Брахиоцефальные артерии возникают из дорсальной части поперечной дуги.
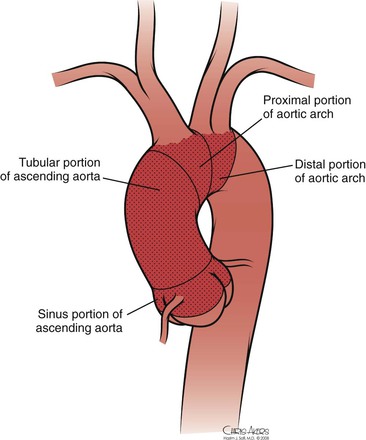
Рисунок 105-1 Нормальная анатомия восходящей и дуги аорты.
Самая распространенная конфигурация дуги — три отдельных ствола, при этом безымянная артерия дает начало правой подключичной и правой общей сонной артериям, левая общая сонная артерия находится в непосредственной близости, а левая подключичная артерия берет начало кзади и слева левой общей сонной артерии. Однако существует множество врожденных изменений дуги аорты.Настоящая дуга крупного рогатого скота — это единый большой общий брахиоцефальный ствол, который отходит от вершины дуги, а затем разделяется на правую и левую подключичные артерии и бикаротидный ствол. Бикаротидный ствол разветвляется на правую и левую общие сонные артерии. Настоящая бычья дуга встречается намного реже, чем обычно называемая «бычья дуга», при которой левая общая сонная артерия отходит от брахиоцефального ствола вместо дуги аорты. До 20% пациентов могут иметь так называемую вариацию дуги крупного рогатого скота. 1 Обычно в аортальном отростке позвоночной артерии (6%) левая позвоночная артерия возникает между левой общей сонной и левой подключичной артериями (рис. 105-2). Аберрантная правая подключичная артерия (0,5% -1%) возникает, когда правая подключичная артерия возникает дистальнее левой подключичной артерии (рис. 105-3). 2
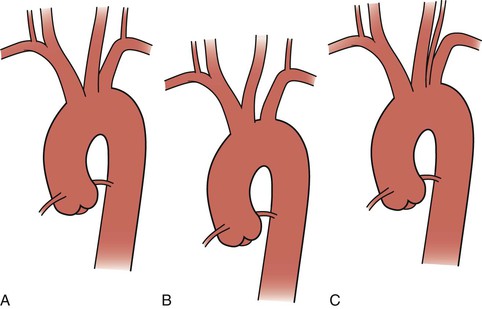
Рисунок 105-2 Нормальная дуга (A), бычья дуга (B) и начало дуги (C) левой позвоночной артерии.
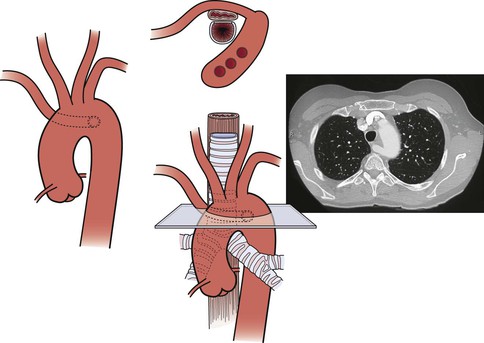
Рис. 105-3 Аберрантная правая подключичная артерия с ретропищеводным ходом.Варианты аберрантной подключичной артерии включают аберрантную левую подключичную артерию в сочетании с правосторонней дугой аорты и связь таких аберрантных артерий с дивертикулом Коммерелла, который, в свою очередь, может быть аневризмой (см. Главу 140).
Клинические результаты
Клинические проявления поражений брахиоцефальных артерий зависят от этиологии заболевания, наличия однососудистого или многососудистого поражения и анатомической локализации.Атеросклероз — наиболее частое заболевание, поражающее брахиоцефальные артерии. Тяжелое заболевание определяется как стеноз более 75% диаметра сосуда. Глубокая изъязвленная бляшка или тромб в просвете артерии также считается серьезным поражением. Атеросклеротическое заболевание может быть одноочаговым, многоочаговым, однососудистым или многососудистым. В серии из 282 трансторакальных и трансцервикальных брахиоцефальных реваскуляризаций, описанных Berguer et al, 3 , 4 , частота многососудистого поражения составила 40% (рис.105-4).
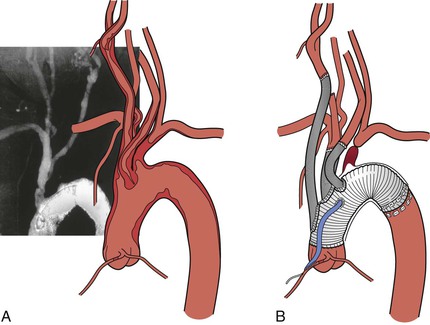
Рис. 105-4 A, Тяжелая многососудистая атеросклеротическая болезнь с поражением восходящей и дуги аорты. Б. Замена восходящей и дуги аорты индивидуальными брахиоцефальными шунтами.
Однососудистая окклюзионная атеросклеротическая болезнь обычно вызывает симптомы в результате эмболии полушария или верхних конечностей. При поражении безымянной артерии пациенты могут страдать от инсульта, транзиторной ишемической атаки и / или ишемии верхних конечностей.Изолированное заболевание общей сонной артерии обычно проявляется в виде инсульта или транзиторной ишемической атаки. Окклюзия единственной артерии, затрагивающая начало подключичной артерии, может вызвать подключично-позвоночное обкрадывание и привести к вертебробазилярной недостаточности, ишемии миокарда (в случае предшествующего шунтирования коронарной артерии LIMA) и гемипарезу или афазии. 5 Реверсирование кровотока в ипсилатеральной позвоночной артерии для обеспечения кровоснабжения руки также может привести к так называемому синдрому подключичного обкрадывания, что приводит к вертебробазилярной недостаточности.Этот синдром часто сопровождается головокружением, тошнотой, рвотой, дисбалансом и диплопией (рис. 105-5) (см. Главу 97). У пациентов, ранее перенесших коронарное шунтирование с помощью внутренней молочной артерии, стенокардия может рецидивировать из-за реверсирования кровотока в шунтировании, что может привести к ишемии миокарда (подключично-коронарное обкрадывание). 6 Окклюзия безымянной артерии может проявляться в виде обкрадывания подключично-сонной артерии с обращением кровотока в ипсилатеральной сонной артерии, вызывая передние церебральные симптомы, такие как афазия и гемипарез. 7 Многососудистая болезнь обычно приводит к вертебробазилярной недостаточности, вторичной по отношению к состоянию низкого кровотока. 8 — 10
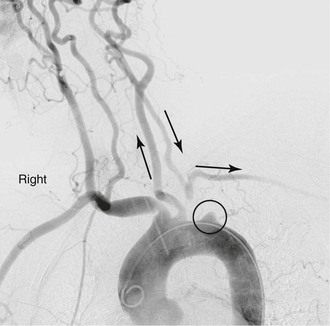
Рис. 105-5. Подключичная кость у пациента с окклюзией проксимального отдела левой подключичной артерии. Позднее заполнение подключичной артерии ретроградным током в левой позвоночной артерии.
В целом, симптоматическое заболевание от стеноза брахиоцефальной артерии встречается редко из-за наличия большого количества коллатеральных сосудов и относительно низкой частоты атеросклеротического поражения верхних конечностей.Боль и усталость от многократного использования верхней конечности могут быть признаком поражения подключичной или брахиоцефальной артерии. В более тяжелых случаях может присутствовать боль в покое, что в конечном итоге приводит к гангрене пальцев. Некоторые пациенты могут также иметь результаты, соответствующие синдрому Рейно. 11 Кроме того, стенотические и / или язвенные поражения могут быть источником микроэмболических явлений для мозга или рук.
Инфекционные процессы (включая сифилис и туберкулез) могут привести к аневризматической дегенерации брахиоцефальных артерий (рис.105-6) и, в частности, подключичная артерия. 12 Это редкие причины проксимальной (внутригрудной) аневризмы. Тупые травмы также могут привести к формированию проксимальной аневризмы, обычно затрагивающей начало безымянной артерии. 13 Проникающая травма может поражать брахиоцефальные сосуды в любом месте (рис. 105-7) (см. Главы 156 и 157). Аневризмы дистальной (внегрудной) подключичной артерии обычно связаны с шейным ребром, вызывая синдром выхода из грудной артерии (рис.105-8) (см. Главу 124). Считается, что патогенез аневризмы связан с повторяющимися травмами артерии на уровне выхода из грудной клетки. 14 , 15 Клинические последствия дегенерации аневризмы обычно связаны с дистальными эмболиями, вызывающими хромоту руки, боль в покое и изъязвления пальцев. Также могут возникать компрессионные симптомы, вовлекающие возвратный гортанный нерв (охриплость голоса), плечевое сплетение (слабость в верхних конечностях, боль) и разрыв. 16 Более проксимальные аневризмы, поражающие восходящую аорту и дугу, обычно лечатся кардиоторакальными хирургами и включают сердечно-легочное шунтирование.
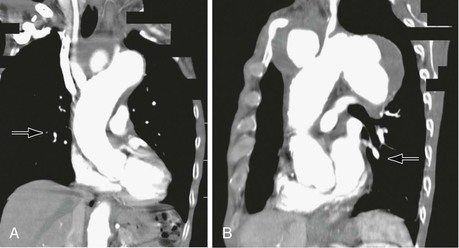
Рисунок 105-6 A, компьютерная томография сифилитической аневризмы. B, компьютерная томография сифилитической аневризмы с окклюзией левой сонной артерии.
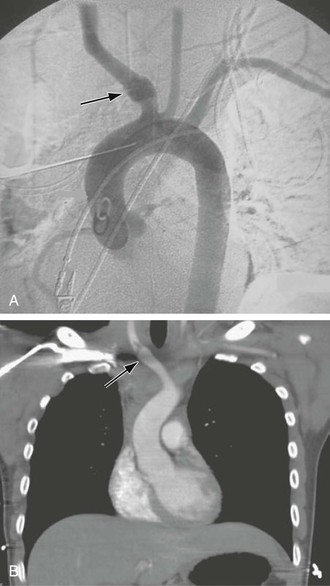
Рис. 105-7 A, Аортограмма, демонстрирующая тупое травматическое повреждение (стрелка) безымянной артерии. B, компьютерная томография, показывающая лоскут интимы безымянной артерии после тупой травмы (стрелка).
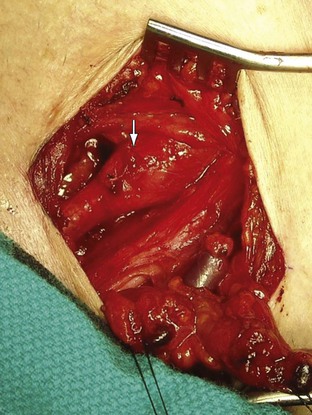
Рис. 105-8 Аневризма дистальной правой подключичной артерии у пациента с синдромом выходного отверстия грудной артерии, обнаженная через подключичный разрез. Голова пациента находится в верхнем левом углу, а ступни — в правом нижнем углу.
Болезнь Такаясу часто поражает всю проксимальную часть ветвей дуги аорты (рис. 105-9) (см. Главу 80). Заболевание характеризуется острой воспалительной фазой и «выжженной» склеротической фазой.Воспалительный процесс приводит к фиброзу и утолщению артериальной стенки, а склероз — к стенозу. Симптомы обычно связаны с вертебробазилярной недостаточностью после того, как болезнь прогрессирует до многососудистой окклюзии. Хроническое заболевание может также проявляться дегенерацией аневризмы с эмболическим потенциалом. 17
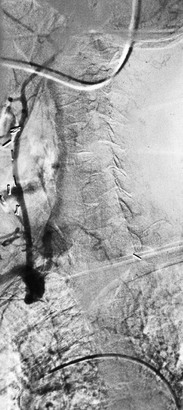
Рис. 105-9 Аортограмма, демонстрирующая проксимальную окклюзию брахиоцефальных артерий у пациента с артериитом Такаясу.
Реваскуляризация
Показания
Общие показания для брахиоцефальной реваскуляризации включают инсульт или преходящие ишемические атаки, вызванные атероэмболией; состояния с пониженным течением, приводящие к вертебробазилярной недостаточности или, реже, к кортикальным симптомам; и синдром обкрадывания в результате окклюзии проксимальной безымянной или подключичной артерии, приводящий к вертебробазилярной недостаточности, ишемии миокарда после обхода внутренней артерии молочной железы или передней мозговой ТИА или инсульта.Боль в верхних конечностях при физической нагрузке и / или ишемии пальцев является частым показанием к вмешательству. 25 , 26 У значительного числа пациентов с проксимальным стенозом подключичной кости может наблюдаться реверсирование кровотока в позвоночной артерии без проявления симптомов вертебробазилярной недостаточности. За такими пациентами можно безопасно наблюдать до появления симптомов. 27 Существует мало данных естественного анамнеза для принятия решений пациентами с бессимптомной брахиоцефальной болезнью.Некоторые органы предполагают, что у бессимптомных пациентов с тяжелой (> 75%) стеноз подвздошной или общей сонной артерии должны пройти реваскуляризации, если они имеют достаточный хирургический риск, 27a , но это спорно и данные являются недостаточными для разрешения. Однако существует мнение, что реваскуляризация тяжелого (> 75%) бессимптомного стеноза подключичной артерии должна выполняться, если планируется коронарное шунтирование с ипсилатеральной внутренней артерией молочной железы. 27b
Варианты реваскуляризации
Анатомическая (трансторакальная) реваскуляризация предпочтительна для пациентов с многососудистым поражением и низким хирургическим риском. Проксимальные безымянные и подключичные аневризмы и травматические повреждения также лучше всего лечить с помощью обходного анастомоза от восходящей аорты до пораженных брахиоцефальных артерий (рис. 105-10).
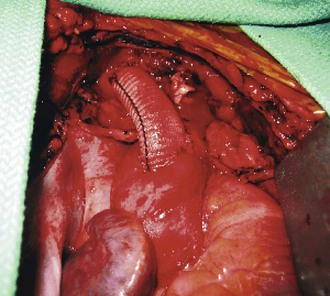
Рисунок 105-10 Завершенный аортально-безымянный обходной анастомоз у пациента (см.также рис.105-7) с тупым травматическим повреждением проксимальной безымянной артерии.
Внеанатомическая реваскуляризация шейки матки идеальна при поражении подключичного единственного сосуда или у пациентов, для которых срединная стернотомия представляет непомерно высокий риск. Этот подход часто сочетается с эндоваскулярным лечением аневризм грудной аорты. Транспозиция левой подключичной артерии или каротидно-подключичное шунтирование может расширить проксимальную «зону приземления» до левой сонной артерии. Обход сонной артерии справа налево может дополнительно расширить проксимальную зону приземления до уровня безымянной артерии (см. Главы 136 и 137).
Анатомическая реваскуляризация
Доступ к восходящей аорте и поперечной дуге аорты осуществляется через срединную стернотомию. Процедура начинается с кожного разреза чуть ниже грудины до мечевидного отростка. Электрокоагуляция используется для разделения мягких тканей вниз до грудины. Затем используется пила для грудины, чтобы разделить грудину от верхней к нижней, и стернальный ретрактор, чтобы аккуратно освободить структуры средостения от нижней поверхности грудины.Разрез перикарда обнажает сердце, аорту, безымянную вену и брахиоцефальные артерии. Анатомическая реваскуляризация брахиоцефальных артерий может быть выполнена либо эндартерэктомией, либо путем обходного анастомоза.
Эндартерэктомия
Эндартерэктомия — эффективный метод лечения очаговых поражений, затрагивающих среднюю часть проксимальной безымянной или общей сонной артерии. Когда атеросклеротическое поражение расположено в устье брахиоцефального ствола, в этот процесс обычно вовлекается поперечная дуга.Однако в этой ситуации эндартерэктомия может быть сопряжена с опасностями эмболизации, неполной эндартерэктомии и расслоения аорты. Кроме того, эндартерэктомия не подходит для пациентов с заболеванием, включающим вариант дуги крупного рогатого скота (левая общая сонная артерия, отходящая от безымянной артерии), потому что пережатие безымянной артерии может вызвать ишемию в обоих полушариях головного мозга.
Связанные
.Лучшие 9 гомеопатических препаратов от ревматоидного артрита
Гомеопатия показывает замечательные результаты в легких и умеренных случаях ревматоидного артрита. Однако в тяжелых случаях ревматоидного артрита с запущенными деформациями гомеопатия помогает справиться с симптомами. Гомеопатические лекарства от ревматоидного артрита помогают справиться с болью и ригидностью в суставах, но эти деформации невозможно исправить.


Что такое ревматоидный артрит
Ревматоидный артрит — это хроническое воспалительное заболевание, вызывающее воспаление суставов с болью, отеком и ригидностью суставов.Эти симптомы обычно начинаются с мелких суставов рук или ног, а затем могут поражать и другие крупные суставы. Он имеет тенденцию задействовать несколько суставов одновременно и симметрично. Это аутоиммунное заболевание, которое означает, что собственные защитные клетки организма начинают разрушать собственные здоровые ткани. При ревматоидном артрите иммунные клетки вызывают воспаление, ведущее к разрушению суставов. Это в первую очередь поражает суставы, но может также влиять на другие органы, такие как глаза, кожу, легкие, сердце и т. Д. Если вовремя не лечить, то болезнь прогрессирует и может вызвать деформацию суставов и привести к инвалидности.Это заболевание имеет сильную генетическую основу и, как правило, передается по наследству.
Каковы его симптомы?
Суставные симптомы — Основными симптомами являются боль в суставах, припухлость в суставах, скованность суставов, которые чаще всего появляются утром и после периодов бездействия. При этом несколько суставов задействованы симметрично, то есть задействованы одни и те же суставы с обеих сторон тела.
Первоначально симптомы начинаются с мелких суставов рук или ног и могут прогрессировать на другие суставы, такие как запястье, локоть, плечо, колено, бедро и лодыжку.
Пораженный сустав также красный, теплый и нежный на ощупь в фазе обострения. Потеря функции суставов, подвижность и деформация появляются на более поздних стадиях, если вовремя не лечить. Некоторые общие признаки и симптомы, которые могут сопровождать поражение суставов, включают слабость, потерю аппетита, потерю веса, лихорадку, мышечные боли, депрессию и анемию.
Диагностические критерии:
Диагностические критерии ревматоидного артрита следующие:
Для диагностики ревматоидного артрита должны присутствовать любые четыре из следующих:
1.Артрит множественного сустава (3-4 различных сустава или более) на срок более 6 недель
2. Утренняя скованность, продолжающаяся более 30 минут
3. Симметричное поражение одних и тех же суставов с обеих сторон тело
4. Артрит запястий, кистей или суставов пальцев
5. Развитие ревматоидных узелков под кожей
6. Положительный сывороточный ревматоидный фактор
7. Рентгенографические изменения, предполагающие эрозию суставов
