Аннулоэктазия ав клапанов что это
Аннулоэктазия это
В разделе Болезни, Лекарства на вопрос Опасен ли для здоровья «Пролапс Митрального Клапана»? И что это такое? заданный автором Jeffrey Deezy лучший ответ это Митральный клапан расположен между левым предсердием и левым желудочком.
Пролапс митрального клапана (ПМК) это порок сердца, при котором происходит прогибание створок митрального клапана в левое предсердие во время сокращения левого желудочка. В норме во время сокращения предсердия клапан открыт и кровь поступает в желудочек. Затем клапан закрывается и происходит сокращение желудочка за счет которого кровь выбрасывается в аорту. При ПМК пролабирование «прогибание» створок клапана во время сокращения левого желудочка приводит к тому, что часть крови поступает обратно в предсердие. Клинические признаки ПМК проявляются только при выраженном обратном забросе крови. Этот порок обычно встречается у молодых людей, чаще у женщин в возрасте от 14 до 30 лет. В большинстве случаев ПМК протекает бессимптомно, не приводит к нарушениям работы сердца и является случайной диагностической находкой при проведении эхокаридиографии сердца (ЭХО-КГ) . В редких случаях величина обратного заброса крови велика и требуется коррекция порока, вплоть до хирургического вмешательства.
Причина ПМК до конца не ясна. Известно, что ПМК часто наблюдается у пациентов, имеющих наследственные заболевания с дисплазией соединительной ткани. Например, при синдромах Элерса — Данло, Марфана, несовершенном остеогенезе.
Симптомы ПМК
В большинстве случаев пролапс митрального клапана протекает бессимптомно и его выявляют случайно при профилактическом обследовании.
К симптомам ПМК можно отнести:
— боли в левой половине грудной клетки (боли не связаны с физической нагрузкой и не купирующиеся при приеме нитроглицерина) ;
— чувство нехватки воздуха (возникает желание сделать глубокий, полноценный вдох) ;
— чувство частого сердцебиения или наоборот редкого биения сердца;
— головокружения, обмороки и предобморочные состояния;
— незначительное «беспричинное» повышение температуры;
— утренние и ночные головные боли.
Перечисленные симптомы не являются специфичными. Однако, при обследовании молодых людей с подобными жалобами часто выявляется ПМК.
Диагностика пролапса митрального клапана
При аускультации сердца терапевт или кардиолог может услышать характерный шум. При подозрении на порок сердца пациента направляют на электрокардиографию (ЭКГ) и эхокардиографию сердца (ЭХО-КГ) .
Лечение
При бессимптомном течении пролапса митрального клапана без признаков недостаточности митрального клапана нет необходимости в проведении лечения. Рекомендуют контрольное ЭХО-КГ 1 раз в год, наблюдение у кардиолога, отказ от употребления крепкого чая, кофе, алкоголя, курения.
Активное лечение необходимо лишь в том случае, когда пролапс сопровождается нарушениями ритма сердца и болями в сердце. В этом случае могут потребоваться специальные лекарственные препараты, которые назначит кардиолог.
Осложнения
ПМК в большинстве случаев протекает благоприятно, однако иногда может приводить к серьезным осложнениям:
— митральная недостаточность;
— инфекционный эндокардит;
— аритмии.
// Информация предоставлена справочником лекарственных средств «Видаль»
Ответ от 22 ответа[гуру]
Привет! Вот подборка тем с ответами на Ваш вопрос: Опасен ли для здоровья «Пролапс Митрального Клапана»? И что это такое?
Ответ от Александр Трембицкий[гуру]
Спроси у Виккипедии, она много знает про него. У меня врожденный 2 степени… Ни хера страшного. Вообще, если б врачи не сказали, что что-то не так, я б и не знал…
Ответ от Вуглускр[гуру]
смертельный порок сердца, при котором противопоказана минимальная нагрузка, такая как кашель, передвижение шагом, мастурбации (не говоря уже о сексе), печатание на клавиатуре и передвижение мыши
Ответ от Alex[гуру]
ПМК сейчас у каждого второго. опасность зависит от степени регургитации. при незначительной степени и отсутствии дискомфорта у пациента опасности нет. подробнее — у своего кардиолога, который обнаружил это явление. он расскажет, при каких симптомах необходимо будет к нему обращаться, какие нагрузки показаны и противопоказаны, и насколько часто нужно проводить обследования.
Ответ от Олечк@ Шок))[гуру]
у сына было в 3 классе, пропили курс таблеток всё наладилось, сейчас в 11 классе, врачи сказали нечего посылать вас в Краевую больницу ребёнок здоров
Ответ от Ђатьяна Исаева[гуру]
У меня пролапс. В свое время карате занималась, и ничего. Сейчас мне 61 год.
Ответ от Ѐоман Агабеков[новичек]
Походу и у меня подозрение на пролапс, лучшеб не говорили.)
Ответ от Ольга Гилева[новичек]
у меня пролапс, занималась конькобежным спортом, сейчас 61 год, но аритмии…
Ответ от Наиль сайфутдинов[новичек]
а может это всд
Ответ от 2 ответа[гуру]
Привет! Вот еще темы с нужными ответами:
Митральный клапан на Википедии
Посмотрите статью на википедии про Митральный клапан
Пролапс митрального клапана на Википедии
Посмотрите статью на википедии про Пролапс митрального клапана
Птерелай на Википедии
Посмотрите статью на википедии про Птерелай
Птеригий на Википедии
Посмотрите статью на википедии про Птеригий
Ответить на вопрос:
Source: 22oa.ru
Читайте также
Аневризмы восходящего отдела аорты и грудного отдела аорты
Сосудистая хирургия К. Бутова:В эфире программа «Сосудистая хирургия», в студии Ксения Бутова. Сегодня мы поговорим об аневризмах восходящего отдела аорты и аневризмах грудного отдела аорты. В нашей студии кандидат медицинских наук, сердечно-сосудистый хирург Соборов Марк Алексеевич.
Тема достаточно обширная, давайте с вами начнём с понятия и расскажем, что такое, вообще, аневризма?
М. Соборов:
Аневризма – это постоянное расширение аорты в два раза против нормального диаметра, но при этом должны присутствовать все три слоя артериальной стенки – интима, медиа и адвентиция.
К. Бутова:
Какие размеры аневризмы по классификациям можно выделить – малые, средние, большие? До каких объёмов максимально может дорасти аневризма вышеупомянутых отделов?
М. Соборов:
Мы должны сравнивать диаметр аневризмы с нормальным диаметром аорты. Ранее нормальный диаметр аорты определялся по данным аутопсии. В последнее время, начиная с 1991 года, он определяется по данным компьютерной томографии. В различных отделах аорты – восходящий, грудной, дуги – диаметр различный. Поэтому, давайте мы сначала, может быть, начнём с классификации.
В грудном отделе аорты существуют четыре отдела. Первый отдел – это корень аорты. Корень аорты – это структура, которая включает в себя аортально-фиброзное кольцо, створки аортального клапана, дуги и синусы вальсальвы. Восходящая аорта начинается от сино-табулярного сочленения, то есть от окончания этих дуг, и заканчивается на уровне устья брахиоцефального ствола. Дуга аорты начинается от брахиоцефального ствола и заканчивается на уровне устья левой подключичной артерии. Нисходящая грудная аорта начинается приблизительно от устья левой подключичной артерии и заканчивается на уровне диафрагмы.
В каждом из этих отделов свои диаметры. Показатели определяют диаметр аорты. В корне аорты это разнится у мужчин и женщин. У женщин от 3,5 до 3,72 – я имею в виду 3 см 7,2 мм. У мужчин – 3,63 — 3,91 см. Далее, на уровне восходящего отдела аорты – 2,86 см, это нормальный диаметр. На уровне грудного отдела – это приблизительно от 2,4 см до 2,9-3,0 см. На уровне диафрагмы – от 2,4 см до 2,7 см. Соответственно, если мы в два раза каждый этот параметр увеличим, мы от этого можем считать аневризму, что у человека существует аневризма. Давайте мы возьмём простой – 3,5 см на уровне аортального аорто-фиброзного кольца, вернее, на уровне синуса вальсальвы. Если мы увеличим этот диаметр на 50%, то у нас получится 5,25 см. Значит, больше 5,25 см – это аневризма, меньше – это уже расширение аорты, другими словами, эктазия. Собственно говоря, диаметр 5 см является отправной точкой, когда необходимо принимать какие-то решения по поводу лечения человека, такие параметры аорты.
Диаметр аорты 5 см является отправной точкой, когда можно говорить об аневризме.
К. Бутова:
Какова статистика, какой отдел чаще поражается? Есть ли возрастной ценз?
М. Соборов:
Конечно. В целом, встречаемость данного заболевания, если брать данные аутопсии – 0,7%. Если взять другую статистику, то получается от 8 до 12 случаев на 100 000 населения. Если брать по отделам, то восходящая аорта поражается примерно в 22%, дуга аорты поражается в 18% случаев, нисходящий отдел – в 19% случаев, грудной аорты. Все остальные проценты – относится к брюшной аорте.
К. Бутова:
Но, в принципе, 8-12 случаев на 100 000 населения – не так уж и редко. Таких больных, наверное, достаточно в московских клиниках?
М. Соборов:
Да, конечно. Тем более, что не все клиники оперируют подобных больных, поэтому, специализированные клиники, в общем-то, не пустуют.
К. Бутова:
Скажите, пожалуйста, у кого чаще встречаются аневризмы – у мужчин или у женщин?
М. Соборов:
У мужчин, по разным данным, в 2, либо в 4 раза чаще встречаются аневризмы.
К. Бутова:
А с чем это связано? С поднятием тяжестей, с большой физической нагрузкой, или есть специфические причины?
М. Соборов:
Все ваши замечания, конечно, очень справедливы. Конечно, это с полом связано, безусловно. Давайте сначала так: это связано с половыми, гендерными признаками и с генетической предрасположенностью. Мужчины чаще, например, болеют атеросклерозом, это тоже всем хорошо известно. Но есть один параметр, который нивелирует половые различия. Если мы соотнесём диаметр аорты с площадью поверхности тела, то встречаемость аневризмы будет и у мужчин, и у женщин одинаковая.
К. Бутова:
Какая основная возрастная группа страдает? Помимо больных атеросклерозом, про которых, в принципе, и так понятно.
Приблизительно ответ будет таким же, как и в случае расслоения аорты. Всё зависит от этиологии, от причины, в результате которой развилась аневризма. Но, если брать в целом популяцию, то это, конечно, больные старше 40 лет, между 50 и 60 годами.
Основная причина аневризмы аорты – атеросклероз.
К. Бутова:
То есть в принципе, достаточно молодые, не 90 лет. 40-50 – это молодой, работоспособный возраст.
Мы, практически, подошли к этиологии. Давайте поговорим об основных причинах, которые могут привести к развитию данной патологии.
М. Соборов:
Первую причину мы с вами уже попытались озвучить – это атеросклероз. В грудном отделе он не так часто, всё-таки, является основной причиной развития аневризмы, как, например, в брюшном отделе. Он проявляется уже на стадии, когда атеросклеротические массы откладываются не внутри клетки, а уже в межклеточном пространстве, под интимой, затрагивают фиброзно-мышечный слой аорты. Тем не менее, он является достаточно весомой этиологической причиной.
Конечно, врождённое дегенеративное поражение соединительной ткани, наследственный синдром. Это, прежде всего, синдром Марфана – известная патология, которая обсуждается довольно давно и довольно хорошо описана, в том числе и в отечественной литературе. Помимо синдрома Марфана, совершенно недавно был выделен ещё один генетический синдром. Синдром Марфана – это поражение на уровне 15-й хромосомы, он влияет на синтез белка фибриллина. Поражение этого гена уменьшает количество фибриллина, в результате не вырабатывается эластин и поражается соединительная ткань.
Ещё один синдром, очень похожий на синдром Марфана, выделен совершенно недавно, по-моему, в 1993 году – это синдром Лойса-Дитса. Внешние признаки очень похожи на поражения при синдроме Марфана, но другой тип хромосомного поражения и другой механизм развития. Помимо этого, синдром Элерса-Данло – это повышенная растяжимость кожи и отсутствие соединений, можно так сказать, в соединительной ткани. Там часто очень возникают разрывы матки, разрывы кишечника, очень часто. Первым проявлением является не разрыв аорты и расслоение, а разрыв кишечника, разрывы внутренних органов.
Ещё есть наследственный синдром, в западной литературе Тюрнера, мы говорим Тёрнера. Раньше мы его вообще называли синдром Шерешевского-Тёрнера. Наследственный синдром, характеризуется двумя признаками – невысоким ростом и половым инфантилизмом. При этом тоже может возникать аневризма. Вот, собственно говоря, весь список врождённых синдромов.
К. Бутова:
Марк, скажите, на бытовом уровне какие причины могут начать активировать механизм развития аневризмы? Курение, может быть, неподвижный образ жизни, что вы можете перечислить?
М. Соборов:
Вы совершенно правильно сказали. Наследственные синдромы мы перечислили, но, помимо этого, конечно, существуют наши болезни цивилизации. Прежде всего, артериальная гипертензия. Курение способствует увеличению, оно является пусковым механизмом, ускоряет атеросклеротические процессы в организме, процессы формирования атеросклеротических бляшек и т.д. Ещё существует, так называемый, идиопатический синдром поражения соединительной ткани, его причиной считают преждевременное старение. Это синдром Гзеля-Эрдгейма. Считается, что пусковым механизмом его является процесс преждевременного старения, который связан именно с современным образом жизни – со стрессами, с курением, с неправильным питанием, с питанием консервантами и т.д. В результате, без видимых генетических причин поражается соединительная ткань аорты.
Есть ещё группа воспалительных заболеваний. Раньше, ещё даже в моей практике встречались сифилитические аневризмы. Они стоят несколько отдельной группой, воспалительные. Сифилитических аневризм за последнее время нет, давно не встречались, поэтому не стоит, наверное, их бурно обсуждать. Но встречаются другие, например, болезнь Такаясу, аортоартериит, впервые был описан в Японии. Он в основном связан, конечно, со стенотическим поражением артерий, и аорты в том числе, но, постстенотические расширения приводят к формированию аневризмы. Гигантоклеточный аортоартериит, просто инфекции, мы их называем ещё микотические – воспаления, вызванные грибками, бактериями на фоне ослабления иммунитета, определённой наследственной предрасположенности. Иногда, бывает, заносят ятрогенные поражения на фоне каких-то манипуляций. Ещё беременность и травма. Такие причины.
К. Бутова:
Да, причин достаточно много, всем хватит. Марк, давайте подойдём теперь к механизму возникновения аневризмы, поговорим немножко о патогенезе, как всё происходит. Пожалуйста, вкратце расскажите нам.
М. Соборов:
Вкратце – поражается средний слой аорты. Происходит, выражаясь бытовым языком, разрежение среднего слоя. Там находятся специальные пластины, в восходящем отделе и в грудной аорте, которые состоят, по большей части, из эластина. К этим пластинам ещё подходят мышечные волокна, которые регулируют их движения. Между пластинами имеются мостики. Когда происходит сердечный толчок, то аорта растягивается, она помогает сердцу качать кровь и распределять её по всем сосудистым бассейнам. Происходит толчок, аорта сначала растягивается, а потом сжимается. За этот процесс отвечает средний слой аорты. Если он поражён и если в нём произошло разрежение, то этот процесс неэффективен. Аорта часто даже не возвращается в исходную позицию после каждого толчка, а проскакивает это серединное положение и немножко сжимается, опять расширяется и опять сжимается. Когда поражён средний слой, аорта уже не возвращается в исходное положение, диаметр аорты всё увеличивается и увеличивается. Кстати, она и с возрастом увеличивается тоже, это было отмечено.
К. Бутова:
То есть даже в нормальных условиях, в норме всё равно идёт рост аорты?
М. Соборов:
Да-да. Но, когда имеется поражение среднего слоя, он всё больше и больше увеличивается, что влияет на гемодинамику. В результате сначала образуется небольшая аневризма, потом она увеличивается, отсюда уже начинает появляться клиника.
К. Бутова:
Какие жалобы, какие симптомы будут отмечать у себя пациенты?
М. Соборов:
Можно разделить, наверное, на три типа жалоб. Общие, связанные с поражением аортального клапана, и симптомы компрессии, симптомы сдавления окружающих органов и тканей. Чаще всего, если мы берём корень аорты, то поражается не только сама аорта, а ещё поражается аортальный клапан. Если диаметр аортально-фиброзного кольца не первышает 150%, это называется аорто-аннулоэктазия; если это больше – это уже аневризма. При поражении аортального клапана возникает его недостаточность, в этом случае на первое место будут выходить симптомы поражения аортального клапана, аортальной недостаточности. Какие проявления?
Когда сердце сокращается в систолу, оно выбрасывает кровь аорты. Но, поскольку аортально-фиброзное кольцо слишком растянуто, то часть крови возвращается обратно, поэтому сердце начинает работать с большим объёмом крови. Объём крови становится всё больше и больше, потому что не хватает крови для того, чтобы достичь всех отдалённых точек в организме. В результате сердце работает под большой нагрузкой, и его масса увеличивается. Этой массы не хватает для того, чтобы коронарные артерии снабжали весь миокард кровью. Поэтому, начинаются боли стено-кардитического характера, так называемая, относительная коронарная недостаточность. Затем может присоединяться одышка; когда левый желудочек немного не справляется с нагрузкой, то возникает застой в малом круге кровообращения, может возникать одышка.
Ещё могут возникать кратковременные обмороки. Дело в том, что, когда организм находится в горизонтальном положении, у него кровообращение, распределение крови по всем сосудистым бассейнам выравнивается, становится одинаковым. Это такой сбой в распределении крови. Помимо обмороков, ещё может быть одышка в ортостатическом положении, ортопноэ так называемое, и ночные приступы удушья, но это уже в финальной стадии, скажем так, аортальной недостаточности. Как это может внешне проявляться? Могут сонные артерии пульсировать, пульсация сонных артерий повышена, вы можете увидеть у человека. С каждым сердечным толчком может голова покачиваться, вот такая симптоматика. Асимметрия пульса может возникнуть, разница артериального давления на руках и на ногах на 20 мм. Что ещё? При аускультации диастолический шум после аортального компонента второго тона.
К. Бутова:
Это основные жалобы?
М. Соборов:
Это если поражён аортальный клапан. Но аневризма может возникнуть дальше, в восходящем отделе, не затрагивая аортальный клапан. Тогда у нас могут возникнуть дуги аневризмы изолированно, и точно так же может выходить в нисходящем грудном отделе.
К. Бутова:
Основные – какие? Какие-то острые боли может почувствовать человек?
М. Соборов:
Может. Тогда мы говорим уже об общих симптомах, характерных для аневризмы. Общие симптомы – это боли. Когда стенка аорты растягивается, в стенке аорты рецепторы, они вызывают боли. Боли чаще всего возникают по утрам, когда человек встаёт и когда поднимает руки, в этом положении.
Основной симптом поражения аорты – боль за грудиной, особенно, по утрам, при потягивании после сна.
К. Бутова:
То есть встал, потянулся, и в этот момент возникает острая боль?
М. Соборов:
Да, возникают. Но они не настолько острые, они отличаются от стенокардитических. Это боли за грудиной, но при этом они не напоминают стенокардитические. Боли более длинные и не связаны с приёмом, нитроглицерин не влияет на их продолжительность и интенсивность.
К. Бутова:
То есть основной синдром – это боли? Есть дополнительные синдромы?
М. Соборов:
Боль, одышка, сердцебиение – всё это связано с нарушением кровообращения. Дальше идут симптомы компрессии. Если это с восходящим отделом связано, это может быть либо сдавление пищевода, тогда будет нарушено глотание, либо это может быть сдавление трахеи и главных бронхов. В этом случае мы получим кашель, у человека наичнается кашель непонятного происхождения, он кашляет и кашляет, сухой, мокрота не отделяется. Можно задуматься о том, что происходит сдавление. Далее, допустим, при сдавлении у человека появляется охриплость голоса, очень часто обращаются – это сдавление левого возвратного нерва. Помимо охриплости голоса может быть сдавление шейного сплетения, тоже слева. В этом случае у нас получается синдром Горнера – птоз, миоз и энофтальм. Это разница в диаметре зрачка, глаза посажены слишком глубоко, один глаз слишком глубоко посажен со стороны поражения. Узкая глазная щель, заужена глазная щель – вот такой синдром.
К. Бутова:
В принципе, основные синдромы вы перечислили?
М. Соборов:
В общем, да. Одышка при сдавлении лёгкого ещё может быть.
К. Бутова:
Хорошо, потенциальный пациент почувствовал у себя эти симптомы, он обращается в поликлинику. Какие методы исследования ему будут выполняться на первом этапе?
М. Соборов:
Стандартно большинство обращается, конечно, к ЛОР-врачу из-за осиплости голоса, но существуют и кардиальные жалобы, по которым даже у молодых людей подозревают сердечное поражение ишемического характера и производят электрокардиографию.
К. Бутова:
Можно ли на ЭКГ увидеть какие-то признаки?
М. Соборов:
Если у нас имеется поражение аортального клапана, мы увидим признаки гипертрофии левого желудочка при перегрузке и при артериальной гипертензии тоже. Если никаких ишемических признаков нет, значит, нам надо продолжать обследование. У нас есть два варианта обследования. Если человек находится в хорошем состоянии, значит, начинается стандартное обследование. Диагноз аневризмы ему ещё не заподозрили.
К. Бутова:
Да, тут даже тяжело заподозрить, не каждый держит в своей голове возможность такой патологии.
М. Соборов:
Да, вы говорите: «Человек обратился в поликлинику». Конечно, его пошлют на два исследования. Его пошлют, скорее всего, на ЭХО, эхокардиографию, и на рентген грудной клетки. Обе методики очень информативные. Рентген–специфичность до 64%, обычная рентгенография, не инвазивная. Там определяют увеличение тени средостения и увеличение тени аорты. Соответственно, дальше исследование. Дальше эхокардиография, но, как правило, часто вместе назначают эти два исследования. На эхокардиографии мы можем увидеть недостаточность аортального клапана, определить степень регургитации при допплеровском исследовании. Диаметр аорты можем определить в восходящем отделе, в грудном отделе, в нисходящем.
Наиболее информативной является компьютерная томография. Сейчас мы используем мультиспиральную компьютерную томографию с контрастированием, которая, практически, отвечает на все наши вопросы – и локализация, и состояние стенки аорты, и протяжённость аневризмы. В общем, практически, на все вопросы она отвечает.
К. Бутова:
Если у пациента заподозрили аневризму грудного или восходящего отдела аорты, куда дальше его направляют, каковы его действия? Его направляют к окружному сердечно-сосудистому хирургу, или в специализированный стационар? Куда нашим пациентам обращаться? Потому что лечение в поликлинике не всегда доступно.
М. Соборов:
Я понимаю. Во-первых, нужно подтвердить диагноз. Прежде всего, есть кардиолог в поликлинике. Конечно, кардиолог отправляет к доступному сердечно-сосудистому хирургу, но не во всякой поликлинике, конечно, есть такое сейчас.
К. Бутова:
Да, сейчас объединение поликлиник. Насколько я знаю, в каждом крупном поликлиническом центре есть сердечно-сосудистый хирург. Либо в прикреплённых стационарах, в городских больницах, где в консультативно-диагностическом центре производят консультации таких тяжёлых пациентов.
М. Соборов:
Да, есть сердечно-сосудистый хирург, который уже устанавливает диагноз и определяет показания к лечению, исходя, с одной стороны, из симптомов, которые мы с вами перечислили, с другой стороны, из диаметра того или иного отдела аорты. Если диаметр превышает 5 см, то это является показателем аневризмы, является показанием к хирургическому лечению, или, если аорта растёт в полгода на полсантиметра при динамическом обследовании.
К. Бутова:
Скажите, пожалуйста, если не выявили, или пациент просто отказывается от лечения, какие возможные осложнения могут возникнуть?
М. Соборов:
Самое грозное осложнение – это разрыв аорты или расслоение. Два основных. Но, при недостаточности аортального клапана может возникнуть терминальная желудочковая недостаточность, которая, вообще, может привести к очень плачевным последствиям.
К. Бутова:
Учитывая последние тенденции, сейчас пациенты уже поступают к сердечно-сосудистому хирургу вовремя, до начала развития осложнений? Меня интересует вопрос, как обследуют, выявляют ли данную патологию и успевают ли вовремя оказать специализированную помощь? Именно по количеству операций, какие в основном преобладают – плановые или экстренные?
М. Соборов:
Расслоение коварно тем, что часто возникает у пациентов, у которых не было увеличения диаметра аорты, не было аневризмы. Оно может возникнуть при нормальном диаметре аорты, поэтому оно коварно. Её выявляемость очень низкая, а низкая выявляемость из-за низкой осведомлённости. В случае аневризмы ситуация немножко получше, всё-таки. Выявляемость аневризмы лучше в связи с современным развитием технологий, в связи с тем, что сейчас у нас очень много различных методик обследования, много аппаратуры. Но, примерно 30% аневризм остаются невыявленными. Далее пациент направляется на оперативное лечение.
Примерно 30% аневризм остаются невыявленными.
К. Бутова:
Какие методы существуют и всех ли пациентов можно взять на оперативное лечение?
М. Соборов:
С методикой, в общем-то, история довольно драматичная. Изначально выполняли операцию, в 2011 году была произведена такая операция. Аневризмы бывают разные, скажем так. Бывают аневризмы диффузные, которые затрагивают всю аорту, бывают локальные, раньше в том числе и сифилитические аневризмы. Это выпячивание в виде гриба, одно входное отверстие и рядом с самой аортой находится шар на тоненькой-тоненькой ножке, которая в аорту проникает. Одна из операций заключалась в том, что ввели 11 метров проволоки в это образование в восходящем отделе для того, чтобы наступил тромбоз. Но, к сожалению, больной умер, там уже была инфекция. Он умер именно от инфекции.
Сейчас, конечно, такие операции не делают, хотя что-то подобное пытаются на самом деле изобрести и придумать, но не такими незащищёнными способами. Раньше делали клиновидную резекцию, так называемую, то есть часть аорты в виде ромба вырезали и стеночки сшивали. Но, в связи с причинами, в связи с этиологиями этого заболевания понятно, что эта операция не будет эффективной, и от неё отказались. После этого стали выполнять изолированное протезирование аорты. Брали сосудистый протез и восходящий, допустим, отдел. Понятно, что дугу не оперировали, только нисходящую грудную аорту и восходящую аорту. Брали сосудистый трубчатый протез и имплантировали. Результаты на восходящем отделе были не совсем удовлетворительные с трубчатым сосудистым протезом, потому что там преобладают, всё-таки, врождённые дегенеративные процессы. В нисходящем отделе грудной аорты результаты были получше, потому что нисходящую грудную аорту можно пережать на определённое время. Но эта операция была придумана уже в эру искусственного кровообращения.
Потом стали делать операцию изолированного протезирования восходящей аорты аортального клапана. Оставалась часть аорты на уровне синуса вальсальвы, она всё равно деградировала, больные всё равно умирали. Она разрывалась, анастомозы этих протезов не были состоятельными, больные всё равно умирали. Тогда была придумана революционная операция, её придумал Хью Бенталл в 1964 году, если я не ошибаюсь. Он вшивал искусственный клапан сердца в сосудистый протез, имплантировал его в восходящий отдел аорты и имплантировал этот протез на кнопочках в устья коронарных артерий. Эта операция является золотым стандартом и по сей день. В случаях, когда очень большая аневризма, когда невозможно произвести какую-то другую пластическую операцию, выполняется именно эта процедура с очень хорошим эффектом. Недостаток – пациент вынужден принимать антикоагулянты всю оставшуюся жизнь, но эффект от этой операции очень хороший.
Современные операции, опять же, революционные – это операция Дэвида, пластика аортального клапана. Но, сначала первая пластическая операция была предложена английским хирургом Мауди Якобом – это ремоделирование аортального клапана. Там оставался собственно аортальный клапан, но при этом вшивались синусы вальсальвы в сосудистый протез, а в самом протезе выкраивались три аркады, при этом аортальные дуги в сосудистом протезе оставались. Они были из этой сосудистой ткани, и по этим дугам вшивались синусы вальсальвы, но при этом не производилось никаких манипуляций с аортально-фиброзным кольцом. В связи с тем, что на аортальный клапан ложится очень большая нагрузка вследствие гемодинамики, эта операция, всё-таки, была не столь эффективной.
Поэтому, в 1991 году была предложена операция Дэвида. Там, помимо самого сосудистого протеза, на котором формировался новый аортальный клапан, происходило ремоделирование аортально-фиброзного кольца, его уменьшение. Эти больные не требуют антикоагулянтной терапии, результаты такой операции хорошие. Есть несколько модификаций операции Дэвида. Позже были предложены более упрощённые варианты, это, например, операция Florida Sleeve, есть операция Озаки. Это когда из собственного перикарда делается биологический протез, выкраиваются створки аортального клапана и реимплантируются. Сейчас она довольно популярна.
Все операции, которые я перечислил, выполняются у нас в Москве.
К. Бутова:
Получается, индивидуальные показания у каждого пациента, каждому пациенту выбирается определённый метод оперативного лечения?
М. Соборов:
Да.
К. Бутова:
Скажите, пожалуйста, какие прогнозы оперативного лечения, как долго пациенты живут? Бывают ли рецидивы, осложнения в отдалённом периоде?
М. Соборов:
Конечно. Во-первых, как мы уже с вами поняли, поражение аорты – мы можем сказать, что это не локальная аневризма аорты, а что это аневризматическая болезнь: аорта поражается диффузно, практически, на всём протяжении, поскольку болезнь поражает весь организм, грубо говоря, а не какой-то локальный участок. Поражается вся аорта. В послеоперационном периоде очень принципиальное значение имеет ремоделирование гемодинамики. Если так или иначе остаются слабые участки, то в них могут сформироваться аневризмы. Если не делать тотальную операцию, то, в зависимости от причины поражения аорты, могут возникнуть рецидивы аневризмы, вплоть до разрыва аорты. Поэтому, необходимо оперировать и дугу аорты; если есть поражение дуги – это отдельное, целое направление в хирургии аорты. В данном случае производится полная остановка кровообращения, при этом сосуды, которые питают головной мозг, снабжаются кровью, но, всё равно, происходит охлаждение пациента, и выполняется протезирование дуги аорты.
В своё время Ханс Борст придумал такую операцию, которая называлась «Хобот слона». Это когда протезируется сначала восходящий отдел, потом на уровне дуги протезируется дуга аорты, а на уровне последнего, самого дальнего, дистального анастомоза протез вворачивался; накладывался анастомоз между нисходящим началом, нисходящей грудной аортой, и туда опускалась часть сосудистого протеза, вглубь нисходящей грудной аорты. Через 3-6 месяцев больной должен был приходить повторно, этот протез должен был фиксироваться, то есть из другого доступа повторное вмешательство в плановом порядке. Двухэтапная операция. В этом случае, конечно, рецидив уже исключался.
Сейчас существует операция, называется «Замороженный хобот слона». Специальный протез и стент-графт имплантируется в нисходящий грудной отдел аорты, там он сразу раскрывается, и после этого выполняется та же самая процедура, о которой мы с вами говорили. Сейчас большинство операций при поражении дуги аорты начинаются именно не с начала, не с головы, а начинаются с конца. Сначала больной охлаждается, накладывается дистальный анастомоз, потом постепенно, поэтапно происходит реконструкция дуги, восходящей аорты, аортального клапана.
К. Бутова:
Заболевание непростое, лечение требуется долгое, потом постоянный приём антикоагулянтов. «А можно ли лечить консервативно данную патологию?» — наверное, спросят наши слушатели. Капельницами, таблетками?
М. Соборов:
Если третий тип расслоения, в общем-то, в некоторых случаях можно, хотя желательно всё лечить оперативно. Можно лечить и консервативно, консервативно-активная выжидательная тактика. Но, если аневризма достигла диаметра более 5 см, по практическим данным всех рекомендаций больному в плановом порядке нужно производить оперативное лечение. Потому что 34% летальности через 3 года и от 40 до 50% через 5 лет после возникновения аневризмы. Диаметр аорты очень чётко коррелирует процент летальности.
К. Бутова:
Частый вопрос: является ли возраст противопоказанием?
М. Соборов:
В настоящий момент возраст не является противопоказанием. На уровне развития современных технологий в любом возрасте можно оперироваться. Если только есть дополнительные медицинские показания по другим органам или системам.
Современные технологии позволяют оперировать аорту в любом возрасте.
К. Бутова:
Давайте поговорим о профилактике. Какие основные профилактические методы вы посоветуете? У кого ещё не случилось, но есть какая-то, может быть, генетическая предрасположенность, и у кого уже случилось, и человек живёт после операции.
М. Соборов:
Универсальные рекомендации, практически, одинаковые даются всем пациентам. Избегать подъёма тяжестей, 3-5 кг максимум, избегать тяжёлых физических нагрузок, избегать стресса, контроль артериального давления, не более 110-120 мм ртутного столба систолического давления, приём бета-блокаторов. Это универсальные рекомендации, которые мы даём пациентам, ещё не прооперированным, и пациентам, у которых была операция. При наличии симптомов, при наличии подозрения необходимо обследование.
К. Бутова:
Да, самая главная профилактика – вовремя обращаться к врачу.
М. Соборов:
Да, и активное динамическое наблюдение.
К. Бутова:
Спасибо, Марк Алексеевич! В нашей студии был сердечно-сосудистый хирург, кандидат медицинских наук Соборов Марк Алексеевич. С вами была Ксения Бутова.
Аннулоэктазия это | Сердце феникса
Аннулоэктазия это
В разделе Болезни, Лекарства на вопрос Опасен ли для здоровья «Пролапс Митрального Клапана»? И что это такое? заданный автором Jeffrey Deezy лучший ответ это Митральный клапан расположен между левым предсердием и левым желудочком.
Пролапс митрального клапана (ПМК) это порок сердца, при котором происходит прогибание створок митрального клапана в левое предсердие во время сокращения левого желудочка. В норме во время сокращения предсердия клапан открыт и кровь поступает в желудочек. Затем клапан закрывается и происходит сокращение желудочка за счет которого кровь выбрасывается в аорту. При ПМК пролабирование «прогибание» створок клапана во время сокращения левого желудочка приводит к тому, что часть крови поступает обратно в предсердие. Клинические признаки ПМК проявляются только при выраженном обратном забросе крови. Этот порок обычно встречается у молодых людей, чаще у женщин в возрасте от 14 до 30 лет. В большинстве случаев ПМК протекает бессимптомно, не приводит к нарушениям работы сердца и является случайной диагностической находкой при проведении эхокаридиографии сердца (ЭХО-КГ) . В редких случаях величина обратного заброса крови велика и требуется коррекция порока, вплоть до хирургического вмешательства.
Причины заболевания
Причина ПМК до конца не ясна. Известно, что ПМК часто наблюдается у пациентов, имеющих наследственные заболевания с дисплазией соединительной ткани. Например, при синдромах Элерса — Данло, Марфана, несовершенном остеогенезе.
Симптомы ПМК
В большинстве случаев пролапс митрального клапана протекает бессимптомно и его выявляют случайно при профилактическом обследовании.
К симптомам ПМК можно отнести:
— боли в левой половине грудной клетки (боли не связаны с физической нагрузкой и не купирующиеся при приеме нитроглицерина) ;
— чувство нехватки воздуха (возникает желание сделать глубокий, полноценный вдох) ;
— чувство частого сердцебиения или наоборот редкого биения сердца;
— головокружения, обмороки и предобморочные состояния;
— незначительное «беспричинное» повышение температуры;
— утренние и ночные головные боли.
Перечисленные симптомы не являются специфичными. Однако, при обследовании молодых людей с подобными жалобами часто выявляется ПМК.
Диагностика пролапса митрального клапана
При аускультации сердца терапевт или кардиолог может услышать характерный шум. При подозрении на порок сердца пациента направляют на электрокардиографию (ЭКГ) и эхокардиографию сердца (ЭХО-КГ) .
Лечение
При бессимптомном течении пролапса митрального клапана без признаков недостаточности митрального клапана нет необходимости в проведении лечения. Рекомендуют контрольное ЭХО-КГ 1 раз в год, наблюдение у кардиолога, отказ от употребления крепкого чая, кофе, алкоголя, курения.
Активное лечение необходимо лишь в том случае, когда пролапс сопровождается нарушениями ритма сердца и болями в сердце. В этом случае могут потребоваться специальные лекарственные препараты, которые назначит кардиолог.
При наличии митральной недостаточности в некоторых случаях показано выполнение пластики или протезирования клапана.
Осложнения
ПМК в большинстве случаев протекает благоприятно, однако иногда может приводить к серьезным осложнениям:
— митральная недостаточность;
— инфекционный эндокардит;
— аритмии.
// Информация предоставлена справочником лекарственных средств «Видаль»
Ответ от 22 ответа[гуру]
Привет! Вот подборка тем с ответами на Ваш вопрос: Опасен ли для здоровья «Пролапс Митрального Клапана»? И что это такое?
Ответ от Александр Трембицкий[гуру]
Спроси у Виккипедии, она много знает про него. У меня врожденный 2 степени… Ни хера страшного. Вообще, если б врачи не сказали, что что-то не так, я б и не знал…
Ответ от Вуглускр[гуру]
смертельный порок сердца, при котором противопоказана минимальная нагрузка, такая как кашель, передвижение шагом, мастурбации (не говоря уже о сексе), печатание на клавиатуре и передвижение мыши
Ответ от Alex[гуру]
ПМК сейчас у каждого второго. опасность зависит от степени регургитации. при незначительной степени и отсутствии дискомфорта у пациента опасности нет. подробнее — у своего кардиолога, который обнаружил это явление. он расскажет, при каких симптомах необходимо будет к нему обращаться, какие нагрузки показаны и противопоказаны, и насколько часто нужно проводить обследования.
Ответ от Олечк@ Шок))[гуру]
у сына было в 3 классе, пропили курс таблеток всё наладилось, сейчас в 11 классе, врачи сказали нечего посылать вас в Краевую больницу ребёнок здоров
Ответ от Ђатьяна Исаева[гуру]
У меня пролапс. В свое время карате занималась, и ничего. Сейчас мне 61 год.
Ответ от Ѐоман Агабеков[новичек]
Походу и у меня подозрение на пролапс, лучшеб не говорили.)
Ответ от Ольга Гилева[новичек]
у меня пролапс, занималась конькобежным спортом, сейчас 61 год, но аритмии…
Ответ от Наиль сайфутдинов[новичек]
а может это всд
Ответ от 2 ответа[гуру]
Привет! Вот еще темы с нужными ответами:
Митральный клапан на Википедии
Посмотрите статью на википедии про Митральный клапан
Пролапс митрального клапана на Википедии
Посмотрите статью на википедии про Пролапс митрального клапана
Птерелай на Википедии
Посмотрите статью на википедии про Птерелай
Птеригий на Википедии
Посмотрите статью на википедии про Птеригий
Ответить на вопрос:
Source: 22oa.ru
Читайте также
это что такое? Причины, симптомы и лечение патологии
Эктазия — это патологическое расширение стенок сосуда или протока железы, которое наблюдается на определенном участке. Чаще всего болезненным изменениям подвергается внутренняя яремная вена или молочная железа. Заболевание встречается у пациентов среднего и пожилого возраста. Если при расширении молочных протоков признаки патологии выражены явно, то венозная эктазия может длительное время протекать бессимптомно, но при этом прогрессировать.
Причины венозной эктазии
При эктазии вены происходит расширение просвета сосуда на ограниченном участке. Патология начинает развиваться еще в молодые годы, но проявляется у пациентов в возрасте после 40 лет.
Основной причиной этого заболевания являются чрезмерные физические нагрузки. А также спровоцировать изменения сосудов могут травмы, гормональные нарушения, отклонения в метаболизме.
Чаще всего встречается эктазия яремной вены (флебэктазия). Этот сосуд проходит в области шеи. Заболевание возникает из-за нарушения работы клапанов вены. Причиной патологии являются следующие факторы:
- травмы головы и шейной части позвоночного столба;
- работа, требующая длительного сидения в неудобной позе;
- остеохондроз;
- эндокринные и сердечно-сосудистые заболевания.

Симптомы поражения яремной вены
Долгое время заболевание развивается без внешних проявлений. Лишь спустя несколько лет возникают начальные признаки эктазии. Это припухлость и образование «мешочка» синего цвета в области шейных вен. Первое время болезненность не ощущается. Заметить патологию можно только при медицинском осмотре.
По мере развития недуга возникает болевой синдром. Неприятные ощущения и дискомфорт появляются при голосовом напряжении или поворотах головы. В запущенных случаях боль в шее становится постоянной, у пациента затруднено дыхание, голос становится охрипшим. Патология требует немедленного лечения, так как нарушения работы внутренней яремной вены сказывается на функционировании всех систем организма.
Диагностика и лечение венозной эктазии
При подозрении на патологию необходимо провести комплексную диагностику. Врач назначает ряд исследований для выявления венозной эктазии. Это дуплексное сканирование шейных сосудов, МРТ головы, УЗИ шейной части позвоночника, а также веносинусография.
Выбор метода лечения зависит от степени нарушений. Если патология небольшая, то ведут динамическое наблюдение за состоянием пациента. Больному рекомендуют снизить нагрузку на позвоночник. Назначают анальгетики для снятия болевого синдрома. Если эктазия прогрессирует, то делают хирургическую операцию. Пораженный участок вены удаляют и сшивают здоровые части сосуда.
Причины расширения протока молочной железы
Эктазия молочных желез представляет собой расширение их протоков, которое не связано с лактацией. У здоровой женщины в груди постоянно образуется небольшое количество молока, даже в период, когда она не кормит ребенка. В норме это вещество рассасывается в ходе протока и не выделяется наружу.
При эктазии молочного протока жидкость накапливается и выходит наружу. Появляются выделения из сосков. Можно назвать следующие причины патологии:
- Такое явление нередко наблюдается у женщин в период климакса и менопаузы из-за эндокринной перестройки организма.
- Повышенная секреция гормона пролактина может стать причиной закупорки протока молочной железы.
- Травмы груди могут привести к деформации протоков.
- Злокачественные опухоли грудных желез часто приводят к возникновению эктазии. Это наиболее опасная разновидность расширения молочных протоков, которая требует незамедлительного лечения.
- Запущенное воспаление молочных желез.
В группу риска входят женщины от 45 до 55 лет, имеющие в анамнезе искусственное прерывание беременности или операции на молочных железах. Спровоцировать эктазию может и ношение слишком тугого и тесного белья.
Симптомы расширения молочных протоков
Признаки эктазии обычно резко выражены. Меняется форма сосков, они становятся плоскими, а иногда даже втянутыми. Появляются выделения белого цвета из молочных желез. Область вокруг соска отекает, кожа становится грубой. Пациентку беспокоит боль, жжение и зуд.
Патологию можно выявить с помощью маммографии и УЗИ молочных желез. Делают также дуктографию — рентген молочных желез с заполнением протоков контрастным веществом.
Методы терапии и профилактики эктазии грудных желез
Выбор метода лечения эктазии зависит от причины, вызвавшей патологию. Если расширение молочных протоков связано с инфекционным воспалением железы, то назначают антибактериальные и противовирусные лекарства. Если патология возникла из-за избытка пролактина или климактерических изменений, то проводят гормональную терапию.
Если фармакологическое лечение оказалось неэффективным, то прибегают к хирургической операции. Удаляют пораженные участки или весь проток полностью. Показанием к оперативному вмешательству является наличие опухоли и папиллом в канале.
Чтобы предотвратить развитие патологии, женщинам старше 40 лет необходимо регулярно проходить маммографическое обследование. Нужно помнить о том, что любые травмы молочной железы очень опасны, поэтому нужно беречь грудь от ударов, ушибов и сотрясений. Пациенткам важно следить за состоянием гормонального фона организма.
Эктазия грудных желез легко излечима на ранних стадиях. Но в запущенных случаях патология может спровоцировать развитие мастопатии и опухолей. Поэтому при появлении боли в груди и выделений из сосков необходимо срочно посетить врача-маммолога.
Дуктэктазия молочной железы: что это такое, эктазия молочных протоков
Эктазия молочных протоков – это особое заболевание молочных желез, его также называют дуктэктазия молочных желез. Разберемся, дуктэктазия молочной железы , что это такое и как врачи борются с этим заболеванием? Как определить эктазию и как ее лечить?
В процессе развития болезни молочные протоки расширяются, патологически измененные протоки называют субареолярными каналами. Болезнь не представляет опасности для жизни, однако может доставлять дискомфорт. При соблюдении всех рекомендаций врача, это заболевание хорошо поддается лечению. Болезнь чаще всего диагностируют у женщин зрелого возраста. Врачи связывают такую статистику с гормональными изменениями, которые начинают происходить в женском организме после 40 лет. При своевременном и полном лечении это заболевание не дает осложнений и рецидивов.
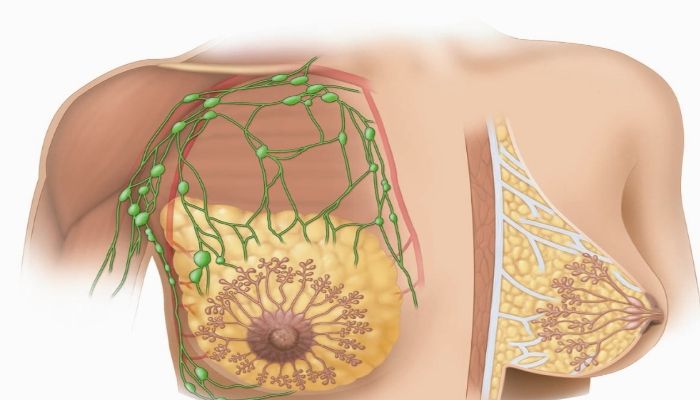
Причины и предпосылки
Особенно часто к развитию болезни приводит повышенная выработка пролактина. Именно поэтому эктазия проявляется в зрелом возрасте, после 40 лет возникает своего рода гормональный пик, половые гормоны начинают вырабатываться в большом количестве перед наступлением менопаузы. Избыток пролактина приводит к изменениям в тканях молочной железы.
Специалисты выделяют довольно много причин эктазии:
- Возрастные гормональные изменения.
- Гормональный сбой, ассоциированный с приемом гормональных препаратов или возникающий при приеме неправильно подобранных оральных контрацептивов.
- Инфекционные и воспалительные заболевания молочной железы. Большую опасность представляют хронические воспалительные процессы, которые приводят к патологическим изменениям в тканях и к нарушению метаболизма.
- Менопауза и постменопауза. В этот период расширение протоков молочных желез может быть вызвано физиологическими причинами и требует только симптоматического лечения.
- Травмы груди, хирургические вмешательства.
- Доброкачественная опухоль протока или полипы. Несмотря на то, что это доброкачественные образования, они могут давать некоторые осложнения, например, эктазию молочных протоков.
- Злокачественные новообразования груди.
Помимо конкретных причин, специалисты говорят о факторах риска. Это ситуации и поведенческие привычки, которые могут привести к нарушению гормонального фона, и как следствие, повышают вероятность болезней молочных желез.
В группе риска находятся:
- Девушки, перенесшие искусственное прерывание беременности.
- Женщины, которые предпочитают носить тесное нижнее белье и травмируют молочные железы.
- Все представительницы слабого пола, имеющие вредные привычки.

Последствия болезни и опасность для здоровья
Специалисты сходятся во мнении, что эктазия млечных протоков не опасна для здоровья. Болезнь не прогрессирует, не вызывает осложнений и не приводит к образованию опухолей. Проблема состоит в том, что эктазия в некоторых случаях может являться следствием серьезных проблем со здоровьем.
Таким образом, эктазия может свидетельствовать о наличии гормональных заболеваний, опухолей, инфекций. Поэтому после постановки диагноза принято отправлять пациентов на дополнительное обследование, чтобы установить причину заболевания и устранить ее. Важно не пропустить опухоли, которые могут являться причиной болезни. Ведь для большинства заболеваний груди залог успешного лечения только один – это своевременная диагностика на ранних этапах.
Симптомы и клинические проявления
Это заболевание довольно легко диагностируется даже на первичном приеме, потому как оно обладает ярко выраженными симптомами.
Выделяют такие признаки:
- Основной симптом – это выделения из соска. Жидкость появляется в связи с тем, что канал расширен. В норме молоко или молозиво не доходит до соска и задерживается в сужающемся протоке. Цвет выделений может быть любым.
- Болезненные ощущения в груди, дискомфорт при пальпации.
- Уплотнения, которые находятся только вокруг ареолы соска и не встречаются в мягких тканях.
- Жжение, зуд в области ареолы и соска.
- Отечность и покраснение соска.
- Смещение соска, одного или сразу обоих. Втягивание соска.
Важно помнить, что опухоли, как доброкачественные, так и злокачественные, дают похожую симптоматику. А если эктазия вызвана новообразованием, то симптомы могут проявляться совместно.

Первичный осмотр
Скорость и эффективность лечения напрямую зависят от того, насколько быстро поставлен правильный диагноз. Эта закономерность работает для всех заболеваний молочных желез. На ранних стадиях любое заболевание лучше поддается консервативной терапии. Поэтому стоит незамедлительно обращаться к специалисту при появлении настораживающих симптомов.
На первичном приеме специалист-маммолог:
- Проведет опрос и физикальный осмотр.
- Зафиксирует жалобы.
- Опросит на предмет семейного анамнеза.
- Проведет пальпацию грудной железы.
- Назначит дополнительные диагностические процедуры.
- Поставит первичный диагноз.
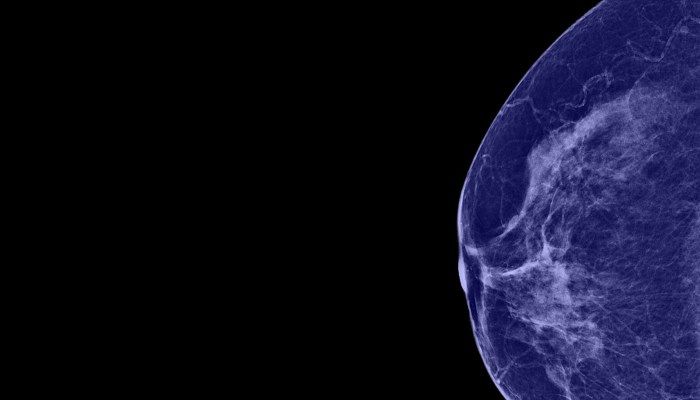
Диагностика болезни
Перед врачом-диагностом стоит сразу две задачи: дифференцировать эктазию от других заболеваний со схожей симптоматикой, а также выяснить первопричину расширения протоков для подбора наиболее подходящего лечения.
Для диагностики используют следующие методы:
- Маммография. На маммограмме врач может объективно оценить состояние протоков, выявить новообразования или убедиться в их отсутствии.
- Ультразвуковое исследование грудной железы. Подходит для контроля во время лечения, позволяет получить более полные данные о текущем состоянии груди.
- Мазок-отпечаток выделений. Целесообразно исследовать выделяющуюся жидкость на предмет наличия инфекции и специфических маркеров опухоли.
- Дилатация млечных протоков сказывается на общем состоянии организма, поэтому в обязательном порядке назначают общий анализ крови для уточнения клинической картины.
- Анализ крови на гормоны. Назначают в том случае, если врач предполагает, что причина болезни кроется в изменении гормонального фона.
- Биопсия. Проводятся в том случае, если эктазия возникла на фоне развития опухоли.
- Дуктография. Это рентгеноконтрастное исследование молочных протоков. Позволяет оценить масштабы расширения протоков.
После того, как будет проведена полная диагностика, врач составляет план лечения с учетом причин болезни.

План лечения
В большинстве случаев специалист постарается провести консервативное лечение. В некоторых ситуациях может потребоваться операция. Лечение обычно направлено и на устранение причины болезни и на снятие неприятных симптомов.
Методики лечения можно условно разделить на несколько групп:
- Гормональными препаратами. Лечение эффективно, если первопричина кроется в изменении гормонального фона.
- Противовирусными и антибактериальными препаратами. Эффективно, если причина болезни в инфекционном процессе.
- Оперативное лечение. Обычно назначают, если дуктэктазия вызвана внутрипротоковыми папилломами или опухолями.
Оперативное лечение назначают также и в том случае, если консервативная терапия не приносит желаемого результата.
Операции бывают двух видов:
- Более щадящий вариант: удаление измененных участков протоков, эпителиальной ткани.
- Полное удаление протоков. Практикуется в том случае, если выявлена онкология или риск развития злокачественного образования очень высок.
В любом случае хирургическое вмешательство проводят под общей анестезией. Современная хирургия практически не оставляет шрамов и позволяет провести лечение с минимальными косметическими дефектами.
Помимо фармакологического и оперативного лечения могут быть назначены народные средства. Обычно препарат, позволяет поддержать хорошее самочувствие и избавить пациента от волнения и основных симптомов.

Профилактика
Эктазия протоков молочной железы, как и другие заболевания груди, возникает преимущественно у тех, кто избегает здорового образа жизни и не проходит регулярные обследования. Полностью снизить вероятность болезни нельзя, но можно диагностировать ее вовремя и вылечить максимально быстро.
Основные профилактические мероприятия:
- Регулярное посещение маммолога после 40 лет.
- Соблюдение личной гигиены.
- Стоит избегать травм груди и ношения тесного и неудобного белья.
- Важно следить за общим состоянием организма, чтобы избежать инфекций и хронических воспалительных заболеваний.
- Рекомендуется поддерживать постоянных здоровый вес.
- Необходимо ежемесячно проводить простое самообследование, чтобы выявить болезнь на ранней стадии.
Это простые рекомендации, но они помогут сохранить здоровье груди.

Прогноз
Как уже упоминалось выше, сама по себе эктазия не является опасным заболеваниям и не приводит к серьезным последствиям. Однако это заболевание требует постоянного наблюдения на весь период лечения. Не менее важно выяснить причину и не пропустить сопутствующие гормональные или эндокринологические проблемы.
В настоящее время большинство специалистов считают, что эктазия никогда не возникает самостоятельно. Однако, есть разница между эктазией на фоне прошедшей инфекции и расширением протоков, которое вызвано опухолью. Поэтому важно пройти полную диагностику и соблюдать все рекомендации врача.
Применение модифицированной техники обертывания расширенной восходящей аорты при протезировании двустворчатого аортального клапана
Применение модифицированной техники обертывания расширенной восходящей аорты при протезировании двустворчатого аортального клапана
И. Скопин, В.А. Мироненко, К. Урманбетов
В данном отчете представлены результаты 75 операций протезирования двустворчатого клапана аорты и расширенного обертывания восходящей аорты пластиной гофера ксеноперикарда.По классификации Нью-Йоркской кардиологической ассоциации (NYHA), во II функциональном классе (ФК) было 13 (17,3%), в III — 45 (60%), во II ФК — 17 (22,7%). пациенты. Степень операционного риска, оцененная EuroSCORE, в среднем составила 9,15%.
Показания к обертыванию — это сопутствующая аномалия двустворчатой аорты постстенотическое увеличение восходящей аорты более чем в 2 раза (обычно 45-65 мм).Противопоказаниями к операции являются аннулоэктазия аорты, кистозный медианекроз и расширение синусов Вальсальвы более чем на 6 см. В этих случаях требуется более агрессивное лечение.
Материалом для обертывания расширенной восходящей аорты в 54 (72%) случаях служила синтетическая манжета, в 16 (21,3%) — ксеноперикардиальная пластина и в 5 случаях — гофер-ксеноперикард, изготовленный в отделении медицинской биотехнологии ГКВС.
С помощью недавно разработанного модифицированного метода удалось уменьшить диаметр восходящей аорты до 35 мм у всех пациентов. Госпитальная летальность составила 2,6% — умерли 2 пациента. Осложнения наблюдались в двух случаях в виде кровотечения из мягких тканей и грудины (2,6%).
Ключевые слова: восходящая аорта, ксеноперикард, техника обертывания.
Скачать файл: ![]()
.Распознавание именованных объектов
с помощью NLTK и SpaCy | Сьюзан Ли
Теги IOB стали стандартным способом представления структур фрагментов в файлах, и мы также будем использовать этот формат.
из nltk.chunk import conlltags2tree, tree2conlltagsРис. его именованный тег объекта. Основываясь на этом обучающем корпусе, мы можем создать теггер, который можно использовать для маркировки новых предложений; и используйте nltk.chunk.conlltags2tree () для преобразования последовательностей тегов в дерево фрагментов.
из pprint import pprintiob_tagged = tree2conlltags (cs)
pprint (iob_tagged)
С помощью функции nltk.ne_chunk () мы можем распознавать именованные сущности с помощью классификатора, классификатор добавляет метки категорий, такие как PERSON, ORGANIZATION и GPE.
ne_tree = ne_chunk (pos_tag (word_tokenize (ex)))Рисунок 5
print (ne_tree)
Google распознается как личность. Это довольно досадно, не правда ли?
Распознавание именованных сущностей SpaCy было обучено на корпусе OntoNotes 5 и поддерживает следующие типы сущностей:
Рисунок 6 (Источник: SpaCy)Entity
import spacy
from spacy import displacy
from collection import Counter
import en_core_web_sm
nlp = en_core_web_sm.load ()
Мы используем то же предложение: «Европейские власти оштрафовали Google на рекордную сумму в 5,1 миллиарда долларов в среду за злоупотребление своей властью на рынке мобильных телефонов и приказали компании изменить свою практику».
Одна из приятных особенностей Spacy заключается в том, что нам нужно применить nlp только один раз, весь фоновый конвейер вернет объекты.
doc = nlp («Европейские власти оштрафовали Google на рекордную сумму в 5,1 миллиарда долларов в среду за злоупотребление своей властью на рынке мобильных телефонов и приказали компании изменить свою практику»)Рисунок 7
pprint ([(X.text, X.label_) для X в doc.ents])
Европейский — это NORD (национальности, религиозные или политические группы), Google — это организация, 5,1 миллиарда долларов — денежное выражение, а среда — объект даты. Все они правильные.
Токен
В приведенном выше примере мы работали на уровне объекта, в следующем примере мы демонстрируем аннотацию объекта на уровне токена с использованием схемы тегов BILUO для описания границ объекта.
Рисунок 8 (Источник: SpaCy)pprint ([(X, X.ent_iob_, X.ent_type_) для X в doc])Рисунок 9
«B» означает, что токен начинает объект, «I» означает, что он находится внутри объекта, «O» означает, что он находится вне entity, а "" означает, что тег объекта не установлен.
Извлечение именованных сущностей из статьи
А теперь давайте серьезно поговорим о SpaCy и извлечем именованные сущности из статьи в New York Times, — «ФБР. Агент Питер Стрзок, критиковавший Трампа в текстах, уволен ».
из bs4 import BeautifulSoup
import requests
import redef url_to_string (url):
res = requests.get (url)
html = res.text
soup = BeautifulSoup (html, 'html5lib')
для скрипта в супе ([«скрипт», «стиль», 'в сторону']):
script.extract ()
return "" .join (re.split (r '[\ n \ t] +', soup.get_text ())) ny_bb = url_to_string ('https://www.nytimes.com/2018/08/13/us/ policy / peter-strzok-fired-fbi.html? hp & action = click & pgtype = Homepage & clickSource = story-heading & module = first-column-region & region = top-news & WT.nav = top-news ')
article = nlp (ny_bb)
len (article .ents)
188
В статье 188 объектов, и они представлены в виде 10 уникальных меток:
label = [x.label_ for x in article.ents]Рисунок 10
Счетчик (этикетки)
Ниже приведены три наиболее часто используемых токена.
items = [x.text для x в article.ents]Рисунок 11
Counter (items) .most_common (3)
Давайте случайным образом выберем одно предложение, чтобы узнать больше.
предложения = [x вместо x в статье. Представляет].
печать (предложения [20])
ВОЗ утверждает, что бессимптомное распространение COVID-19 является «редкостью»
В течение нескольких месяцев исследователи предупреждали, что люди без каких-либо симптомов COVID-19 могут оставаться скрытыми носителями болезни, что значительно затрудняет контроль над пандемией — и что гораздо важнее принимать меры предосторожности, такие как социальное дистанцирование и ношение одежды. маска, даже если вы чувствуете себя хорошо.
Поэтому стало неожиданностью, когда Мария Ван Керхове, технический руководитель Всемирной организации здравоохранения (ВОЗ) по COVID-19, заявила на брифинге для прессы 8 июня, что бессимптомная передача, по-видимому, «очень редка».Ее заявление было сделано всего через несколько дней после того, как организация приказала здоровым людям, живущим в районах с широко распространенной передачей инфекции, носить тканевые маски в общественных местах, чтобы сдержать распространение болезни.
В интервью TIME после брифинга для прессы Ван Керхов сказала, что она не имела в виду, что бессимптомные люди не могут распространять COVID-19. «Я не говорил, что бессимптомные случаи не могут передаваться; они могут », — говорит Ван Керхове. «Вопрос в том, а они? А если да, как часто это происходит? »
Ван Керхов говорит, что пока нет четкого ответа, но исследования ВОЗ показывают, что люди с симптомами ответственны за большую часть передачи коронавируса.(Она также пояснила во время брифинга 9 июня, что ее комментарии были ответом на вопрос журналиста и не являются официальной политикой ВОЗ.) ВОЗ изложила свое мнение в своем последнем руководстве по маскам для лица, которое было распространено 5 июня. и был основан на ряде отчетов, в которых изучалась динамика распространения и передачи COVID-19 в сообществе, а также на еще не опубликованных результатах отчетов об отслеживании контактов из нескольких государств-членов ВОЗ.
Немногие из процитированных статей подробно исследовали уровень бессимптомной передачи инфекции на популяционном уровне.В одном препринте (то есть еще не прошедшем экспертную оценку) обзоре исследования, опубликованном на сайте MedRxiv 4 июня, были проанализированы четыре предыдущих исследования (два опубликованных и два препринта), в которых оценивалась частота бессимптомной передачи. Наивысшая оценка составила 2,2%, что свидетельствует о том, что «бессимптомное распространение вряд ли будет основным фактором кластерной или коллективной передачи инфекции».
В руководстве ВОЗ также отмечается, что некоторые исследования, которые обнаружили доказательства бессимптомной передачи, имели небольшие размеры выборки, что сделало бы их выводы менее статистически значимыми.Кроме того, по заявлению ВОЗ, некоторые из этих исследований не исключают альтернативных объяснений того, как некоторые пациенты могли заразиться вирусом, например, прикоснувшись к зараженной поверхности.
Однако только на прошлой неделе исследователи из Исследовательского трансляционного института Скриппса опубликовали статью, в которой оценивают, что на бессимптомных людей приходится до 45% случаев коронавируса, и отметили, что «вирусная нагрузка таких бессимптомных людей была равна вирусной нагрузке лиц с симптомами. , что предполагает аналогичный потенциал передачи вируса.”
Один из авторов исследования, директор Scripps д-р Эрик Тополь, раскритиковал комментарии ВОЗ в Twitter, написав, что «есть несколько исследований, не включенных в краткое заявление [ВОЗ], которые противоречат скудным данным, представленным здесь».
Карл Бергстром, биолог из Вашингтонского университета, написал в Твиттере, что выводы ВОЗ основаны на «незначительных доказательствах», по крайней мере, с учетом того, что было опубликовано публично.
Бергстром также сказал, что организации следует более четко различать людей, которые «действительно» бессимптомны — тех, у кого никогда не проявляются симптомы — и тех, кто может невольно распространять болезнь за несколько дней до того, как они станут симптоматичными. Исследование Тополя бессимптомной передачи показало, что у немногих людей с положительным результатом теста без симптомов они развиваются, но исследования показывают, что симптомы проявляются в среднем через пять дней после контакта с вирусом.Люди в этой фазе будут считаться предсимптомными, а не бессимптомными, но различить трудно.
«Даже если действительно бессимптомное распространение очень редко, предсимптоматическая передача, вероятно, будет иметь значение», — написал Бергстром в Twitter. «Нам по-прежнему необходимо носить маски и находиться на расстоянии, чтобы избежать распространения вируса в этот период, который, вероятно, сконцентрирован через 3-6 дней после заражения».
Ван Керхов признал это различие, разговаривая с TIME после брифинга для прессы, и добавил, что бывает трудно отличить человека с умеренными симптомами от человека без симптомов.Некоторые люди могут не ассоциировать легкие симптомы, такие как усталость или мышечные боли, с COVID-19, но эти люди технически все равно будут иметь симптомы и способны распространять вирус, говорит Ван Керхов.
Ван Керхов говорит, что при такой большой неопределенности необходимы дополнительные исследования схем передачи и бессимптомных носителей. Она говорит, что люди должны продолжать следовать рекомендациям общественного здравоохранения, например, носить тканевые маски для лица, когда социальное дистанцирование невозможно, и должны оставаться дома, если они плохо себя чувствуют.По ее словам, это в сочетании с надежным отслеживанием контактов и изоляцией людей с симптомами поможет сдерживать распространение COVID-19.
«Мы ничего не исключаем», — говорит Ван Керхове. «Мы не говорим, что [бессимптомного распространения] не происходит. Но мы говорим, что больше случаев передачи происходит среди лиц с симптомами. Люди ищут двоичный файл, но это не так ».
Бергстрем был более прямым. Заявление ВОЗ «кажется, предполагает, что люди без симптомов не передают COVID19», — написал Бергстром в Твиттере.«Означает ли это, что покупателям, студентам, протестующим и т. Д. Не нужны маски / дистанцирование? Нет »
Краткое изложение коронавируса. Все, что вам нужно знать о глобальном распространении COVID-19
Спасибо!
В целях вашей безопасности мы отправили электронное письмо с подтверждением на указанный вами адрес.Щелкните ссылку, чтобы подтвердить подписку и начать получать наши информационные бюллетени. Если вы не получите подтверждение в течение 10 минут, проверьте папку со спамом.Напишите Джейми Дюшарму на [email protected].
.Насколько ДЕЙСТВИТЕЛЬНО смертоносен Covid-19? Почему массовые показатели смертности в Италии НЕВЕРОЯТНЫ — RT World News
По Питер Эндрюс , Ирландский научный журналист и писатель из Лондона. Он имеет опыт работы в области наук о жизни и окончил Университет Глазго по специальности генетик
. В Италии доля инфицированных людей, умирающих от нового коронавируса, — по последним данным, 10 процентов — кажется невероятной.Неудивительно, что в этой ужасающей фигуре есть нечто большее, чем кажется на первый взгляд.
Не нужно быть экспертом, чтобы рассчитать уровень смертности. Это одно число, разделенное на другое — количество людей, умерших от вируса, деленное на общее количество подтвержденных случаев. В случае Италии 7 503 погибших, разделенные на 74 386 инфицированных, дают коэффициент смертности примерно 10 процентов. Но это не означает, что каждый десятый человек, заразившийся вирусом, умрет, несмотря на то, во что вас убеждают пугающие СМИ.
Первая причина заключается в том, что первое, меньшее число — количество смертей от Covid-19 — невозможно недооценить. Люди либо живы, либо мертвы, и обычно, как только человек умирает, он быстро попадает в национальную статистику.
Но большее число подтвержденных случаев должно по определению быть заниженным. Было бы невозможно, чтобы каждый человек в стране с положительным результатом на коронавирус уже прошел тестирование и был добавлен к подтвержденным случаям.Вирус может находиться в спящем состоянии у людей до двух недель, а молодые люди могут испытывать очень легкие симптомы или вообще не испытывать никаких симптомов, но при этом оставаться положительными на вирус. Поскольку эта цифра по определению слишком низкая, сообщаемые показатели смертности по определению слишком высоки.
Также на rt.com В больницах не хватает палат, «многие не могут выжить и умирают дома», — говорит мэр в эпицентре вспышки Covid-19 в Италии.Неспособность проверить
Еще одним фактором является то, что правительства вынуждены далеко выходить за рамки их возможностей массового тестирования и отслеживания контактов, причем одни больше, чем другие.С типичной эффективностью Германия находится на вершине своей тестовой ситуации и, таким образом, взяла на себя множество более легких случаев. Следовательно, у них большое количество подтвержденных случаев по сравнению с истинным количеством инфицированных в Германии.
Это снижает уровень смертности в Германии на уровне 0,5 процента, что ставит в тупик экспертов, ожидающих апокалиптических сцен в больницах, подобные тем, что пока материализовались только в Италии. Возможно, в Германии заболеваемость скоро вырастет, и уровень их смертности возрастет до четырех или пяти процентов, что кажется средним по Европе.Но из-за бессимптомных людей (большинство согласно лучшим исследованиям) даже это чрезмерно высокий показатель.
Примените этот принцип к Италии, чей начальник гражданской защиты Анджело Боррелли заявил в понедельник газете La Repubblica, что « Достоверно подсчитать, что на каждые официально зарегистрировано 10 положительных случаев». Если бы это было правдой, и в Италии инфицировано 640 000 человек, их фактическая смертность от инсульта составила бы один процент вместо десяти процентов.В этом контексте масштаб проблемы начинает выглядеть совершенно иначе.
Причина смерти
Еще одна причина завышенного уровня смертности в Италии — это то, как там регистрируются случаи смерти. Профессор Вальтер Риккарди, советник министра здравоохранения Италии, заявил в понедельник Telegraph, что « способ кодирования смертей в нашей стране очень щедрый в том смысле, что все люди, которые умирают в больницах с коронавирусом, считаются умереть от коронавируса .’’
Мысленный эксперимент может прояснить это. Представьте себе, что на прошлой неделе в больницах северной Италии умерла тысяча человек в возрасте старше 75 лет. Все они дали положительный результат на коронавирус в какой-то момент в течение последних нескольких недель.
Подавляющее большинство смертельных случаев от COVID-19, 99 процентов согласно итальянским исследованиям, имели предболезненность, если не две или три. Это основные проблемы со здоровьем, такие как сердечные заболевания, рак или различные инфекции. Некоторые, возможно, находились в коме, а аппараты жизнеобеспечения и искусственное дыхание все равно поддерживали их жизнь.
В конце концов их тела вышли из строя, и они просто не могли больше сражаться. Но означает ли это, что без коронавируса эта тысяча человек все еще была бы жива? Другими словами, правда ли, что все эти люди умерли от Covid-19? Но в условиях этого кризиса, когда системы здравоохранения и правительства имеют тонкое видение этого единственного недуга, все тысячи людей считаются жертвами чумы.
В работе еще больше гаечных ключей
В недавней статье Guardian, которая борется с явно слишком низким уровнем смертности в Германии, делается вывод о том, что, поскольку они не проводят широкомасштабного тестирования трупов на коронавирус, люди могут падать замертво в своих собственных домах Covid -19 и не регистрируется.Это кажется маловероятным, но могут быть и другие причины, по которым Италия до сих пор была исключением по числу жертв коронавируса.
Также на rt.com «Неудачный либерализм оставил нас без масок»: кризис Covid-19 обнажил западную либеральную демократию, вернул идеалы «суверенитета»Многие указали на пожилое население Италии как на всеобъемлющую причину их неестественно высокого уровня смертности. Но эта идея не срабатывает.Германия занимает второе место по численности населения в Европе, и немцы не так здоровы, как итальянцы (которые живут долго именно потому, что они здоровы), и тем не менее в Германии самый низкий уровень смертности из десяти наиболее пострадавших стран. Возраст не может объяснить разницу.
Еще одним фактором, несомненно, является неподготовленность итальянской системы здравоохранения и нехватка коек и оборудования, которая сейчас порождает слухи о том, что врачей заставляют избавляться от одних пациентов, чтобы освободить место для других. Германия лучше оснащена, но, возможно, еще не подверглась испытаниям, поскольку вирус еще не взорвался там, как в северной Италии.
Кризис не за горами?
Эксперты все еще говорят, что причина всех этих различий просто в том, что одни страны продвинулись дальше по кривой эпидемии, чем другие. Это могло бы объяснить, почему так много людей умерло в Китае и Италии и так мало, например, в Германии и Великобритании, но не может объяснить резкие колебания показателей смертности.
Ничто из этого не призвано уменьшить серьезность кризиса в Италии или того, что, возможно, не за горами для остального мира.Но ключевой момент, который следует вывести из этого, заключается в том, что 10-процентный уровень смертности, сообщаемый в Италии, является грубым заблуждением. Мейнстримные СМИ размахивают этим словом в лучшем случае как старомодный сенсационность, а в худшем — как расчетливый инструмент пропаганды. Цифра вроде 0,3 процента — чуть больше, чем у обычного гриппа — просто не имеет такой силы, чтобы заставить людей принять беспрецедентный закон, который дает государству огромные новые полномочия во множестве новых областей … все во имя общественного здравоохранения конечно.
Нравится эта история? Поделись с другом!
.