В12-дефицитная анемия — причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В12-дефицитная анемия: причины появления, симптомы, диагностика и способы лечения.
Определение
В12-дефицитная анемия (пернициозная анемия) – заболевание, для которого характерно нарушение кроветворения, вызванное дефицитом витамина В12 (кобаламина, цианокобаламина). В крови снижается количество эритроцитов и падает уровень гемоглобина. Кроме того, недостаток витамина В12 вызывает поражения желудочно-кишечного тракта и неврологические расстройства.
Причины появления В12-дефицитной анемии
Витамин В12 не синтезируется в организме, его запасы пополняются только за счет пищи.
Недостаточное поступление витамина В12 в организм является основной причиной развития В12-дефицитной анемии.
К группе риска относятся строгие вегетарианцы, беременные и кормящие женщины, дети 4–6-го месяцев жизни при грудном вскармливании матерью-вегетарианкой, а также голодающие люди.
Вторая причина — нарушение всасывания витамина В12 из-за снижения кислотности желудочного сока. Пониженная кислотность характерна для людей, перенесших резекцию желудка, для пациентов с атрофическим гастритом (часто встречается у людей старшей возрастной группы), поражениями слизистой желудка при ожогах химическими веществами, раком желудка.
Длительный бесконтрольный прием лекарственных средств, снижающих секрецию соляной кислоты, также ведет к нарушению всасывания кобаламина.
Возможен и аутоиммунный характер В12-дефицитной анемии, когда организм продуцирует антитела, чья активность направлена против клеток желудка или внутреннего фактора Касла. Чаще всего он наблюдается при воспалительных заболеваниях кишечника, например, болезни Крона, илеите (хроническом воспалении подвздошной кишки), амилоидозе (патологическом процессе, при котором происходит отложение в тканях кишечника амилоида – белка, не встречающегося в здоровом организме), лимфоме (злокачественном поражении лимфоидной ткани кишечника).
Чаще всего он наблюдается при воспалительных заболеваниях кишечника, например, болезни Крона, илеите (хроническом воспалении подвздошной кишки), амилоидозе (патологическом процессе, при котором происходит отложение в тканях кишечника амилоида – белка, не встречающегося в здоровом организме), лимфоме (злокачественном поражении лимфоидной ткани кишечника).Достаточно редкой причиной развития В12-дефицитной анемии является конкурентное потребление витамина В12 микроорганизмами и гельминтами, паразитирующими в тонком отделе кишечника, — например при инвазии ленточными червями Diphyllobothrium latum.
Существует ряд наследственных патологий (наследственный дефицит транскобаламина, синдромом Имерслунд-Гресбека и др.), при которых нарушения всасывания и транспорта витамина В12.
Классификация В12-дефицитной анемии
В12-дефицитную анемию подразделяют на врожденную (наследственную) и приобретенную.
Среди приобретенных анемий выделяют первичную форму, обусловленную наличием антител к внутреннему фактору Касла, и вторичные, ассоциированные с одним или несколькими факторами риска развития В12-дефицита (например, наличие врожденной гемолитической анемии, строгая веганская диета и т. д.). Аутоиммунный дефицит витамина В12 зачастую осложняет течение аутоиммунного тиреоидита и сахарного диабета 1-го типа. Наследственные формы дефицита кобаламина описаны у детей с врожденными генетическими дефектами, приводящими к нарушению транспорта витамина В12.
д.). Аутоиммунный дефицит витамина В12 зачастую осложняет течение аутоиммунного тиреоидита и сахарного диабета 1-го типа. Наследственные формы дефицита кобаламина описаны у детей с врожденными генетическими дефектами, приводящими к нарушению транспорта витамина В12.
Симптомы В12-дефицитной анемии
Запасы витамина В12 в печени достаточно большие, и при полном исключении поступления витамина извне их истощение происходит лишь спустя 2–3 года.
Анемия развивается постепенно и долгое время может протекать скрыто, определяясь лишь изменениями в анализах крови.
При развитии клинической картины В12-дефицитной анемии наблюдается поражение системы кроветворения, желудочно-кишечного тракта и нервной системы.Для анемии любой этиологии, в том числе и вызванной дефицитом кобаламина, характерно появление анемического синдрома. Этот синдром развивается при снижении количества гемоглобина и эритроцитов в крови.
Происходит нарушение доставки кислорода в органы и ткани, что приводит к развитию следующих симптомов:- бледности, при В12-дефицитной анемии иногда с желтушным оттенком за счет разрушения крупных эритроцитов;
- общей слабости;
- повышенной утомляемости;
- одышке;
- учащенному сердцебиению;
- головокружению;
- шуму в ушах;
- для детей характерно отставание в развитии.

Поражение желудочно-кишечного тракта при В12-дефицитной анемии проявляется нарушением аппетита, потерей массы тела, снижением желудочной секреции и развитием атрофического гастрита. Одним из неспецифических симптомов В12-дефицитной анемии является «лакированный» язык – из-за атрофии сосочков языка исчезает его рельеф, также могут появиться заеды в уголках рта (ангулярный стоматит). Больные жалуются на покалывание и жжение языка.
При В12-дефицитной анемии происходит специфическое поражение периферической нервной системы — нарушение образования миелина (специальной оболочки нервных клеток, которая служит для защиты и ускорения проведения нервного импульса). В связи с этим развивается дегенерация задних и боковых столбов спинного мозга – фуникулярный миелоз и симметричная нейропатия нижних конечностей. Сначала появляются различные нарушения чувствительности, или парестезии. Затем происходит потеря вибрационной и позиционной чувствительности, нарушается согласованность движений (атаксия).
Сначала появляются различные нарушения чувствительности, или парестезии. Затем происходит потеря вибрационной и позиционной чувствительности, нарушается согласованность движений (атаксия).
Данное состояние может прогрессировать вплоть до развития спастических судорог, парезов и параличей, недержания кала и мочи. В редких случаях возможна потеря памяти и развитие деменции.
Основные симптомы дефицита витамина В12Для детей раннего возраста дефицит В12 грозит отставанием в психомоторном развитии, предрасположенностью к инфекционным заболеваниям, различным нарушениям в работе желудочно-кишечного тракта.
Диагностика В12-дефицитной анемии
Для проведения диагностики В12-дефицитной анемии до начала лечения врач составляет план необходимых лабораторных и инструментальных обследований. В него могут быть включены следующие исследования:
- пункция, или трепанобиопсия, с исследованием красного костного мозга является золотым стандартом диагностики В12-дефицитной анемии.
 Проведение данного исследования позволяет исключить другие опасные состояния, приводящие к похожим изменениям формулы крови;
Проведение данного исследования позволяет исключить другие опасные состояния, приводящие к похожим изменениям формулы крови; - уровень витамина В12 в крови;
Железное притяжение: анемию победят с помощью магнитных наночастиц | Статьи
Сибирские ученые разработали частицы «наножелеза», способные доставлять лекарства в органы и ткани тела человека и лечить анемию. От нее страдает около 40% людей в мире. Современные препараты для повышения гемоглобина зачастую плохо усваиваются и вызывают побочные эффекты, например аллергию, поясняют специалисты. Новое же лекарство будет более биодоступным ввиду природного происхождения: изученные частицы — продукты жизнедеятельности бактерий. Сейчас ученые исследуют, можно ли использовать препарат в терапии железодефицита у сельскохозяйственных животных.
Вылечить малокровиеУченые Сибирского федерального университета и Федерального исследовательского центра КНЦ СО РАН изучили свойства магнитных наночастиц ферргидрита (минерал оксигидроксида железа) и их воздействие на клетки крови человека.
Частицы «наножелеза» получили в лабораторных условиях благодаря особой бактериальной культуре, рассказала «Известиям» соавтор исследования, профессор кафедры биофизики и кафедры медико-биологических основ физической культуры и оздоровительных технологий СФУ Оксана Коленчукова.
— Наночастицы ферргидрита привлекательны ввиду их биогенного (природного) происхождения. Это продукты жизнедеятельности бактерий Klebsiella oxytoca, — пояснила специалист. — Они обладают магнитным свойствами, поэтому нам стало интересно, смогут ли они решать задачи, связанные с медициной, — например, доставлять в больной орган лекарства, если их туда направит магнит.
Фото: РИА Новости/Константин Михальчевский
Наночастицы ферргидрита в различных концентрациях поместили в живые клетки, выделенные из крови 29 условно здоровых доноров. Затем изучили функциональную активность этих клеток: фагоцитов, нейтрофилов, моноцитов и эозинофилов, как в обычном состоянии, так и в «нагруженном» наночастицами.
Затем изучили функциональную активность этих клеток: фагоцитов, нейтрофилов, моноцитов и эозинофилов, как в обычном состоянии, так и в «нагруженном» наночастицами.
— Представьте различные сосуды, в один из которых вы добавили, скажем, щепотку соли, в другой — чайную ложку, в третий — столовую и так далее. Мы изучали состояние клеток крови «без всего», а затем — с «насыщением» в виде частиц ферргидрита в разной концентрации. Причем фиксировали состояние клеток как моментально, сразу после добавления наночастиц, так и отсрочено, — сообщила Оксана Коленчкова.
Для животных и людей Как подчеркивают разработчики, вполне вероятно, что в процессе исследований получится создать и отдельный ветеринарный препарат для терапии малокровия у животных.
Как подчеркивают разработчики, вполне вероятно, что в процессе исследований получится создать и отдельный ветеринарный препарат для терапии малокровия у животных.— Такие эксперименты уже проводятся, ведь от анемий различного происхождения страдают не только люди. Эта проблема затрагивает также домашнюю птицу, крупный рогатый скот. И ее решение может улучшить производительность животноводческих комплексов и фермерских хозяйств, — отметила Оксана Коленчукова.
Фото: ТАСС/URA.RU/Вадим Ахметов
Еще одно вероятное применение изученных наночастиц — это сделать их «курьерами», доставляющими сильнодействующие лекарства адресно в пострадавший (например, от опухоли или травмы) орган, минуя здоровые органы и ткани человека и не раздражая желудочно-кишечный тракт. Предполагается, что препарат с «наножелезом» будут вводить пациенту инъекционно. Затем лекарство направят в нужную локацию с помощью магнита.
Биологические мини-фабрикиАнемия — нетяжелое заболевание, однако в той или иной мере им страдает около 40% людей на Земле. При этом она может быть причиной других патологий, например, ишемической болезни сердца, сообщил «Известиям» начальник Научно-исследовательской лаборатории компьютерного моделирования лекарственных средств ЮУрГУ Владимир Потемкин.
При этом она может быть причиной других патологий, например, ишемической болезни сердца, сообщил «Известиям» начальник Научно-исследовательской лаборатории компьютерного моделирования лекарственных средств ЮУрГУ Владимир Потемкин.
— Поскольку всегда важно устранять причину, а не следствие, лечение анемии до сих пор актуально. Существующие сегодня методики лечения анемии применяются давно, однако они не демонстрируют высокой эффективности. Поэтому необходимо искать новые способы лечения этой болезни. Использование наночастиц — один из вариантов, — считает специалист.
Возможность лечения железодефицитной анемии с помощью нанотехнологий путем прямой доставки исходных компонентов к месту образования гемоглобина выглядит многообещающе, сказал в разговоре с «Известиями» профессор Исследовательской школы химических и биомедицинских технологий Томского политехнического университета (ТПУ) Константин Бразовский. Дело в том, что во многих случаях малокровие возникает не только как следствие недостаточного содержания железа в пище, но из-за нарушения процессов формирования внутреннего депо трехвалентного железа.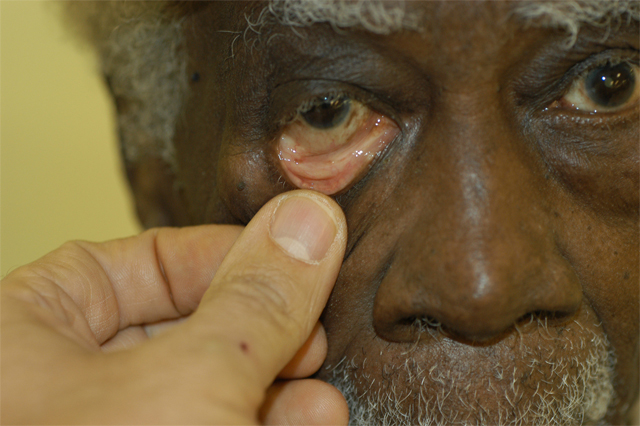
Фото: ИЗВЕСТИЯ/Кристина Кормилицына
— Эти биохимические процессы чрезвычайно сложны и многостадийны. Коррекция подобных состояний требует продолжительного времени и тщательного подбора схемы лечения, — пояснил профессор. — Представленная разработка при условии доказательства безопасности и эффективности созданных биогенных наночастиц ферргидрита может открыть новую страницу в лечении широкого спектра железодефицитных состояний, обусловленных нарушениями обмена железа в организме.
Кроме того, синтез наночастиц с помощью бактерий, выступающих своего рода «биологическими мини-фабриками», — один из ярких современных трендов, который укладывается в концепцию «зеленых технологий», уверена доцент кафедры микро- и наноэлектроники СПбГЭТУ «ЛЭТИ» (вуза — участника проекта повышения конкурентоспособности образования «5-100») Юлия Спивак.
— Проблема анемии остается актуальной, и разработка биодоступных форм железа с высоким процентом усвоения организмом является чрезвычайно востребованной тематикой, — рассказала Юлия Спивак. — Однако остается открытым вопрос «утилизации» и путей выведения таких наночастиц из организма.
— Однако остается открытым вопрос «утилизации» и путей выведения таких наночастиц из организма.
Понять это, а также изучить, насколько частицы биосовместимы и нетоксичны, ученым СФУ еще предстоит во время доклинических и клинических испытаний препарата.
Глоссит — воспаление языка, проявляющееся как результат полученной травмы, воздействия патогенных микроорганизмов или других заболеваний
Глоссит — воспаление языка, проявляющееся как результат полученной травмы, воздействия патогенных микроорганизмов или других заболеваний. Данным термином могут обозначаться систематические изменения языка (авитаминоз, пернициозная анемия, острые инфекции и некоторые дерматозы) и аномалии в его строении (складчатый, ромбовидный язык и прочие).
Из-за чего возникает глоссит?
Причины глоссита разнообразны — это могут быть как повреждения языка, так и воздействие бактерий и вирусов. При наличии локальной инфекции глоссит может быть вызван вирусами и бактериями, в том числе вирусом герпеса. Особенно способствуют развитию инфекционного процесса наличие ожогов, механических травм ротовой полости и языка. К факторам риска, провоцирующим развитие глоссита, относится алкоголь, никотин, острые специи, горячая еда. Иногда это может быть даже аллергическая реакция на полоскатели и освежители для рта, зубную пасту или карамель.
Особенно способствуют развитию инфекционного процесса наличие ожогов, механических травм ротовой полости и языка. К факторам риска, провоцирующим развитие глоссита, относится алкоголь, никотин, острые специи, горячая еда. Иногда это может быть даже аллергическая реакция на полоскатели и освежители для рта, зубную пасту или карамель.
Глоссит может проявляться и при наличии некоторых системных заболеваний, например при железодефицитной анемии, красном плоском лишает, при эритемах, В-витаминодефицитных состояниях, сифилисе, афтозе и многих других. В редком случае точную причину глоссита установить не удается.
Какие могут быть симптомы глоссита (воспаления языка)?
В зависимости от расположения и причины, можно различить разные виды глоссита. Стоит обратить внимание на самые распространенные:
Глубокий глоссит — воспалительный процесс находится в толще языка и проявляется в виде абсцесса или флегмоны.
Флегмонозный глоссит — находится на дне ротовой полости и вызывает острые воспалительные явления в районе шеи и подбородка.
Поверхностный глоссит — представляет собой воспаление слизистой оболочки у языка.
Катаральный глоссит – довольно плотный налет на языке, иногда приводящий к его отеку, уплотнению и ограничению подвижности. Могут присутствовать участки, имеющие ярко-красный цвет, обильное выделение слюны и чувство жжения в языке.
Язвенный глоссит — для этого вида характерно наличие на языке темно-серого налета. При его снятии становятся видны довольно болезненные кровоточащие эрозии и язвы, возникает неприятный запах изо рта.
Десквамативный глоссит — обычно считается симптомом нарушения в функционировании отдельных систем организма, как например нарушения обмена веществ или поражение желудка. Проявляется в виде воспаления слизистой оболочки на спинке языка.
Проявляется в виде воспаления слизистой оболочки на спинке языка.
Складчатый глоссит – является врожденной аномалией, проявляющейся в виде складок по спинке языка, направленных в разные стороны. Как правило не вызывает жалоб.
Ромбовидный срединный глоссит — так же как и складчатый является врожденным заболеванием. Для него характерно появление сосочков ромбовидной формы на задней части языковой спинки. Лечение обычно не требуется, только при наличии обострений, при которых рекомендуется провести иссечение измененного участка.
Волосатый черный язык – еще называется ворсинчатый язык. Для этого вида характерно разрастание и ороговение нитевидных сосочков. Точную причину возникновения данного заболевания специалисты не могут определить.
Гунтеровский глоссит – характерный ранний признак злокачественной анемии. Больные часто жалуются на жжение языка, особенно в районе его кончика.
Больные часто жалуются на жжение языка, особенно в районе его кончика.
Интерстициальный глоссит – является формой сифилитического поражения языка. При наличии заболевания язык становится практически неподвижным, он уплотняется. При отсутствии своевременного лечения, соединительная ткань полностью и необратимо заменяет собой мышечную.
К общим симптомам глоссита относятся такие проявления как – изменения в структуре или цвете языка, увеличение его размеров, налет, жжение, трудность при глотании или пережевывании пищи, речи. При наличии хоть одного из данных симптомов стоит обязательно обратиться к опытному врачу. Только стоматолог назначает необходимые для проверки анализы и определяет лечение глоссита.
Как происходит диагностика глоссита?
При первом появлении симптомов глоссита требуется обратиться к стоматологу. Врач проведет осмотр области воспаления языка, определит отсутствие или наличии папиллом, задаст вопросы, помогающие наиболее точно идентифицировать причины развития инфекции, и назначит проведение необходимых для выявления системных заболеваний анализов.
Как проходит лечение воспаления языка (глоссита)?
Прежде всего, требуется устранить непосредственный источник инфекции – без этого шага лечение не будет иметь смысла. Для лечения могут использоваться различные препараты – противовоспалительные средства, антибиотики, имунокорректоры и прочие. Устранить симптомы воспаления помогает гидрокортизон или преднизопон. Но стоит помнить, что помимо показаний к применению, все лекарства имеют и противопоказания, поэтому применять их можно только по указанию лечащего врача.
Поврежденная поверхность языка проходит дезинфекцию в виде аппликаций, ванночек или полосканий при помощи антисептических растворов — перманганат калия, фурацилин, хлоргексидин и другие. Для уменьшения болевого синдрома врач может назначить анестезирующие средства, в некоторых случаях в комбинациях с антисептиками — Камистад, лидокаин. Ускорению регенерации тканей способствуют аппликации с препаратами определенной группы – масляный раствор или мазь с витамином А, бетакаротином, масло семян шиповника, «Винизоль». До того как прекратится воспалительный процесс из рациона необходимо исключить раздражающую пищу.
До того как прекратится воспалительный процесс из рациона необходимо исключить раздражающую пищу.
При наличии язв и эрозий перед началом обработки антисептиками потребуется удалить некротический или фибринный налет при помощи тампона или аппликаций с использованием протеолитических ферментов (химотрипсин, трипсин и другие). В случае наличия выраженного гиперкератоза потребуется оперативным путем удалить ороговевший участок. Запущенные формы глоссита могут лечиться и при помощи хирургических методов.
Не менее важна гигиена полости рта — требуется чистить зубы не меньше чем два раза в день при использовании качественной зубной пасты.
Прогноз лечения: катаральные глосситы проходят за несколько дней, при гнойном глоссите потребуется радикальное вскрытие и проведение активной антибиотикотерапии — они во многом предопределяют благоприятный исход.
Профилактика глоссита
Чаще всего болезнь гораздо легче предупредить, чем проводить лечение. По этой причине стоматологи рекомендуют проводить следующие профилактические меры:
По этой причине стоматологи рекомендуют проводить следующие профилактические меры:
- соблюдение гигиены зубов и полости рта;
- регулярный осмотр у врача-стоматолога;
- уменьшение количества острых специй, раздражающей слизистую пищи;
- не стоит злоупотреблять курением и алкоголем.
Своевременное и эффективное лечение легко позволяет избавиться от глоссита, в то время как полное отсутствие лечение приводит к необратимым и печальным последствиям.
Анемия — причины, диагностика и лечение
Кровь человека состоит из жидкой части (плазма крови) и твердых клеточных элементов, к которым относятся эритроциты (красные кровяные тельца), лейкоциты (белые кровяные тельца) и тромбоциты. Эритроциты отвечают за перенос кислорода, лейкоциты несут функцию иммунной защиты, а тромбоциты обеспечивают свертываемость крови. В состав эритроцитов входит гемоглобин, именно он придает крови красный цвет и является непосредственным переносчиком кислорода.
Что такое анемия?
Любое состояние, при котором в крови снижается количество эритроцитов или гемоглобина, называется анемией, или другими словами – малокровием. Прямым следствием анемии является уменьшение количества кислорода, переносимого кровью и нехватка кислорода в тканях организма. В результате у человека бледнеет кожа, учащается пульс, появляется слабость, головокружение, появляются другие неприятные симптомы. В норме содержание гемоглобина в крови не должно быть меньше 130 г/л у мужчин и 120 г/л у женщин (для беременных 110 г/л).
Причины анемии
Причины анемии очень разнообразны, в соответствии с этим существует и много ее видов. К анемии может привести недостаток веществ, необходимых для выработки гемоглобина, нарушение созревания эритроцитов в костном мозге, острая массивная или длительная потеря крови, разрушение эритроцитов под действием ядов или иных неблагоприятных факторов, наследственные болезни и другие, более редкие, причины.
Виды анемии
Железодефицитная анемия – ее причиной является недостаток поступления в организм железа, либо его потеря в результате длительных кровотечений (обильные месячные, язва желудка и т.п.). Нередко она развивается у беременных, из-за увеличенной потребности в железе в этот период жизни. Лабораторным признаком железодефицитной анемии является низкий гемоглобин, уменьшение количества эритроцитов и сывороточного железа. Лечение – длительный прием препаратов железа в виде таблеток или уколов.
Гемолитическая анемия – является результатом разрушения эритроцитов (гемолиз) прямо в кровяном русле по разным причинам. Гемолиз может происходить при отравлении ядами (свинец, змеиный яд и др.), воздействии холода и стрессовых нагрузок, при некоторых наследственных болезнях. Лабораторным признаком является обнаружение гемоглобина в моче, повышение билирубина крови, в некоторых случаях – изменение формы эритроцитов и другие. Лечение гемолитической анемии полностью зависит от причины, которая ее вызвала.
В12-дефицитная анемия (пернициозная) возникает при недостатке в организме витамина В12, который необходим для роста и созревания эритроцитов в костном мозге, а также для правильной работы нервной системы. По этой причине одними из отличительных симптомов В12-дефицитной анемии являются покалывание и онемение в пальцах, шаткая походка. В крови обнаруживаются эритроциты особой увеличенной формы. Недостаток витамина В12 может наблюдаться у пожилых людей, при болезнях пищеварительного тракта, при наличии паразитов – ленточных червей.
Анемия беременных – в большинстве случаев это железодефицитная анемия. Уже с первых недель беременности эмбриону необходимо получать железо для образования кровяных клеток. Если будущая мама при этом продолжает питаться так же, как и до беременности, не принимает витамины, то запасы железа в ее организме быстро истощаются, что приводит к анемии. В норме гемоглобин у беременных женщин не должен быть ниже 110 г/л, при более низких значениях ухудшается усвоение кислорода кровью, от чего страдает не только организм мамы, но и малыша. Для предотвращения анемии беременных достаточно принимать 30 мг железа в день.
Симптомы анемии
Основными признаками любой анемии являются бледность кожи и губ, слабость, утомляемость. Из-за плохого усвоения кислорода кровью учащается пульс, он становится выше 90 ударов в минуту. Кроме того, могут быть дополнительные симптомы в зависимости от причины, вызвавшей анемию.
При железодефицитной анемии часто отмечается ломкость ногтей и волос. При В12-дефицитной анемии – гладкий язык малинового цвета, покалывание и онемение в пальцах, шаткость при ходьбе. При гемолитической анемии нередко бывает желтуха. При любых подозрениях на анемию необходимо обязательно обратиться к врачу и сдать анализы крови.
Диагностика анемии
Диагностика анемии проводится врачом на основании общего анализа крови, а также дополнительных анализов в зависимости от причины. Кроме низкого гемоглобина важное значение имеют количество эритроцитов, их размер и форма, наличие недозрелых клеток крови.
При железодефицитной анемии необходимо сдать анализы крови на железо. К ним относятся: сывороточное железо, ферритин, общая железосвязывающая способность сыворотки (ОЖСС) и трансферрин. По всем этим показателям врач может установить не только вид анемии, но и ее скрытую форму еще до появления симптомов.
Если анемия вызвана наследственными заболеваниями или отравлением ядами, могут потребоваться дополнительные анализы.
Лечение анемии
Железо необходимо не при всех видах анемии, поэтому перед приемом каких-либо препаратов нужно установить ее точную причину и вид. Легкие формы малокровия лечатся дома по назначению врача, при тяжелом состоянии пациента может потребоваться госпитализация.
Если анемия возникла из-за недостатка железа в пище, требуется его прием в виде таблеток или уколов (в далеко зашедших случаях). При длительной кровопотере также требуется прием железа, но одновременно должно проводиться лечение причины – устранение источника кровотечения.
При недостатке витамина В12 требуется восстановить его количество в организме. Поскольку очень часто у людей с анемией усвоение витамина В12 в кишечнике нарушено, он назначается в виде уколов. Параллельно с витамином В12 может потребоваться прием фолиевой кислоты по назначению врача.
Остальные виды анемии лечатся в строгом соответствии с причиной. Для некоторых наследственных болезней специфическое лечение еще не изобретено, таким больным, а также всем пациентам с тяжелой степенью малокровия может потребоваться переливание крови.
Переливание крови при анемии
Переливание крови – наиболее радикальный метод лечения анемии и применяется только в самых тяжелых случаях: при массивной кровопотере, онкологических и тяжелых наследственных болезнях. Для переливания используется кровь только одинаковой группы и резус-фактора.
Геморрой и рак прямой кишки: отличия и общие симптомы
Геморрой является одной из наиболее частых проктологических проблем. Каждый третий человек старше 40 лет сталкивается с варикозным расширением вен прямой кишки. Связано это с постоянным действием негативных факторов, присущих современному обществу (малоподвижный образ жизни, неправильное питание и др.). Одновременно с ростом числа первичных обращений по поводу геморроя статистика отмечает увеличение случаев заболевания раком прямой кишки, поэтому некоторые пациенты склонны связывать эти две болезни.
Чем рак похож на геморрой
На сегодняшний день не существует исследований, в которых бы подтверждалась взаимосвязь геморроя и рака прямой кишки. Тем не менее они обладают схожей клинической картиной, что вполне оправдывает возникающие подозрения. Общими симптомами для этих заболеваний являются:
- Появление алой крови в стуле или кровотечение после дефекации.
- Тенезмы (частые позывы на дефекацию, при которых потребности в ней может и не быть).
- Ощущение неполного опорожнения кишечника после дефекации.
- Ощущение инородного предмета в прямой кишке.
- Анемия по результатам исследования крови.
- Выделение слизи из прямой кишки.
Часто пациентов пугает нарастание неприятных симптомов из-за развития геморроя: учащаются неприятные ощущения в области заднего прохода, начинают выпадать геморроидальные узлы, из-за их травмирования может начаться длительное кровотечение. Такое развитие заболевания наводит больного на мысль о наличии онкопатологии прямой кишки.
Чем отличается рак от геморроя
Существует ряд отличий рака прямой кишки от геморроя. Среди них можно отметить:
- Раковые заболевания встречаются чаще у людей старше пятидесяти лет, в то время как геморрой может появиться в более молодом возрасте.
- При раке прожилки крови обнаруживаются в кале при дефекации, при геморрое же кровотечение может открыться без травмирования, самостоятельно.
- При раке анемия носит более тяжелый характер, а снижение показателей эритроцитов и гемоглобина не соответствует кровопотере.
- При раке прямой кишки с калом выделяется большое количество слизи.
- Кровотечение при раке прямой кишки отмечается в начале акта дефекации, при геморрое – в конце.
- При геморрое страдает только качество жизни пациента, общее же его состояние остается неизменным. Появление чрезмерной слабости и утомляемости, немотивированная потеря веса может говорить о развитии злокачественного процесса.
Поставить точный диагноз и вынести окончательный вердикт о природе патологии может только врач после подробного сбора анамнеза и проведения необходимых исследований.
Методы диагностики при заболеваниях прямой кишки
Для того чтобы убедиться в отсутствии опухолевой патологии, врач проводит детальный опрос пациента и затем приступает к диагностическим мероприятиям. План обследования является комплексным и включает в себя следующие методы:
1. Пальцевое ректальное исследование. При геморрое варикозные узлы располагаются, как правило, достаточно близко к анальному отверстию, что дает возможность их пальпации врачом. Геморроидальные узлы пальпируются как эластичные образования с четкими, гладкими контурами, которые легко можно сдвинуть пальцем. Злокачественная опухоль представляет собой плотную, без ровных краев, бугристую, спаянную с окружающими тканями и несмещаемую структуру, которая чаще всего возвышается над остальной стенкой кишки. Большие онкологические образования способны полностью закрывать просвет кишки, вызывая таким образом кишечную непроходимость.
2. Инструментальные методы диагностики. К ним относятся аноскопия, ректороманоскопия, ирригоскопия, КТ, МРТ и др. При помощи этих видов исследования можно визуально оценить размер патологического очага, его точное расположение, изучить состояние окружающих тканей.
Несмотря на то, что геморрой является не таким серьезным и опасным для жизни заболеванием, как рак прямой кишки, необходимо при первых же его симптомах обратиться к врачу. Своевременная диагностика и лечение заболевания помогают избежать развития декомпенсации, кровотечения и необходимости оперативного лечения. Выявление злокачественной опухоли на ранней стадии значительно упрощает последующее лечение и позволяет улучшить дальнейший прогноз.
Почему постоянно хочется спать? Медики назвали 7 причин упадка сил
Некоторые факторы, вызывающие постоянную сонливость, – серьезный повод обратиться к врачу.
По словам опытных терапевтов, если человека постоянно клонит в сон, значит, его организм либо сильно устал, либо болен. В любом случае, это достаточный повод для того, чтобы обратиться за консультацией к врачу и сдать хотя бы основные анализы.
Медики назвали самые распространенные причины вечно сонного состояния.
Недосыпание. Если вы часто поздно ложитесь спать и очень рано встаете, это неудивительно. Для того чтобы чувствовать себя бодрым и отдохнувшим, необходимо спать от 7 до 9 часов.
Дефицит питательных веществ. При нем чувство постоянной усталости – обычное дело. Решить проблему можно приемом витаминных комплексов, назначать которые должен только врач.
Лечение медицинскими препаратами. Некоторые лекарства имеют седативный эффект. После окончания их приема, сонливость исчезает.
Хронический стресс. Быть постоянно в состоянии нервного напряжения вредно и даже опасно. Если самостоятельно справиться с источником беспокойства не получается, лучше обратиться к специалисту – психотерапевту.
Переутомление. Это частая причина сонливости у современных людей. Решается она просто – надо научиться жить без спешки, отдыхать после напряженных трудовых будней.
Проблемы со здоровьем. В ряде случаев постоянная усталость – признак серьезных заболеваний: от онкологии до железодефицитной анемии. Также сонливость есть у людей, больных сахарным диабетом, имеющих болезни почек и печени, нарушения гормонального фона и пр. Точный диагноз и лечение должен назначать только врач.
Малоподвижный образ жизни. Отсутствие спорта приучает организм к малым нагрузкам, и любое переутомление, лишнее движение могут вызвать головокружение и желание прилечь. Побороть эту привычку можно, вернувшись к активному образу жизни, занявшись каким-нибудь спортом.
описание, симптомы и лечение у взрослых, детей и беременных
Общие принципы лечения анемии
Общая тактика терапии зависит от вида анемии и тяжести заболевания. Важной составляющей комплексного подхода является полноценная диета с достаточным количеством железа, белка, витаминов, а также коррекция состояния, обусловившего развитие синдрома.
Лечение анемии зачастую осуществляется в стационаре:
- В случае выраженного нарушения гемодинамики, при снижении гемоглобина до уровня меньше 40-50 г/л, по жизненным показаниям проводится гемотрансфузия (переливание).
- Массивная кровопотеря при острой постгеморрагической анемии после купирования кровотечения требует назначения препаратов, содержащих железо.
При ЖДА железосодержащие препараты (на основе соединений двух- и трехвалентного железа) могут вводиться парентерально (феррум лек, фербитол и др.) или энтерально (ферроплекс, тардиферон и др.).
Доза препаратов железа рассчитывается исходя из индивидуальной потребности пациента. Такие препараты принимаются между приемами пищи из-за возможности ухудшения всасывания железа в присутствии некоторых продуктов питания.
Побочные эффекты, иногда проявляющиеся при приеме препаратов железа:
- диарея или запор;
- тошнота и рвота;
- металлический привкус во рту;
- черный стул (нормальная реакция).
При выявлении побочного действия нет необходимости отказа от лечения, достаточно снижения дозировки (после консультации с врачом).
При B12-дефицитной анемии используют витамин B12 (при необходимости – с добавкой аденозинкобаламина).
При фолиеводефицитной анемии показан прием таблеток фолиевой кислоты.
Апластическая анемия предполагает осуществление гемотрансфузий, терапию анаболическими и глюкокортикоидными гормонами, трансплантацию костного мозга.
При наследственных гемолитических анемиях проводится спленэктомия (удаление селезенки), а при наличии противопоказаний к операции или ее неэффективности – прием иммунодепрессантов (препаратов, угнетающих иммунитет).
Терапия серповидноклеточной анемии направлена на предупреждение развития гемолитических кризов (исключение пребывания в разряженной атмосфере и пр.). При талассемии и серповидноклеточной анемии применяется переливание кровезаменителей или эритроцитарной массы.
Лечение анемии у беременных
При ЖДА у беременных критическое значение имеет достаточное потребление белка животного происхождения. Лечение осуществляется препаратами железа вышеуказанных групп.
Лечение анемии у детей
У детей суточная доза элементарного железа оптимально составляет от 2 до 4 мг/кг. При этом удобнее применять средства в форме сиропов или капель. Предпочтение отдается неионным соединениям железа (феррум лек, мальтофер и пр.), позволяющим исключить риск передозировки.
Поскольку у детей раннего возраста изолированная ЖДА встречается редко (обычно сопровождается нарушением усвоения и иных элементов и витаминов), возможно назначение комплексных препаратов, поливитаминов.
Диета при ЖДА
- Потребление продуктов с наибольшим содержанием железа, таких как печень, устрицы, яичный желток, бобовые, гречка, морская капуста, фисташки и лесные орехи, шпинат и др.
- Ограничение продуктов и препаратов, затормаживающих абсорбцию железа (чай, тетрациклины, антацидные препараты и др.).
- Потребление веществ и содержащих их продуктов, которые способствуют всасыванию железа – яблочной, аскорбиновой, лимонной кислот, фруктозы и т.д.
Прогноз
- При ЖДА – благоприятный.
- При апластических анемиях – серьёзный.
- При наследственных гемолитических анемиях – зависит от тяжести патологии и частоты гемолитических кризов.
Анемия с дефицитом фолиевой кислоты | Johns Hopkins Medicine
Что такое фолиевая анемия?
Анемия с дефицитом фолиевой кислоты — это недостаток фолиевой кислоты в крови. Фолиевая кислота — это витамин B, который помогает организму вырабатывать красные кровяные тельца. Если у вас недостаточно эритроцитов, у вас анемия.
Красные кровяные тельца переносят кислород ко всем частям вашего тела. Когда у вас анемия, ваша кровь не может доставить достаточно кислорода ко всем вашим тканям и органам. Без достаточного количества кислорода ваше тело не может работать должным образом.
Низкий уровень фолиевой кислоты может вызвать мегалобластную анемию. При этом состоянии эритроциты больше, чем обычно. Таких ячеек меньше. Они также имеют овальную форму, а не круглую. Иногда эти эритроциты не живут так долго, как нормальные эритроциты.
Что вызывает фолат-дефицитную анемию?
У вас может развиться фолиевая анемия, если:
- Вы едите недостаточно продуктов, содержащих фолиевую кислоту. К ним относятся зеленые листовые овощи, свежие фрукты, обогащенные злаки, дрожжи и мясо (включая печень).
- Вы пьете слишком много алкоголя
- У вас есть определенные заболевания нижних отделов пищеварительного тракта, например целиакия. Этот тип анемии также встречается у людей, больных раком.
- Вы принимаете определенные лекарства, например, от судорог.
- Вы беременны. Это связано с тем, что развивающемуся ребенку требуется больше фолиевой кислоты. Также мать усваивает его медленнее. Недостаток фолиевой кислоты во время беременности связан с серьезными врожденными дефектами, которые влияют на головной, спинной и спинной мозг (дефекты нервной трубки).
Некоторые дети рождаются неспособными усваивать фолиевую кислоту. Это может привести к мегалобластной анемии. При этом состоянии эритроциты больше, чем обычно. У них тоже другая форма. Раннее лечение необходимо для предотвращения таких проблем, как плохое мышление и плохое обучение.
Кто подвержен риску фолат-дефицитной анемии?
У вас больше шансов заболеть этим типом анемии, если вы:
- Не ешьте здоровую пищу
- Много алкоголя
- Беременны
- Не может абсорбировать фолиевую кислоту
- Принимают определенные лекарства, например, те, которые используются для борьбы с приступами
Каковы симптомы фолиевой анемии?
Симптомы могут включать:
- Бледная кожа
- Пониженный аппетит
- Ворчун (раздражительность)
- Недостаток энергии или легкая утомляемость
- Диарея
- Гладкий и нежный язык
Симптомы фолат-дефицитной анемии могут быть похожи на другие заболевания крови или проблемы со здоровьем.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется фолат-дефицитная анемия?
Ваш лечащий врач может подумать, что у вас этот тип анемии, после того, как изучит вашу историю болезни и проведет медицинский осмотр. Для подтверждения диагноза вам могут сдать несколько анализов крови. Вы также можете пройти исследование на барий, если причиной является проблема с пищеварением.
Как лечится фолиевая анемия?
Ваш лечащий врач подберет лучшее лечение на основе:
- Ваш возраст, общее состояние здоровья и история болезни
- Как вы больны
- Насколько хорошо вы справляетесь с определенными лекарствами, методами лечения или терапии
- Ожидаемый срок действия состояния
- Ваше мнение или предпочтение
Лечение может включать:
- Витаминно-минеральные добавки
- Изменения в диете
- Медицина
- Лечение основного заболевания
Возможно, вам потребуется принимать добавки с фолиевой кислотой не менее 2–3 месяцев.Это могут быть таблетки или уколы (уколы). Также важно есть продукты с высоким содержанием фолиевой кислоты и сократить потребление алкоголя. Если причиной анемии является проблема с пищеварительным трактом, врач может сначала ее вылечить.
Каковы осложнения фолиевой анемии?
Анемия с дефицитом фолиевой кислоты во время беременности может вызвать дефект нервной трубки. Это когда головной или спинной мозг не развивается нормально. Это может вызвать смерть до или вскоре после рождения. Или это может вызвать паралич ног.
Основные сведения о фолат-дефицитной анемии
- Большая часть анемии с дефицитом фолиевой кислоты вызвана недостатком фолиевой кислоты в рационе.
- Листовые овощи, цитрусовые, бобы и цельнозерновые продукты являются естественными источниками фолиевой кислоты.
- Фолат-дефицитная анемия во время беременности может вызвать дефект нервной трубки. Это когда головной или спинной мозг не развивается нормально.
- Лечение включает в себя хорошо сбалансированную диету, включающую продукты с фолиевой кислотой, добавки с фолиевой кислотой, лекарства и лечение основных заболеваний.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Аутоиммунная гемолитическая анемия: причины, типы и симптомы
Аутоиммунная гемолитическая анемия — это редкое заболевание эритроцитов и иммунное расстройство. Это происходит, когда в организме вырабатываются антитела, разрушающие эритроциты.
Гемолитическая анемия развивается, когда эритроцитов не хватает, потому что организм уничтожает их раньше, чем следовало бы. Красные кровяные тельца переносят кислород по телу.
Аутоиммунная гемолитическая анемия (АИГА) или иммунная гемолитическая анемия возникает, когда иммунная система не работает должным образом. Он ошибочно принимает эритроциты за нежелательные вещества и атакует их, вызывая их раннюю гибель. Это оставляет человека без достаточного количества эритроцитов.
Обычно красные кровяные тельца живут в организме от 100 до 120 дней. Однако в тяжелых случаях АИГА клетки могут оставаться только в течение нескольких дней.
У детей это редкое заболевание, обычно временное.Однако у некоторых взрослых АМСЗ может быть длительным заболеванием, которое часто возвращается.
АМСЗ может развиваться быстро или со временем.
Клетки крови производятся в костном мозге.
Есть три основных типа:
- Белые кровяные тельца помогают организму бороться с инфекциями.
- Тромбоциты способствуют свертыванию крови и предотвращают кровотечение.
- Красные кровяные тельца переносят кислород по всему телу в форме гемоглобина.
Белые кровяные тельца вырабатывают антитела.Антитела прикрепляются к эритроцитам и путешествуют по телу, борясь с микробами и другими чужеродными веществами, которых там быть не должно.
При АМСЗ организм вырабатывает антитела, которые атакуют эритроциты, потому что они считают их чужеродными или нежелательными веществами. Они разрушают эритроциты, и это приводит к анемии.
Это может произойти из-за:
- воздействия определенных токсинов или химикатов, например, лекарств
- осложнения инфекции
- переливания крови, когда кровь не соответствует группе крови человека
- нерожденного ребенка группа крови отличается от группы крови их матери
- некоторые виды рака
АМСЗ разделяет две группы крови: теплая и холодная и первичная и вторичная.
Классификация на тепло или холод зависит от типа задействованных антител.
Теплый гемолиз AIHA
Он также называется теплым гемолизом и включает антитела IgG. Они связывают эритроциты при 98,6 ° F (37 ° C) или нормальной температуре тела. Это составляет 80–90 процентов случаев.
Симптомы обычно появляются постепенно, в течение от нескольких недель до месяцев. Однако иногда они могут появиться внезапно, в течение нескольких дней.
К ним относятся:
- бледная или пожелтевшая кожа
- усталость
- головокружение
- учащенное сердцебиение
холод AIHA
Это также называется холодным гемолизом.В этом типе аутоантитела IgM или холодовые агглютинины связывают красные кровяные тельца, когда кровь подвергается воздействию низких температур, а именно от 32 ° до 39,2 ° F (от 0 ° до 4 ° C). Это составляет 10–20 процентов случаев.
Холодная температура или вирусная инфекция могут вызывать симптомы, к которым относятся:
Поделиться на Pinterest Больному АМСЗ следует согреться, потому что холодная окружающая среда может усугубить симптомы.- усталость и головокружение
- бледность или пожелтение кожи
- холодные руки и ноги
- боль в груди и задней части ног
- рвота или диарея
- боль и посинение в руках и ногах
- болезнь Рейно
- Проблемы с сердцем, такие как аритмия, шум в сердце, увеличенное сердце или сердечная недостаточность
Первичный или вторичный AIHA
AIHA также может быть первичным или вторичным.
- Первичный AIHA — это когда нет никаких признаков какого-либо основного заболевания.
- Вторичный AIHA — это когда есть связь с другим условием.
Аутоиммунные заболевания, которые имеют или могут иметь связь с вторичным АМСЗ, включают:
Некоторые распространенные вирусы могут вызывать АМСЗ. Часто антитела и анемия проходят после того, как инфекция прошла.
К вирусам, которые, по-видимому, связаны с АМСЗ, относятся:
Эти вирусы могут вызывать изменения в антителах, которые могут привести к АМСЗ.
Типы лекарств, которые в редких случаях могут вызвать изменения, приводящие к АМСЗ, включают:
- пенициллины
- цефалоспорины
- тетрациклин
- эритромицин
- ацетаминофен
- ибупрофен
Человек также может унаследовать свои антитела. мать при рождении, но это редко.
Общие симптомы АМСЗ включают:
- субфебрильную температуру
- слабость и усталость
- трудности с мышлением и концентрацией внимания
- бледность
- учащенное сердцебиение
- одышку
- пожелтение кожи или желтуху
- темная моча
- мышечные боли
- головные боли
- тошнота, рвота и диарея
- головокружение при вставании
- затрудненное дыхание
- болезненный язык
- учащенное сердцебиение или учащенное сердцебиение
Врач спросит о симптомах и унесет физическое обследование.Затем они могут заказать анализы крови и мочи, чтобы помочь с диагностикой.
Общий анализ крови
Общий анализ крови (CBC) измеряет различные части, составляющие кровь.
Включает измерение уровней гемоглобина и гематокрита.
- Гемоглобин — это белок, переносящий кислород по всему телу.
- Гематокрит показывает, сколько места занимают эритроциты.
Низкий уровень обоих может быть признаком анемии.
Тесты Кумбса
Эти анализы крови ищут антитела, которые могут влиять на эритроциты.
Тест на ретикулоциты
В этом анализе крови измеряется уровень ретикулоцитов, которые представляют собой слегка незрелые эритроциты. Он может определить, вырабатывает ли костный мозг эритроциты с подходящей скоростью.
Диапазон будет выше, если в организме низкий уровень гемоглобина из-за кровотечения или разрушения эритроцитов. Высокое производство эритроцитов может быть признаком анемии.
Тест на билирубин
Печень вырабатывает билирубин, вещество желтого цвета, которое присутствует в желчи. Анализ крови может определить количество билирубина в крови.
Когда клетки крови умирают, гемоглобин попадает в кровоток. Гемоглобин, в свою очередь, распадается на билирубин. Это приводит к желтухе, когда глаза и кожа приобретают желтоватый цвет.
Высокий уровень билирубина в крови может быть признаком анемии, поражения печени или другого заболевания.
Тест на гаптоглобин
Гаптоглобин — это белок, который производит печень.Внутри тела он связывает определенный тип гемоглобина в крови.
Количество гаптоглобина в крови показывает, насколько быстро разрушаются эритроциты.
Тест на холодовые агглютинины
Болезнь холодовых агглютининов — это редкий тип АМСЗ, при котором симптомы ухудшаются, когда человек находится при температуре от 32 до 50 градусов по Фаренгейту.
Агглютинины — это антитела, которые вызывают слипание эритроцитов. Холодные агглютинины активны при низких температурах, а теплые агглютинины активны при нормальной температуре тела.
Определение наличия теплых или холодных агглютининов иногда может помочь объяснить, почему возникает заболевание.
Теплые агглютинины могут возникать при:
Варианты лечения АМСЗ зависят от ряда факторов. Если анемия легкая, она часто проходит без лечения. От 70 до 80 процентов людей не нуждаются в лечении или минимальном вмешательстве.
Однако некоторым людям потребуются лекарства, операция или переливание крови.
Факторы, влияющие на потребность в лечении, включают:
- возраст человека, общее состояние здоровья и историю болезни
- насколько серьезна анемия
- причина состояния
- индивидуальная переносимость определенных видов лечения
- как медицинские работники ожидайте, что симптомы будут прогрессировать.
Если есть основная причина — например, рак, инфекция или прием некоторых лекарств — лечение состояния или смена лекарств могут уменьшить симптомы АИГА.
Лекарства
Врач может назначить кортикостероиды или препараты, подобные кортизону, для ослабления иммунного ответа.
Обычно это первый тип лечения людей с первичным АМСЗ, который может помочь облегчить симптомы многих распространенных типов АМСЗ.
В тяжелых случаях, если эти препараты не действуют, врач может назначить другие препараты, подавляющие иммунный ответ, известные как иммуносупрессивная терапия.
Это медикаментозное лечение помогает снизить иммунный ответ организма.Препараты помогают предотвратить атаку иммунной системой собственного костного мозга. Это позволяет стволовым клеткам костного мозга расти, и это может увеличить количество эритроцитов.
Однако и кортизон, и иммунодепрессанты могут иметь побочные эффекты.
Хирургия
Если медикаментозное лечение неэффективно, врач может порекомендовать операцию.
Селезенка отвечает за удаление аномальных эритроцитов из кровотока, в том числе с прикрепленными антителами.Удаление селезенки может позволить организму сохранить эти эритроциты. Это может помочь предотвратить анемию.
Переливание крови
Если симптомы тяжелые и другие варианты неэффективны, человеку может потребоваться переливание крови.
АМСЗ может возникать у детей. Однако, по данным Чикагского университета, менее 0,2 человека из 100 000 имеют АМСЗ в возрасте до 20 лет. Самые высокие показатели у детей дошкольного возраста.
АМСЗ возникает у детей, как правило, в результате вируса или инфекции.
Часто лечение не требуется, и симптомы проходят без вмешательства. Дети, нуждающиеся в лечении, будут иметь те же варианты лечения, что и взрослые.
АМСЗ может нарушить распорядок дня ребенка из-за усталости и необходимости постоянной медицинской помощи, включая анализы.
Родители и опекуны должны следить за тем, чтобы ребенок:
- придерживался сбалансированной диеты
- много отдыхал и пил
- планировал мероприятия таким образом, чтобы ребенок мог управлять своим состоянием
Врач будет обсудить конкретный план лечения.
Невозможно предотвратить некоторые типы АМСЗ, но врачи могут наблюдать за людьми, у которых есть вирусная инфекция или которые принимают определенные лекарства, чтобы гарантировать, что АМСЗ не разовьется.
Тяжелая анемия может усугубить многие проблемы, например болезни сердца и легких. Людям следует обратиться к врачу, если у них возникнут какие-либо симптомы, которые могут указывать на АМСЗ.
Поделиться на PinterestДля людей с АМСЗ прививка от гриппа может помочь предотвратить дальнейшие осложнения.Если у кого-то есть АМСЗ, его врач будет работать с ним, чтобы уменьшить симптомы и уменьшить вероятность осложнений.
Советы по снижению риска ухудшения симптомов или осложнений включают:
- избегать людей с инфекциями или больных
- регулярно мыть руки и чистить зубы для снижения риска инфекций полости рта и других инфекций
- делать ежегодную прививку от гриппа
Людям с простудой АМСЗ следует стараться согреться, так как холодная среда может спровоцировать разрушение эритроцитов.
Перспективы АМСЗ обычно хорошие. Состояние обычно длится ограниченное время.
Если это происходит в подростковом возрасте, это может стать хроническим заболеванием. Однако лечение может помочь уменьшить воздействие.
Серповидноклеточная анемия | Серповидно-клеточная анемия
Что такое серповидно-клеточная анемия (ВСС)?
Серповидно-клеточная анемия (SCD) — это группа наследственных заболеваний эритроцитов. Если у вас SCD, проблема с гемоглобином. Гемоглобин — это белок красных кровяных телец, переносящий кислород по всему телу. При SCD гемоглобин превращается в жесткие стержни внутри красных кровяных телец.Это изменяет форму красных кровяных телец. Предполагается, что клетки имеют форму диска, но это меняет их форму полумесяца или серпа.
Серповидные клетки не гибкие и не могут легко изменить форму. Многие из них разрываются при движении по кровеносным сосудам. Серповидные клетки обычно живут от 10 до 20 дней вместо обычных 90-120 дней. У вашего тела могут возникнуть проблемы с производством достаточного количества новых клеток, чтобы заменить те, которые вы потеряли. Из-за этого у вас может не хватить эритроцитов.Это состояние, называемое анемией, может вызывать у вас усталость.
Серповидные клетки также могут прилипать к стенкам сосудов, вызывая закупорку, которая замедляет или останавливает кровоток. Когда это происходит, кислород не может достичь близлежащих тканей. Недостаток кислорода может вызвать приступы внезапной сильной боли, называемые болевыми кризами. Эти атаки могут происходить без предупреждения. Если вы его получите, вам, возможно, придется обратиться в больницу для лечения.
Что вызывает серповидно-клеточную анемию (ВСС)?
Причина SCD — дефектный ген, называемый геном серповидных клеток.Люди с этим заболеванием рождаются с двумя генами серповидных клеток, по одному от каждого родителя.
Если вы родились с одним геном серповидно-клеточной анемии, это называется серповидно-клеточной особенностью. Люди с серповидноклеточной анемией в целом здоровы, но они могут передать дефектный ген своим детям.
Кто подвержен риску серповидно-клеточной анемии (ВСС)?
В США большинство людей с ВСС — афроамериканцы:
- Примерно 1 из 13 детей афроамериканцев рождается с серповидно-клеточным признаком
- Примерно 1 из 365 чернокожих детей рождается с серповидно-клеточной анемией
SCD также поражает некоторых выходцев из Латинской Америки, Южной Европы, Среднего Востока или азиатских индейцев.
Каковы симптомы серповидно-клеточной анемии (ВСС)?
Люди с ВСС начинают проявлять признаки болезни в течение первого года жизни, обычно в возрасте около 5 месяцев. Ранние симптомы ВСС могут включать
- Болезненный отек кистей и стоп
- Усталость или беспокойство от анемии
- Желтоватый цвет кожи (желтуха) или белков глаз (желтуха)
Эффекты SCD варьируются от человека к человеку и могут меняться со временем.Большинство признаков и симптомов ВСС связаны с осложнениями заболевания. Они могут включать сильную боль, анемию, повреждение органов и инфекции.
Как диагностируется серповидно-клеточная анемия (ВСС)?
Анализ крови может показать, есть ли у вас ВСС или серповидно-клеточные признаки. Все штаты теперь тестируют новорожденных в рамках своих программ скрининга, поэтому лечение можно начинать раньше.
Люди, которые думают о рождении детей, могут пройти тест, чтобы узнать, насколько велика вероятность того, что у их детей будет ВСС.
Врачи также могут диагностировать ВСС еще до рождения ребенка. В этом тесте используется образец околоплодных вод (жидкость в мешочке, окружающей ребенка) или ткани, взятой из плаценты (органа, доставляющего кислород и питательные вещества ребенку).
Какие методы лечения серповидно-клеточной анемии (SCD)?
Единственное лекарство от ВСС — трансплантация костного мозга или стволовых клеток. Поскольку эти трансплантаты опасны и могут иметь серьезные побочные эффекты, они обычно используются только у детей с тяжелой ВСС.Чтобы трансплантат работал, костный мозг должен быть похожим. Обычно лучший донор — это брат или сестра.
Существуют методы лечения, которые могут помочь облегчить симптомы, уменьшить осложнения и продлить жизнь:
- Антибиотики для профилактики инфекций у детей младшего возраста
- Обезболивающие при острой или хронической боли
- Гидроксимочевина, лекарство, которое снижает или предотвращает несколько осложнений ВСС. Увеличивает количество гемоглобина плода в крови.Это лекарство подходит не всем; поговорите со своим врачом о том, следует ли вам его принимать. Это лекарство небезопасно во время беременности.
- Детские прививки для профилактики инфекций
- Переливания крови при тяжелой анемии. Если у вас были серьезные осложнения, например, инсульт, вам могут сделать переливание, чтобы предотвратить новые осложнения.
Существуют и другие методы лечения конкретных осложнений.
Чтобы оставаться максимально здоровым, регулярно получайте медицинскую помощь, ведите здоровый образ жизни и избегайте ситуаций, которые могут спровоцировать приступ боли.
NIH: Национальный институт сердца, легких и крови
Что это такое? Тебя тошнит от этого?
«Черта» — это слово, используемое для описания человека, унаследовавшего один аномальный ген от одного родителя и нормальный ген от другого родителя. Человек с серповидно-клеточной характеристикой наследует один ген, вырабатывающий нормальный гемоглобин (A), и другой ген, который вырабатывает серповидноклеточный гемоглобин (S). Гемоглобин — это часть эритроцита, которая переносит кислород в разные части тела.Серповидно-клеточный признак (AS) обычно не вызывает никаких проблем со здоровьем. Часто люди даже не подозревают, что у них есть эта черта. Серповидно-клеточная анемия встречается у 1 из каждых 11 афроамериканцев, но может встречаться у людей любой расы или происхождения.
Почему вы должны знать, есть ли у вас серповидноклеточная черта
Наши гены определяют цвет наших глаз, группу крови и многие другие особенности, включая группу гемоглобина. Мы наследуем по одному гену гемоглобина от каждого из наших родителей.У каждого из наших родителей есть два гена гемоглобина, но они передают каждому ребенку только один из этих генов. Чтобы унаследовать серповидно-клеточный признак, ребенок должен получить ген серпа (S) от одного родителя и нормальный ген (A) от другого родителя ( Рис. 1 ).
Если ребенок унаследует ген серпа (S) от одного родителя и ген серпа (S) или другой аномальный ген гемоглобина * от другого родителя, у ребенка будет серповидно-клеточная анемия.
Хотя серповидно-клеточная анемия обычно не вызывает проблем со здоровьем, серповидно-клеточная анемия очень серьезна.Вот почему важно знать, есть ли у вас и вашего партнера серповидно-клеточные признаки. Если оба родителя
несут этот признак, существует 25% вероятность при КАЖДОЙ беременности иметь ребенка с серповидно-клеточной анемией.
* Бета-талассемия, C и E — это другие типы аномальных генов гемоглобина.
Серповидноклеточная болезнь
Человек с серповидно-клеточной анемией вырабатывает другой вид гемоглобина, называемый «серповидным» гемоглобином. Вместо того, чтобы быть круглыми и гладкими, клетки с серповидным гемоглобином становятся твердыми и липкими и выглядят как банан или серп.Этим клеткам трудно перемещаться по мелким кровеносным сосудам. Иногда они закупоривают эти кровеносные сосуды. Это препятствует тому, чтобы кровь доставляла кислород к тканям. Это может вызвать боль или повреждение участков, не получающих кислород.
Болеет ли серповидноклеточная черта?
Люди с серповидно-клеточной анемией также производят серповидный гемоглобин, но не в такой степени, как люди с серповидно-клеточной анемией. У них недостаточно серповидного гемоглобина, чтобы клетки могли легко принять серповидную форму.
Серповидно-клеточный признак НЕ является заболеванием и никогда не перерастет в болезнь. Люди с серповидно-клеточной анестезией обычно не имеют проблем со здоровьем. Однако в экстремальных условиях человек с серповидно-клеточной анемией может столкнуться с некоторыми из тех же проблем, что и человек с серповидно-клеточной анемией. К этим экстремальным условиям относятся:
- Большая высота
- Глубокое море или подводное плавание с аквалангом
- Сильное обезвоживание (слишком мало воды в организме)
- Низкий уровень кислорода (альпинизм или чрезвычайно тяжелые упражнения, например, в военном учебном лагере или при усиленной тренировке перед спортивным мероприятием)
Для получения дополнительной информации о серповидно-клеточном признаке свяжитесь с координатором скрининга серповидно-клеточных новорожденных в Национальной детской больнице по телефону (614) 722-5948.Медсестра Sickle Cell также может ответить на вопросы с 8:00 до 16:30 с понедельника по пятницу по телефону (614) 722-8914.
Характеристика серповидных клеток (PDF)
HH-I-218 12/02, пересмотрено 11/12 Copyright 2002-2012, Национальная детская больница
Анемия | MUSC Health | Чарльстон SC
Что такое анемия?
Анемия — это состояние, определяемое дефицитом гемоглобина в крови. Гемоглобин — это молекула белка, содержащаяся в красных кровяных тельцах, и отвечает за перенос кислорода.Нормальный уровень гемоглобина в крови составляет примерно 12-14 г на децилитр у мужчин и 11-13 г / дл у женщин, хотя диапазоны нормальных значений могут незначительно отличаться в разных лабораториях.
Анемия может возникнуть быстро при внезапной потере крови. Часто источником этой кровопотери может быть пищевод, желудок или тонкий кишечник. Это часто проявляется в виде рвоты с кровью (гематемезис) или ректального кровотечения. Пациенты обычно испытывают головокружение из-за падения артериального давления, особенно когда они встают.
Анемия чаще возникает, когда организм не производит достаточного количества гемоглобина или эритроцитов для поддержания нормального уровня.
Что вызывает анемию?
Безусловно, наиболее частой причиной анемии является нехватка железа. Железо необходимо для образования новых красных кровяных телец. У женщин это обычно происходит из-за менструальной потери крови.
Другие возможные причины анемии могут включать:
медленная потеря крови в желудочно-кишечном тракте, которую невозможно увидеть в стуле человека
дефицит витамина B12, при котором необходимо специальное вещество в желудке для всасывания витамина с пищей
серьезная операция на желудке, которая может вызвать неспособность усваивать необходимые питательные вещества, такие как витамины группы B
, дефицит фолиевой кислоты (также называемый дефицитом фолиевой кислоты), когда организм человека не получает достаточного количества фолиевой кислоты
Существуют и другие менее распространенные причины анемии.Это можно увидеть у пациентов с хроническим заболеванием (например, тяжелым артритом, воспалением и т. Д.), У которых красные кроветворные ткани (костный мозг) становятся вялыми. Существуют определенные заболевания костного мозга, при которых все основные клетки крови не производятся эффективно или адекватно.
Симптомы
Легкая хроническая анемия обычно не вызывает серьезных симптомов. Однако более тяжелая анемия приводит к:
- нездоровая, бледная кожа (бледность)
- недостаток энергии
- одышка
Могут присутствовать и другие симптомы в зависимости от причины анемии.У пациентов с проблемами костного мозга может быть недостаточное количество лейкоцитов и тромбоцитов, тогда как у пациентов с гемолизом может развиться желтуха кожи и глаз.
Диагностика
Тесты на анемию просты и логичны. Измеряется уровень гемоглобина в крови и наблюдаются эритроциты под микроскопом, чтобы определить вероятную причину заболевания.
Красные кровяные тельца имеют характерный внешний вид в зависимости от конкретного дефицита. Можно распознать очень «молодые» эритроциты, называемые ретикулоцитами.Их количество в крови превышает обычное, что указывает на быстрый обмен эритроцитов в ответ на гемолиз или кровопотерю.
Оценка других компонентов крови (лейкоцитов и тромбоцитов) покажет, вызвана ли проблема исключительно развитием гемоглобина или более диффузным заболеванием костного мозга. Недостаток железа можно легко распознать по мазку крови и измерить его уровень. При необходимости измеряют уровень железа, фолиевой кислоты и B12 в крови. Когда обнаружено, дальнейшие исследования могут определить точную причину любого дефицита.
Обнаружение железодефицитной анемии, особенно у женщин без менструации и мужчин, должно побудить к расследованию хронического кишечного кровотечения. Это кровотечение может быть незаметным для пациента, но его можно обнаружить с помощью анализов кала.
Затем они логически ведут к исследованию слизистой оболочки кишечника для поиска источника кровотечения. Чаще всего они обнаруживаются в желудке и толстой кишке с помощью стандартных эндоскопических методов, таких как:
Эти исследования особенно важны для пожилых пациентов, поскольку это кровотечение является важным ранним признаком возможного рака желудочно-кишечного тракта.
Капсульная эндоскопия
У некоторых людей источник кровотечения не может быть обнаружен в пищеводе, желудке или толстой кишке. Этим людям может потребоваться дополнительное обследование тонкого кишечника на предмет кровотечения. Теперь это можно сделать путем проглатывания небольшой капсулы с камерой в ней, которая может делать снимки изнутри тонкого кишечника и передавать их на записывающее устройство, которое пациент носит на поясе. Затем эти изображения врач может просмотреть для выявления участков кровотечения, недоступных для доступа с помощью стандартных эндоскопов.
Лечение
Некоторые варианты лечения включают:
- Добавки железа, обычно принимаемые внутрь, при железодефицитной анемии
- Инфузии железа, вводимые в виде инъекций, для более тяжелых случаев железодефицитной анемии
- Настой витамина B12
- Более строгая диета и питание при дефиците фолиевой кислоты
Серповидно-клеточная анемия — NHS
Серповидно-клеточная анемия — это название группы наследственных заболеваний, которые влияют на эритроциты.Самый серьезный тип — серповидноклеточная анемия.
Серповидно-клеточная анемия особенно распространена у людей из африканских или карибских семей.
Люди с серповидно-клеточной анемией производят красные кровяные тельца необычной формы, которые могут вызывать проблемы, потому что они не живут так долго, как здоровые кровяные клетки, и могут блокировать кровеносные сосуды.
Серповидноклеточная анемия — это серьезное заболевание, которое сохраняется на всю жизнь, хотя лечение может помочь справиться со многими симптомами.
Сделайте прививку от гриппа
Грипп может быть очень серьезным заболеванием, если у вас серповидно-клеточная анемия. Попросите бесплатную прививку от гриппа по телефону:
- в приемной терапевта
- в местной аптеке, где есть служба вакцинации против гриппа
Узнайте больше о вакцине от гриппа
Информация:Консультации по коронавирусу
Получите консультацию по коронавирусу и серповидно-клеточной анемии от Общества серповидных клеток
Симптомы серповидно-клеточной анемии
Люди, рожденные с серповидно-клеточной анемией, как правило, имеют проблемы с раннего детства, хотя у некоторых детей симптомы отсутствуют и большую часть времени они ведут нормальный образ жизни.
Основными симптомами серповидно-клеточной анемии являются:
- болезненные эпизоды, называемые серповидно-клеточными кризами, которые могут быть очень серьезными и продолжаться до недели
- повышенный риск серьезных инфекций
- анемия (когда эритроциты не могут переносить достаточно кислорода во всем теле), что может вызвать усталость и одышку
Некоторые люди также испытывают другие проблемы, такие как задержка роста, инсульты и проблемы с легкими.
Узнайте больше о симптомах серповидноклеточной анемии
Причины серповидно-клеточной анемии
Серповидно-клеточная анемия вызывается геном, который влияет на развитие эритроцитов.
Если оба родителя имеют этот ген, вероятность того, что каждый ребенок родится с серповидно-клеточной анемией, составляет 1 из 4.
Часто родители ребенка сами не болеют серповидно-клеточной анемией и являются только носителями серповидно-клеточной анемии.
Узнайте больше о причинах серповидноклеточной анемии
Скрининг и тестирование на серповидно-клеточную анемию
Серповидно-клеточная анемия часто выявляется во время беременности или вскоре после родов.
Скрининг на серповидно-клеточную анемию во время беременности предлагается всем беременным женщинам в Англии, чтобы проверить, есть ли риск рождения ребенка с этим заболеванием, и всем детям предлагается пройти скрининг как часть анализа крови новорожденного ).
Анализы крови также можно провести в любом возрасте, чтобы проверить серповидно-клеточную анемию или узнать, являетесь ли вы носителем гена, вызывающего ее.
Узнайте больше о скрининге и тестировании на серповидно-клеточную анемию
Лечение серповидно-клеточной анемии
Людям с серповидно-клеточной анемией необходимо лечение на протяжении всей жизни. Обычно это делается разными специалистами в области здравоохранения в специализированном центре серповидноклеток.
Людям с серповидно-клеточной анемией также важно следить за своим здоровьем, используя меры самообслуживания, например, избегая триггеров и снимая боль.
Существует ряд методов лечения серповидно-клеточной анемии.
Например:
- пить много жидкости и оставаться в тепле, чтобы предотвратить болезненные приступы
- обезболивающие, такие как парацетамол или ибупрофен (иногда может потребоваться лечение более сильными обезболивающими в больнице)
- ежедневные антибиотики и регулярные вакцинации для уменьшения ваши шансы получить инфекцию
- лекарство под названием гидроксикарбамид (гидроксимочевина) для уменьшения симптомов
- регулярные переливания крови, если симптомы сохраняются или ухудшаются, или есть признаки повреждения, вызванного серповидно-клеточной анемией
- экстренное переливание крови при тяжелой анемии развивается
Единственное лекарство от серповидно-клеточной анемии — это трансплантация стволовых клеток или костного мозга, но это делается нечасто из-за сопряженных с этим рисков.
Узнайте больше о лечении серповидно-клеточной анемии и о жизни с серповидно-клеточной анемией.
Перспективы серповидно-клеточной анемии
Серповидно-клеточная анемия варьируется от легкой до тяжелой, но большинство людей с ней живут счастливой и нормальной жизнью.
Легкая серповидно-клеточная анемия может не повлиять на повседневную жизнь человека.
Но болезнь может быть достаточно серьезной, чтобы существенно повлиять на жизнь человека.
Это может привести к проблемам со здоровьем, таким как инсульт, серьезные инфекции и проблемы с легкими, которые иногда могут быть смертельными.
В целом ожидаемая продолжительность жизни человека с серповидно-клеточной анемией обычно короче, чем обычно, но это может варьироваться в зависимости от конкретного типа серповидно-клеточной анемии, метода лечения и проблем, с которыми они сталкиваются.
Видео: серповидноклеточная анемия
Это видео объясняет, что такое серповидно-клеточная анемия, а Джуниор описывает жизнь с этим заболеванием.
Последний раз просмотр СМИ: 3 августа 2018 г.
Срок сдачи обзора СМИ: 3 августа 2021 г.
Носители серповидноклеточной анемии (признак серповидной клетки)
Носителем серповидной клетки является тот, кто несет ген, вызывающий серповидно-клеточную анемию, но сам не страдает серповидно-клеточной анемией.Он также известен как наличие серповидно-клеточного признака.
У людей с серповидно-клеточной анемией не разовьется серповидно-клеточная анемия, но они рискуют иметь от нее ребенка, если их партнер также является носителем.
Вы можете запросить анализ крови, чтобы проверить, являетесь ли вы носителем серповидно-клеточного признака, от вашего терапевта или ближайшего центра серповидноклеток и талассемии.
Узнайте больше о том, как быть носителем серповидных клеток
Группа поддержки серповидно-клеточной анемии
Если вы узнаете как можно больше о серповидно-клеточной анемии, это поможет вам лучше контролировать свое заболевание.
The Sickle Cell Society — британская благотворительная организация для людей с серповидно-клеточной анемией.
Их веб-сайт содержит широкий спектр полезной информации, в том числе новости об исследованиях этого расстройства.
Последняя проверка страницы: 16 апреля 2019 г.
Срок следующей проверки: 16 апреля 2022 г.
болезнь крови | Типы, причины и симптомы
Болезнь крови , любое заболевание крови, связанное с эритроцитами (эритроцитами), лейкоцитами (лейкоцитами) или тромбоцитами (тромбоцитами) или тканями, в которых эти элементы образуются — костный мозг, лимфатические узлы, и селезенка — или кровотечение и свертывание крови.
Британская викторина
Медицинские термины и викторина для первопроходцев
Кто открыл основные группы крови? Что вызывает заболевание крови талассемией? Проверьте, что вы знаете о медицине, пройдя этот тест.
Задолго до того, как стали известны природа и состав крови, различные симптомы были приписаны заболеванию крови.Эритроциты не распознавались до 17 века, и прошло еще 100 лет, прежде чем был описан один из типов белых кровяных телец, лимфоциты и свертывание крови (коагуляция). В 19 веке были открыты другие формы лейкоцитов, выделен ряд заболеваний крови и кроветворных органов. Морфологические изменения — изменения формы и структуры — которые происходят в крови во время болезни, а также признаки и симптомы различных заболеваний крови были описаны в 19 веке и в первой четверти 20 века.В последующие годы начал развиваться более физиологический подход, связанный с механизмами, лежащими в основе развития болезни крови, и с путями коррекции отклонений.
Некоторые особенности медицинского осмотра особенно важны при диагностике заболеваний крови. К ним относятся отмечать наличие или отсутствие бледности или, наоборот, избытка цвета; желтуха, красный язык и увеличение сердца, печени, селезенки или лимфатических узлов; маленькие пурпурные пятна или более крупные синяки на коже; и нежность костей.
Поскольку кровь циркулирует по всему телу и несет в себе питательные вещества, а также продукты жизнедеятельности, ее исследование может быть важным для выявления наличия болезни. Исследование крови можно разделить на две категории: анализ плазмы (неклеточная часть крови) и исследование клеток крови. Исследование плазмы включает определение белков плазмы, сахара в крови (глюкозы), солей (электролитов), липидов, ферментов, мочевины и различных гормонов.Такие измерения также полезны для идентификации заболеваний, которые не классифицируются как болезни крови, например диабета, заболевания почек и заболевания щитовидной железы. Для определения статуса свертывания крови могут проводиться специальные исследования плазмы или ее компонентов. Лабораторные исследования клеток крови, особенно ценные для диагностики заболеваний, включают (1) определение количества и характеристик эритроцитов (т.е. наличие анемии или полицитемии), (2) изучение количества и пропорций типов белых клеток, и (3) подсчет тромбоцитов и исследование процесса свертывания крови.Микроскопическое исследование пленок крови, высушенных на предметных стеклах и окрашенных анилиновыми красителями, позволяет наблюдать изменения размера и цвета и другие аномалии отдельных эритроцитов, а также позволяет исследовать лейкоциты и тромбоциты. Иногда необходимо исследовать костный мозг или лимфатический узел под микроскопом, а рентгенологические исследования могут потребоваться для обнаружения увеличения органа или лимфатического узла или костных аномалий. В более необычных случаях может потребоваться дополнительное обследование — e.g., специальные серологические (связанные с сывороткой) или биохимические процедуры или различные измерения с использованием радиоактивных изотопов для определения органа или количественного определения объема крови.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасНарушения, влияющие на эритроциты
Количество красных кровяных телец (эритроцитов) у нормальных людей зависит от возраста и пола, а также от внешних условий, в первую очередь от атмосферного давления. На уровне моря у среднего человека их 5.4 миллиона эритроцитов на кубический миллиметр крови. С физиологической точки зрения важно количество гемоглобина в крови, потому что этот железосодержащий белок необходим для транспортировки кислорода из легких в ткани. Эритроциты несут в среднем 16 граммов гемоглобина на 100 миллилитров крови. Если такую кровь центрифугировать так, чтобы эритроциты были упакованы в специальную пробирку, известную как гематокрит, обнаруживается, что в среднем они занимают 47 процентов объема крови.У средней женщины нормальные показатели ниже (количество эритроцитов 4,8 миллиона; гемоглобин 14 граммов; объем упакованных эритроцитов 42 процента). У новорожденного эти значения выше, но снижаются в течение первых нескольких недель постнатальной жизни до уровней ниже, чем у нормальной женщины; после этого они постепенно поднимаются. Различия в мужской и женской крови начинают проявляться примерно в период полового созревания.
Красные клетки образуются в костных полостях центральных костей скелета взрослого человека (черепа, позвоночника, ребер, грудины, костей таза).У здорового человека производство эритроцитов (эритропоэз) настолько хорошо приспособлено к разрушению эритроцитов, что уровни эритроцитов и гемоглобина остаются постоянными.


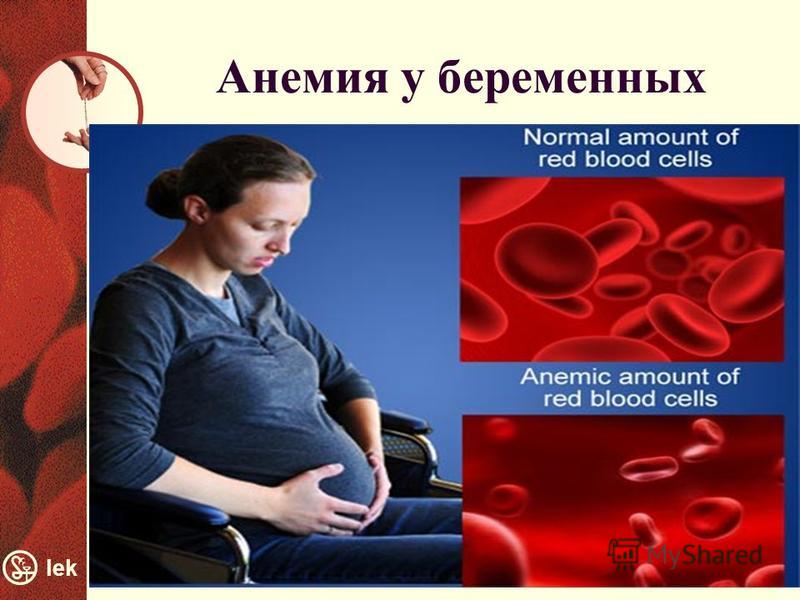 Проведение данного исследования позволяет исключить другие опасные состояния, приводящие к похожим изменениям формулы крови;
Проведение данного исследования позволяет исключить другие опасные состояния, приводящие к похожим изменениям формулы крови;