Желчный рефлюкс – симптомы и лечение
Содержание статьи
Желчный рефлюкс – это патологический процесс, при котором желчь попадает не в 12-перстную кишку, а в желудок. В самых сложных случаях жидкость может подняться по пищеводу и даже появиться в ротовой полости. Желчь – это кислоты, которые способны растворять жиры. Благодаря этому свойству она играет важную роль в пищеварении. Если желчные кислоты попадают в желудок, они начинают негативно воздействовать на его стенки. Может образоваться эрозия или гастрит. Последствия обратного тока желчи могут быть очень серьезными, вплоть до возникновения раковых перерождений.


Симптомы рефлюкса желчи
Главная проблема этого патологического процесса – признаки проявления очень похожи на другие заболевания. Отдельные случаи вообще проходят бессимптомно. К моменту возникновения неприятных ощущений и болевого синдрома желчный рефлюкс уже находится в тяжелой стадии. Поэтому очень важно обращать внимание на такие признаки:
- прием пищи вызывает рвотный рефлекс;
- непреходящее чувство тошноты;
- изжога от раздражения слизистой оболочки;
- отрыжка сопровождается неприятными ощущениями и запахом;
- снижается или полностью пропадает аппетит;
- ощущение горечи во рту;
- желтый налет на языке;
- уменьшается масса тела.
У маленьких детей желчный рефлюкс проявляется чаще в силу не до конца сформированной системы пищеварения. При обратном токе желчи ребенок обильно срыгивает после кормления, во время еды начинает плакать. Это значит, у него болит животик. Малыш капризничает, плохо спит, отрыгивает остатки пищи или воздух.
Любой из этих симптомов, а особенно одновременное проявление нескольких из них, – повод немедленно обратиться к врачу.
Факторы развития рефлюкса желчи
Нормальный процесс продвижения пищи по организму предусматривает направление только в одну сторону. Из ротовой полости еда попадает в пищевод, затем в желудок и позже в 12-перстную кишку. Обратное движение как самой пищи, так и жидкостей, которые участвуют в процессе ее переваривания (желчи, желудочного сока), – это патология. Ее появлению препятствуют сфинктеры – специальные клапаны, состоящие из мышц. Они открываются только в одном направлении и не дают содержимому пищеварительных органов подняться обратно. В некоторых случая сфинктеры не работают и возникает рефлюкс желчи.
Процесс может быть обусловлен такими факторами:
- грыжа, оказывающая чрезмерное давление на пищевые массы, с которым сфинктеры не могут справиться;
- механические повреждения клапанов;
- новообразования доброкачественной и злокачественной природы;
- нарушения в работе желчного пузыря или его удаление;
- спазмолитики, которые расслабляют мышцы сфинктеров;
- повреждения мышц пищевых органов как последствие операции;
- беременность на последних месяцах и чрезмерное давление плода на органы пищеварения;
- дуоденит в хронической стадии, сопровождающийся отеком 12-перстной кишки.


Помимо проблем в функционировании организма, заброс желчи в пищевод может быть вызван внешними воздействиями. Злоупотребление газированными напитками и переедание могут вызвать патологический процесс возврата желчи. Факторами, стимулирующими желчный рефлюкс, становится несбалансированное питание, увлечение жирным, соленым, острым, жареным, поздние приемы пищи. Если человек поужинал и сразу лег спать или, наоборот, начал активно двигаться – наклоняться, поднимать тяжелые вещи, сфинктеры не могут в достаточной мере сдерживать желчь. Она поднимается по пищеводу.
Лечение желчного рефлюкса
Рефлюкс желчи – следствие патологических процессов или заболеваний в организме. Он не возникает сам по себе. Диагностика – важный этап лечения обратного заброса желчи.
Прежде чем приступить к терапии, важно выяснить причину, устранить ее и только после этого восстанавливать нормальный ток пищеварительной жидкости.
Во врачебной практике есть несколько путей лечения желчного рефлюкса. Эффективными являются и некоторые методы народной медицины.
Лекарственные препараты при лечении желчного рефлюкса
Каждый пациент должен помнить, что медикаментозное лечение возможно только с назначения врача. Любое самостоятельно назначение и бесконтрольное снятие симптомов могут привести к очень серьезным последствиям.
Медикаменты, которые назначаются врачом:
- селективный прокинетик – препарат, повышающий мышечный тонус сфинктеров. Мотилиум и Церукал нормализуют моторику ЖКТ;
- медикаментозные средства для снижения уровня кислотности. Антациды Маалокс и Альмагель;
- лекарства, снижающие токсичность желчных кислот. К ним относится Урсофальк, который преобразует составляющие желчи в менее вредные водорастворимые соединения. Действующий компонент – урсодезоксихолевая кислота;
- медикаментозные средства типа Омепрозола, ингибирующего выработку соляной кислоты железами секреции желудка;
- сульфат магния налаживает работу желчного пузыря.
Любой из этих препаратов не является стопроцентным средством для лечения желчного рефлюкса. Каждое средство используется в комплексной терапии. Лекарства назначаются врачом, который видит полную картину, причины возникновения патогенного тока желчи. На основании этих данных он прописывает медикаментозную терапию.
Хирургическое лечение
Операции проводят в основном когда желчный рефлюкс возникает из-за давления постороннего образования. Если это грыжа, она просто удаляется, так же, как и разной природы новообразования.
До недавнего времени единственным методом лечения обратного заброса пищеварительных жидкостей в пищевод была медикаментозная терапия. Комплексная терапия желчного рефлюкса сопряжена с некоторыми неудобствами. Дефект клапана приводил к тому, что больной был вынужден всю жизнь принимать ингибиторы выработки соляной кислоты или снижающие токсическое воздействие желчных кислот.
Не все пациенты одинаково хорошо переносят данные медикаменты. Кроме того, при их приеме назначается строгая диета. Выход из ситуации один – оперативное вмешательство.
Методики минимально-инвазивной хирургии в данном случае очень эффективны. Операции проводятся с использованием лапароскопа через маленькие отверстия. Итогом хирургических манипуляций становится замена дефектного сфинктера. Облегчение и полное избавление от симптомов наступает сразу после операции. Надрезы на коже настолько маленькие, что в большинстве случаев после них даже не остаются шрамы.
Альтернативные методы лечения рефлюкса желчи
Некоторые специалисты считают эффективным немедикаментозным методом лечения желчного рефлюкса диету и некоторые рекомендации. При диетическом лечении сама болезнь не уходит, но облегчаются ее симптомы. Нельзя употреблять газированные напитки, жирное, соленое, острое, жареное. Свести к нулю употребление спиртного и табака.
К альтернативным методам относится также иглоукалывание. Это древняя китайская методика, которая оказалась вполне эффективна в случае лечения желчного рефлюкса.


Фитотерапия
Помогают в лечении желчного рефлюкса соки и настои. Но их можно использовать только с разрешения врача в комплексе с медикаментозными средствами. Чаще всего рекомендуют сироп из одуванчиков, настой из мяты, зверобоя, тысячелистника, картофельный сок.
Чтобы не допустить операции, необходимо начать лечение обратного желчного рефлюкса на ранних стадиях. Когда еще не повреждена слизистая оболочка желудка, не пострадал пищевод, лечение более эффективное, быстрое и безболезненное.
Видео
Что происходит с желчью после удаления желчного пузыря
Удаление желчного пузыря – метод хирургического лечения, который избавляет пациента от болезненных (иногда весьма!) приступов желчнокаменных колик, предотвращает осложнения застойных явлений в органе, дает надежду на полноценную жизнь.
Однако, предстоящая операция вызывает страхи не только по поводу самого вмешательства – это естественное явление перед хирургическими методами лечения. Опасения порождает неизвестность: будучи в недостаточной мере осведомлены о назначении желчного пузыря, больные люди плохо представляют, какие последствия вызывает холецистэктомия. Один из самых распространенных вопросов по этому поводу: куда девается желчь после удаления желчного пузыря?

Физиологические основы образования желчи в организме
Сразу после поступления пищи в желудок, а при размеренном образе жизни и устоявшемся режиме – и незадолго до него, в органах пищеварения активизируется выделение секрета. Это ферменты, которые расщепляют питательные вещества, приводят их к оптимально усваиваемой консистенции. Основная переработка пищи обеспечивается желудочным соком, энзимами поджелудочной железы, флорой кишечника и желчью, производимой печенью.
Вне процесса питания эти органические среды в небольших количествах также присутствуют в ЖКТ, но значительный вброс ферментов происходит перед приемом пищи или во время трапезы.
Желчь вырабатывается печенью практически постоянно. По протокам она выводится во внепеченочное пространство. Желчный проток вскоре делится на 2 части:
- одна, более широкая, ответвляется для доставки содержимого в накопительный мешок – желчный пузырь, где происходит накопление фермента, уплотнение его до нужной концентрации;
- вторая, более узкая, идет дальше в сторону кишечника, и недалеко от него сливается с протоком, выходящим из желчного пузыря.
При смешении концентрированной желчи из пузыря и жидкого секрета из узкого протока образуется общий поток. Он служит транспортным путем для доставки фермента в двенадцатиперстную кишку.

Функции желчи в организме
Общий проток доставляет желчь к двенадцатиперстной кишке, где после воздействия на сфинктер Одди происходит открытие просвета, через который секрет и проникает в кишечник.
С участием желчи происходит переработка жиров, белков, углеводов в кишечнике, доведение их до состояния, нужного для усвоения организмом.
Недостаток желчи в кишечнике или неполноценный ее состав усложняют эти процессы, создают предпосылки для развития синдрома мальабсорбции (недостатка усвоения питательных веществ), способствуют возникновению патологий пищеварительных органов.
Желчь после холецистэктомии
Процесс выработки желчи после прекращения функционирования пузыря не прекращается. Но по выходе из печени желчный проток не раздваивается – во время операции пузырные протоки закрываются. Теперь желчь движется к двенадцатиперстной кишке, минуя фазу отстаивания и накопления, по общему желчному пути.
В первое время этот более узкий путь не всегда справляется со своими функциями, особенно если режим питания не соответствует требованиям. В этом случае происходит и дисфункция сфинктера Одди: его сокращение и расслабление не согласовано с поступлением порций желчи. К тому же состав желчи меняется: поступая напрямую из печени, секрет не подвергается уплотнению, поэтому в кишечник поступает менее концентрированный фермент.

Особенности пищеварения после удаления желчного пузыря
Но со временем при нормализации процедуры питания общий желчный проток постепенно расширяется, вместимость его увеличивается.
С одной стороны, это хорошо, т.к. в органе одномоментно удерживается достаточное количество желчи, и при необходимости она включается в процесс пищеварения. К тому же, при задержке фермента в протоке происходит отделение жидкости, просачивание ее через стенки, а значит, увеличивается плотность вещества.
С другой стороны, уплотнение желчи в единственном протоке – явление не безопасное. Первичный состав секрета после операции не меняется, поэтому предпосылки к образованию камней сохраняются. Это чревато закупоркой желчевыводящих путей, опасным для жизни состоянием.
Меры предосторожности после операции
Во избежание неблагоприятного развития ситуации пациенту, перенесшему удаление желчного пузыря следует постепенно приучить свой организм к жизнедеятельности в новых условиях. Поскольку, как выяснилось, желчь никуда из организма не девается, необходимо создать предпосылки для ее рефлекторной выработки в нужных (не чрезмерных) количествах. Если это удастся на первых порах, то дальше организм справится сам – создаст новые связи между органами, научится передавать нужные сигналы.
Основные мероприятия адаптации к жизни без желчного пузыря проводятся относительно режима питания:
- пищу принимают через равные промежутки времени (за исключением ночи), часто, 6 – 7 раз в день примерно одинаковыми порциями – через некоторое время органы пищеварения привыкнут к режиму и станут выделять ферменты регулярнее, в связи с поступлением питания, а не хаотично;
- порции пищи уменьшают по сравнению с трех-четырехразовым питанием – количество ферментов будет зависеть от объемов;
- состав питания строго ограничивают рамками диеты в первые месяцы, с полугода после удаления желчного пузыря постепенно расширяя возможности.
Не менее важна и организация образа жизни. Для выработки и использования организмом правильного количества желчи следует:
- вести умеренно активный образ жизни – избегать длительных периодов бездействия (нельзя долго сидеть, лежать), а также чрезмерных нагрузок и травмирующих видов спорта;
- избавиться от неполезных привычек – алкоголь дезорганизует действия органов ЖКТ, курение вызывает стойкий спазм сосудов и протоков, что грозит застойными явлениями;
- регулярно в первые полгода посещать врача для определения степени реабилитации;
- если позволяют обстоятельства, организовать санаторно-курортное лечение.
Таким образом, желчь, вырабатываемая печенью, и после удаления желчного пузыря выполняет пищеварительные функции при условии соблюдения врачебных рекомендаций. Это дает возможность полностью восстановить пищеварение и привычную жизнедеятельность. Большинство перенесших холецистэктомию успешно привыкают к новому образу жизни и чувствуют себя здоровыми людьми.

Обучающее видео: Желчеобразование в организме
Изжога после удаления желчного пузыря
Содержание статьи
Удаление желчного пузыря – серьезная операция, после которой в общем состоянии и работе пищеварительной системы могут происходить существенные изменения. Часто развивается постхолецистэктомический синдром. Его признаки многочисленны, и один из них – ощущение жжения в пищеводе.


Изжога при удаленном желчном пузыре – что делать и как избавиться
Оперативное решение проблемной ситуации с органом билиарной системы показано только в случае крайней необходимости, когда это единственный способ сохранить достойное качество жизни. Одно из побочных явлений вмешательства – появление изжоги после удаления желчного пузыря. Важно заранее изучить вопрос, чтобы понимать, что делать для улучшения состояния и как избежать рецидивов.
Почему возникает изжога – причины возникновения
Признак считается одним из ярких последствий операции. Механизмы появления дискомфорта развиваются как следствие серьезных внутренних изменений.
Заболеваниям билиарной системы нередко предшествует формирование опухолевых структур, свищей, кистозных включений, очагов рубцовой ткани.
Неблагоприятные условия создают также конкременты, которые остались после холецистэктомии. В ряде случаев ухудшение состояния происходит на фоне гастрита или язвенного поражения начальных отделов ЖКТ, цирроза печени, гепатита, панкреатического воспаления слизистой, ишемии сердечной мышцы, смещения почки или развития в ней патологического процесса.
Если билиарная система лишается желчного пузыря, хранение желчи оказывается невозможным и сразу после продуцирования в печени секрет попадает в кишечник. Результат такого воздействия – постепенное ослабление мышц и обратный заброс желчи в желудок, что и приводит к изжоге. Ситуация усугубляется тем, что в результате неправильного функционирования пищеварительной системы изменяется состав желчи, она становится литогенной. Наблюдается снижение концентрации лецитина, полезных кислот при одновременном росте уровня плохого холестерина.
Провоцирующий нарушение фактор – наличие или развитие после удаления пузыря патологии желчевыводящих путей. Негативный механизм запускается, если еда поступает редко и в малом объеме, практикуется регулярное переедание, употребление тяжелой пищи. Отрицательно сказывается и длительная терапия с приемом лекарств противовоспалительного действия. Группу риска составляют молодые женщины.
Отсутствие своевременного лечения данной патологии опасно развитием у взрослого человека симптома пищевода Барретта и других неприятных болезней ЖКТ.


Симптомы
Изжога, связанная с удалением желчного, сопровождается рядом дополнительных признаков:
- болезненностью справа в области подреберья;
- вздутием кишечника с появлением острых спазмов;
- горьким или кислым привкусом во рту;
- резями в эпигастрии;
- тошнотой и рвотными позывами. Иногда результатом спазмов становится выход зеленоватых желчных масс.
Как избавиться от изжоги
Неприятное ощущение в пищеводе можно устранить в достаточно короткие сроки и сохранить достигнутый результат, если после операции учтено несколько моментов.
Прежде всего, соблюдают график плановых посещений гастроэнтеролога, который назначит УЗИ для контроля за состоянием протоков и медикаментозную терапию.
Кроме того, практикуется соответствующая диета с ограничением вредных продуктов, частыми приемами пищи небольшими разовыми порциями. Пациентам после холецистэктомии подходит стол №5.
Не менее важно и соблюдать мероприятия по адаптации пищеварительной системы путем приема лекарственных средств. Их пьют курсами. Из медикаментов назначают спазмолитики (Дуспаталин, Но-шпа), пробиотики, синтетические ферменты в виде Фестала, Креона. Если повышается давление в двенадцатиперстной кишке, нужны антибиотики – Метронидазол, Бисептол, Тетрациклин.
Дополнить перечисленные пункты необходимо комплексным обследованием и планомерным устранением хронических патологий внутренних органов.
Питание и диета
Удаление желчного пузыря – показание для постоянного соблюдения диетического меню, благодаря которому удастся исключить скопление и застой физиологического секрета, образование конкрементов, развитие в ЖКТ воспалительного процесса. Недостаточно насыщенная ферментами жидкость не способна обеспечить эффективное переваривание тяжелой пищи, поэтому выбираются щадящие режимы – запекание, на пару, отваривание.


Принципы питания просты и легки для запоминания. В первую очередь, важно обеспечить максимальное сохранение в продуктах необходимых организму витаминов. Идеальный вариант – паровой режим приготовления. Категорически запрещена жирная еда, блюда, приготовленные путем жарки. Они вызывают раздражение нежной слизистой и усиленную секрецию желчи, что только усугубляет ситуацию.
Выбирается особенный режим питания с дробными и частыми приемами пищи строго по спланированному графику. В сутки можно есть до 7 раз. Однократный объем порций не превышает 350 грамм.
Список разрешенных блюд составляют, выбирая из приведенного ниже перечня:
- овощные, крупяные бульоны слабой концентрации;
- кисломолочные продукты с минимальным процентом жирности;
- постная морская рыба;
- насыщающие организм кальцием блюда из творога. Выбирают между пудингами, запеканкой, творожниками;
- сваренные всмятку яйца или паровые омлеты;
- растительное или сливочное масло. Продукт добавляют понемногу в готовые блюда. В чистом виде практически не употребляют;
- мясо нежирных сортов. Оптимальное решение – курица, говядина;
- сваренные на воде каши из гречневой, рисовой, овсяной, перловой крупы;
- фрукты сладких сортов;
- дыни, арбузы, обеспечивающие мочегонный, детоксикационный эффект;
- свежие сезонные овощи;
- морковь и тыква как добавка ко вторым блюдам или самостоятельная еда;
- сладости в ограниченном количестве. Допускается употребление мармелада, повидла, меда, зефира.


В запрещенный список попадают:
- наваристые рыбные, мясные, грибные бульоны;
- усиливающие вкус соусы, специи, травяные приправы;
- овощи, фрукты, ягоды с кислым вкусом;
- копченые продукты;
- маринады, соления и консервация в любом виде;
- редька, редис, лук, чеснок;
- мясо, рыба и птица жирных сортов;
- сдобная выпечка, сладости;
- приготовленный из муки грубого помола хлеб;
- бобовые, включая фасоль, горох;
- пища с плотными растительными волокнами;
- газированные, алкогольные напитки;
- холодная пища. Особенно нежелательны мороженое, заливное и другие закуски, которые подаются без подогрева.
Сразу после операции начинается реабилитационный период, на протяжении которого не допускается наличие в меню мясных, в том числе и куриных блюд. Их вводят только через 2 недели. Строгую диету планируют на 2 месяца, ограничивая присутствие в меню сладких продуктов во избежание развития патогенной флоры. Одновременно сокращают суточную норму соли. В день ее количество составляет не более столовой ложки.
Расширение рациона происходит в течение года. Постепенно вводят отварную пищу.
Профилактика
Правильно организованный рацион помогает эффективно предупредить приступы изжоги после холецистэктомии. Одновременно осваивают комплекс специальных гимнастических упражнений. Их прорабатывает и назначает врач.
Отсутствие желчного – не повод для отказа от привычного ритма жизни. Соблюдая все перечисленные рекомендации, можно свести дискомфорт к минимуму, исключить необходимость повторных операций.
Видео
Заброс желчи в желудок: причины и лечение
Желчный рефлюкс и заброс желчного содержимого в полость желудка являются потенциально опасными и серьезными состояниями.
Часто возникая после кислотного рефлюкса, симптомы желчного рефлюкса и заброса желчи в желудок вызывают воспаление и дискомфорт в желудке.
Когда наблюдается заброс в желудок желчи, лечение обычно включает в себя введение больному некоторых лекарств для облегчения симптомов.
Если же у больного обнаружен тяжелый желчный рефлюкс и желчь в желудке, причины и лечение серьезных проявлений подобного состояния могут потребовать дополнительной диагностики и даже хирургического вмешательства для предотвращения дальнейшего повреждения верхней пищеварительной системы.
Важно вовремя идентифицировать причины подобного состояния для осуществления правильного и эффективного лечения. Ниже в статье мы узнаем, почему желчь забрасывается в желудок.
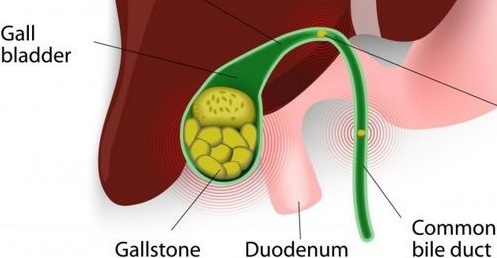
Причины и симптоматика
Чтобы помочь процессу пищеварения, печень вырабатывает вещество, известное как желчь, которое остается в желчном пузыре до тех пор, пока оно не понадобится для усвоения переваренной пищи.
Пилорический сфинктер (привратник желудка), расположенный между желудком и двенадцатиперстной кишкой, служит основным клапаном, контролирующим переход пищи из желудка в кишечник. Также он препятствует забросу кишечного содержимого в желудок.
Когда данный клапан неисправен, происходит обратный поток выделившейся желчи и его заброс в желудочно-кишечный тракт, что может вызвать воспаление желудка.
Если же сфинктер желудка не работает должным образом, и желчь проникает в этот орган, может возникнуть воспаление и эрозия.
В большинстве случаев у людей, перенесших операцию на желудочно-кишечном тракте или диагностировавших у себя язвенную болезнь, риск развития желчного рефлюкса и вероятность заброса желчи в желудок значительно повышены.
Также весьма часто данный тип состояния может встречаться у пациентов после удаления желчного пузыря и при наличии эрозий в 12-перстной кишке.
Другие причины заброса желчи в область желудка состоят из спазмов желчного пузыря вследствие развития заболеваний печени, стрессовых ситуаций или простого эмоционального перенапряжения.
Диагноз «желчный рефлюкс» может быть поставлен человеку лишь после тщательного медицинского обследования и проведения соответствующей диагностики внутренних органов.
Только врач-гастроэнтеролог после сдачи пациентом всех анализов и тестов способен ответить на вопросы, почему возникло такое состояние и в чем заключаются его причины.
Тесты и обследования, которые чаще всего включат эндоскопию, обычно используются для оценки состояния верхней пищеварительной системы, проверки и подтверждения воспалительного процесса или изъязвления после обнаружения первых симптомов.
Из-за связанного с этим риска рака желудка образцы тканей (биопсия) исследуются под микроскопом.
При забросе желчного содержимого в область желудка люди с часто испытывают некоторые признаки и симптомы, которые могут быть ошибочно приняты за рефлюкс.
Как правило, у определенных больных с таким рефлюксом ощущается дискомфорт в брюшной полости, сопровождающийся болью, тошнотой, иногда – рвотой. Это, в свою очередь, может привести к непреднамеренной потере веса.
Интенсивность боли в желудке может варьироваться от легкой до тяжелой в зависимости от частоты и продолжительности эпизодов заброса желчи.
Симптомы желчного рефлюкса не должны игнорироваться из-за серьезных рисков осложнений.
Те пациенты, которые испытывают хронические симптомы, подвергаются повышенному риску развития гастрита и рака желудка. Также возможно формирование сужения в области пилорического отдела желудка.
Как уже ранее отмечалось, желчь – жидкость, вырабатываемая печенью, которая помогает пищеварительному процессу в тонком кишечнике.
Гастрит может возникнуть, когда это кислотное вещество аномально течет назад из тонкой кишки и после этого попадает в желудок. Это состояние и есть желчный рефлюкс.
Гастрит, вызванный хроническим желчным рефлюксом в желудок, может приводить к частым симптомам изжоги у пациентов. Симптомы изжоги обычно включают ощущение жжения в верхних отделах желудка, грудной клетке или горле.
Пациенты с подобным состоянием могут заметить, что симптомы изжоги ухудшаются после еды или в ночное время.
Желчное содержимое в желудке из-за рефлюкса может вызвать значительное раздражение, которое может привести к симптомам тошноты или рвоты у пациентов с гастритом.
Рвота, которая содержит кровь или похожа по цвету и консистенции на кофейную гущу, может указывать на желудочно-кишечное кровотечение.
В этом случае необходимо немедленно обратиться за медицинской помощью. Доктор определит причины данного состояния и назначит требуемое лечение.
Когда происходит воспаление желудка, вызванное симптомами гастрита вследствие заброса желчи, оно может спровоцировать расстройство желудка – состояние, также называемое диспепсией.
В результате этого, у пациентов с этим заболеванием может наблюдаться потеря аппетита, сопровождающаяся значительной, непреднамеренной потерей веса.
Как правило, люди с забросом желчи в желудок могут испытывать определенное облегчение после приема препаратов, предназначенных для ингибирования продукции желчи кислоты.
Лекарства, такие как урсодезоксихолевая кислота, могут назначаться для улучшения пищеварения и облегчения дискомфорта в брюшной полости.
Люди, у кого имеются симптомы тяжелой рефлюксной симптоматики, могут подвергнуться хирургическому вмешательству при обнаружении осложнений процесса.
Лечение
Пациенту, прежде всего, рекомендуется сделать УЗИ для того, чтобы исключить вероятность появления такого заболевания, как желчнокаменная болезнь, и определить размеры желчного пузыря.
Также может быть проведена эндоскопическая ультрасонография. Она помогает идентифицировать размеры камней в области желчного пузыря (конечно, при их наличии).
Лекарственные препараты для лечения вышеуказанного рефлюкса чаще всего состоят из урсодезоксихолевой кислоты, которая помогает продвигать желчь по пищеварительному тракту и может облегчить дискомфорт, связанный с этим расстройством.
Иногда пациентам, испытывающим трудности с опорожнением желудка, назначается комбинация медикаментов.
Основная функция ингибиторов протонного насоса, таких как Омепразол, Лансопразол, Эзомепразол, заключается в уменьшении выработки кислоты в пищеварительной системе.
Поскольку заброс желчи в желудок не вызван избытком кислоты, ингибиторы протонной помпы обычно неэффективны при лечении рефлюкса желчи, хотя они могут использоваться в сочетании с другими препаратами и методами терапии, чтобы помочь уменьшить болезненность.
Кроме всего прочего, пациенту могу быть назначены препараты по типу холеретиков, способствующих повышению моторики желчного пузыря.
В случае отсутствия эффекта от медикаментозного лечения может рассматриваться вопрос об оперативном вмешательстве.
Существует также много домашних средств, которые могут помочь пациентам с рефлюксом желчи. Врачи рекомендуют пациентам спать с поднятой головой, чтобы сохранить желчь в состоянии покоя в ночное время.
Рекомендуется кушать меньшие порции пищи в течение дня. Это поможет устранить избыток желчи в системе.
Воздержание от употребления еды в течение, по крайней мере, трех часов перед сном может значительно снизить вероятность заброса желчи в желудок после засыпания.
Если у больного имеется избыточный вес, потеря нескольких килограммов уменьшит давление на его желудок и прочие органы. Это может помочь сохранить желчь в резерве.
Важно, помимо этого, избегать употребления продуктов, которые расслабляют сфинктер желудка, таких как кофеин, шоколад, помидоры, газированные напитки и пряности.
Нужно соблюдать диету с низким содержанием жиров и уменьшить потребление спиртных напитков.
Лечение медикаментами и хирургическими способами всегда возможно. Однако при этом можно внести некоторые положительные изменения в образ жизни, чтобы облегчить имеющиеся симптомы.
В частности, врачи рекомендуют:
- Не курить. Если человек курит сигареты, у него происходит увеличение выработки желудочной кислоты, а также высушивается слюна, которая помогает защитить пищевод.
- Употреблять не так много еды, как до момента обнаружения болезни. Почему это так необходимо? Дело в том, что, когда человек ест большие порции блюд, это оказывает давление на желудок и, особенно на сфинктер пищевода, вызывая его открытие в неподходящее время.
- Не ложится сразу же после еды. Желательно задерживать время отхода ко сну и засыпать, по крайней мере, через два или три часа после еды.
- Сократить потребление жирной пищи. Рацион питания с продуктами, характеризующимися высоким содержанием жира, негативно влияет на сфинктер пищевода, что замедляет процесс пищеварения. Необходимость удаления из меню всех жирных продуктов очень высока.
- Употреблять отруби с целью улучшения функционирования ЖКТ и избегания формирования осадка в районе желчного пузыря.
Изменение положения тела во время сна также может облегчить симптомы после засыпания. Человеку нужно приподнять свою голову на 18 сантиметров над уровнем кровати.
Этот наклон и естественная сила притяжения могут препятствовать такому состоянию, как заброс желчного содержимого в полость желудка.
Обычных подушек зачастую бывает недостаточно для создания правильного угла. Рекомендуется приобрести специальную клиновидную подушку-клин для изменения положения головы в процессе сна.
Если заброс желчного содержимого в полость желудка взаимосвязан с процессом удаления желчного пузыря, больному необходимо обратиться к хирургу для исключения возможных осложнений после операции, а также к специалисту в сфере диетологии для назначения соответствующего диетического рациона питания.
До того, как приступать непосредственно к терапии состояния, необходимо получить консультацию у профессионального врача.
Он определит точные причины патологического процесса и поставит правильный диагноз с целью дальнейшего назначения наиболее эффективной схемы лечения.
Полезное видео
Почему после удаления желчного пузыря болит желудок, какие еще могут быть быть симптомы
Желчный пузырь в человеческом организме – система вполне заменяемая. Поэтому, когда показания говорят о том, что лучше для пациента будет, если пузырь удалят, его без особого сожаления удаляют. Несмотря на то, что ЖП – орган не жизненно важный, его ампутация – серьёзный стресс для организма. И ему потребуется много внутренних ресурсов и сил, чтобы перераспределить «обязанности» пузыря на другие системы. Именно в этот тяжелый послеоперационный и переломный для органов и систем период возможно появление разного осложнений. Среди которых – серьёзные рези в желудке.
После удаления желчного пузыря болит желудок почему, какие факторы и обстоятельства вызывают данные неприятные чувства, значительно снижающие качество жизни?

Причины болей после удаления
Ампутация данного органа на научном языке называется холецистэктомией. Ампутируют пузырь двумя способами: с помощью лапаротомии – полостной операции с полноценным разрезом кожи, мышц стенки брюшины и лапароскопии – щадящего малоинвазивного вмешательства.
Во многом, если операцию провели качественно и правильно, болевые ощущения (их острота и продолжительность) будут зависеть от способа, с помощью которого проведено удаление органа.
Если сделали полостную операцию, то восстановление может быть достаточно долгим. И болевые ощущения в области разреза могут у некоторых пациентов, у которых проблемы с регенерацией тканей и заживлением ран, могут ощущаться в течение трёх лет и через три года. Если после операции по удалению эндоскопическим способом проколы-разрезы болят в послеоперационном периоде в течение первых двух-трёх дней и снимаются обезболивающими препаратами, это считается нормой. Продолжающиеся дольше боли и рези в брюшине могут быть признаками разного рода послеоперационных осложнений.
О чём могут свидетельствовать продолжающиеся и некупируемые боли после ампутации ЖП. С удалением органа полностью не ушёл холецистит, воспалительный процесс или даже оставшиеся твёрдые новообразования, камни в протоках, а хирург, проводивший операцию, их не прочистил. Скорее всего, в этом случае потребуется повторное вмешательство.
Если болит печень, возможно, это происходит из-за застоя в ней желчи при синдроме холестаза. Возможно, боль пройдёт тогда, когда функции желчного перераспределятся по всем остальным системам, и ток желчи без попадания в ЖП отладится. Однако, иногда при этих симптомах стоит организму помочь: принять желчеразжижающие и желчегонные препараты, чтобы желчь самостоятельно покинула печёночные токи.
Непрекращающиеся боли кишечника – эти симптомы могут быть маркерами повреждения слизистой кишечника, из-за бесконтрольного поступления туда желчи.
Симптомы, сопровождающие боли

Если боли не связаны с разрезами тканей, выполненными хирургами для проведения вмешательства по ампутации ЖП, то болевые ощущения, как правило, сопровождаются другими неприятными и ухудшающими качество жизни симптомами. Рези от места разреза переходят в пупок – так проявляется воспалительный процесс в брюшной полости, вызванный утечкой в брюшину желчи или занесённым во время проведения операции заражением. Обычно всё это сопровождается ещё и повышением температуры тела пациента до критических отметок.
Болит поясница или ощущаются сильные боли в спине в целом – данные признаки могут свидетельствовать о сбоях в функционале сфинктера Одди. Сфинктер Одди – это, своего рода, «пограничный пост», который контролирует выдачу желчи в двенадцатиперстную кишку. Данная система – это специальное мышечное кольцо. Когда всё в порядке и нет никаких сбоев в системе, тонус мышц хороший, и они расслабляются исключительно по специальной команде. Если произошла «поломка», мышцы ослабевают, и выброс желчи происходит рондомно. А вместе с ней выходят в кишечник и всякие ненужные вещества и бактерии. Это и провоцирует неприятные ощущения и рези в спине и пояснице.
Также вызывающие боль в спине причины могут быть воспалительные процессы в брюшине, вызванные постхолицэктомическим синдромом. Который, в свою очередь, спровоцировали воспаления в желчных протоках, оставшиеся в токах камни или травмы, нанесённые протоком во время операции неопытным хирургом. Если болит низ живота, это также говорит о некоем воспалительном процессе, скорее всего, он связан с кишечником. Режет слева левый бок под ребрами, возможно, воспаление перешло и на селезёнку.
Также часто встречаются у пациентов с ампутированным пузырём болезненные ощущения в желудке, особенно, которые сопровождаются изжогой. Так бывает, когда ход желчи в отсутствие ЖП ещё не налажен. И желчь, поступающая в двенадцатиперстную кишку вдруг извергается оттуда в желудок, который, по понятным причинам, к такому совсем не готов. Из-за этого и зарождаются рези, колики и боли.
Диагностика и выявления причины

Если все выше описанные симптомы не дают пациенту покоя на фоне удаленного желудочного помощника – желчного пузыря, то больному необходимо срочное обследование. Человеку с такими жалобами назначают ультразвуковое и рентгенологическое исследование брюшины с акцентом на место, где находился ампутированный орган, печень, протоки, кишечник или другую, беспокоящую прооперированного область.
Также больному прописывают сдать на анализ мочу, а иногда, фекалии, чтобы выяснить, есть ли там желчь.
На основе исследований выясняют причину дискомфортного послеоперационного периода и показывают меры, которые должны избавить пациента от страданий. Иногда можно обойтись терапией, а в некоторых случаях больного вновь отправляют на операционный стол.
Медикаментозное лечение
Как можно избавиться от болей после удаления жп устранить другие малоприятные симптомы? Естественно, аккуратно и досконально следуя указаниям докторов. Рези в месте иссечения тканей, если больше нет других патологий, купируются средствами, снимающими боль. Застойные желчные явления можно убрать желчеразжижающими и желчеизгоняющими препаратами, воспалительные процессы – средствами против воспалений.
Если больной принимает препараты согласно назначениям, его состояние совсем скоро стабилизируется, а качество жизни сравняется с людьми, не пережившими ампутацию ЖП.
Лечение народными средствами

В том случае, если все описанные патологии не слишком сложны и остры, пациенту могут помочь и рецепты, доставшиеся нынешнему поколению от бабушек-дедушек. Также народные средства могут стать помощниками при проведении основной терапии медикаментами.
Так лёгкие воспалительные процессы вполне способны купировать чаи из ромашки и календулы. Разогнать желчь, сделать её менее вязкой и плотной и более жидкой могут отвары мяты и кукурузных рылец.
Диета и профилактика
Конечно, после ампутации ЖП первое время в послеоперационный период почти ничего будет нельзя кушать. Позже разрешат вместе с водой есть протёртые супчики с овощами нежирной рыбой или курицей. Также вместе с этими продуктами питания можно будет употреблять каши на воде. В идеале пациенту нужно будет придерживаться, так называемой диеты №5, до полугода после проведения ампутации органа.
Особое внимание нужно будет обращать на количество пищи, более всего это актуально в первое время после операции. Дело в том, что желчь, которая без «отстоя» в ЖП ввиду его отсутствия, менее концентрированная и способна справляться при переработке еды только с небольшим количеством пищи. Так что порции должны быть минимальными, а количество приёмов еды увеличено до пяти или даже шести.
Видео
Почему болит желудок.
 Загрузка…
Загрузка…