Легочное сердце
Определение. Легочное сердце — это гипертрофия и дилатация правого желудочка, вызванные заболеваниями легких, легочных сосудов или грудной клетки.
Декомпенсация легочного сердца сопровождается повышением диастолического давления в правом желудочке и правожелудочковой недостаточностью. Госпитализация по поводу сердечной недостаточности в 20% случаев обусловлена декомпенсированным легочным сердцем. Легочное сердце имеют более половины больных хроническими обструктивными заболеваниями легких (ХОЗЛ). Во многих развитых странах легочное сердце составляет от 5 до 10% от всех заболеваний сердца, а в странах с большей распространенностью ХОЗЛ и выше.
Основные заболевания, ведущие к развитию легочного сердца, возникающие при этом нарушения и механизмы их развития, представлены в таблице 1.
Таблица 1
Причины легочного сердца
Причина | Патогенез | Проявления |
Поражение легочных сосудов | ||
Массивная ТЭЛА | Падение сердечного выброса из-за внезапной окклюзии крупных ветвей легочной артерии | Острое легочное сердца. Дилатация правого желу-дочка |
Мелкие эмболы; васкули-ты; РДСВ | Легочная гипертензия из-за поражения микроциркуляторного русла и гипоксии | Подострое
легочное сердце Дилатация правого желу-дочка. |
Эмболы среднего разме-ра (повторные эмболии): первичная легочная гипер-тензия; лекарственная ле-гочная гипертензия (ано-рексанты) | Легочная гипертензия из-за окклюзии средних и мелких ветвей легочной артерии. Сердечный выброс снижен или в норме | Хроническое легочное сер-дце. Гипертрофия правого же-лудочка. Одышка |
Заболевания легких | ||
Обструктивные нарушения | ||
Хронический обструктив-ный бронхит, эмфизема легких, бронхиальная астма | Легочная гипертензия из-за гипоксической вазокон-стрикции, удлинения сосудов и обеднения сосудистой сети. Позиционные изменения сердца из-за эмфизеы легких. Сердечный выброс в норме или повышен. | Хроническое легочное сердце. Бронхитический или эмфи-зематозный тип ХОБЛ |
Рестриктивные нарушения | ||
Легочные: пневмосклероз, резекция легкого | Легочная гипертензия из-за гипоксической вазокон-стрикции, деформации сосудов и уменьшение их числа. Сердечный выброс с норме или снижен | Хроническое легочное сердце. Одышка Гипервентиляция |
Внелегочные: ожирение, гипотиреоз, нервно-мышечные заболевания, кифосколиоз, обструкция верхних дыхательных путей, угнетение дыхательного центра, жизнь в условиях высокогорья | Легочная гипертензия из-за гипоксической вазоконстрикции. Сердечный выброс в норме или повышен. | Хроническое легочное сердце. Отеки Гиповентиляция |
Легочное сердце при заболеваниях легких
Чаще всего формирование легочного сердца и преимущественно хронического, вызывают хронические обструктивные болезни легких (ХОБЛ) реже — рестриктивные нарушения. Давление в легочной артерии повышено лишь умеренно. Легочное сердце при болезнях легких — позднее осложнение; при правожелудочковой недостаточности трехлетняя выживаемость составляет 40%. Диагноз легочного сердца часто устанавливается с опозданием, что связано с наличием эмфиземы легких, приводящей к позиционным изменениям сердца и затруднением выявления симптомов его поражения.
Итак, ХОБЛ — это самая частая причина хронического легочного сердца. Гипертрофия и дилатация правого желудочка вызваны легочной гипертензией (обычно умеренной), характерной для тяжелого хронического обструктивного бронхита и эмфиземы легких. Систолическое давление в легочной артерии составляет 40-50 мм рт. ст. (при некоторых врожденных пороках сердца и первичной легочной гипертензии оно нередко превышает 100 мм рт. ст.). Легочное сердце при XOБЛ развивается при далеко зашедшем поражении легких, ОФВ1, у таких больных обычно ниже 1 л, Ра О2 — ниже 60 мм рт ст.
Причины повышения легочного сосудистого сопротивления при ХОБЛ — спазм легочных сосудов на фоне альвеолярной гипоксии, ацидоза и гиперкапнии, сдавление и растяжение сосудов из-за эмфиземы, иногда существенен и эритроцитоз (он увеличивает сердечный выброс и вязкость крови). Наибольшее значение имеет альвеолярная гипоксия. При физической нагрузке давление в легочной артерии еще увеличивается, а при дыхании чистым кислородом резко снижается. Если нет сердечной недостаточности, то сердечный выброс обычно повышен (из-за гипоксемии и гиперкапнии). Альвеолярная гипоксия — характерная черта бронхитического (цианотического) типа ХОБЛ, поэтому легочная гипертензия и легочное сердце при этом типе развиваются гораздо раньше, чем при эмфизематозном (одышечном), которому альвеолярная гипоксия несвойственна. При легочном сердце часто имеется поражение и левого желудочка: так, почти у половины больных ХОБЛ, умерших от легочного сердца, на аутопсии находят гипертрофию левого желудочка. Кроме того, больные ХОБЛ часто страдают ИБС, являясь заядлыми курильщиками, а курение — один из главных факторов риска развития атеросклероза. Вызванное дисфункцией левого желудочка повышение давления в левом предсердии усугубляет у таких больных легочную гипертензию.
Увеличение обструкции бронхов на фоне легочного сердца часто приводит к правожелудочковой недостаточности. Это вызвано тем, что нарастающая гипоксемия и гиперкапния за счет снижения ОПСС повышают сердечный выброс и одновременно усиливают спазм легочных сосудов. Возможны наджелудочковые и желудочковые аритмии. Из-за низкого стояния диафрагмы и венозного застоя пальпируется увеличенная болезненная печень, может появиться гепатоюгулярный рефлюкс (набухание шейных вен при надавливании на правое подреберье).
Увеличение обструкции бронхов, кроме того, вызывает повышение внутригрудного давления, затрудняя венозный возврат. Даже в отсутствие сердечной недостаточности, набухают шейные вены, появляются отеки. Следует иметь в виду, что венозный застой на большом круге кровообращения не всегда свидетельствует о правожелудочковой недостаточности: диастолическое давление в правом желудочке у таких больных может быть нормальным. При устранении обструкции бронхов венозный застой исчезает, иногда очень быстро.
Патологическая анатомия. Характерно прогрессирование гипертрофии правого желудочка. Ветви легочной артерии расширяются, в артериях мышечного типа развиваются гипертрофия продольных мышечных пучков, фиброз, снижение эластических свойств; в артериолах наблюдается гипертрофия медии. В эмфизематозных участках сосуды микроциркуляторного русла деформируются, число их снижается.
Клиническая картина. Характерны жалобы на кашель с мокротой, одышку, удушье. Одышка возникает даже при небольшой физической нагрузке. Часто в анамнезе бывает экстренная госпитализация по поводу острых респираторных инфекций, иногда даже требующих ИВЛ. У больных, постоянно получающих кислород, возможны сонливость и другие симптомы гиперкапнии: головная боль, спутанность сознания и даже рвота; в сочетании с отеком дисков зрительных нервов (из-за расширения церебральных сосудов) это создает ложное впечатление о повышении ВЧД. Гиповентиляция и гипоксия усиливаются ночью, особенно на фоне обструктивных апноэ во сне.
Пальцы заядлых курильщиков прокрашены никотином. Из-за высокого сердечного выброса (за счет гипоксемии и гиперкапнии) кожа теплая, пульс скорый. Эмфизема легких и хрипы, обусловленные хроническим бронхитом, затрудняют аускультацию сердца. Бывают III тон из правых отделов сердца и систолический шум трикуспидальной регургитации. Венозный застой в большом круге кровообращения может говорить и о тяжелой бронхиальной обструкции и о правожелудочковой недостаточности; в пользу последней свидетельствуют внезапное появление отеков и повышение ЦВД на фоне мерцательной аритмии или острых респираторных инфекций, а также гепатоюгулярный рефлюкс. Дифференциальный диагноз очень важен, поскольку с венозным застоем и отеками, вызванными бронхиальной обструкцией, больной может прожить долгие годы, а при правожелудочковой недостаточности прогноз существенно хуже.
Данные инструментальных методов исследования при хроническом легочном сердце
Функция внешнего дыхания нарушена по обструктивному типу; обнаруживаются гипоксемия и гиперкапния. В отсутствие правожелудочковой недостаточности непереносимость физической нагрузки обусловлена дыхательной, а не сердечной недостаточностью.
Рентгенограмма грудной клетки. Характерна повышенная прозрачность легочных полей. Как было отмечено ранее, эмфизема ведет к позиционным изменениям сердца, и оценить размеры правого желудочка становится сложно. Ветви легочной артерии расширены, но мелкие артерии сужены и не видны, особенно в эмфизематозных участках.
Электрокардиограмма. В диагностике гипертрофии правого желудочка ЭКГ помогает мало, поскольку на фоне эмфиземы легких амплитуда зубцов снижена, а сердце расположено вертикально. Часто бывают аритмии, особенно мерцательная аритмия и политопная предсердная тахикардия.
ЭхоКГ. Проведение данного исследования также затруднено из-за эмфиземы, но обычно удается обнаружить дилатацию правого желудочка и утолщение его стенок. 5.
Сцинтиграфия миокарда. Выявляется повышенное накопление изотопа в правом желудочке.
Катетеризация сердца. При катетеризации сердца (катетер Свана—Ганца) можно установить не в лаборатории, а прямо у постели больного, методом термодилюции определяют сердечный выброс. В отсутствие патологии левых отделов сердца ДЗЛА нормалыное. Катетеризация сердца позволяет также измерить давление в легочной артерии и его реакцию на ингаляцию кислорода. В ряде случаев (особенно когда надо установить связь симптомов с поражением левого желудочка) исследуют гемодинамику при физической нагрузке.
Лечение хронического легочного сердца
Эффективность лечения ХЛС во многом зависит от своевременной постановки диагноза. Однако диагностика легочного сердца на ранних этапах, когда оно сохраняет потенциальную обратимость, является весьма трудной проблемой. Между тем, лечение сформировавшегося ХЛС представляет собой сложную, порой малоперспективную задачу. Присоединение сердечной недостаточности приводит к рефрактерности заболевания к проводимой терапии и значительно ухудшает его прогноз. Все вышесказанное позволяет считать проблему ХЛС не только медицинской, но и социально значимой.
Таблица 6
Этиотропное лечение легочной гипертензии
и хронического легочного сердца
Этиологические факторы легочной гипертензии и хронического легочного сердца | Основные направления лечения |
Бронхиальная астма | Глюкокортикоиды местно и системно, бронхолитические средства различных групп |
Хроническаое обструктивное заболевание легких | Бронхолитические и отхаркивающие средства, ЛФК, массаж, физиотерапия, курортное лечение. |
Туберкулез | Противотуберкулезные средства, хирургическое лечение |
Пневмокониозы | Прекращение контакта с профессиональными вредностями |
Интерстициальные заболевания легких | Глюкокортикоиды, цитостатические средства, интерферон |
Саркоидоз | Глюкокортикоиды |
Диффузные заболевания соединительной ткани | Глюкокортикоиды, цитостатические средства |
Тромбозы и эмболии легочной артерии | Антикоагулянты, тромболитические средства, хирургическое лечение |
Сдавление извне легочной артерии и вен | Хирургическое лечение |
Деформации грудной клетки | Хирургическая коррекция |
Синдром сонного апное | Диета, специальные методики |
Пороки сердца | Хирургическая коррекция |
Патогенетическое лечение легочной гипертензии и хронического легочного сердца
Такие заболевания как бронхиальная астма, обструктивный бронхит, интерстициальные поражения легких, синдром сонного апное, деформации грудной клетки приводят к нарушениям легочной вентиляции, гипоксии. В ответ на гипоксию рефлекторно (рефлекс Эйлера, Лилиестранда) происходит спазм сосудов малого круга, и вследствие этого вначале временное, а затем стойкое повышение давления в системе легочной артерии.
Ряд заболеваний (диффузные болезни соединительной ткани рецидивы тромбэмболии легочной артерии. СПИД, шистоматоз) и внешних вредных воздействий (наркотики, некоторые лекарственные препараты) приводят к облитерации сосудов малого круга. При некоторых пороках сердца (незаращение межпредсердной и межжелудочковой перегородок, митральном стенозе), веноокклюзионной болезни левожелудочковой недостаточности пусковым механизмом легочной гипертензии становится перегрузка давлением и объемом.
Однако по мере прогрессирования легочной гипертензии все три фактора имеют место, они взаимосвязаны, образуя своеобразный порочный круг. Применяемые в современных условиях методы патогенетической терапии направлены на уменьшение одного или всех факторов патогенеза легочной гипертензии.
Оксигенотерапия. На всех этапах течения ХЛС и при всех формах легочной гипертензии показано проведение оксигенотерапии. Вследствие повышения парциального давления кислорода в альвеолах и увеличения его диффузии через альвеолярно-капиллярную мембрану достигается уменьшение гипоксемии, что нормализует легочную и системную гемодинамику, восстанавливает чувствительность рецепторов клеток к лекарственным веществам. Длительная оксигенотерапия должна назначаться как можно раньше с целью уменьшения газовых расстройств, снижения артериальной гипоксемии и предупреждения нарушений гемодинамики в малом круге кровообращения, что позволяет приостановить прогрессирование легочной гипертензии и ремоделирование легочных сосудов, повышает выживаемость и улучшает качество жизни больных, уменьшает количество эпизодов апноэ во сне.
При этом следует учитывать, что больным хронической легочной гипертензией необходима длительная, иногда пожизненная оксигенотерапия, применяемая, в том числе в домашних условиях. В силу этого должен быть выбран такой режим ингаляции кислорода, который бы создавал минимальный дискомфорт для больного. Кислород ингалируют через носовые канюли, лицевую маску. Очень редко у взрослых используются кислородные палатки.
Наименее обременительным для больных является использование носовой вилкообразной канюли, но следует учитывать, что при таком способе ингаляции максимальная концентрация кислорода во вдыхаемой смеси 40%, однако в большинстве случаев оксигенотерапии это представляется вполне достаточным. Лечение кислородом, как всякий другой метод лечения, имеет свои ограничения, при передозировке кислорода есть опасность гипероксического поражения ткани легкого. Наиболее приемлемым методом контроля оксигенотерапии, по-видимому, является пульсоксиметрия, позволяющая проводить мониторинговое наблюдение за сатурацией крови в процессе оксигенотерапии. Пульсоксиметрия определяет степень насыщения гемоглобина крови кислородом (SPO 2). Нормальная величина SPO 2 находится в диапазоне 94-98%. Снижение данного показателя до 90-94% рассматривается как умеренная гипоксемия, до 85-90% — выраженная гипоксемия. При содержании кислорода во вдыхаемой смеси в пределах до 40% следует стремиться к повышению показателя SPO 2 до нормы, но не выше 98%. В этих случаях с большой долей вероятности можно быть уверенным в отсутствии передозировки кислорода
Медикаментозная терапия легочной гипертензии, прежде всего, направлена на снижение тонуса резистивных сосудов и включает применение сосудорасширяющих средств различных групп. Самая большая трудность в подборе препаратов заключается в том, что необходимы средства, преимущественно воздействующие на сосуды малого круга и минимально снижающие при этом системное артериальное давление. Этому основному требованию отвечают антагонисты кальция, препараты из группы простагландинов, оксид азота.
Антагонисты кальция. Основным механизмом действия этой группы лекарств является расслабление гладких мышц сосудов вследствие уменьшения внутриклеточного движения ионов кальция во время сокращения. Чаще всего из антагонистов кальция при легочной гипертензии применяется нифедипин (адалат, кордафен, коринфар, кордипин, коротренд). Используется также дилтиазем (кардил, дилзем, диакор, дильрен, дилатам), амлодипин (норваск), исрадипин. Начальные дозы препаратов составляют: для нифедипина 20-40 мг/сут; исрадипина: — 2,5-5 мг/сут, дилтиазема: — 30-60 мг/сут, амлодипина — 3-5 мг/сутки, их рекомендуется повышать медленно через каждые 3-5 дней, доводя суточную дозу до эффективной и максимально переносимой.
При этом помимо оценки эффективности препарата по клиническим данным, необходим контроль систолического давления в легочной артерии, измеряемый с помощью катетеризации правых отделов сердца или доплер-ЭхоКГ. Уменьшение дозы антагонистов кальция или даже отмена препаратов проводится при возникновении таких побочных действий как выраженная системная гипотония, тахикардия. При жалобах больных на покраснение лица, ощущение жара, отеки лодыжек дозы можно оставлять прежними,
Простагландины. Обладают сильным сосудорасширяющим действием, являются эндогенными ингибиторами агрегации тромбоцитов. Достоинство применения этих препаратов при легочной гипертензии заключается в их относительно селективном воздействии на легочные сосуды, а также в антитромбоцитарном действии. Недостаток – необходимость длительного внутривенного введения, поскольку период полураспада этих препаратов очень короткий. Препараты простагландинов применяются в тяжелых ситуациях при первичной легочной гипертензии, у больных вторичной формой с выраженной облитерацией легочных сосудов, к примеру, при системной склеродермии. Простагландин Е-1 (альпростадил, вазапростан) назначается в начальной дозе — 5-10 нг/кг/мин, в дальнейшем постепенно увеличивается до 30 нг/кг/мин; эпопростенол — начальная доза 4 мг/кг/мин, при длительном применении 1-2 мг/кг/мин; трепростинил — начальная доза 1,25 нг/кг/мин с постепенным повышением, но не более 40 нг/кг/мин. простациклин — 2-24 нг/кг/мин. Побочные реакции — системная гипотония, боли в сердце, головные боли, боли в животе, покраснение лица и конечностей, тошнота.
Антагонисты рецепторов эндотелина. Это относительно новое, только разрабатываемое направление в лечении легочной гипертензии. Эндотелин -растворимый пептид, регулирующий кровоток на уровне микрососудов и микроциркуляторного русла. Эндотелин индуцирует увеличение содержания ионов кальция, ведущих к вазоконстрикции. Синтезирован препарат бозентан (траклер), который является антагонистом рецепторов эндотелина в клетках сосудов. Проводится испытание данного препарата при лечении тяжелых форм легочной гипертензии в рамках специальной программы.
Оксид азота — NO. Оксид азота активирует гуанилатциклазу в гладкомышечных клетках легочных сосудов, повышается уровень цикло-ГМФ и снижается внутриклеточное содержания кальция. В результате происходит снижение тонуса резистивных сосудов малого круга. Оксид азота применяется в виде ингаляций. Вследствие этого происходит быстрое соединение данного вещества с гемоглобином, предотвращается попадание оксида азота в системный кровоток и развитие артериальной гипотонии.
Поэтому оксид азота считается селективным вазодилататором, действующим исключительно на сосуды малого круга кровообращения. В настоящее время разработаны методики длительного назначения оксида азота. Созданы специальные портативные ингаляционные системы. Лечение проводится в течение нескольких недель, но имеются сообщения о более длительном назначении препарата — до 1-2 лет.
Однако нельзя забывать о токсическом влиянии N0 на организм человека, что требует четкого его дозирования. Целесообразно проведение прогностических острых лекарственных проб с оксидом азота с целью выявления больных, у которых вазодилатирующая терапия будет наиболее эффективной .
В большинстве случаев хронической легочной гипертензии развивается легочное сердце, прогрессирование которого приводит к сердечной правожелудочковой недостаточности. В связи с этим в комплекс лечебных воздействий включают еще три группы препаратов — ингибиторы превращающего фермента (ИАПФ), сердечные гликозиды и диуретики. Кроме того, в терапии сердечной недостаточности также применяют вазодилататоры различных групп: венозного, артериального и смешанного действия.
Ингибиторы ангиотензин-превращающего фермента (ИАПФ). ИАПФ уменьшают активность ренин-ангиотензиновой системы, препятствуют задержке натрия и воды, замедляют процесс ремоделирования миокарда, уменьшают периферическую артериальную вазоконстрикцию. Исследованиями последних лет убедительно доказано, что ИАПФ значительно улучшают выживаемость и прогноз жизни у больных с застойной сердечной недостаточностью. Однако препараты этой группы только в последнее время стали находить применение в лечении больных ХЛС. Основные препараты ИАПФ и их дозы представлены в таблице 7.
Результатом применения ИАПФ является снижение артериолярного и венозного тонуса, уменьшение венозного возврата крови к сердцу, снижение диастолического давления в лёгочной артерии, увеличение сердечного выброса. ИАПФ снижают давление в правом предсердии, оказывают противоаритмическое действие, что связано с улучшением функции сердца, увеличением содержания калия и магния в сыворотке крови, снижением концентрации норадреналина, что ведет к снижению тонуса симпатоадреналовой системы.
Таблица 7
Ингибиторы ангиотензин-превращающего фермента
Препарат | Синонимы | Дозы, способ применения |
Каптоприл | Капотен, алокапен, ацерил, ингибейс, тензиомин | Внутрь по 25-75 мг 2 раза в сутки, но начальные дозы могут быть 25 -12,5 мг 2 раза в день. |
Эналаприл | Энап, энам, ренитек, вазотек, кон вертин | Внутрь 2,5 -5 мг в сутки в 1 или 2 приема. Внутривенно 1,25 мг каждые 6 часов |
Лизиноприл | Дакрил, принивил, синокрил, тенсоприл | Внутрь 10-40 мг 1 раз в сутки |
Фосиноприл | Моноприл, вазоприл | Внутрь 10-80 мг 1 раз в сутки |
Рамиприл | Алтейс, тритаце | Внутрь 2,5-20 мг/сутки в 1-2 приема |
Цилазаприл | Вазкас | Внутрь по 1-2 мг/сутки |
Важным вопросом является дозировка ИАПФ при ХЛС. Клинический опыт и литературные данные демонстрируют возможность эффективного применения преимущественно пролонгированных форм ИАПФ в минимальных терапевтических дозах. Как любые лекарственные средства, ИАПФ имеют и ряд побочных действий. Развитие артериальной гипотонии после приёма первой дозы является наиболее часто наблюдаемым. Ухудшение функции почек, задержка калия в организме, кашель следуют далее по частоте возникновения осложнений. Сухой кашель, не связанный с бронхоконстрикцией, не может быть абсолютным препятствием к назначению у больных ХЛС ингибиторов АПФ. Наибольшая эффективность ИАПФ отмечается при гипокинетическом типе кровообращения, так как повышение ударного и минутного объемов, уменьшение системного и легочного сосудистого сопротивления приводит к улучшению и нормализации гемодинамики. Помимо гемодинамического эффекта, отмечается положительное влияние ИАПФ на размеры камер сердца, процессы ремоделирования, толерантность к физическим нагрузкам и повышение продолжительности жизни больных сердечной недостаточностью.
Сердечные гликозиды. Вопрос о целесообразности применения сердечных гликозидов в лечении больных ХЛС остается спорным. Считается, что сердечные гликозиды, обладая положительным инотропным действием, приводят к более полному опорожнению желудочков, увеличивают сердечный выброс. Однако у больных ХОБЛ с недостаточностью ПЖ, без сопутствующей патологии сердца, сердечные гликозиды существенно не улучшают показатели гемодинамики. На фоне приема сердечных гликозидов у больных ХЛС чаще встречаются симптомы дигиталисной интоксикации, возникают практически все виды аритмий и нарушений проводимости сердца. Следует отметить, что вентиляционные нарушения и артериальная гипоксемия способствуют развитию стойкой тахикардии, которая сохраняется и на фоне насыщающей дозы сердечных гликозидов. Следовательно, урежение ЧСС не может быть критерием эффективности применения сердечных гликозидов при декомпенсации легочного сердца, а их использование оправдано при развитии острой недостаточности левого желудочка. В настоящее время применяется практически только дигоксин в суточной дозе 0,125-0,375 мг.
Побочные действия сердечных гликозидов. Со стороны сердечно-сосудистой системы наблюдается брадикардия, сино-атриальные и атриовентрикулярные блокады, экстрасистолия. Со стороны желудочно-кишечного тракта — тошнота, рвота, диарея; неврологические симптомы — нарушения сна, головные боли, головокружения, неврит, радикулит, аллергические реакции.
Диуретические средства. При наличии отечного синдрома диуретическая терапия необходима как у больных с ХСН, так и у больных с ХЛС. Вместе с тем принципы применения диуретиков при этих синдромах имеют определенные отличия.
У больных с ХЛС применение салуретиков может способствовать уменьшению венозного давления и уменьшению отеков только в случае достижения гиповолемии, которая при наличии у больных эритроцитоза, увеличения гематокрита сопряжена с ухудшением реологических свойств крови и увеличением риска тромбообразования. Поэтому у пациентов с ХЛС первоначально более обоснованным является применение методики дегидратационной терапии. Методика включает применение осмотических диуретиков (маннитол — в/в медленно струйно или капельно 1 г/кг, сорбилакт из расчета 8–10 мл на 1 кг массы тела, в/в капельно через день). Эти препараты, в отличие от салуретиков, вызывают активную дегидратацию тканей за счет повышения осмолярности крови.
В тоже время, у больных с тяжелой декомпенсацией кровообращения при ХЛС применение осмодиуретиков может быть недостаточным для достижения диуретического эффекта. В связи с этим рекомендуется их комбинированное применение с салуретиками антиальдостероновыми препаратами. Данные диуретические средства, показанные при наличии признаков застойной сердечной недостаточности, следует назначать осторожно из-за вероятности возникновения метаболического алкалоза, который усиливает дыхательную недостаточность за счет уменьшения стимулирующего действия СО2 на дыхательный центр. Кроме того, диуретики способны вызывать сухость слизистой бронхов, снижать мукозный индекс легких и ухудшать реологические свойства крови.
Используемые мочегонные средства – это салуретики и антиальдостероновые препараты — воздействуют прямым образом на важнейший фактор патогенеза сердечной недостаточности – задержку натрия и воды в организме. В основном применяется фуросемид (лазикс) в индивидуально подобранной дозе (средняя суточная доза 20-80 мг, но иногда при выраженных отеках она может быть увеличена до 600 мг). Препарат можно применять перорально, внутривенно и внутримышечно. При упорных отеках целесообразно комбинированное применение салуретиков и антиальдостероновых средств – пиронолактона {верошпирон, альдактон, практон, альдспирон) в дозе 50-100 мг/сутки.
Побочные действия фуросемида: гипокалиемия, гиперурикемия, неврит слухового нерва, аллергические реакции.
Таким образом, лечение пациентов, страдающих ХЛС должно быть комплексным, направленным, прежде всего, на профилактику и лечение основного заболевания, на адекватное снижение давления в легочной артерии и уменьшение явлений легочной и сердечной недостаточности.
Студент должен знать:
Научиться, учитывая клинические, лабораторные, инструментальные данные, диагностировать ХОБЛ.
Научиться выявлять и устранять основные этиологические причины ХОБЛ.
Научиться определять степень тяжести ХОБЛ.
Научиться проводить дифференциальный диагноз ХОБЛ с раком легкого, бронхиальной астмой, бронхоэктатической болезнью.
Научиться составлять план обследования и лечения больных с ХОБЛ.
СТУДЕНТ ДОЛЖЕН УМЕТЬ:
Выявить у пациента клинические проявления ХОБЛ.
Выявить у пациента факторы риска ХОБЛ.
Методически правильно про вести обследование больного с ХОБЛ.
Составить план обследования для пациента с ХОБЛ.
Дать оценку лабораторным исследованиям, показателям спирографии, пикфлоуметрии, рентгенографии легких, делать заключение по данным ЭКГ.
Провести дифференциальную диагностику ХОБЛ с бронхиальной астмой, раком легкого, бронхоэктатической болезнью.
Сформулировать диагноз, используя современную классификацию ХОБЛ.
Сформулировать основные принципы и составить план лечения больного с ХОБЛ с учетом степени тяжести болезни, стадии обострения или ремиссии, наличие осложнений.
Оценить эффективность антибактериальной терапии, определить длительность антибактериальной терапии (при необходимости).
Выявить у пациента осложнения ХОБЛ.
Диспансеризация.
ПЕРЕЧЕНЬ ВОПРОСОВ ДЛЯ СОБЕСЕДОВАНИЯ:
Пневмонии: определение, классификация, особенности клинического течения и лечения в зависимости от вида возбудителя. Диспансеризация, профилактика.
Фармакотерапия пневмонии.
УЧЕБНАЯ КАРТА ЗАНЯТИЯ
Обучение проводится на базе терапевтических отделений ГКБ №8. Главными методами обучения являются самостоятельная работа студента у постели больного под руководством преподавателя, детальный клинический разбор больных с последующей оценкой результатов параклинических методов исследований: лабораторно-биохимического, рентгенологического, ультразвукового, эндоскопического, морфологического, радиоизотопного и иммунологического (защита истории болезни проводится каждым обучающимся студентом). Студенты активно участвуют в проводимых в клинике клинических и патологоанатомических конференциях, консилиумах, курируют больных в составе «врачебных бригад» и оформляют академическую историю болезни (общепринятая схема истории болезни прилагается).
Легочное сердце — причины, симптомы, диагностика и лечение

Легочное сердце – патология правых отделов сердца, характеризующаяся увеличением (гипертрофией) и расширением (дилатацией) правого предсердия и желудочка, а также недостаточностью кровообращения, развивающейся вследствие гипертензии малого круга кровообращения. Формированию легочного сердца способствуют патологические процессы бронхолегочной системы, сосудов легких, грудной клетки. К клиническим проявлениям острого легочного сердца относятся одышка, загрудинные боли, наростание кожного цианоза и тахикардии, психомоторное возбуждение, гепатомегалия. Обследование выявляет увеличение границ сердца вправо, ритм галопа, патологическую пульсацию, признаки перегрузки правых отделов сердца на ЭКГ. Дополнительно проводят рентгенографию органов грудной клетки, УЗИ сердца, исследование ФВД, анализ газового состава крови.
Общие сведения
Легочное сердце – патология правых отделов сердца, характеризующаяся увеличением (гипертрофией) и расширением (дилатацией) правого предсердия и желудочка, а также недостаточностью кровообращения, развивающейся вследствие гипертензии малого круга кровообращения. Формированию легочного сердца способствуют патологические процессы бронхолегочной системы, сосудов легких, грудной клетки.
Острая форма легочного сердца развивается быстро, за несколько минут, часов или дней; хроническая – на протяжении нескольких месяцев или лет. Почти у 3% больных хроническими бронхолегочными заболеваниями постепенно развивается легочное сердце. Легочное сердце значительно отягощает течение кардиопатологий, занимая 4-е место среди причин летальности при сердечно-сосудистых заболеваниях.

Легочное сердце
Причины развития легочного сердца
Бронхолегочная форма легочного сердца развивается при первичных поражениях бронхов и легких в результате хронического обструктивного бронхита, бронхиальной астмы, бронхиолита, эмфиземы легких, диффузного пневмосклероза различного генеза, поликистоза легких, бронхоэктазов, туберкулеза, саркоидоза, пневмокониоза, синдрома Хаммена — Рича и др. Эту форму могут вызывать около 70 бронхолегочных заболеваний, способствующих формированию легочного сердца в 80% случаев.
Возникновению торакодиафрагмальной формы легочного сердца способствуют первичные поражения грудной клетки, диафрагмы, ограничение их подвижности, значительно нарушающие вентиляцию и гемодинамику в легких. В их число входят заболевания, деформирующие грудную клетку (кифосколиозы, болезнь Бехтерева и др.), нервно-мышечные болезни (полиомиелит), патологии плевры, диафрагмы (после торакопластики, при пневмосклерозе, парезе диафрагмы, синдроме Пиквика при ожирении и т. п.).
Васкулярная форма легочного сердца развивается при первичных поражениях легочных сосудов: первичной легочной гипертензии, легочных васкулитах, тромбоэмболии ветвей легочной артерии (ТЭЛА), сдавлении легочного ствола аневризмой аорты, атеросклерозе легочной артерии, опухолями средостения.
Основными причинами острого легочного сердца являются массивная ТЭЛА, тяжелые приступы бронхиальной астмы, клапанный пневмоторакс, острая пневмония. Легочное сердце подострого течения развивается при повторных ТЭЛА, раковом лимфангоите легких, в случаях хронической гиповентиляции, связанных с полиомиелитом, ботулизмом, миастенией.
Механизм развития легочного сердца
Ведущее значение в развитии легочного сердца имеет артериальная легочная гипертензия. На начальной стадии она также связана с рефлекторным увеличением сердечного выброса в ответ на усиление дыхательной функции и возникающую при дыхательной недостаточности гипоксию тканей. При васкулярной форме легочного сердца сопротивление кровотоку в артериях малого круга кровообращения увеличивается в основном за счет органического сужения просвета легочных сосудов при закупорке их эмболами (в случае тромбоэмболии), при воспалительной или опухолевой инфильтрации стенок, заращении их просвета (в случае системных васкулитов). При бронхолегочной и торакодиафрагмальной формах легочного сердца сужение просвета легочных сосудов происходит за счет их микротромбоза, заращения соединительной тканью или сдавления в зонах воспаления, опухолевого процесса или склерозирования, а также при ослаблении способности легких к растяжению и спадении сосудов в измененных сегментах легких. Но в большинстве случаев ведущую роль играют функциональные механизмы развития легочной артериальной гипертензии, которые связаны с нарушениями дыхательной функции, вентиляции легких и гипоксией.
Артериальная гипертензия малого круга кровообращения приводит к перегрузке правых отделов сердца. По мере развития заболевания происходит сдвиг кислотно-щелочного равновесия, который первоначально может быть компенсированным, но в дальнейшем может произойти декомпенсация нарушений. При легочном сердце наблюдается увеличение размеров правого желудочка и гипертрофия мышечной оболочки крупных сосудов малого круга кровообращения, сужения их просвета с дальнейшим склерозированием. Мелкие сосуды нередко поражаются множественными тромбами. Постепенно в сердечной мышце развивается дистрофия и некротические процессы.
Классификация легочного сердца
По скорости нарастания клинических проявлений различают несколько вариантов течения легочного сердца: острое (развивается за несколько часов или дней), подострое (развивается на протяжении недель и месяцев) и хроническое (возникает постепенно, в течение ряда месяцев или лет на фоне длительной дыхательной недостаточности).
Процесс формирования хронического легочного сердца проходит следующие стадии:
- доклиническую – проявляется транзиторной пульмонарной гипертензией и признаками напряженной работы правого желудочка; выявляются только при инструментальном исследовании;
- компенсированную – характеризуется гипертрофией правого желудочка и стабильной пульмонарной гипертензией без явлений недостаточности кровообращения;
- декомпенсированную (сердечно-легочная недостаточность) — появляются симптомы недостаточности правого желудочка.
Выделяют три этиологические формы легочного сердца: бронхолегочную, торакодиафрагмальную и васкулярную.
По признаку компенсации хроническое легочное сердце может быть компенсированным или декомпенсированным.
Симптомы легочного сердца
Клиническая картина легочного сердца характеризуется развитием явлений сердечной недостаточности на фоне легочной гипертензии. Развитие острого легочного сердца характеризуется появлением внезапной боли за грудиной, резкой одышки; снижением артериального давления, вплоть до развития коллапса, синюшностью кожных покровов, набуханием шейных вен, нарастающей тахикардией; прогрессирующим увеличением печени с болями в правом подреберье, психомоторным возбуждением. Характерны усиленные патологические пульсации (прекардиальная и эпигастральная), расширение границы сердца вправо, ритм галопа в зоне мечевидного отростка, ЭКГ- признаки перегрузки правого предсердия.
При массивной ТЭЛА за несколько минут развивается шоковое состояние, отек легких. Нередко присоединяется острая коронарная недостаточность, сопровождающаяся нарушением ритма, болевым синдромом. В 30-35 % случаев наблюдается внезапная смерть. Подострое легочное сердце проявляется внезапными умеренными болевыми ощущениями, одышкой и тахикардией, непродолжительным обмороком, кровохарканьем, признаками плевропневмонии.
В фазе компенсации хронического легочного сердца наблюдается симптоматика основного заболевания с постепенными проявлениями гиперфункции, а затем и гипертрофии правых отделов сердца, которые обычно неярко выражены. У некоторых пациентов отмечается пульсация в верхней части живота, вызванная увеличением правого желудочка.
В стадии декомпенсации развивается правожелудочковая недостаточность. Основным проявлением служит одышка, усиливающаяся при физической нагрузке, вдыхании холодного воздуха, в лежачем положении. Появляются боли в области сердца, синюшность (теплый и холодный цианоз), учащенное сердцебиение, набухание шейных вен, сохраняющееся на вдохе, увеличение печени, периферические отеки, устойчивые к лечению.
При обследовании сердца выявляется глухость сердечных тонов. Артериальное давление в норме или понижено, артериальная гипертония характерна для застойной сердечной недостаточности. Более выраженными симптомы легочного сердца становятся при обострении воспалительного процесса в легких. В поздней стадии усиливаются отеки, прогрессирует увеличение печени (гепатомегалия), появляются неврологические нарушения (головокружение, головные боли, апатия, сонливость) снижается диурез.
Диагностика легочного сердца
Диагностическими критериями легочного сердца считают наличие заболеваний — причинных факторов легочного сердца, легочной гипертензии, увеличения и расширения правого желудочка, правожелудочковой сердечной недостаточности. Таким пациентам необходима консультация пульмонолога и кардиолога. При осмотре пациента обращают внимание на признаки нарушения дыхания, синюшность кожи, боли в области сердца и т. д. На ЭКГ определяются прямые и косвенные признаки гипертрофии правого желудочка.
По данным рентгенографии легких наблюдается одностороннее увеличение тени корня легкого, его повышенная прозрачность, высокое стояние купола диафрагмы со стороны поражения, выбухание ствола легочной артерии, увеличение правых отделов сердца. С помощью спирометрии устанавливается тип и степень дыхательной недостаточности.
На эхокардиографии определяется гипертрофия правых отделов сердца, легочная гипертензия. Для диагностики ТЭЛА проводится легочная ангиография. При проведении радиоизотопного метода исследования системы кровообращения исследуется изменение сердечного выброса, скорость кровотока, объем циркулирующей крови, венозное давление.
Лечение легочного сердца
Основные лечебные мероприятия при легочном сердце направлены на активную терапию основного заболевания (пневмоторакса, ТЭЛА, бронхиальная астма и т. д.). Симптоматическое воздействие включает применение бронхолитиков, муколитических средств, дыхательных аналептиков, оксигенотерапии. Декомпенсированное течение легочного сердца на фоне бронхиальной обструкции требует постоянного приема глюкокортикоидов (преднизолона и др.).
С целью коррекции артериальной гипертензии у пациентов с хроническим легочным сердцем возможно применение эуфиллина (внутривенно, внутрь, ректально), на ранних этапах — нифедипина, при декомпенсированном течении — нитратов ( изосорбида динитрата, нитроглицерина) под контролем газового состава крови из-за опасности усиления гипоксемии.
При явлениях сердечной недостаточности показано назначение сердечных гликозидов и мочегонных средств с соблюдением предосторожности ввиду высокой токсичности действия гликозидов на миокард, особенно в условиях гипоксии и гипокалиемии. Коррекция гипокалиемии проводится препаратами калия (аспарагинатом или хлоридом калия). Из диуретиков предпочтение отдается калийсберегающим препаратам ( триамтерену, спиронолактону и др.).
В случаях выраженного эритроцитоза проводят кровопускания по 200-250 мл крови с последующим внутривенным введением инфузионных растворов низкой вязкости (реополиглюкина и др.). В терапию пациентов с легочным сердцем целесообразно включать применение простагландинов мощных эндогенных вазодилататоров, дополнительно обладающих цитопротективным, антипролиферативным, антиагрегационным действиями.
Важное место в терапии легочного сердца отводится антагонистам рецепторов эндотелина (бозентану). Эндотелин является мощным вазоконстриктором эндотелиального происхождения, уровень которого повышается при различных формах легочного сердца. При развитии ацидоза проводят внутривенную инфузию раствора гидрокарбоната натрия.
При явлениях недостаточности кровообращения по правожелудочковому типу назначаются калийсберегающие диуретики (триамтерен, спиронолактон и др.), при левожелудочковой недостаточности применяются сердечные гликозиды (коргликон внутривенно). С целью улучшения метаболизма сердечной мышцы при легочном сердце рекомендуется назначение мельдония внутрь, а также оротата либо аспарагината калия. В комплексной терапии легочного сердца используется дыхательная гимнастика, ЛФК, массаж, гипербарическая оксигенация.
Прогноз и профилактика легочного сердца
В случаях развития декомпенсации легочного сердца прогноз для трудоспособности, качества и продолжительности жизни неудовлетворительный. Обычно трудоспособность у пациентов с легочным сердцем страдает уже на ранних этапах заболевания, что диктует необходимость рационального трудоустройства и решения вопроса о присвоении группы инвалидности. Раннее начало комплексной терапии позволяет значительно улучшить трудовой прогноз и увеличить продолжительность жизни.
Для профилактики легочного сердца требуется предупреждение, своевременное и эффективное лечение приводящих к нему заболеваний. В первую очередь, это касается хронических бронхолегочных процессов, необходимости предупреждения их обострений и развития дыхательной недостаточности. Для профилактики процессов декомпенсации легочного сердца рекомендуется придерживаться умеренной физической активности.
Хроническое лёгочное сердце
 Хроническое легочное сердце — патологическое явление, которое развивается в правых отделах сердца на фоне бронхолегочных заболеваний. По степени распространенности недуг находится на третьем месте среди сердечных заболеваний.
Хроническое легочное сердце — патологическое явление, которое развивается в правых отделах сердца на фоне бронхолегочных заболеваний. По степени распространенности недуг находится на третьем месте среди сердечных заболеваний.
Хроническая форма развивается на протяжении многих лет. В большинстве слу Хроническое легочное сердце чаев причиной болезни является хроническая обструктивная болезнь легких.
Стадии заболевания
Классификация клинического проявления легочного сердца была разработана советскими пульмонологами. Согласно предложенной ими характеристике заболевания, существует три основные стадии течения болезни:
- Начальная стадия. Это доклинический, легкий вариант легочного сердца. На этом этапе гипертензия в малом круге еще не наблюдается. Но уже проявляется некоторое напряжение в функции правого желудочка.
 Вторая стадия — субкомпенсированная. В правом желудочке начинает развиваться гипертрофия. При субкомпенсации можно наблюдать стабильный вариант легочной гипертензии.
Вторая стадия — субкомпенсированная. В правом желудочке начинает развиваться гипертрофия. При субкомпенсации можно наблюдать стабильный вариант легочной гипертензии.- Третья стадия — декомпенсированная. На этом этапе активно развивается сердечно-легочная недостаточность. Правый желудочек испытывает значительные перегрузки.
На начальной стадии заболевания симптомы легочного сердца проявляются очень слабо. Они беспокоят больного только в периоды обострения. На первом этапе болезни легочное сердце поддается лечению.
Симптомы
Симптомы легочного сердца связаны с ослаблением функционирования правого желудочка, который не может выбрасывать необходимое количество крови, что и приводит к правожелудочковой недостаточности. На фоне этой патологии начинают формироваться сопутствующие симптомы.
 По мере развития синдрома легочного сердца у больного начинают ярче проявляться симптомы заболевания. О наличии легочного сердца сигнализируют следующие признаки:
По мере развития синдрома легочного сердца у больного начинают ярче проявляться симптомы заболевания. О наличии легочного сердца сигнализируют следующие признаки:
- одышка на фоне кислородной недостаточности;
- тахикардия;
- понижается артериальное давление;
- болезненные ощущения в области грудной клетки, такие, какие бывают при стенокардии;
- происходит набухание шейных вен;
- больной быстро утомляется, поскольку головной мозг не получает должного количества кислорода;
- недуг сопровождается отеками в ногах: стопах и голенях, отечность увеличивается к вечеру, за ночь отеки проходят;
- у больного увеличивается печень, этот процесс сопровождается болевыми ощущениями в области правого подреберья;
- кашель;
- под влиянием кислородной недостаточности и переизбытка углекислоты в головном мозге происходят патологические явления, возможен отек мозга, человек становится излишне возбудимым и агрессивным, либо, напротив, вялым и безразличным.
Тяжелая степень осложняется судорогами и потерей сознания.
Классификация
Симптомы синдрома легочного сердца могут проявляться с разной скоростью и интенсивностью. Согласно классификации заболевания, которая построен на основе скорости проявления признаков болезни, болезнь может развиваться в одной из трех форм:
- Острая форма. Заболевание развивается мгновенно, за считанные часы. Причина — перегрузка правого желудочка. Длится острая форма не более 6 недель.
- Подострая форма может длиться несколько дней или недель. Симптомы болезни проявляются так же, как и при остром течении, но они возникают не внезапно, как это происходит во время острого варианта.
- Хроническое легочное сердце. Больного беспокоят симптомы заболевания на протяжении многих лет. Изначально признаки сердечной недостаточности не наблюдаются. Сердечная недостаточность развивается постепенно.
 Острая форма синдрома легочного сердца развивается под действием тромбоэмболии легочной артерии, возникновение которой, в свою очередь, провоцирует ишемическая болезнь сердца, ревматические явления в миокарде, нарушение свертываемости крови и прочие заболевания сердечно-сосудистой системы. Этот вариант легочного сердца является наиболее распространенным.
Острая форма синдрома легочного сердца развивается под действием тромбоэмболии легочной артерии, возникновение которой, в свою очередь, провоцирует ишемическая болезнь сердца, ревматические явления в миокарде, нарушение свертываемости крови и прочие заболевания сердечно-сосудистой системы. Этот вариант легочного сердца является наиболее распространенным.
Хроническое легочное сердце отличается длительным развитием. Зачастую недуг начинается с недостаточности, которая компенсируется за счет гипертрофии. По мере развития заболевания появляется декомпенсация, сопровождающаяся расширением правых отделов сердца.
Симптомы при хроническом варианте выражены неярко. У больного появляется учащенное сердцебиение, одышка при физической нагрузке, сердечные боли, отеки ног. Постепенно происходит нарастание одышки. Первоначально она наблюдается только после физических нагрузок, при усложнении болезни удушье возникает даже и в состоянии покоя.
Толчком к началу заболевания служат частые бронхиты и пневмонии. Также болезнь может развиться на фоне туберкулеза легких, бронхиальной астмы, легочной гипертензии.
Патогенез
 Изучение патогенеза заболевания начинается с рассмотрения механизмов развития недуга. Патогенез обуславливается многими механизмами, которые дополняют друг друга.
Изучение патогенеза заболевания начинается с рассмотрения механизмов развития недуга. Патогенез обуславливается многими механизмами, которые дополняют друг друга.
Механизмы течения заболевания:
Анатомический механизм. В ходе развития недуга происходят анатомические изменения в строении сердца, увеличивается в размерах правый желудочек, его сократительная функция угнетается. Эта патология начинает развиваться уже на первом этапе болезни.
Функциональные механизмы. Функциональные изменения проявляются следующими симптомами:
- развитие гипоксемии — недостаточного уровня кислорода в крови, в результате чего минутный объем крови увеличивается;
- рефлекс Эйлера-Лильестранда, который выражается в сужении капилляров при недостатке кислорода и расширении при восстановлении кровообращения;
- растет внутригрудное давление, которое возникает из-за кашля;
- в результате гипоксии происходит усиление синтеза гистамина, молочной кислоты, серотонина, эндотелина, тромбоксана, под действием этих веществ сосуды начинают сужаться, что приводит к легочной гипертензии;
- бронхолегочные инфекции ухудшают процесс вентиляции легких, в результате развивается гипоксия и, как следствие — гипертензия.
 Патогенез заболевания связан с разными видами легочного сердца. Болезнь имеет следующие причины:
Патогенез заболевания связан с разными видами легочного сердца. Болезнь имеет следующие причины:
- нарушение сосудов легких, наблюдаемое при васкулите, тромбозе приводит к васкулярному варианту легочного сердца;
- бронхопульмональный вид развивается под действием хронического бронхита, туберкулеза, бронхиальной астмы;
- торакодиафрагмальный вариант начинается в результате недостаточной вентиляции легких, этому способствуют фиброз, кифосколиоз, болезнь Бехтерева, причиной болезни в этом случае является нарушение подвижности грудной клетки.
Прежде чем начать лечение, важно тщательно изучить патогенез легочного сердца, определить причины, которые повлияли на развитие этого недуга. До конца патогенез легочного сердца еще не изучен.
Диагностика
Диагностика хронического легочного сердца начинается с осмотра больного и ознакомления с жалобами. Врачу потребуется информация о наличии заболеваний подобного рода у близких родственников, поскольку недуг способен переходить по генетической линии. Первичный осмотр включает следующие процедуры:
- измерение артериального давления;
- прослушивание легких;
- выявление наличия сердечных шумов.
 Больному потребуется сдать следующие анализы:
Больному потребуется сдать следующие анализы:
- общий анализ крови, чтобы по СОЭ определить наличие воспалительных процессов, также по составу крови можно установить причину болезни;
- биохимический анализ крови нужен для того, чтобы вычислить количество глюкозы, холестерина, триглицеридов, эти данные помогут найти источник болезни, определить, нарушена ли работа печени, насколько поражены сосуды;
- общий анализ мочи;
- анализ на газовый состав крови, чтобы просчитать соотношение кислорода и углекислоты;
- коагулограмма позволит исследовать кровь на свертываемость;
- очень информативными являются результаты ЭКГ, по ним можно увидеть клиническую картину легочного сердца;
- ЭхоКГ проводят с целью замерить силу правого желудочка;
- рентгенография поможет выявить наличие серьезных патологических процессов;
- ангиографию сосудов назначают при наличии тромбов, чтобы определить их локализацию;
- метод компьютерной томографии позволит выявить очаги патологии;
- сцинтиграфия легких позволит рассмотреть развитие болезни в патогенезе, и поможет найти причину заболевания;
- зондирование правых отделов сердца;
- измерение давления в легочной артерии.
В особых случаях врач назначает процедуру измерения давления в легочной артерии. О наличии гипертензии говорит давление, равное 25 мм рт. ст. — в состоянии покоя и свыше 35 мм рт. ст. при нагрузке.
 Прохождение всех вышеперечисленных процедур не является обязательным условием. Врач составляет индивидуальную схему диагностики с учетом особенностей заболевания. Но некоторые процедуры нужно будет пройти в обязательном порядке.
Прохождение всех вышеперечисленных процедур не является обязательным условием. Врач составляет индивидуальную схему диагностики с учетом особенностей заболевания. Но некоторые процедуры нужно будет пройти в обязательном порядке.
У больных с диагнозом «хроническое легочное сердце» симптомы проявляются визуально. У них расширяются сосуды на щеках, появляется нездоровый румянец. На губах, носу, ушах развивается цианоз. Изменению подвергаются ногтевые фаланги, они приобретают плоскую и расширенную форму, пальцы становятся похожими на барабанные палочки.
Лечение
Лечение хронического легочного сердца в каждом конкретном случае строится по индивидуальной схеме, особое внимание при этом уделяется патогенезу заболевания. Курс терапии разрабатывает лечащий врач. Хроническим легочным сердцем занимается пульмонолог и терапевт, потребуется консультация кардиолога.
 Основу лечения составляет медикаментозная терапия. Комплекс лекарственных препаратов для лечения легочного сердца включает в себя следующие препараты:
Основу лечения составляет медикаментозная терапия. Комплекс лекарственных препаратов для лечения легочного сердца включает в себя следующие препараты:
- антибиотики, при наличии бактериальных бронхолегочных заболеваний;
- бронхорасширяющие средства, если у больного стоит диагноз — бронхиальная астма или бронхит;
- антиреагенты, когда имеются тромбобразования;
- мочегонные препараты, если болезнь сопровождается отеками;
- сердечные гликозиды, антиаритмические препараты, когда больного беспокоят приступы аритмии;
- нитраты для улучшения кровообращения;
- ингибиторы АПФ, чтобы улучшить функциональные возможности сердца;
- отхаркивающие средства.
Для каждой стадии заболевания подбирают особый курс лечения. Легочное сердце плохо поддается лечению. Только на начальной стадии заболевания можно быстро справиться с недугом.
Основная цель лечения заключается в воздействие на причину болезни, поскольку легочное сердце является не столько самостоятельным заболеванием, сколько следствием других недугов.
План лечения включает в себя три основных фактора:
- Устранение симптомов легочного заболевания, восстановление функции дыхания.
- Терапия, направленная на разгрузку правого желудочка.
- Улучшение качества крови.
Кроме медикаментов больному назначают массаж, лечебную физкультуру, лечение кислородом.
 Чтобы лечение синдрома легочного сердца было более эффективным, важно отказаться от вредных привычек. Соблюдать режим дня, правильно питаться, вести здоровый образ жизни. Не менее важным фактором является правильное питание. Следует отказаться от излишне соленой пищи, исключить из рациона животные жиры. Полезна еда, богатая калием, который улучшает работу сердца. Калий содержится в кураге и бананах, а также в проростках пшеницы.
Чтобы лечение синдрома легочного сердца было более эффективным, важно отказаться от вредных привычек. Соблюдать режим дня, правильно питаться, вести здоровый образ жизни. Не менее важным фактором является правильное питание. Следует отказаться от излишне соленой пищи, исключить из рациона животные жиры. Полезна еда, богатая калием, который улучшает работу сердца. Калий содержится в кураге и бананах, а также в проростках пшеницы.
Больной должен нормировать физическую нагрузку. Не следует вести неподвижный образ жизни, но и чрезмерные физические нагрузки стать причиной осложнений.
Самостоятельно подобрать правильные препараты для лечения ХЛС нельзя, поэтому терапией должен заниматься специалист.
Если консервативные методы не принесли желаемых результатов, то прибегают к оперативному вмешательству. Больному пересаживают легкие. Возможно, потребуется операция на сердце.
Народные средства
 Лечение народными методами нельзя начинать не посоветовавшись с врачом. При остром течении болезни такой способ лечения не подходит. Лишь при диагнозе «хроническое легочное сердце» можно применить некоторые нетрадиционные рецепты:
Лечение народными методами нельзя начинать не посоветовавшись с врачом. При остром течении болезни такой способ лечения не подходит. Лишь при диагнозе «хроническое легочное сердце» можно применить некоторые нетрадиционные рецепты:
- Приготовить 8 столовых ложек цветков календулы и залить 500 мл водки, настаивать в течение недели. Когда настойка будет готова, пить ее ежедневно по 30 капель в течение трех месяцев.
- Смешать следующие ингредиенты в равных частях: цветы и плоды боярышника, спорыш, трехцветную фиалку, хвощ. Ежедневно готовят новый отвар: 1 ст.л. заливают 300 мл кипятка. В течение дня выпивают это средство: по 100 мл на один прием.
- Три головки чеснока измельчают и смешивают с соком трех лимонов, туда же добавляют один стакан меда. Такое лекарство съедают по одной столовой ложке, утром и вечером.
К методам народной медицины следует подходить со всей осторожностью, важно наблюдать за состоянием организма в процессе лечения. При ухудшении состояния лучше обратиться к врачу.
Прогноз
Легочное сердце является достаточно распространенной патологией, с каждым годом рост заболевших растет. На это влияют многие факторы, основным из которых является учащение хронических бронхолегочных заболеваний.
Синдром хронического легочного сердца представляет собой достаточно серьезное осложнение. Оно имеет неблагоприятный прогноз.
 Высок риск летального исхода. 45 % больных могут прожить с декомпенсированной стадией заболевания только два года. Недуг находится на четвертом месте по количеству смертельных исходов среди сердечно-сосудистых заболеваний. Даже интенсивная терапия увеличивает срок жизни пациентов лишь на два дополнительных года. На прогноз заболевания влияет и этиология заболевания.
Высок риск летального исхода. 45 % больных могут прожить с декомпенсированной стадией заболевания только два года. Недуг находится на четвертом месте по количеству смертельных исходов среди сердечно-сосудистых заболеваний. Даже интенсивная терапия увеличивает срок жизни пациентов лишь на два дополнительных года. На прогноз заболевания влияет и этиология заболевания.
Чем раньше было начато лечение, тем лучше прогноз.

Хроническое легочное сердце: причины, признаки, принципы лечения
Хроническое легочное сердце (ХЛС) – синдром недостаточности кровообращения, осложняющий течение многих заболеваний, не связанных с поражением сердца, а нарушающих функционирование и структуру легких.
Данная патология является достаточно распространенной в наше время. Чаще встречается у мужчин, что связывают с более тесным контактом с дыхательными ядами, включая курение. У лиц старше 50 лет ХЛС является наиболее частой патологией сердца после ишемической болезни и артериальной гипертензии.
Причины и механизмы развития ХЛС
 Нередко хроническое легочное сердце диагностируется у курильщиков.
Нередко хроническое легочное сердце диагностируется у курильщиков.Хроническое легочное сердце – это всегда вторичное заболевание, которое развивается на фоне существующей некоторое время легочной гипертензии, имеющей основное значение в перегрузке правого желудочка. Последняя является следствием увеличения сосудистого сопротивления, возникающего в результате вазомоторных или анатомических нарушений.
Так, вазоконстрикция легочных сосудов связана с альвеолярной гипоксией, что непосредственно влияет на тонус легочных сосудов и приводит к системной артериальной гипоксемии и гиперкапнии. Все это усугубляется:
- развитием ацидоза;
- повышением вязкости крови;
- компенсаторным эритроцитозом.
При этом нередко развивается капилляростаз, который обуславливает нарушение перфузии и перемещение жидкой части плазмы из кровеносного русла в ткани (возникновение отеков).
По мере нарастания нагрузки сопротивлением в результате высокого давления в легочных сосудах, недостатка кислорода, метаболических нарушений в миокарде развивается гипертрофия (а затем и дилатация) правого желудочка и недостаточность кровообращения.
Все патологические состояния, которые запускают процесс формирования легочного сердца, можно условно разделить на 3 группы:
- Болезни, первично повреждающие легочную ткань (туберкулез, ХОЗЛ, бронхоэктазы, пневмокониозы, саркоидоз, фиброзирующий альвеолит, системные заболевания соединительной ткани).
- Патологии, нарушающие нормальную двигательную активность грудной клетки (кифосколиоз и другие деформации грудной клетки, плевральный фиброз, синдром гиповентиляции у тучных людей).
- Болезни, при которых первоочередно поражаются сосуды легких (артерииты, идиопатическая легочная гипертензия, повторные тромбоэмболии легочной артерии).
Клинические проявления
Хроническое легочное сердце развивается медленно. Поначалу оно может никак не проявлять себя, наслаиваясь на симптомы основного заболевания.
С течением времени патологический процесс прогрессирует, и появляются признаки застоя в большом круге кровообращения.
- У таких больных возникают периферические отеки – сначала на стопах, голенях, затем распространяются выше. Они характеризуются резистентностью к лечению и становятся более выраженными во второй половине дня.
- Еще одним симптомом ХЛС является увеличение печени.
- При декомпенсации легочного сердца усиливается одышка (особенно в положении лежа).
- Появляется цианоз как следствие гипоксии. Он может быть периферическим или диффузным. Отличительной особенностью данной патологии является, так называемый теплый цианоз, при котором температура кожных покровов не снижается. Однако выраженность этого признака не всегда соответствует тяжести заболевания.
- С возникновением недостаточности правого желудочка появляется еще один патологический симптом – набухание шейных вен, которое при ХЛС не зависит от фазы дыхания.
- Иногда такие пациенты жалуются на болевые ощущения в области сердца, не зависящие от физической нагрузки и не купирующиеся нитроглицерином. Они могут быть связаны с относительной коронарной недостаточностью в гипертрофированной сердечной мышце или с метаболическими нарушениями в ней.
Стадии болезни
Для оценки степени тяжести патологического процесса в развитии легочного сердца выделяют 3 стадии недостаточности кровообращения.
- Первая из них (доклиническая) характеризуется слабо выраженными застойными явлениями в большом круге кровообращения, которые исчезают в процессе лечения основного заболевания.
- Во второй стадии (компенсированное ХЛС) болезни отеки резко выражены, имеется гепатомегалия и нарушение сократительной функции миокарда. Это состояние требует назначения комплексного лечения с применением диуретиков, инотропных средств и др.
- Третья стадия (декомпенсированное ХЛС) является терминальной с развитием вторичного поражения различных органов и систем.
Диагностика
 При хроническом легочном сердце показатели внешнего дыхания изменены, при сердечной недостаточности они, как правило, находятся в пределах нормы.
При хроническом легочном сердце показатели внешнего дыхания изменены, при сердечной недостаточности они, как правило, находятся в пределах нормы.Диагноз «хроническое легочное сердце» устанавливается на основании клинических проявлений болезни и данных объективного обследования. Подтвердить его врачу помогает дополнительное обследование, которое включает следующие диагностические процедуры.
- Лабораторные анализы (исследование крови для выявления признаков ее сгущения, определение газового состава крови и ее кислотно-основного состояния).
- Электрокардиография (позволяет исключить заболевания сердца и выявить признаки гипертрофии и перегрузки правых отделов сердца).
- Эхокардиография (наиболее точный метод диагностики состояния камер сердца, толщины их стенок и оценки сократительной способности миокарда).
- Рентгенография органов грудной клетки (выявляет увеличение правого желудочка и выбухание конуса легочной артерии).
Обязательно проводится дифференциальная диагностика ХЛС с сердечной недостаточностью. При этом учитывается характер жалоб и история заболевания (наличие стенокардии, артериальной гипертензии, перенесенного инфаркта миокарда). При обследовании больных с СН выявляется:
- «холодный цианоз»;
- повышение АД;
- аритмии;
- расширение границ сердца влево;
- признаки гипертрофии левого желудочка.
При этом показатели внешнего дыхания обычно в норме.
Основы лечения
Лечение ХЛС должно иметь комплексный подход. В первую очередь его объем зависит от стадии недостаточности кровообращения и наличия патологических изменений в органах и тканях:
- на первой стадии достаточно адекватного лечения основного заболевания;
- на второй – необходимо назначение большего количества препаратов;
- на третьей – единственное, что может продлить жизнь больному – непрерывная оксигенотерапия.
Для облегчения состояния человека и замедления прогрессирования болезни могут применяться следующие группы лекарственных препаратов:
- Мочегонные средства (петлевые диуретики назначаются с осторожностью и в относительно низких дозах с учетом возможности еще большего сгущения крови; для уменьшения отеков применяются осмотические диуретики и антагонисты альдостерона; у больных с тяжелой недостаточностью кровообращения может использоваться комбинированная диуретическая терапия).
- Периферические вазодилататоры (оказывают влияние на тонус вен, уменьшают проявления дилатации правого желудочка).
- Инотропные средства (применяют для улучшения сократительной способности правого желудочка).
- Антикоагулянты (используют для предупреждения тромбоза).
- Омега-3 полиненасыщенные жирные кислоты (уменьшают вязкость крови, оказывают вазо- и бронходилатирующее действие).
Эффективным и незаменимым методом лечения больных с ХЛС является оксигенотерапия. Однако, назначая ее, врач должен учитывать опасность гипероксигенации тканей с развитием обратного эффекта с задержкой углекислоты и токсическим действием кислорода. Во избежание таких проблем существуют строгие требования к оксигенотерапии:
- показаниями для ее проведения является парциальное давление кислорода менее 59 мм рт. ст. или сатурация кислорода менее 89 %;
- результаты процесса оксигенации должны контролироваться по изменению показателей пульсоксиметрии или газового состава крови;
- вдыхаемая смесь обязательно должна увлажняться;
- ингаляции рекомендуется осуществлять через носовые канюли.
В настоящее время длительная терапия кислородом может осуществляться не только в стационаре, но и в домашних условиях. Однако этот метод является дорогостоящим и большинству пациентов не доступен.
Перспективным направлением в лечении ХЛС является пересадка комплекса сердце-легкие.
Заключение
Прогноз при хроническом легочном сердце определяется характером патологии, которая привела к его формированию. Ранняя комплексная терапия не только облегчает состояние больных, но и увеличивает продолжительность их жизни. Наиболее благоприятный прогноз имеется у больных с обструктивными заболеваниями легких или кифосколиозом. При декомпенсированном легочном сердце прогноз неблагоприятный, несмотря на проводимое лечение.
Специалист клиники «Московский доктор» говорит о легочном сердце:
Смотрите популярные статьи
Хроническое легочное сердце: классификация и лечение
Хроническое легочное сердце относится к патологиям, при которых происходят необратимые изменения сердечной мышцы вследствие поражения бронхолегочного аппарата. Повышенное давление в малом круге кровообращения часто приводит к гипертрофии и дилатации правого отдела сердца. Данное заболевание в МКБ идет под кодами 126, 127, 128, где под каждой цифрой подразумевается различный этиологический фактор. ХЛС развивается в течение длительного времени и при отсутствии лечения может приводить к инвалидности, а также внезапной смерти в результате сердечной недостаточности.
Содержание статьи:
Симптомы заболевания
 Симптоматика хронического легочного сердца в самом начале развития заболевания напоминает клиническую картину, свойственную легочным патологиям. Позже, при существенных изменениях структуры тканей правого отдела сердечной мышцы, признаки ХЛС становятся более явными и проявляются следующим образом:
Симптоматика хронического легочного сердца в самом начале развития заболевания напоминает клиническую картину, свойственную легочным патологиям. Позже, при существенных изменениях структуры тканей правого отдела сердечной мышцы, признаки ХЛС становятся более явными и проявляются следующим образом:
- Одышка, возникающая при любых физических нагрузках или даже в состоянии покоя. Этот же симптом наблюдается и при сердечно-сосудистых заболеваниях. Но главным отличием является то, что при диагнозе ХЛС данное состояние проходит при изменении положения тела, а при болезнях сердца улучшений не наступает.
- Сухой кашель, сопровождающийся тянущей и царапающей болью за грудиной, выделением мокроты кровянистого или оранжевого цвета.
- Упадок сил, хроническая депрессия, непереносимость даже минимальной физической нагрузки.
- Выраженная артериальная гипертензия, пониженная температура тела.
- Нарушения ЦНС в результате критического снижения кислорода в крови и засорения организма недоокисленными продуктами.
- Увеличение шейных вен, которые очень сильно набухают и постоянно находятся в таком состоянии независимо от дыхания больного, уровня его активности и положения тела.
- Акроцианоз (темно-синий оттенок губ, кончиков пальцев, носа, стоп и кистей).
- Изменение структурного строения фаланг пальцев в результате нарушения питания надкостницы.
- Боли стенокардического характера.
- Ощущение дискомфорта и тяжести в правом подреберье в результате растяжения капсулы печени, это провоцирует стремительный рост живота.
- Разные виды аритмий, при которых наблюдается ускорение или замедление частоты сердечных сокращений.
В поздней стадии заболевания пациенты отмечают ощущение собственного сердцебиения, сотрясающего грудную клетку и признаки экстрасистолии. Так происходит из-за того, что гипертрофированное сердце не справляется со своей основной функцией, его сократительные способности значительно снижены. Ухудшают данное состояние сильные отеки, образующиеся в следствии асцита.
В особо тяжелых случаях может развиться энцефалопатия, при которой возникают патологические изменения головного мозга вследствие хронического недостатка кислорода. Это состояние сопровождается неадекватным поведением больного, которое может проявляться в агрессии к окружающим, сменяющейся чувством беспричинной эйфории.
Классификация и патогенез
Хроническое легочное сердце не является самостоятельным заболеванием, его вызывают другие патологии легких. Таким образом, ХЛС можно назвать осложнением, которое возникает в результате поражения органов дыхания. По данным статистики ВОЗ, диагноз ХЛС чаще всего является следствием следующих патологий:
- бронхиальной астмы;
- обструктивного бронхита;
- абсцесса легких, плеврита;
- интерстициальной пневмонии;
- пневмосклероза;
- туберкулеза;
- бронхиолита;
- частых ангин;
- бронхоэктатической болезни;
- эмфиземы и поликистоза легких;
- пневмокониоза.
 Название заболевания формулируется на основе взаимосвязи двух систем организма, где патологические изменения одной приводят к дисфункции другой. Существует следующая классификация форм хронического легочного сердца:
Название заболевания формулируется на основе взаимосвязи двух систем организма, где патологические изменения одной приводят к дисфункции другой. Существует следующая классификация форм хронического легочного сердца:
- Бронхолегочная. При данной форме наблюдаетсяналичие хронических заболеваний легких воспалительного характера.
- Васкулярная. Возникает при продолжительной гипертензии легких.
- Торакодиафрагмальная. Провоцируется различными нарушениями позвоночного столба и деформацией грудной клетки вследствие травмы или врожденной аномалии развития.
В медицине также данное заболевание классифицируется по степеням компенсации сердечной недостаточности:
- компенсированноеХЛС;
- декомпенсированное ХЛС;
- субкомпенсированное ХЛС.
При компенсированной форме происходит подстройка всех систем организма к создавшимся неблагоприятным условиям. При этом состоянии у больного наблюдаются симптомы основного заболевания, среди которых – хроническая гипертензия легкого.
При декомпенсированной форме нарушаются приспособительные механизмы организма, что приводит к прогрессированию заболевания, которое сопровождается хронической сердечной недостаточностью.
Субкомпенсированная форма характеризуется быстрым нарастанием симптомов заболевания, угнетением защитных функций организма. Может возникать ХСН, на фоне которой у больного начинаются систематические сердечные приступы и стремительное ухудшение общего состояния здоровья.
Диагностика
 На ранних стадиях развития хроническое легочное сердце хорошо поддается лечению, если больной вовремя обратится к врачу и пройдет необходимые диагностические процедуры. Данное заболевания выявляется различными способами, самые простые из которых – это простукивание грудной клетки и аускультация. Провести такое обследование может не только кардиолог, но и терапевт. Эти два метода позволяют получить представление о приблизительных размерах сердечной мышцы, выявить наличие шумов в результате завихрения кровотока или хрипов в легких. К основным методам диагностики относятся:
На ранних стадиях развития хроническое легочное сердце хорошо поддается лечению, если больной вовремя обратится к врачу и пройдет необходимые диагностические процедуры. Данное заболевания выявляется различными способами, самые простые из которых – это простукивание грудной клетки и аускультация. Провести такое обследование может не только кардиолог, но и терапевт. Эти два метода позволяют получить представление о приблизительных размерах сердечной мышцы, выявить наличие шумов в результате завихрения кровотока или хрипов в легких. К основным методам диагностики относятся:
- ЭКГ (электрокардиограмма). Данный вид обследования выявит признаки патологии только в случае, если уже имеются структурные изменения правого предсердия и нарушения сердечного ритма в результате гипертрофии сердца.
- Рентгенография. На полученных снимках грудной клетки хорошо видны патологические изменения органа, характерные для данного заболевания.
- Общий и биохимический анализ крови. При компенсаторных процессах, протекающих при ХЛС, наблюдается увеличение количества и понижение скорости оседания эритроцитов, лейкоцитоз и высокий уровень гемоглобина.
- Эхокардиография. Часто применяемый современный метод, позволяющий выявить различные нарушения работы сердечной мышцы.
Если в процессе обследования была выявлена дыхательная недостаточность, то степень и вид патологии определяются с помощью спирометрии. В некоторых случаях больному кроме кардиолога необходимо посетить пульмонолога.
Лечение
При подтверждении диагноза, лечение ХЛС направлено в первую очередь на устранение легочной гипертензии и признаков сердечной недостаточности.
Осуществляется поиск главной причины, повлёкшей за собой возникновение данной патологии, после чего с учетом состояния больного и результатов диагностики разрабатывается тактика лечения, основная цель которого:
- нормализация кровообращения в малом круге;
- устранение гипертрофии правого отдела сердечной мышцы;
- компенсация функции дыхательной системы.
Для облегчения состояния и устранения гипоксии тканей может назначаться терапия, основанная на ингаляционных процедурах кислородно-воздушной смесью с использованиеммасок и носовых катетеров. Также больному выписывают препараты, улучшающие проходимость бронхов, антибиотики для устранения воспалительных процессов в легких, сердечные гликозиды, диуретики и средства от гипертензии.
Пациенту назначается специальная диета, лекарства, разжижающие кровь, ограничиваются физические нагрузки. Если в случае продолжительного течения заболевания произошло формирование тромбов глубоких артерий нижних конечностей, проводится терапия тромболитическими препаратами. В критических ситуациях показана хирургическая операция по удалению сгустков крови.
Осложнения и последствия
 Главными осложнениями ХЛС являются тяжелые сердечно-сосудистые заболевания, которые понижают не только трудоспособность, но и качество жизни. К ним относятся:
Главными осложнениями ХЛС являются тяжелые сердечно-сосудистые заболевания, которые понижают не только трудоспособность, но и качество жизни. К ним относятся:
- мерцательная аритмия;
- пароксизмальная тахикардия;
- тромбоз;
- тромбоэмболия;
- блокады сердца;
- кардиосклероз.
Каждое из этих заболеваний в отдельности представляет угрозу для жизни человека, а их совокупность может быстро привести к инвалидности. При этом даже систематическое лечение этих патологий не дает никаких результатов, так как не устранен главный источник их возникновения.
В запущенных случаях ХЛС сопровождается нестерпимыми болями в груди. Больной может упасть в обморок, возникший в результате гипоксии головного мозга, которая часто приводящей к ишемическому инсульту и мгновенной смерти. При ХЛС сердце испытывает колоссальную нагрузку, которая становится причиной необратимых изменений структуры его тканей, что чаще всего заканчивается инфарктом миокарда.
Профилактика
Для предупреждения ХЛС необходимо внимательно относиться к собственному здоровью и своевременно проводить лечение имеющихся респираторных заболеваний, особенно инфекционного характера. Нужно два раза в год проходить флюорографию, которая является диагностикой, позволяющей выявить наличие туберкулеза и других патологий легких.
Табакокурение – один из главных провоцирующих факторов заболевания, а потому необходимо отказаться от этой вредной привычки.
Кроме повреждения органов дыхательной системы, оно приводит к развитию аневризмы и тромбоза, что со временем также может стать причиной летального исхода от различных патологий сердца.
Ведение здорового образа жизни, включающего в себя правильное питание и умеренные физические нагрузки, позволяет избежать различных деструктивных процессов в организме, которые ослабляют иммунитет и снижают его сопротивляемость инфекциям. Обязательно нужно соблюдать режим отдыха, уделяя сну не менее восьми часов в сутки, а также следовать всем рекомендациям врачей при лечении текущих заболеваний.
В лечебных целях и в качестве профилактики можно употреблять средства растительного происхождения, приготовленные по рецептам народной медицины. Многие их них разжижают кровь, предупреждают тромбоз легких, укрепляют иммунитет и благотворно влияют на работу сердца. Улучшить состояние здоровья и восполнить недостаток полезных веществ могут разные витаминные комплексы и БАДы, прием которых лучше осуществлять под контролем врача.
что это такое, причины, симптомы и лечение
Заболевания кардиальных структур провоцируются массой причин. Далеко не всегда это результат собственно сосудистых состояний. Опасность несут органические дефекты тканей, такие как разрастание мышечного слоя и расширение камер.
Легочное сердце — это итог роста давления в одноименной артерии, результатом которого оказывается перегрузка его правых камер (желудочка и предсердия), их гипертрофия (утолщение) и дилатация (растяжение).
На начальных этапах отклонение сопровождается существенным увеличением количества поступающей крови в правое предсердие, затем сосуды стенозируются (сужаются), склерозируются (рубцуются) и жидкой соединительной ткани поступает недостаточно.
Итог в среднесрочной перспективе — генерализованное нарушение работы сердца, деструкция, выраженные органические дефекты, происходящие на клеточном уровне. Пациенты с описанным диагнозом рискуют умереть от выраженной сердечной недостаточности.
Основной контингент больных — лица с бронхиальной астмой в запущенной фазе, хронической обструктивной болезнью, эмфиземой и прочими диагнозами пульмонологического профиля.
Эффективное лечение с хорошими перспективами возможно только на ранних стадиях. По мере прогрессирования возникают осложнения со стороны печени, головного мозга, почек. Провоцируется полиорганная недостаточность. В такой сложной ситуации смерть — вопрос времени. Обычно 6-36 месяцев.
Механизм развития
В основе становления легочного сердца лежит процесс изменения давления в одноименной артерии. На начальной стадии от нормы отклоняется количество поступающей в правое предсердие крови.
Избыточный объем не может быть эффективно перекачан без ущерба для кардиальных структур. Даже на фоне интенсивной работы, при которой развивается тахикардия, мышечный орган не может выбрасывать такие количества жидкой ткани. Часть все равно задерживается, наступает дилатация, расширение правого предсердия.

Следом обнаруживается обратный процесс. Сосуды сужаются, стенозируются (это результат массы факторов, в зависимости от основного провоцирующего явления). Количество поступающей крови резко падает.
Измененное сердце, и так работающее на износ, функционирует еще активнее, чтобы компенсировать недостаточное кровообращение.
Основу патогенетического механизма составляет рефлекс Эйлера-Лильестранда. Суть его в повышении тонуса артерий малого круга со снижением концентрации кислорода в крови. Отсюда стабильный рост давления в легочном сосуде и дальнейшее усугубление состояния.

Процесс замыкается, наступают генерализованные нарушения со стороны легких, самого мышечного органа, мозга, почек, печени. Гемодинамика ослабевает, формируется ишемия.
Внимание:Эффективное лечение возможно только на стадии выявленного повышения давления или же в начальной фазе процесса, пока дефект не слишком выражен и компенсируется сторонними механизмами.
Классификация
Проводится по группе оснований. Первый способ предполагает типизацию отклонения по скорости развертывания полной клинической картины:
- Острое легочное сердце (ОЛС). Возникает на фоне выраженной дыхательной недостаточности. Симптоматика образуется в течение считанных часов, максимум дней.
Считается неотложным состоянием. Требует срочной коррекции в стационарных условиях.
Заболевание связано с сиюминутной критической перегрузкой мышечного органа кровью и стенозом сосудов.
Дефекты как таковые сформироваться не успевают, однако присутствует значительный риск (почти 60-70%) смертельного исхода. Даже квалифицированная помощь не исключает подобной вероятности.
- Хроническое легочное сердце (ХЛС). Результат течения сторонних патологий бронхолегочной системы. Недостаточность обычно присутствует, но 1-2 стадии, потому острых нарушений не возникает.
Процесс прогрессирует месяцами, чаще годами. Проходит несколько этапов развития. Формируются стойкие анатомические дефекты вроде асимметричной кардиомиопатии и дилатации правого предсердия, желудочка.
Клиническая картина представлена преимущественно бронхолегочными симптомами. Лечение возможно при минимально выраженных нарушениях. Позже вопрос может быть решен пересадкой сердца.
Исходя из тяжести, выделяют три стадии:
- До клиническая. Присутствуют симптомы основного заболевания. Выраженных отклонений со стороны сердечнососудистой системы еще нет, изменения выявляются в результате инструментальных методик. Эхокардиография в качестве основного способа.
- Фаза компенсации. Дает минимальную клиническую картину. В ходе объективных исследований выявляется рост давления в легочной артерии. Указанная стадия представляет собой допустимый момент для начала лечения, но полного восстановления ждать уже не приходится.
- Декомпенсированная стадия. Сопровождается грубой гипертрофией правого предсердия, желудочка, наблюдается выраженная сердечная недостаточность. Пациент становится глубоким инвалидом. Качество жизни падает существенно. Смерть — вопрос времени. Поскольку поражен не только мышечный орган, но и сторонние системы, даже трансплантация не дает полного эффекта.
Существуют и другие классификации, но они имеют смысл для исследователей. Практическая значимость присутствует, но не всегда.
Причины
Факторов развития легочного сердца существует порядка 100-120, возможно больше при точном подсчете. Все моменты подразделяются на несколько групп.
Сосудистые факторы
Сосудистые относительно редки, составляют до 30% зафиксированных клинических случаев.
- Васкулит. Воспалительное заболевание эндотелия, внутренней выстилки сосудов. Поражение имеет инфекционную (вирусную) или аутоиммунную природу.
При вовлечении в процесс артерий малого круга происходит их постепенное стенозирование. При недостаточном лечении — рубцевания и заращение. Кровоток ослабевает.
Дальше все идет по описанной выше схеме. Изменяется характер гемодинамики в правых отделах сердца, перенапряжение приводит к разрастанию мышечного слоя, затем наступают осложнения.

- Атеросклероз легочной артерии. Представляет собой закупорку, реже сужение (стеноз) просвета соответствующего сосуда.
В основном патологический процесс провоцируется изменением уровня липидов в крови. Жирные соединения, в частности холестерин, радиально откладывается на стенках, наблюдается ухудшение кровотока на местном уровне.
Последствия катастрофические. Сердце наращивает массу, повышается артериальное давление, частота сокращений растет. Наблюдаются выраженные симптомы со стороны дыхательной системы.
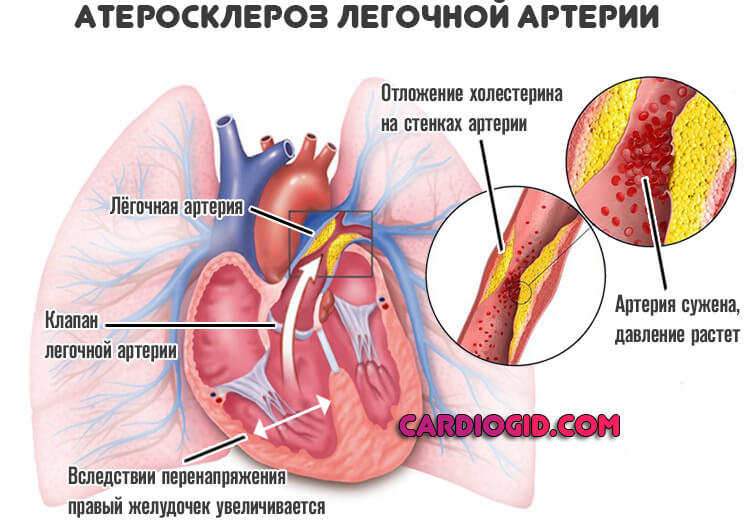
- Аневризма аорты с компрессией легочной артерии. Возникает в относительно поздний период развития опасного выпячивания стенки, также при четком положении образования. После коррекции состояния хирургическими методами есть хорошие шансы на восстановление.

- Тромбоэмболия легочной артерии. Если закупорка полная, смерть наступает в течение нескольких минут. Другое дело, когда сгусток крови закрывает просвет сосуда не полностью. Эффект тот же, что и при запущенном атеросклерозе. Только симптоматика развивается в разы быстрее и процесс течет агрессивнее.
Требуется срочная медицинская коррекция в стационарных условиях. От этого зависит выживание человека. Обычно тромбоэмболия дает острое легочное сердце.

Внесосудистые факторы
Встречаются в 70% ситуаций и более. Оценки разнятся по регионам планеты.
- Пневмония. Воспаление легких септического характера. Провоцируется бактериями в большинстве случаев. Вирусы также встречаются. Грибки много реже. Даже односторонняя форма способна спровоцировать существенное нарушение кровообращения в правом предсердии и желудочке.
Острые виды приводят к неотложным состояниям. Часто все ограничивается единственным эпизодом. После медикаментозной коррекции положение возвращается на круги своя.
Другое дело, хроническая, часто рецидивирующая пневмония. На фоне стабильной дыхательной недостаточности формируется ХЛС, постоянно прогрессирующий тип.
- Бронхиальная астма. Преимущественно аллергическое заболевание. На ранних стадиях, когда ДН еще не выражена, вероятность нарушений по типу легочного сердца минимальна. Ремиссии качественные. Запущенные формы дают хронический процесс, с течением времени он прогрессирует, переходит в декомпенсированную фазу.
- Эмфизема. Образование пустот в легочных структурах в результате разрыва альвеол. Обычно встречается у курильщиков со стажем. На рентгенографии процесс виден не всегда, что связано с несовершенством и относительной неточностью методики. Лечение как таковое невозможно, но есть шанс частично компенсировать патологические изменения. В этой ситуации получается затормозить развитие легочного сердца на годы.
- Туберкулез. Острое или хроническое инфекционное заболевание. Провоцируется микобактерией или палочкой Коха. Дает выраженную деструкцию легких в перспективе нескольких лет. Сопровождается распадом, расплавом тканей. По окончании они представляют собой творожистую массу. Итогом оказывается грубое рубцевание структур. Не известно, от чего пациент скончается быстрее: от кровотечения или критического нарушения работы сердца. Без лечения вероятны оба варианта.
- Бронхоэктатическая болезнь. Похожа на предыдущее описанное состояние. Но суть в ином. Альвеолы заполняются гнойным экссудатом. Процесс приводит к постепенному распаду тканей, их расплаву и эвакуации из организма. На месте функциональных клеток остаются грубые пустоты, подобные туберкулезным кавернам.
Третья группа причин связана с дефектами костно-мышечной системы. Как вариант, диагностируется болезнь Бехтерева, кифосколиоз.
Суть патологических процессов в нарушении формирования грудной клетки. Возникает стабильная компрессия легких с ослаблением газообмена, ростом давления в соответствующей артерии.
Наконец, последняя группа факторов — интоксикации, бактериальные и вирусные патологии.
- Ботулизм. Провоцируется опаснейшим агентом. Микроорганизм выделяет ядовитое вещество, поражающее преимущественно нервную систему. Дыхательные структуры также страдают.
Результатом оказывается нарушение нормального газообмена. Увеличение количества движений в минуту приводит к выраженной гипервентиляции. Острое легочное сердце выступает неотложным состоянием ботулизма, как один из возможных вариантов.
Причины исключают постепенно. Диагностика проводится в срочном порядке.
Симптомы острой формы
Клиническая картина разворачивается за считанные часы. Максимальный срок развития проявлений — 2-3 суток.
Примерный перечень признаков:
- Рост артериального давления. В пределах 10-30 мм ртутного столба, редко больше.
- Боли в грудной клетке интенсивного характера. Напоминает острый приступ коронарной недостаточности. Жжение, давление. Длительность эпизода от 10 до 30 минут.
- Одышка. Выраженная. Считается визитной карточкой неотложного состояния. Пациент не может набрать воздуха, движения частые, непродуктивные. Поверхностные. Симптом сохраняется в полном покое.
- Нарушения сердечного ритма. По типу тахикардии или замедления кардиальной деятельности.
- Цианоз носогубного треугольника. Уголки губ, область вокруг рта становится синеватой.
- Бледность кожных покровов.
- Выраженное удушье. Куда более угрожающее состояние. Может закончиться смертью от асфиксии и нарушения клеточного газообмена.
- Головная боль.
- Вертиго.
- Обморочные состояния, возможно неоднократные.
- Сонливость, слабость, выраженное падение работоспособности.
Восстановление срочное. В случае массивного поражения, тромбоэмболии и прочих исходных состояний возникает шок, резкое падение артериального давления, отек легких. Внезапная смерть на фоне отсутствия проявлений встречается в 30-40% ситуаций.
Проявления хронической формы
Сопровождается признаками основного диагноза и кардиальными симптомами, описанными выше. Болезнь течет эпизодически. Каждый приступ дает указанную клиническую картину.
На постоянной основе сохраняются такие моменты:
- Одышка. Даже при минимальной физической активности и в состоянии покоя.
- Кашель. Усиливается в положении лежа. Сопровождает пациента постоянно, периоды отсутствия симптома достигают нескольких суток максимум.
- Увеличение печени. Как итог — асцит, возможна недостаточность с энцефалопатией, интоксикационными явлениями.
- Отеки нижних конечностей.
- Набухания вен шеи.
- Ускоренное сердцебиение или тахикардия.
Это усредненная клиническая картина. На деле все зависит от основного диагноза.
Так, на фоне туберкулеза возникает кровохаркание, возможны массивные излияния, патологическая потеря веса, кахексия. Ботулизм дает параличи, запоры, помутнения сознания и т.д.
В зависимости от симптоматики нужно действовать тем или иным образом. Предполагаемые неотложные состояния требуют вызова скорой помощи.
Диагностика
Проводится пульмонологом в тандеме со специалистом по сердечных заболеваниям. Примерный перечень мероприятий по обследованию больного:
- Устный опрос человека. Жалобы типичны. Объективизация симптомов дает возможность построить примерную клиническую картину.
- Сбор анамнеза. Легочные патологии и прочие состояния играют особую роль.
- Измерение артериального давления, частоты сердечных сокращений.
- Эхокардиография. Основная методика. Оценке подлежит не только состояние кардиальных структур, но и давление в аорте.
- Измерение показателя в легочной артерии.
- Электрокардиография. Функциональные нарушения становятся очевидны.
- Суточное мониторирование по Холтеру. По показаниям.
- Спирография. Исследование внешнего дыхания. Выявляются специфические изменения со стороны легочной деятельности.
- МРТ грудной клетки.
- Рентгенография.
- Анализ крови общий и биохимический.
- Выслушивание сердечного тона. Звуки глухие. Аускультация проводится в первый же момент.
Неотложные состояния требуют срочных действий. Показан минимум мероприятий: эхокардиография, ЭКГ, измерение АД и ЧСС. Результатов порой не дожидаются, сразу предпринимают действия по стабилизации состояния человека.
Лечение
Проводится медикаментозными методами. Хирургические не представлены. Примерный перечень препаратов зависит от основной причины легочного сердца.
Если говорить усреднено:
- Бронхолитики. Для расширения просвета дыхательных путей. Беродуал, Сальбутамол и прочие.
- Муколитики. Выводят мокроту.
- Глюкокортикоиды (Преднизолон, Дексаметазон). Для купирования ДН и восстановления нормальной проходимости путей. Могут приниматься на фоне ХОБЛ, астмы и прочих резистентных обструктивных состояний.
- Эуфиллин в качестве средства в рамках систематической терапии.
- Нитроглицерин. Купирует болевой синдром. С большой осторожностью, под контролем лабораторных исследований.
- Сердечные гликозиды. При нарушениях сократимости миокарда. Дигоксин, настойка ландыша. В строго выверенных дозировках.
- Диуретики для купирования отеков. Сберегающие калий, щадящего действия. Например, Верошпирон.
Бозентан. - Кардиопротекторы. Улучшают обменные процессы с сердечной мышце. Милдронат как основной.
В рамках расширенной терапии показаны ЛФК, массаж, дыхательная гимнастика.
Прогноз
Благоприятный на ранних этапах. По мере прогрессирования полной компенсации добиться не удается, также и затормозить движение болезни вперед врачи не в силах.
Комплексное применение средств, в зависимости от основного диагноза, залог предотвращения осложнений и продления жизни человека.
Смертельный исход на фоне ХСН возникает в 30% случаев спонтанно, в результате остановки сердца. Когда это произойдет (завтра, через год или позже), не скажет даже врач. Острые ситуации и того опаснее, летальность — 70-80%. При условии срочной помощи значительно ниже.
Конкретику может дать лечащий врач после тщательной диагностики. Прогноз складывается из массы факторов.
Возможные осложнения
Основное последствие — остановка работы мышечного органа или асистолия.
Среди прочих:
- Отек легких.
- Кардиогенный шок.
- Инфаркт или инсульт.
Итогом оказывается тяжелая инвалидность или смерть человека.
В заключение
Лёгочное сердце — это нарушение общей гемодинамики в результате перегрузки правых камер кардиальных структур. Рискуют пациенты с сосудистыми и легочными патологиями.
Диагностика проводится на ранней стадии. Лечение медикаментозное. Направлено на устранение первичного диагноза, также на купирование симптоматики. Длится всю жизнь.
Острые состояния снимаются относительно быстро, но риски смерти в краткосрочной перспективе почти в 4 раза выше.
Хроническое легочное сердце: причины, симптомы, лечение и др.
Легочное сердце — это симптомокомплекс, который выявляется в утолщении и расширении правых отделов сердца с развитием явлений сердечной недостаточности из-за повышения давления в малом круге кровообращения, которое вызвано патологией дыхательной системы.
Выделяют три формы легочного сердца: бронхиальная, торакодиафрагмальную и васкулярную. По течению заболевания, выделяют три формы легочного сердца: острую (начало), подострую (через несколько недель или месяцев), хроническую (хроническое легочное сердце, через несколько лет).
Легочное сердце причины.
Острое легочное сердце возникает из-за поражения сосудов (тромбоэмболии легочных артерий или ее ветвей, пневмомедиастинума), бронхолегочных заболеваний (тяжелого приступообразного течения бронхиальной астмы с развитием астматического статуса, обширных пневмоний).
Подострое легочное сердце возникает через несколько недель или месяцев из-за поражений сосудов (повторяющихся микроэмболий некрупных ветвей легочной артерии, легочных васкулитов, первичной легочной гипертензии), бронхолегочных заболеваний (диффузного фиброзирующего альвеолита, онкологических процессов, тяжелого течения бронхиальной астмы).
Читайте также: Сердечно сосудистые заболевания; Симптомы миокардита; Симптомы перикардита.
Хроническое легочное сердце возникает через несколько лет из-за поражений сосудов (первичной легочной гипертензии, артериита, рецидивирующей эмболии, удаления части или всего легкого). Хроническое легочное сердце может также возникнуть из-за бронхолегочных заболеваний (обструктивных заболеваний бронхов, рестриктивных процессов, фиброзов и гранулематозов, кистозных образований), торакодиафрагмальных патологий.
Легочное сердце симптомы.
Острое легочное сердце характеризуется тяжелым состоянием пациента, возбужденностью и испуганостью пациента, внезапными болями за грудиной, резкой одышкой, снижением артериального давления, набуханием шейных вен, нарастающей частотой сердцебиений, прогрессирующим увеличением печени.
«Подострое легочное сердце сопровождается одышкой, ощущением сердцебиения, не продолжительным обмороком, кашлем, кровохарканьем».
Хроническое легочное сердце характеризуется одышкой, которая усиливается при физических нагрузках, быстрой утомляемостью, ощущением сердцебиения, отеками на ногах, увеличением живота, посинением кожных покровов.
А также хроническое легочное сердце сопровождается набуханием и пульсацией шейных вен, загрудинными болями, болями в области печени, головными болями, головокружением, кашлем, кровохарканьем, обмороками.
Легочное сердце диагностика.
Для начала врач выслушивает и анализирует жалобы пациента, далее анализирует данные объективного обследования (на сколько, увеличился размер поперечного сердца, на сколько, расширились границы сердца вправо от грудины, характер специфических шумов при прослушивании сердца, болезненность в области правого подреберья и др.), а также наличия в прошлом бронхолегочного заболевания.
Дополнительно проводятся лабораторно0инструментальное обследование. Который состоит из общего анализа крови (увеличения числа эритроцитов в крови, повышенный гемоглобин, замедленное СОЭ, повышенная свертываемость крови), общего анализа мочи.
Биохимического анализа крови (содержание общего белка, белковые фракции, сиалковые кислоты, фибриноген, серомукоид), иммуноферментного метода (повышенное содержание D-димера в плазме крови при тромбоэмболии1 легочных артерий.
ЭКГ2 (признаки перегрузки и увеличения массы правого предсердия и правого желудочка), ЭхоКГ3 (визуальное определение расширения правого предсердия и правого желудочка сердца, выявление признаков увеличения давления в легочной артерии, определение количественно степени легочной гипертензии, оценивание состояния центральной гемодинамики).
Рентгеноскопии сердца и легких (увеличение правого предсердия и желудочка, увеличение расстояния между ветвями легочной артерии, увеличение размеров нисходящей ветви легочной артерии), спирографии (диагностика проявлений основного заболевания, которое вызвало легочное сердце).
Легочное сердце лечение.
Общими мероприятиями при лечении легочного сердца есть избегание физических нагрузок и избегание подъема на высоту.
Общетарапическими мероприятиями есть лечение заболевания, которое способствовало развитию заболеванию легочным сердцем, антикогулянты, кислородотерапия.
Лечение сердечной недостаточности состоит из мочегонных препаратов, сердечной глюкозиды, ингибаторов АПФ.
Лечение легочной гипертензии состоит из антогонистов кальция, простаноидов, ингибаторов рецепторов к эндотелину, ингибаторов фосфодиэстеразы-5, оксида азота.
Профилактика легочного сердца.
Профилактика одинакова для всех видов заболевания будь-то хроническое легочное сердце или будь-то острое.
Первичная профилактика легочного сердца состоит из раннего и своевременного выявления, и активного лечения патологий, которые приводят к развитию легочного сердца, таких как болезни легких и бронхов, легочные артерии, патологии грудной клетки.
Словарик от «SerdcePlus».
- Тромбоэмболия – это закупорка кровеносного сосуда тромбом (сгусток крови), развивается внезапно и нередко становиться причиной инвалидности или смерти.
- ЭКГ (электрокардиография) – это неинвазивный электрофизиологический тест, который регистрирует биоэлектрические потенциалы сердца.
- ЭхоКГ (эхокардиография) – это неинвазивная визуализация сердца с помощью УЗ-сигналов, которая позволяет оценить морфофункциональные параметры структур сердца.
Поделись статьей — это увеличивает уровень гормона счастья в крови 🙂
Узнайте также про:
Вредные привычки и здоровье человека, влияние на с…
Кому грозит тромб?
Приступ стенокардии: причины, симптомы, лечение ст…
Компрессионная терапия: правила, показания, против…
Электрокардиограмма с физическими нагрузками: пока…
УЗИ сердца: показания, подготовка, процесс и др.
МСКТ: показания, противопоказания, процесс и др.
Аэроионотерапия — показания, противопоказания, про…

 Вторая стадия — субкомпенсированная. В правом желудочке начинает развиваться гипертрофия. При субкомпенсации можно наблюдать стабильный вариант легочной гипертензии.
Вторая стадия — субкомпенсированная. В правом желудочке начинает развиваться гипертрофия. При субкомпенсации можно наблюдать стабильный вариант легочной гипертензии.