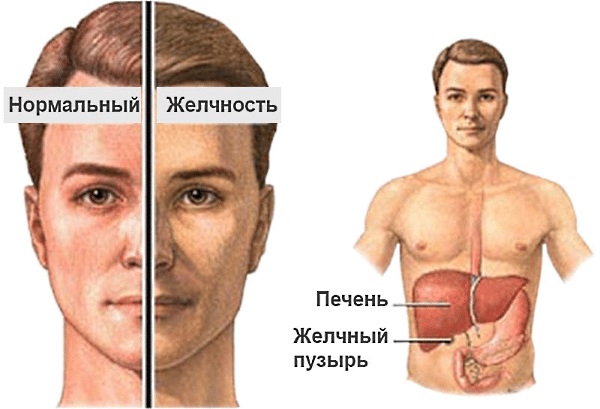
Заболевания желчного пузыря — симптомы и признаки заболеваний желчного пузыря, лечение, диета
Желчный пузырь – это орган достаточно небольшого размера, представляющий собой резервуар грушевидной формы вместимостью 60-80 мл. Месторасположение желчного пузыря – на нижней поверхности правой доли печени, с которой данный орган связан желчевыводящими протоками. Основная функция желчного пузыря – аккумуляция производимой клетками печени желчи и выделение ее в кишечник для обработки поступающей пищи. Сквозь оболочки желчного пузыря производится абсорбционный процесс транспортировки солей, белков, аминокислот, сам орган продуцирует слизь и вырабатывает гормон антихолецистокинин.
Различные заболевания и дисфункции, патологические процессы, развивающиеся в желчном пузыре, могут негативно влиять не только на процесс пищеварения, но и на здоровье всего организма в целом. Отдельные болезни и патологии желчного пузыря без своевременной терапии заканчиваются летальным исходом.
Что такое желчный пузырь?
В структуре данного органа выделяют дно, тело и шейку, переходящую в пузырный проток с диаметром от 1 до 3 мм и длиной от 1 до 3 см. У большинства людей пузырный проток впадает в общий желчный под небольшим уклоном, способствующим оттоку желчи. Но у каждого пятого человека наблюдаются некоторые отклонения: от изменения угла и места впадения до спиралевидных заворотов вокруг общего печеночного протока, что нередко способствует развитию дискенизии и функциональному застою желчи в пузыре. Длина общего желчного протока также может варьироваться и влиять на эффективность функционирования органа.
Основные заболевания и патологии желчного пузыря
Среди заболеваний желчевыводящей системы большинство связано с нарушениями функции органа из-за неправильного состава рациона или несоблюдения времени питания.
Холелитиаз
Холелитиаз или желчекаменная болезнь сопровождается образованием камней-конкрементов в полости желчного пузыря или желчевыводящих путей. Среди основных причин развития ЖКБ выделяют перенасыщение состава желчи холестерином, дискинезию органа, приводящую к застойным явлениям, желчную гипертензию вследствие нарушения вывода желчи и инфекционные процессы.
Статистически данному заболеванию желчной системы более всего подвержены женщины старше 40 лет, со светлыми волосами и кожей, имеющие в анамнезе беременность и с наличием избыточной массы тела. У мужчин желчекаменная болезнь чаще развивается в более пожилом возрасте или при склонности к алкоголю и избыточному количеству в диете блюд с высоким содержанием холестерина.
Длительный бессимптомный период холелитиаза, игнорирование первых признаков заболевания могут приводить к развитию болезни до стадии острого приступа и необходимости срочной госпитализации для консервативного или оперативного лечения.
Дискинезия желчных протоков
Дискинезия или нарушение функции сокращения желчного пузыря и/или желчевыводящих путей развивается на фоне неправильного питания с длительными перерывами между приемами пищи, а также при повышенных нагрузках на нервную систему и психику, стрессе.
Заболевание проявляется в периодических болевых ощущениях в области правого подреберья и явлениями диспепсии: чередовании отсутствия дефекации с жидким стулом, что происходит из-за недостаточного поступления желчи в кишечник.
симптомы, признаки, лечение у женщин и мужчин
 Роль печени в организме человека переоценить невозможно. Она относится к жизненно важным и принимает активное участие не только в детоксикации, но и в процессе пищеварения.
Роль печени в организме человека переоценить невозможно. Она относится к жизненно важным и принимает активное участие не только в детоксикации, но и в процессе пищеварения.
Желчный пузырь, симптомы заболевания которого испытывает значительная часть населения, также имеет огромное значение. Его патологии приводят к застою желчи и являются частой причиной цирроза печени.
Заметить какие-либо патологические процессы в этом органе непросто – любое расстройство часто списывается на простое переедание. Нужно помнить о том, что симптомы заболевания могут отсутствовать или быть крайне незначительными – человек должен самостоятельно реагировать на любые изменения собственного состояния, особенно в плане пищеварения.
Заболевания желчного пузыря: общая характеристика
 Симптомы болезни слишком обширны, и врачи используют ряд классификаций, помогающих верно провести диагностику. Все заболевания желчного пузыря можно классифицировать достаточно просто:
Симптомы болезни слишком обширны, и врачи используют ряд классификаций, помогающих верно провести диагностику. Все заболевания желчного пузыря можно классифицировать достаточно просто:
- дисфункциональные состояния;
- воспалительные процессы;
- желчнокаменная болезнь;
- опухолевые процессы;
- паразитарные заболевания.
Желчнокаменная болезнь
Достаточно распространенная патология, развивающаяся в результате нарушенной нервно-трофической регуляции процессов обмена и секреции в самом пузыре и печени. Симптомы, связанные с образованием камней, могут быть выражены очень интенсивно. Самым острым проявлением этой патологии является желчная колика, сопровождающаяся такой симптоматикой:
- боли различной интенсивности, часто с иррадиацией в область сердца;
- обильная рвота с прожилками желчи, не приносящая облегчения;
- повышение температуры, сохраняющееся до суток.
Хронический бескаменный холецистит
Это заболевание воспалительной природы без образования конкрементов. Отмечается выраженная дисфункция желчевыводящих путей по типу дисхолии. Среди всех воспалений хронический бескаменный холецистит встречается в 10 % случаев и требует оперативного назначения лечения. Это связано с высоким риском дальнейшего образования желчных конкрементов. Хотя среди практикующих врачей имеется мнение, что такие признаки болезни исключают возможность развития желчнокаменной болезни.

Одним из факторов появления бескаменного холецистита является заброс сока поджелудочной железы, который повреждает стенки желчного пузыря
Холангит
Симптомы холангита, практически всегда отличаются своей умеренной выраженностью, что облегчает его диагностику. При этой патологии происходит неспецифичное воспаление в желчных протоках – внутри или вне паренхимы печени. Эта болезнь желчного пузыря, симптомы и лечение которой сильно зависит от течения – острого или хронического, чаще диагностируется у женщин после 50 лет. Основной причиной развития холангита являются патогенные микроорганизмы, проникающие в желчные протоки. Сделать они могут это тремя путями:
- Восходящим – из 12-перстной кишки.
- Гематогенным – через воротную вену.
- Лимфогенным – при заболеваниях соседних органов в брюшной полости.
В том случае, если холангит паразитарного генеза, терапия дополняется соответствующими антигельминтными средствами.
Дискинезия желчевыводящих путей
Об этой патологии говорят, когда диагностируется нарушение моторики желчевыводящих протоков. Вследствие этого начинается неправильное поступление в 12-ти перстную кишку желчи, что нарушает процесс пищеварения. Если желчи поступает слишком много, говорят о гиперкинезии, если мало – о гипокинезии.
Дискинезия встречается как у мужчин, так и женщин, но слабый пол, по статистике, подвержен этой патологии до 10 раз чаще. В большинстве случаев дискинезия является вторичным заболеванием, возникающим на фоне уже имеющегося. Главной причиной развития такого нарушения является регулярное неправильное питание.
Симптомы заболеваний желчного пузыря
 Симптомы заболеваний печени крайне многообразны. В ряде случаев пациенту требуется экстренная госпитализация, но бывает и так, что человек много лет не догадывается о серьезном заболевании.
Симптомы заболеваний печени крайне многообразны. В ряде случаев пациенту требуется экстренная госпитализация, но бывает и так, что человек много лет не догадывается о серьезном заболевании.
Признаки заболевания у женщин и мужчин могут отличаться, но половой признак здесь не является решающим. Основной причиной отличий в симптоматике являются разные заболевания, которыми страдают люди разного пола. Другой причиной отличий может стать индивидуальный порог чувствительности или наличие вредных привычек. Симптомы болезни желчного пузыря у женщин чаще всего говорят о воспалительном процессе.
Общие симптомы болезни у мужчин, равно, как и у женщин, связаны с расстройством пищеварения и нарушением оттока желчи.
- Боль. Локализуется в правом подреберье. Интенсивность зависит от конкретного заболевания и его периода – в остром она высокой интенсивности, носит постоянный или приступообразный характер. Характерна четкая зависимость от употребления пищи, особенно жареной – в этом случае она имеет тенденцию набирать интенсивность в течении суток – этот симптом служит признаком болезни, и уже говорит о необходимости визита к доктору. При желчнокаменной болезни, в момент выхода конкремента болевой синдром может стать настолько интенсивным, что пациента потребуется в экстренном порядке госпитализировать в стационар.
- Диспепсические расстройства. Изменение количества или качества желчи, поступающей в кишечник, приводит к быстрому нарушению нормального пищеварения. Тошнота, рвота, метеоризм и неустойчивый стул являются постоянными симптомами заболевания желчного пузыря. Лечение направлено, в т.ч. на стабилизацию нормального пищеварения. Эти симптомы заболевания желчного пузыря у женщин и мужчин могут иметь различную выраженность.
- Горький привкус во рту. Является крайне распространенным постоянным признаком заболевания желчного пузыря, вызванным чрезмерным забросом желчи в пищеварительную систему.
- Обложенный желтоватым налетом язык. Постоянный признак заболевания желчного пузыря, лечение которого отсутствует.
- Резко потемневшая моча. Цвет может меняться на очень темный, что связано с неправильной работой печени и желчного пузыря.
- Осветление кала, обусловленное уменьшенным выбросом желчи либо изменением ее состава.
- Желтушность кожных покровов и склер – желчные кислоты оседают в тканях.
Перечисленные выше относятся к базовым признакам заболеваний желчного пузыря. В соответствии с конкретной патологии они могут менять интенсивность, проявляться комплексно или быть единичными.
Тем не менее если симптомы заболеваний желчного пузыря проявляются лишь эпизодически и не отличаются интенсивностью, они сигнализируют об однозначной необходимости обследования.
Лечение заболеваний желчного пузыря
 Лекарства при заболевании желчного пузыря назначаются исключительно профессионалами – самолечение часто приводит к прямо противоположным результатам. Самостоятельно распознать специфичные признаки заболевания желчного пузыря и установить точный диагноз не получится – без лабораторных методов исследования не обойтись. При появившихся симптомах заболевания желчного пузыря лечение проводится комплексно. Применяют не только лекарства, но и диету, поскольку неправильное питание уменьшит эффект терапии.
Лекарства при заболевании желчного пузыря назначаются исключительно профессионалами – самолечение часто приводит к прямо противоположным результатам. Самостоятельно распознать специфичные признаки заболевания желчного пузыря и установить точный диагноз не получится – без лабораторных методов исследования не обойтись. При появившихся симптомах заболевания желчного пузыря лечение проводится комплексно. Применяют не только лекарства, но и диету, поскольку неправильное питание уменьшит эффект терапии.
Как правило, лечение печени и желчного пузыря занимает достаточно длительное время – от нескольких месяцев до нескольких лет. Во время острого периода человек находится в стационаре, после чего лечение продолжается амбулаторно. В этот период многое зависит от самого пациента. При неукоснительном выполнении назначений врача, соблюдении диеты, отказе от вредных привычек удается добиться устойчивой ремиссии.
Лекарства, лечение медикаментами
Когда появляются симптомы заболевания, лечение медикаментами начинают незамедлительно. Для этого используется три группы препаратов:
- антимикробные;
- нормализующие моторику пищеварительной системы;
- желчегонные.
Антимикробные средства
Показаны при бактериальном воспалительном процессе в желчном пузыре. Средний курс антибактериальной терапии – 7 дней, а при отсутствии эффекта повторный курс проводится уже другим препаратом. Наиболее распространены такие препараты:
- норфлоксацин;
- азитромицин;
- ципрофлоксацин;
- эритромицин;
- рокситромицин.
Антибактериальные препараты должен назначать только доктор. Недопустимо принимать их без назначения врача.
Спазмолитики
К числу распространенных препаратов этой группы относятся:
- но-шпа;
- спазмоверин;
- триган;
- плантекс;
- спаковин.
Не стоит думать, что если прием таблетки спазмолитика быстро облегчает состояние, то проблема уйдет сама собой. Если часто приходится прибегать к таким лекарствам нужно задуматься о визите к врачу.
Желчегонные средства
Все болезни желчного пузыря и их симптомы вариативны, и выбор желчегонного средства возможен лишь врачом, который поставил точный диагноз. Они подбираются индивидуально, в зависимости от типа нарушения. Эти лекарственные средства подразделяются на две группы:
- Препараты, содержащие желчь – аллохол, дехолин, танацехол, ливамин.
- Препараты, стимулирующие собственное желчеобразование – магния сульфат, олиметин, сорбит, тыквеол и др.
Кроме перечисленных комплексная терапия включает препараты других групп, к примеру: ферменты, энзимы, витаминно-минеральные комплексы. В зависимости от выраженности симптоматики и сопутствующих патологий показаны дополнительные лекарственные средства.
Диета
Огромное значение имеет диета, снижающая нагрузку на пораженный орган. Полностью исключаются копчености, жареная и жирная пища, соленья, даже домашнего приготовления. Приемы пищи также регламентируются – небольшими порциями, но часто. Температура пищи должна быть комфортной – горячее и холодное под запретом.
Хирургическое лечение
Медикаментозно не всегда удается вылечить заболевание – в этом случае требуется хирургическое вмешательство. Для оперативного лечения различных форм желчнокаменной болезни сегодня применяются две основных методики:
- холецистэктомия, выполняемая традиционным способом;
- видеолапароскопическая холецистэктомия (холецистэктомия из мини доступа).
Стандартная холецистэктомия
Достаточно сложная полостная операция, обеспечивающая полный доступ к печени и всем желчным путям, а также к поджелудочной железе и 12-перстной кишке. Достоинством метода является возможность выполнения всей программы ревизии и вмешательства на внепеченочных желчных путях. К недостаткам вмешательства относятся:
- большая операционная травма, часто приводящая к парезу кишечника, нарушению функции внешнего дыхания, длительному ограничению двигательной активности;
- большое количество ранних и поздних раневых осложнений;
- большой шрам;
- долгий восстановительный период.

Холецистэктомия требуется, когда медикаментозно вылечить заболевание не удается
Малоинвазивные хирургические вмешательства
Видеолапароскопическая холецистэктомия или холецистэктомия из мини доступа относятся к методам хирургии малого доступа (ХМД), или малоинвазивным вмешательствам. Такие методики имеют преимущества перед традиционным способом:
- минимальный разрез или прокол обеспечивают отсутствие рубца на коже;
- минимальное время пребывания в стационаре;
- малая потребность в наркотических анальгетиках;
- риск послеоперационных осложнений практически отсутствует;
- отсутствие предпосылок для образования послеоперационных спаек.
Малоинвазивные вмешательства хорошо переносятся пациентами.
Полезное видео
Чтобы не допустить серьезных проблем со здоровьем, необходимо знать о возможных причинах заболеваний желчного пузыря, уметь различать симптомы и ответственно подходить к лечению. Обо всем этом в следующем видео:
Заключение
Количество заболеваний печени не уменьшается, что связано со многими факторами. Поэтому на первый план выходит ранняя диагностика и своевременное лечение таких патологий консервативными методами. Нужно понимать, что основная часть таких заболеваний отлично поддается лечению на ранних стадиях. Достаточно четко выполнять предписания своего лечащего доктора и соблюдать определенные ограничения в питании, чтобы с успехом держать болезнь под контролем и не допустить ее прогрессирования.
В то же время сам человек должен предпринимать максимум усилий для того, чтобы не допустить развития поражений печени. Поскольку доказана определенная связь хронического стресса с заболеваниями печени, важно уметь чередовать работу и отдых, выделять достаточно времени для сна.
Огромное значение имеет питание. Постоянные переедания, злоупотребление жирной или копченой пищей, фастфудом и газированными напитками может существенно подорвать здоровье печени. Тоже самое можно сказать и про алкоголь и лекарственные средства. Многие препараты обладают выраженным гепатотоксическим действием, поэтому бесконтрольный их прием недопустим.
Желчный пузырь. Симптомы заболеваний, диагностика и лечение. Препараты, народные средства, диета
Желчный пузырь — тонкостенный полый орган, накапливающий и концентрирующий желчь, переходящую в двенадцатиперстную кишку. Длина его — 80-140 мм, ширина 30-50 мм, содержание — 40-70 см3. В составе стенки 3 слоя: слизистая, мышечная, адвентициальная оболочки. При первых признаках заболевания необходимо скорее обращаться в больницу.
Содержание записи:
Функции желчного пузыря, анатомические особенности
Орган выполняет такие функции:
- Концентрационную — концентрация желчи благодаря всасыванию кислоты пузырем больше в несколько раз в сравнении с печеночной желчью.
- Гормональную – со стенок органа выделяется антагонист холецистокинин.
- Абсорбционную — поглощает отдельные элементы желчи.
- При сокращении органа желчь поступает к желчным путям.
- Гидростатическую — давление желчных путей поддерживается, желчь с лёгкостью поступает в желчный пузырь и выходит из него благодаря секреции слизи.
- Благодаря желчи организм очищается от токсинов.
- Способствует расщеплению жиров на компоненты с мелкой структурой.
- Активно всасывает полезные компоненты и витамины.
- Участвует в создании синовиальной жидкости суставов.
- Стимулирует функциональность тонкого кишечника.
- Предотвращает рост и размножение негативной микрофлоры кишечника, брожения.
Причины развития патологий желчного пузыря
Желчный пузырь (симптомы заболевания органа и причины возникновения проявляются у всех людей по-разному) может иметь несколько вариантов патологий:
- Желчнокаменная болезнь отличается появлением небольших камнеобразований в органе, которые выводятся благодаря пищеварительной системе. Бывают случаи, когда протоки закупориваются, развивается выраженный болевой синдром.
 Симптомы различных заболеваний желчного пузыря рассмотрены в статье.
Симптомы различных заболеваний желчного пузыря рассмотрены в статье. - Гипомоторная и гипермоторная дисфункции представляют собой нарушения процессов в сокращении мышц стенок органов. Как следствие, ускоренные или замедленные поступление желчи к двенадцатиперстной кишке.
- Новообразования представляются снижением функциональности органа.
- Воспалительные патологии возникают из-за множества застоя желчи, инфекций, разъедания стенок, воспалений.
- Если нарушено движение желчи, формируется застой, перегибается орган, образовываются конкременты и наступает воспаление.
Признаки желчекаменной болезни
Желчекаменная болезнь (холелитиаз) представляет собой образование конкрементов в желчных протоках или пузыре. Основная причина заболевания — нарушается билирубиновый, холестериновый и прочие процессы обмена. Спустя время оседающие компоненты прилепляются между собой, происходит затвердения, образовываются камни.
Основные симптомы:
- Возникновение коликов под правым ребром.
- Желтеют кожные покровы.
- Появляется тяжесть в области живота.
Симптомы дискинезии желчного пузыря
Желчный пузырь (симптомы заболевания проявляются как следствие нарушений двигательных функций) может иметь часто встречаемую патологию под названием дискинезия. Основная причина — психотравмирующие ситуации.

При дискинезии человек ощущает следующие симптомы:
- Появляются боли под правым ребром.
- После приёмы пищи болевые ощущения усиливаются.
- Возникает ощущение горечи в полости рта, чаще по утрам.
- Ослабленность.
- Чувствуется физическое перенапряжение.
- Нарушено психологическое состояние, учащаются депрессии.
- Возникает частое чувство усталости.
- Ухудшается настроение.
- Плохой сон.
- Ухудшается аппетит.
Проявления холецистита
Когда заражается микрофлора кишечника, нарушается отток желчи, проявляется воспаление — холецистит. Патология выступает, как следствие осложнений желчекаменной болезни. Чаще холецистит проявляется одновременно с холангитом, представляющим собой воспаление желчных протоков.
Женщины средних и старших лет болеют чаще мужчин.
Основной симптом холецистита — проявление резких болей в правом боку ниже рёбер, которые появляются спонтанно. Причина данного проявления — перегораживание камнем протока, орган раздражается и воспаляется.

Важно! При патологии желчь к кишечнику поступает нерегулярно. Кожные покровы и склеры глаз становятся желтушной окраски. Хронический холецистит выступает явно выраженными симптомами, болезнь принимает обостренную форму при более запущенном состоянии.
Болезнь диагностируется согласно следующим симптомам:
| Врач проводит сбор анамнеза. | У человека может быть проявление тошноты и вздутия. |
| Физикальными методиками определяется диагноз. | Застой в органе провоцирует обложенность языка и возникновение неприятных ощущений в правом подреберье. |
| Узкая диагностика помогает подтвердить диагноз. | Благодаря исследованиям инструментального и лабораторного типов определяется перистальтика, проходимость желчи и прочие важные функции органа. |
Симптомы рака желчного пузыря
Желчный пузырь может быть поражен нечастым заболеванием рак, развивающимся как следствие желчекаменной болезни или хронического холецистита. Чаще опухоль расположена на шейке и дне органа. Если диагноз не поставить вовремя не начать лечение, симптомы быстро и прогрессивно поражают все органы человека.
К наиболее частым признаком рака относят:
- Болит правое подреберье.
- Размеры печени увеличиваются.
- Ощущается опухолевидное образование в районе живота.
- Иногда может возникнуть желудочная диспепсия.
Признаки холангита
При поражении протоков диагностируют холангит. Патология проявляется в основном у женщин в зрелом возрасте.

Заболевание характеризуется следующими симптомами:
- температура тела повышается;
- заболевание желтухой, на фоне которой прогрессирует зуд кожи;
- ознобы;
- увеличивается потливость;
- болевые ощущения с правой стороны;
- повышается интоксикация;
- человек чувствует слабость, ухудшение аппетита;
- часто болит голова.
Внимание! При тяжёлом перенесении заболевания нарушается сознание, проявляется шок.
Если человек поздно обратиться к врачу, запустив заболевания, при холангите могут проявиться осложнения в виде цирроза печени, сепсиса, перитонита, токсического шока, гепатита, абсцесса, печеночной недостаточности.
О чем говорит желтуха при проблемах с желчным пузырем?
Основные причины проявления желтухи:
- повышенный уровень выработки билирубина, эритроциты оперативно разрушаются;
- нарушается метаболизм билирубина в клетках печени, соединяясь с глюкуроновой кислотой;
- в органах желудочно-кишечного тракта образуется препятствие, из-за этого билирубин в желчи к кишечнику не попадает физиологическим путем.
При образовании в протоках камней, происходит перекрытие оттока желчи, излишки билирубина из организма вовремя не могут быть выведены. Постепенно проявляется механическая желтуха. Не вышедшие остатки билирубина накапливаются в крови. Избыток элемента способствует окрашиванию всех тканей организма, придает ему желтизну.
Внимание! Довольно часто встречается заболевания желтухой, как осложнение желчекаменной болезни. Первоочередно пациенту необходимо озвучить свои жалобы на состояние здоровья терапевту, он при необходимости направляет больного к другим специалистам.
Диагностика
Диагностика заболеваний проводится следующими методами:
- Врач проводит пальпацию, определяет точки с болевыми ощущениями — симптом Кера, Георгиевского-Мюсси, Ортнера-Грекова.
- Путем сдачи общего анализа крови определяются изменения в ее составе, способствующие воспалению.
- Анализ мочи дает возможность выяснить уробилиноген.
- Копрограмма выясняет нарушения системы пищеварения.
- Путем зондирования берется забор желчи.
- Для исследования составляющих элементов желчи применяют химический анализ.
- За счёт посева желчи можно предположить этиологию болезни.
- Под контролем ультразвукового обследования при помощи тонкой иглы берут биопсию. Материал в дальнейшем проходит исследования для определения
- УЗИ органов брюшной полости дает возможность обследовать анатомические особенности органа, наличие органических изменений, воспалений и конкрементов.
- Компьютерная томография оценивает распространенность отсевов.
- Для рентгенконтрастного исследования пузыря и протоков используется методика под названием холангиография.
Какие группы препаратов применяют для лечения болезней желчного пузыря?
В зависимости от диагноза врачи прогнозируют дальнейшее лечение, назначают лекарства, которые нормализуют функциональностью желчного пузыря.
Основные группы препаратов:
- При помощи антибиотиков лечится холецистит, как следствие инфекции. Перед приемом лекарств пациент сдаёт пробу желчи для определения бактерий, которые поступили в орган.
- Cпазмолитиками пациент может избавиться от болей в подреберье справа.
- Специалисты назначают лекарства желчегонного действия по необходимости. Основная цель: расслабить мышечную ткань и усилить отток желчи.
Эффективные антибиотики: список, инструкция
Желчный пузырь (симптомы заболевания снимают лекарствами, назначенными ведущим врачом) лечится чаще медикаментозным методом. Применяют чаще 2 вида антибиотиков, один из которых называется Фуразолидон, очищающий от наличия бактерий.
В качестве второго препарата, который принимается одновременно с вышеуказанным, рекомендуется применение:
- Эритро- или Азитромицин;
- Ципрофлоксацина;
- Ампициллина;
- Амоксициллина;
- Рокситромицина.

Антибиотики запрещается использовать при:
- желчнокаменном заболевании и безкаменном холецистите по небактериальной причине возникновения;
- аллергии на содержимое;
- почечной недостаточности.
Желчегонные препараты: названия, схема применения
Специалисты выделяют несколько группы желчегонных препаратов:
- Применение лекарства литолитическое воздействия: Ливодекса, Урсолива, Хенофалька, Урсодеза, Урсосана, Урсофалька, Хенохола, Хенодеза.
- На основе лекарственных растений: Фламин из бессмертника; Соларен с пижмой; Фебихол с куркумой; Инсадол с кукурузными рыльцами; Берберис-Плюс с барбарисом; Холосас на основе шиповника; Хофитол из артишока.

- Синтетические лекарства.
- Холеретики – Аллохол, Фламин, Урсосан.
- Холеспазмолитики — способствует расслаблению мышечной ткани, выделяют растительные с экстрактом валерианы и мелиссы календулы, синтетические (Дротаверин, Папаверин, Спазмол), Холинолитики (Беллалгин, Платифилин).
- Гидрохолеретики. Рекомендуют испольовать минеральные воды: Нафтусю, Ессентуки 4 и 17, Боржоми, Квасовую поляну, Славяновскую и прочие.
- К холекинетикам относят Магнезию, Берберис-плюс, Фламин, Холосас, Сорбит, Ксилит, Холемакс. Не стоит принимать при нарушении функциональности почек и остром энтерите. Рекомендуются препараты исключительно после проведения полного обследования.
Противовоспалительные средства: лучшие препараты
Для снятия воспаления применяются эффективные препараты, такие как:
- Ибупрофен;
- Темпалгин;
- Анальгин;
- Парацетамол.
Лекарства рекомендуется принимать при обострении заболеванием. Не стоит забывать, что они негативно влияют на слизистую желудка. Прием препарата рекомендуется исключительно после еды.
Обезболивающие лекарства: названия, особенности приема
К эффективным препаратам относятся:
- Дротаверин — рекомендован при остром холецистите, устраняет спазмы, расширяет сосуды и снижает тонуса гладких мышц. Благодаря компонентам кислород поступает в организм. Человек быстро избавляется от болей.

- Атропин – продаётся в аптеке в форме порошка, раствора и таблеток. Способствует понижению тонуса мышц. Боли быстро исчезают. Рекомендуемая доза в сутки не должна превышать 3 мг. Лекарство может вызвать побочные эффекты в виде сухости во рту, головокружения, головных болей, оттека кожи, расширения зрачков, запора и затруднительного мочеотделения.
- Папаверин выпускают в различных формах Способствует снятию спазмов со всех органов, рекомендуется принимать не более 3-4 раза в сутки. Чёткая дозировка определяется ведущим врачом. Не стоит принимать при тяжелой печеночной недостаточности, в пожилом возрасте, детям, беременным и кормящим мамам, при повышенной чувствительности к составляющим компонентам.
Народные средств при разных проблемах с желчным пузырем: пошаговые рецепты, схема приема
Желчный пузырь (симптомы заболевания органа можно уменьшить народными средствами) при поражении вызывает болевые ощущения.
Отвар из зверобоя:
- 1 ст.л. сухого зверобоя залить 1 ст. кипятка;
- оставить на плите на слабом огне на 10-15 мин;
- процедить;
- употреблять по 1/4 стакана перед едой 3 раза в сутки.
Зверобой может поднять артериальное давление. Людям с гипертонией следует с осторожностью принимать лекарства.
Настой из кукурузных рылец:
- 1 ст.л. сухих трав залить 1 ст. кипятка;
- настаивать 60 мин в термосе;
- процедить;
- пить по 1⁄4 ст. за 30 мин до еды по 3 р./сут.

Укропная вода:
- 2 ст. л. семян укропа смешать с 2 ст. кипятка;
- оставить на слабом огне кипятиться в течение 10-15 мин;
- остудить и процедить;
- принимать по 1/2 стакана перед приемом пищи 3-4 раза в сутки.
Отвар из барбариса и грецкого ореха:
- измельчить листья орехового дерева;
- измельчить сушеную траву полыни, золототысячника, кору барбариса;
- смешать все компоненты в одинаковых пропорциях;
- 15 г смеси залить 1 ст. очищенной охлажденной воды;
- настаивать полчаса;
- поставить на огонь и довести до кипения;
- остудить и процедить через марлю;
- рекомендуется принимать напиток 3 раза в сутки за 30 минут до еды.
Противовоспалительное средство:
- 2 очищенные свеклы залить 3 л воды в большой кастрюле;
- довести до кипения;
- томить на медленном огне около 5 часов;
- слить полученный сироп;
- отваренные овощи измельчить при помощи терки и отжать;
- соединить сок и сироп;
- принимать по 1/3 ст. за полчаса до приема пищи в теплом виде.
Рекомендуемый курс терапии – 14 дней.
Травяной сбор:
- смешать высушенную мяту перечную, обыкновенную полынь, зверобой, шишки хмеля;
- 1 ст. смеси залить 40 мл кипятка;
- настаивать 60 мин;
- принимать по 1/3 ст. 3 раза в сутки перед едой.
Огуречный сок: при созревании огурцов рекомендуется пить по ¼ стакана свежевыжатого сока огурца 1 раз в сутки. Напиток способствует снижению болевых ощущений и разжижению желчи.

Лечебный травяной сбор:
- использовать в одинаковом объеме цветки пижмы, перечной мяты, чистотела, календулы, горькой полыни, фенхеля, корней одуванчика, аптечной ромашки, кукурузных рылец, бессмертника;
- 1 ст. ложку высушенных трав залить кипятком в объеме 400 мл;
- настаивать 60 мин;
- употреблять перед началом пищи по полстакана 3 раза в сутки.
Калина и мед:
- смешать сок калины (желательно свежевыжатый) с любым видом меда;
- принимать по 1 ст.л. каждое утро натощак;
- курс терапии проводить 30 дней.
Желчегонные растения и их действие на организм человека:
- Песчаный бессмертник – в нем содержатся эфиры, масла, каротин, аскорбиновая кислота, горькие, красящие, дубильные компоненты. Трава способствует желчеотделению, повышению тонуса желчного, уменьшению концентрации кислот желчи, увеличению диуреза.
- Лекарственный дягиль – в лечении используют корневище растения. Оно обеспечивает благоприятное влияние на сердечнососудистую, нервную систему.
- В кукурузе содержатся полезные жиры и эфиры, витамин К, С, горькие компоненты. Способствуют улучшению желчегонного процесса, мочегонного действия, останавливающего кровь.
- В мяте кроется много положительных свойств. Растение способствует уменьшению зуда, сужению сосудов, уменьшению тошноты и рвоты.
Диета, правила питания при болезнях желчного пузыря
Чтобы поддержать и не ухудшить состояние здоровья, нужно придерживаться основных правил правильного питания:
- В рационе не должны присутствовать продукты питания на основе эфирного масла и экстрактов, таких как копчености, перец, соления, мясо, холодные закуски и прочие.
- Не стоит употреблять продукты с грубой клетчаткой (орехи, бобы, ржаной хлеб).
- Запрещаются шоколад и мучные изделия.
- Требуется разбавить рацион молокопродуктами, яйцами, огурцами, клубникой.
- При соблюдении диеты стоит использовать отвары на основе желчегонных трав: бессмертник, кукурузные рыльца, пижма, зверобой.
- Неотъемлемая составляющая диеты — курс терапии на основе минеральной воды.
- В сутки необходимо употреблять до 3 л жидкости.
- Не будет лишним применение гречневой и овсяной каш, нежирного творога, кефира.

Внимание! Рекомендуемый срок проведения диеты для эффективности — 6 месяцев.
Когда необходима операция?
Если вовремя не назначено правильное лечение или медикаментозное лечение не помогает, а состояние пациента ухудшается, необходимо применить хирургическое вмешательство.
Операция помогает конкрементам исчезнуть, восстанавливает проходимость протоков, способствует обеспечению функционирования органов системы пищеварения. После диагностических процедур принимается решение о проведении экстренной или плановой операции.
Возможные осложнения патологий желчного пузыря
Желчный пузырь, симптомы заболевания его могут прогрессировать и вызывают осложнения:
- вторичное воспаление;
- дефект желчи;
- отводящие анастомозы;
- изменение цвета мочи;
- бесцветный кал;
- желтушный оттенок кожи;

- озноб;
- температура;
- абсцесс печени;
- панкреатит;
- механическая желтуха.
Профилактика заболеваний желчного пузыря
При проведении профилактики болезней необходимо:
- использовать в рационе минеральные воды;
- суточная норма выпитой жидкости не должна быть менее 2 л;
- следует применять в рацион растительные масла, свекольный сок, травяные сборы;
- проводить ежедневные спортивные упражнения;
- применять в рацион оливковое масло, продукты из цельного зерна, богатые клетчаткой и с низким содержанием жира.
Не стоит забывать о том, что правильно сбалансированное питание и проведение спортивных упражнений каждый день является лучшим методом сохранить здоровье желчного пузыря и прочих органов, не давая прогрессировать симптомам болезни.
Видео о болезнях желчного пузыря и методах их лечения
Первые симптомы заболеваний желчного пузыря:
Симптомы и лечение желчнокаменной болезни:
симптомы, заболевания, как болит, у женщин, лечение, как лечить, болезни, проблемы, признаки, у мужчин
Желчный пузырь – орган пищеварительной системы, главной функцией которого является накопление желчи, при необходимости ее направление в двенадцатиперстную кишку. Патологические процессы в нем чаще наблюдаются у женщин, чем у мужчин.
Анатомия и функции
Является полым органов грушевидной формы. Основание более широкое, конец зауженный, переходит в желчный проток. В длину может достигать 8-14 см, в ширину – 3-5 см. Можно выделить 3 части: шейку, тело, дно. Располагается на нижней поверхности печени. Стенки состоят из 3 слоев: серозного, мышечного и имеющего большое количество продольных складок слизистого. Через брюшную стенку при отсутствии патологий прощупываться не должен. Нащупать можно лишь увеличенный орган.
Главная функция – накопление и хранение желчи (до 50 мл) с ее последующим выведением в двенадцатиперстную кишку при необходимости. Кроме того, орган вырабатывает ацетилхолецистокинин и слизь. Здесь же происходит обратное всасывание питательных веществ.
Желчь нужна для нейтрализации вредных веществ, полученных из лекарственных препаратов или пищи, активации выработки ферментов кишечником и поджелудочной железой, нейтрализации действия желудочного сока. Кроме того, она уничтожает обитающие в кишечнике болезнетворные бактерии, стимулирует перистальтику.
Главные причины проблем
Чаще всего патологические процессы развиваются из-за патогенных микроорганизмов (вирусов, бактерий, грибков либо простейших). Из-за них орган воспаляется. Вызывать заболевания могут изменения в составе желчи. Из-за них образуются конкременты, которые могут перекрывать желчные протоки. Возможны нарушения поступления к стенкам пузыря нервных импульсов. Они вызывают отклонения в двигательной функции стенок. Возможны различные новообразования: злокачественные и доброкачественные опухоли. Аномалии могут быть и врожденными, обусловленными генетически.

Признаки болезней желчного пузыря и желчевыводящих путей
Признаком проблем являются неприятные ощущения. Болит желчный пузырь у женщин и мужчин с разной интенсивностью в зависимости от возникшей патологии. При некоторых патологиях боли совсем отсутствуют, другие сопровождаются резкими дискомфортными ощущениями.
Нарушается функционирование пищеварительных органов. Возможны расстройства стула (понос, запор), тошнота, нередко сопровождающаяся рвотой.
Во рту появляется горечь, подобная симптоматика характерна и для печеночных патологий.
Язык приобретает насыщенный красный цвет. Изменяется и оттенок мочи: поскольку в урину попадает уробилиноген, она становится похожей на темное пиво. Кал, наоборот, бледнеет, поскольку окрашивающее его в коричневый цвет вещество прекращает поступать. Развивается желтуха, начинающаяся в склерах, слизистой оболочки полости рта, затем распространяющаяся на кожные покровы.
Если болит желчный пузырь у мужчин или женщин, необходимо обратиться к врачу.
Характеристика заболеваний системы желчевыделения
Заболевания желчного пузыря и желчевыводящих путей у взрослых и детей нередко по симптоматике похожи на болезни печени.
Холециститы
Возможно острое и хроническое заболевание. Воспаляется слизистый слой органа. Причинами могут быть заброс кишечного сока, панкреатит, гепатит, холангит, различные инфекции, застойные явления, аллергические реакции.
Дискинезии желчевыводящих путей
Органические изменения в органе отсутствуют. Нарушается иннервация. Различают 2 разновидности: при первой перистальтика становится чрезмерно активной и хаотичной, при второй – замедляется, ослабевает. Причинами развития патологии могут стать хроническое нервное перенапряжение, чрезмерные интеллектуальные или физические нагрузки, неврастения. Сопровождаются болями в правом подреберье.
Холангиты
Воспаление желчных протоков может быть вызвано другими болезнями пузыря или печени. Причиной могут стать холецистит, наличие в полости органа конкрементов, гепатит и прочие болезни. Выделяют рецидивирующий, бактериальный, обструктивный, вторичный склерозирующий виды болезни.

Желчекаменная болезнь
Чаще всего появление камней диагностируют у рожавших женщин со светлыми волосами и избыточной массой либо ожирением после достижения возраста 40 лет. Конкременты образуются не только в самом желчном пузыре, но и в других органах желчевыводящей системы. Хроническое заболевание отличается высокой длительностью, чередующимися периодами ремиссии и обострения. Обострение ЖКБ сопровождается неприятными проявлениями, в т. ч.сильными болями, которые называют также печеночной коликой.
Рак желчного пузыря
Злокачественные опухоли могут развиваться при хронических воспалительных процессах. Чаще всего наблюдаются карциномы, новообразования с высокой степенью злокачественности.

Лечение заболеваний
Подбирать подходящие методы терапии должен врач. Предварительно доктор проводит диагностику: опрашивает пациента о наблюдающихся симптомах, прощупывает область желчного пузыря, назначает аппаратные обследование и выдает направления на анализы.
Можно использовать в качестве дополнительного метода терапии народные средства. Подбирать их самостоятельно не рекомендуется: некоторые лекарственные растения при взаимодействии с медикаментами могут вредить организму. Рекомендуется вместе с врачом выбирать те рецепты, которые лучше подойдут в каждом отдельном случае.
Диета
Больному придется изменить рацион. Назначают стол №5 по Певзнеру. Требуется питаться часто, но мелкими порциями: в сутки должно быть 5-6 приемов пищи. Нужно много пить, отдавая предпочтение воде: ежедневно следует употреблять не меньше 1,5-2 л. Жиры, включая растительные, придется сильно сократить. В острой стадии острое, жареное, копченое запрещено, при ремиссии такую пищу есть не рекомендуется, но в малом количестве она допустима.
Спиртное запрещено. Отказать придется и от табакокурения. При обострении пища должна быть жидкой, по мере исчезновения симптоматики можно вводить твердые продукты. Основу меню должны составлять овощные супы, каши, нежирные сорта мяса и рыбы, молочная продукция, ягоды и фрукты. От кофеина, сладостей придется воздерживаться.

Медикаменты
Лекарства нельзя подбирать самостоятельно: выбор препарата и дозировки врач должен осуществлять индивидуально, учитывая особенности пациента, его диагноз.
Применяются медикаменты, направленные на устранение причины патологии. Если болезнь вызвана бактериями, пропишут антибиотики, при вирусной природе необходимы противовирусные средства, грибковые поражения лечат антимикотическими препаратами. Чтобы нормализовать функционирование органа, возможно назначение спазмолитиков, противовоспалительных, ферментативных препаратов. Применяют и средства, способствующие выведению токсинов.
В зависимости от патологии требуются и различные симптоматические препараты. Используются лекарства, помогающие понизить температуру тела, избавиться от болезненности. Нередко доктора назначают желчегонные препараты.

Хирургическое лечение
Если в полости органа образовались конкременты, наблюдаются карциномы или полипы, в качестве метода лечения применяется операция. Особенности проведения вмешательства зависят от наблюдающейся патологии. При проведении операции в брюшную полость запускают небольшое количество воздуха, чтобы создать более удобные условия для работы.
Стандартная холецистэктомия
Данная операция представляет собой полное удаление органа. Применяется при раковых опухолях, реже – при полипах и желчнокаменной болезни. Человека оперируют в положении лежа на спине под углом в 10-15° вниз ножным концом и небольшим наклоном операционного стола влево. Может выполняться из косого разреза под ребрами, косо-поперечных и верхнесрединных разрезов. При этом врач получает доступ не только к пораженному органу, но и к другим: поджелудочной железе, печени, двенадцатиперстной кишке.
Недостатками методики являются большая продолжительность послеоперационного периода, ухудшающие внешний вид пациента крупные шрамы, высокая травматичность, риск развития послеоперационных осложнений. Нередко во время проведения операции травмируют расположенные рядом органы.
Малоинвазивные хирургические вмешательства
Такие способы лечения меньше травмируют организм больного. После операции человека быстрее выписывают, восстановление занимает меньше времени. Преимуществами являются также снижение потребности в наркотических обезболивающих препаратах, быстрое восстановление трудоспособности, отсутствие крупных шрамов, косметических дефектов, снижение различных осложнений (включая летальные исходы), редкое образование спаек после операции.
Такой метод является предпочтительным, в лучших клиниках до 95% операций проводятся с помощью видеолапароскопии либо минилапаротомии. Первый вариант более дорогой, применяется при лечении различных разновидностей холецистита, при полипозе. Второй вариант часто используют для лечения больных с холециститом.
симптомы заболеваний и их лечение
Краткая характеристика билиарной системы
 Главная часть билиарного тракта – общий желчный проток. В него впадают печеночный и пузырный протоки. По этим сосудам желчь продвигается в 12-перстную кишку, где эмульгирует жиры, запускает процессы ферментации, оказывает антимикробное действие и стимулирует перистальтические движения кишечника. Важная часть билиарного тракта – желчный пузырь. Этот овальный орган, напоминает небольшой мешок, сужающийся кверху. Состоит из шейки, тела и дна. Тонкая слизистая оболочка образована плоскоклеточным эпителием. Длина от стенки до стенки равна 7-14 см, ширина в самой широкой части достигает 3-5 см.
Главная часть билиарного тракта – общий желчный проток. В него впадают печеночный и пузырный протоки. По этим сосудам желчь продвигается в 12-перстную кишку, где эмульгирует жиры, запускает процессы ферментации, оказывает антимикробное действие и стимулирует перистальтические движения кишечника. Важная часть билиарного тракта – желчный пузырь. Этот овальный орган, напоминает небольшой мешок, сужающийся кверху. Состоит из шейки, тела и дна. Тонкая слизистая оболочка образована плоскоклеточным эпителием. Длина от стенки до стенки равна 7-14 см, ширина в самой широкой части достигает 3-5 см.
Жирные кислоты, которые собирают и перерабатывают гепатоциты, превращаются в первичную желчь — зеленоватую жидкость с характерным запахом. Оказавшись в пузыре, первичная желчь концентрируется и ферментируется – превращается в плотную тягучую массу. При раздражении сфинктера 12-перстной кишки комком пищи, желчь выходит из печени и желчного пузыря, смешивается в общем протоке и выходит в просвет тонкого кишечника для переработки еды.
Почему пузырь болит
Приводят к застоям в желчном пузыре:
- неправильное питание;
- воспалительные процессы;
- инфекции;
- паразитарные поражения печени;
- нарушение кровообращения.
В результате желчь «слеживается», превращается в хлопья, а после – в камни. При сокращениях пузыря камни могут выходить в желчные протоки, закрывать их просвет частично или полностью. При нарушении работы сфинктеров в орган попадают болезнетворные микроорганизмы, которые провоцируют воспаление. Не исключено перерождение клеток слизистого эпителия, что ведет к органическим изменениям в оболочке органа.
Как проявляются патологии желчного?
Практически все заболевания билиарного тракта сопровождаются похожими симптомами. Разница состоит в их комбинации и интенсивности проявлений. Иногда синдром проявляется всеми признаками сразу, что характерно для быстрого развития заболеваний. В некоторых случаях симптомы единичны и могут быть проигнорированы больным. Такие признаки говорят о медленном прогрессировании необратимых изменений в органе. Основные проявления поражения желчного:
- Болезненные ощущения: тянущие, ноющие или резкие, острые, колющие. При развитии печеночной колики боль острая, локализуется в правом подреберье. Поскольку орган иннервируется, отраженные боли возникают редко. Интенсивность зависит от степени воспаления.
- Диспептический синдром. Так как желчь участвует в пищеварительном процессе, нарушения ее оттока сказываются на состоянии ЖКТ. Возникает тошнота, иногда рвота с примесями желчи, тяжесть в животе и в правом подреберье. При недостатке желчи возникают запоры, при чрезмерной выработке – диарея. Часто наблюдается вздутие и метеоризм.
- Ощущения в ротовой полости. Патологии желчного провоцируют изжогу, ощущение горечи во рту (особенно на корне языка), отрыжку воздухом с неприятным запахом. Эти признаки интенсивнее по утрам. При сильном забросе желчи в желудок и пищевод на языке появляется желтоватый налет.
 Желтуха. Желтушный синдром может указывать на хронические застои желчи. Интенсивность его варьируется. Желтеть могут только слизистые оболочки (глаз, ротовой полости) или кожа по всему телу. При сильной желтухе наблюдается кожный зуд и сыпь. Прогрессирование застоя приводит к обесцвечиванию кала (он становится белесым, «глинистым») и потемнению мочи.
Желтуха. Желтушный синдром может указывать на хронические застои желчи. Интенсивность его варьируется. Желтеть могут только слизистые оболочки (глаз, ротовой полости) или кожа по всему телу. При сильной желтухе наблюдается кожный зуд и сыпь. Прогрессирование застоя приводит к обесцвечиванию кала (он становится белесым, «глинистым») и потемнению мочи.
Патологии желчного пузыря отражаются на состоянии организма. Это заметно и по результатам биохимического, общего анализов крови, которые назначают при жалобах у пациента, соответствующих поражению желчного пузыря.
Основная информация о распространенных заболеваниях
Диагностика начинается со сбора врачом анамнеза, очного и пальпационного осмотра пациента. Далее назначают лабораторное обследование и диагностические процедуры. Чтобы определить патологию, используют ультразвуковую диагностику, рентгенконтрастные исследования, МРТ, КТ, проводят биопсию желчного. Болезни желчного пузыря чаще диагностируют у женщин от 40 до 50 лет.
Холецистит
Патология протекает в хронической или острой форме. Это воспаление стенок желчного, в результате застоя пузырной желчи. Бывает как на фоне образования желчных конкрементов, так и при их отсутствии. Главный признак – схваткообразные боли в правом боку, в подреберной зоне. Иногда боли иррадиируют в лопатку, ключицу, руку. Причинами холецистита считаются:
- неправильное питание;
- подверженность стрессам;
- заболевания сосудов;
- злоупотребление алкоголем.
Консервативное лечение состоит из физиотерапевтических мероприятий (электрофорез с обезболивающими и противовоспалительными препаратами), приема спазмолитических и желчегонных лекарств. При часто рецидивирующих и осложненных формах холецистита, воспаленный пузырь удаляют.
Холецистит провоцирует осложнения: перетекает в гнойную форму (флегмонозную, гангренозную), приводит к прободению и перфорациям стенок пузыря, вызывает желчный перитонит после излияния содержимого в брюшную полость.
Желчнокаменная болезнь
 Чаще развивается у женщин, но встречается и среди мужчин, даже у детей. Научное название патологии – холелитиаз, означает скопление конкрементов в желчном. Если камни образуются в протоках, ставят диагноз холедохолитиаз. Болезнь развивается при метаболических нарушениях обмена билирубина и холестерина. Протекает в 3 стадии:
Чаще развивается у женщин, но встречается и среди мужчин, даже у детей. Научное название патологии – холелитиаз, означает скопление конкрементов в желчном. Если камни образуются в протоках, ставят диагноз холедохолитиаз. Болезнь развивается при метаболических нарушениях обмена билирубина и холестерина. Протекает в 3 стадии:
- на начальной выявляют повышенную вязкость желчи;
- на 2 – хлопья в пузыре;
- на 3 – структурированные конкременты.
Лечение может быть консервативным на ранних этапах. Болезнь зачастую рецидивирует. При единичных камнях проводят ударноволновое дробление при отсутствии воспаления. Если застои приводят к холециститу, чаще удаляют пузырь (проводят холецистэктомию).
Дискинезия
Выделяют дискинезию желчного пузыря и желчевыводящих путей. Заболевание развивается из-за особенностей строения билиарной системы, на фоне неправильного питания, неврозоподобных состояний, нарушения кровообращения. Это функциональное расстройство, проявляющееся недостаточным выделением желчи при рефлекторном ее выбросе.
Болезненные ощущения при дискинезии сопровождаются яркими диспепсическими расстройствами, спровоцированными нехваткой секрета печени. Лечение проводят консервативное, назначают:
- желчегонные препараты;
- диету;
- физические упражнения;
- физиотерапевтические процедуры.
Опухолевые образования
На фоне перечисленных патологий может развиться киста желчного пузыря. Это доброкачественное новообразование, с жидким содержимым внутри. Чаще появляется на фоне застойных процессов, когда желчь всасывается эпителиальными клетками. После этого они продуцируют слизь.
Пока образование не приобретет внушительные размеры, киста никак не проявляется. Постепенное растяжение стенок может протекать бессимптомно и закончиться разрывом кисты с последующим желчным перитонитом. При отсутствии признаков воспаления и малых размерах кисту лечат консервативно (при постоянном наблюдении). При больших размерах и риске разрыва удаляют желчный пузырь во время плановой операции.
Воспалительные поражения, желчнокаменная болезнь и кистозные образования приводят к раку желчного пузыря. Это перерождение эпителия, грозящее распространением метастазов в печень, лимфатические узлы, другие органы. При раннем выявлении новообразования проводят удаление желчного в экстренном порядке, с последующей химио- и радиоволновой терапией. Специфические симптомы рака желчного:
- апатия;
- слабость;
- отсутствие аппетита;
- снижение массы тела у больного.
Холестероз
Холестерозом желчного пузыря называют отложение холестерина в стенках органа, что происходит при соях в метаболизме липидов. К патологии склонны люди с избыточной массой тела, любители фаст-фуда и жирных продуктов. Болезнь вызывает:
- нарушение оттока желчи;
- образование конкрементов;
- развитие воспаления, гнойных процессов.
Терапия консервативная – назначают диету, препараты для нормализации состава и оттока желчи. При отсутствии эффективности удаляют орган.
Свищ желчного пузыря
 Редкое осложнение желчнокаменной болезни — свищ. Проявляется слабыми симптомами. Иногда развивается бессимптомно. Возникает при закупорке желчных протоков и обтурации просвета желчного конкрементом. Свищ – это результат постоянного давления конкремента на стенку пузыря.
Редкое осложнение желчнокаменной болезни — свищ. Проявляется слабыми симптомами. Иногда развивается бессимптомно. Возникает при закупорке желчных протоков и обтурации просвета желчного конкрементом. Свищ – это результат постоянного давления конкремента на стенку пузыря.
При перфорации оболочки появляется свищевой ход. Он ведет в просвет кишечника, легкие, ткани печени. Через него мигрируют желчные конкременты, сама желчь, патогенная и условно патогенная микрофлора, что провоцирует осложнения. Иногда крупные камни обнаруживают в рвотных и каловых массах, что отображает место выхода свищевого хода. Лечение хирургическое. Профилактика состоит в своевременном выявлении и лечении желчнокаменной болезни.
Патологии желчного пузыря проявляются специфическими симптомами, но самостоятельно диагностировать заболевание нельзя. Поражение органа чревато опасными осложнениями, поэтому самолечение исключено. При первых признаках болезни необходимо обратиться к врачу и пройти комплексную диагностику.
Воспаление желчного пузыря – симптомы и лечение
Содержание статьи
Холецистит или воспаление желчного пузыря – патология, возникающая на фоне длительного застоя желчи или из-за наличия других сопутствующих болезней гепатобилиарной системы. Наиболее часто заболевание обнаруживается у взрослых в возрасте от 40 до 60 лет. Холецистит может возникать у беременных. Следует знать, какие симптомы сопровождают патологию и как с ней бороться.
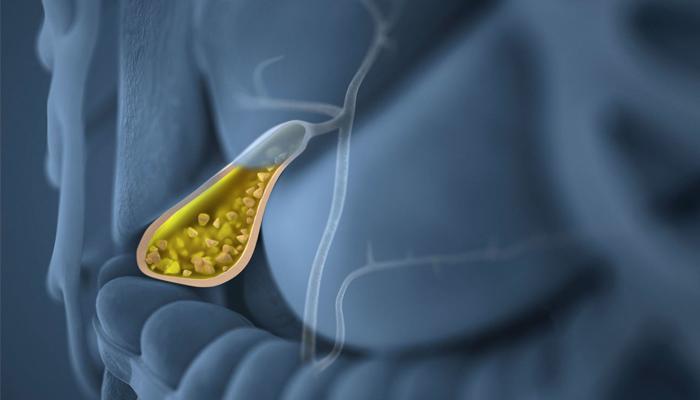

Причины воспаления желчного пузыря
Воспаление возникает из-за наличия застойных явлений или образования конкрементов в полости желчного пузыря. К болезням гепатобилиарной системы приводит неправильный образ жизни, наследственность и плохое питание.
Общие
Существует перечень причин, из-за которых шанс заболеть значительно повышается:
- Нерегулярное или неправильное питание на основе жирной или жареной пищи.
- Частое распитие алкогольных напитков.
- Наследственная склонность к заболеваниям желчного пузыря.
- Малоподвижный образ жизни.
- Холестаз (застой желчи).
- Жизнь в стрессовых условиях.
- Наличие эндокринных расстройств, включая нарушения иммунитета, аллергии и сбой гормонального фона.
- Инфекционные осложнения.


Факторы риска
Существует механический фактор, способствующий появлению конкрементов или желчного застоя у будущих матерей, что приводит к накоплению избытка желчи. При беременности растущая матка сдавливает желчный пузырь, что и вызывает признаки холецистита у женщин.
Этот фактор риска у женщин сопряжен повышенными уровнями половых гормонов – эстрадиола и прогестерона, которые могут негативно влиять на функциональность органа, что приводит к холестазу или холециститу. По этой причине в период вынашивания ребенка нужно соблюдать врачебные предписания и вовремя проходить обследования.
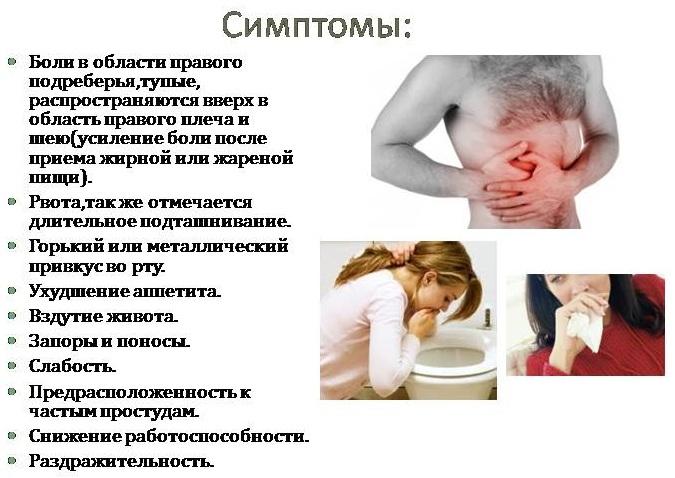
Симптомы воспаления
Не существует конкретной симптоматики, указывающей именно на воспаление желчного пузыря, но есть общий перечень признаков, указывающий на проблемы с органом:
- ноющая или давящая боль в правом подреберье, усиливающаяся после приема пищи;
- хроническое вздутие живота;
- горький или металлический привкус во рту;
- частая тошнота;
- чередование поносов и запоров.

При наличии нескольких симптомов и более, требуется срочное обращение к гастроэнтерологу или терапевту.
Классификация
По МКБ 10 холецистит имеет обозначение К81. Перечень подвидов классификации следующий:
- К81.0 – острый холецистит. В перечень входят следующие диагнозы – абсцесс, гангрена желчного пузыря, эмпиема, ангиохолецистит. По течению – эмфизематозный, бескаменный и гнойный холецистит.
- К81. 1 – хронический холецистит.
- К81.8 – иные формы воспалительного процесса.
- К81.9 – воспаление желчного пузыря неуточненного типа.
Острое воспаление
Острый холецистит является частым осложнением холелитиаза (наличие нескольких камней в желчном пузыре, которые застряли в желчевыводящих путях). Обострение развивается быстро и проявляется тяжелой симптоматикой. Требуется срочная госпитализация.

Если не помочь вовремя пациенту, то в результате давления конкрементов, стенки органа повреждаются и сопровождаются ишемией. Нередко происходит инфекционное осложнение. Без своевременного лечения возникает некротизация тканей или перфорация стенки желчного пузыря.
При повторных обострениях в стенках органа наблюдаются фиброзные изменения, а сам желчный пузырь сморщивается. В результате желчь не выделяется полностью, что ведет к хроническим застойным явлениям.
Хроническое течение
Как и обострение, длительное вялотекущее состояние является в большинстве случаев последствием желчнокаменной болезни. Характеризуется постепенным повреждением стенки пузыря, образованием в нем конкрементов и моторно-тонических нарушений гепатобилиарной системы.


Развивается чаще как самостоятельный синдром, реже – после запущенной острой стадии. Если хронический холецистит сопровождается наличием камней в полости желчного пузыря, то его называют калькулезным. При бескаменной форме болезни медицинское название – некалькулезный холецистит.
Заболеванию более подвержены женщины. Хроническая форма может возникать на фоне панкреатита, гастрита или гепатита. Другие причины заболевания – глистные инвазии, бактериальное поражение, токсическое отравление или аллергическая реакция.

Бескаменный холецистит
Одна из форм хронического течения холецистита. Характеризуется наличием воспалительного процесса без образования конкрементов внутри. Реже возникает на фоне острого воспаления, связанного с инфицированием желчного пузыря.
Бескаменная форма преимущественно встречается у женщин среднего возраста. Типичные симптомы болезни – тошнота и рвота, боль, дискомфорт в области правого подреберья, головокружение, слабость, признаки отравления. Если не начать вовремя лечение, бескаменный холецистит перетекает в желчнокаменную болезнь.


Основная причина развития – попадание в полость пузыря патогенной микрофлоры, включая протей, кишечную палочку, энтерококк и стафилококк. Заболевание может развиться на фоне воспаления легких, острого аппендицита, пародонтоза.
Какое обследование пройти
Для подтверждения диагноза недостаточно собрать подробный анамнез у больного. Нужно провести комплекс исследований, чтобы удостовериться в наличии холецистита. Симптомы у заболевания общие и указывают на присутствие расстройства гепатобилиарной системы, поэтому не относятся к диагностическим критериям. В ходе исследования выявляется степень поражения органа и подбирается подходящий вариант – как лечить воспаление желчного пузыря.


Если первые признаки, помимо боли в правом подреберье и диспепсии, включают симптомы лихорадки, то это указывает на острый холецистит. У лиц старшего возраста анамнез затруднен, так как признаки воспаления желчного пузыря нередко развиваются на фоне других заболевания – панкреатита, расстройств печени.
По анализам крови обнаруживаются высокие показатели СОЭ, повышение показателей печеночных ферментов, билирубина, лейкоцитов. Для подтверждения диагноза проводится ультразвуковая диагностика, позволяющая выявить утолщение стенок или их структурные изменения. Можно рассмотреть конкременты, отклонение от нормы по размерам.


В ходе диагностики используется метод динамического проведения УЗИ, когда проводится осмотр больного органа несколько раз за определенный период. Это необходимо для того, чтобы узнать – прогрессирует ли заболевание, с какой скоростью происходят структурные изменения, какова скорость восстановления на фоне лечения.
Если врачи длительный период не выявляют с помощью УЗИ причину недомогания больного, то назначается лапароскопия. Это универсальный и малоинвазивный метод, позволяющий не только изучить достоверно состояние внутреннего органа, но и провести операцию в ходе диагностики, если потребуется. Лапароскопия позволяет дифференцировать диагноз, отличая воспаление желчного от острого приступа аппендицита, панкреатита, симптомов мочекаменной болезни, печеночного абсцесса, воспаления почек, язвы желудка или двенадцатиперстной кишки.
Принципы лечения
Для устранения болезненного состояния необходим комплексный подход, позволяющий купировать болевой синдром, снять воспаление и убрать первопричину, вызвавшую воспаление пузыря.
На течение и развитие заболевания изначально влияет питание и образ жизни. В период обострения важно соблюдать диету, направленную на облегчение работы желудочно-кишечного тракта. Параллельно назначаются медикаменты, нормализующие состав желчи, снижающие количество холестерина в организме и устраняющие спазмы, воспаление.


В незапущенных случаях может помочь народная медицина. Если медикаменты в сочетании с грамотно подобранной диетой не дают требуемый терапевтический эффект, то решается вопрос проведения хирургического вмешательства по удалению желчного пузыря.
Первая помощь при приступе холецистита
При развитии острой симптоматики нужно вызвать скорую помощь. Пока бригада врачей не приехала, можно слегка облегчить состояние пациента. Для этого нужно приложить холодный пакет со льдом в область живота.


Чтобы убрать спазмы, внутримышечно вводится папаверин или дротаверин – спазмолитики, расслабляющие гладкую мускулатуру кишечника и внутренних органов. Применять медикаменты до приезда скорой помощи можно только в том случае, если доподлинно известно, что у пациента приступ острого воспаления желчного пузыря, а не другая болезнь. В противном случае, картина болезни смажется.
Для уменьшения признаков интоксикации организма вводятся антибиотики и ставятся внутривенные капельницы с раствором электролитов. Если в ходе диагностики после госпитализации обнаружились характерные черты прободной язвы, перитонита и разрыва стенок желчного пузыря, необходимо готовить пациента к операции.
Медикаментозное лечение
Препараты используются по таким назначениям: для купирования острого синдрома и для лечения заболевания в период восстановления. При развитии острого приступа назначаются антибиотики, спазмолитики, НПВС, анальгетики. Примеры обезболивающих средств – Кетанов, Но-Шпа, Анальгин. При отравлении используются капельницы Натрия Хлорида, Реосорбилакт.


Лечение заболевания в период восстановления направлено на повышение защитных сил организма, разжижение желчи и улучшение функций печени. Для нормализации состояния назначаются уколы витаминов группы В или пероральные витаминные комплексы. Примеры желчегонных лекарств и гепатопротекторов – Хофитол, Урсосан (используется при присутствии холестериновых камней в желчном пузыре), Гепабене, Карсил.
Народные средства
Для домашнего лечения нужно принимать отвары из трав или овощей, обладающих противовоспалительным и желчегонным действием. Перед началом самостоятельной терапии нужно посоветоваться с ведущим врачом. В случае одобрения метода рецепты оговариваются индивидуально.


Простой вариант – употребление отвара свеклы. Нужно порезать кольцами несколько крупных овощей и залить их стаканом воды. Смесь ставят на маленький огонь и варят в течение нескольких часов, пока свекла не превратится в густой сок. Пить нужно по 1–3 столовые ложки в день, в течение 1–2 месяцев.
Желчегонным и противомикробным действием обладает тысячелистник. Столовую ложку сбора заливают кипятком в стакане и настаивают полчаса. Смесь процеживают и пьют дважды в сутки в течение месяца. При необходимости проводится повторный курс.
Диетические рекомендации
При воспалении желчного пузыря меню составляется на основе постного мяса, рыбы, каш и протертых овощей. Нужно дробно питаться, небольшими порциями. Из рациона исключаются сладости, жирная, жареная, острая и соленая пища, спиртные напитки. Нельзя есть экстрактивную пищу.


Нужна ли операция
Холецистэктомия назначается в тяжелых ситуациях, когда:
- обострения часто рецидивируют или хроническая форма не входит в ремиссию;
- при неэффективности диеты и медикаментов;
- когда есть конкременты, не поддающиеся лечению.
Вид операции выбирается врачом.
Осложнения холецистита
Возможные последствия:
- эмпиема желчного пузыря;
- перфорация стенок органа;
- околопузырный абсцесс;
- гнойный перитонит;
- панкреатит;
- гангрена;
- желтуха;
- желчный свищ;
- холангит.


Прогноз и профилактика
Прогноз относительно утешительный и зависит от запущенности ситуации. Если пациент вовремя обратился к врачу, и соблюдает схему терапии наряду с диетой, то риск последствий можно минимизировать. В запущенных ситуациях прибегают к операции, после чего длительность жизни пациента будет зависеть от питания.
Профилактика заболевания заключается в соблюдении принципов правильного питания, ведении ЗОЖ и своевременном посещении плановых обследований органов ЖКТ.
Выводы
Холецистит проявляется резкой болью в животе, недомоганием и симптомами отравления. При подозрении на приступ нужно срочно обращаться за помощью. При подтверждении диагноза назначается диетотерапия и медикаменты. В случае неэффективности консервативного лечения прибегают к операции.
Заболевания желчного пузыря и желчных протоков
Общие признаки заболеваний желчного пузыря и протоков
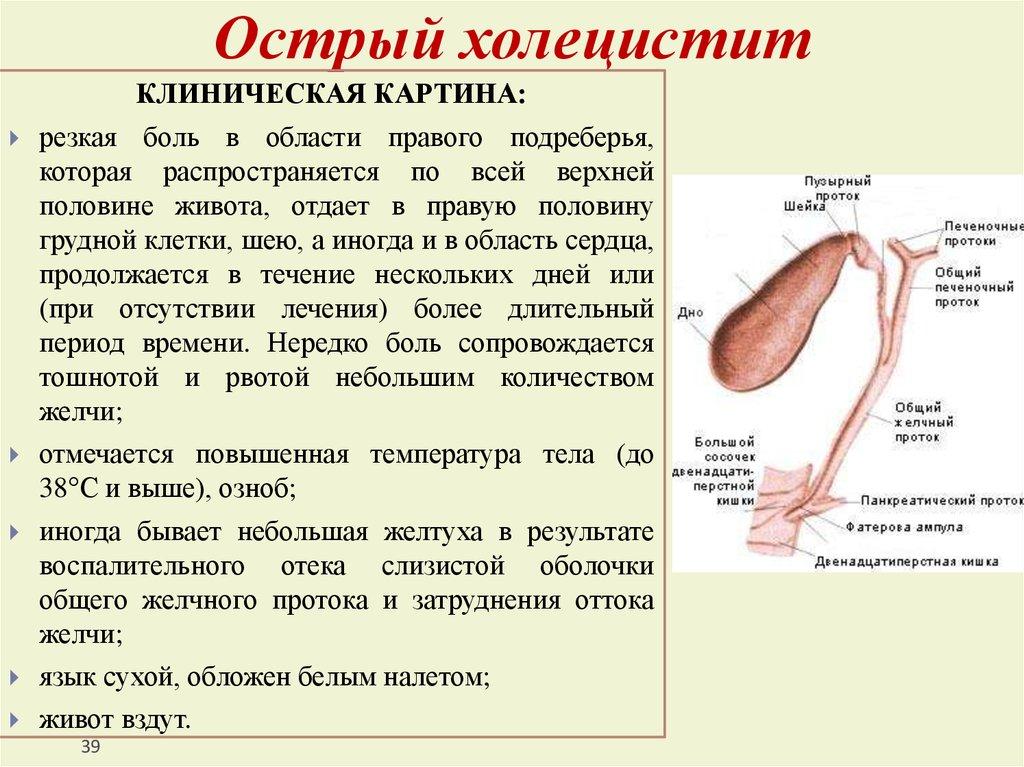
На рисунке представлена схема системы желчного пузыря и желчных протоков — билиарной системы. Она состоит из желчного пузыря, его протока, который соединяется с печеночным протоком. Вместе они образуют общий желчный проток, который впадает в 12-перстную кишку.
Желчь образуется в клетках печени, поступает оттуда в желчные капилляры, далее в печеночный проток. Часть желчи из него через общий желчный проток непосредственно поступает в 12-перстную кишку, часть направляется в желчный пузырь.. В желчном пузыре желчь концентрируется. Когда в 12-перстную кишку поступает пища, она стимулирует выход концентрированной желчи из желчного пузыря. Наиболее сильным стимулирующим действием на желчный пузырь обладают жиры, яичные желтки. После сокращения тонус желчного пузыря снижается, и он начинает вновь заполняться желчью.
Нормальный состав желчи и нормальное ее выделение имеют большое значение для жизнедеятельности организма. Желчь как бы готовит жиры для их дальнейшего переваривания и всасывания. Облегчается растворение и всасывание жирорастворимых витаминов А, Д, Е, К. Под влиянием желчных кислот активируется двигательная функция кишечника. В составе желчи из организма выводятся соли тяжелых металлов, некоторые вредные для организма вещества, лекарства. Большинство желчных кислот в кишечнике всасываются обратно, поступают в печень и там стимулируют образование желчи в печеночных клетках. В желчи содержится красящий пигмент — билирубин.
Для заболеваний билиарной системы характерны боли, диспептические расстройства, желтуха, кожный зуд. Боли возникают в правом подреберье, реже в правом подреберье и подложечной области; отдают в правую лопатку, правое плечо; усиливаются после употребления в пищу жирных, острых, пряных и жареных блюд, после физической нагрузки, тряской езды, иногда при перемене положения тела. Если эти боли возникают внезапно, приступами, сопровождаются тошнотой, рвотой, они называются печеночной коликой и с большой долей вероятности свидетельствуют в пользу желчнокаменной болезни. У ряда больных на фоне более или менее слабых постоянных болей в правом подреберье появляются кратковременные сильные боли.При прощупывании живота в правом бодреберье определяется болезненность. Характерна отрыжка горечью. Рвота закономерно сопровождает печеночную колику. Желтуха обусловлена закупоркой — временной или постоянной — печеночного или общего желчного протоков и называется механической.
Дискинезии желчных путей
Дискинезия (нарушение движений) желчных путей — это функциональное заболевание, при котором нет органических, структурных изменений желчного пузыря и протоков, а нарушена только их двигательная функция. При этом отмечается чрезмерное или недостаточное сокращение желчного пузыря, несогласованная деятельность в открытии и закрытии протоков. Причинами дискинезии признаются острые и хронические психотравмирующие ситуации, глубинные внутриличностные конфликты, определенное значение имеет также повышенная чувствительность к некоторым пищевым продуктам (аллергия).
Признаки дискинезии можно разделить на “местные” симптомы, в основном боли, и общие, проявляющиеся изменениями психологического состояния.
Боли возникают в правом подреберье. Они бывают неопределенного характера, тупые, ноющие, длительностью от нескольких часов до нескольких дней. Боли могут быть также сильными, схваткообразными, чаще всего кратковременными. Желтухи, лихорадки не бывает.
Характерны также постоянная усталость, плохое настроение, расстройства сна и аппетита, нередко у мужчин и женщин проблемы в интимной жизни.
В таких ситуациях следует обратиться к врачу и провести необходимые исследования. Диагноз дискинезии может быть поставлен, если не будут обнаружены другие, органические заболевания желчного пузыря и протоков. В то же время, при проведении рентгенологического или чаще ультразвукового исследования обнаруживаются нарушения двигательной активности желчного пузыря — замедление эвакуации желчи или, наоборот, слишком энергичные, сильные сокращения. От характера этих расстройств зависит лечение.
Больным со сниженным тонусом желчного пузыря, замедлением выделения желчи желательно чаще принимать пищу (5-6 раз в день), поскольку каждый прием пищи стимулирует выделение желчи из желчного пузыря. Полезно, чтобы в диете были продукты, также стимулирующие выделение желчи. Это растительные масла, их можно добавлять в салаты, каши; а также большое количество свежих овощей и фруктов («зеленая диета»). Сильным желчегонным действием обладают сорбит и ксилит, вещества, применяемые в качестве заменителей сахара. Полезно проведение «слепых» дуоденальных зондирований 1-2 раза в неделю. Техника такой процедуры несложная. Утром натощак надо лечь на правый бок и в область печени подложить теплую грелку, через 10-15 минут выпить растворенные в теплой воде 1- 2 чайных ложки сорбита или ксилита, полежать после этого на грелке 30 минут. Дозу сорбита или ксилита следует подобрать самому с тем, чтобы после его приема не было поноса. Эффективен массаж передней брюшной стенки.
Если тонус желчного пузыря повышен, сокращения более сильные, дуоденальные слепые зондирования лучше не проводить. Назначаются желчегонные препараты, которые стимулируют выработку более жидкой желчи и облегчают ее выделение. Наиболее эффективны растительные желчегонные.
Многие лекарственные растения обладают желчегонными свойствами. Чаще всего применяются бессмертник, кукурузные рыльца, тысячелистник, крапива, календула, лопух, одуванчик. Сборы (смеси) из этих растений могут продаваться в виде желчегонного чая. 1 столовая ложка высушенного растения или смеси заливается вечером стаканом крутого кипятка, отстаивается в течение 12 часов, фильтруется, употребляется 2 раза в день перед едой по 1/2 стакана.
К желчегонным средствам относятся минеральные воды. Это “Ессентуки” № 4 и 17, минеральные воды Железноводска и Карловых Вар, Трускавца. Полезно проводить лечение желчегонной минеральной водой 1 раз в полгода. Воду из бутылок следует принимать в подогретом виде 2 раза в день за 20-30 минут до еды, пить большими глотками. Продолжительность курса 1 месяц.
Желчнокаменная болезнь
Желчнокаменная болезнь — заболевание, при котором в желчном пузыре и/или в желчных путях образуются камни. Количество больных желчнокаменной болезнью неуклонно увеличивается, отчасти это связано с улучшением диагностики скрытых форм болезни.
Желчные камни представляют собой кристаллические структуры, которые возникают в аномальной желчи. Камни образуются из холестерина и солей кальция, связанных с желчным пигментом билирубином. Растворимость холестерина в желчи зависит от соотношения в ней самого холестерина, жироподобных веществ фосфолипидов и желчных кислот. Камни начинают возникать при усилении образования холестерина, снижении секреции желчных кислот и фосфолипидов. Факторами риска образования холестериновых камней являются генетические особенности, имеется четкая семейная предрасположенность, при этом чаще болеют жители Северной Европы, Северной и Южной Америки. Факторами риска являются также ожирение, высококалорийная диета, сахарный диабет. Чаще болеют женщины. Беременность предрасполагает к образованию холестериновых камней в желчном пузыре. Пигментные камни чаще возникают у жителей Востока, у больных преклонного возраста, алкогольным циррозом печени, хроническим холециститом.
Признаки желчнокаменной болезни во многом зависят от количества камней, их расположения и величины, а также от того отдела билиарной системы, где камень “застревает” (см. схему). У достаточно большого количества лиц с наличием камней в желчном пузыре никаких проявлений заболевания нет, обычно это одиночные, большие камни. Типичным проявлением желчнокаменной болезни считаются приступы печеночной колики, обусловленные выходом камней из пузыря и продвижением их по протокам. При этом внезапно возникают сильные боли в правом подреберье, которые отдают в правую руку, правую лопатку, сопровождаются тошнотой, повторной рвотой. Часто присоединяется воспалительный процесс в пузыре, повышается температура. Если камень хотя бы на короткое время закупоривает общий желчный проток, больной замечает потемнение мочи вскоре после колики, может быть обесцвеченный кал.
Уже самая первая колика или просто боли в правом подреберье являются сигналом необходимости обращения к врачу и обследованию. Главным методом распознавания камней в желчном пузыре является ультразвуковое исследование. Проводится также рентгенологическое исследование.
Достигнут определенный прогресс в лечении желчнокаменной болезни. Главным методом является хирургическое удаление пораженного желчного пузыря. Обычная операция довольно серьезная. Наряду с ней все большее распространение приобретает удаление пузыря с помощью лапароскопической методики, которая не требует вскрытия брюшной полости. Реже применяется дробление камней под влиянием ударных ультразвуковых волн.
Для химического растворения камней используется лечение препаратами желчных кислот — хенодезоксихолевой (ХДХК) и урсодезоксихолевой (УДХК). Препараты ХДХК: хенохол, хенофальк, хеносан, хенодол. Препараты УДХК: уросан, урсофальк, урсодиол. Не всем больным показано лечение желчными кислотами. Величина камней не должна превышать 20 мм, желчный пузырь должен сохранять свою сократительную способность, а желчные протоки проходимость. Желательно, чтобы длительность заболевания не превышала 2-3 лет. Лечение желчными кислотами длительное — до 2 лет. Если в течение 6-12 месяцев не будет уменьшения размеров камней, лечение целесообразно прекратить.
Хронический холецистит
Хронический холецистит — воспалительное заболевание желчного пузыря. Наиболее частой причиной развития хронического холецистита является бактериальная инфекция — различные виды кишечной палочки, протей, энтерококки, стафилококки, стрептококки. Обсуждается роль вирусов, в частности вирусов гепатита. Определенное значение имеет лямблиоз желчных путей. Способствуют длительному течению воспалительного процесса изменения свойств желчи, образование камней и нарушения оттока желчи.
Выделяют две формы хронического холецистита — на фоне камней в пузыре и без них (калькулезный и некалькулезный холецистит — см. схему соответственно 1 и 2).
У больных калькулезным холециститом в большей части случаев обострение процесса проявляется приступами печеночной колики. Внезапно возникают сильные схваткообразные боли в правом подреберье, которые отдают в правое плечо, правую лопатку, сопровождаются тошнотой, многократной рвотой, не приносящей облегчения. Может развиться быстро преходящая или длительная желтуха. Нередко врач определяет увеличенный желчный пузырь. При некалькулезном холецистите картина может быть похожей на колику, но интенсивность болей и их продолжительность обычно меньше, чем при желчнокаменной болезни. У многих больных боли в правом подреберье постоянные, ноющие, усиливаются при нарушении диеты, тряской езде.
Наиболее распространенным и надежным методом распознавания желчнокаменной болезни является ультразвук. В связи с этим реже используются рентгенологические методы.
Лечение назначается врачом-гастроэнтерологом. Желательно соблюдать нестрогую диету.
Больным рекомендуются следующие блюда и продукты:
- Хлеб — белый и черный вчерашней выпечки.
- Первые блюда — супы овощные, молочные, щи, борщи, свекольники вегетарианские.
- Вторые блюда — из нежирных кусков говядины, куры, кролика, рыбы, отварные или в виде паровых котлет, рулетов, фрикаделей, а также бефстроганов или рагу из отварного мяса.
- Овощные блюда и гарниры — из овощей в любом виде, кроме жареных.
- Блюда из круп и макаронных изделий — каши, запеканки с добавлением творога, изюма, кураги.
- Молочные продукты — молоко, кефир, простокваша, творог; сливки и сметана ограниченно.
- Жиры — сливочное масло ограниченно, растительные масло.
- Блюда из яиц — яйца не более 1 в день в блюдах, белковый омлет.
- Сладкие блюда — свежие фрукты, компоты, кисели, мед.
- Закуски — отварная рыба, вымоченная сельдь, ограниченно, неострый сыр, винегреты, салаты из овощей с растительным маслом.
- Напитки — слабый чай и некрепкий кофе с молоком, настои шиповника и смородины.
Запрещаются:
Очень холодная и очень горячая пища и напитки, мясные и рыбные и особенно грибные бульоны, жирные сорта мяса и рыбы, копчености, пряности, жирные блюда, блины, оладьи, какао, шоколад, мороженое, грибы, кислые сорта яблок, алкоголь.
В период обострения болезни назначаются противомикробные или противопаразитарные средства. Из антибиотиков рекомендуется назначать препараты, которые поступают в желчь в достаточно высокой концентрации. Это кларитромицин, эритромицин, метациклин, доксициклин, ампициллин, бисептол. Все препараты назначаются курсами на 7-10 дней. При лямблиозе желчных путей эффективны аминохинолин, метронидазол.
Для улучшения оттока желчи назначаются желчегонные средства, главным образом, растительного происхождения — бессмертник, кукурузные рыльца, тысячелистник, крапива, календула, лопух, одуванчик. Сборы (смеси) из этих растений могут продаваться в виде желчегонного чая. 1 столовая ложка высушенного растения или смеси заливается вечером стаканом крутого кипятка, отстаивается в течение 12 часов, фильтруется, употребляется 2 раза в день перед едой по 1/2 стакана. Можно рекомендовать также Услепые дуоденальные зондированияФ 1 раз в неделю или две недели. Больным калькулезным холециститом дуоденальные зондирования проводить нельзя из-за опасности развития механической желтухи.
Больным калькулезным холециститом принципиально показано удаление камней (см. лечение желчнокаменной болезни). При нарушениях физико-химических свойств желчи полезно применение в течение длительного периода времени (3-6 месяцев) пшеничных отрубей.
Эффективно лечение больных хроническим холециститом на курортах с минеральными водами, оказывающих желчегонное действие (Ессентуки, Железноводск, Пятигорск, Карловы Вары, Виши, Висбаден). Назначаются также бутылочные минеральные воды этих курортов. Курс питьевого лечения составляет 25-30 дней, по 200-250 мл воды 3 раза в день до еды в теплом виде. Больным с наличием камней в желчном пузыре до их удаления минеральные воды следует употреблять с большой осторожностью.
Постхолецистэктомический синдром
Холецистэктомия — это удаление желчного пузыря по поводу камней в нем, некоторых других заболеваний. Постхолецистэктомический синдром — понятие собирательное, оно включает ряд заболеваний, возникших вследствие оперативного вмешательства или прогрессирующих в результате операции.
Выделяют различные варианты проявлений постхолецистэктомического синдрома в зависимости от причины.
Первый вариант — боли в правом подреберье, нередко по типу печеночной колики, развивается постоянная или, чаще, повторяющаяся желтуха. Причиной могут быть не выявленные во время операции камни в желчных протоках, сужение общего желчного протока и места его впадения в 12-перстную кишку.
Второй вариант — приступы болей в левом подреберье, в подложечной области и левом подреберье или опоясывающие боли, тошнота, рвота. Это вызвано воспалением поджелудочной железы — панкреатитом.
Третий вариант — признаки хронического гастрита, воспаления 12-перстной и тонкой кишки — боли в подложечной области, вздутия живота, урчание, поносы или запоры.
Если после операции на желчном пузыре появляются указанные расстройства, следует обратиться к врачу и провести обследование для выявления причины постхолецистэктомического синдрома. В зависимости от этого применяются те или иные методы лечения. При первом варианте больному могут предложить повторную операцию, которую сейчас проводят щадящими методами. Если выявляются хронический панкреатит, гастрит, воспаление кишечника — лечатся эти заболевания (см. соответствующие разделы).
Опухоли желчного пузыря и протоков
Опухоли желчного пузыря и желчных протоков могут быть доброкачественными и злокачественными (рак).
В настоящее время доброкачественные опухоли желчного пузыря стали выявляться чаще, главным образом в связи с широким использованием в практической работе ультразвукового исследования. Их называют полипами. Протекают они практически без каких-либо проявлений. Подходы к их лечению различные. Чаще за ними проводят повторное наблюдение ультразвуком первый раз через 6 месяцев, далее раз в год. Быстрое увеличение размеров полипов, изменения некоторых лабораторных показателей позволяет предположить переход в злокачественную форму. В таких случаях больного оперируют.
Рак желчного пузыря занимает пятое место по частоте среди злокачественных опухолей пищеварительной системы. Факторами риска заболевания считаются желчнокаменная болезнь, пожилой и старческий возраст, доброкачественные опухоли желчного пузыря.
На ранних стадиях опухоль протекает без каких-либо признаков или маскируется проявлениями калькулезного холецистита. Она может быть выявлена при профилактических осмотрах, когда в их программу входит использование ультразвукового исследования брюшной полости. В более поздних стадиях больной начинает худеть, появляются боли в правом подреберье, желтуха. Радикальное лечение — хирургическое удаление желчного пузыря.
Рак желчных протоков чаще может располагаться на протяжении общего желчного протока, в месте соединения пузырного и печеночного протоков и в конечном отделе общего печеночного протока (см. схему). Главным признаком рака желчных протоков является желтуха, постоянно усиливающаяся. Она сопровождается выраженным кожным зудом. Главным методом раннего выявления рака желчных протоков также является ультразвуковое исследование.
Лечение — хирургическое.

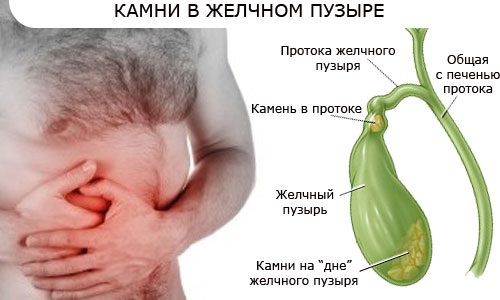 Симптомы различных заболеваний желчного пузыря рассмотрены в статье.
Симптомы различных заболеваний желчного пузыря рассмотрены в статье.

 Желтуха. Желтушный синдром может указывать на хронические застои желчи. Интенсивность его варьируется. Желтеть могут только слизистые оболочки (глаз, ротовой полости) или кожа по всему телу. При сильной желтухе наблюдается кожный зуд и сыпь. Прогрессирование застоя приводит к обесцвечиванию кала (он становится белесым, «глинистым») и потемнению мочи.
Желтуха. Желтушный синдром может указывать на хронические застои желчи. Интенсивность его варьируется. Желтеть могут только слизистые оболочки (глаз, ротовой полости) или кожа по всему телу. При сильной желтухе наблюдается кожный зуд и сыпь. Прогрессирование застоя приводит к обесцвечиванию кала (он становится белесым, «глинистым») и потемнению мочи.