Неалкогольная жировая болезнь печени: рекомендации по лечению 2020
Неалкогольная жировая болезнь печени (НАЖБП) – одно из самых распространенных метаболических заболеваний печени, которое характеризуется накоплением жировых отложений и может вызывать воспаление. На заболевание указывает содержание жира от 5-10 % печеночной массы. Формы течения жировой инфильтрации печени могут существенно отличаться степенью тяжести и скоростью протекания процесса, однако все они имеют риск перехода в цирроз и печеночную недостаточность. Существует множество способов лечения, направленных на устранение причин заболевания и борьбу с осложнениями, возникшими в организме. О методах лечения и их принципах мы и расскажем в данной статье.

Причины
Хотя накопление жира в печени встречается и у довольно худых людей, ожирение и наличие сахарного диабета II типа являются основными факторами данного заболевания. Прямая взаимосвязь между резистентностью к инсулину и стеатозом (накоплением жира) позволяет говорить о метаболических нарушениях в организме, лежащих в основе данного заболевания.
Помимо накопления поступающих липидов, из-за нарушения метаболических процессов печень сама начинает их повышенный синтез. В отличие от алкогольной жировой дистрофии печени, неалкогольная форма может встречаться у людей, не употреблявших алкоголь, не подвергавшихся хирургическому лечению, а так же не принимавших лекарственные препараты.
Кроме метаболических факторов, причинами жирового накопления могут послужить:
- Хирургические операции, связанные со снижением массы тела (гастропалстика, или желудочный анастомоз)
- Лекарственные препараты:
- Амиодарон
- Метотрексат
- Тамоксифен
- Аналоги нуклеозидов
- Парентеральное питание, или недоедание (при целиакии)
- Болезнь Вильсона-Коновалова (накопление меди)
- Поражение токсинами (фосфор, нефтехимикаты)
Симптомы
У большинства людей стеатогепатоз (жировое воспаление печени) протекает бессимптомно вплоть до терминальных стадий. Поэтому людям, склонным к ожирению и страдающим сахарным диабетом II типа (основные группы риска), необходимо регулярно проводить УЗИ данного органа.
Среди возникающих симптомов специфическими являются:
- Повышенная утомляемость
- Боли в правом подреберье
Эти симптомы неалкогольной жировой дистрофии печени часто путают с желчекаменной болезнью. Сохраняющийся внешний вид печени при удалении желчного пузыря (холецистектомии), или патологическое состояние во время самой операции являются показанием к консультации гепатолога.
При прогрессировании заболевания могут появляться сосудистые звездочки на руках и теле, так же характерна ладонная эритема (покраснение ладонной поверхности кисти).
Стадии
1 стадия (жировой гепатоз)
Здоровая печень содержит липиды в количестве, не превышающем 5 % её массы. В печени больного ожирением увеличивается как количество триглицеридов (ненасыщенных жирных кислот), так и свободных жирных кислот (насыщенных). В то же время уменьшается транспорт жиров из печени, начинается их накопление. Запускается целый каскад процессов, в результате которых липиды окисляются с образованием свободных радикалов, которые повреждают гепатоциты.
Как правило, первая стадия протекает незаметно. Она может длиться несколько месяцев, или даже лет. Повреждение происходит постепенно и не затрагивает основных функций органа.
2 стадия (метаболический стеатогепатит)
Из-за повреждения клеток (вследствие жирового перерождения печени ) развивается воспаление – стеатогепатит. Также в этот период повышается резистентность к инсулину и подавляется распад жиров, из-за чего усиливается их накопление. Начинаются метаболические нарушения, которые приводят к гибели гепатоцитов (в крови повышается уровень аминотрансфераз – первый диагностический признак).
Обладая высокими регенераторными способностями, печень сама заменяет поврежденные клетки. Однако некроз и прогрессирующее воспаление превышают компенсаторные возможности органа, приводя к гепатомегалии.
Появляются первые симптомы в виде утомляемости, а при достаточном увеличении размеров печени появляется болевой синдром в правом подреберье.
Сама паренхима органа не содержит нервных окончаний. Боль появляется, когда из-за воспаления и гепатомегалии начинает растягиваться фиброзная капсула печени.
3 стадия (цирроз)
Цирроз является необратимым процессом, при котором в печени происходит диффузное разрастание соединительной ткани и замена ею нормальной паренхимы органа. При этом появляются участки регенерации, которые уже не способны восстановить печень, так как новые гепатоциты являются функционально неполноценными. Постепенно формируется портальная гипертензия (повышение давления в сосудах печени) с дальнейшим прогрессированием печеночной недостаточности вплоть до полного отказа органа. Появляются осложнения со стороны других органов и систем:
- Асцит – накопление жидкости в брюшной полости.
- Увеличение селезенки с развитием анемии, лейко- и тромбоцитопении.
- Геморрой.
- Эндокринные нарушения (бесплодие, атрофия яичек, гинкомастия).
- Кожные нарушения (ладонная эритема, желтуха).
- Печеночная энцфалопатия (поражение токсинами головного мозга).
При выраженном циррозе единственным способом лечения остается пересадка донорской печени.
Лечение
Наиболее сложными аспектами лечения неалкогольной жировой дистрофии печениявляются индивидуальный подбор терапии для пациента и соотношение риск-выгода в каждом методе. Основными лечебными мероприятиями считают диету и увеличение физической активности. Это часть обычных рекомендаций по формированию здорового образа жизни, который, несмотря на различное отношение к этому самих пациентов, улучшает качество жизни больного и увеличивает эффективность других методов.
Так же немаловажно лечить основное заболевание, которое привело к поражению печени.
Диета
Состав жиров, входящих в диету, может иметь особое значение для пациентов с сахарным диабетом, так как жирные кислоты (насыщенные жиры) влияют на чувствительность клеток к инсулину.
Так же повышение уровня жирных кислот ускоряет жировой обмен и приводит к снижению жирового воспаления. Поэтому оптимальным соотношением жиров считается 7:3 животных и растительных, соответственно. При этом суточное количество жиров не должно превышать 80-90 гр.
В рекомендациях при неалкогольной жировой болезни печени показано применение лечебного стола номер 5, который помимо снижения массы тела направлен на химическое щажение печени. Основными принципами являются:
- Дробное питание 6-7 раз в день с последним приемом пищи за 3-4 часа до сна.
- Исключено употребление холодных и горячих блюд (только теплое).
 В случае необходимости добавляются витамины группы В.
В случае необходимости добавляются витамины группы В.- Умеренно снижается количество жиров и углеводов, последние должны пополняться, в основном за счет фруктов и овощей.
- Приготовление пищи включает варку, запекание, блюда на пару, изредка тушение. Жареная пища полностью исключаются.
- Умеренно ограничивается соль.
- Исключаются продукты, вызывающие вздутие (грубая клетчатка, газированные напитки).
- Общее количество жидкости увеличивается до 2-2,5 л в день.
Нормализация физической активности
При снижении массы тела с помощью физических нагрузок и диеты важно соблюдать этапность, так как снижение массы более 1,6 кг/неделю может привести к прогрессированию заболевания.
Вид физической нагрузки определяется с учетом сопутствующих заболеваний, уровня физического развития и тяжести состояния больного. Однако вне зависимости от факторов, количество занятий в неделю не должно быть менее 3-4 раз по 30-40 минут каждое.
Наиболее эффективными считаются нагрузки, не превышающие лактатного порога, то есть не способствующие выработке молочной кислоты в мышцах, а значит не сопровождающиеся неприятными ощущениями.
Медикаментозное лечение
Главной задачей лекарственных средств является улучшение состояния паренхимы печени (уменьшение воспаления и стеатоза, приостановка процессов фиброзирования паренхимы печени).
Применяют:
- тиазолидоны (троглизатон, пиоглизатон)
- метформин
- цитопротекторы (урсодезоксихолиевая кислота)
- витамин Е (часто в сочетании с витамином С)
- пентоксифиллин
- антигиперлипедимические препараты (фибраты)
Данные препараты назначают длительными циклами от 4 до 12 месяцев. Тиазолидоны повышают чувствительность клеток к инсулину, увеличивая утилизацию глюкозы и уменьшая её синтез в жировой ткани, мышцах и печени.
 Метформин является сахароснижающим препаратом, его часто применяют в сочетании с другими медикаментами. Хотя метформин имеет низкий риск развития гипогликемии, его осторожно назначают в сочетании с физическими нагрузками и низкоуглеводной диетой.
Метформин является сахароснижающим препаратом, его часто применяют в сочетании с другими медикаментами. Хотя метформин имеет низкий риск развития гипогликемии, его осторожно назначают в сочетании с физическими нагрузками и низкоуглеводной диетой.
Урсодезоксихолиевая кислота назначается не только при стеатогепатозе, но и в качестве профилактики развития конкрементов в желчном пузыре. Помимо гепатопротекторных функций, является желчегонным средством, что так же улучшает функции печени.
Являясь жирорастворимым витамином, витамин Е хорошо накапливается в печени, защищая её от внешнего негативного воздействия и нормализуя метаболизм гепатоцитов. Сочетание с витамином С помогает в устранении токсического воздействия других медикаментов, так оба витамина являются антиоксидантами.
Пентоксифилин приводит к развитию окслительного стресса во время которого расщепляются липиды, уменьшая токсические и воспалительные процессы в печени.
Фибраты воздействуют на рецепторы печени, сердца, мышц и почек, увеличивая процессы распада жиров в них и препятствуя последующей коммуляции.
Если для снижения веса диета оказывается малоэффективной, возможно назначение орлистата. Он является синтетическим аналогом липостатина, который вырабатывается в организме человека и блокирует липазу, а так же уменьшает всасывание жиров в кишечнике. Назначается под строгим контролем врача.
Народные методы
В домашнем применении широко распространены отвары из рябины, ежевики и облепихи. Эти ягоды, как и орехи, содержат натуральный витамин Е, который является гепатопротектером. Пользу от витамина Е усиливают продукты содержащие витамины С (цитрусовые) и А (морковь).
Витамин Е относится к жирорастворимым витаминам, поэтому лучше усваивается с природными жирами: сливочным маслом, морепродуктами, мясом, оливковым маслом, бобовыми и орехами.
Если вы уже употребляете данные витамины в лекарственных формах, не стоит увеличивать их количество в рационе. Не забывайте, что гипервитаминозы, в отличие от гиповитаминозов хуже поддаются лечению и отличаются необратимыми последствиями для организма.
Увеличение в рационе овсяных хлопьев и меда так же оказывает положительный эффект на печень.
Из лекарственных трав и ягод хорошо подойдут:
- чаи из мяты, или мелиссы;
- настои шиповника;
- настои с пижмой обыкновенной;
- экстракт кориандра посевного;
- чаи из боярышника;
- экстракт расторопши пятнистой.
Многие из вышеуказанных трав понижают артериальное давление и противопоказаны гипотоникам.
Так же не следует применять средства народной медицины в больших количествах. Придерживайтесь рецептуры, так как разница между лекарством и ядом зачастую только в дозировке.
причины, признаки, симптомы и лечение
Неалкогольная жировая болезнь печени — недуг, который сопровождается скоплением в гепатоцитах липидных капель. Подобный процесс сказывается на функционировании органа и может привести к опасным осложнениям. К сожалению, клиническая картина часто нечеткая, поэтому и диагностируют заболевание, как правило, уже на последних этапах развития.
Поскольку патология достаточно распространена, многие люди задают вопросы о том, что представляет собой неалкогольный гепатоз печени. Симптомы и лечение, причины и осложнения — это важные моменты, которые стоит рассмотреть.
Что представляет собой заболевание? Краткое описание и этиология
НАЖБП, неалкогольная жировая болезнь печени — весьма распространенная патология, которая характеризуется накоплением в клетках печени (гепатоцитах) липидов. Поскольку капли жиров откладываются внутри клеток и в межклеточном пространстве, то наблюдаются нарушения функционирования органа. При отсутствии лечения недуг приводит к опасным осложнениям, повышая риск развития сердечно-сосудистых заболеваний, цирроза или образования злокачественной опухоли в печени.
Неалкогольная жировая болезнь печени — проблема современности. По данным исследований распространенность заболевания составляет около 25% (в некоторых странах и до 50%). Правда, статистику сложно назвать точной, ведь диагностировать недуг вовремя удается редко. Кстати, к нему склонны и мужчины, и женщины, и даже дети. В основном от недуга страдают в развитых странах, что связывают с офисным, неподвижным образом жизни, постоянным стрессами и неправильным питанием.
Основные причины развития жировой болезни

Вопрос о том, почему и как развивается неалкогольная жировая болезнь печени, все еще изучают во многих исследовательских центрах. Но за последние несколько лет ученым удалось выявить несколько факторов риска:
- Избыточная масса тела (большинство пациентов с этим диагнозом страдают от ожирения).
- С другой стороны, жировой гепатоз может развиваться и на фоне резкой потери веса, ведь подобное явление сопровождается изменением в организме уровня жиров и жирных кислот.
- К факторам риска относят сахарный диабет, особенно второго типа.
- Повышен риск развития недуга у людей с хронической гипертензией.
- НАЖБП может появляться на фоне повышения уровня триглицеридов и холестерина в крови.
- Потенциально опасным является прием некоторых препаратов, в частности, антибиотиков и гормональных средств (противозачаточных таблеток, глюкокортикостероидов).
- К факторам риска относят неправильное питание, особенно если в рационе присутствуют блюда, богатые легкоусвояемыми углеводами и животными жирами.
- Болезнь развивается на фоне заболеваний пищеварительного тракта, включая дисбактериоз, язвенные поражения станок, панкреатит, нарушение усвояемости питательных веществ стенками кишечника.
- К прочим факторам риска относят подагру, легочные заболевания, псориаз, липодистрофию, онкологические недуги, проблемы с сердцем, порфирию, тяжелые воспаления, скопление большого количества свободных радикалов, патологии соединительной ткани.
Неалкогольная жировая болезнь печени: классификация и стадии развития
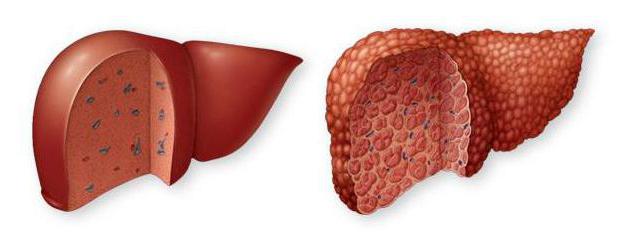
Существует несколько способов квалифицировать болезнь. Но чаще врачи обращают внимание на локацию процесса. В зависимости от места скопления липидных капель выделяют очаговую диссеминированную, выраженную диссеминированную, диффузную и зональную формы гепатоза.
Неалкогольная жировая болезнь печени развивается в четыре этапа:
- Ожирение печени, при котором наблюдается скопление большого количества липидных капель в гепатоцитах и межклеточном пространстве. Стоит сказать, что у многих пациентов это явление не приводит к серьезным повреждениям печени, но при наличии негативно влияющих факторов недуг может перейти на следующую стадию развития.
- Неалкогольный стеатогепатит, при котором скопление жира сопровождается появлением воспалительного процесса.
- Фиброз является результатом длительного воспалительного процесса. Функциональные печеночные клетки постепенно замещаются соединительнотканными элементами. Образуются рубцы, сказывающиеся на функционировании органа.
- Цирроз — окончательная стадия развития фиброза, при котором большая часть нормальных тканей печени замещена рубцами. Нарушена структура и работа органа, что нередко ведет к печеночной недостаточности.
Какими симптомами сопровождается недуг?
Многие люди сталкиваются с диагнозом «неалкогольный гепатоз печени». Симптомы и лечение — вопросы, которые интересуют пациентов больше всего. Как уже упоминалось, клиническая картина заболевания смазана. Часто ожирение печеночных тканей не сопровождается выраженными нарушениями, что значительно усложняет своевременную диагностику, ведь больные попросту не обращаются за помощью.
Какими признаками сопровождается неалкогольная жировая болезнь печени? Симптомы недуга следующие:
- Из-за нарушений в работе печени пациенты нередко жалуются на пищеварительные расстройства, в частности, тошноту, тяжесть в животе, которая возникает после приема пищи, проблемы со стулом.
- К признакам можно отнести повышенную утомляемость, периодические головные боли, сильную слабость.
- На более поздних этапах развития наблюдается увеличение размеров печени и селезенки. Пациенты жалуются на тяжесть и болезненность в области правого подреберья.
- Примерно в 40% больных можно наблюдать гиперпигментацию кожи на шее и в области подмышек.
- Возможно появление сосудистых звездочек (сетки расширенных капилляров) на ладонях.
- Воспалительный процесс часто сопровождается желтушностью кожи и склер глаз.
Жировая болезнь у детей
К сожалению, неалкогольная жировая болезнь печени нередко диагностируется у детей и подростков. Более того, за последние несколько дней количество таких случаев значительно возросло, что связано с ростом уровня ожирения среди несовершеннолетних пациентов.

Правильная диагностика здесь важна. Именно для этого во время плановых школьных медосмотров врачи замеряют параметры тела ребенка, измеряют артериальное давление, проверяют уровень триглицеридов и липопротеидов. Эти процедуры дают возможность вовремя диагностировать недуг. Неалкогольная жировая болезнь печени у детей может и не потребовать какого-то специфического лечения (особенно если она обнаружена на ранней стадии). Коррекция рациона и правильные физические нагрузки способствуют нормализации работы печени.
Диагностические мероприятия: лабораторные тесты
При подозрении на данную патологию проводятся лабораторные исследования образцов крови пациента. При изучении результатов анализов стоит обратить внимание на следующие показатели:
- У пациентов наблюдается повышение активности печеночных ферментов. Повышение умеренное, примерно в 3 – 5 раз.
- Наблюдается нарушение метаболизма углеводов — пациенты страдают от нарушений толерантности к глюкозе, что по симптомам соответствует диабету второго типа.
- Еще один признак — дислипидемия, которая характеризуется повышением уровня холестерина и триглицеридов в крови.
- Нарушение обмена белков и повышение уровня билирубина наблюдается лишь в запущенных случаях.
Инструментальное обследование пациента
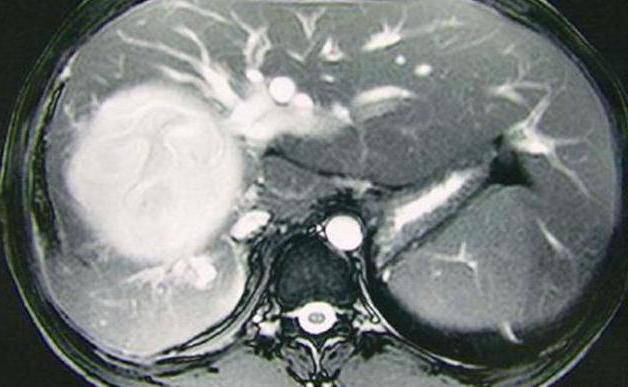
В дальнейшем проводятся дополнительные тесты, в частности, ультразвуковое обследование печени и органов брюшной полости. Специалист во время процедуры может заметить участки отложения липидов, а также повышенную эхогенность. Кстати, УЗИ больше подходит для диагностики диффузной жировой болезни.
Дополнительно проводиться магнитно-резонансная и компьютерная томография. Эти процедуры позволяют составить полную картину состояния больного и степени прогрессирования недуга. Кстати, с помощью томографии гораздо легче диагностировать локальные очаги ожирения печени.
Иногда необходима биопсия печени. Лабораторное исследование образов тканей помогает установить, имеет ли место воспалительный процесс, сильно ли распространяется фиброз, каковы прогнозы для пациентов. К сожалению, процедура эта довольно сложная и имеет ряд осложнения, поэтому проводят ее только в крайних случаях.
Медикаментозное лечение неалкогольного гепатоза
Неалкогольная жировая болезнь печени, несмотря на медленное течение, является опасной, а потому требует немедленного лечения. Разумеется, схема терапии составляется индивидуально, так как зависит от многих факторов.

Как правило, в первую очередь пациентам назначают прием гепатопротекторов и антиоксидантов, в частности, препаратов, содержащих бетаин, ацетат токоферола, силибинин. Эти средства защищают клетки печени от повреждения и замедляют развитие недуга. При наличии у пациента инсулинорезистентности используются препараты, которые повышают чувствительность рецепторов к инсулину. В частности, положительный эффект наблюдается при применении тиазолидиндионов и бигуанидинов. При наличии серьезных нарушений липидного обмена используются гиполипидемические лекарства.
Неалкогольная жировая болезнь печени: рекомендации пациентам
Поскольку в большинстве случаев заболевание связано с ожирением и нарушением обменных процессов, то пациентам рекомендуют соблюдать правильную диету и избавиться от лишнего веса. Нельзя допускать резкой потери веса — все нужно делать постепенно.
Что касается рациона, то для начала нужно начать медленно снижать суточную энергетическую ценность продуктов. Жиров в дневном рационе должно быть не больше 30%. Нужно исключить продукты, повышающие уровень холестерина, отказаться от жареных блюд и алкоголя. В дневное меню нужно включить продукты с большим количеством клетчатки, витамина Е и полиненасыщенных жирных кислот.
Частью терапии является и физическая нагрузка. Начинать нужно с посильных упражнения (хотя бы прогулок) по 30 – 40 минут 3 – 4 раза в неделю, постепенно увеличивая интенсивность и длительность занятий.
Возможно ли лечение народными средствами?
Народная медицина предлагает массу средств, способных улучшить работу печени и освободить организм от токсинов. Например, рекомендуется смешать сухие листья подорожника с медом в пропорции 3 : 1. Принимать по большой ложке между приемами пищи по 2 – 4 раза в день. В течение 40 минут после употребления лекарства не рекомендуется пить воду и, конечно, кушать.
Положительно скажется на состоянии печени отвар из зерен овса. Поскольку важно восстановить микрофлору пациента, то рекомендуется есть как можно больше кисломолочных продуктов. Нужно понимать, что самолечение при гепатозе печени может быть опасным. Любое средство можно использовать только с разрешения лечащего врача.
Неалкогольная жировая болезнь печени: симптомы и лечение НАЖБП
Неалкогольная жировая болезнь печени является распространенной патологией гепатобилиарной системы. У больных ожирением специфические изменения печеночных клеток наблюдаются в 95% случаях. К типичным представителям такой патологии относятся тучные женщины 40-60 лет, имеющие в анамнезе метаболический синдром и инсулинорезистентность.
Придерживаетесь ли ВЫ какой-либо диеты?
ДаНет
О чем я узнаю? Содержание статьи…
Что такое НАЖБП?
НАЖБП или жировой гепатоз, стеатоз – хроническое заболевание печени, которое сопровождается жировой трансформацией гепатоцитов. При этом изменяется печеночная паренхима, нарушается структура клеточной мембраны, наблюдается скопление жира внутри клеток печени. Это приводит к возникновению метаболического синдрома, формированию фиброзной ткани, изменению биохимического состава крови.
НАЖБП сопровождается высоким риском развития осложнений со стороны сердечно – сосудистой системы, уменьшением продолжительности жизни.
Термин НАЖБП и его расшифровка (неалкогольная жировая болезнь печени) впервые были использованы в 1980 году при изучении внутренних органов больных ожирением и сахарным диабетом .
Причины неалкогольной жировой болезни печени
Жировой гепатоз чаще встречается у взрослых. Однако у детей с избыточной массой тела такая патология встречается в 50% случаев. К основным причинам нажбп относятся:
- Гиподинамия.
- Висцеральное и абдоминальное ожирение 2, 3, 4 степени.
- Переедание, погрешности в диете, употребление жирной пищи.
- Дислипидемия (нарушение липидного обмена).
- Нарушение обменных процессов, инсулинорезистентность, гиперхолестеринемия, гипертриглицеридемия.
- Неблагоприятное воздействие факторов окружающей среды (загрязнение воды и воздуха).
- Прием некоторых лекарственных препаратов: тетрациклин, нимесулид, бисептол.
- Гормональные нарушения.
- Сахарный диабет 1 или 2 типа.
- Патология пищеварительного тракта: панкреатит, дисбактериоз.
- Генетическая предрасположенность.
Еще одной причиной развития стеатогепатоза является компенсаторное увеличение синтеза инсулина при инсулинорезистентности. В результате этого стимулируется высвобождение свободных жирных кислот, формируется стеатоз.
Симптомы НЖБП
Клинические проявления НАЖБП часто отсутствуют. У пациентов нет жалоб, не нарушается общее состояние. Они чувствует себя здоровыми.
Иногда наблюдаются неспецифические симптомы:
- Тяжесть в правом подреберье.
- Горечь во рту.
- Отрыжка, изжога.
- Неустойчивый стул: поносы или запоры.
- Вздутие, урчание в животе.
- Усталость.
- Утомляемость.
- Редко появляется кожный зуд.
Подобные признаки характерны не только для неалкогольной болезни печени. Они могут появляться при различных заболеваниях гепатобилиарной системы: холециститах, гепатитах, холангитах. Поэтому при появлении похожей симптоматики необходимо проведение обследования для постановки точного диагноза.
Чаще всего патологические изменения печени выявляются при плановом осмотре или при обследовании по поводу других заболеваний: гипертонии, стенокардии, язвенной болезни желудка.
Выраженный болевой синдром не характерен для этого заболевания, потому что печень не содержит нервных окончаний. Часто бывает так, что пациенты обращаются к врачу на поздней стадии развития этой патологии. Неблагоприятным исходом НЖБП является формирование фиброза, цирроза и печеночной недостаточности. В этом случае у больного появляется желтушность кожных покровов и склер, покраснение ладошек.
Стадии НАЖБП
НАЖБП классифицируется в зависимости от степени жировых отложений и стадии фиброза. Выделяют следующие стадии:
- 0 – Стеатоз отсутствует.
- 1 – 33% пораженных печеночных клеток.
- 2 – Стеатоз от 33 до 66%.
- 3 – Жировая дистрофия более 66%.
Такая классификация используется с 1999 года.
Согласно морфологическим критериям выделяют три степени НАЖБП:
- Стеатоз.
Длится от 2-3 месяцев до нескольких лет. В крови увеличивается содержание триглицеридов. Нарушается жировой обмен, происходит накопление жира в тканях печени и разрушение гепатоцитов. При этом функциональность органа не нарушается. - Стеатогепатит.
На этой стадии происходит увеличение размеров печени. Формируются очаги воспаления, продолжается накопление липидов. - Цирроз. Развивается при отсутствии лечения. Происходит замещение нормальной печеночной ткани соединительнотканными элементами.
Начальная степень НАЖБП (стадия стеатоза) является обратимым процессом. При адекватной терапии возможно полное восстановление работоспособности печени.
При циррозе возникают значительные нарушения дезинтоксикационной, выделительной, обменной и барьерно-защитной функций печени. Полностью это заболевание вылечить нельзя.
Диагностика
Для установки диагноза НАЖБП проводится лабораторное и инструментальное обследование.
Методы лабораторной диагностики включают в себя:
- Анализ крови.
Определяются признаки воспаления при прогрессировании заболевания: лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ. - Анализ мочи.
При желтухе появляются желчные пигменты и уробилин. - Биохимический анализ крови.
Значение для диагностики неалкогольной болезни печени имеет повышение трансаминаз, увеличение «плохого» холестерина и билирубина. Также наблюдаются признаки нарушения углеводного обмена: повышение сахара или нарушение толерантности к глюкозе.
По мере прогрессирования патологии и развития цирроза в крови определяется снижение альбумина, дисглобулинемия, увеличение времени кровотечения.
К инструментальным диагностическим способам относятся:
- УЗИ. Определяет размеры и структуру печени.
- КТ или МРТ печени.
При необходимости проводится биопсия или эластометрия, которая позволяет неинвазивным способом получить информацию о наличии фиброза или цирроза.
Лечение неалкогольной жировой болезни печени
Немедикаментозное лечение НАЖБП включает в себя следующие мероприятия:
- Нормализация массы тела.
- Питание с ограничением жиров и углеводов.
- Дозированная физическая нагрузка, включающая в себя утреннюю гимнастику, плавание, бег.
Некоторые пациенты думают, что резкое похудение поможет избавиться от гепатоза. На самом деле это не так. Быстрое снижение веса усугубляет течение патологии. Поэтому худеть рекомендуется по 2,5 – 3,5 кг. в месяц.
Для лекарственной терапии НАЖБП используют несколько групп лекарственных средств:
- Гепатопротекторы.
Эти препараты уменьшают патологическое перерождение гепатоцитов. - Ангиопротекторы, улучшающие микроциркуляцию.
Такие медикаменты улучшают кровоснабжение тканей, ускоряют распад и транспорт жирных кислот. - Фибраты.
Нормализуют дислипидемию, снижают содержание жиров и триглициридов. - Витамины.
Применяются для улучшения метаболических процессов.
Курс лечения длится от 2 до 6 месяцев. Больные с НАЖБП берутся на диспансерный учет врачом – гастроэнтерологом или гепатологом.
Профилактика и прогноз
Профилактика заключается в соблюдении всех рекомендаций врача, отказе от вредных привычек. Больным с наследственной предрасположенностью, ожирением или сахарным диабетом рекомендуется дважды в год проводить обследование печени, сдавать анализы на печеночные пробы. Лицам, не имеющим подобного анамнеза, достаточно проходить такое исследование 1 раз в год.
НАЖБП в стадии стеатоза легко поддается коррекции. В этом случае избавиться от данного заболевания можно путем коррекции питания, пересмотра образа жизни, приемом цитопротекторов.
Прогноз далеко зашедшей стадии (цирроза) неблагоприятен. Возможно развитие осложнений (печеночной недостаточности, асцита), способных привести к летальному исходу.
НАЖБП является серьезным заболеванием, последствия которого могут привести к значительным проблемам со здоровьем. Обращение к врачу на ранних этапах поможет предотвратить разрушение гепатоцитов и восстановить нормальную структуру печени.
Неалкогольная жировая болезнь печени — прогрессирующий бич современности.
Содержание статьи:
Неалкогольная жировая болезнь печени (в зарубежной литературе встречается аббревиатура NAFLD – Nonalcoholic fatty liver disease) – это жировое поражение печени (стеатоз) которое возникло без значительного употребления алкоголя человеком или другой вторичной причины, которая может привести к накоплению жира в клетках печени (гепатоцитах).
Что такое неалкогольная жировая болезнь печени?
Развитие неалкогольного жирового поражения печени связано с наличием у человека сахарного диабета 2 типа, ожирения, а также с гиперлипидемии. Пациенты только с ожирением в отсутствии метаболического синдрома (ожирение, сахарный диабет 2 типа и гиперлипидемия) также имеют повышенный риск развития неалкогольного жирового поражения печени.
Неалкогольная жировая болезнь печени (НАЖБП) – это мультисистемное заболевание с осложнениями, которое возникает на фоне ожирения, сахарного диабета и может приводить к развитию и прогрессированию сердечно-сосудистых заболеваний, заболеваний почек, развитию злокачественных опухолей (печень, молочная железа, толстая кишка) и синдрому поликистоза яичников.
Неалкогольная жировая болезнь печени печени является наиболее распространенной формой заболевания печени в западных странах. Мужчины заболевают чаще, чем женщины. Люди с высоким индексом массы тела в позднем подростковом возрасте подвержены риску прогрессирования заболеваний печени и развитию гепатоцеллюлярной карциномы (ГЦК). Последующее развитие сахарного диабета 2 типа добавляет еще больший риск развития прогрессирующего заболевания печени.
Статистика.
В настоящее время распространенность НАЖБП во всем мире приближается к 25%. Распространенность НАЖБП в Соединенных Штатах увеличивается из-за растущей заболеваемости ожирением и сахарным диабетом 2 типа. Текущие прогнозы в США указывают на увеличение числа НАЖБП на 21%, что приведёт к общей распространенности до 33,5% к 2030 г. В сочетании с увеличением количества пациентов с неалкогольным стеатогепатитом (НАСГ) на 63%, число пациентов с декомпенсированной болезнью печени на конечной стадии увеличится на 168%, а число пациентов с развивающейся болезнью увеличится на 137%. Растущее число пациентов с НАЖБП и с фиброзом печени указывает на то, что цирроз печени в исходе жировой дистрофии, вероятно, станет наиболее распространенной причиной трансплантации печени.
В недавней публикации Американской ассоциации по изучению заболеваний печени (AASLD) содержатся рекомендации по оценке и лечению пациентов с НАЖБП. Это руководство формирует основу для этой статьи. Европейская ассоциация по изучению печени (EASL) опубликовала дополнительное руководство по НАЖБП в 2016 году.
Клинические вопросы.
Термин «неалкогольная жировая болезнь печени» включает в себя такие состояния, как стеатоз печени с накоплением жира в гепатоцитах без воспаления, так и с воспалением и повреждением гепатоцитов, с формированием или без формирования фиброза или цирроза. Таким образом, НАЖБП – любое клинически значимое жировое поражение печени.
НАЖБП развивается при отсутствии значительного потребления алкоголя, наследственных расстройств или приёма гепатотоксичных лекарств, и часто ассоциируется с резистентностью к инсулину, компонентами метаболического синдрома или ожирением.
Рентгенологическое исследование (мультиспиральная компьютерная томография) или гистологическое исследование (биопсия) печени могут идентифицировать НАЖБП.
Чтобы поставить диагноз НАЖБП, необходимо подтсвердить по гистологической картине стеатоз (жировое поражение печени) более 5%.
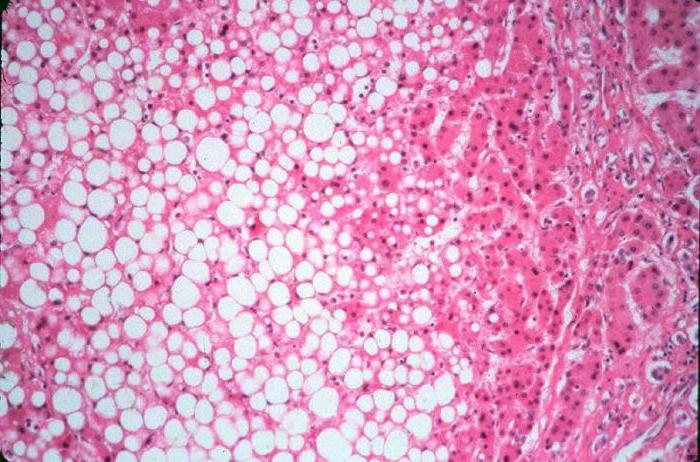
Неалкогольный стеатогепатит (НАСГ) – более тяжёлая форма НАЖБП. Этот диагноз подтверждается также биопсией. По биопсии при НАСГ ббудет определяться стеатоз печени, участки воспаления и повреждения гепатоцитов. У 15% пациентов НАСГ будет прогрессировать до цирроза.
Гистологическая картина неалкогольного жирового поражения печени – неалкогольного стеатогепатита.
Закон цикличности.
Существует, так называемый, “закон цикличности”. У пациентов с НАЖБП чаще встречается метаболический синдром, а у пациентов с метаболическим синдромом чаще развивается НАЖБП. Ожирение – как общее, так и висцеральное – является наиболее распространенной причиной развития НАЖБП. Рекомендации EASL предполагают, что все люди со стеатозом печени должны быть обследованы на наличие признаков метаболического синдрома. Сахарный диабет 2 типа выявляется у 67% пациентов с НАЖБП и связан с развитием как стеатоза печени, так и неалкогольного стеатогепатита. Пациенты с НАЖБП имеют повышенную вероятность развития сахарного диабета 2 типа.
Худые тоже болеют.
Однако, не каждый пациент с НАЖБП страдает ожирением. Семь процентов худых пациентов имеют НАЖБП, особенно при наличии метаболического синдрома. Худые пациенты с жировой дистрофией печени также наблюдаются среди пациентов с синдромом поликистозных яичников. По сравнению с худыми пациентами, страдающие ожирением с НАЖБП, чаще имеют более выраженный фиброз и худший клинический прогноз. У пациентов без ожирения с НАЖБП распространенность гипертонии, сахарного диабета, метаболического синдрома и стеатогепатита ниже, чем у пациентов с ожирением, но они по-прежнему подвержены риску развития прогрессирующего заболевания печени и связанных с этим метаболических нарушений и сердечно-сосудистых заболеваний.
Алкоголь и стеатогепатит.
Употребление алкоголя приведет к жировой дистрофии печени, и следует исключить значительное потребление алкоголя у любого пациента, у которого подозревается НАЖБП. При определении количества суточного потребления алкоголя более 30 г для мужчин и более 20 г для женщин, преимущественное поражение печени связывают с алкоголем.
Из руководства Американской ассоциации по изучению заболеваний печени (AASLD):
- Оценка НАЖБП «должна тщательно учитывать наличие сопутствующих заболеваний, таких как ожирение, дислипидемия, инсулинорезистентность или диабет, гипотиреоз, синдром поликистозных яичников и апноэ во сне».
- «Пациенты со случайным печеночным стеатозом, обнаруженным при визуализации (УЗИ, МСКТ и тд), у которых отсутствуют какие-либо связанные с печенью симптомы, и которые имеют нормальную биохимию печени, должны быть оценены на наличие метаболических факторов риска и альтернативных причин развития НАЖБП».
- «Врач должен всегда насторожиться о наличии НАЖБП и НАСГ у пациентов с сахарным диабетом 2 типа».
- «Текущее или недавнее употребление алкоголя> 21 стандартного напитка в среднем в неделю у мужчин и> 14 стандартных напитков в неделю в среднем у женщин является разумным порогом для (определения) значительного потребления алкоголя»
Оценка рисков развития НАЖБП и прогрессирования заболевания.
Неалкогольная жировая болезнь печенСкрининг осложнений НАЖБПи является прогностическим фактором развития сердечно-сосудистых заболеваний и сахарного диабета 2 типа. Однако текущее руководство AASLD не рекомендует проводить скрининг бессимптомных пациентов с высоким риском НАЖБП по следующим причинам:
- дороговизна скрининга;
- ограниченные варианты лечения;
- текущая неэффективность диагностических инструментов скрининга, таких как рутинные анализы печени и УЗИ печени.
Это противоречит руководству EASL, согласно которому пациенты с ожирением или метаболическим синдромом должны обследоваться на НАЖБП с помощью биохимического анализа крови или УЗИ.
Риск развития фиброза у пациентов с НАЖБП и НАСГ.
Фиброз печени у пациентов с НАЖБП прогрессирует нелинейно. Исходные клинические и гистологические характеристики не позволяют точно предсказать, у каких пациентов будет прогрессировать заболевания печени в фиброз или цирроз. Возраст пациента и наличие компонентов метаболического синдрома могут идентифицировать лиц с более высоким риском развития фиброза и цирроза печени. Значительный фиброз печени может быть выявлен неинвазивными методами. Магнитно-резонансная эластография и волновая эластография являются эффективными для определения наличия значительного фиброза печени. Оба этих метода имеют большую точность, чем другие неинвазивные тесты для оценки наличия фиброза.
Неинвазивное тестирование для диагностики неалкогольного стеатогепатита еще не разработано. При подозрении НАСГ следует проводить биопсию печени. Риск фиброза, цирроза и развития ГЦК у пациентов с НАСГ намного выше, чем у пациентов с НАЖБП.
Из руководства Американской ассоциации по изучению заболеваний печени (AASLD):
- Руководство AASLD указывает, что пациенты, у которых обнаружена жировая дистрофия печени, «у которых есть симптомы или признаки, относящиеся к заболеванию печени, или у которых были плохие биохимические анализы, должны оцениваться подозрительными в отношении НАЖБП»
- У лиц с НАЖБП наличие метаболического синдрома «предсказывает наличие стеатогепатита»
- «Биопсия печени должна рассматриваться у пациентов с НАЖБП, у которых повышенн риск развития стеатогепатита и / или прогрессирующего фиброза» или когда «конкурирующая этиология стеатоза печени и наличие и / или тяжесть сопутствующих хронических заболеваний печени невозможно подтвердить без биопсии “.
Скрининг осложнений НАЖБП.
Цирроз в исходе неалкогольного поражения печени зачастую выявляется случайно при визуализации или прохождении плановой диспансеризации. У некоторых пациентов с циррозом печени наблюдаются сопутствующая тромбоцитопения, спленомегалия или высокие показатели фиброза.
НАЖБП связана с повышенным риском развития рака, в том числе ГЦК, колоректального рака у мужчин и рака молочной железы у женщин, особенно у лиц со значительным фиброзом печени. НАЖБП является третьей по распространенности причиной развития ГЦК после алкогольного заболевания печени и гепатита С, и чаще встречается у мужчин, чем у женщин.
ГЦК может развиваться при отсутствии цирроза, хотя вероятность этого низкая. Это поднимает вопрос о том, следует ли обследовать пациентов с НАЖБП при отсутствии цирроза на наличие ГЦК. Большое количество пациентов с НАЖБП и ограниченные возможности современных радиологических методов исследования позволяют предположить, что программы скрининга могут быть бесполезными.
Из руководства Американской ассоциации по изучению заболеваний печени (AASLD):
- «Пациентов с циррозом печени при НАСГ следует обследовать на наличие варикозно-расширенных вен желудка».
- «Пациенты с циррозом печени в исходе НАЖБП должны быть обследованы на предмет выявления гепатоцеллюлярной карциномы».
- «Нынешние данные не поддерживают рутинный скрининг гепатоцеллюлярной карциномой у пациентов с нецирротическим НАСГ».
Связанная патология.
Пациенты с НАЖБП имеют больший риск сердечно-сосудистых заболеваний и хронических заболеваний почек, включая поражения коронарных артерии и цереброваскулярные заболевания. Сердечно-сосудистые заболевания являются частой причиной смерти у пациентов с НАЖБП. Существует обеспокоенность по поводу использования статинов у пациентов с заболеваниями печени из-за потенциального риска лекарственного повреждения печени. Современные данные не идентифицируют статин-ассоциированное повреждение печени; использование статинов для контроля гиперлипидемии у пациентов с заболеваниями печени в настоящее время разрешено. Фактически, данные указывают на то, что статины могут быть полезны у пациентов с заболеваниями печени и могут снижать риск осложнений портальной гипертензии.
Из руководства Американской ассоциации по изучению заболеваний печени (AASLD):
- «Агрессивная модификация факторов риска сердечно-сосудистых заболеваний должна рассматриваться у всех пациентов с НАЖБП».
- «Пациенты с НАЖБП или НАСГ не подвержены более высокому риску серьезных повреждений печени от статинов».
Лекарственные препараты.
- Пиоглитазон уменьшает фиброз печени, в том числе у пациентов без сахарного диабета 2 типа. Необходимы дополнительные исследования, чтобы определить, улучшает ли он общие печеночные результаты у пациентов со стеатогепатитом.
- Витамин Е может снижать биохимические показатели в анализах у пациентов с НАЖБП и улучшать гистологические признаки стеатогепатита.
- Урсодезоксихолевая кислота, метформин и омега-3 жирные кислоты не рекомендуются для лечения НАЖБП.
Трансплантация печени.
Все большему количеству пациентов с НАЖБП выставляют показания к трансплантации печени. Сохранение ожирения и сахарного диабета 2 типа увеличивает образование стеатоза в новом трансплантате печени.
Выводы.
У пациентов с подозрением на НАЖБП необходимо исключить конкурирующую этиологию стеатоза и сопутствующих хронических заболеваний печени.
Количество людей, прочитавших эту статью: 1 779
Неалкогольная жировая болезнь печени: симптомы, лечение
Развивается неалкогольная жировая болезнь печени при воздействии на организм человека токсинов, вирусов и нарушении рациона. Спровоцировать патологию может курение и плохая экологическая ситуация. Заболевание вызывает у пациента слабость, потерю массы тела, пожелтение слизистых и кожи, а также увеличение в размерах брюшной полости за счет скопления в ней жидкости. Выявить жировую болезнь можно при ультразвуковом исследовании или с помощью анализов, определяющих содержание основных ферментов, вырабатываемых органом.
По МКБ-10 патология имеет код К70-К77 в зависимости от особенностей течения.
Причины возникновения
Жировая болезнь печени неалкогольного генеза возникает в результате воздействия на организм человека таких факторов:
- резкая потеря массы тела;
- ожирение тяжелой степени;
- сахарный диабет;
- частые стрессы;
- плохая экология;
- контакт с ядами;
- артериальная гипертензия;
- атеросклероз;
- употребление богатой холестерином пищи;
- прием медикаментозных препаратов с токсическим эффектом на гепатоциты;
- дисбактериоз;
- язвенная болезнь желудка;
- нарушение обмена веществ любого происхождения.
Распространенность
 Питание на ходу и калорийная пища — первые враги печени и органов ЖКТ.
Питание на ходу и калорийная пища — первые враги печени и органов ЖКТ.Жировая болезнь печени неалкогольного происхождения является достаточно часто возникающей патологией. По некоторым данным, от нее страдают 25% населения, а в странах с высоким уровнем жизни эта цифра значительно выше. Такое явление связано распространенным ожирением из-за неправильного и чрезмерно калорийного питания. Недуг поражает все категории населения. От него могут страдать в одинаковой мере мужчины, женщины и даже дети.
Вернуться к оглавлениюСтадии и симптомы
Клинические проявления болезни классифицируются на такие 4 основных периода по тяжести течения:
- Начальный этап. Происходит накопление капель жира в клеточных и межклеточных элементах органа. При этом пациент не ощущает выраженных симптомов и не наблюдается нарушений в функциональной активности органа.
- Вторая стадия или стеатогепатит. Длительное скопление липидов провоцирует выраженный воспалительный процесс в гепатоцитах. Пациент жалуется на тяжесть в правом подреберье, которая усиливается после еды.
- Фиброз. Возникает вследствие длительного и прогрессирующего воспаления и заключается в обрастании печени соединительной тканью. Пациент предъявляет при этом жалобы на значительные боли в животе, возможно периодическое пожелтение слизистых оболочек и склер, тошнота, рвота и потеря массы тела, вплоть до истощения.
- Четвертая стадия или цирроз. Заключается в замещении большей части функционирующей печеночной ткани рубцами. Из-за этого значительно нарушается работа органа. Появляются характерные клинические симптомы, сигнализирующие о недостаточности ферментативной активности железы.
 Нарушение основных функций печени провоцирует постоянное чувство тошноты и частые рвотные позывы.
Нарушение основных функций печени провоцирует постоянное чувство тошноты и частые рвотные позывы.Неалкогольная жировая болезнь печени вызывает развитие у человека таких симптомов:
- тяжесть в животе, тошнота и рвота;
- потеря аппетита;
- похудение, истощение и астения;
- увеличение печени в размерах;
- спленомегалия;
- гиперпигментация кожи шеи и подмышек;
- расширение капилляров и появление сосудистых звездочек, особенно характерно их появление на ладонях;
- желтушность склер и слизистых оболочек.
Как диагностируют?
Заподозрить жировую болезнь печени неалкогольного происхождения можно с помощью внешнего осмотра пациента и расспроса о симптомах, которые его беспокоят. Для подтверждения диагноза необходимо провести ряд лабораторных и инструментальных исследований. Сдача анализов крови и мочи поможет обнаружить метаболическую способность организма и степень недостаточности основных печеночных ферментов. А также с их помощь определяется количество фракций прямого и непрямого билирубина. Показана ультразвуковая диагностика органа, а при необходимости магнитно-резонансная и компьютерная томография, определяющая визуальные изменения паренхимы органа.
Вернуться к оглавлениюЛабораторные методы диагностики
 Забор крови на биохимию проводят утром на голодный желудок.
Забор крови на биохимию проводят утром на голодный желудок.Необходимо провести общий и биохимический анализ крови. В клиническом исследовании обнаруживаются неспецифические признаки воспаления в виде ускорения СОЭ и повышения количества лейкоцитов. Важно определить количество основных ферментов печени и фракций прямого и непрямого билирубина, которые при поражении печени будут увеличенными. А также возрастает количество сывороточных аминотрансфераз, щелочной фосфатазы, трансаминаз и глутаминтранспептидазы. Это свидетельствует о нарушении ферментативной функции печени, а при недостаточности белково-синтетической наблюдается снижение белка, в первую очередь альбумина, уменьшение холестерина и протромбинового индекса.
Вернуться к оглавлениюПри стеатозе печени наблюдается характерная морфологическая картина с вкраплением большого количества жира в клетки и межклеточное вещество.
Инструментальные исследования
 Аппаратная диагностика поможет с высокой точностью установить степень повреждения органа.
Аппаратная диагностика поможет с высокой точностью установить степень повреждения органа.С помощью ультразвукового исследования удается обнаружить гепатоспленомегалию, оценить выраженность стеатоза и выявить портальную гипертензию. При жировой болезни обнаруживается диффузное увеличение яркости паренхимы с повышением ее эхогенности. А также проводится компьютерная и магнитно-резонансная томография печени, которые при использовании контрастного вещества позволяют в точности отследить содержание жировой ткани в органе. Для окончательного и достоверного диагноза выполняется пункционная биопсия тканей с последующим гистологическим исследованием, которая позволяет оценить выраженность воспалительного процесса в печени.
Вернуться к оглавлениюЛечение и восстановление
Терапия неалкогольной жировой болезни печени направлена на улучшение качества жизни пациента и нормализацию биохимических показателей. С этой целью используются витаминно-минеральные комплексы, гепатопротекторы «Гепабене» и другие, антиоксиданты и желчегонные средства. Больному рекомендуется соблюдать строгую диету с ограничением жирной, жареной и острой пищи. Полезными будут умеренные занятия спортом и отсутствие стрессов и нарушений режима дня. Медикаментозное лечение не способствует полному излечению человека, поэтому со временем всем пациентам требуется пересадка печени. Однако если соблюдать все рекомендации и изменить образ жизни, то неалкогольная жировая болезнь печени может войти в длительную ремиссию и не вызывать у человека каких-либо симптомов.
Неалкогольная жировая болезнь печени: основные причины и методы лечения
Неалкогольная жировая болезнь печени, чаще встречается сокращенное название через аббревиатуру НАЖБП, — это патология, в результате которой в клетках печени начинает накапливаться жир, и она перестает выполнять свои функции. Если не предпринимать мер профилактики и не проходить курс лечения, то высока вероятность тяжелых осложнений вплоть до летального исхода.
Сухие цифры статистики неутешительны, по ним до 40% взрослого населения сталкиваются с данным заболеванием в различной степени тяжести. Болезнь не менее опасна, чем цирроз печени или жировая дистрофия печени. Чрезвычайно важно определить болезнь вовремя, для чего необходимо обладать той информацией, которую мы подготовили для вас ниже.

Виды НАЖБП
При неалкогольной жировой болезни в печени человека происходит целый ряд структурных изменений, которые включают:
- стеатоз,
- гепатоз печени,
- жировой гепатоз,
- неалкогольный стеатогепатит.
Стеатоз характеризуется избыточным количеством жира в печени.
Неалкогольный стеатогепатит
Сокращенно НАСГ. Происходит не только накопление жира, но и воспалительными процессами, со временем, приводящими к фиброзу и циррозу.
По медицинской классификации НАЖБП подразделяется на первичную и вторичную.
Первичная жировая болезнь неалкогольного характера является прямым следствием нарушения реакции организма на инсулин (инсулинорезистентность).
Вторичная НАЖБП может возникнуть вследствие множества причин. Вот лишь некоторые из них:

- побочные действия от приема медикаментов,
- осложнения после операции,
- болезни кишечника и пищеварительной системы,
- неправильное питание,
- диеты, особенно низкобелковые,
- голодание,
- резкая потеря массы тела,
- интоксикация организма. Особо опасны отравления грибами, органическим растворителем, фосфором.
Кто находится в группе риска
В медицине понятие метаболического синдрома, объединяющее комплекс нарушений гормонального, клинического и метаболического характера.
В особой группе риска находятся люди, страдающие:
- сахарным диабетом 2 типа,
- ожирением,
- повышенным содержанием триглицеридов в крови.
У диабетиков 2 типа жировая болезнь печени развивается с вероятностью от 70 до 100%.
Основная масса случаев НАЖБП диагностируется у людей среднего возраста в период с 40 до 60 готов, причем более половины всех случаев приходится на женщин. Однако нередко заболевание встречается и у детей, страдающих от избыточной массы тела
Основные причины, приводящие к заболеванию
Все факторы риска можно разделить на 2 группы: внешние и внутренние.
К внешним относятся:
- питание, в котором преобладают жирные и жареные блюда,
- избыточное потребление сладкого, так как именно углеводы способствуют выработке и накоплению жира в печени,
- чрезмерное увлечение кофе,
- вредные привычки: алкоголь, курение, употребление наркотиков,
Перечень внутренних факторов включает:

- ожирение,
- осложнения после ряда патологий, цирроз печени,
- наследственный фактор,
- возраст и естественное старение организма,
- большое количество «плохого» холестерина в крови,
- дисбактериоз.
О чем важно знать! В названии болезни присутствует слово «неалкогольная», что подразумевает исключение из факторов риска алкоголя. Но необходимо помнить, что употребление спиртных напитков может также сыграть свою роль, дополнив неалкогольный фактор риска. У здорового человека процент жира в печени составляет около 5%. Спиртное же усиливает выработку жирных кислот организмом и препятствует их окислению, нарушает состав крови и количество триглицеридов, развивается цирроз печени.
Симптомы
Неалкогольная жировая болезнь печени очень опасна тем, что выявляют патологию в большинстве случаев уже на поздней стадии. Связано это с тем, что болезнь долгое время протекает без симптомов или с небольшими отклонениями, которым большинство пациентов не придают особого значения.
При жировом гепатозе печени в начальной стадии можно выделить лишь следующие симптомы:
- слабость,
- быстрая утомляемость,
- снижение работоспособности,
- повышенная сонливость,
- высокое артериальное давление,
- под рёбрами с правой стороны ощущение легкого дискомфорта и небольшой тяжести,
- гепатомегалия,
- образование «звездочек» сосудов.
С развитием болезни и накоплением большого количества жира в печени, симптомы начинают приобретать выраженный характер:
- сильный кожный зуд,
- постоянное чувство тошноты,
- нарушение пищеварения и стула,
- кожа и белки глаз приобретают желтый оттенок (желтуха),
- становится визуально заметно увеличение живота,
- появляются выраженные когнитивные расстройства.
Диагностика
Для постановки диагноза неалкогольная жировая болезнь печени, либо его отрицания, после опроса и первичного осмотра пациента, врач предписывает сдать ряд анализов и пройти диагностические процедуры. Как мы уже говорили ранее, НАЖБП практически не имеет симптомов, а те симптомы, что имеются, присущи очень многим другим заболеваниям и возникает необходимость в дифференциации.
Из анализов наиболее информативным является биохимический анализ крови, в котором содержится ряд показателей, по которым можно оценить состояние печени.
Одной из наиболее трудных задач в диагностике НАЖБП является исключение или оценка влияния алкогольной составляющей. Есть ряд характерных маркеров для оценки, но такие тесты не всегда способны дать однозначный ответ о влиянии алкоголя на развитие болезни.
Как лечить НАЖБП
Лечение неалкогольной жировой болезни печени должно носить комплексный характер.
Медикаментозная терапия включает:

- нормализацию метаболизма,
- предотвращение окислительных стрессов,
- восстановление нормальной микрофлоры кишечника,
- лечение стеатогепатоза,
- лечение фиброза и других сопутствующих патологий.
Особо необходимы ограничения в пище и соблюдение диеты тем пациентам, которые страдают избыточным весом, борьба с ним является одним и ключевых моментов в лечении. Снижение веса на 10 процентов, по статистике, уже приводит к значительному улучшению самочувствия, болезнь отступает и регрессирует.
Однако такая диета должна разрабатываться исключительно грамотным диетологом, а ее соблюдение сопровождаться промежуточным врачебным контролем. Самостоятельное стремление похудеть и голодание могут привести к катастрофическим последствиям и перетеканию болезни в острую стадию и проявлению некроза.
Вне зависимости от того, страдает пациент ожирением или нет, его рацион питания должен включать достаточное количество витаминов и минералов, количество белков должно быть достаточно высоким, а вот жиры имеющие животное происхождение, напротив, следует максимально исключить.
Ряд продуктов обладают свойством препятствовать накоплению жиров в печени и производят их инфильтрацию, приводя в норму ожиревшую печень. Наиболее популярные из них — это овсянка, пшеничная и гречневая каша, творог.
Помогут в борьбу с НАЖП эссенциальные фосфолипиды, являющиеся основой лекарственного препарата «Эссенциале форте Н», который всегда назначают при НАЖП. Его прием способствует снижению скорости развития соединительной ткани и приводит в норму обмен липидов. Тем самым устраняется та причина, по которой в клетках печени накапливается жир.
Пациенту необходимо полностью пересмотреть свой образ жизни, соблюдать правильную диету и достаточную физическую активность. Однако здесь также имеется оговорка: физическая активность должна быть дозированной, так как чрезмерные нагрузки очень вредны, заниматься спортом нужно, но дозировано.
Пациентам рекомендуется пройти консультацию у специалиста по лечебной физкультуре и следовать его рекомендациям, соблюдая отличия от тех советов, которые модно найти в Интернете.
Прогноз лечения благоприятен только на начальных стадиях, а на поздних, очень высок риск полного поражения печени и летального исхода.
Профилактика

Профилактика НАЖБП состоит в ведении здорового и активного образа жизни, отказ от вредных привычек, контроль своего психоэмоционального состояния и сведение к минимуму количества стрессов.
Нужно контролировать уровень холестерина и предпринимать меры к его снижению.
В Интернете и СМИ широко рекламируются различные биологические добавки к пище (БАДы) в большинстве своем импортные, но встречаются также и отечественного производства. Их ингредиентами являются все те же эссенциальные фосфолипиды, карнитин и витамины, помогающие нормализовать жировой обмен, предотвратить цирроз печени.
Относиться к таким препаратам нужно настороженно и не считать их панацеей от болезней печени. Если вы решитесь на покупку, то первоначально проконсультируйтесь с врачом, а у продавца в обязательном порядке потребуйте лицензию и сертификат, чтобы убедиться, что БАД легален и не причинит вам вреда вместо ожидаемой пользы.
Заключение
Несмотря на развитие медицины течение заболевания и полный список причин, или патогенез, которые приводят к появлению НЖБП, до сих пор не изучены досконально. Известно лишь о его связи с избыточным весом, диабетом, заболеваниями сердечно-сосудистой системы.
От данной болезни не застрахован никто, а количество людей, имеющих ожирение печени, в той или иной степени, поражает – это практически каждый второй житель нашей страны. Неалкогольная жировая болезнь печени становится настоящей проблемой современного времени и, чем более благополучна страна и уровень жизни населения, тем большее количество случаев диагностируется. Цирроз печени диагностируется реже, чем НАЖБП.
В случае неалкогольной жировой болезни печени не все так просто, как, например, при ее поражениях, возникающих при алкоголизме. Ведь даже здоровый и правильный образ жизни не дает никаких гарантий, а может лишь снизить вероятность возникновения НАЖБП.
Огромной проблемой является то, что накопление в печени жировых отложений никак себя не проявляет до тех пор, пока нарушения не станут системными, и в этом случае, даже при проведении лечения, сохраняется высокая вероятность летального исхода.
Выход только один и заключается он в периодическом прохождении профилактического осмотра у врача и сдаче анализов, по которым можно судить о состоянии печени и появлении отклонений в ней.
Видео
Жировой гепатоз. Стеатоз печени. Жировая болезнь печени. Неалкогольный стеатогепатит.
 Загрузка…
Загрузка…причины, признаки, симптомы и лечение
Одно из распространенных заболеваний печени, связанное с нарушениями обменных или метаболических процессов, заключается в чрезмерном образовании жировых тканей. Происходить это может по разным причинам, наиболее часто из-за употребления спиртного. Нередки случаи, когда развивается неалкогольная жировая болезнь печени, которая может давать не менее серьезные осложнения для организма.
По мкб 10 заболевание не имеет однозначного обозначения, наиболее часто его определяют, как код К 76.0.
Патогенез и стадии
Среднее содержание жировых тканей не должно превышать 5% от общей массы печени, если этот показатель больше, то уже можно считать, что развивается стеатоз. Под этим термином понимается накопление жировых отложений, связанное с нарушениями обменных реакций.
По своей структуре жиры в незначительном количестве не наносят вред органу, но по мере разрастания начинают провоцировать воспалительные процессы, которые ведут к серьезным дисфункциям органа.
Заболевание делится на стадии стеатоза, которые имеют следующие характеристики:
- Первая или жировой гепатоз. Начальная стадия развития, когда в тканях печени только еще повышается концентрация жиров и печень справляется с их выводом, но не в полную меру. Еще никаких патологических реакций не происходит, дисфункции органа не наблюдаются.
- Вторая или метаболический стеатогепатит. Формирование жировых соединений приводит к нарушениям обменных процессов, возникают воспалительные реакции, вследствие которых уничтожаются здоровые клетки печени или гепатоциты. Восстанавливать их в достаточном объеме орган уже неспособен и начинают развиваться более серьезные патологические процессы, ведущие к отмиранию тканей печени к сбоям в ее работе.
- Третья или цирроз. Последняя стадия, ведущая к необратимым последствиям не только для печени, но и всего организма. Гепатоциты замещаются соединительной тканью, отмечаются опасные для жизни дисфункции внутренних органов.
Каждая из стадий имеет свои особенности развития и дополнительную специфическую классификацию относительно степени и структуры поражения. Есть некоторые отличия протекания заболевания и от первопричины, в связи с которой стали интенсивно формироваться жировые отложения в печени.
Причины
Определить однозначные причины развития НАЖБП иногда сложно, так как механизм появления этой патологии полностью не изучен.
В медицинской практике выделяют основные или наиболее распространенные провоцирующие факторы, при которых чаще всего диагностируется заболевание. К ним относятся следующие явления:
- Лишний вес, общее ожирение организма. Это может быть связано с перееданием, малоподвижным образом жизни или с любыми другими причинами, ведущими к набору массы.
- Сахарный диабет. Преимущественно это проблемы с усвоением инсулина, а не с его количеством в организме, что характерно для диабета 2 типа. Сахарный диабет и жировая болезнь печени имеют определенную взаимосвязь из-за особой функции инсулина. Он участвует во многих метаболических или обменных процессах. С изменениями его концентрации наступают нарушения в ряде реакций, в том числе направленных на расщепление, выведение жиров.
- Последствия приема медикаментов.
- Отравления, интоксикация химическими соединениями, влияющими на метаболизм.
Спровоцировать стеатоз могут врожденные патологии, например, заболевания Вильсона-Коновалова. Диагностироваться НАЖБП может и при длительном голодании, когда у организма запускается обратная реакция и он начинает накапливать жиры во внутренних органах, обменные процессы проходят с нарушениями.
Клинические проявления
Как и многие заболевания печени, жировая болезнь проявляется определенными симптомами уже на том этапе, когда присутствуют проблемные очаги, нарушающие работу органа. На начальной стадии никаких неприятных ощущений и недомоганий человек не чувствует, хотя диагностические мероприятия уже позволяют предположить развитие НАЖБП.
Начиная с перехода стеатоза во вторую стадию, могут наблюдаться следующие признаки:
- Чувство тяжести в области правого подреберья. Со временем возможны болевые ощущения, но слабовыраженные.
- Расстройство пищеварения, тошнота.
- Общая слабость, быстрая утомляемость.
- Высыпания на кожу, зуд.
При скоплении жировых отложений печень не справляется со своими функциями и могут возникать осложнения, проявляющиеся в виде синдрома желтухи, асцита, анемии и других опасных реакций.
Если человек болен сахарным диабетом и одновременно у него прогрессирует неалкогольная жировая болезнь печени, то есть вероятность усугубления симптоматики инсулинорезистентности.
Диагностика
Определить заболевание желательно на ранней стадии, когда процесс является еще обратимым и есть возможность восстановить функции печени и исключить фиброзные очаги. Сделать это можно с помощью следующих диагностических мероприятий:
- Анализ крови. сдается ОАК и биохимический, по которому определяется содержание ряда соединений, в том числе триглицеридов, холестерина, ферментов. Отклонения от нормы может свидетельствовать о развитии патологических процессов, в

 В случае необходимости добавляются витамины группы В.
В случае необходимости добавляются витамины группы В.