Хроническая идиопатическая крапивница: новый подход в эффективной терапии заболевания
Крапивница — гетерогенная группа заболеваний, для которых характерна диффузная или ограниченная сыпь в виде зудящих волдырей или папул. Хроническая крапивница (ХК) характеризуется рецидивирующими эпизодами, которые возникают не реже двух раз в неделю в течение 6 недель.

Волдырь — основной морфологический элемент крапивницы, представляющий собой ограниченный отек дермы, в диаметре от нескольких миллиметров до нескольких сантиметров, гиперемированный по периферии и более бледный в центре, волдырь имеет временный характер.
При распространении отека на
Крапивница — одно из самых распространенных аллергических заболеваний, которое встречается как у детей, так и взрослых. Согласно статистическим данным, около 20% населения в течение всей жизни перенесли, по крайней мере, один ли два эпизода крапивницы.
Хроническая крапивница
У 30% пациентов крапивница имеет рецидивирующий характер — атаки повторяются месяцами или годами. Женщины чаще страдают, чем мужчины.
В 90% случаев установление причины хронической крапивницы затруднительно и порой почти невозможно. Поэтому в таком случае говорят о хронической идиопатической крапивнице (ХИК).
Хроническая идиопатическая крапивница значительно снижает качество жизни пациента.
Причины хронической крапивницы
Существует большое количество как экзогенных, так и эндогенных причин крапивницы
Пищевые продукты – истинные аллергены и псевдоаллергены
Часто, возникновение крапивницы связывают с потреблением определенных продуктов, таких как моллюски, яйца, орехи, клубника или некоторые хлебобулочные изделия. Триггерными пищевыми факторами являются также консерванты, подсластители, искусственные пищевые красители, ароматические летучие соединения в томатах, травах, вине, салициловой кислоте, апельсиновом масле, спирте и диетических жирах. Псевдоаллергический характер крапивницы, при употреблении пищевых продуктов, чаще встречается в детском возрасте. Часто причастными пищевыми добавками являются азокрасители, например, тартразин, соединения бензойной кислоты и др.
Аутоиммунная крапивница
В настоящее время около 30-50% пациентов с хронической крапивницей имеют циркулирующие функциональные аутоантитела против высокоаффинного IgE-рецептора (FCeRIa) или против IgE. Кроме того, крапивница может быть связана с рядом других аутоиммунных заболеваний, например, системная красная волчанка, криоглобулинемия, новообразования, ювенильный ревматоидный артрит, аутоиммунный тиреоидит, включая болезнь Грейвса. Крапивница является особенностью проявления редких генетических синдромов Макла — Уэльса и Шнитцлера.
Инфекции
Некоторые инфекционные агенты, как известно, вызывают крапивницу: вирус гепатита В, некоторые виды стрептококков и микоплазмы, Helicobacter pylori, Mycobacterium tuberculosis и вирус простого герпеса. Также причиной хронической крапивницы могут быть паразитарные инвазии, такие как строгилоидоз, лямблиоз и амебиаз.
Идиопатическая крапивница (причина не установлена)
Большинство случаев хронической крапивницы считаются идиопатическими. Недавно было принято, что аутоиммунитет играет ключевую роль в патогенезе у многих пациентов с хронической крапивницей.
Лекарственные препараты
Крапивницу могут вызвать или усугубить ее течение ряд известных и широко используемых препаратов, например, аспирин, другие нестероидные противовоспалительные препараты, опиоиды, ингибиторы АПФ, оральные контрацептивы. Аспирин является причиной новых атак хронической крапивницы у 6,7-67% пациентов.
Контактная крапивница

Иногда крапивница может возникать в течение 30-60 минут после контакта с триггерным фактором. Уртикарии могут быть как локально, в месте контакта, или распространяться по всему телу. Факторы, которые могут вызвать крапивницу контактно: латекс (особенно у работников здравоохранения), растения, животные (например, гусеницы, перхоть собаки, кошки и др.), лекарства и продукты питания (например, рыба, чеснок, лук, помидор, топические мази).
Стресс
У некоторых пациентов, психологические факторы могут играть важную роль в течении крапивницы. Доказано, что снижение дегидроэпиандростерона сульфата, которое наблюдается при хронической крапивнице, связано с психологическим расстройством. Депрессия может также вызвать или усугубить течение хронической крапивницы.
Физическая крапивница
Составляет около 15% всех случаев крапивницы и вызвана экзогенными механическими стимулами. Некоторых виды физической
крапивницы:


- Уртикарный дермографизм
- Отсроченная крапивница вследствие давления
- Холодовая крапивница
- Аквагенная крапивница — воздействие воды
- Холинергическая крапивница – воздействие тепла, физические упражнения или стресс
- Солнечная крапивница — солнечная экспозиция
- Вибрационная крапивница
Как проявляется хроническая крапивница?
Хроническая крапивница ассоциируется с разнообразными клиническими проявлениями. В основном она характеризуется быстрым появлением волдырей и / или ангиоотека. Сам волдырь состоит из трех типичных признаков: выпуклость в центре и разный размер волдырей, ощущение зуда или жжения, высыпания исчезают обычно через 1-24 часа.
Волдыри (уртикарии) могут появляться по всему телу, включая кожу головы, ладони и подошвы. Головная боль, головокружение, охриплость голоса, одышка, тошнота, рвота и боль в животе могут возникать как сопутствующие системные проявления тяжелых эпизодов крапивницы. У пациентов с аутоиммунными антителами нет отличительных диагностических клинических признаков.
Несмотря на обширные лабораторные исследования, 50% случаев хронической крапивницы остаются идиопатическими.

Лечение хронической идиопатической крапивницы
Режим лечения должен быть адаптирован индивидуально к каждому пациенту.
Общие меры лечения хронической крапивницы предполагают
- Рекомендуется избегать употребления аспирина и других НПВП, поскольку эти препараты усугубляют хроническую крапивницу примерно у 30% пациентов.
- Необходимо избегать большого количества салицилата в рационе питания. Салицилаты являются активным метаболитом аспирина и встречаются во всех растительных веществах в некоторой степени (фрукты, овощи, растительные добавки и т. др.).
- Препаратами первой линии в терапии хронической крапивницы по-прежнему остаются антигистаминные препараты второго поколения, которые назначаются не менее чем на 14 дней. При отсутствии эффекта дозу антигистаминных препаратов можно увеличить в четыре раза.
- В случае тяжелого течения заболевания возможно назначение коротких курсов (3–7 дней) системных глюкокортикостероидов (ГКС).
- Препаратами второй и третьей линии терапии являются: Н2-гистаминоблокаторы, циклоспорины, антилейкотриеновые препараты.
Омализумаб – новое поколение препаратов в лечении хронической идиопатической крапивницы
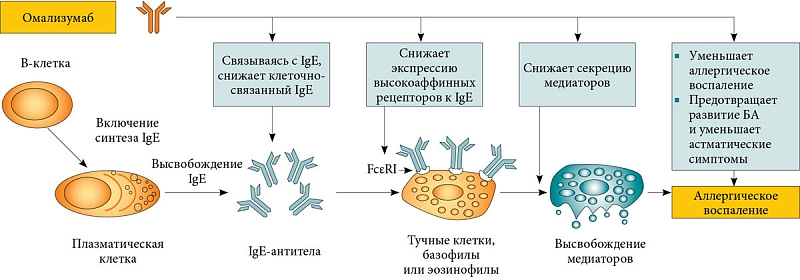
Омализумаб представляет собой рекомбинантное гуманизированное моноклональное антитело, которое селективно связывается с человеческим иммуноглобулином Е (IgE) и предупреждает его связывания с FCεRI (рецептором, который имеет высокое сродство с IgE), снижая, таким образом, количество свободного IgE, способного запустить аллергический каскад.
Сегодня, проведено большое количество клинических исследований эффективности и безопасности использования омализумаба в лечении хронической идиопатической крапивницы (Ig E – зависимой) в качестве терапии третьей линии в дополнение к высоким дозам антигистаминных препаратов (блокаторов Н1 гистаминовых рецепторов).
Согласно исследованиям омализумаб является эффективным и безопасным методом лечения хронической идиопатической крапивницы у пациентов, не отвечающих на лечение антигистаминными препаратами (блокаторами Н1 гистаминовых рецепторов).
Идиопатическая крапивница: симптомы и лечение
Хроническая идиопатическая крапивница – аллергическая воспалительная кожная реакция. Как правило, причиной возникновения кожной аллергии является воздействие на организм вещества – аллергена, по отношению к которому в его иммунной системе имеются чувствительные элементы (лейкоциты). Идиопатической крапивницей называют разновидность аллергической крапивницы, у которой не удалось идентифицировать причину возникновения – аллерген, вызывающий развитие иммунной реакции гиперчувствительности. Ранее все случаи крапивницы, когда не удавалось выяснить причины ее возникновения, относили к идиопатической. С течением времени происходило усовершенствование диагностических и лечебных методик, понимание механизма формирования патологии и болезнь отнесли к хроническим патологиям. Сейчас принято считать, что в основе формирования идиопатической крапивницы лежат аутоиммунные процессы – процессы реагирования иммунной системы против собственных клеток организма. Патология сопровождается целым комплексом признаков, причиняющих больному значительный моральный и физический дискомфорт. Своевременная диагностика идиопатической хронической крапивницы и правильно подобранные терапевтические и профилактические методы – залог быстрого достижения длительного и качественного периода ремиссии. При четком соблюдении рекомендаций лечащего врача в ряде случаев заболевание не возвращается вовсе. Содержание статьиСимптоматика болезни
Основное дифференциальное отличие идиопатической крапивницы от острой крапивницы – длительность ее течения (идиопатическая разновидность крапивницы имеет продолжительность от двух месяцев и более). Также болезнь сопровождается такими признаками:- Формированием на кожных покровах округлых волдырей и зудящих элементов разной формы и различного размера, обладающих четкими границами. Волдыри и сыпь имеет багровый цвет и заполнены прозрачной жидкостью и при механическом воздействии лопаются. Высыпания беспокоят пациента на протяжении всего течения заболевания, однако они могут менять свою локализацию на эпителии.
- Воспалением и гиперемией пораженной высыпаниями кожи.
- Образованием сильных ощущений кожного зуда и жжения. На их фоне больной часто расчесывает сыпь и на эпителии возникают обширные раневые поверхности. Наличие открытой раны представляет угрозу инфицированием бактериальными, вирусными или грибковыми инфекциями.
- Отечностью кожного слоя.
- Нарушением психического и эмоционального здоровья пациента. Часто наблюдается возникновение бессонницы, вялости, апатии, повышенного уровня утомляемости и раздражительности, депрессивного и угнетенного состояния.

Причины формирования идиопатической крапивницы
Как и любая аллергия, идиопатическая крапивница является результатом реакции гиперчувствительности иммунной системы организма. Формирование признаков патологии происходит под действием медиаторов воспаления и прочих биологически активных веществ, выбрасываемых в кровоток тучными клетками иммунитета. На фоне ряда болезней может происходить образование аутоантител, способных связываться с особыми рецепторами на мембране тучных клеток. В ответ на попадание в организм аллергика аллергена – особого вещества, по отношению к которому в нем имеются чувствительные лейкоциты, происходит формирование комплекса антиген-антитело. Это комплекс связывается с аутоантителами и рецепторами на тучной клетке, приводят к ее активации и высвобождению веществ, вызывающих аллергическую симптоматику (гистамина, сератонина и прочих). В качестве аллергена могут выступать самые разнообразные вещества и соединения:- продукты питания;
- косметика;
- шерсть, перо или слюна животных;
- бытовая химия;
- химические соединения;
- лекарственные средства;
- пыль;
- ткани и материалы;
- пыльца растений.
 Формирование идиопатической крапивницы могут вызвать такие внутренние болезни и нарушения, как:
Формирование идиопатической крапивницы могут вызвать такие внутренние болезни и нарушения, как:- Инфекции организма (крапивница возникает на фоне синусита, стоматита, гепатита, ВИЧа, СПИДа, холецистита, вагинита, простатита, гепатита, опоясывающего лишая).
- Ревматоидный артрит (аутоиммунная болезнь, которая заключается в том, что клетки иммунной системы атакуют ткани суставов, вызывая их разрушение).
- Волчанка (заболевание аутоиммунного характера, которое характеризуется поражением суставов и кожных покровов).
- Болезнь Ходжкина.
- Синдром Шегрена.
- Сахарный диабет.
- Нарушения в процессах обмена, катаболизма и анаболизма в организме.
- Нарушения в работе почек и мочевыводящей системы.
- Злокачественные образования легких, яичников, печени, толстой кишки.
- Сбои в нормальном гормональном фоне организма в период беременности, на фоне предменструального синдрома или использования лекарственных средств стероидной природы.
- Бесконтрольное использование таких лекарств, как напроксен, аспирин или ибупрофен.
- Хроническая крапивница.
- Сильный стресс и психо-эмоциональное перенапряжение.
- Заболевания эндокринной системы организма.
Процесс диагностики
Если возникает аллергия, первое место в ряде лабораторных исследований занимает процесс установления природы аллергена, который провоцирует аллергическую реакцию в организме. Однако при идиопатической крапивнице аллерген не выступает в роли причины болезни, а лишь является фактором, способным вызвать кожную реакцию. Развитие патологии происходит на фоне аутоиммунного реагирования организма. Процесс диагностики идиопатической крапивницы включает в себя прохождение:- биохимического анализа крови;
- общего клинического анализа крови;
- анализа крови на инфекционные и вирусные заболевания;
- общего анализа мочи;
- паразитологического исследования.
При необходимости назначается дополнительное обследование. Также понадобится осмотр у дерматолога, иммунолога, аллерголога, уролога и гастроэнтеролога. Если в ходе обследования не было установлено диагноза системной крапивницы, ставят диагноз идиопатической крапивницы.

Медикаментозная терапия болезни
В терапии идиопатической крапивницы используют такие лекарственные средства:- Антигистаминные препараты. Они уменьшают отек, покраснение, чувства жжения и зуда, борются с кожными высыпаниями. Применяют антигистамины в форме таблеток (Цетрин, Лоратадин, Агистам, Диазолин, Тавегил, Супрастин, Кларитин, Эдем, Эриус), капель (Фенистил, Зодак, Цетиризин), сиропов (Кларитин, Л-Цет, Эдем, Эриус) для перорального использования, внутримышечных инъекций (Тавегил, Супрастин, Дипроспан, Бетаметазон), мазей (Фенистил). В тяжелых формах болезни используют мази на основе глюкокортикостероидов: Гидрокортизон, Целестодерм, Акридерм, Бетаметазон. Также местно используют такие негормональные мази, как Лостерин, Радевит и Эплан.
- Сорбенты применяют для выведения из организма токсичных веществ (Сорбекс, Белуй уголь, Активированный уголь, Атоксил, Смекта, Неосмектин).
- Ферментативные препараты (Фестал, Панкреатин, Мезим, Панзинорм, Креон, Микразим).
- Седативные средства для снятия психического и эмоционального напряжения.
- Противовирусные, противогрибковые препараты или антибиотики применяют в случаях дополнительно присоединения различных инфекций.

Народные методы лечения
Дополнительно к медикаментозному лечению в процессах терапии используют рецепты народной медицины. Однако перед их использованием необходимо проконсультироваться со специалистом и помнить, что в качестве составляющих компонентов в них используют лекарственные растения, которые сами по себе могут являться аллергенами и вызывать усиления симптоматики идиопатической крапивницы. В терапии болезни применяют:- Сок из сельдерея. Необходимо выпивать утром натощак 100-150 мл свежевыжатого сока из сельдерея. Воспаленные кожные покровы также можно обрабатывать соком сельдерея.
- Порошок корня аира. Для его приготовления необходимо измельчить в кофемолке до состояния порошка корни растения аира. Дважды в день принимают по ½ чайной ложки порошка, запивая 200 мл теплой дистиллированной воды.
- Ванны с пищевой содой. Их применяют в случаях поражения обширных участков кожных покровов. Необходимо наполнить ванну водой температурой 37-40 ºС и растворить в ней стакан пищевой поваренной соды. Принимают ванну каждый вечер на протяжении 30-45 минут.
- Мазь на основе алоэ и токоферола. Для приготовления средства необходимо смешать свежевыжатой сок из листа алоэ с токоферолом в соотношении 1:1. Полученную смесь наносить в течение 30 дней на пораженные участки кожных покровов дважды в день.
- Магнезию используют для протирания кожи. Это средство поможет успокоить кожу и укрепить защитные и барьерные функции эпителия. К пораженным слоям кожных покровов прилаживают компресс с молочком магнезии на 10-15 минут.
- Компресс на основе крахмала и пищевой поваренной соды. Кукурузный крахмал и пищевую поваренную соду (по ½ стакана) заливают 200-250 мл теплой прокипяченной воды и размешивают до получения однородной консистенции. Компресс используют один раз в неделю в случаях поражения обширных участков кожного слоя. Смесью пропитывают отрез марли и накладывают его на кожу на 10-15 минут.

Профилактика болезни
Даже при условии выполнения всех терапевтических указаний, возможен рецидив патологии. Часто он происходит на фоне:- принятия алкогольных напитков;
- сильного психического и эмоционального напряжения, стрессов;
- физического истощения;
- ношения тесной одежды;
- контакта с большим количеством аллергенов;
- длительного воздействия жары или холода.
- Отказаться от вредных привычек.
- Вести здоровый образ жизни.
- Соблюдать режима труда и отдыха.
- Избегать стрессов и травмирующих психику состояний. При необходимости применять успокоительные препараты растительного происхождения (Барбовал, Фитосед, Седафитон, Но-Пассит, Персен, Пустырник, Валериана).
- Избегать контакта с аллергенами.
- Регулярно проводить влажную уборку жилых помещений, проветривать их.
- Соблюдать правила личной гигиены.
- Пользоваться качественными гипоаллергенами средствами бытовой химии и косметикой.
- Закаливать организм.
- Регулярно проходить обследование у лечащего врача.
- Носить одежду из натуральных тканей.
- Избегать длительного воздействия холода, ветра и солнечного излучения.
 Среди прочих самым эффективным методом профилактики считается гипоаллергенная диета. Людям, у которых выявлена аллергия или идиопатическая крапивница рекомендовано исключить из своего рациона продукты, содержащие большое количество аллергенов: мед, орехи, яйца, молоко, морепродукты, цитрусовые, какао. Также рекомендовано отказаться от жаренной, копченой, соленой, острой пищи, консерв и пищи, содержащей красители, ароматизаторы, усилители вкуса, пищевые добавки.
Среди прочих самым эффективным методом профилактики считается гипоаллергенная диета. Людям, у которых выявлена аллергия или идиопатическая крапивница рекомендовано исключить из своего рациона продукты, содержащие большое количество аллергенов: мед, орехи, яйца, молоко, морепродукты, цитрусовые, какао. Также рекомендовано отказаться от жаренной, копченой, соленой, острой пищи, консерв и пищи, содержащей красители, ароматизаторы, усилители вкуса, пищевые добавки.Видео по теме: Правда и мифы об аллергии
Оцените статью
Хроническая крапивница: препарат выбора | Таха Т.В., Нажмутдинова Д.К.
Статья посвящена лечению хронической крапивницы
Хроническая идиопатическая крапивница (ХИК) – это заболевание кожи, которым страдает 0,1–3% населения. ХИК поражает, как правило, лиц трудоспособного возраста, так как начало заболевания чаще приходится на второе и четвертое десятилетия жизни, при этом хотя бы один эпизод крапивницы в течение всей жизни возникает у 15–20% как детского, так и взрослого населения. Хроническую крапивницу в 2 раза чаще диагностируют у женщин среднего возраста, что обусловлено наличием дисгормональных и нейроэндокринных расстройств [1, 2]. Приблизительно у 50% больных хроническая крапивница сочетается с отеком Квинке [3]. У пациентов с ХИК значительно нарушается качество жизни, что выражается в нарушении сна, изменении эмоционального фона, возникновении определенных проблем в повседневной жизни [4, 5].Крапивница может быть как самостоятельным заболеванием, так и симптомом целого ряда заболеваний.
Клинические проявления крапивницы являются результатом высвобождения и синтеза медиаторов, преимущественно тучными клетками, расположенными в коже, к чему приводят иммунные, неиммунные, а также идиопатические факторы.
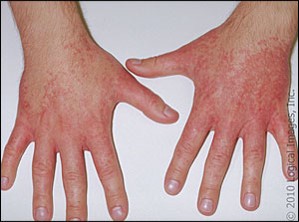
Первичным элементом при крапивнице является волдырь – уртика. При надавливании уртикарный элемент бледнеет, что свидетельствует о наличии в очагах поражения кожи расширенных кровеносных сосудов и отека. Уртикарная сыпь сопровождается зудом, который усиливается ночью и сохраняется от нескольких минут до 48 ч [6]. Спустя указанный срок элементы сыпи бесследно исчезают, однако новые высыпания могут появляться в разное время на других участках тела (рис. 1) [7].
На гистологическом уровне – это отек и периваскулярная инфильтрация лимфоцитами, тучными клетками, эозинофилами и нейтрофилами эпидермиса и верхнего слоя дермы со сдавлением вен и лимфатических сосудов. Крапивница и отек Квинке могут развиваться вместе или раздельно. Если отек охватывает кожу и подкожные ткани, такое состояние определяется как ангионевротический отек, или отек Квинке. При крапивнице в процесс вовлекаются только поверхностные слои кожи. При отеке Квинке зуд выражен меньше, но боль и чувство жжения аналогичны. Крапивница может встречаться на любой части тела, в то время как отек Квинке — чаще на участках, богатых соединительной тканью, на лице, конечностях и гениталиях. В отличие от других форм отека, симметричность его расположения отсутствует (рис. 2) [8].


Выделяют острую (до 6 нед.) и хроническую (более 6 нед.) крапивницу. При многократном появлении высыпаний диагностируют рецидивирующую крапивницу.
Крапивница наиболее часто связана с пищевой, лекарственной аллергией, а также может быть опосредована глистной инвазией, вирусной инфекцией. При этом у половины больных причину уртикарной сыпи выявить не удается – такая крапивница обозначается, как идиопатическая. Ранее считалось, что крапивница в большинстве своем является идиопатической и составляет 80–95% от всех случаев крапивницы. В литературе последних лет все реже встречается название «идиопатическая крапивница», более распространенным стал термин «хроническая крапивница», так как в процессе многолетнего наблюдения за больными с ранее установленным диагнозом «идиопатическая крапивница» многими исследователями в 35-55% случаев был выявлен аутоиммунный генез [7, 8]. Хроническая крапивница также может быть опосредована паразитами, что объясняется их стимулирующей ролью в развитии IgE-иммунного ответа, однако, клиническое разрешение крапивницы путем элиминации паразитов достигается лишь в 8–16% случаев [9]. Одной из причин повышенной активации тучных клеток у больных хронической крапивницей называют часто выявляющуюся инфекционно-воспалительную патологию органов пищеварительного тракта.
Инфекция Helicobacter pylori также рассматривается в связи с хронической крапивницей. Установлено, что частота ее выявления среди больных крапивницей и в популяции одинакова. Однако иммунный ответ на H. pylori у пациентов с крапивницей может отличаться. Более того, анализ существующих исследований выявил, что ремиссия крапивницы более вероятна в тех случаях, когда антибактериальная терапия приводит к иррадикации H. pylori [10]. У части больных обнаружено сочетание хронической крапивницы с аутоиммунной патологией щитовидной железы, сопровождающейся выявлением в сыворотке антитиреоидных антител, которые могут быть маркером аутоиммунного характера, однако механизмы связи антитиреодных аутоантител с активацией тучной клетки остаются неясными [11].
При ХИК уртикарные элементы сохраняются дольше, чем при различного рода физической крапивнице, – обычно до 8–12 ч и сопровождаются более выраженным зудом, особенно вечером и ночью. При ХИК у 25–45% больных обнаруживают признаки аутоиммунного заболевания. У таких больных уровень сывороточного иммуноглобулина Е (IgЕ) существенно ниже, а к обильной и распространенной уртикарной сыпи добавляется выраженный зуд [12]. При исследовании биоптатов кожи у пациентов с ХИК и наличием FcεRI/IgE-антител нередко выявляют периваскулярные инфильтраты, в основном состоящие из нейтрофилов, эозинофилов и мононуклеарных клеток [13, 14]. Почти у трети больных ХИК выявляются аутоиммунные реакции на ткань щитовидной железы. При этом у большинства из них отсутствуют какие-либо клинические симптомы поражения щитовидной железы и изменение уровней гормонов, отмечается уменьшение или исчезновение симптомов крапивницы после назначения L-тироксина [11, 14–16].
Помимо оценки анамнеза, клинических симптомов заболевания и его течения, в проведении дифференциальной диагностики хронических крапивниц помогают лабораторные исследования:
• кожные тесты или определение специфических IgЕ-антител в крови позволяют выявить связь сыпи с едой, лекарственными препаратами, укусами насекомых, пыльцой растений, животными;
• посев при наличии хронического очага воспаления для выделения культуры бактерий и определения их чувствительности;
• исследование функции щитовидной железы;
• анализ кала на яйца гельминтов;
• тесты на наличие аутоантител;
• общий анализ крови, СОЭ, определение С-реактивного белка;
• выявление H. pylori [17] .
Основными препаратами в лечении хронической крапивницы служат антигистаминные препараты. Несмотря на то, что антигистаминные средства I поколения (дифенгидрамин, гидроксизин и т. д.) эффективно устраняют симптомы крапивницы, их назначение сопряжено с возникновением большого числа побочных эффектов. К ним относятся сонливость, антихолинергический эффект (сухость слизистых оболочек, головокружение, запор, задержка мочеиспускания и др.), нарушение памяти, внимания, которые могут сохраняться в течение суток после приема препарата. В соответствии с Международным руководством по лечению крапивницы (EAACI/GA2LEN/ EDF/WAO management guideline) антигистаминные препараты I поколения (седативные) не должны использоваться в качестве первоочередного лечения больных крапивницей. Исключением могут быть только те ситуации, когда невозможно использовать антигистаминные препараты II поколения.
В настоящее время первоочередным считается назначение неседативных антигистаминных препаратов II поколения. Эти препараты, лишенные побочных эффектов, присущих антигистаминным средствам I поколения, не менее эффективно блокируют Н1-рецепторы к гистамину и подавляют симптомы крапивницы, существенно улучшая качество жизни больных [18, 19].
Среди «неседативных» антигистаминных препаратов особого внимания заслуживает дезлоратадин (Элизей), являющийся первичным фармакологически активным метаболитом хорошо известного лоратадина.
Дезлоратадин – препарат, поступающий в организм в виде активного вещества, что обеспечивает его более высокий профиль безопасности. Он был синтезирован в 1998 г., в России зарегистрирован в 2001 г. Дезлоратадин обладает способностью подавлять острую фазу аллергического ответа за счет блокирования h2-рецепторов. В экспериментальных исследованиях было показано, что дезлоратадин отличается наибольшим сродством к Н1-гистаминовым рецепторам и медленной диссоциацией из связи с ними. Дезлоратадин неконкурентно связывается с h2-рецепторами и, по данным клинических исследований, обладает в 52, 57, 194 и 153 раза более высокой активностью, чем цетиризин, эбастин, фексофенадин и лоратадин соответственно. Препарат быстро всасывается после приема внутрь и характеризуется большой скоростью достижения максимальной плазменной концентрации и быстрым началом действия (через 1,25–3,00 ч). Фармакокинетика дезлоратадина линейна и пропорциональна дозе. Период полувыведения препарата составляет 21–24 ч, что позволяет назначать его 1 раз в сутки. Прием пищи не оказывает влияния на скорость и степень всасывания препарата. Выявлено, что фармакокинетика и биодоступность дезлоратадина одинаковы при приеме препарата натощак и после стандартизированной пищи у здоровых людей (максимальная концентрация натощак и после еды составила 3,30 и 3,53 нг/мл соответственно, р=0,17). Следовательно, препарат можно принимать независимо от приема пищи, что свидетельствует об удобстве его применения. Метаболизм и выведение препарата не зависят от возраста и пола больного [20–24].
Исследования на животных in vitro и in vivo продемонстрировали, что дезлоратадин, ингибируя ряд медиаторов воспаления, обладает дополнительными антиаллергическими и противовоспалительными эффектами, не связанными с блокадой Н1-гистаминовых рецепторов. В физиологической концентрации препарат эффективно угнетает продукцию гистаминозависимых провоспалительных цитокинов – ИЛ-6 и ИЛ-8, которые, как известно, высвобождаясь из эндотелиальных клеток, базофилов и тучных клеток, стимулируют секрецию провоспалительных медиаторов, таких как фактор некроза опухоли α. Дезлоратадин оказывает влияние на активацию и выживание эозинофилов. Эозинофилы, являясь ключевыми эффекторными клетками в аллергической реакции, продуцируют цитокины, хемокины, лейко-триены и нейромодуляторы. Кроме того, дезлоратадин за счет обратного агонизма снижает экспрессию ядерного фактора κB (NF-κB), известного в качестве индуктора RANTES, главного аттрактанта для эозинофилов, моноцитов и Т-лимфоцитов, способствующего активации эозинофилов и высвобождению гистамина из базофилов. Дезлоратадин сильнее других антигистаминных препаратов ингибирует активность NF-κB, стимулирующего высвобождение провоспалительных медиаторов из базофилов и тучных клеток. По этому эффекту препарат превосходит цетиризин, лоратадин и фексофенадин. Последние исследования показали, что дезлоратадин может также ингибировать дегрануляцию тучных клеток и последующее высвобождение гистамина. Кроме того, дезлоратадин ингибирует экспрессию Р-селектина, индуцируемую гистамином [25–27].
Дезлоратадин характеризуется высоким уровнем безопасности при его применении. Он не вызывает негативных изменений со стороны сердечно-сосудистой системы и других органов, не обладает снотворным действием и не влияет на когнитивные функции. Препарат может применяться пациентами с патологией гепатобилиарной системы и заболеваниями почек, разрешен к применению у детей с 1 года [23, 24]. В ряду представителей антигистаминных препаратов II поколения дезлоратадин выделяется более чем 15-летним успешным опытом широкого медицинского применения и большой доказательной базой.
Эффективность и безопасность дезлоратадина в лечении больных ХИК доказаны многочисленными рандомизированными плацебо-контролируемыми клиническими исследованиями. J. Ring, R. Hein, A. Gauger провели многоцентровое двойное слепое плацебо-контролируемое исследование, включавшее 190 пациентов со среднетяжелой и тяжелой ХИК. При обострении заболевания 1-й группе пациентов назначали дезлоратадин 5 мг/сут, 2-й группе – плацебо (контроль). Длительность лечения достигала 6 нед. Первичным критерием эффективности была средняя динамика индекса зуда в течение первых 7 дней лечения по сравнению с исходным показателем. Выявлено, что в течение 1-й недели у больных, получавших дезлоратадин, индекс зуда уменьшился на 56%, а в контрольной группе – на 22%, отмечено также более быстрое регрессирование высыпаний на коже, чем в контрольной группе. Обнаружено, что у пациентов из 1-й группы в конце 1-й недели лечения степень нарушения сна при применении препарата уменьшилась на 53%, а у пациентов из 2-й группы – только на 18%. Через 6 нед. на фоне лечения препаратом индекс зуда уменьшился на 74%, а на фоне приема плацебо – на 48,7%. К концу исследования у пациентов, принимавших дезлоратадин, степень нарушения сна уменьшилась почти на 80%. Как больные, так и врачи высоко оценили общую положительную динамику симптомов ХИК и ответ на лечение дезлоратадином. Частота нежелательных явлений была сопоставима в 2-х группах, серьезных нежелательных реакций не зарегистрировано [28]. В более позднем исследовании 137 больных со среднетяжелой и тяжелой формой ХИК были рандомизированы на 2 группы. Пациентам из 1-й группы назначали дезлоратадин 5 мг/сут, из 2-й – плацебо в течение 6 нед. К концу исследования индекс зуда в группе дезлоратадина уменьшился на 1,43, а в группе плацебо – на 0,86 (р=0,004). Через 6 нед. количество больных с полным, значительным или умеренным ответом на лечение было выше в группе больных, получавших дезлоратадин, по сравнению с пациентами, получавшими плацебо (68,8 и 36,8% соответственно). Серьезных нежелательных явлений не зарегистрировано, а частота любых нежелательных реакций составила 11,1% в группе плацебо и 6,2% в группе дезлоратадина [29].
В другом исследовании было показано, что дезлоратадин уменьшал выраженность основных клинических симптомов ХИК, прежде всего зуда, на 50–70%. Действие препарата продолжалось до 24 ч. Уменьшение симптомов зуда в конце интервала приема дезлоратадина отмечалось у 45% пациентов (против 4% принимавших плацебо) и после 6 нед. приема – у 69%. Также наблюдалось достоверное уменьшение размеров и числа пузырей на фоне терапии дезлоратадином при его длительном применении. Пациенты отмечали улучшение сна на 80%. Оценка качества жизни у пациентов с ХИК на фоне приема препарата в течение 7 дней показала снижение баллов по шкале опросника Dermatology Life Quality Index (DLQI) c 13,4 до 9,1. У 60% больных в течение указанного срока индекс DLQI уменьшился в среднем на 2 балла. К концу исследования доля таких пациентов достигла 77% (р<0,0001) [30].
В Германии в 2001–2002 гг. обследовалось 77 800 пациентов старше 12 лет. Симптомы аллергических заболеваний оценивались до и после лечения. В результате лечения дезлоратадином у подавляющего числа пациентов наблюдалось купирование симптомов, что свидетельствовало о выраженном клиническом эффекте [31]. В клиническом исследовании с включением 12 050 пациентов была подтверждена высокая терапевтическая эффективность дезлоратадина при ХИК. При этом было отмечено отсутствие седативного влияния и сохранность психомоторных функций [32].
В России также был проведен ряд исследований под руководством Ю.В. Сергеева, Н.В. Кунгурова, И.М. Корсунской и соавт., направленных на оценку эффективности применения дезлоратадина в терапии различных дерматозов, сопровождающихся зудом. Проводимая терапия дезлоратадином дала положительный эффект в виде уменьшения зуда или его полного регресса у 90% пациентов. Побочных эффектов при проведении лечения дезлоратадином отмечено не было [33–35].
Дезлоратадин удовлетворяет всем критериям ARIA/EAACI и рекомендуется в качестве первой линии лечения аллергодерматозов [36, 37]. Он обладает особыми фармакокинетическими свойствами: быстро абсорбируется, на его биодоступность не влияет прием пищи, соков. Период полураспада дезлоратадина составляет 21–27 ч, что позволяет сохранять его терапевтическую активность неизменной при однократном приеме в сутки (в отличие от других антигистаминных препаратов II поколения). Более того, исследование совместимости дезлоратадина с другими лекарственными препаратами не выявило каких-либо значимых взаимодействий.
Отличительной особенностью дезлоратадина от других противоаллергических препаратов II поколения является тройной механизм действия: он не только блокирует Н1-гистаминовые рецепторы, но и обладает выраженной противоаллергической и противовоспалительной активностью посредством ингибирования синтеза множества других медиаторов тучными клетками, базофилами и другими клетками, участвующими в развитии воспаления [38].
Дезлоратадин тормозит развитие не только ранней, но и поздней фазы аллергической реакции, которая связана с накоплением «клеток воспаления» в очаге поражения. Этот уникальный фармакологический эффект дезлоратадина подавляет формирование хронического воспаления, которое при отсутствии адекватной терапии может привести к затяжному течению болезни. Дополнительным подтверждением противовоспалительной активности дезлоратадина, связанной с подавлением не только аллергического воспаления, является его способность тормозить развитие эритемы при воздействии ультрафиолетового излучения В-диапазона [39].
Клиническая эффективность и безопасность дезлоратадина при хронической крапивнице была доказана при проведении мультицентровых рандомизированных плацебо-контролируемых исследований с помощью двойного слепого метода. Эффективность в отношении подавления зуда отмечалась с первого дня применения препарата и сохранялась в течение последующих 6 нед. Кроме того, лечение дезлоратадином приводило к устранению или существенному уменьшению выраженности таких симптомов ХИК, как нарушение сна, снижение активности и работоспособности пациентов. При этом побочные эффекты отсутствовали [40].
Одним из препаратов, широко применяемым в клинической практике, является Элизей (дезлоратадин 5 мг). Так как хроническая крапивница заболевание длительное и рецидивирующее, то препарат выгоден с фармакоэкономической позиции. Обладает противоаллергическим, противозудным и противоэкссудативным действием.
Эффективное купирование симптомов крапивницы при назначении Элизея в дозировке 5 мг наступает уже в первые сутки лечения, продолжается весь период применения препарата и заключается в быстром и стойком уменьшении сыпи, зуда, улучшении сна и активности пациентов в дневное время, т.е. применение Элизея при хронической крапивнице сопровождается существенным улучшением качества жизни больных. У Элизея практически отсутствует седативный эффект, препарат не влияет на когнитивные функции (чтение, вождение). Элизей назначается с 12 лет, в дозировке 5 мг (1 таблетка), один раз в сутки, независимо от приема еды. Длительность приема зависит от степени тяжести и формы крапивницы.
Высокая степень безопасности и хорошая переносимость дают основание рекомендовать Элизей для лечения пациентов, страдающих хронической крапивницей.
Как жить с диагнозом: аутоммунная крапивницы?
Почему деятельность иммунной системы нарушается таким образом, что она перестают различать свои и чужеродные клетки и разрушает клетки собственного организма, установлено, однако, вполне возможно, что данное перерождение клеток, проявляющееся в изменении своих функций, возникает как реакция на подспудное протекание в организме серьезного процесса воспалительного или даже некротического характера. Также провоцируется данное состояние инфицированием организма некоторыми группами вирусов.
Установлено, что аутоиммунные болезни могут на начальной стадии протекать скрыто, пока процесс не достигнет необратимого характера в тканях организма и не приведет больного к инвалидности. Известно, что более 70% аутоиммунных заболеваний протекают в хронической форме, когда обострения сменяются ремиссиями. Зачастую, именно сопутствующая им аллергическая реакция аутоиммунного характера и помогает выявить данные заболевания.
Причины аутоиммунной крапивницы
Аллергическая реакция на коже возникает вследствие того, что находящиеся в большом количестве под кожей тучные клетки, которые относятся к разряду иммунных, активируются выработанными организмом аутоантителами. Это приводит к выбросу в ткани содержащегося в них в большом количестве гистамина, что приводит к изменению состава межклеточной жидкости в кожных покровах, и вследствие этого, вызывает появление зудящих волдырей на коже.
Симптомы заболевания
У больных аутоиммунной крапивницей наблюдаются такие же симптомы, как и у больных крапивницей в хронической форме. Однако, при этом заболевании зуд проявляется интенсивнее, а высыпания поражают большие участки кожи и длятся дольше. Кроме того, отек Квинке, нередко сопровождающий тяжелое течение аллергии, поражает больных аутоиммунной крапивницей в половине случаев, что является прямой угрозой жизни таких пациентов.
Как вылечить крапивницу?
В случае выявления данного заболевания возникает вопрос: как лечить аутоиммунную крапивницу. Трудность состоит в том, что для большинства пациентов эффективность приема антигистаминных средств значительно снижается. На 1 этапе лечения таким больным, тем не менее, назначают антигистаминные препараты, а при обнаружении их слабой эффективности, подключают гормональные средства.
Схема лечения носит следующий характер:
- Установление причины болезни и ее устранение.
- Снятие обострения.
- Лечение.
- Профилактические меры.
Если же болезнь осложняется отеком Квинке или протекает в тяжелой форме, необходима госпитализация больного и лечение его средствами, среди которых:
- Лечебный плазмаферез, применяемый для очистки крови от антител и перерожденных клеток. Также успешно в различных медицинских учреждениях применяется криоаферез.
- Препараты, искусственной угнетающие иммунитет, например, циклоспорин, применяемые для того, чтобы избежать дальнейшей выработки атоантител.
- Внутривенные иммуноглобулины, призванные справиться с иммунным воспалением.
Некоторые врачи для профилактики обострений в дальнейшем применяют гипосенсибилизацию. Вводя минимальные дозы вещества-аллергена и постепенно увеличивая прием, они добиваются, чтобы иммунная система не воспринимала данные клетки, как чужеродные и не боролась с ними.
Идиопатическая крапивница: фото, симптомы и лечение
Идиопатическая крапивница – заболевание кожных покровов, которое достаточно часто встречается как среди взрослых, так и среди детей.
Несколько десятилетий тому назад такой диагноз ставился дерматологами 9 из 10 пациентам, обращавшимся к ним за помощью. Как же определить данное заболевание и насколько оно опасно для здоровья?
Идиопатическая крапивница: специфика заболевания
Диагноз идиопатическая крапивница врач ставит чаще всего в том случае, когда он не может определить причину и условия возникновения заболевания.
Некоторое время назад вне зависимости от формы данной патологии, ее называли идиопатической, сегодня же в медицине произошел серьезный прорыв. Поэтому сейчас чаще ставят диагноз аутоиммунная крапивница или же хроническая форма.
Такое связывают с тем, что за многие года наблюдений за пациентами с подобной патологией удалось установить аутоиммунное происхождение болезни.
Поэтому после того, как было проведено ряд специализированных исследований и провокационных тестов данная патология квалифицируется как хроническая идиопатическая. А это означает, что у нее отсутствуют видимые причины, триггеры, способствующие ее развитию.
Что может стать причиной развития патологии
Что такое идиопатическая крапивница, мы уже с вами выяснили. Теперь рассмотрим причины развития этой патологии.
Основной причиной развития воспалительного процессе кожных покровов является аномальная реакция на аллерген. Данное заболевание может развиваться самостоятельно либо же являться одним из симптомов другой болезни.
Среди провоцирующих факторов могут выступать следующие:
- воздействие солнечных лучей;
- влияние мороза;
- эмоциональные перенапряжения, стрессы;
- пыльца растений;
- укусы насекомых;
- бытовая химия;
- использование косметических средств;
- употребление определенных продуктов питания: цитрусовые, томаты, клубника, шоколад, мед, яичный белок, коровье молоко, морепродукты, орехи, кофе, алкоголь, пищевые добавки;
- индивидуальная непереносимость лекарственных препаратов: средства, направленные на нормализацию работы сердечной системы, антибактериальные и противогрибковые препараты, гормональные средства, антидепрессанты и кортикостероиды.
Но, как утверждают квалифицированные специалисты, настоящие причины развития подобной патологии скрываются гораздо глубже.
Для справки! Развитие подобного заболевания может спровоцировать наследственная предрасположенность.
Также стоит отметить, что данная болезнь часто связана со следующими заболеваниями:
- красная волчанка;
- нарушение работы почек;
- лимфогранулематоз;
- онкозаболевания, реже появление доброкачественных новообразований;
- артрит ревматоидной категории;
- синдром Шеграна;
- системный коллагеноз;
- наличие паразитов либо гельминтов;
- проблемы с гормональным фоном;
- нарушение функций работы желудочно-кишечного тракта;
- патологии желчного пузыря инфекционного типа;
- заболевания щитовидки;
- сахарный диабет.
Нередкими являются случаи, когда патологи развивается на фоне приема наркотических средств либо в случае не контролированного употребления алкогольных напитков.
Кроме того, в ходе исследований установлено, что патологию могут спровоцировать нарушения обменных процессов в организме, а также инфекционные заболевания.
Встречались случаи, когда заболевание развивалось на фоне проблем с зубами и деснами. В конечном счете, возникновение идиопатической крапивницы провоцирует выработку антител, способствующих разрушению иммунной системы. Проще говоря, развитие данной патологии приводит к тому, что в организме начинают протекать аутоиммунные процессы.
Чем болезнь отличается от других форм
Главной сложность данного вида крапивницы является факт, что вне зависимости от типичной симптоматики крапивницы, идиопатическая форма болезни развивается под влиянием неизвестных факторов.
Про основные отличия говорить сложно, поскольку эта форма и сегодня продолжает изучаться всеми всемирными соответствующими организациями. Более того, на уровне ученых не утихают споры о данной патологии в целом.
Чтобы терапия идиопатической крапивницы была эффективной, очень важно выяснить триггер, спровоцировавший ее развитие. А чтобы это стало возможным, необходимо провести детальное обследование организма, получить консультации узких специалистов и пр.
Симптоматика патологии
Аутоиммунная крапивница в основном проявляется в виде реакции на кожных покровах, имеющие разную степень выраженности. В большинстве случаев признаками данного заболевания являются высыпания, появление волдырей, сопровождающиеся зудом. Аллергические пятна имеют четкие очертания и возвышаются над здоровым кожным покровом.
Пятна при идиопатической крапивнице могут достигать в размере от 2 до 30 мм, что уже является признаком развития генерализованной крапивницы.

Такая реакция наблюдается все время, на протяжении всего течения болезни, и только иногда аллергические пятна могут менять расположение.
Подобная симптоматика не несет опасности для жизни человека, но вместе с тем, это в значительной степени ухудшает качество жизни.
Большая часть больных идиопатической крапивницей жалуются на нарушение сна, резкие перепады настроения, снижение повседневной активности.
Основными симптомами крапивницы неясного генеза являются:
- высыпания багрового цвета по всему телу;
- появление водянистых волдырей, имеющие четкие очертания;
- ярко выраженный зуд кожных покровов в местах появления сыти;
- отёчность кожи в местах появления аллергических пятен.
Помимо основной симптоматики, больные данным заболеванием нередко жалуются еще и на такие дополнительные проявления:
- быстрая утомляемость;
- тошнота, рвотные позывы;
- расстройства ЖКТ;
- головные боли;
- озноб;
- повышение температуры тела;
- нарушения неврастенического характера.
В чем особенность хронической формы
Неаллергическая крапивница, а именно так называют данное заболевание многие врачи, на этапе диагностирования очень часто идет в паре с хронической формой протекания болезни.
Если же острая форма патологии длится на протяжении 6 недель, то диагноз – хроническая идиопатическая крапивница указывает уже на то, что болезнь тянется свыше 6-ти недель.

В большинстве случаев такой диагноз ставится пациентам только в том случае, если врачи, проведя ряд исследований и обследований, так и не смогли определить причину, ставшую триггером развития подобной формы заболевания.

Методы диагностирования крапивницы неясного генеза
Лечение аутоиммунной крапивницы во многом зависит от причины, повлекшей за собой развитие патологии и от правильности диагностирования состояния здоровья больного.
При первичном визите к специалисту с подобной проблемой, назначается стандартный комплекс исследований, который показан в случае любого другого вида аллергической реакции:
- клинический и биохимический анализ крови;
- сдача анализов на определения сифилиса и ВИЧ;
- общий анализ мочи;
- обследование кала с целью выявления глистной инвазии.
В случае, если на этапе стандартных исследований так и не удалось определить аллерген либо глистную инвазию, которая может стать триггером развития идиопатической крапивницы, в дополнении врачом могут быть назначено следующее:
- консультация у узкопрофильного специалиста: гастроэнтеролог – диагностика в гастроэнтерологии, уролог – более подробные лабораторные исследования урины, дерматолог – комплекс накожных исследований;
- дополнительные обследования, которые проводятся с целью определения системных патологий, являющихся предполагаемым триггером развития идиопатической крапивницы.
При отсутствии таких заболеваний врач диагностирует идиопатическую форму крапивницы.

Методы лечения
Основной сложностью лечения идиопатической крапивницы является тот факт, что крайне сложно точно определить причину развития патологического процесса!
Правильное лечение крапивницы данного вида помогает устранить симптомы острой формы патологии в первые 6 недель. Основная цель терапии – снижение интенсивности зуда, устранение водянистых волдырей и снятие отечности кожных покровов.
Лечение неаллергической крапивницы состоит из таких этапов:
- определение причин развития патологии;
- купирование симптоматики болезни, используя медикаментозную терапию;
- определение нарушений, развивающихся на фоне болезни;
- проведение мероприятий с целью предотвращения вторичного развития заболевания.
Медикаментозная терапия
Как было сказано ранее, лечебная терапия при идиопатической крапивнице направлена на устранение сыпи, снижение зуда. Кроме того, цель медикаментозного лечения заключается в уменьшении чувствительности иммунной системы, дезинтоксикации организма и устранении основной причины возникновения патологии, которую удалось определить в процессе ряда обследований.
Терапия идиопатической крапивницы проводится такими препаратами:
- Антигистаминные препараты – Супрастин, Преднизолон и пр.
- Сорбенты – Энтеросгель, активированный уголь и т.п.
- Мази, гели, содержащие глюкокортикостероиды.
- Прочие средства, способствующие устранению симптомов патологий. Это могут быть седативные и противогрибковые препараты, средства для снятия отёчности, воспалений и пр.

Народная медицина в борьбе с крапивницей невыясненного генеза
Важно! Самолечение может быть опасно для здоровья. Поэтому прежде чем пробовать любые народные средства лучше проконсультироваться со своим лечащим врачом.
Выбирая народные рецепты в качестве инструмента в борьбе с проявлениями идиопатической крапивницы крайне важно принимать во внимание повышенную чувствительность пораженных участков кожного покрова.
В первую очередь необходимо пересмотреть гардероб – при таком патологическом состоянии лучше носить одежду свободного кроя и желательно, чтобы она была отшита из натуральных тканей. Вытираться лучше всего мягкими полотенцами, которые не трут кожу и не вызывают раздражения.
В борьбе с идиопатической крапивницей можно использовать такие средства народной медицины:
- Свежевыжатый сок сельдерея. Употреблять натощак по 2/3 стакана. Оставшиеся 1/3 сока используют для протирания пораженных участков кожи.
- Корень аира. Измельченный корень в виде порошка по ½ ч. л. на ночь, запивая теплой водой.
- Содовые ванночки. Обработка повреждённых участков кожи содовым раствором.

Корректировка питания
Адекватное меню при идиопатической крапивнице составить крайне сложно, поскольку практически невозможно определить аллерген/триггер. Но вместе с тем, диету лучше согласовывать вместе со своим врачом.
Ведь неграмотно составленный режим питания может привести к дефициту полезных веществ в организме больного, что негативно отразится как на течении заболевания, так и на состоянии здоровья пациента в целом.

Основные принципы диетического питания при идиопатической крапивнице заключаются в следующем:
- Основа рациона – продукты с низкими аллергенными свойствами. Курица, говядина, кефир, творог, яблоки, груши, рис, овсянка.
- Под запретом жирные продукты, копчености, шоколад, цитрусовые, красные фрукты и овощи.
- Полный отказ от алкогольных напитков.
Чем может грозить патология ребёнку и беременным
В детском возрасте патология нередко сопровождается следующими заболеваниями:
- хеликобактериальная инфекция;
- хронические патологии носа, ротовой полости;
- заболевания мочевыводящих путей;
- отклонения в работе сердечнососудистой системе;
- патологии органов пищеварительного тракта;
- болезни ЦНС.
Симптоматика и сопутствующие болезни опасны не только для детей, но и для беременных. Поскольку в этот период большая часть лекарств противопоказана, справиться с патологией крайне сложно.
Заключение
Резюмируя все вышесказанное, подведем небольшой итог:
- Идиопатическая крапивница – аллергическое заболевание кожных покровов, которым может заразиться абсолютно любой человек, вне зависимости от половой принадлежности, возраста и этнической принадлежности.
- Спровоцировать развитие такой болезни может огромное количество как патологических, так и физиологических предрасполагающих факторов. Триггером развития патологии могут стать укусы насекомых, резкие смены температуры, не контролированный прием медикаментов либо индивидуальная пищевая непереносимость.
- Внешне заболевание проявляется в виде сыпи, которая может быть плоской либо приподнятой над кожей, сильного зуда. Иногда такая патология сопровождается нарушением сна и жжением в местах возникновения сыпи.
- Основная и дополнительная симптоматика однозначно приводит к снижению качества жизни больного.
- Чтобы определить наличие данного заболевания, необходимо пройти ряд обследований. Ну а что же касается терапии, то она зависит от интенсивности высыпаний и триггера, спровоцировавшего развитие патологии.