Инфаркт миокарда: причины, симптомы, диагностика, лечение и профилактика — МедОбоз,- последние новости здоровья
Заболевание сердечно-сосудистой системы, при котором возникает некроз тканей сердечной мышцы, вследствие недостаточного кровоснабжения.
Причины инфаркта миокарда
Стать причиной развития инфаркта миокарда может спазм коронарных сосудов, атеросклероз коронарных артерий, тромбоз коронарных артерий. К факторам провоцирующим развитие инфаркта миокарда следует отнести: ожирение, табакокурение, артериальная гипертензия, высокий уровень холестерина, сахарный диабет, гиподинамия, стрессы и эмоциональные потрясения, пожилой возраст, половая принадлежность — мужчины чаще болеют чем женщины.
Симптомы инфаркта миокарда
К характерным симптомам инфаркта принадлежат: сильная сжимающая и/или давящая боль за грудиной или в предсердечной области, чувство тяжести в груди, нехватка воздуха, не возможность сделать полноценный вдох, длительность болевого приступа может составлять около 10 минут, после приема нитроглицерина боли не проходят. Кожные покровы больного бледнеют у него выступает холодный и липкий пот, сердечный ритм сбивается, дыхание нарушается, появляется одышка, в некоторых случаях может повышаться температура тела.
Диагностика инфаркта миокарда
Для постановки диагноза, врачу-кардиологу необходимо осмотреть больного, провести сбор анамнеза жизни и семейного анамнеза, а также выполнить ряд диагностических и лабораторных исследований. Из лабораторных методов: общий и биохимический анализ крови, общий анализ мочи, коагулограмма, исследование специфических ферментов в крови. Из инструментальных методов проводится: электрокардиография, эхокардиография, рентгенография органов грудной клетки, коронароангиография, мультиспиральная компьютерная томография сердца.
Лечение инфаркта миокарда
При медикаментозном лечении, применяют такие медицинские препараты как Изокет,Аладин, Рамиприл,Тромбо АСС.
Профилактика инфаркта миокарда
В целях профилактики рекомендуется: отказаться от курения, исключить прием алкоголя, поддерживать оптимальную массу тела в соотношении с ростом человека, снизить стрессы и эмоциональные перегрузки. Благоприятное влияние оказывают регулярные занятия спортом — ежедневные динамические кардионагрузки. Также важно контролировать артериальное давление, рационально и сбалансировано питаться, исключить жирную пищу.
препараты, медикаментозные средства и таблетки
Инфаркт миокарда – это кардиологическое заболевание, причиной которого выступает острая недостаточность кровоснабжения, ввиду чего происходит развитие некроза в сердечной мышце. Болезнь проявляется приступом интенсивной загрудинной боли, которая не проходит в течение часа и не купируется приемом «Нитроглицерина». В подобных случаях больному необходима неотложная помощь и последующая поддерживающая терапия.
Содержание статьи:
Задачи терапии
 Сегодня пациентам проводится хирургическое и медикаментозное лечение инфаркта миокарда. Последнее помогает восстановить работоспособность сердечной мышцы и предотвратить развитие повторного приступа.
Сегодня пациентам проводится хирургическое и медикаментозное лечение инфаркта миокарда. Последнее помогает восстановить работоспособность сердечной мышцы и предотвратить развитие повторного приступа.
Назначение медикаментозного лечения опирается на комплексную диагностику сердечно-сосудистых болезней. Основной процедурой, которая позволяет определить наличие патологических изменений в структуре сердца, является ЭКГ. Для подтверждения степени заболевания могут использоваться дополнительные методики. Современные лекарства после инфаркта миокарда позволяют достичь следующих эффектов:
- Стабилизацию кровообращения. Поскольку инфаркт является патологией, имеющей непосредственную связь с поражением коронарных сосудов, то основной задачей терапии выступает возобновление нормального кровотока. От того, насколько быстро удастся достичь этой цели, напрямую зависит объем поражения сердечной мышцы.
- Устранение боли. Смерть определенного процента пациентов связана с возникновением сильного болевого синдрома, сопровождающего инфаркт.
- Снижение площади поражения. При возникновении приступа очень важна неотложная помощь, поскольку, чем меньшее количество сердечных клеток подвергнется ИБС, тем более легкими будут последствия заболевания. В случае неверно выбранной медикаментозной терапии, инфаркт перерастает в крупноочаговую форму, которая может вызвать целый ряд осложнений.
- Предупреждение повторных приступов. При правильном подборе препаратов, инфаркт может протекать без осложнений и рецидивов.
Группы медикаментозных средств
 Для лечения инфаркта миокарда применяются лекарственные средства различных групп. Следует заметить, что известный медикамент «Нитроглицерин» не входит в курс стационарной терапии, используясь в качестве предотвращения приступов на первых этапах развития заболевания. Курс медикаментозной терапии проводится каждому из пациентов в индивидуальном порядке в зависимости от следующих факторов:
Для лечения инфаркта миокарда применяются лекарственные средства различных групп. Следует заметить, что известный медикамент «Нитроглицерин» не входит в курс стационарной терапии, используясь в качестве предотвращения приступов на первых этапах развития заболевания. Курс медикаментозной терапии проводится каждому из пациентов в индивидуальном порядке в зависимости от следующих факторов:
- стадии заболевания;
- количества пораженных тканей;
- наличия осложнений в виде сопутствующих заболеваний.
Статины
Лекарства данной группы направлены на устранение холестериновых бляшек, являющихся основной причиной возникновения проблем с кровообращением. Статины способствуют расщеплению холестерина в печени с последующим его выведением из организма. Также они поддерживают приемлемый уровень данного компонента в крови и устраняют воспалительные процессы сосудистых стенок.
Перед применением лекарств данной группы необходимо определение уровня холестерина, содержащегося в крови пациента. Если показатель высок, то врач может назначить больному специальную диету, которая предполагает ограничение употребления некоторых продуктов. Различают следующие препараты при инфаркте, относящиеся к группе статинов:
- «Симвастатин»;
- «Симло»;
- «Вазилип»;
- «Липтонорм»;
- «Крестор».

Поскольку все подобные препараты при инфаркте миокарда обладают одинаковым эффектом, то пациенту можно сэкономить, купив наиболее дешевый вариант. Прием статинов осуществляется раз в сутки перед сном. Дозировка выбирается врачом индивидуально, в зависимости от состояния здоровья пациента. Чаще всего такие лекарства при инфаркте используются пожизненно. У статинов имеются некоторые противопоказания:
- беременность;
- индивидуальная непереносимость;
- печеночные патологии в острой стадии.
Развитие побочных эффектов наблюдается довольно редко. Возможны аллергические реакции, слабость, головокружение, тошнота, периферические отеки, тахикардия, нарушение стула, суставные и мышечные боли, скачки давления, повышенное потоотделение. Помимо лекарственных средств, различают и природные статины, к которым относится рыбий жир, куркума и чеснок. Их следует по возможности включить в рацион.
Бета-блокаторы
Назначаются при возникновении тахикардии. Способствуют нормализации пульса и понижению артериального давления, «разгружая» сердечную мышцу.
Существует несколько поколений бета-блокаторов:
- Первое включает в себя такие препараты, как «Анаприлин», «Глукомол» и «Соталекс».
- Второе поколение бета-блокаторов представлено «Атенобене», «Беталоком», «Небилетом».
- К третьему поколению относятся такие медикаменты, как «Целипрес», «Рекардиум».
В отличие от статинов, принцип действия и доза приема бета-блокаторов имеют значительные различия. Поэтому заменять один препарат другим в данном случае категорически запрещено. Принимать лекарства можно только при соответствующем врачебном назначении. Противопоказания к приему средств данной группы следующие:
- понижение артериального давления;
- разнообразные сосудистые патологии;
- бронхиальная астма;
- брадикардия.
Среди наиболее распространенных побочных эффектов выделяют спазмы, аллергии, головные боли, синдром отмены.
Нитропрепараты
Необходимы для купирования болевого синдрома при острых формах стенокардии. Средства этой группы позволяют эффективно устранять приступы загрудинной боли, способствуя стабилизации давления и обладая сосудорасширяющим действием. К ним относятся:

- «Изокет». Широко применяется в клинических условиях для купирования болевых синдромов. Действующим веществом выступает динитрат изосорбида.
- «Нитроглицерин». Используется для купирования болей кардиологического характера. Имеет множество форм выпуска, начиная от таблеток и заканчивая кожным пластырем. Как уже говорилось выше, препарат активно применяется на первых этапах лечения после инфаркта миокарда.
- «Оликард», «Кардикс моно», «Эфокс». Препараты, имеющие один принцип действия, поэтому выбирать можно наиболее дешевый вариант. Основным компонентом является изосорбида мононитрат. К побочным действиям приема всех препаратов относятся головные боли, головокружения, усиление пульса, общая слабость.
Антиагреганты
Эти лекарства препятствуют тромбообразованию в сосудах. Их эффективность основана на предотвращении свертываемости крови и ее разжижении.
Наиболее популярными представителями группы являются:
- «Докси-хем», действующим веществом которого является добезилат кальция.
- «Кардиомагнил». Очень популярное лекарство, назначаемое при реабилитации после тяжелых кардиологических болезней. Эффективность действия основана на комбинации двух активных компонентов: гидроксида магния и ацетилсалициловой кислоты.
- «Аспирин кардио». Наиболее доступный из группы препаратов. Действующим веществом выступает ацетилсалициловая кислота.
В качестве противопоказаний следует отметить высокий риск кровотечений, печеночную недостаточность и геморрагический диатез. Побочные эффекты: язва желудка, лейкопения, тромбоцитопения. Антиагреганты принимаются раз в день по таблетке. Обычно прием осуществляется в течение длительного времени.
Ингибиторы АПФ

Способствуют снижению артериального давления, осуществляя поддержку кровеносных сосудов. К данной группе относятся следующие препараты: «Эналаприл», «Беназеприл», «Периндоприл», «Рамиприл», «Каптоприл». Стоимость этих лекарств может в значительной степени отличаться, что зависит от производителя.
К побочным действиям относятся: тошнота, возникновение сухого кашля, рвота, угнетение кроветворной функции. Противопоказания: гиперкалиемия, стеноз почечной артерии.
Блокаторы рецепторов ангиотензина
Эти медикаменты способствуют нормализации артериального давления, снижая уровень поражения сердечной мышцы. К ним относится «Олмесартан», «Валсартан», «Лозартан». Противопоказанием к применению данных препаратов является аортальный стеноз, гиперкалиемия. Возможны побочные эффекты в виде тошноты и рвоты, а также угнетения кроветворной функций.
Помимо вышеописанных лекарств, врачи могут проводить симптоматическое лечение с использованием медикаментов других групп. Они назначаются в зависимости от состояния больного и наличия у него дополнительных симптомов. Речь идет о мочегонных или гипотензивных средствах. Помимо них, пациенту могут быть прописаны антигипоксанты, улучшающие процесс доставки кислорода к миокарду.
В острой фазе заболевания широко используются транквилизаторы, позволяющие снизить возбуждение. У многих пациентов, перенесших сердечный приступ, возникал панический страх смерти. Именно на борьбу с подобным перенапряжением направлен эффект снотворных медикаментов. Чаще всего с этой целью используется «Диазепам».
Реабилитационный период
Для пациентов, перенесших инфаркт, очень важно восстановление организма и возвращение к привычному образу жизни. В этот период активно проводится симптоматическая терапия, но не менее значимым условием выздоровления является выполнение пациентом целого ряда врачебных рекомендаций.
Диета
При реабилитации после инфаркта миокарда, необходимо в первую очередь внести коррективы в рацион. Для этого нужно есть маленькими порциями, в противном случае, диафрагма будет сдавливать сердце. Поэтому за день следует осуществлять до 7 приемов пищи.
Поначалу специалисты рекомендуют следить за калорийностью продуктов, отдавая предпочтение овощным и фруктовым пюре. Исключить из рациона следует жирное мясо и еду, вызывающую вздутие кишечника. Сбалансированное питание в данный период должно включать в себя:

- жидкие каши;
- овощные супы;
- морковный сок.
Желательно употребление протертых продуктов с минимальным количеством соли. Спустя две недели после приступа, рацион можно несколько разнообразить, избегая пряной, соленой и острой пищи.
Запрещены консервы, кофе, копчености и алкоголь. По калорийности ежедневное ограничение соответствует 2500 ккал. Больному нужно следить за весом, который не должен увеличиваться в процессе реабилитации.
Физическая активность
Уже начиная со второго дня нахождения на стационаре, пациенту показаны физические нагрузки. Поначалу они будут незначительными и должны проводиться под наблюдением физиотерапевта.
Процесс реабилитации включает в себя следующие этапы:
- В первые дни больной может только осуществлять движения глазами, верхней частью туловища и руками. Эти упражнения предполагают строгий постельный режим.
- Спустя неделю, пациент может самостоятельно вставать, прохаживаясь по палате. Двигаться следует с большой осторожностью.
- После выписки из больницы, человек должен вести умеренно активный образ жизни, занимаясь ходьбой, осуществляя подъемы по лестнице. Хорошими дисциплинами являются плавание, лыжный спорт, велосипед. Касательно подобных нагрузок необходимо проконсультироваться с врачом, поскольку чрезмерная интенсивность занятий способна принести организму сердечника серьезный вред.
Следовательно, медикаментозное лечение инфаркта является одной из наиболее эффективных методик для устранения последствий и предотвращения возможных осложнений данного заболевания. В зависимости от состояния пациента и стадии болезни, допускается использование различных групп лекарств. В каждом конкретном случае средства, применяемые при инфаркте миокарда, определяются индивидуально. Предварительно необходимо проведение тщательной диагностики.
что это такое, симптомы и лечение, стадии и формы
Миокардиодистрофия — это дегенерация, истончение мышечного слоя сердца. Развивается как итог ряда внешних и внутренних факторов. Спорным остается вопрос о влиянии воспалительных моментов непосредственного типа на состояния тканей.
Самостоятельной единицей не считается, код по МКБ-10 — I42, патология отнесена к кардиомиопатии. Постфикс указывает на происхождение отклонения.
Восстановление при развитом процессе большого смысла уже не имеет: сердце в любом случае оказывается неспособно на полноценные сокращения, выброс крови в адекватных объемах. Терапия поддерживающая.
Механизм развития патологии
Дистрофия миокарда обуславливается массой причин. Потому и сам по себе процесс прогрессирует или берет начало разными путями.
В любом случае основу заболевания составляет нарушение обменных процессов в сердечных структурах.
Примерная схема развития включает три этапа:
- Возникновение первичного, провоцирующего фактора. Подобным может выступать эндокринное отклонение, интоксикация, прочие моменты.
- Воздействие на мышечный слой органа. Блокируется нормальное обеспечение кислородом и питательными соединениями. Трофика на локальном уровне падает существенно.
- «Закрепление» результата. Возникает хронический дефицит необходимых веществ и стабилизация дистрофических явлений (истончение мышечного слоя миокарда).

Процесс может развиться за неделю, месяц или годы. Зависит от агрессивности патологии.
Деструкция возникает постепенно, не в одну секунду. Обычно от момента возникновения первых симптомом до складывания четкой клинической картины проходит от 6 до 24 месяцев. Это дает надежду на качественную диагностику и полноценное лечение.
Классификация по этиологии
Типизировать болезнетворное отклонение возможно по группе оснований.
Исходя из происхождения патологического процесса, выделяются:
- Воспалительная миокардиодистрофия. Частный случай — тонзиллогенная дистрофия миокарда. Сопряжена с поражением небных миндалин гнойного характера. Иначе подобное явление называется ангиной. Если ее не лечить возникают длительные период течения с короткими ремиссиями.
- Эндокринный тип. Дисгормональная миокардиодистрофия развивается как итог патологий надпочечников, поджелудочной, щитовидной желез, прочих структур. Имеет сложное происхождение, полный цикл развития составляет 3-5 лет, возможно свыше. Дает, однако, относительно хорошие прогнозы в плане выживаемости и полного восстановления. Прогрессирует медленными темпами, клиническая картина стерта в результате параллельного течения множества симптомов.
- Дисметаболическая разновидность (жировая). Возникает на фоне нарушений липидного обмена, ожирения, особенно 3 стадии.
- Интоксикационная. Сопряжена с поражением организма ядовитыми веществами. Среди которых как алкоголь и соли тяжелых металлов, так и некоторые лекарственные средства. Особой патогенной активностью обладают психотропы. Сюда же условно могут быть отнесены алиментарные и гепатологические разновидности.
- Генетический или врожденный тип. Ассоциирован с наследственными факторами различного рода. Обычно поражение мышечного органа имеет вторичный характер. То есть начало ему кладет синдром.
- Миокардиодистрофия смешанного генеза. Встречается в 75% случаев. Свое название она получила за группу обуславливающих факторов. Это может быть и ангина и гипертериоз и сахарный диабет, и десяток других причин одновременно. Крайне редко отклонение в развитии сердечнососудистых структур, объясняется лишь одним негативным моментом.
Стадии патологического процесса
Второй метод классификации — по стадиальности.
- Первая стадия она же нейрогумональная. Наблюдаются минимальные местные симптомы. Характер обменных нарушений не заметен, но метаболические отклонения уже присутствуют. Обнаружить дефекты нельзя ни на ЭКГ, ни с помощью ультразвукового или томографического метода. Симптоматика неспецифична и имеет стертый характер, что не позволяет с точностью установить причину недомогания.
- Вторая стадия или органическая фаза. Объективные черты патологического процесса уже присутствуют. Чаще всего диагноз ставится в этот момент. Но и это не аксиома. В некоторых случаях проявления скудны настолько, что не способны мотивировать больного пойди к врачу.
- Третья стадия — сердечная недостаточность. Заключительная степень состояния. Сопровождается выраженными изменениями в самочувствии, клинической картине. Диагностика не представляет проблем даже для неопытного специалиста.

Классификации активно используются в клинической практике для фиксации и подбора терапии.
Причины
Факторы развития болезнетворного процесса определяются группой гетерогенных моментов. Подчас они образуют пеструю, сложную этиологическую картину и представляют собой чрезвычайно трудную загадку для докторов даже с большим опытом.
Примерный перечень выглядит так:
- Анемия. Падение концентрации гемоглобина в крови. Развивается как итог дефицита витаминов или железа, частых кровотечений. Лечение амбулаторное, не считая опасных ситуаций, которые наблюдаются крайне редко (1-5%). Терапия относительно простая, направлена на купирование первопричины с помощью ударных доз B12 или препаратов с содержанием Fe-соединений.
- Чрезмерная физическая активность. Сами посильные нагрузки — благо. Но если изводить себя неадекватным уровнем, придется поплатиться здоровьем. А может и жизнью. При планировании тренировок рекомендуется консультироваться со спортивными врачами и профессиональными инструкторами. Если же речь идет о характере трудовой деятельности, нужно менять сферу активности и нормализовать физический режим. Это оградит человека от негативного влияния.
- Неврозы, постоянные стрессы. Сопровождаются выбросом большого количества катехоламинов и кортикостероидов. Указанного рода соединения провоцируют сужение сосудов, рост артериального давления. Такой ритм приводит к стойким метаболическим нарушениям. С течением времени процесс теряет необходимость в «подпитке» и развивается по собственному запущенному механизму, автономно.
- Комплексные генетические дефекты. Возникают еще в процессе эмбриогенеза, поскольку обусловлена наследственным фактором. Собственно с кардиальными структурами они могут быть и не связаны напрямую. Роль в развитии дистрофии миокарда играют амиотрофия, миоплегия и прочие. По понятным причинам лечению они не поддаются, применяются поддерживающие методики. В течение некоторого времени могут держать состояния на стабильном уровне. Но это непостоянный эффект. Многое зависит от тяжести генетического синдрома.
- Гломерулонефрит и прочие патологии, сопряженные с падением почечной фильтрации. Сопровождаются нарушением оттока мочи, воспалением, деструкцией тканей парного органа. Влияние на состояние сердца косвенное: повышение количества циркулирующей крови и активный синтез прегормона-ренина.
- Гепатит. Независимо от типа, может быть вирусным, токсическим и прочими. Важно одно. Функция печени нарушена. При существенной декомпенсации возникает хроническая интоксикация веществами, поступающими в организм, и как итог развивается дистрофия сердца. Единственный шанс на восстановление и приостановку кардиальных изменений — восстановить работу печени. В ход идут гепатопротекторы. В крайних случаях показана трансплантация.
- Цирроз. Разрушение клеток-гепатоцитов. Обычно лавинообразное, без возможности радикального восстановления. Более мягкие формы поддаются частичному контролю. При обострении процесса наступает декомпенсация. Развивается стойкое отравление как сторонними агентами, так и продуктами распада печени. На ранних стадиях возможна пересадка. Позднее в ней нет смысла, открываются массивные кровотечения, которые исключают радикальное лечение.
- Тонзиллит или ангина инфекционного происхождения. Провоцируется стафилококками, реже прочей пиогенной флорой. При возникновении полностью излечен быть не может. На время затухает, переходит в латентную фазу. Повезет — обострения будут мягкими, нечастыми и сравнительно безопасными. Если же пустить процесс на самотек пострадает сердце. Перспективы подобного исхода — 2-4 года в среднем.
- Резкие перепады массы тела. Как похудение, так и набор веса. При этом ожирение крайних стадий также влияет на состояние сердца и сосудов. Однако точно не установлено, что дает такой эффект: сами килограммы или то, что за ними стоит. Подспудно наблюдается метаболическое нарушение (страдает липидный обмен).
Реже выделяют:
- Травмы грудной клетки с повреждением кардиальных тканей.
- Негативные условия труда: постоянная вибрация, повышенный фон ионизирующего излучения.
- Сахарный диабет.
- Избыточная выработка гормонов щитовидной железы (тиреотоксикоз).
- Чрезмерный синтез кортизола в результате опухолей самих надпочечников или гипофиза.
- Сильная или продолжительная интоксикация этанолом, солями тяжелых металлов, наркотиками, НПВП и прочими соединениями.
Полного восстановления независимо от причины ждать не приходится Есть шанс стабилизировать состояние и компенсировать дисфункцию, что в принципе равно излечению в глазах пациента.
Симптомы и их связь со стадией процесса
Проявления зависят от степени отклонений.
Нейрогуморальная фаза
- Общее состояние удовлетворительное, жалоб как таковых нет.
- Незначительное снижение массы тела пациента. В пределах нескольких килограммов.
- Вялость после физических нагрузок. Порог интенсивности высокий. Потому на фоне привычной деятельности обнаружить изменения нельзя. Проводятся тесты (велоэргометрия), по мере необходимости.
- Болезненные ощущения в грудной клетке. Обычно после активности, стресса, психоэмоционального эпизода.
На этой стадии отграничить процесс от других и даже заподозрить какие-то проблемы почти невозможно.
Определить перспективы дальнейшего прогрессирования может врач с большим опытом, но поставить диагноз выйдет только после длительного периода наблюдения.
Органическая стадия
- Общее состояние нестабильное. Симптоматика развивается эпизодами, непостоянна. В острую фазу нарушения крайне выражены.
- Болевой синдром интенсивного характера в грудной клетке. Сопровождается ощущением тревоги, паники, психомоторным возбуждением.
- Перебои в работе сердца. Аритмии. По типу тахикардии (ускорения активности), субъективного ощущения замирания или глухого удара. Клинические варианты разнообразны: трепетание, фибриллция, экстрасистолия, нарушения деятельности синусового узла и прочие.
- Усталость после незначительной физической нагрузки. Не позволяет реализовать профессиональные навыки в полной мере.
- Головная боль, вертиго, нарушение ориентации в пространстве.
- Цианоз носогубного треугольника.
- Бледность кожных покровов.
- Обмороки, пока еще редкие (1-3 раза в несколько недель).
Терминальная фаза
- Одышка в состоянии полного покоя. Работа становится невозможной.
- Хрипы в легких, кашель, порой с примесями крови.
- Нарушения сердечного ритма.
- Боли в грудной клетке без провоцирующих факторов.
- Синкопальные состояния (частые).
- Помрачение сознания.
- Падение массы тела в короткие сроки.
Все прочие симптомы также присутствуют. При вторичном поражении, коим дистрофия сердечной мышцы и является, клиника усложняется проявлениями основного заболевания.
Что нужно обследовать
Проводится кардиологом, обычно в амбулаторных условиях, если пациент не в критическом состоянии.
Поскольку происхождение процесса крайне запутанное, требуется привлечение целого консилиума врачей, каждый исключает собственную группу патологий.
Перечень основных мероприятий:
- Устный опрос, сбор анамнеза.
- Измерение артериального давления, частоты сердечных сокращений.
- Аускультация. Выслушивание звука.
- Суточное мониторирование с использованием автоматического тонометра программируемого типа. Регистрирует те же показатели на протяжении 24 часов. Возможно неоднократное назначение.
- Электрокардиография. Исследование функциональных особенностей мышечного органа.
- Эхокардиография. Ультразвуковая методика визуализации тканей.
- МРТ (в спорных случаях).
- Коронография. Для оценки скорости и характера кровотока, а значит качества питания сердца.
Дополнительно назначаются: общий анализ крови, биохимия, гормональные методики, оценка неврологического статуса, электроэнцефалография, УЗИ брюшной полости и по мере необходимости нагрузочные тесты, сцинтиграфия (радиоизотопное исследование).
Перечень корректируется с учетом потребностей рациональной диагностики.
Лечение
Систематическое, комплексное. С этиотропной составляющей и купированием симптомов кардиодистрофии.
Первая задача решается путем устранения основного заболевания. Вариантов масса, перечислять не имеет смысла. Их столь же много, как и самих вероятных состояний.
Так, например, при тонзиллите необходима санация ротоглотки, прием антибиотиков, полоскание антисептиками и т.д.
В качестве вторичной меры назначаются поддерживающие препараты:
- Антиаритмические. Амиодарон как основной.
- Противогипертензивные, если артериальное давление повышается.
- Кардиопротекторы. Милдронат либо Рибоксин.
- Средства на основе магния. Калия (Аспаркам и прочие) для восстановления питания и частичной компенсации патологического явления.
- Диуретики. С осторожностью при почечных проблемах. Используются мочегонные мягкого действия: Верошпирон и его полный аналог Спиронолактон (отечественного производства).
- Сердечные гликозиды для повышения сократимости миокарда.
Радикальными методами устранить дистрофию невозможно. Применяются они только для коррекции первопричины (опухоли, пороки развития и прочие состояния).
Другие меры предпринимаются в рамках расширенной терапии, в силу необходимости.
Показан отказ от курения, алкоголя, коррекция веса также будет не лишней.
Прогноз
Определяется основным диагнозом. Миокардиодистрофия — следствие. Первичной она не бывает почти никогда.
На фоне пороков развития и органических дефектов систем ждать благоприятного исхода не стоит, тем более, если лечение запоздалое или неполное. Риск преждевременной смерти определяется почти в 60% в течение первых 5-и лет с момента диагностики.
Если есть возможность проведения оптативной терапии — это большой плюс, ассоциированный с лучшим результатом.
Психосоматические факторы, эндокринные заболевания, алиментарные причины сулят относительно благоприятный итог.
Дать конкретику может лечащий врач после диагностики или тщательного периода наблюдений.
Негативные факторы:
- Курение, потребление спиртного, наркотиков.
- Стрессовая работа.
- Физический характер профессиональной деятельности.
- Нездоровый рацион.
- Возраст 50+.
- Наличие соматических патологий в анамнезе. Любого происхождения.
- Отягощенная наследственность.
- Генетические отклонения.
Вероятные осложнения
Последствия миокардиодистрофии таковы:
- Остановка сердца без предварительного периода.
- Инфаркт.
- Инсульт.
- Кардиогенный шок.
Как итог — стойкая инвализидация, и возможный смертельный исход.
В заключение
Дистрофические изменения миокарда — это результат сторонних патологий, и не обязательно кардиального происхождения.
Восстановление проводится под контролем группы врачей. Гарантии излечения не дает никто. Но шансы на долгую качественную жизнь есть, тем более при диагностике на ранней стадии.
Ишемия миокарда причины симптомы диагностика лечение
Ишемическая (коронарная) болезнь сердца: все о диагнозе ИБС
Определение:
Ишемическая болезнь сердца (ИБС)– заболевание, которое связано с недостаточным кровоснабжением сердечной мышцы (миокарда). Вследствие нарушения пропускной способности коронарных артерий, которые доставляют к сердцу обогащенную кислородом кровь, в тканях миокарда начинается ишемия.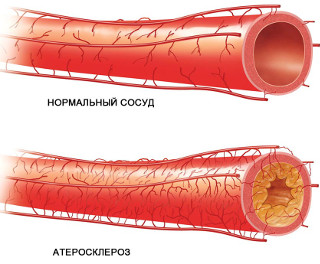
Ишемия миокарда, которая также называется сердечной ишемией, приводит к повреждению сердечной мышцы, снижая способность эффективно перекачивать кровь. Внезапная выраженная закупорка коронарной артерии способствует развитию сердечного приступа. Ишемия миокарда чревата тяжелыми нарушениями ритма сердца. В медицине используется еще один термин — «коронарная болезнь».
Причины
Причиной ишемической болезни сердца становится атеросклероз коронарных артерий. Это хроническое заболевание сопровождается образованием на сосудистых стенках холестериновых отложений, которые со временем становятся плотными бляшками. Эти бляшки частично или полностью перекрывают просвет артерии — это вызывает окклюзию или стеноз. Подвержены атеросклерозу пожилые люди, курильщики, диабетики, люди, которые употребляют много жирной пищи. Атеросклероз становится первопричиной многих болезней сосудов и сердца. Детально о причинах развития ИБС читайте в следующей публикации.
Симптомы
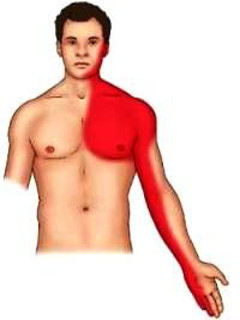
Какие признаки позволяют заподозрить диагноз ИБС? Наиболее характерным симптомом ишемии сердца является стенокардия. Распознать стенокардию не всегда просто. Чаще она проявляется болями за грудиной или в области сердца, однако иногда больной чувствует лишь незначительную тяжесть в груди. Боли переходят в левое плечо или руку, отдают в челюсть и шею. Непривычные ощущения такого рода – веский повод обратиться в кардиологическое отделение и проконсультироваться с доктором.
К основным признакам и симптомам ишемической болезни относятся:
- Чувство сдавливания за грудиной, или боль, как правило, в левой половине грудной клетки;

- Боль в шее или нижней челюсти;
- Боль в плече или руке;
- Липкий пот;
- Одышка;
- Тошнота и рвота.
Ишемические болезни сердца протекают волнообразно: острые формы сменяют хронические. Приступы стенокардии при хронической ишемической болезни сердца длятся не более 10 минут и купируются препаратами нитроглицерина. Более длительные приступы – повод вызвать неотложную медицинскую помощь, ведь это похоже на симптомы сердечного приступа. При этом больного незамедлительно доставляют в специализированное медучреждение, где специалисты проведут кардиологическое обследование и окажут помощь.
Осложнения
Ишемия миокарда приводит к ряду серьезных осложнений, в том числе:
- Сердечный приступ (инфаркт миокарда). При полной закупорке коронарной артерии отсутствие крови и кислорода чревато сердечным приступом. При этом разрушается часть сердечной мышцы, вызывая серьезные, а порой и смертельные повреждения сердца.
- Нарушение сердечного ритма (аритмия). Для правильного сокращения сердечной мышце требуется достаточное количество кислорода. Когда сердце не получает его, происходит нарушение передачи электрических импульсов, координирующих сердцебиение. В результате сердце начинает сокращаться слишком быстро, слишком медленно или нерегулярно. Аритмии бывают опасными для жизни и требуется установка кардиостимулятора — искусственного водителя сердца. С ценами на кардиостимуляторы ознакомьтесь тут.
- Сердечная недостаточность. Если ишемия миокарда повреждает саму сердечную мышцу, это приводит к снижению ее способности эффективно перекачивать кровь к остальной части вашего тела.
Диагностика
Что включает в себя диагностика ИБС? В диагностические мероприятия входит беседа с кардиологом, лабораторные анализы, инструментальные исследования.
- Электрокардиограмма (ЭКГ). При этом обследовании записывают электрическую активность сердца с помощью электродов, прикрепленных к коже. Нарушения электрической активности сердца свидетельствуют об ишемии миокарда.
- Анализы крови. При повреждении сердца в кровь медленно поступают сердечные ферменты. Для диагностики ишемии сердца врач назначит анализ крови на содержание этих ферментов.
- Эхокардиограмма. При этом обследовании используют звуковые волны для получения изображения сердца. Во время эхокардиографии звуковые волны направляют на сердце от датчика, палочкообразного устройства, расположенного на груди. Звуковые волны отражаются от сердца и возвращаются обратно через грудную клетку, а затем их обрабатывают в электронном виде для получения видеоизображения. Эхокардиограмма помогает выявить область повреждения и нарушение насосной функции сердца.
- Коронарография сосудов сердца. При коронарографии рентгеновские изображения используют для изучения внутренней поверхности кровеносных сосудов сердца. В процессе коронарографии в коронарные сосуды вводят контрастное вещество, которое видно на рентгеновских снимках. Рентгеновский аппарат делает серию снимков (ангиограмм), позволяя подробно изучить состояние внутренней поверхности кровеносных сосудов.
- КТ сердца. При проведении КТ выявляют кальцификацию коронарных артерий — признака атеросклероза коронарных артерий. Артерии сердца также визуализируют с помощью КТ сканирования (КТ коронарографии).
- Стресс-тесты. Стресс-тест представляет собой ходьбу по беговой дорожке или езду на велотренажере под контролем сердечного ритма, уровня артериального давления и дыхания. Выполнение физических упражнений заставляет сердце сокращаться сильнее и быстрее, чем при других видах повседневной жизни. Стресс-тест помогает выявить проблемы с сердцем, которые не проявляются в других условиях. Это обследование назначают, если врач подозревает коронарную болезнь, но у пациента нет никаких признаков или симптомов.
- Холтеровское мониторирование. Холтеровский монитор — это небольшое, удобное для ношения устройство, которое записывает сердечный ритм. Холтеровский монитор носят в течение одного дня. В это время устройство постоянно регистрирует сердечные сокращения. Этот вид обследования назначают, если при ЭКГ нельзя получить достаточно информации о состоянии сердца, или врач подозревает у вас безболевую ишемию миокарда.
Безболевая ишемия миокарда: причины заболевания, основные симптомы, лечение и профилактика

Представляет собой особую форму ишемической болезни сердца с объективно выявляемыми признаками недостаточности кровоснабжения сердечной мышцы, которая не сопровождается развитием болевых ощущений.
Причины
Эпизоды безболезненной ишемии, как и классические болевые приступы стенокардии, развиваются под влиянием самых различных факторов, таких как физические нагрузки, стресс, курение, холод, высокая температура, прием алкогольных напитков в высоких дозах либо повышенных доз кофеина. Основными причинами развития такого патологического состояния считаются:
стеноз коронарных сосудов, обусловленный атеросклеротическим поражением артерий сердца, который диагностируется практически у большей половины больных с эпизодами «немой» ишемии;
ангиоспазм венечных артерий, возникающий в результате снижения секреции эндотелием сосудов веществ с вазодилатирующими свойствами, увеличения выброса субстанций с вазоконстрикторными свойствами и повышенной активностью симпато-адреналовой системы из-за стресса или нагрузки;
тромбоз коронарных артерий, развивается при изъязвлении атеросклеротических бляшек в сосудах, проникновением тромба с кровотоком из других участков кровеносной системы, нарушением свертывающей функции тромбоцитов, в результате таких процессов тромб может перекрывать просвет сосуда частично или полностью.
Специалисты выделяют отдельную группу лиц, у которых вероятность развития данной патологии достаточно высока. В эту группу входят больные перенесшие инфаркт, пациенты, имеющие несколько факторов угрозы развития ишемической болезни сердца, больные с ишемической болезнью сердца, которая сочетается с гипертонией или хроническими обструктивными болезнями легких, а также представители профессий с высоким уровнем стресса – это пилоты, авиадиспетчеры, водители и хирурги.
Симптомы
Основное коварство безболевой ишемии заключается в том, что во время приступа наблюдается полное отсутствие болей. Существует всего два показателя, по которым больной или врач может заподозрить наличие недуга – это диагностированная стенокардия, ишемическая болезнь сердца или инфаркт миокарда в анамнезе и прямое обнаружение безболевой ишемии миокарда при профилактическом исследовании функции сердца с фиксацией характерных изменений на кардиограмме.
Диагностика
Ввиду безболезненности течения безболевой ишемии миокарда, в основе ее диагностики лежат инструментальные методы исследования, способные дать объективную информацию о наличии и степени ишемии сердечной мышцы. Самыми значимыми маркерами такого недуга считаются не имеющие клинических проявлений, но регистрируемые аппаратурой, изменения работы сердца. Помимо этого, заподозрить наличие безболевой формы ишемии можно при оценке кровоснабжения миокарда. Для выявления данной формы заболевания больному назначается электрокардиограмма в покое, которая считается один из самых распространенных, простых в исполнении и доступных методов диагностики. Во время обследования удается получить информацию о характерных для ишемии миокарда изменениях в работе сердца. Недостатком электрокардиографии является возможность регистрации данных лишь в состоянии физического покоя, тогда как безболевые приступы могут проявляться только во время нагрузки.
Холтеровское ЭКГ-мониторирование считается более информативным, чем рутинная электрокардиограмма. При помощи этого обследования удается получить более полную информацию, так как проводится в естественной, привычной для пациента повседневной деятельности.
Также таким больным для постановки диагноза может быть назначена велоэргометрия, коронарография, стресс-ЭХОК и однофотонная эмиссионная компьютерная томография.
Лечение
Алгоритмы лечения безболевой ишемия миокарда соответствуют таковым при других формах ишемической болезни сердца. Лечение начинается с исключения факторов риска, основанных на отказе от курения, профилактики гиподинамии, отказе от нерациональной диеты с большим количеством животных жиров, соли, красного мяса и алкоголя. Важную роль играет коррекция нарушений липидного и углеводного обменов. Медикаментозное лечение направлено на поддержку деятельности миокарда, увеличение его функциональной полноценности, нормализацию ритма. Для этого больным назначается прием β-адреноблокаторов, антагонистов кальция, нитратов, статинов, ингибиторов АПФ и антитромбоцитарных препаратов.
Профилактика
Предупредить развитие недуга поможет ежегодное прохождение контрольных обследований у кардиолога, особенно после 50 лет, своевременное обнаружение ишемических эпизодов и их лечение, значительно снижают частоту сердечных катастроф при безболевой ишемия миокарда и летальность после их наступления.
Ишемическая (коронарная) болезнь сердца: все о диагнозе ИБС
Определение:
Ишемическая болезнь сердца (ИБС)– заболевание, которое связано с недостаточным кровоснабжением сердечной мышцы (миокарда). Вследствие нарушения пропускной способности коронарных артерий, которые доставляют к сердцу обогащенную кислородом кровь, в тканях миокарда начинается ишемия.
Ишемия миокарда, которая также называется сердечной ишемией, приводит к повреждению сердечной мышцы, снижая способность эффективно перекачивать кровь. Внезапная выраженная закупорка коронарной артерии способствует развитию сердечного приступа. Ишемия миокарда чревата тяжелыми нарушениями ритма сердца. В медицине используется еще один термин — «коронарная болезнь».
Причины
Причиной ишемической болезни сердца становится атеросклероз коронарных артерий. Это хроническое заболевание сопровождается образованием на сосудистых стенках холестериновых отложений, которые со временем становятся плотными бляшками. Эти бляшки частично или полностью перекрывают просвет артерии — это вызывает окклюзию или стеноз. Подвержены атеросклерозу пожилые люди, курильщики, диабетики, люди, которые употребляют много жирной пищи. Атеросклероз становится первопричиной многих болезней сосудов и сердца. Детально о причинах развития ИБС читайте в следующей публикации.
Симптомы
Какие признаки позволяют заподозрить диагноз ИБС? Наиболее характерным симптомом ишемии сердца является стенокардия. Распознать стенокардию не всегда просто. Чаще она проявляется болями за грудиной или в области сердца, однако иногда больной чувствует лишь незначительную тяжесть в груди. Боли переходят в левое плечо или руку, отдают в челюсть и шею. Непривычные ощущения такого рода – веский повод обратиться в кардиологическое отделение и проконсультироваться с доктором.
К основным признакам и симптомам ишемической болезни относятся:
- Чувство сдавливания за грудиной, или боль, как правило, в левой половине грудной клетки;

- Боль в шее или нижней челюсти;
- Боль в плече или руке;
- Липкий пот;
- Одышка;
- Тошнота и рвота.
Ишемические болезни сердца протекают волнообразно: острые формы сменяют хронические. Приступы стенокардии при хронической ишемической болезни сердца длятся не более 10 минут и купируются препаратами нитроглицерина. Более длительные приступы – повод вызвать неотложную медицинскую помощь, ведь это похоже на симптомы сердечного приступа. При этом больного незамедлительно доставляют в специализированное медучреждение, где специалисты проведут кардиологическое обследование и окажут помощь.
Осложнения
Ишемия миокарда приводит к ряду серьезных осложнений, в том числе:
- Сердечный приступ (инфаркт миокарда). При полной закупорке коронарной артерии отсутствие крови и кислорода чревато сердечным приступом. При этом разрушается часть сердечной мышцы, вызывая серьезные, а порой и смертельные повреждения сердца.
- Нарушение сердечного ритма (аритмия). Для правильного сокращения сердечной мышце требуется достаточное количество кислорода. Когда сердце не получает его, происходит нарушение передачи электрических импульсов, координирующих сердцебиение. В результате сердце начинает сокращаться слишком быстро, слишком медленно или нерегулярно. Аритмии бывают опасными для жизни и требуется установка кардиостимулятора — искусственного водителя сердца. С ценами на кардиостимуляторы ознакомьтесь тут.
- Сердечная недостаточность. Если ишемия миокарда повреждает саму сердечную мышцу, это приводит к снижению ее способности эффективно перекачивать кровь к остальной части вашего тела.
Диагностика
Что включает в себя диагностика ИБС? В диагностические мероприятия входит беседа с кардиологом, лабораторные анализы, инструментальные исследования.
- Электрокардиограмма (ЭКГ). При этом обследовании записывают электрическую активность сердца с помощью электродов, прикрепленных к коже. Нарушения электрической активности сердца свидетельствуют об ишемии миокарда.
- Анализы крови. При повреждении сердца в кровь медленно поступают сердечные ферменты. Для диагностики ишемии сердца врач назначит анализ крови на содержание этих ферментов.
- Эхокардиограмма. При этом обследовании используют звуковые волны для получения изображения сердца. Во время эхокардиографии звуковые волны направляют на сердце от датчика, палочкообразного устройства, расположенного на груди. Звуковые волны отражаются от сердца и возвращаются обратно через грудную клетку, а затем их обрабатывают в электронном виде для получения видеоизображения. Эхокардиограмма помогает выявить область повреждения и нарушение насосной функции сердца.
- Коронарография сосудов сердца. При коронарографии рентгеновские изображения используют для изучения внутренней поверхности кровеносных сосудов сердца. В процессе коронарографии в коронарные сосуды вводят контрастное вещество, которое видно на рентгеновских снимках. Рентгеновский аппарат делает серию снимков (ангиограмм), позволяя подробно изучить состояние внутренней поверхности кровеносных сосудов.
- КТ сердца. При проведении КТ выявляют кальцификацию коронарных артерий — признака атеросклероза коронарных артерий. Артерии сердца также визуализируют с помощью КТ сканирования (КТ коронарографии).
- Стресс-тесты. Стресс-тест представляет собой ходьбу по беговой дорожке или езду на велотренажере под контролем сердечного ритма, уровня артериального давления и дыхания. Выполнение физических упражнений заставляет сердце сокращаться сильнее и быстрее, чем при других видах повседневной жизни. Стресс-тест помогает выявить проблемы с сердцем, которые не проявляются в других условиях. Это обследование назначают, если врач подозревает коронарную болезнь, но у пациента нет никаких признаков или симптомов.
- Холтеровское мониторирование. Холтеровский монитор — это небольшое, удобное для ношения устройство, которое записывает сердечный ритм. Холтеровский монитор носят в течение одного дня. В это время устройство постоянно регистрирует сердечные сокращения. Этот вид обследования назначают, если при ЭКГ нельзя получить достаточно информации о состоянии сердца, или врач подозревает у вас безболевую ишемию миокарда.
Ишемия миокарда: причины и симптомы, лечение

ИБС или как ее еще называют – ишемия миокарда – это весьма распространенное заболевание, от которого страдает огромное количество людей по всему миру. Оно заключается в недостаточном крово- и кислородоснабжении сердечной мышцы, что в большинстве случаев становится следствием атеросклеротического поражения сосудов, способствующего сужению их просвета. В этом и заключается патофизиология ишемии миокарда. Ишемическая болезнь может проявляться во множестве различных форм. Если говорить о классификации, то в первую очередь ИБС разделяют на острую и хроническую. Что касается особенностей проявления, то к ишемическим поражениям миокарда относят:
- стенокардию;
- инфаркт миокарда;
- кардиосклероз;
- сердечную недостаточность.
Все эти формы ишемической болезни имеют свои особенности симптоматики и состояния организма. Но в любом случае они спровоцированы недостаточным кровоснабжением миокарда, что и является главной причиной развития недуга. Существует и ряд дополнительных факторов, повышающих вероятность развития ИБС. Это:
- возраст более 40 лет;
- наследственная предрасположенность;
- курение, злоупотребление алкоголем;
- гипертоническая болезнь;
- сахарный диабет;
- повышенный уровень холестерина;
- ожирение;
- ведение малоподвижного образа жизни.
Все перечисленные факторы повышают риск появления ишемической болезни, поэтому таким людям следует быть более внимательными к своему здоровью, не упускать симптомы, которые ранее не проявлялись. Чем раньше будет выявлено заболевание, тем легче станет лечение, а прогнозы будут более благоприятными.
Клиническая картина

Симптомы ишемии миокарда
Чтобы вовремя заподозрить наличие болезни, необходимо внимательно изучить симптомы ишемии миокарда. Главным ее проявлением будет боль за грудиной. Она может распространяться на нижнюю челюсть, левую руку и половину шеи. Характер болевых ощущений отличается. Пациенты чувствуют сдавливание, жжение, покалывание. Интенсивность болей также отличается в каждом отдельном случае. Продолжительность приступов составляет от нескольких секунд до 30 минут. В некоторых случаях болевые ощущения проходят самостоятельно. Если этого не случилось, они легко снимаются таблеткой Нитроглицерина.
Боль – это не единственный симптом ИБС. Она имеет и другие проявления. Они заключаются в следующем:
- одышка, развивающаяся при незначительных физических нагрузках;
- перебои в работе сердца, изменение частоты его сокращений;
- периодические головокружения, обморочные состояния;
- снижение работоспособности, повышенная утомляемость;
- чрезмерное потоотделение.
Если имеют место подобные симптомы, необходимо незамедлительно обратиться за медицинской помощью. Своевременная и высокоточная диагностика, качественное лечение позволят рассчитывать на весьма благоприятные прогнозы.
Безболевая форма

Коронарография при ИБС
Нужно знать, что существует также безболевая ишемия миокарда, которая не сопровождается болевыми ощущениями, способными указать на наличие проблем со здоровьем, не проявляется нарушениями сердечных ритмов, одышкой, другими симптомами. Здесь ситуация обстоит сложнее, потому как в таком случае болезнь обнаруживается только при обследовании. Она может протекать как самостоятельное заболевание или сочетаться с другим сердечно-сосудистым недугом.
Причин, по которым при безболевой ишемии миокарда нет симптомов, проявляющихся болями в области сердца, всего несколько:
- индивидуальные особенности болевого порога;
- сахарный диабет;
- наследственные особенности организма.
В любом случае даже при отсутствии ярких проявлений синдром ишемии миокарда достаточно опасен для здоровья человека. Он будет способствовать развитию других, более сложных болезней, несущих в себе угрозу для больного.
Методы диагностики
Чтобы определить наличие ишемической болезни или опровергнуть его, доктора проводят полное обследование пациента. Оно заключается в таких этапах:
- Сбор анамнеза жизни, изучение истории болезни, физикальный осмотр.
- Лабораторные исследования крови и мочи, позволяющие выявить повышение уровня белков, лейкоцитов, эритроцитов, холестерина и СОЭ, свидетельствующий о наличии болезни.
- ЭКГ, которая проводится в спокойном состоянии и после физических нагрузок. Также больным может быть рекомендован суточный мониторинг.
- Эхокардиография, позволяющая оценить работу и состояние сердца, а также определить степень атеросклеротического поражения сосудов.
- Коронарография, предполагающая исследование коронарных артерий, обеспечивающих питание сердечной мышцы.
Терапия и ее методики
Если говорить про лечение ишемии миокарда, то оно назначается доктором в каждом случае отдельно. Но направления терапии остаются неизменными. Она проводится с помощью таких групп лекарственных препаратов:
- Антиагреганты. Они разжижают кровь, снижая вероятность образования тромбов.
- Бета-адреноблокаторы. Способствуют снижению потребности миокарда в кислороде за счет сокращения ЧСС.
- Холестериноснижающие средства. Они снижают вероятность образования атеросклеротических бляшек, которые и являются причиной закупорки сосудов.
- Диуретики. Способствуют уменьшению объема крови, за счет чего делают нагрузку на сердце более щадящей.
- Антиаритмические средства. Восстанавливают сердечный ритм.
Также при субэпикардиальной ишемии миокарда нижней области, иных формах заболевания пациентам рекомендуют умеренные физические нагрузки, например, пешие прогулки на свежем воздухе. Также обязательным условием в лечении является соблюдение диеты, предполагающей минимизацию соли, жиров и холестеринсодержащих продуктов. Последний момент – поддержание правильного режима активности и сна.