Аллергия на подгузники: как выглядит и что делать
- Как проявляется аллергия на подгузники у ребенка?
- Что делать, если появились покраснения или сыпь под подгузником?
- У меня не получается вылечить «аллергию на подгузник». Что делать?
Содержание:
Что делать, если на коже крохи появились прыщики или красные пятна? Может ли это быть аллергия на подгузники? Многие молодые родители при очередном переодевании обнаруживают на теле малыша покраснения или даже сыпь — и не понимают, как поступить в этой ситуации. Не волнуйтесь, пока еще ничего страшного не произошло, тем не менее проблему надо решать. В этой статье мы расскажем о распространенных кожных заболеваниях маленьких детей и о том, как с ними бороться.
Как проявляется аллергия на подгузники у ребенка?
Откроем вам секрет: никакой аллергии на подгузники не существует — это народный, а не медицинский термин.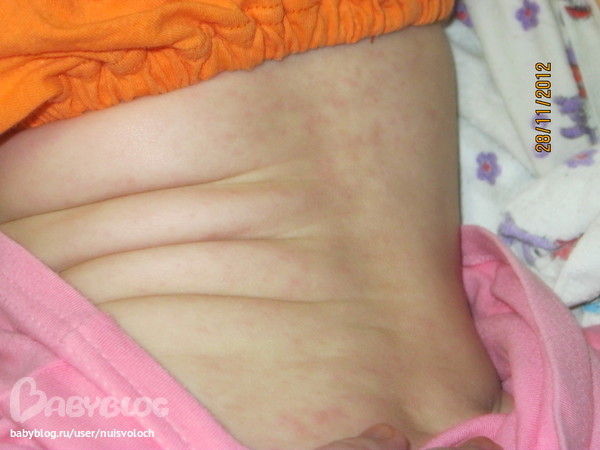 Все компоненты современных качественных подгузников проходят огромное количество испытаний и исследований и допускаются к использованию, только если доказана их гипоаллергенность. Другими словами, аллергия крайне маловероятна и может возникнуть только при совершенно экзотическом стечении обстоятельств.
Все компоненты современных качественных подгузников проходят огромное количество испытаний и исследований и допускаются к использованию, только если доказана их гипоаллергенность. Другими словами, аллергия крайне маловероятна и может возникнуть только при совершенно экзотическом стечении обстоятельств.
Обычно, когда мамы и папы говорят об аллергии на подгузники у грудничка, речь идет об одном из следующих состояний:
Опрелости. Это заболевание имеет бактериальную, вирусную или грибковую природу и развивается в местах, где есть лишняя влага, т.е. создались благоприятные условия для размножения патогенной микрофлоры1. Обычно воспалительный процесс начинается в естественных складках кожи и там, где она натерта одеждой. На первой стадии опрелости проявляются в виде покраснения под подгузником или в других местах тела ребенка, в запущенных случаях появляются трещинки, затем язвочки.
Потница является следствием перегрева 2.
 Она случается, если ребенок часто потеет, что приводит к закупориванию пор. Как и опрелость, потница начинается с покраснения, затем развивается в мелкие пузырьки, заполненные прозрачной жидкостью. Если ничего не предпринимать, сыпь у новорожденного увеличится в размерах, а содержимое пузырьков помутнеет из-за развития бактериальной инфекции.
Она случается, если ребенок часто потеет, что приводит к закупориванию пор. Как и опрелость, потница начинается с покраснения, затем развивается в мелкие пузырьки, заполненные прозрачной жидкостью. Если ничего не предпринимать, сыпь у новорожденного увеличится в размерах, а содержимое пузырьков помутнеет из-за развития бактериальной инфекции.
Резюмируем, как выглядит так называемая «аллергия на подгузники». На начальном этапе появляются покраснения, затем может возникнуть красная сыпь, трещинки и язвочки. Все эти симптомы имеют вполне определенные причины: лишняя влага и натертости вызывают опрелости, а перегрев — потницу. Другими словами, проблема в гигиене.
Не стоит думать, что такое случается только в неблагополучных семьях, где за ребенком совсем не ухаживают. У малыша очень нежная кожа, и все эти заболевания могут развиться буквально за несколько часов. От этой неприятности не застрахован никто — даже самые чистоплотные родители.
Что делать, если появились покраснения или сыпь под подгузником?
Главное — вовремя выявить проблему, быстро вычислить причину и принять меры для ее устранения.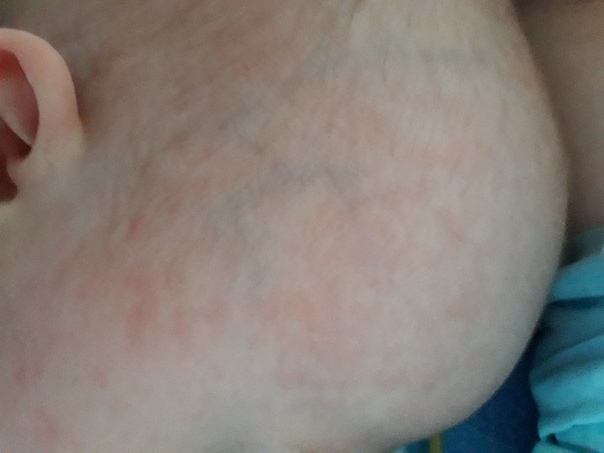 Если опрелости или потница обнаружены на ранней стадии, с ними можно легко справиться. Мы дадим вам несколько универсальных советов: они подходят как для борьбы с первыми признаками заболеваний кожи ребенка, так и для их профилактики.
Если опрелости или потница обнаружены на ранней стадии, с ними можно легко справиться. Мы дадим вам несколько универсальных советов: они подходят как для борьбы с первыми признаками заболеваний кожи ребенка, так и для их профилактики.
Никаких марлевых подгузников и пеленок!
Используйте качественные одноразовые подгузники с хорошей впитываемостью. Всего несколько десятков лет назад мамы пользовались марлевыми «треугольниками», и дерматологические проблемы обнаруживались почти у всех детей. Сегодня, благодаря качественным подгузникам, опрелости и сыпь у ребенка стали относительно редким явлением.
Huggies Elite Soft отличаются удивительной мягкостью и быстрой впитываемостью. Они мгновенно поглощают мочу и жидкий стул и предотвращают риск появления раздражения и прыщиков. Еще один плюс — индикатор влаги, благодаря которому вы сможете вовремя понять, что пришла пора поменять подгузник.
Чаще меняйте подгузники и устраивайте воздушные ванны
Переодевайте малыша не реже, чем каждые 3–4 часа3. Также следите за индикаторной полоской — как только она изменит цвет, снимите подгузник, подмойте малыша и дайте телу «подышать». Продолжайте воздушные ванны 10–15 минут, и только после этого надевайте новый. На воздухе кожа высыхает естественным образом, а отсутствие лишней влаги значительно снижает вероятность появления покраснений под подгузником у девочек и мальчиков.
Также следите за индикаторной полоской — как только она изменит цвет, снимите подгузник, подмойте малыша и дайте телу «подышать». Продолжайте воздушные ванны 10–15 минут, и только после этого надевайте новый. На воздухе кожа высыхает естественным образом, а отсутствие лишней влаги значительно снижает вероятность появления покраснений под подгузником у девочек и мальчиков.
Регулярно купайте ребенка
Малыша рекомендуется купать примерно 3 раза в неделю4. Водные процедуры очищают тело малыша от грязи и вредных бактерий, но этого недостаточно для борьбы с опрелостями. Чтобы у ребенка не появилось покраснений под подгузником, после купания нужно тщательно промокнуть каждую складочку кожи теплой пеленкой, затем дать телу малютки подышать. Перед одеванием смажьте все склонные к опрелостям места увлажняющим маслом.
Если у малыша все же появилась сыпь, перед купанием добавьте в воду отвар череды или ромашки, а для смазывания проблемных мест используйте не масло, а детский крем.
Избегайте перегрева
Вы же помните, что один из видов «аллергии на подгузники» у грудничка называется потницей? Не кутайте ребенка и избегайте синтетических тканей, чтобы он не потел. Если вам постоянно кажется, что в доме холодно, и малыш может замерзнуть, купите термометр. Температура в детской комнате должна поддерживаться в диапазоне 18–22 °C5.
У меня не получается вылечить «аллергию на подгузник». Что делать?
Если покраснения и сыпь никак не проходят, значит, вы неверно определили причину раздражения или неправильно боритесь с ней. Не стоит экспериментировать дальше, пора обращаться за помощью. Помните, что детские кожные заболевания быстро прогрессируют и могут переродиться в более тяжелые формы. Поэтому не запускайте проблему — проконсультируйтесь с педиатром как можно скорее!
Ссылки на источники:
Your Baby’s Diaper Rash. WebMD. Ссылка: https://www.webmd.com/parenting/diaper-rash-treatment#1
What Is Heat Rash? WebMD.
 Ссылка: https://www.webmd.com/skin-problems-and-treatments/understanding-heat-rash-basics
Ссылка: https://www.webmd.com/skin-problems-and-treatments/understanding-heat-rash-basicsChanging A Diaper. American Pregnancy Association. Ссылка: https://americanpregnancy.org/healthy-pregnancy/first-year-of-life/changing-a-diaper-71020
Baby bath basics: A parent’s guide. Mayo Clinic. Ссылка: https://www.mayoclinic.org/healthy-lifestyle/infant-and-toddler-health/in-depth/healthy-baby/art-20044438
Claire Haiek. How to keep your baby warm and safe on cold nights. Kidspot. Ссылка: https://www.kidspot.com.au/parenting/child/child-sleep/how-to-keep-your-baby-warm-and-safe-on-cold-nights/news-story/5d583f265a36a729b3fd80957e6585de
Аллергия на подгузники: как определить и лечить?
Первый год жизни ребенка — не только время интенсивного роста и развития, но и сложный период его адаптации к новым условиям. Главной задачей родителей является максимально облегчить для него этот процесс.
На помощь приходят современные достижения в области средств по уходу за новорожденными, среди которых подгузники занимают первое место. Они не только избавляют малыша от неприятных ощущений, но и становятся для молодых родителей ощутимым подспорьем при уходе за ним.
К сожалению, порой приходится сталкиваться с обратной стороной этого вопроса — после использования памперсов на коже малыша могут возникать покраснения и сыпь. О природе этих проявлений и о том, может ли быть аллергия на подгузники, мы и поговорим сегодня.
Бывает ли аллергия на подгузники?
Первый и самый главный вопрос, который так часто вызывает споры среди сторонников и противников этого изобретения: может ли вообще быть аллергия на подгузники? Специалисты утверждают: да, может. Как и на любое другое гигиеническое средство.
Человеческий организм уникален, и утверждение о гипоаллергенности того или иного продукта не может быть безоговорочным. Существуют индивидуальные реакции, зависящие от множества факторов, включая состояние иммунитета, наследственность, степень чувствительности кожи и т. д.
д.
Однако, если у вашего малыша обнаружилась негативная реакция на изделия одного производителя, это не означает, что вы должны отказаться от подгузников полностью. Скорее всего, малышу не подошел состав продукции конкретной марки. Вам предстоит найти тот вариант, который будет для него приемлем.
Прежде чем приступить к поискам, стоит убедиться, действительно ли имеет место аллергия, и является ли она результатом использования памперсов.
Симптомы аллергии на подгузники
Обнаружив изменения кожного покрова в зоне промежности у своего чада, не ставьте однозначный диагноз. Ошибка не только доставит вам массу неудобств, но и может отрицательно сказаться на здоровье ребенка, отодвинув во времени обращение к специалисту и поиск истинных причин заболевания.
Знаете ли вы, что аллергию на подгузники часто путают с обычными опрелостями?
Для того чтобы делать выводы, следует знать, как проявляется аллергия на подгузники. О негативной реакции можно говорить только при наличии следующих симптомов:
- зона распространения сыпи и красноты ограничивается только областью, с которой соприкасается изделие, в остальных местах кожа сохраняет здоровый вид;
- вокруг анального отверстия имеется покраснение в виде кольца;
- при смене подгузника отсутствует влажность, пораженные зоны остаются сухими;
- в поведении малыша наблюдаются изменения, свидетельствующие о наличии постоянного раздражителя: он хуже спит, часто капризничает без видимых причин, может отказываться от еды;
- пораженные участки покрываются язвочками и шелушатся, кожа воспаляется и отекает.

Если изменения коснулись и остальных участков тела, тогда речь идет о других источниках аллергических реакций. В такой ситуации нужно без промедления обратиться к специалисту для их выявления.
Аллергия на подгузники может распространяться по всему телу, только если она носит системный характер, то есть в тех случаях, когда локальные проявления не были своевременно приняты во внимание.
С чем можно перепутать аллергию?
За аллергические проявления, вызванные памперсами, легко принять потницу, грибковую инфекцию, контактный дерматит, который возникает в результате трения изделия о кожу в местах наиболее плотного прилегания.
С учетом подобной путаницы педиатры дают четкие рекомендации относительно того, как наиболее точно определить аллергию на памперсы:
- на несколько дней полностью отказаться от их использования;
- регулярно и максимально ответственно проводить все необходимые процедуры по уходу за кожей малыша;
- после окончательного исчезновения симптомов не более чем на 40 минут надеть на ребенка подгузник (проследите, чтобы его кожа при этом была сухой и чистой).

Если после снятия изделия под ним не было обнаружено никаких изменений, значит, вы имеете дело не с аллергией. Скорее всего, причиной неприятностей стала несвоевременная смена подгузника, длительный контакт кожи с каловыми массами и мочой, либо неправильный подбор изделия по размеру.
Чтобы убедиться в том, не стали ли возбудителями аллергии другие применяемые при повседневном уходе гигиенические средства, можно обработать ими кожу и оставить малютку без памперса. Если причина кроется в этом, реакция наступит быстро.
Причины возникновения аллергии
Итак, вы уже выяснили, что у малыша аллергия на подгузники, по симптомам, которые были описаны выше. Если до этого вы без проблем пользовались аналогичной продукцией, следующим шагом для вас должно быть выявление факторов, активировавших соответствующие механизмы в детском организме. Это может быть:
- смена марки изделия;
- использование некачественного продукта;
- случайное приобретение подделки или просроченных изделий;
- нарушение рекомендаций производителя относительно правил хранения;
- наличие в составе дополнительных компонентов, например, растительных экстрактов или отдушек.

Если имел место один из перечисленных выше вариантов, все, что от вас потребуется в дальнейшем — вернуться к проверенной марке и быть внимательней при покупке. А пока необходимо предпринять все возможное для скорейшего излечения малыша.
Как избавиться от аллергии на подгузники?
Первым, самым главным условием, необходимым для возвращения коже здорового состояния, является строгое соблюдение правил использования подгузников. Воздушные ванны и регулярное нанесение специальных средств по уходу позволят ей быстро восстановиться.
Возможно, вам придется на время вообще исключить памперсы. Но ведь несколько дней дополнительных забот для родителей стоят спокойствия и хорошего самочувствия крохи!
К препаратам, призванным ускорить процесс регенерации и ликвидировать симптоматику заболевания, относятся:
- мази «Дecитин», «Бeпaнтeн», Skin-cap, «Дpaпoлeн» и проч.;
- антигистаминные средства, соответствующие возрасту малютки, в частности, «Фенистил» или «Зиртек»;
- проверенные гипоаллергенные кремы с успокаивающим и противовоспалительным эффектом, например, Sanosan или Bubchen.

При подборе гигиенических средств внимательно ознакомьтесь с их составом, чтобы вместо лечебного воздействия они не спровоцировали обострение заболевания. Перед применением лекарства у малыша обязательно проконсультируйтесь с педиатром или аллергологом.
Как лечить аллергию на подгузники народными методами?
Народные средства могут стать ощутимым подспорьем в процессе излечения малыша, однако они эффективны только в комплексе с медицинскими препаратами.
Можно принимать травяные ванночки, которые успокоят чувствительную кожу, подсушат ранки и снизят воспаление.
Вариант 1. Берем по чайной ложке высушенной череды, аптечной ромашки и чистотела. Заливаем смесь литром крутого кипятка и оставляем настояться. Предварительно процеженную жидкость добавляем в воду для купания.
Вариант 2. Завариваем в кипятке сухую ромашку в соотношении 3 ч. л. на 1 л воды. Процеживаем, добавляем в ванночку перед купанием.
Любые травы могут стать возбудителем аллергии, поэтому их применение без консультации врача крайне нежелательно.
Как выбирать подгузник, чтобы он не вызвал аллергии?
Для того чтобы минимизировать возможные побочные эффекты от ношения памперса, важно подбирать его с учетом следующих параметров:
Размер
Изделие не должно ни давить, ни натирать крохе. Если вы обнаружили на детской коже следы резинок, желательно немедленно сменить средство гигиены на вариант подходящего размера. Для удобства родителей на упаковке указан вес, на который рассчитана продукция, поэтому запутаться невозможно.
Состав наполнителя
Обычно используется целлюлоза или особый гелеобразующий материал, который повышает цену изделия, но значительно выигрывает в способности впитывать и удерживать влагу.
Материал внешнего слоя
Наличие полиэтилена продлевает время использования и избавляет родителей от лишних хлопот, связанных с ликвидацией последствий протекания, но лишает кожу ребенка возможности нормально дышать. В «дышащих» моделях полиэтилен заменяет пленка с микроотверстиями, позволяющая проникать внутрь воздуху, но препятствующая выделению влаги.
В «дышащих» моделях полиэтилен заменяет пленка с микроотверстиями, позволяющая проникать внутрь воздуху, но препятствующая выделению влаги.
Качество застежек
Они не должны быть слишком грубыми и приходить в негодность после первого же расстёгивания. Ведь вполне возможны ситуации, когда эта процедура не предполагает замену памперса, например, при врачебном осмотре. Закругленная форма застежек является дополнительной защитой от трения.
Наличие дополнительных компонентов в составе
Экстракты трав, ароматизаторы и кремы предназначены для обеспечения дополнительного ухода за кожей малютки, но они повышают риск аллергических реакций. Если вы не уверены в реакции организма вашего малыша, лучше отказаться от таких добавок.
Производитель
Здесь все индивидуально, и у каждой марки есть как сторонники, так и противники. В общей массе считается, что японские подгузники (Moonу, Merries, Goo.N, MamyPoko и др.) меньше вызывают аллергию, чем привычные Pampers, Libero и Huggies. Есть фитоподгузники (Sun Herbal), которые якобы не содержат «химии» и не должны вызывать негативных реакций. Тем не менее это всего лишь общее наблюдение, не исключающее индивидуальной непереносимости. Впервые покупая изделия определенной марки, лучше ограничиться маленькой упаковкой, чтобы избежать лишних расходов.
Есть фитоподгузники (Sun Herbal), которые якобы не содержат «химии» и не должны вызывать негативных реакций. Тем не менее это всего лишь общее наблюдение, не исключающее индивидуальной непереносимости. Впервые покупая изделия определенной марки, лучше ограничиться маленькой упаковкой, чтобы избежать лишних расходов.
Многоразовые подгузники как альтернатива
Если вашему малышу категорически не подходят традиционные одноразовые варианты, в качестве альтернативы можно попробовать многоразовые. Приобрести их не составит труда — на рынке представлен выбор продукции от разных производителей (например, российские Mum’s Era). Также их можно сделать из обычной футболки своими руками.
Многоразовые изделия представляют собой специальные трусики со сменными вкладышами. Они изготавливаются исключительно из натуральных материалов, для прокладок используется бамбук или микрофибра. Этот вариант является более безопасными с точки зрения возможных аллергических реакций.
В зависимости от модели, сразу после того, как малыш облегчился, вам придется менять весь подгузник или только вкладыш. Изделия легко стираются, быстро сохнут и могут быть использованы уже на следующий день после стирки. Количество памперсов на сутки зависит от возраста ребенка.
Изделия легко стираются, быстро сохнут и могут быть использованы уже на следующий день после стирки. Количество памперсов на сутки зависит от возраста ребенка.
Если вы рассматриваете подобный вариант, стоит учесть, что цена ощутимо выше одноразовых моделей. Однако, благодаря регулируемому размеру (в большинстве случаев они подходят с рождения до 1-2 лет) и возможности многократного использования, затраты быстро окупаются.
К недостаткам продукции можно отнести необходимость частых стирок, в этом смысле они практически аналогичны пеленкам, которые использовались нашими мамами и бабушками.
Кроме того, опыт мам показывает, что целесообразно не отказываться полностью от одноразовых моделей: они пригодятся для ночного сна и в тех случаях, когда вы с малышом надолго покидаете дом.
Что касается аллергии, то в случае применения многоразовых подгузников она встречается реже, поскольку в производстве не используются отдушки, растительные экстракты и прочие сомнительные компоненты. Тем не менее негативные реакции возможны при гиперчувствительности малыша к натуральным материалам.
Тем не менее негативные реакции возможны при гиперчувствительности малыша к натуральным материалам.
Профилактика аллергических проявлений
Для того чтобы избежать любых неприятных последствий, связанных с ношением памперсов, рекомендуется соблюдать следующие правила:
- давать коже малыша «отдохнуть», по возможности каждые два часа оставляя кроху без штанишек на 15 минут;
- своевременно менять подгузники, чтобы избежать возникновения опрелостей и раздражений;
- тщательно подмывать и насухо промокать ребенка, перед тем как надеть на него сухой памперс;
- не тереть кожу малыша, не использовать жестких полотенец, способных травмировать кожные покровы;
- в качестве крема под подгузник применять барьерные средства на основе оксида цинка;
- следить за реакциями на используемые средства гигиены и при необходимости подбирать более подходящие для вашего чада;
- выбирать памперсы строго по размеру, поскольку вариант «на вырост» не только сводит на нет их основные функции, но и может навредить малышу;
- не экспериментировать с новыми марками, а использовать проверенные и надежные изделия;
- перед покупкой проверять срок годности и дату изготовления, указанные на упаковке, а также ее целостность;
- покупать изделия у официальных представителей или в аптеках — только в этом случае вы можете на 100% быть уверены, что приобрели оригинальную и качественную продукцию.

Стоит отметить, что причины возникновения аллергии гораздо глубже, чем кажется на первый взгляд. Как правило, заболевание напрямую связано с состоянием иммунитета, поэтому большое внимание следует уделить корректному введению в рацион новых продуктов и обеспечению сбалансированного питания.
Подгузники Pampers active baby «Наши маленькие чемпионы» — «Какой-то АДСКИЙ АД, не просто аллергия, а ЯЗВЫ после этих подгузников + ФОТО!»
Я в таком шоке, что даже не знаю, с чего начать отзыв. В общем, пользовались мы разными подгузниками, более дешевыми, например Huggies (http://irecommend.ru/content/ochen-neplokhie-podgu…) и Libero (http://irecommend.ru/content/nemnogo-grubovaty-no-…). И тут думаю, дай-ка я попробую марку подороже, чтобы было с чем сравнивать.Купила их по 894р за 96шт (9,3р/шт). Средняя цена, в общем. Принесла домой, раскрыла. И как пахнуло на меня химической вонью! Т.е. запах в целом довольно приятный, но я еще подумала, зачем это на подгузниках? Предыдущие марки все были без запаха.
И вот надела я подгузники эти один день, второй. Каюсь, не очень внимательно при смене смотрела на попу, на автомате не глядя мазала кремом и надевала. На второй день вечером вдруг заметила какое-то покраснение. Посмотрела поближе — мама дорогая! Я себе аллергию представляла как красные точечки, ну как от еды бывают. Здесь же были уже красные шишки, а на бугорках этих шишечек — разъеденные раны! На фото моем не очень хорошо видно, но все же постаралась показать.
Еле-еле вылечили мы эти раны, представьте каково матери видеть такую реакцию у ребенка? Если бы можно было, я бы этим подгузникам поставила -100 баллов.
Еще о липучках — они очень сильные, это с одной стороны хорошо, а с другой, когда при смене в ванной пытаешься одной рукой снять подгузник, а второй балансируешь ребенком, и эти липучки сами приклеиваются повторно и подгуз все никак не снимается — это очень неудобно.
Также я успела заметить, что гель из них каким-то образом оказывается на коже — немного, буквально 1-2 шарика, но тем не менее! Зачем малышу контакт кожи с этой химией с детства?
В общем, я эти подгузники не рекомендую КАТЕГОРИЧЕСКИ, если вы заботитесь о здоровье своего ребенка. Очень жалею, что не прочитала отзывы о них раньше.
Лечение и виды дерматита у ребенка
Дерматит — острое воспалительное поражение кожи. О том, какие есть виды детского дерматита, почему он возникает и как с ним бороться, рассказала педиатр Анна Александровна Царегородцева.
Причины дерматитов можно разделить на две большие группы: внутренние и внешние — в зависимости от того, попадает ли аллерген внутрь или контактирует с кожей снаружи.
Внешние причины в свою очередь бывают:
- химические (красители, порошки, ароматизаторы, добавки в косметических средствах и т.п.),
- физические (изменения температуры),
- биологические (вирусы, бактерии, грибы и т.
 п.).
п.).
К физиологическим изменениям кожи относятся:
- эритема (покраснение кожи) новорожденных,
- желтуха,
- акне.
После 1,5 мес. эти дерматиты проходят. Высыпания на коже, особенно вокруг рта и на подбородке, могут усиливаться во время прорезывания зубов. Также и после вакцинации.
Виды дерматитов:
- Часто у малышей встречается потница. Это мелкая сыпь красного цвета. Возникает в местах, где малыш вспотел. Появляется после 3 мес. жизни, когда начинают работать потовые железы малыша. Лечение: воздушные ванны, исключить на время памперсы (если потница в паховых складках).
- У детей, склонных к аллергии, возникает токсическая эритема новорожденных. На теле появляются красные прыщи, у некоторых есть желтые головки. Лечение: такую сыпь лучше подсушивать: купать малыша в отваре березового листа. Или в отваре череды (на втором месяце жизни).
 Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя).
Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя). - Контактный дерматит — аллергическая реакция кожи малыша на памперсы, отдушки, средства для купания. Как и при потнице, на коже появляются мелкие красные точки. Аллергия возникает быстро, четко видна граница контакта кожи с аллергеном. Если реакцию вызвал подгузник, раздражение будет на всей области, которую он закрывал. Лечение: прекратить доступ аллергена.
- Пеленочные дерматиты возникают при несоблюдении правил гигиены малыша. Например, если младенец находился больше 30-60 мин в грязном подгузнике. Лечение: нужно на время убрать подгузники, подмывать малыша проточной водой без мыла, подсушивать кожу с помощью воздушных ванн. Можно использовать крема на основе цинка (Деситин и Циндол) — для подсушивания, а также «Бепантен», как ранозаживляющее средство.
 Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача.
Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача. - Из-за гормональных изменений может развиваться себорейный дерматит (СД). На теле появляются красные папулы и желтые сальные плотные корочки — на лице, верхней части спины и груди, на волосистой части головы. Сыпь может быть на шее, за ушами, в области бровей, в подмышечных впадинах, в паху. Кожа шелушится. Как правило, СД проходит самостоятельно в течение 6-12 мес.
Основные правила ухода за малышом
1. купать ребенка не менее 1 раза в день;
2. перед мытьем головы обрабатывать кожу головы детским маслом, счесывать корочки детским гребнем и промывать детским шампунем;
3. иногда можно смазывать кожу эмолентами — жироподобными веществами, которые увлажняют и смягчают ткани.
- Атопический дерматит (АД) — хроническое заболевание. Он имеет генетический характер и проявляется после 3 мес. в виде диатеза — покраснение (розовые круглые пятна) и шелушение кожи, зуд. Возникает при контакте с аллергенами. Лечение: АД должен наблюдать врач. Чаще всего не удается выявить аллерген и вылечить заболевание сразу. При АД можно дважды в день смазывать кожу увлажняющим детским кремом хотя бы до года. Нужно очень аккуратно вводить прикорм, чтобы точно знать, на что мог среагировать организм малыша.
как выглядят, диагностика и возможные осложнения
Что делать?
При опрелостях первой степени рекомендуется1-3:
- подобрать оптимальные средства гигиены — отказаться от многоразовых подгузников и пеленок, которые вызывают раздражение, сменить марку подгузника, если опрелость появилась от памперса;
- обеспечить правильный уход — тщательно подмывать малыша, полностью высушивать кожу, позаботиться о том, чтобы к ней регулярно поступал воздух;
- исключить перегрев — ребенку не должно быть жарко во время отдыха или активных игр, также важно отрегулировать температуру воздуха в помещении, где он проводит основное время;
- выбирать подходящую одежду — при появлении покраснений на шее или подмышками можно надевать на ребенка только те вещи, которые не будут натирать или давить на проблемные участки.

Свою эффективность на этой стадии лечения опрелостей доказали средства, уменьшающие раздражение и естественным образом восстанавливающие кожу2 – например, Бепантен Мазь. Благодаря высокому содержанию4 натурального ланолина и провитамина B5 мазь «Бепантен» бережно стимулирует восстановление поврежденной кожи и ее естественное заживление. Это средство создает надежный защитный барьер, который уменьшает агрессивное воздействие раздражающих веществ кала и мочи, при этом позволяя коже дышать2. Дополнительным преимуществом средства является высокий профиль безопасности: в ней отсутствуют красители, парабены и другие компоненты, которые могли бы быть опасными для малыша. Для борьбы с опрелостями мазь «Бепантен» рекомендуется применять при появлении первых признаков покраснения, нанося ее каждый раз при смене подгузника2-3.
Если же опрелости перешли во 2 или 3 степень тяжести, соответствующее лечение должен назначить врач — исходя из индивидуальных особенностей ребенка и текущего его состояния.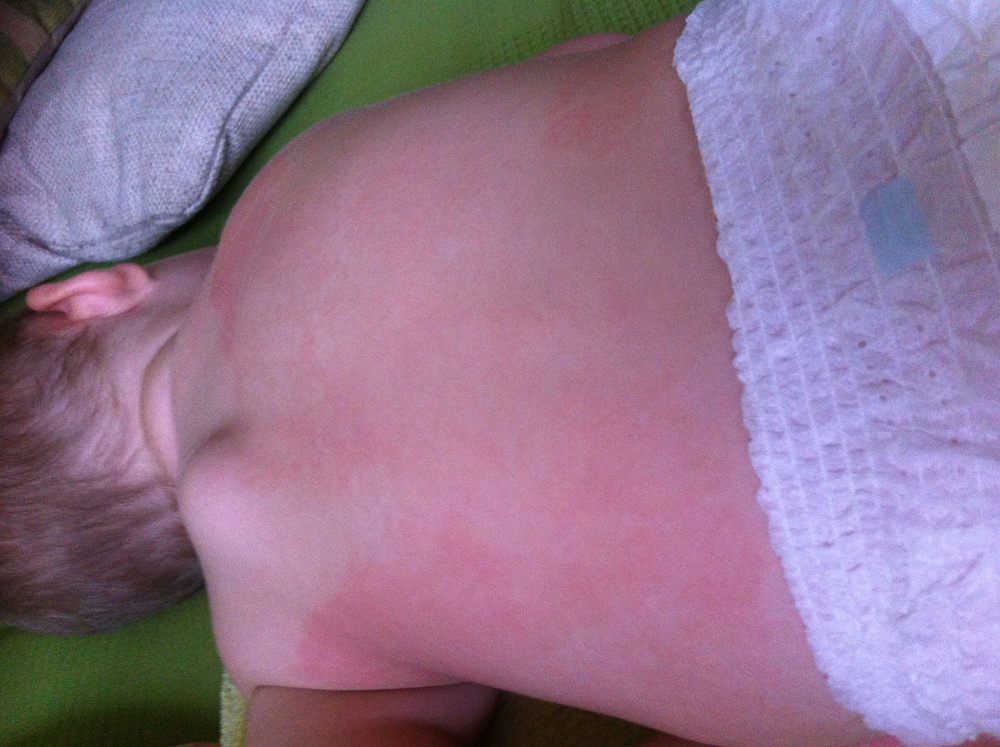 Специалист может порекомендовать использование мазей для восстановления и защиты кожи, подсушивающих компрессов, лечебных ванн с растительными отварами и другими добавками.
Чтобы достигнуть положительного эффекта как можно быстрее, потребуется комплексный подход. Родителям нужно будет не только выполнить рекомендованные врачом мероприятия, но и внести корректировки в режим уход за ребенком.
Специалист может порекомендовать использование мазей для восстановления и защиты кожи, подсушивающих компрессов, лечебных ванн с растительными отварами и другими добавками.
Чтобы достигнуть положительного эффекта как можно быстрее, потребуется комплексный подход. Родителям нужно будет не только выполнить рекомендованные врачом мероприятия, но и внести корректировки в режим уход за ребенком.
Профилактика
Чтобы опрелости не возвращались, важно обеспечить малышу правильный уход1-3.
Гигиена
Кал и моча содержат агрессивные, раздражающие кожу вещества. Если они контактируют с кожей на протяжении длительного времени, раздражение усиливается. Именно поэтому для профилактики опрелостей стоит отдавать предпочтение одноразовым подгузникам, способным быстро впитывать влагу. Кроме того, памперсы должны полностью соответствовать возрасту и весу. Менять подгузники рекомендуется по мере наполнения, устраивая в перерывах воздушные ванны. Важно следить за тем, как кожа реагирует на памперс – это позволит вовремя исключить аллергическую реакцию на материалы или пропитки.
Купание
При мытье и купании необходимо использовать гипоаллергенные средства, созданные специально для новорожденных. После водных процедур кожу ребенка нужно тщательно высушить. Если опрелости уже появились, их нельзя тереть: удалять лишнюю влагу в кожных складках следует деликатными движениями, промокнув хлопковой пеленкой или мягким полотенцем.
Уход за вещами ребенка
Аллергия на порошок или кондиционер может вызвать обострение опрелостей. Поэтому рекомендуется отдавать предпочтение безопасной бытовой химии, которая соответствует конкретному возрасту малыша.
Выбор одежды
Повышенное потоотделение — один из основных факторов, вызывающих опрелости, ведь из-за перегрева кожа становится более чувствительной к раздражению. Нужно одевать ребенка в соответствии с погодой, не кутать, опасаясь переохлаждения. Также лучше выбирать одежду свободного, но не мешковатого кроя. Вещи должны быть выполнены из натуральных и мягких тканей.
Микроклимат дома
Опрелости могут беспокоить в течение всего года, если не создать правильный микроклимат в детской и спальне — снизить температуру до комфортного уровня и обеспечить нормальную влажность. Такие меры позволят защитить грудничка от кожных раздражений, улучшат его самочувствие и обеспечат продуктивный сон.
Такие меры позволят защитить грудничка от кожных раздражений, улучшат его самочувствие и обеспечат продуктивный сон.
Опрелость — неприятная проблема, но обеспечив правильный уход за ребенком и соблюдение простых правил справиться с ней можно за несколько дней.
Аллергия на памперсы: причины, как она выглядит и лечение (с фото)
Маленький ребенок это не только море радости и счастья, но еще и море новых непростых обязанностей. Особое внимание надо уделять вопросам гигиены грудничка. Выбор памперсов — это отдельная тема для новоиспеченных родителей. Ведь от гигиенического средства напрямую зависит здоровье малыша.
Любая ошибка со стороны взрослых может спровоцировать аллергическую реакцию крохи и проблемы со здоровьем в будущем. Чем же это столь повседневное средство гигиены может вызвать негативную реакцию детского организма?
Причины аллергии на памперсы у малышей
Уже в первые часы жизни малыша на нем оказываются первые памперсы — трусики. Состав гигиенического средства достаточно сложный. Слой целлюлозы, резиночка для фиксации, впитывающий гелиевый слой.
Состав гигиенического средства достаточно сложный. Слой целлюлозы, резиночка для фиксации, впитывающий гелиевый слой.
Благодаря отбеливателям продукт получает белоснежность, отдушки обеспечивают приятный аромат, плюс различные лосьоны для мягкой и нежной кожи младенца. Каждая из этих составляющих способна спровоцировать защитную реакцию организма? Чтобы уберечь новорожденного следует внимательно подойти к выбору марки, отдавая предпочтение проверенному производителю. Так вы сократите вероятность столкнуться с данной проблемой.
К числу наиболее популярных марок относятся:
- Японские памперсы Moony, Goon и Merries (самый мягкий материал среди всех марок, бережет нежную кожу малыша от натираний)
- Huggies elite soft (по отзывам часто натирают бедра малыша и могут спровоцировать опрелости)
- Libero Newborn (сильно ароматизированы)
- Pampers premium care (имеют довольно сильный запах)
К сожалению, даже продукция хорошего качества и крупного известного бренда не застрахует вашего малыша от возможных аллергических реакций.
Причиной аллергии младенца могут стать:
- Памперсы неподходящего размера (при натирании чувствительная кожа новорожденного способна отреагировать высыпанием и покраснением)
- Просроченная продукция.
- Некачественные материалы в составе продукта.
- Несвоевременная замена памперса.
- Определенное химическая добавка в составе товара.
- Отдельный слой памперса.
- Частая смена производителя гигиенического средства.
Многие родители сталкиваются и с тем, что не могут выявить причину аллергии у крохи. Пищевая она или контактная? Если реакция вызвана именно памперсом, то у малыша проявится ряд симптомов.
Симптомы аллергии на памперсы
В случае аллергической реакции на памперсы у малыша появится:
- Покраснение, сыпь, шелушение в зоне непосредственного контакта кожного покрова с гигиеническим средством (раздражителем является верхний слой продукта)
- Высыпание, покраснение половых органов ребенка.

- При длительном контакте высыпание и зуд по всему телу.
- Поведение ребенка меняется, становится капризным и плаксивым.
Как выглядит аллергия на памперсы?
Визуально аллергия на памперсы не сильно отличается от той же пищевой реакции организма. Классическое покраснение кожных покровов ребенка, высыпание. При длительном контакте с аллергеном — отечность. Заметив изменившееся поведение и кожу ребенка, родителям ни в коем случае не стоит заниматься самолечением. Сразу обратитесь к специалисту аллергологу.
Диагностика и профилактика
Внимательно следите за кожей малыша и при необходимости сразу производите замену памперса. Обязательно подмывайте ребенка после замены гигиенического средства. Подобрав подходящую марку не стоит постоянно экспериментировать и часто менять производителя.
Диагностика проблемы осуществляется в несколько этапов:
- Врач должен узнать у родителей всё об уходе за грудничком . Важно выяснить были ли изменения в питании малыша, какие новые продукты вошли в меню.
 Какие моющие средства использовали родители при стирке одежды, менялись ли они. Какая марка памперсов выбрана для новорожденного. Как часто менялся бренд гигиеничного средства.
Какие моющие средства использовали родители при стирке одежды, менялись ли они. Какая марка памперсов выбрана для новорожденного. Как часто менялся бренд гигиеничного средства. - Осмотр кожных покровов малыша.
- Установление симптомов.
- Выявление вероятных причин аллергической реакции.
- Назначение лечения.
Лечение аллергической реакции
Столкнувшись с аллергией на памперсы главное выявить и полностью исключить аллерген. Для восстановления здоровья малыша специалисты советуют использовать такие кремы, как Бепонтен или Деситин.
Бепонтен наносят 2-3 раза в день на пораженные участки. Деситин рекомендуют использовать чаще, 4-5 раз в день. Купать ребенка следует либо в простой воде, либо используя специальное средство — Эмолиум. Данная косметика создана дерматологами для взрослых и детей, столкнувшихся с проблемами кожи.
Эмульсию для купания нужно использовать 1-2 раза в неделю. Рекомендуют применять её в комплексе с кремом для кожи — эмолиум. Крем данной марки можно наносить каждый день при смене памперса. Сам комплекс не является лекарственным и подходит для ежедневного применения. Приобрести средства можно только в аптеках города.
Крем данной марки можно наносить каждый день при смене памперса. Сам комплекс не является лекарственным и подходит для ежедневного применения. Приобрести средства можно только в аптеках города.
Народная медицина советует принимать ванночки с травами. Лучше всего подойдет череда, ромашка или зверобой. Существуют специальные сборы трав для купания новорожденных. После водных процедур обработка кожи натуральными маслами- облепиховым или оливковым.
Врачи аллергологи также советуют родителям, столкнувшимися с реакцией ребенка на памперсы, делать малышу воздушные ванны. Пусть малыш в течение 15-20 минут поползает голышом. Регулярность таких процедур — после каждой смены средства гигиены.
Крема и мази врачи рекомендуют использовать в комплексе со следующими препаратами:
- Зиртек.
- Супрастин.
- Кромогексал.
- Эриус.
- Лоратадин.
Дозировка и время приема аллерголог назначает в зависимости от возраста ребенка и степени заболевания.
Каждый организм индивидуален и неповторим, при появлении проявления аллергических реакций самое важное правильно определить раздражитель и исключит его! Родители, будьте внимательны и берегите вашего малыша. Ведь именно в юном возрасте закладывается фундамент здоровья вашего ребенка.
Другие материалы:
Пеленочный дерматит у детей: как мы можем с ним справиться? | Минакина О.Л.
«Пеленочный дерматит»— это термин, применяемый для описания острой воспалительной реакции кожи промежностной области, убольшинства пациентов ограниченной областью подгузника, вследствие раздражения мочой, фекалиями, влагой итрением.
Как педиатры, так и родители маленьких детей считают пеленочный дерматит одним из самых частых кожных заболеваний. Почти каждый ребенок в течение первых месяцев или лет жизни переносит это состояние в разной степени тяжести [1, 2]. Пеленочный дерматит диагностируют у 7–35% младенцев, пик распространенности приходится на возраст 9–12 мес. жизни вне зависимости от пола и расовой принадлежности [3]. По данным исследования распространенности повреждений кожи в отделении интенсивной терапии детского госпиталя Филадельфии в 2008 г., пеленочный дерматит выявлен у 24% стационарных больных [4]. Во многом такая высокая частота связана с особенностями кожи маленьких детей.
жизни вне зависимости от пола и расовой принадлежности [3]. По данным исследования распространенности повреждений кожи в отделении интенсивной терапии детского госпиталя Филадельфии в 2008 г., пеленочный дерматит выявлен у 24% стационарных больных [4]. Во многом такая высокая частота связана с особенностями кожи маленьких детей.
Исследования последних лет дали возможность получить новые сведения о коже, объяснить ее воспалительный ответ и обосновать применение средств ухода за кожей для профилактики данного состояния. Кожа как орган представлена эпидермисом, собственно дермой и придатками кожи. Кожа — динамическая система с продолжающимся процессом пролиферации кератиноцитов в базальном слое эпидермиса, десквамацией корнеоцитов на поверхности кожи, деградацией плотных связок корнео-десмосом [6]. В верхушечном слое эпидермиса, роговом слое корнеоциты организуются в межклеточный липидный матрикс из ламинарных телец, состоящих из холестерола, керамидов и свободных жирных кислот [7].
Детали морфологии младенческой кожи, в частности структура поверхности, толщина кожи, размер клеток, визуализированы микроскопическими методами и вычислены с использованием компьютерного анализа микроскопических снимков и кожных отпечатков в силиконе и адгезивных лентах [8–10]. Видеомикроскопия и конфокальная лазерная сканирующая микроскопия in vivo делают возможным 3D-изображение топографии кожи, внутренней структуры слоев дермы [9]. Результаты этих исследований in vivo позволили расширить представления о детской и взрослой коже и сформулировать их различия.
Кожа выполняет множество разных жизненных функций. Среди них физическая и иммунологическая защита от повреждающих влияний внешнесредовых элементов (включая микроорганизмы, ультрафиолетовую радиацию, влажность, экстремальные температуры), сенсорная перцепция (боль, температура, прикосновение), температурная регуляция, водный и электролитный гомеостаз, обмен газов.
Понимание физиологии здоровой младенческой кожи в норме (точка сравнения) важно с клинической точки зрения. Клинические исследования на здоровых младенцах, однако, ограничены с этических позиций (в отношении к применению инвазивных методов), поэтому их мало. Новые неинвазивные технологии измерения электроемкости, трансдермальной потери воды, скорости абсорбции-десорбции у младенцев и взрослых [10] показали различия в барьерной функции кожи, выявили динамические изменения в уровне естественного фактора увлажнения и водного профиля кожи младенцев, детей раннего возраста и взрослых [11].
Клинические исследования на здоровых младенцах, однако, ограничены с этических позиций (в отношении к применению инвазивных методов), поэтому их мало. Новые неинвазивные технологии измерения электроемкости, трансдермальной потери воды, скорости абсорбции-десорбции у младенцев и взрослых [10] показали различия в барьерной функции кожи, выявили динамические изменения в уровне естественного фактора увлажнения и водного профиля кожи младенцев, детей раннего возраста и взрослых [11].
Структура, функции и составные элементы младенческой кожи отличаются от таковых взрослого органа — прежде всего тем, что в течение первого года жизни и несколько дольше в коже продолжается непрерывный процесс созревания. Эпидермис новорожденных полностью дифференцирован. У детей первого года жизни и раннего возраста в эпидермисе корнеоциты и гранулоцитарные клетки отличаются от таковых у взрослых меньшим размером (на 20 и 10% соответственно) и числом [5]. Роговой слой и эпидермис младенческой кожи тоньше взрослого на 30 и 20% соответственно [5]. Линии микрорельефа более плотные у детей, при этом глубина поверхностной глифики детей схожа с таковой у взрослых [5]. В эпидермисе детей меньше меланина [12]. Сосочки дермы, их плотность, размер, морфология более гомогенны у детей, чем у взрослых [5]. У детей нет четкой границы между сосочковым и ретикулярным слоями дермы [5]. В составляющих эпидермиса у младенцев ниже, чем у взрослых, концентрация естественного фактора увлажнения [10]. Важно, что у детей отмечаются более высокие значения pH кожи, чем у взрослых, причем наиболее высокий уровень pH — у новорожденных [13]. Уровень поверхностных липидов кожи, кожного сала у детей ниже, чем у взрослых [14], а содержание воды в роговом слое у младенцев — выше [11]. Плотность коллагеновых волокон дермы детей ниже, чем у взрослых людей [5].
Линии микрорельефа более плотные у детей, при этом глубина поверхностной глифики детей схожа с таковой у взрослых [5]. В эпидермисе детей меньше меланина [12]. Сосочки дермы, их плотность, размер, морфология более гомогенны у детей, чем у взрослых [5]. У детей нет четкой границы между сосочковым и ретикулярным слоями дермы [5]. В составляющих эпидермиса у младенцев ниже, чем у взрослых, концентрация естественного фактора увлажнения [10]. Важно, что у детей отмечаются более высокие значения pH кожи, чем у взрослых, причем наиболее высокий уровень pH — у новорожденных [13]. Уровень поверхностных липидов кожи, кожного сала у детей ниже, чем у взрослых [14], а содержание воды в роговом слое у младенцев — выше [11]. Плотность коллагеновых волокон дермы детей ниже, чем у взрослых людей [5].
Перечисленные особенности строения и состава кожи обусловливают своеобразие ее функции у детей. У новорожденных кожа более сухая в сравнении со взрослыми, но в течение первого месяца жизни картина полностью меняется. У детей 3–24 мес. жизни отмечается повышенная гидратация кожи в сравнении со взрослыми. Барьерная функция и влажность кожи связаны и с межклеточным липидным матриксом, естественным фактором увлажнения и путем прохождения молекул воды через роговой слой. Скорость абсорбции и десорбции воды в коже у детей выше, чем у взрослых, так же как и трансэпидермальная потеря воды [10].
У детей 3–24 мес. жизни отмечается повышенная гидратация кожи в сравнении со взрослыми. Барьерная функция и влажность кожи связаны и с межклеточным липидным матриксом, естественным фактором увлажнения и путем прохождения молекул воды через роговой слой. Скорость абсорбции и десорбции воды в коже у детей выше, чем у взрослых, так же как и трансэпидермальная потеря воды [10].
В дополнение к структурным и функциональным изменениям на первом году жизни формируется и изменяется состав кожной микрофлоры. Преобладающими микробами на младенческой коже являются Firmicutes (преимущественно Staphylococci), за ними следуют Actinobacteria, Proteobacteria и Bacteroidetes. У взрослых доминируют тип Proteobacteria, за ним Actinobacteria и Firmicutes [15]. Как применять эти данные исследований, в настоящее время еще не совсем понятно. Ранняя микробная колонизация может влиять на развитие иммунной функции кожи. Барьерная функция жизненно важна для выживания, предотвращения проникновения патогенов в организм.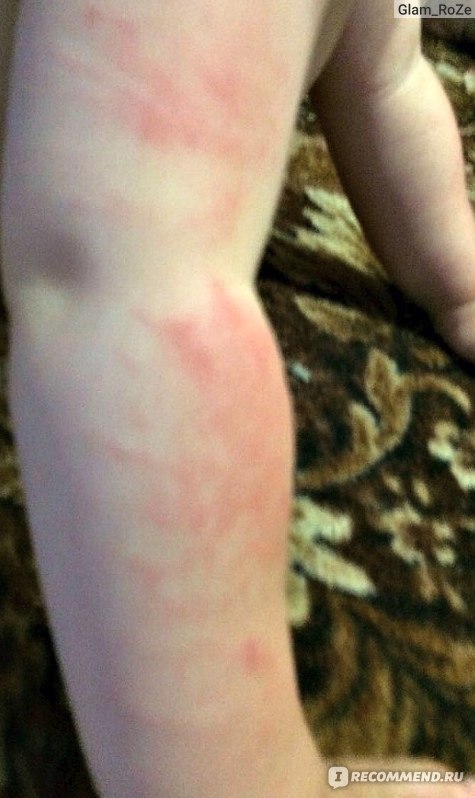 Если кожный барьер поврежден, бактериальные факторы получают доступ к эпидермальным кератиноцитам, могут индуцировать защитный иммунный ответ. Кератиноциты продуцируют антимикробные пептиды. В отсутствие этих белков патогенные микроорганизмы могут внедряться в кожу, нарушать баланс коммерсалы/патогены или приводить к развитию инфекции.
Если кожный барьер поврежден, бактериальные факторы получают доступ к эпидермальным кератиноцитам, могут индуцировать защитный иммунный ответ. Кератиноциты продуцируют антимикробные пептиды. В отсутствие этих белков патогенные микроорганизмы могут внедряться в кожу, нарушать баланс коммерсалы/патогены или приводить к развитию инфекции.
Морфологические особенности младенческой кожи определяют ее легкую ранимость. Повышенная влажность, недостаточная функция потовых желез, обильная васкуляризация кожных покровов могут способствовать быстрому развитию определенных патологических состояний, таких как ирритантный контактный дерматит, воспалительные процессы.
У детей раннего возраста часто встречается пеленочный дерматит. Сыпь в области подгузников захватывает нижнюю часть живота и спины, ягодицы, промежностную область и внутреннюю поверхность бедер. Ношение подгузников вызывает увеличение влажности в коже и повышение pH (ощелачивание). Если повышенная влажность сохраняется продолжительное время, могут возникать размягчение и нарушение целостности кожи (мацерация), что делает ее более восприимчивой к трению о поверхность подгузника.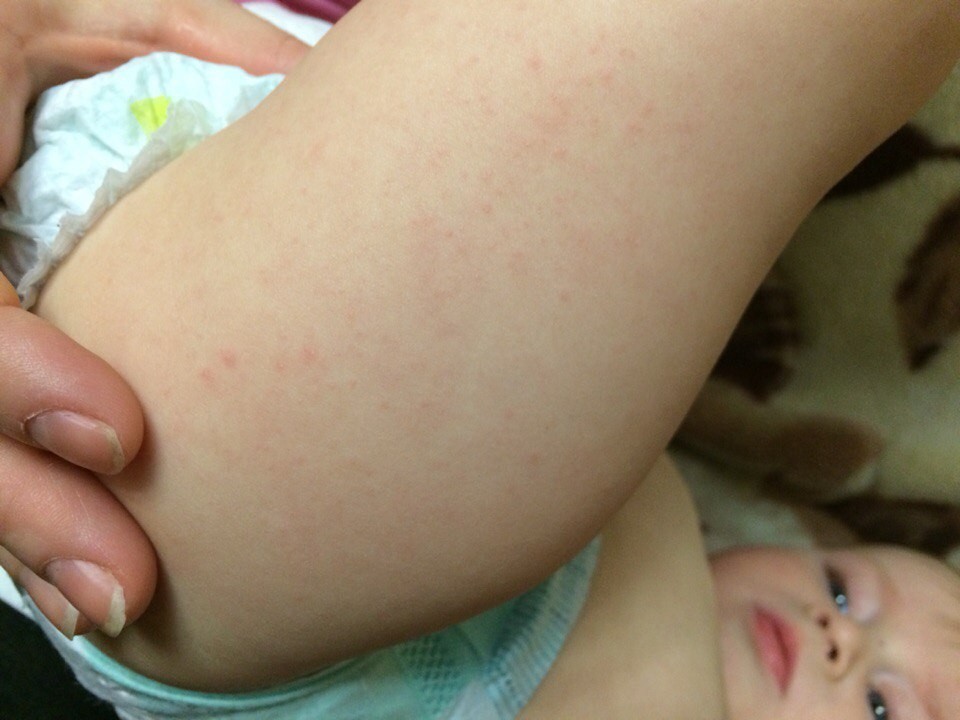 Это также увеличивает риск дальнейшего повреждения кожи и возникновения проблем, вызванных экспозицией других раздражителей, в частности фекалий, содержащих протеазы и липазы, и аммония в моче. Другие факторы, которые могут приводить к ухудшению положения и усиливать сыпь, включают в себя повторное мытье и очищение кожи, неадекватный уход за кожей, инфекции, антибиотики, диарею и проблемы с кишечником и мочевыводящими путями [16].
Это также увеличивает риск дальнейшего повреждения кожи и возникновения проблем, вызванных экспозицией других раздражителей, в частности фекалий, содержащих протеазы и липазы, и аммония в моче. Другие факторы, которые могут приводить к ухудшению положения и усиливать сыпь, включают в себя повторное мытье и очищение кожи, неадекватный уход за кожей, инфекции, антибиотики, диарею и проблемы с кишечником и мочевыводящими путями [16].
Пеленочный дерматит проявляется сыпью в области подгузника (при диагностировании следует исключить другие причины сыпи в этой области) (табл. 1). Необходимо также принять во внимание и оценить следующие факторы (табл. 2):
1. Гигиенические навыки (например, как часто подмывают ребенка, меняют подгузник). Недостаток гигиены и продолжительный контакт с мочой/фекалиями предрасполагают к ирритантному дерматиту.
2. Тип используемых подгузников — одноразовые или многократно используемые хлопковые.
3. Использование средств-ирритантов для мытья и очищения кожи, таких как мыла, детергенты, влажные салфетки с отдушкой/спиртом.
4. Травма кожи: например, трение подгузника, чрезмерное мытье с усиленным очищением.
5. Недавний прием антибиотиков, которые предрасполагают к колонизации Candida и диарее.
При пеленочном дерматите обычно имеет место гиперемия кожи в области, покрытой подгузником (ягодицы, промежность, область лобка, верхняя часть бедер), при отсутствии красноты в самых глубоких кожных складках. Кожа может иметь легкий блеск, легкое шелушение и гипопигментацию. Обычно сыпь не вызывает других симптомов до тех пор, пока не становится выраженной или болезненной. Легкая степень пеленочного дерматита предполагает слабо определяемую розовую сыпь, занимающую менее 10% поверхности, покрываемой подгузником, с наличием или отсутствием редких разбросанных папул, легкого блеска и сухости. Легкое течение, как правило, не приводит к беспокойству ребенка и обычно может быть купировано простыми мерами ухода. Среднетяжелое/тяжелое течение предполагает умеренно выраженную или выраженную гиперемию, занимающую площадь более 10% кожи под подгузником, с наличием или отсутствием папул, пятен, отека или изъязвления. При этой степени тяжести отмечается раздражительность детей, определяется вторичное инфицирование Candida albicans, нередко стоматит. Эритема расширяется на области вне контакта с испражнениями, подгузником, переходит в сливающиеся очаги с отчетливыми краями с папулами, пустулами, вовлекая кожные складки области кожи, контактирующей с подгузником. Характерны сопутствующие повреждения, стоматит [17]. Признаки бактериальной инфекции включают красноту с экссудатом, пузырьки, малые пузыри и пустулы. Если сыпь в области подгузника выраженная или не исчезает, несмотря на лечение, либо существует сомнение в диагнозе, следует проконсультироваться у дерматолога и провести дополнительное обследование.
Среднетяжелое/тяжелое течение предполагает умеренно выраженную или выраженную гиперемию, занимающую площадь более 10% кожи под подгузником, с наличием или отсутствием папул, пятен, отека или изъязвления. При этой степени тяжести отмечается раздражительность детей, определяется вторичное инфицирование Candida albicans, нередко стоматит. Эритема расширяется на области вне контакта с испражнениями, подгузником, переходит в сливающиеся очаги с отчетливыми краями с папулами, пустулами, вовлекая кожные складки области кожи, контактирующей с подгузником. Характерны сопутствующие повреждения, стоматит [17]. Признаки бактериальной инфекции включают красноту с экссудатом, пузырьки, малые пузыри и пустулы. Если сыпь в области подгузника выраженная или не исчезает, несмотря на лечение, либо существует сомнение в диагнозе, следует проконсультироваться у дерматолога и провести дополнительное обследование.
Для купирования пеленочного дерматита необходимы хороший уход за ребенком, текущая оценка состояния кожи и обучение родителей. Уход за областью подгузников включает:
Уход за областью подгузников включает:
1) уменьшение интервала между сменой подгузников;
2) смену подгузника после загрязнения;
3) использование современных подгузников;
4) очищение области промежности — мытьем теплой водой и эмолентом или протиранием влажными салфетками без спирта и отдушек;
5) применение водоотталкивающего эмолента или барьерного средства после каждой смены подгузника для уменьшения раздражения от контакта с мочой и фекалиями;
6) воздушные ванны после мытья [18].
С пеленочным дерматитом в большинстве случаев можно с успехом справиться вышеперечисленным мерами. Если этого недостаточно, в среднетяжелых случаях могут назначаться топические кортикостероиды и топические противогрибковые средства с нанесением на кожу под барьерный препарат.
При подозрении на кандидозные поражения чаще используют нистатин, клотримазол или кетоконазол, миконазол. Для уменьшения воспаления, если дерматит упорно продолжается, назначают слабые стероиды — гидрокортизон [19]. В основном используют 0,5–1% гидрокотизон, применяют до очищения кожи от сыпи, но не дольше 1 нед. Поврежденная младенческая кожа промежности в условиях теплой влажной среды обладает усиленной перкутанной абсорбцией лекарственных препаратов. В США используют средние и сильные стероиды, чаще в комбинации с противогрибковыми составляющими (нистатин — триамцинолон, клотримазол — бетаметазон дипропионат) [19]. Однако в связи с возможными побочными эффектами при легком и среднетяжелом дерматите в детской практике их назначения следует избегать [20]. Если дерматит осложняется вторичной инфекцией (бактериальной), то применяют топические антибактериальные препараты [21]. При выборе тактики лечения дерматита следует руководствоваться научно обоснованными рекомендациями и результатами клинических исследований.
Для уменьшения воспаления, если дерматит упорно продолжается, назначают слабые стероиды — гидрокортизон [19]. В основном используют 0,5–1% гидрокотизон, применяют до очищения кожи от сыпи, но не дольше 1 нед. Поврежденная младенческая кожа промежности в условиях теплой влажной среды обладает усиленной перкутанной абсорбцией лекарственных препаратов. В США используют средние и сильные стероиды, чаще в комбинации с противогрибковыми составляющими (нистатин — триамцинолон, клотримазол — бетаметазон дипропионат) [19]. Однако в связи с возможными побочными эффектами при легком и среднетяжелом дерматите в детской практике их назначения следует избегать [20]. Если дерматит осложняется вторичной инфекцией (бактериальной), то применяют топические антибактериальные препараты [21]. При выборе тактики лечения дерматита следует руководствоваться научно обоснованными рекомендациями и результатами клинических исследований.
Подгузники. Сегодня доступны разные виды подгузников. Создание суперабсорбирующих полимеров сделало возможным производство новых тонких материалов с гелевым слоем, которые используют в настоящее время в подгузниках. Новые продукты характеризуются повышенной скоростью захвата и поглощения жидкости, большой влагоемкостью, что делает поверхность кожи более сухой. Создаются подгузники для младенцев разного возраста, при этом учтены физиологические особенности. Но в настоящее время в клинических исследованиях не приводится достаточных доказательств того, что определенные типы подгузников могут применяться для профилактики пеленочного дерматита [22].
Новые продукты характеризуются повышенной скоростью захвата и поглощения жидкости, большой влагоемкостью, что делает поверхность кожи более сухой. Создаются подгузники для младенцев разного возраста, при этом учтены физиологические особенности. Но в настоящее время в клинических исследованиях не приводится достаточных доказательств того, что определенные типы подгузников могут применяться для профилактики пеленочного дерматита [22].
Для очищения кожи не рекомендовано применение мыла и лосьонов. Их использование изменяет pH кожи, приводит к ее большей сухости и повреждению [23]. Недавнее исследование показало, что применение влажных салфеток без спирта и отдушек также эффективно для очищения и гидратации кожи и не повреждает кожу, как и купание в воде с применением тканевых средств для мытья кожи [24].
Барьерные средства создают протективный слой между кожей и испражнениями. Идеальным барьерным препаратом должен быть такой, который имеет доказанную эффективность у детей, а его действие схоже с естественной функцией кожи с формированием длительного барьера для сохранения оптимального уровня влажности. В его составе не должно быть ненужных ингредиентов, раздражающих, токсичных или ингредиентов с недокументированной безопасностью [18]. Однако нет достаточных доказательств того, что барьерный крем более эффективен в лечении неосложненного пеленочного дерматита, чем простые водоотталкивающие мази (вазелиновая, парафиновая) [16]. Водоотталкивающие эмоленты или барьерные препараты наносят при каждой смене подгузника. Они формируют защитную липидную пленку на поверхности кожи и тем самым защищают от раздражения при контакте с испражнениями. Большая часть продуктов содержит оксид цинка, вазелин или оба компонента. Под этим слоем поврежденная кожа защищена от раздражения, происходит ее заживление, при этом нет избыточной влажности кожи [25].
В его составе не должно быть ненужных ингредиентов, раздражающих, токсичных или ингредиентов с недокументированной безопасностью [18]. Однако нет достаточных доказательств того, что барьерный крем более эффективен в лечении неосложненного пеленочного дерматита, чем простые водоотталкивающие мази (вазелиновая, парафиновая) [16]. Водоотталкивающие эмоленты или барьерные препараты наносят при каждой смене подгузника. Они формируют защитную липидную пленку на поверхности кожи и тем самым защищают от раздражения при контакте с испражнениями. Большая часть продуктов содержит оксид цинка, вазелин или оба компонента. Под этим слоем поврежденная кожа защищена от раздражения, происходит ее заживление, при этом нет избыточной влажности кожи [25].
В барьерных кремах используются и другие ингредиенты, такие как масло печени трески, алое, диметикон, декспантенол [26]. В некоторых европейских странах для лечения пеленочного дерматита применяют 2% водный раствор эозина [27]. Отсутствие или недостаток барьерных кремов ассоциированы с рецидивами пеленочного дерматита [28]. В барьерных препаратах могут содержаться антисептики, отдушки. Препараты цинка и касторовое масло могут содержать части арахисового (земляного ореха) масла. У детей с аллергией к орехам и сое такие средства использоваться не должны. Мази, кремы, содержащие витамин, А, календулу, мед, чайное дерево, рекомендованные для профилактики и лечения пеленочного дерматита, не имеют достаточной доказательной базы эффективности. Требуются дополнительные исследования.
В барьерных препаратах могут содержаться антисептики, отдушки. Препараты цинка и касторовое масло могут содержать части арахисового (земляного ореха) масла. У детей с аллергией к орехам и сое такие средства использоваться не должны. Мази, кремы, содержащие витамин, А, календулу, мед, чайное дерево, рекомендованные для профилактики и лечения пеленочного дерматита, не имеют достаточной доказательной базы эффективности. Требуются дополнительные исследования.
Для заживления кожи и восстановления ее защитных свойств, быстрого регресса клинических проявлений пеленочного дерматита следует назначать положительно зарекомендовавшие себя топические дермато-репаративные препараты, в частности Бепантен мазь. Действующим началом этих препаратов является декспантенол (провитамин B5). Пантотеновая кислота — жизненно важная составляющая нормальной эпителиальной функции. Это компонент коэнзима, А, кофактора разнообразных реакций метаболизма карбогидратов, жирных кислот, белков, глюконеогенеза, стероидных гормонов, порфиринов.
Декспантенол хорошо изучен. К концу ХХ в. опубликовано много работ, доказавших его эффективность в дерматологии. В обзоре исследователей Германии [29] обобщены данные 56 публикаций. Применение декспантенола обосновано его хорошим проникновением и высокой локальной концентрацией в коже, когда он используется в соответствующей форме, в частности в составе эмульсии «вода в масле». Местно он действует как увлажнитель, улучшая гидратацию рогового слоя, уменьшая трансэпидермальную потерю влаги, сохраняя мягкость и эластичность кожи.
В исследованиях in vitro и in vivo выявлено влияние декспантенола на активацию пролиферации фибробластов, доказана ускоренная реэпителизация при заживлении раневой поверхности. Показан противовоспалительный эффект декспантенола на экспериментальной модели эритемы, индуцированной ультрафиолетом. Выявлены благоприятные эффекты декспантенола у пациентов с пересадкой кожи, в лечении рубцов, ожоговых травм, различных дерматозов.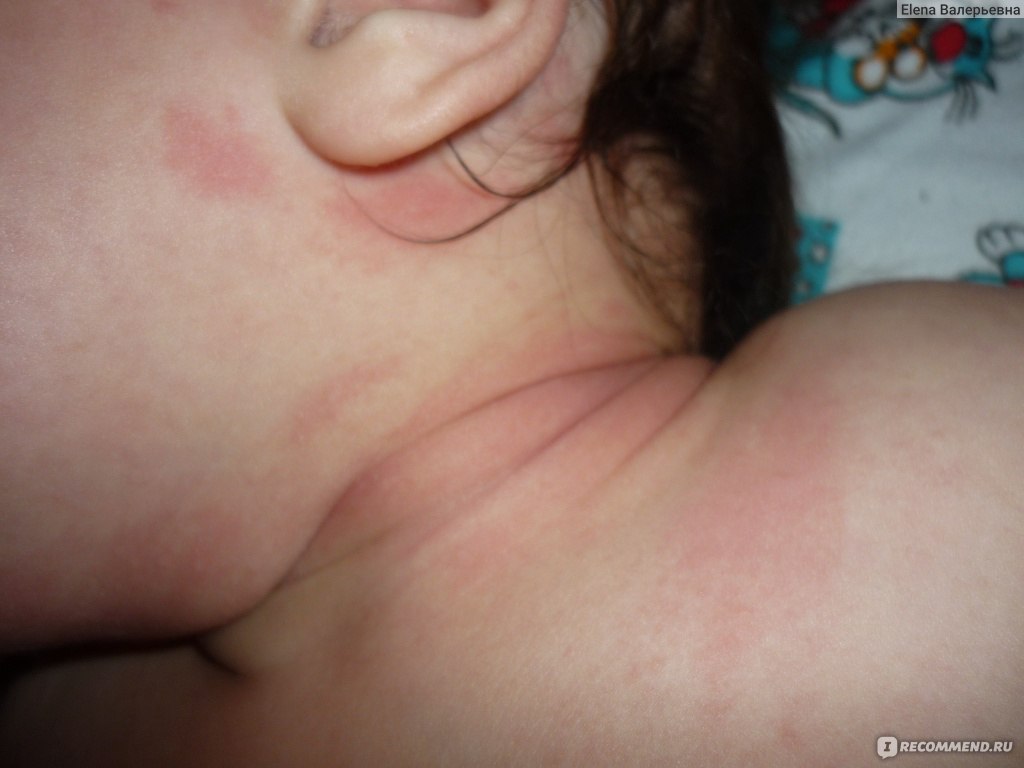 Наиболее значимыми эффектами декспантенола были стимуляция эпителизации, грануляции и уменьшение зуда.
Наиболее значимыми эффектами декспантенола были стимуляция эпителизации, грануляции и уменьшение зуда.
В двойных слепых плацебо-контролируемых исследованиях оценена эффективность декспантенола при заживлении раневой поверхности. Показаны уменьшение эритемы и более эластичная и прочная тканевая регенерация при лечении эпидермальных ран эмульсией декспантенола в сравнении с лечением без его применения. Мониторирование трансэпидермальной потери влаги показало значительное ускорение эпидермальной регенерации в результате терапии декспантенолом в сравнении с плацебо. В эксперименте на модели раздражения в группе, применявшей крем декспантенол до раздражения, выявлено значительно меньшее повреждение барьера рогового слоя по сравнению с таковым в группе, не применявшей данный препарат. Уход за кожей с помощью декспантенола значительно улучшал симптомы кожного раздражения, такие как сухость кожи, шероховатость, шелушение, зуд, эритема, эрозии/трещины через 3–4 нед. Обычно препараты декспантенола хорошо переносятся, риски раздражения или повышенной чувствительности минимальны [29].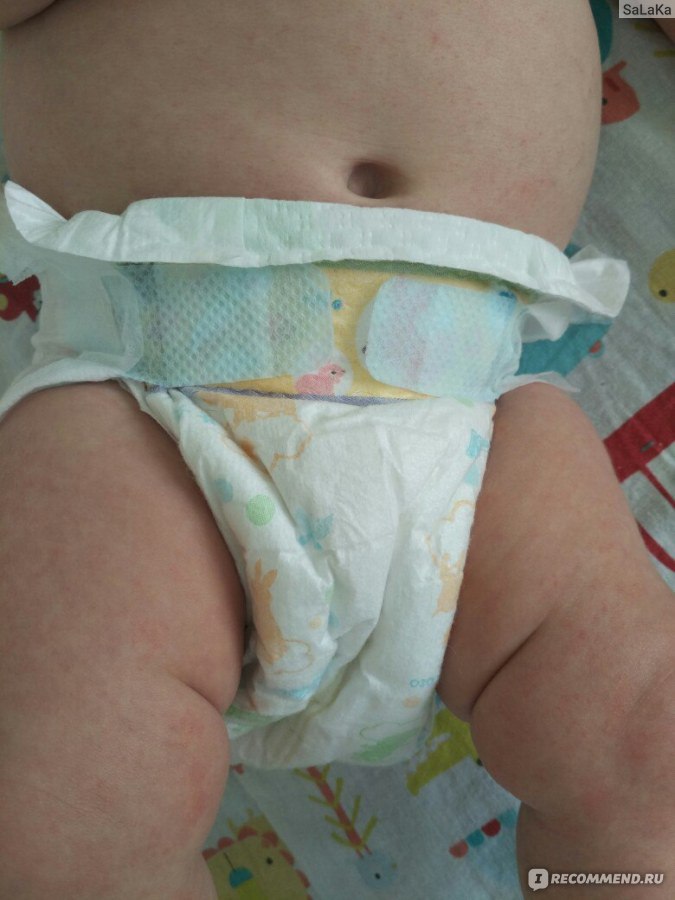
Представляет интерес проспективное наблюдательное исследование с целью оценки эффективности лечения раздраженной кожи мазями, содержащими декспантенол, при самоназначении [30]. Исследование проведено в Германии фармацевтами сети 392 аптек, в нем участвовали 1886 пациентов с симптомами раздраженной кожи, включая атопическую экзему вне обострения, а также другие состояния с ксерозом кожи и поврежденным кожным барьером. Оценка эффективности проводилась на 7-10-й день после лечения с подсчетом индекса эффективности терапии / экономической выгоды. В результате 91,5% пациентов отметили выгоду терапии, 94,7% прямо указали на достигнутый успех лечения. Все симптомы раздраженной кожи (ксероз, эритема, десквамация) значимо уменьшились. Не выявлено различий в ответах в зависимости от возраста, пола, заболеваний кожи. Показан высокий индекс эффективности терапии / экономической выгоды в лечении раздраженной кожи мазью с декспантенолом.
В последнее десятилетие расширился объем данных о протективном эффекте декспантенола. Так, в двойном слепом плацебо-контролируемом исследовании доказана его эффективность при защите против раздражения [31], в лечении пеленочного дерматита у младенцев [26]. В мультицентровом исследовании показана эффективность 5% декспантенола и мази с оксидом цинка в лечении ирритантного пеленочного дерматита при диарейном синдроме у детей [32].
Так, в двойном слепом плацебо-контролируемом исследовании доказана его эффективность при защите против раздражения [31], в лечении пеленочного дерматита у младенцев [26]. В мультицентровом исследовании показана эффективность 5% декспантенола и мази с оксидом цинка в лечении ирритантного пеленочного дерматита при диарейном синдроме у детей [32].
Декспантенол зарегистрирован в России в фармакологической группе регенерантов и репарантов. Результаты, полученные в ряде клинических исследований под руководством Н. А. Коровиной и соавт. (2004), В. А. Ревякиной (2004), Ю. С. Акоева и соавт. (2005), свидетельствуют о высокой клинической эффективности и переносимости Бепантен мази (5% декспантенола) при лечении детей с пеленочным дерматитом. Установлено, что в большинстве случаев уже на 2–3 сут терапии отмечалось уменьшение или исчезновение клинических проявлений на коже. Особо следует подчеркнуть, что среди исследуемых были дети не только грудного возраста, но и новорожденные (как доношенные, так и недоношенные). При этом положительный эффект Бепантена отмечали при использовании как у новорожденных, так и у детей постарше [33].
При этом положительный эффект Бепантена отмечали при использовании как у новорожденных, так и у детей постарше [33].
Приводим клинический случай пеленочного дерматита.
Девочка Е. Возраст 1 мес. 5 дней. При плановом осмотре педиатром в возрасте 1 мес. мама сообщила доктору о сыпи в области подгузника на 2-й день. Наследственный анамнез отягощен по материнской линии: у деда — аллергический ринит и астма в сезон цветения трав, у родной старшей сестры — аллергический ринит в сезон цветения деревьев. Девочка — второй желанный ребенок в благополучной семье; от 2-й благополучной беременности с перенесенным без применения лекарств легким ринофарингитом на 6-м мес., своевременные физиологичные роды в 40 нед. Родилась с весом 3940 г, ростом 53 см, окружностью груди 35 см, окружностью головы 35 см. Оценка по шкале Apgar — 8 баллов. Закричала сразу. К груди приложили в родильном зале. В раннем неонатальном периоде отмечена токсическая эритема. Привита по календарю без осложнений. Психомоторное развитие по возрасту. Девочка на грудном вскармливании. За первый месяц прибавила 950 г веса.
Психомоторное развитие по возрасту. Девочка на грудном вскармливании. За первый месяц прибавила 950 г веса.
В возрасте 14 дней был однократный эпизод гиперемии кожи в области подгузника. Мама объяснила это тем, что в тот день не рассчитала диурез, задержалась со сменой подгузника. Гиперемия прошла в течение дня при замене подгузника, консультации врача не потребовалось. Мама купала ребенка с детским мылом, пользовалась детским кремом. После этого эпизода при купании стала применять пенку для тела. 2-й эпизод высыпания в месячном возрасте связала с тем, что у ребенка участился стул до 7 раз с кислым запахом, что вызвало раздражение кожи. Мама предположила, что это ответ на чрезмерный объем съеденного ею накануне жареного картофеля. Стул восстановился через 1 сут. Поведение девочки, сон, аппетит не изменились. На приеме у педиатра при осмотре ребенок спокойный. Общее состояние ребенка не страдает.
Объективно: местно на коже промежности, области лобка, верхней трети внутренней поверхности бедер, ягодицах на фоне умеренной гиперемии папулезные элементы.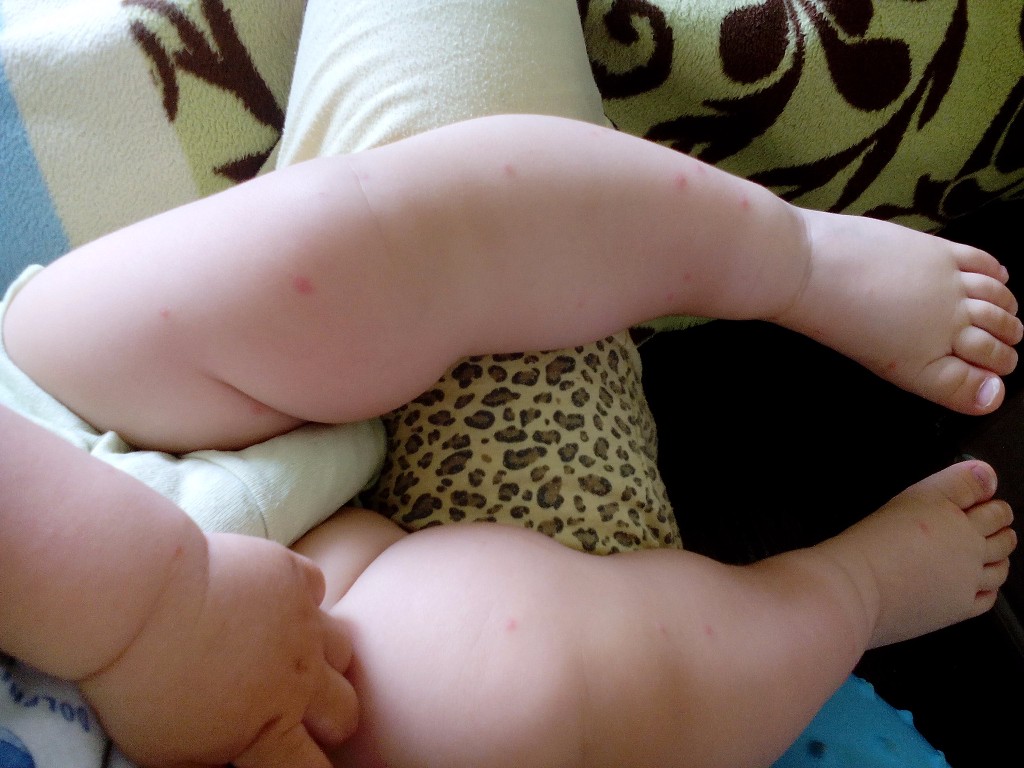 Глубокие складки не вовлечены. Зуда нет.
Глубокие складки не вовлечены. Зуда нет.
В общем анализе крови в возрасте 1 мес.: гемоглобин — 132 г/л, эритроциты — 4,0×1012, цветной показатель — 0,9; лейкоциты — 8,2×109; эозинофилы — 2, палочкоядерные нейтрофилы — 2, сегментоядерные — 18, лимфоциты — 74, моноциты — 4, СОЭ — 4 мм.
В копрограмме: консистенция — кашицеобразная, цвет — желтый, запах — каловый, нерезкий, pH — слабокислая, обнаружена слизь; крови, непереваренной пищи не обнаружено. Микроскопическое исследование кала: слизь — умеренно, лейкоциты — 0–5 в слизи, других ингредиентов не обнаружено.
Диагностирован пеленочный дерматит. Даны советы по рациональному питанию кормящей мамы и ведению пищевого дневника. Для ухода за кожей рекомендована мазь Бепантен после каждой смены подгузника. Осмотр через 5 дней показал положительный эффект с восстановлением розовой чистой кожи и удовлетворительное состояние.
В данном случае пеленочный дерматит возник у ребенка с высоким риском развития аллергических заболеваний. Раннее начало на первом месяце жизни говорит об уязвимости кожи. Эпизоды ее повреждения могут служить пусковым фактором развития воспаления, в т. ч. аллергического. Восстановление целостности и функции эпидермального барьера имеет протективное значение в отношении развития хронической патологии. Длительное применение Бепантен мази для сохранения полноценности кожного покрова в данном случае является оправданным.
Раннее начало на первом месяце жизни говорит об уязвимости кожи. Эпизоды ее повреждения могут служить пусковым фактором развития воспаления, в т. ч. аллергического. Восстановление целостности и функции эпидермального барьера имеет протективное значение в отношении развития хронической патологии. Длительное применение Бепантен мази для сохранения полноценности кожного покрова в данном случае является оправданным.
Таким образом, необходимо подчеркнуть, что новые данные о морфологии и функции кожи в различных периодах ее зрелости в разном возрасте позволяют раскрывать механизмы ее повреждения, создавать необходимые средства ухода за кожей. Пеленочный дерматит представляет частую воспалительную реакцию кожи у младенцев. Подгузник, закрывая кожную поверхность, создает условия для внешнесредового воздействия, способствующие раздражению кожи, которое начинается с повреждения кожного барьера, вызванного компонентами мочи и испражнений. Поддержание целостности кожного барьера протективными кремами вместе с частой сменой подгузника является эффективной превентивной стратегией.
.
Аллергия на подгузники: как выглядит и что делать
- Как проявляется аллергия на подгузники у ребенка?
- Что делать, если появились покраснения или сыпь под подгузником?
- У меня не получается вылечить «аллергию на подгузник». Что делать?
Содержание:
Что делать, если на коже крохи появились прыщики или красные пятна? Может ли это быть аллергия на подгузники? Многие молодые родители при очередном переодевании обнаруживают на теле малыша покраснения или даже сыпь — и не понимают, как поступить в этой ситуации.Не волнуйтесь, пока еще ничего страшного не произошло, тем не менее проблему надо решать. В этой статье мы расскажем о распространенных кожных заболеваниях маленьких детей и о том, как с ними бороться.
Как проявляется аллергия на подгузники у ребенка?
Откроем вам секрет: никакой аллергии на подгузники не существует — это народный, а не медицинский термин. Все компоненты современных качественных подгузников проходят огромное количество испытаний и исследований и допускаются к использованию, только если доказана их гипоаллергенность.Другими словами, аллергия крайне маловероятна и может вызвать исключительно экзотическое стечение обстоятельств.
Все компоненты современных качественных подгузников проходят огромное количество испытаний и исследований и допускаются к использованию, только если доказана их гипоаллергенность.Другими словами, аллергия крайне маловероятна и может вызвать исключительно экзотическое стечение обстоятельств.
Обычно, когда мамы и папы говорят об аллергии на подгузники у грудничка, речь идет об одном из следующих состояний:
Опрелости. Это бактериальная бактериальная инфекция, вирусная или грибковая природу и развивающаяся в этих местах, где есть лишняя влага, т.е. создались благоприятные условия для размножения патогенной микрофлоры 1 .Обычно воспалительный процесс начинается в естественных складках кожи и там, где она натерта одеждой. На первой стадии опрелости появляются в виде покраснения подгузником или в других местах тела ребенка.
Потница является следствием перегрева 2 . Она случается, если ребенок часто потеет, что приводит к закупориванию пор.
 Как и опрелость, потница начинается с покраснения, затем развивается в мелкие пузырьки, заполненные прозрачной жидкостью.Если ничего не предпринимать, сыпь у новорожденного увеличится в размерах, а содержимое пузырьков помутнеет из-за развития бактериальной инфекции.
Как и опрелость, потница начинается с покраснения, затем развивается в мелкие пузырьки, заполненные прозрачной жидкостью.Если ничего не предпринимать, сыпь у новорожденного увеличится в размерах, а содержимое пузырьков помутнеет из-за развития бактериальной инфекции.
Резюмируем, как выглядит так называемая «аллергия на подгузники». На начальном этапе появляются покраснения, может возникнуть красная сыпь, трещинки и язвочки. Все эти симптомы имеют совершенно причины: лишняя влага и натертость вызывают опрелости, а перегрев — потницу. Другими словами, проблема в гигиене.
Не стоит думать, что такое случается только в неблагополучных семьях, где за ребенком не ухаживают. У малыша очень нежная кожа, и все эти заболевания развиться буквально за несколько часов. От этой неприятности не застрахован никто — даже самые чистоплотные родители.
Что делать, если появились покраснения или сыпь под подгузником?
Главное — вовремя выявить проблему, быстро вычислить причину и принять меры для ее устранения. Если опрелости или потница обнаружены на ранней стадии, с ними можно легко справиться.Мы дадим вам несколько универсальных советов: они подходят как для борьбы с первыми признаками заболеваний кожи ребенка, так и для их профилактики.
Если опрелости или потница обнаружены на ранней стадии, с ними можно легко справиться.Мы дадим вам несколько универсальных советов: они подходят как для борьбы с первыми признаками заболеваний кожи ребенка, так и для их профилактики.
Никаких марлевых подгузников и пеленок!
Используйте качественные одноразовые подгузники с хорошей впитываемостью. Всего несколько десятков лет назад мамы пользовались марлевыми «треугольниками», и дерматологические проблемы обнаруживались почти у всех детей. Сегодня, благодаря качественным подгузникам, опрелости и сыпь у ребенка стали относительно редким явлением.
Huggies Elite Soft отличаются удивительной мягкостью и быстрой впитываемостью. Они мгновенно поглощают мочу и жидкий стул и предотвращают появление раздражения и прыщиков. Еще один плюс — индикатор влаги, через которую вы можете вовремя понять, что пришла пора поменять подгузник.
Чаще меняйте подгузники и устраивайте воздушные ванны
Переодевайте малыша не реже, чем каждые 3–4 часа 3 . Также следите за индикаторной полоской — как только она изменит цвет, снимите подгузник, подмойте малыша и дайте телу «подышать».Продолжайте воздушные ванны 10–15 минут, и только после этого надевайте новый. На воздухе высыхает естественным образом, отсутствие возможности покраснения подгузником у девочек и мальчиков.
Также следите за индикаторной полоской — как только она изменит цвет, снимите подгузник, подмойте малыша и дайте телу «подышать».Продолжайте воздушные ванны 10–15 минут, и только после этого надевайте новый. На воздухе высыхает естественным образом, отсутствие возможности покраснения подгузником у девочек и мальчиков.
Регулярно купайте ребенка
Малыша рекомендуется купать примерно 3 раза в неделю 4 . Водные процедуры очищают тело малыша от грязи и вредных бактерий, но этого недостаточно для борьбы с опрелостями. Чтобы у ребенка не появилось покрасить подгузником, после купания нужно тщательно промокнуть каждую складочку кожи теплой пеленкой, дать телу малютки подышать.Перед одеванием смажьте все склонные к опрелостям места увлажняющим маслом.
Если у малыша все же появилась сыпь, перед купанием в воду отвар череды или ромашки, смазочные материалы для проблемных мест, використов не масло, детский крем.
Избегайте перегрева
Вы же помните, что один из видов «аллергии на подгузники» у грудничка называется потницей? Не кутайте ребенка и избегайте синтетических тканей, чтобы он не потел. Если вам постоянно кажется, что в доме холодно, и малыш может замерзнуть, купите термометр.Температура в детской комнате должна поддерживаться в диапазоне 18–22 ° C 5 .
Если вам постоянно кажется, что в доме холодно, и малыш может замерзнуть, купите термометр.Температура в детской комнате должна поддерживаться в диапазоне 18–22 ° C 5 .
У меня не получается вылечить «аллергию на подгузник». Что делать?
Если покраснения и сыпь никак не проходят, значит, вы неверно определили причину раздражения или неправильно боритесь с ней. Не стоит экспериментировать дальше, пора обращаться за помощью. Помните, что детские кожные заболевания быстро прогрессируют и могут переродиться в более тяжелые формы. Поэтому не запускайте проблему — проконсультируйтесь с педиатром как можно скорее!
Ссылки на источники:
Сыпь от подгузников у вашего ребенка.WebMD. Ссылка: https://www.webmd.com/parenting/diaper-rash-treatment#1
Что такое тепловая сыпь? WebMD. Ссылка: https://www.webmd.com/skin-problems-and-treatments/understanding-heat-rash-basics
Смена подгузника.
 Американская ассоциация беременности. Ссылка: https://americanpregnancy.org/healthy-pregnancy/first-year-of-life/changing-a-diaper-71020
Американская ассоциация беременности. Ссылка: https://americanpregnancy.org/healthy-pregnancy/first-year-of-life/changing-a-diaper-71020Основы детской ванночки: Руководство для родителей. Клиника Майо.Ссылка: https://www.mayoclinic.org/healthy-lifestyle/infant-and-toddler-health/in-depth/healthy-baby/art-20044438
Клэр Хайек. Как согреть ребенка холодными ночами и обезопасить его. Kidspot. Ссылка: https://www.kidspot.com.au/parenting/child/child-sleep/how-to-keep-your-baby-warm-and-safe-on-cold-nights/news-story/5d583f265a36a729b3fd80957e6585de
Подгузники Pampers active baby «Наши маленькие чемпионы» — «Какой-то АДСКИЙ АД, не просто аллергия, а ЯЗВЫ после этих подгузников + ФОТО!»
Я в таком шоке, что даже не знаю, с чего начать отзыв.В общем, пользовались мы разными подгузниками, более дешевыми, например Huggies (http: //irecommend.ru/content/ochen-neplokhie-podgu …) и Libero (http://irecommend. ru/content/nemnogo-grubovaty- нет -…). И тут думаю, дай-ка я попробую марку подороже, чтобы было с чем сравнивать.
ru/content/nemnogo-grubovaty- нет -…). И тут думаю, дай-ка я попробую марку подороже, чтобы было с чем сравнивать.Купила их по 894р за 96шт (9,3р / шт). Средняя цена, в общем. Принесла домой, раскрыла. И как пахнуло на меня химической вонью! Т.е. запах в целом довольно приятный, но я еще подумала, зачем это на подгузниках? Предыдущие марки все были без запаха.Тут-то мне бы и насторожиться, у меня у меня у самой на ароматизированные прокладки была аллергия, но я подумала, как же так, это же детские товары, которые контролируются, не может быть. К тому же мой ребенок практически не аллергичен.
И вот надела я подгузники эти один день, второй. Каюсь, не очень внимательно при смене смотрела на попу, на автомате не глядя мазала кремом и надевала. На второй день вечером вдруг заметила какое-то покраснение. Посмотрела поближе — мама дорогая! Я себе аллергию представляет как красные точечки, ну как от еды бывают.Здесь же были уже красные шишки, а на бугорках этих шишечек — разъеденные раны! На фото моем не очень хорошо видно, но все же постаралась показать.
Еле-еле вылечили мы эти раны, представьте каково матери видеть такую реакцию у ребенка? Если бы можно было, я бы этим подгузникам поставила -100 баллов.
Еще одна липучка — они очень сильные, когда при смене в ванной пытаешься одной рукой снять подгузник, а второй балансируешь ребенка, и эти липучки сами приклеиваются повторно и подгуз все никак не снимается — это очень неудобно.
Также я успела заметить, что гель из них-то образом оказывается на коже — немного, буквально 1-2 шарика, но тем не менее! Зачем малышу контакт кожи с этой химией с детства?
В общем, я эти подгузники не рекомендую КАТЕГОРИЧЕСКИ, если вы заботитесь о здоровье своего ребенка. Очень жалею, что не прочитала отзывы о них раньше.
может ли быть, как выглядит, лечение
С появлением подгузников жизнь молодых мам стала значительно проще.Но новое изобретение принесло и новые проблемы. В частности, у детей стали диагностировать аллергию.
Может ли быть аллергия на памперсы
Аллергия на памперсы — это реакция кожи, которая начинается с незначительного покраснения, но со временем плохо идет. Если вовремя определить проблему, можно избежать неприятных последствий.
Причины возникновения аллергии
Подгузники пользуются большой популярностью, а крупные производители, берегущие репутацию, многочисленные дерматологические испытания.В большинстве случаев используются гипоаллергенные материалы, но каждый индивидуален, и предотвратить все случаи невозможно.
Причины появления аллергии:
- Реакция на ароматизаторы и красители.
- Индивидуальная непереносимость отдельных материалов.
- Аллергия на целлюлозу, покрывающую внутреннюю поверхность подгузника.
- Дешевый, некачественный, просроченный продукт.
- Нарушение правил использования подгузников.
Диагностировать аллергическую реакцию и назначать лечение должен врач.
Симптомы
При покраснении кожи в паховой области, родители в первую очередь думают об опрелостях, затем — об аллергии. Может ли быть реакция на памперсы? Однозначно, такое возможно. Каждый должен представлять собой аллергия, чтобы суметь вовремя распознать ее.
К симптомам отношения:
- покраснение в области, соприкасавшейся с подгузником;
- возможно дальнейшее распространение высыпаний на ножки и спину;
- усиление реакции после продолжительной носки памперса, улучшение без него;
- отек половых губ у девочек.
- у мальчика — яички и пенис;
- покраснение может иметь вид мелкой сыпи или сплошного пятна;
- кожа сухая, может шелушиться;
- малыш показывает недовольство, капризничает, трогает проблемные места ручками, плохо спит и играет;
- возможно незначительное повышение температуры.
Стадии аллергии на подгузники
Покраснение в области половых органов и ягодиц возможны и по ряду других причин, которые нужно уметь отличать:
- Пеленочный дерматит.
 Проявляется в виде мокну красных пятен и язвочек неправильного использования подгузников. Влажная кожа свидетельствует либо о недостаточной вентиляции, либо о несвоевременной смене.
Проявляется в виде мокну красных пятен и язвочек неправильного использования подгузников. Влажная кожа свидетельствует либо о недостаточной вентиляции, либо о несвоевременной смене. - Пищевая или контактная аллергия. Появляется также в виде покраснения, локализуется не только в области ягодиц. Для ее лечения необходимо убрать аллергены из блюд мамы и прикорма, а также отказаться от присыпок и кремов.
- Экссудативный диатез — наследственная предрасположенность детей к аллергическим реакциям, разлагающая на самые разные раздражители.Как правило, сопровождается сильным шелушением кожи, начинающимся с головы, появлением опрелостей в паховой и подмышечной области, покраснением кожи с появлением пузырьков. Необходима скорейшая консультация врача.
- Кандидоз. Помимо покраснений кожи появляется белый налет.
- Герпес. Помимо покраснений на коже образуются пузырьки с прозрачным содержимым.
Определить пеленочный дерматит можно еще следующим образом: подмыть ребенка, оставить его на некоторое время и посмотреть, как изменится состояние кожи.
В случае с дерматитом оно улучшиться, аллергия быстро не проходит, а от инфекции покраснение станет еще хуже.
Это общие сведения о различных заболеваниях, вызывающих покраснение в области гениталий и ягодиц. Поставить правильный диагноз и назначить эффективное лечение может только специалист.
Аллергия на многоразовые подгузники
Многоразовые подгузники — это тканевые трусики с впитывающим вкладышем. Их можно неоднократно стирать, за что они особо полюбились мамочкам.Также производители утверждают, что сделаны они с использованием исключительно натуральных материалов. Однако это не отменяет индивидуальной непереносимости ребенком или содержащими веществами, пусть и самых натуральных.
Если же при использовании многоразовых моделей не возникает аллергической реакции, они могут стать достойной заменой одноразовым.
Лечение аллергии
Что делать, если появились аллергические высыпания? Первое — это отказаться от той марки подгузников, которые вызвалигическую реакцию. Лучше вообще на некоторое время выбрать от них, используя только для сна и прогулки в холодное время года, если вовсе без них обойтись не получается.
Лучше вообще на некоторое время выбрать от них, используя только для сна и прогулки в холодное время года, если вовсе без них обойтись не получается.
Лечение аллергии на памперсы
Ребенка следует тщательно подмыть теплой водой, лучше без мыла. Осушить кожу полотенцем. Промокнуть, а не тереть, чтобы не причинить лишнее неудобство или боль.
Как можно чаще позволять малышу принимать воздушные ванны, оставлять его без одежки. На воздухе покраснение пройдет быстрее.
следует отказаться от средств, которые обычно сразу приходят на ум: йода, зеленки и марганцовки. От них нарушенный кожный покров будет щипать, и ситуация только плохится.
Медикаментозное лечение
Современная фармакология предлагает множество средств, которые позволяют быстрее справиться с пеленочным дерматитом, так и с аллергией. Для снятия воспения рекомендуется применять до трех раз в день следующие средства:
- Фенистил-гель;
- Бепантен;
- Драполен;
- Ла-Кри;
- Скин-кап и прочие.

При выраженном поражении кожных покровов врач может назначить гормональные мази. Также возможен прием внутрь антигистаминных препаратов. Для грудничков разрешены:
- капли «Фенистил»;
- сироп «Супрастин»;
- капли «Зиртек» и другие похожие.
Народные средства
Как проявляется пеленочный дерматит или «потничка», знали и наши бабушки, и их бабушки. И успешно с ними боролись с применением народных средств, основанных, прежде всего на травах.
В качестве дополнительной меры можно прибегнуть к следующим методам:
- Отвары. Для отваров и настоев используют череду или крапиву. Одну столовую ложку травы заливают кипятком, дают настояться и остужают до комфортной температуры. Получившимся настоем протирают пораженные участки кожи.
- Сода. Раствором соды также протирают покраснения и высыпания, он подсушивает кожу.
- Ванны с травми. Отвары некоторых растений можно ванночку во время водных процедур.
 Снять зуд и покраснение, подсушить язвочки помогут отвары череды, ромашки и коры дуба. Хорошим средством также является слабый раствор марганцовки. Достаточно два кристалла, которые следует разводить в отдельной емкости: не растворившийся ванне кристалл способен вызвать сильный ожог.
Снять зуд и покраснение, подсушить язвочки помогут отвары череды, ромашки и коры дуба. Хорошим средством также является слабый раствор марганцовки. Достаточно два кристалла, которые следует разводить в отдельной емкости: не растворившийся ванне кристалл способен вызвать сильный ожог. - Масла. Если аллергия на памперсы, поможет кокосовое масло и масло ши. Они успокаивают кожу и ускоряют заживление. Наносить на чистую кожу три раза в день.
На натуральные ингредиенты народных рецептов также может быть аллергия у чувствительных малышей.Перед использованием стоит посоветоваться с педиатром.
Предупреждение аллергии
Если появилась аллергия на памперсы, в этом нет ничего страшного, она лечится быстро и очень успешно. Но лучше не доводить до ее появления. Чтобы избежать покраснений кожи, следует соблюдать простые правила:
- Внимательно относиться к выбору продукции для новорожденных. Можно заранее ознакомиться с отзывами в интернете, многих пишут и о химическом запахе при наполнении, и о аллергенных добавках.

- Опираться на индивидуальные особенности малыша. Следить за его реакцией на ту или иную марку. Неприятной может оказаться не только дерматологическая реакция, но и просто модель, которая будет натирать чувствительную кожу.
- Всегда проверять срок годности.
- Прежде всего, чем покупать большую упаковку, стоит сначала протестировать продукцию, купив маленькую или взяв рекламный образец.
- Смену нужно по мере наполнения, но не реже, чем раз в три часа.
- Устраивать воздушные ванны, позволять бегать без белья, если ребенок уже ходит.
- Использовать специализированные гигиенические средства, содержащие гипоаллергенные ингредиенты.
- Не кутать ребенка, не допускать перегревания и чрезмерной потливости.
- При первых признаках покраснения использовать крема. Они подсушивают кожу и барьер между кожей и материалом.
- В случае аллергии на одноразовые памперсов, можно сменить их на многоразовые или марлевые.На период лечения сильных высыпаний можно прибегнуть к старым добрым пеленкам.

Даже при соблюдении всех мер предосторожности. В таком случае стоит вообще отказаться от одноразовых подгузников — современная промышленность предлагает несколько альтернативных вариантов. При выборе гигиенической продукции и лекарственных средств, главное — следить за реакцией и состоянием и действовать из его блага.При возникновении любых подозрений на аллергические реакции обратиться к специалисту.
Также интересно почитать: как использовать многоразовые подгузники
Лечение и средства против опрелостей | Памперс
Если кожа под подгузником у вашего ребенка выглядит покрасневшей или раздраженной, возможно, это сыпь от подгузника. Pampers всегда рядом, чтобы помочь вам защитить кожу ребенка, предотвратить появление сыпи и избавиться от опрелости как можно быстрее.Чтобы понимать, как лечить опрелости, сперва нужно разобраться в происхождении этой недуга
Что такое опрелость?
Опрелость — это распространенная форма воспаления кожи, при которой на коже вашего ребенка в области подгузника появляются красные пятна или бугорки.
Симптомы опрелости
Если кожа в области подгузника выглядит раздраженной и красной, возможно, это и есть опрелость. Кожа также может быть слегка припухлой и теплой на ощупь.Опрелости бывают небольшими — несколько красных пятен на маленьком участке или обширными, с красными бугорками, распространяющиеся на животик и бедра ребенка. Пример опрелости можно увидеть на фото по следующей ссылке.
Если сыпь малыша за пределы зоны подгузника, и локализуется на телеа или на лице, возможно, есть более серьезная причина её возникновения. Обратитесь к вашему педиатру, он осмотрит малыша и даст рекомендации.
Малышу пока не может сказать вам, что с ним что-то не так, он будет выражать свои неприятные ощущения через плач и раздражительность во время смены подгузника или через отказ от еды.
Что поможет в борьбе с опрелостями у детей
Для лечения опрелости чаще меняйте подгузники, чтобы избежать чрезмерной кожи. А также:
Проветривайте кожу, позволяя ребенку каждый день проводить без подгузника.
После испражнения тщательно очистить попку вашего ребенка и насухо вытирайте перед тем, как надевать подгузник.
Нанесите на кожу слой цинковой мази, вазелина или средства, рекомендованные вашим детским врачом, чтобы предотвратить появление опрелостей.
Вспомните, не менялась ли диета малыша в последнее время. Возможно, появление опрелостей вызвано каким-либо изменением в привычном для малыша рационе или, возможно, в условиях проживания.
Позвоните детскому врачу, если опрелость не проходит несколько дней или в случае появления волдырей и гнойников.
Предотвращение «пеленочной сыпи»
Предотвращение «пеленочной сыпи»
Настоящее распространенное совмещение, вот несколько, чтобы предотвратить появление сыпи на попке вашего малыша:
Меняйте ребенка подгузник сразу же после того, как он пописал или покакал .
Вытирайте этот участок насухо, стараясь не тереть кожу слишком сильно, а промакивать мягкой сухой тканью.
Нанесите на попку вашего ребенка тонкий слой защитного крема или вазелина.
Меняя малышу подгузник, следите за тем, чтобы он был комфортно застегнут — не слабо, но и не слишком туго. Под подгузником должно оставаться место для циркуляции воздуха.
Выбирайте одноразовые подгузники, такие как Pampers Swaddlers, с небольшим количеством лосьона на внутреннем слое, позволяющим нежной коже малыша оставаться сухой.
Если ваш ребенок принимает антибиотик или у него диарея, внимательно наблюдайте, нет ли покраснений и чаще меняйте подгузники.
То, что родители часто принимают за опрелости на попке малыша, вполне может быть симптомом другого заболевания. Поэтому важно отличать одно от другого и действовать в соответствующем случае.Например, очень часто путают опрелости импетиго, себорейный дерматит и потницу.
Импетиго
Инфекционное бактериальное поражение кожи, передающееся через телесный контакт и проявляющееся на коже под подгузником, а также на лице и руках в виде прыщиков и струпьев медового цвета, сопровождающееся зудом и шелушением. Эта инфекция заразна, чтобы избежать ее распространения среди всех членов семьи. Если выили такие струпья, обратитесь к педиатру, который, скорее всего, пропишет антибиотик в форме мази или таблеток.
Себорейный дерматит
Распространенное заболевание кожи, которое часто встречается у детей в первый год жизни. Заболевание проявляется в виде рельефных уплотнений на коже, покрытых твердыми белыми или желтыми чешуйками, преимущественно в области паха, гениталий и нижней части живота; если аналогичные образования появляются на коже головы, такое состояние называют гнейсом. Обязательно обратитесь к педиатру, он подскажет, как правильно ухаживать за кожей, какой шампунь выбрать и при необходимости выпишет лекарственные препараты.
Потница
Жара и влажность могут приводить к потнице, что является причиной излишнего скопления влаги на коже и невозможности ее испарения. Такое состояние редко встречается у детей старше 3 месяцев. Сыпь при потнице похожа на очень маленькие прыщики. Потница может появляться в складочках кожи в области, закрытой подгузником, особенно в местах соприкосновения подгузника с кожей. Влага является основной причиной возникновения потницы, поэтому следите за тем, чтобы ребенок не потел и его кожа оставалась сухой.Если потница усиливается, необходимо обратиться к врачу.
Пеленочный дерматит у детей: как мы можем с ним справиться? | Минакина О.Л.
«Пеленочный дерматит» — это термин, применяемый для описания функций раздражения кожи промежностной области, применения ограничений областью подгузника, раздражения мочой, фекалиями, влагой итрением.
Как педиатры, так и родители маленьких детей считают пеленочный дерматит одним из самых частых кожных заболеваний.Почти каждый ребенок в течение первых месяцев или лет жизни переносит это состояние в разной степени тяжести [1, 2]. Пеленочный дерматит диагностируют у 7–35% младенцев, пик распространенности приходится на возраст 9–12 мес. жизни вне зависимости от пола и расовой принадлежности [3]. По данным исследования распространенности повреждений кожи в отделении интенсивной терапии детского госпиталя Филадельфии в 2008 г., пеленочный дерматитлен у 24% стационарных больных [4]. Во многом такая высокая частота связана с особенностями кожи маленьких детей.
Исследования даны возможности новых сведений о коже, получить ее воспалительный ответ. Кожа как орган эпидермисом, собственно дермой и придатками кожи. Кожа — динамическая система с продолжающимся процессом пролиферации кератиноцитов в базальном слое эпидермиса, десквамацией корнеоцитов на поверхности кожи, деградацией плотных связок корнео-десмосом [6].В верхушечном слое эпидермиса, роговом слое корнеоциты организуются межклеточный липидный матрикс из ламинарных телец, состоящих из холестерола, керамидов и свободных жирных кислот [7].
Детали морфологии младенческой кожи, в частности структура поверхности, толщина кожи, размер клеток, визуализированы микроскопическими методами и вычислены с использованием компьютерного анализа микроскопических снимков и кожных отпечатков в силиконе и адгезивных лентах [8–10]. Видеомикроскопия и конфокальная лазерная сканирующая микроскопия in vivo делают возможным 3D-изображение топографии кожи, внутренней структуры слоев дермы [9].Результаты этих in vivo позволили расширить исследования детской и взрослой коже и представить их различия.
Кожа власть разных жизненных функций. Среди них физическая и иммунологическая защита от повреждающих влияний внешнесредовых элементов (включая микроорганизмы, ультрафиолетовую радиацию, влажность, экстремальные температуры), сенсорная перцепция (боль, температура, прикосновение), температурная регуляция, водный и электролитный гомеостаз, обмен газов.
Понимание физиологии здоровой младенческой кожи в норме (точка сравнения) важно с клинической точки зрения. Клинические исследования на здоровых младенцах, однако, ограничены этические позиции (в отношении применения инвазивных методов), поэтому их мало. Новые неинвазивные технологии измерения электроемкости, трансдермальной потери воды, скорости абсорбции-десорбции у младенцев и взрослых [10] выявили динамические изменения на уровне естественного фактора увлажнения и водного профиля кожи младенцев, детей раннего возраста и взрослых [11] .
Структура, функции и составные элементы младенческой кожи отличаются от таковых взрослого органа — прежде всего тем, что в течение первого года жизни и несколько дольше в коже продолжается непрерывный процесс созревания. Эпидермис новорожденных полностью дифференцирован. У детей первого года жизни и раннего возраста в эпидермисе корнеоциты и гранулоцитарные клетки отличаются от таковых у взрослых меньшим размером (на 20 и 10% соответственно) и числом [5]. Роговой слой и эпидермис младенческой кожи тоньше взрослого на 30 и 20% соответственно [5].Линии микрорельефа более плотные у детей, при этом глубина поверхностной глифики детей схожа с таковой у взрослых [5]. В эпидермисе детей меньше меланина [12]. Сосочки дермы, их плотность, размер, морфология более гомогенны у детей, чем у взрослых [5]. У детей нет четкой границы между сосочковым и ретикулярным слоями дермы [5]. В составляющих эпидермиса у младенцев ниже, чем у взрослых, это естественный фактор увлажнения [10]. Важно, что у детей отмечаются более высокие значения pH кожи, чем у взрослых, наиболее высокий уровень pH — у новорожденных [13].Уровень поверхностных липидов кожи, кожного сала у детей ниже, чем у взрослых [14], а содержание воды в роговом слое у младенцев — выше [11]. Плотность коллагеновых волокон дермы детей ниже, чем у людей [5].
Перечисленные особенности строения и структуры кожи обусловливают своеобразие ее функции у детей. У новорожденных кожа более сухая в сравнении со взрослыми, но в течение первого месяца жизни картина полностью меняется. У детей 3–24 мес. жизни отмечается повышенная гидратация кожи в сравнении со взрослыми.Барьерная функция и влажность кожи связаны и с межклеточным липидным матриксом, естественным фактором увлажнения и прохождения молекул воды через роговой слой. Скорость абсорбции и десорбции воды в коже у детей выше, чем у взрослых, так же как и трансэпидермальная потеря воды [10].
В дополнение к структурным и функциональным изменениям на первом году жизни формируется и изменяется состав кожной микрофлоры. Преобладающими микробами на младенческой коже являются Firmicutes (преимущественно стафилококки), за которыми следуют Actinobacteria, Proteobacteria и Bacteroidetes.У взрослых доминируют тип Proteobacteria, за ним Actinobacteria и Firmicutes [15]. Как применять эти данные исследований, в настоящее время еще не совсем понятно. Ранняя микробная колонизация может влиять на развитие иммунной функции кожи. Барьерная функция жизненно важна для выживания, предотвращения проникновения патогенов в организм. Если кожный барьер поврежден, бактериальные факторы вызывают доступ к эпидермальным кератиноцитам, могут индуцировать защитный иммунный ответ. Кератиноциты продуцируют антимикробные пептиды.В отсутствие этих белков патогенные микроорганизмы внедряться в кожу, нарушать баланс коммерсалы / патогены или приводить к развитию инфекции.
Морфологические особенности младенческой кожи определяют ее легкую ранимость. Повышенная эффективность, недостаточная функция потовых, обильная васкуляризация кожных покровов влажных тканей организма, возбудителей заболеваний, таких как ирритантный контактный дерматит, воспалительные процессы.
У детей раннего возраста часто встречается пеленочный дерматит.Сыпь в области подгузников захватывает нижнюю часть живота и спины, ягодицы, промежностную область и внутреннюю поверхность бедер. Ношение подгузников вызывает увеличение в коже и повышение pH (ощелачивание). Если повышенная сохраняется продолжительное время, возникает размягчение и нарушение целостности кожи (мацерация), что делает ее более восприимчивой к трению о поверхность подгузника. Это также увеличивает риск повреждений кожи и возникновения проблем, вызванных экспозицией других раздражителей, в частности протеазы и липазы, и аммония в моче.Другие факторы, которые могут приводить к ухудшению положения и усиливать сыпь, включают в себя повторное мытье и очищение кожи, неадекватный уход за кожей, инфекции, антибиотики, диарею и проблемы с кишечником и мочевыводящими путями [16].
Пеленочный дерматит проявляется сыпью в области подгузника (при диагностике следует исключить другие причины сыпи в области) (табл. 1). Необходимо также принять во внимание следующие факторы (табл. 2):
1.Гигиенические навыки (например, как часто подмывают ребенка, меняют подгузник). Недостаток гигиены и продолжительный контакт с мочой / фекалиями предрасполагают к ирритантному дерматиту.
2. Тип использованные подгузников — одноразовые или многократно используемые хлопковые.
3. Использование средств-ирритантов для мытья и очищения кожи, таких как мыла, детергенты, влажные салфетки с отдушкой / спиртом.
4. Травма кожи: например, трение подгузника, чрезмерное мытье с усиленным очищением.
5. Недавний прием антибиотиков, которые предрасполагают к колонизации Candida и диарее.
При пеленочном дерматите обычно имеет место гиперемия кожи в области, покрытой подгузником (ягодицы, промежность, область лобка, верхняя часть бедер), при отсутствии красноты в самых глубоких кожных складках. Кожа может иметь легкий блеск, легкое шелушение и гипопигментацию. Обычно сыпь не вызывает других симптомов до тех пор, пока не становится выраженной или болезненной.Легкая степень пеленочного дерматита предполагает слабо определяемую розовую, занимающую менее 10% поверхности, покрываемой подгузником, с наличием или отсутствием редких разбросанных папул, легкого блеска и сухости. Легкое, как правило, не приводит к беспокойству ребенка. Среднетяжелое / тяжелое течение предполагает умеренно выраженную или выраженную, занимающую гиперпространство более 10% кожи под подгузником, с наличием или отсутствием папул, пятен, отека или изъязвления.При этой степени тяжести отмечается раздражительность детей, вызывается вторичное инфицирование Candida albicans, нередко стоматит. Эритема расширяется на область контакта с испражнениями, подгузником, переходит в сливающиеся очаги с отчетливыми краями с папулами, пустулами, вовлекая кожные складки области кожи, контактирующей с подгузником. Характерны сопутствующие повреждения, стоматит [17]. Признаки бактериальной инфекции включают красноту с экссудатом, пузырьки, малые пузыри и пустулы.Если сыпь в области подгузника выраженная или не исчезает, несмотря на лечение, либо существует сомнение в диагнозе, следует проконсультироваться у дерматолога и дополнительное обследование.
Для купирования пеленочного дерматита необходим хороший уход за ребенком, текущая оценка состояния кожи и обучение родителей. Уход за областью подгузников включает:
1) уменьшение интервала между сменой подгузников;
2) смену подгузника после загрязнения;
3) использование современных подгузников;
4) очищение области промежности — мытьем теплой водой и эмолентом или протиранием влажными салфетками без спирта и отдушек;
5) применение водоотталкивающего эмолента или барьерного средства после каждой смены подгузника для уменьшения раздражения от контакта с мочой и фекалиями;
6) воздушные ванны после мытья [18].
С пеленочным дерматитом в большинстве случаев можно с успехом справиться вышеперечисленным мерами. Если этого не произошло, в среднетяжелых случаях могут назначаться топические кортикостероиды и топические противогрибковые средства для нанесения на кожу под барьерный препарат.
При подозрении на кандидозные возможности чаще используют нистатин, клотримазол или кетоконазол, миконазол. Для уменьшения воспаления, если дерматит упорно продолжается, назначают слабые стероиды — гидрокортизон [19].В основном используют 0,5–1% гидрокотизон, применяют до очищения кожи от сыпи, но не дольше 1 нед. Поврежденная младенческая кожа промежности в условиях теплой влажной среды обладает усиленной перкутанной абсорбцией лекарственных препаратов. В США используют средние и сильные стероиды, чаще используются комбинации с противогрибковыми составляющими (нистатин — триамцинолон, клотримазол — бетаметазон дипропионат) [19]. Однако в связи с возможными побочными эффектами при легком и среднетяжелом дерматите в детской практике их применения избегают [20].Если дерматит осложняется вторичной инфекцией (бактериальной), то применяют топические антибактериальные препараты [21]. При выборе тактики лечения дерматита следует руководствоваться научно обоснованными рекомендациями и клиническими исследованиями.
Подгузники. Сегодня доступны разные виды подгузников. Создание суперабсорбирующих полимеров сделало возможным производство новых тонких материалов с гелевым слоем, которые используют в настоящее время в подгузниках.Новые характеризуются повышенной влагоемкостью, высокая влагоемкость, поверхность кожи более сухой. Создаются подгузники для младенцев разного возраста, при этом учтены физиологические особенности. Стандартные подходы для профилактики дерматита [22].
Для очищения кожи не рекомендовано применение мыла и лосьонов.Их использование изменяет pH кожи, приводит к ее большей сухости и повреждению [23]. Недавнее исследование показало, что применение влажных салфеток без спирта и отдушек также эффективно для очистки и гидратации кожи и не повреждает кожу, как и купание в воде с применением тканевых средств для мытья кожи [24].
Барьерные средства протективный слой между кожей и испражнениями. Идеальным барьерным препаратом должен быть такой, который доказал эффективность у детей, его действие схоже с естественной функцией кожи с формированием длительного барьера для сохранения оптимального уровня энергии.В его составе не должно быть ненужных ингредиентов, раздражающих, токсичных или ингредиентов с недокументированной безопасностью [18]. Однако нет достаточных доказательств того, что барьерный крем более эффективен в лечении неосложненного пеленочного дерматита, чем простые водоотталкивающие мази (вазелиновая, парафиновая) [16]. Водоотталкивающие эмоленты или барьерные препараты наносят при каждой смене подгузника. Они формируют защитную липидную пленку на поверхности кожи и тем самым защищают от раздражения при контакте с испражнениями.Большая часть продуктов содержит оксид цинка, вазелин или оба компонента. Под этим слоем поврежденной кожи защищена от раздражения, происходит ее заживление, при этом нет избыточной кожи [25].
В барьерных кремах используются и другие ингредиенты, такие как масло печени, трески, алое, диметикон, декспантенол [26]. В некоторых странах для лечения пеленочного дерматита применяют 2% водный раствор эозина [27]. Отсутствие или недостаток барьерных кремов ассоциированы с рецидивами пеленочного дерматита [28].В барьерных препаратах могут содержаться антисептики, отдушки. Препараты цинка и касторовое масло могут содержать части арахисового (земляного ореха) масла. У детей с аллергией к орехам и сое такие средства Сообщение не должны. Мази, кремы, витамин, А, календулу, мед, чайное дерево, рекомендованные для профилактики и лечения пеленочного дерматита, не имеют достаточной доказательной базы эффективности. Требуются дополнительные исследования.
Для заживления кожи и восстановления ее защитных свойств, быстрого регресса клинических проявлений пеленочного дерматита следует назначать положительно зарекомендовавшие себя топические дермато-репаративные препараты, в частности Бепантен мазь.Действующим началом этих препаратов является декспантенол (провитамин B5). Пантотеновая кислота — жизненно важная составляющая нормальной эпителиальной функции. Это компонент коэнзима, А, кофактора различных факторов метаболизма карбогидра, жирных кислот, белков, глюконеогенеза, стероидных гормонов, порфиринов.
Декспантенол хорошо изучен. К концу ХХ в. опубликовано много работ, доказавших его эффективность в дерматологии. В обзоре исследователей Германии [29] обобщены данные 56 публикаций.Применение декспантенола обосновано его проникновением и высокой концентрацией в коже, когда он используется в форме, в составе в составе эмульсии «вода в масле». Местно он действует как увлажнитель, улучшенная гидратацию рогового слоя, уменьшая трансэпидермальную потерю влаги, сохраняя мягкость и эластичность кожи.
В исследованиях in vitro и in vivo выявлено влияние декспантенола на активацию пролерации фибробластов, доказана ускоренная реэпителизация при заживлении раневой поверхности.Показан противовоспалительный эффект декспантенола на экспериментальной модели эритемы, индуцированной ультрафиолетом. Выявлены благоприятные эффекты декспантенола у пациентов с пересадкой кожи, лечение рубцов, ожоговых травм, различных дерматозов. Наиболее значимыми эффектами декспантенола были стимуляция эпителизации, грануляции и уменьшение зуда.
В двойных слепых плацебо-контролируемых исследованиях оценена эффективность декспантенола при заживлении раневой поверхности.Большая эритема и более эластичная и прочная тканевая регенерация при лечении эпидермальных ран эмульсией декспантенола в сравнении с лечением без его применения. Мониторирование трансэпидермальной потери влаги показало значительное ускорение эпидермальной регенерации в результате лечения декспантенолом в сравнении с плацебо. В эксперименте на модели раздражения в группе, применявшей крем декспантенол до раздражения, выявлено значительно меньшее повреждение барьера рогового слоя по сравнению с таковым в группе, не применявшей данный препарат.Уход за кожей с помощью декспантенола значительно улучшает симптомы кожного раздражения, такие как сухость кожи, шероховатость, шелушение, зуд, эритема, эрозии / трещины через 3–4 нед. Обычно декспантенола хорошо переносятся, риски раздражения или препараты повышенной чувствительности минимальны [29].
Представляет интерес проспективное наблюдательное исследование с оценкой эффективности раздраженной кожи мазями, содержащими декспантенол, при самоназначении [30].Исследование проведено в Германии в фармацевтических сетях 392 аптек, в нем участвовали 1886 пациентов с симптомами раздраженной кожи, включая атопическую экзему вне обострения, а также другие состояния с ксерозом кожи и поврежденным кожным барьером. Оценка эффективности проводилась на 7-10-й день после лечения с подсчетом показателя эффективности терапии / экономической выгоды. В результате 91,5% пациентов отметили выгоду терапии, 94,7% прямо указали на достигнутый успех лечения. Все симптомы раздраженной кожи (ксероз, эритема, десквамация) значимо уменьшились.Не выявлено различий в ответах в зависимости от возраста, пола, заболеваний кожи. Показан высокий индекс эффективности терапии / выгоды в лечении раздраженной кожи мазью с декспантенолом.
В последнее десятилетие расширился объем данных о протективном эффекте декспантенола. Так, в двойном слепом плацебо-контролируемом исследовании доказана его эффективность при защите против раздражения [31], лечение пеленочного дерматита у младенцев [26]. В мультицентровом исследовании эффективность 5% декспантенола и мази с оксидом цинка в лечении ирритантного пеленочного дерматита при диарейном синдроме у детей [32].
Декспантенол зарегистрирован в России в фармакологической группе регенерантов и репарантов. Результаты, полученные в клинических исследованиях под руководством Н. А. Коровиной и соавт. (2004), В. А. Ревякиной (2004), Ю. С. Акоева и соавт. (2005), свидетельствуют о высокой клинической эффективности и переносимости Бепантен мази (5% декспантенола) при лечении детей с пеленочным дерматитом. Установлено, что в большинстве случаев уже на 2–3 случаях лечения отмечалось уменьшение или исчезновение клинических проявлений на коже.Особо следует подчеркнуть, что среди исследуемых детей не только грудного возраста, но и новорожденные (как доношенные, так и недоношенные). При этом положительный эффект Бепантена отмечают при использовании как у новорожденных, так и у детей постарше [33].
Приводим клинический случай пеленочного дерматита.
Девочка Е. Возраст 1 мес. 5 дней. При плановом осмотре педиатром в возрасте 1 мес. мама сообщила доктору о сыпи в области подгузника на 2-й день.Наследственный анамнез отягощен по материнской линии: у деда — аллергический ринит и астма в сезон цветения трав, у родной старшей сестры — аллергический ринит в сезон цветения деревьев. Девочка — второй желанный ребенок в благополучной семье; от 2-й благополучной беременности с перенесенным без применения лекарств легким ринофарингитом на 6-мес., своевременные физиологичные роды в 40 нед. Родилась с весом 3940 г, ростом 53 см, окружностью груди 35 см, окружностью головы 35 см. Оценка по шкале Апгар — 8 баллов.Закричала сразу. К груди приложили в родильном зале. В раннем неонатальном периоде отмечена токсическая эритема. Привита по календарю без осложнений. Психомоторное развитие по возрасту. Девочка на грудном вскармливании. За первый месяц прибавила 950 г веса.
В возрасте 14 дней был однократный эпизод гиперемии кожи в области подгузника. Мама объяснила это тем, что в тот день не рассчитала диурез, задержалась со сменой подгузника. Гиперемия прошла в течение дня при замене подгузника, консультации врача не потребовалось.Мама купала ребенка с детским мылом, пользовалась детским кремом. После этого эпизода при купании стала применять пенку для тела. 2-й эпизод высыпания в месячный период связала с тем, что у ребенка участился стул до 7 раз с кислым запахом, вызвало раздражение кожи. Мама предположила, что это ответ на чрезмерный объем съеденного ею накануне жареного картофеля. Стул восстановился через 1 сут. Поведение девочки, сон, аппетит не изменились. На приеме у педиатра при осмотре ребенок спокойный. Общее состояние ребенка не страдает.
Объективно: местно на коже промежности, области лобка, верхней трети внутренней поверхности бедер, ягодицах на фоне умеренной гиперемии папулезные элементы. Глубокие складки не вовлечены. Зуда нет.
В общем анализе крови в возрасте 1 мес .: гемоглобин — 132 г / л, эритроциты — 4,0 × 1012, цветной показатель — 0,9; лейкоциты — 8,2 × 109; эозинофилы — 2, палочкоядерные нейтрофилы — 2, сегментоядерные — 18, лимфоциты — 74, моноциты — 4, СОЭ — 4 мм.
В копрограмме: консистенция — кашицеобразная, цвет — желтый, запах — каловый, нерезкий, pH — слабокислая, обнаружена слизь; крови, непереваренной пищи не обнаружено.Микроскопическое исследование кала: слизь — умеренно, лейкоциты — 0–5 в слизи, других ингредиентов не обнаружено.
Диагностирован пеленочный дерматит. Даны совета по рациональному питанию корм мамы и ведению пищевого дневника. Для ухода за кожей рекомендована мазь Бепантен после каждой смены подгузника. Осмотр через 5 дней показал положительный эффект с восстановлением розовой чистой кожи и удовлетворительное состояние.
В данном случае пеленочный дерматит возник у ребенка с высоким риском развития аллергических заболеваний.Раннее начало на первом месяце жизни говорит об уязвимости кожи. Эпизоды ее повреждения могут служить пусковым фактором развития воспаления, в т. ч. аллергического. Восстановление целостности и функции эпидермального барьера имеет протективное значение в отношении развития хронической патологии. Длительное применение Бепантен мази для полноценности кожного покрова в данном случае оправданным.
Таким образом, необходимо подчеркнуть, что новые данные о морфологии и кожи в различных периодах ее зрелости в разном возрасте раскрывают механизмы ее повреждения.Пеленочный дерматит представляет собой частую воспалительную реакцию кожи у младенцев. Подгузник, закрывая кожную поверхность, создает условия для внешнесредового воздействия, вызывающее раздражение кожи, которое начинается с повреждения кожного барьера, вызванного компонентами мочи и испражнений. Поддержание целостности кожного барьера протективными кремами вместе с частой сменой подгузника эффективной превентивной стратегией.
.
Пеленочный дерматит — виды, как с ним бороться
Пеленочный дерматит — что это и как помочь малышу?
Нежная кожа младенцев слишком подвержена влиянию агрессивных факторов — влаге, патогенной микрофлоре.Потому что, как бы родители ни старались поддерживать чистоту и гигиену, красные высыпания в зоне подгузника ведут у всех младенцев. К этому нужно быть готовыми и знать: пеленочный дерматит, как выглядит.
Визуально пеленочный дерматит легко определить по красным пятнышкам, возникшим в зоне подгузника. Красные пятна могут переходить в пузырьки, наполненные жидкостью, папулы, ребенок становится капризным и плаксивым, поскольку его беспокоит зуд и раздражение.
Первое, что нужно посоветовать мамам — не пугаться, хотя ярко-красная сыпь может довести до панической атаки.Важно спокойствие и заранее выучить: пеленочный дерматит, причины. Знание основных негативных факторов поможет избежать дерматита вовсе или помочь ребенку перенести его в легкой форме.
Одна из причин, запускающих пеленочный дерматит: слишком высокая температура воздуха в помещении, потому что покраснения очень часто возникают летом. Под подгузником создается парниковый эффект, при этом бактерии жидкого кала высвобождают аммиак из мочевины, что приводит к местному раздражению.Если добавить к этому нерегулярную смену подгузника, неправильную гигиену или недостаточное подмывание младенца, получаем пеленочный дерматит.
Потому, если вас интересует, от чего возникает пеленочный дерматит, основная причина — неправильный уход. Важно знать, что легче убрать все негативные факторы, чтобы не допустить высыпания на нежной коже малютки, чем их лечить. Вытирайте кожу насухо, прежде чем надеть подгузник.Оно также создает парниковый эффект, пленку, которая не использует детское масло. Это может усугубить ситуацию и спровоцировать дерматит.
Начинается раздражение с небольшого покраснения на складочках в паховой области, ягодиц, может появляться на голенях и пояснице. Если не убрать раздражающие факторы, покраснение переходит в пузырьки или сыпь. Приненном дерматите возникают язвочки, мокнущие корочки.
К пеленочному дерматиту часто присоединяется покраснение кожи вокруг ануса.Такие явления нередки при слишком частом и жидком стуле, что сигнализирует о проблемах с кишечником. В таком случае обязательна консультация педиатра. Если вы вводите прикорм, слишком частый стул, как и его отсутствие несколько дней, могут быть нормальной реакцией на новые продукты.
Когда стоит бить тревогу?
Пеленочный дерматит — это самое безобидное, чем придется столкнуться родителям. Но, важно вовремя начать лечение, чтобы малыш не страдал от зуда и раздражения.Также необходимо следить за состоянием ребенка, вызывать педиатра при таких симптомах:
- Высыпания не проходят на протяжении трех суток;
- На фоне дерматита температура поднялась выше 38 градусов;
- Область высыпаний увеличивается, сыпь становится вздутой, синюшной;
- На пораженных участках появляются гнойники.
Дерматит может также осложняться грибковыми или бактериальными инфекциями.Спросите совета у педиатра, если вы замечаете любого из вышеприведенных симптомов, что край высыпаний неоднородные.
Пеленочный дерматит — как бороться?
Первое правило — чаще оставлять ребенка без подгузника, проводить больше времени с голой кожей. После водных процедур аккуратно промокните кожу салфеткой, насколько это позволяет повысить температуру в помещении. Идеально временно вообще не пользоваться подгузниками, перейти на ползунки.На диване можно разложить одноразовые впитывающие пеленки, чтобы сократить маме время на стирку и уборку.
Обязательно меняйте подгузник часто — не реже, чем каждые три часа независимо от того, наполнился или нет. После дефекации подгузник нужно поменять на протяжении получаса, чтобы не допустить присоединения инфекции к дерматиту.
Не допускайте перегрева ребенка. Не кутайте в слишком жаркую одежду, поскольку пот раздражает кожу и усугубляет ситуацию.
Можно промывать зону раздражения травяными отварами — ромашкой, чередой, также полезно купать малыша в этих травах. Из наружных средств при дерматите помогает крема на основе оксида цинка: они подсушивают кожу, сокращающий эффект раздражающих факторов. Кремы на основе дексапантенола способствуют быстрейшей регенерации клеток кожи, оказывают противовоспалительное действие.
Также важно знать, на что может быть похож пеленочный дерматит:
- Аллергия на неподходящие материалы подгузника, возможно, вы сменили марку подгузника.Также часто возникает аллергия на крем, присыпки, влажные салфетки. Потому средства гигиены для самых маленьких выбираем очень аккуратно.
- Себорейный дерматит — при этом заболевании высыпания образуются не только под подгузником, но и в других складках.
- Потница — наиболее очевидная причина сыпи, обнаруживающая из-за незрелости потовых желез.
Грибковый пеленочный дерматит — как лечить?
Иногда к обычному дерматиту присоединяется грибковая инфекция, что приводит к изменению высыпаний.Они приобретают ярко-красный оттенок, имеют характерный вид сыпи. Иногда грибковый дерматит может поражать кожу малыша после перенесенной вирусной инфекции, на фоне кандидоза. При ослабленном иммунитете, недолеченном кандидозе, грибок может поражать кожу в наиболее уязвимых местах, а именно, под подгузником. Высокая температура и влажность являются идеальной средой обитания для грибка.
Также причиной грибкового дерматита может быть расстройство пищеварительной системы. Если сыпь не проходит при обычной схеме лечения дерматита, необходима консультация врача.
Чаще всего, грибковый дерматит у ребенка лечат такими препаратами: пимафуцин, D-пантенол, судокрем, деситин, клотримазол. Правильное лечение и комбинацию препаратов подберет ваш педиатр.
Как выбрать подгузник для новорожденного
Не правда ли, странно, что при всей схожести функций и конструкции такого незатейливого предмета детской гигиены, родители все же задаются вопросом «как выбрать подгузники»? Но все объясняется просто: на рынке существует огромное разнообразие, и оно в том, какие материалы использует производитель, какие дополнительные удобства предлагает какую цену за это все заплатить.
Характеристики подгузников: состав, слои, свойства
Принцип действия у всех подгузников одинаковый: задерживать влагу и не выпускать ее наружу, тем самым защищать нежную кожу от раздражения при контакте с выделениями и предотвращая загрязнение одежды.
Все подгузники, независимо от производителя и марки, состоят из трех слоев:
- верхний слой для цели, чтобы легко пропускать влагу;
- средний слой поддержкиан эту влагу задерж;
- внешний слой защищает памперс от протекания.
Как правило, в среднем слое используется целлюлоза, способная поглощать и задерживать влагу. Однако некоторые (Pampers, Goon) используют более эффективный синтетический слой, преобразующий производитель влагу в гель. В подгузнике с такой защитой малыш может находиться дольше, при этом его кожа останется сухой, а значит, сохранит тепло и не будет раздражаться.
Внутренний слой у разной продукции может отличаться наличием кармашка для жидкого стула — эта особенность задней части подгузника не дает намокнуть детской спинке.Это важно во время сна и лежания, поэтому чаще всего кармашек используется в памперсах для новорожденных.
«Дышащие» натуральные, из мягких материалов внутренние и внешние слои (например, 100% хлопок) играет роль в сохранении сухости, а значит, и здоровья детской кожи. Одним из признаков наличия «дышащих» материалов может быть слово «Мягкое» на упаковке.
Стоит также не забыть про индикатор влаги — очень полезный элемент: он подскажет вам, когда стоит заменить подгузник.
Особенности марок. Чем отличаются Pampers, Libero и японские подгузники
Pampers
Интересно, что название Pampers — бренд детской гигиенической продукции от компании Procter & Gamble, одной из первых вошедшей на советский рынок, произошло от английского «баловать» и в итоге прочно укоренилось в качестве синонима слова «подгузники». В подгузниках Pampers есть замечательная особенность: двойной внутренний слой.Он выделяет специальный гель, надежно вызывает выделение внутри слоя.
Двойные манжеты серии Active Baby и особо продуманный внешний слой не пропускают влагу наружу и позволяют малышу в течение долгого времени активно двигаться (отсюда и название серии).
Pampers New Baby, как и любые другие подгузники для новорожденных, имеют крой с вырезом для пупочка и способность частично впитывать жидкий стул.
Pampers Sleep & Play — очень удачный и экономичный вариант, который обеспечивает не только спокойный сон благодаря супервпитывающему слою Super Dry, но и за счет двойных манжеток не дает влаге протекать во время активных движений.
Серии Sleep & Play и Active Baby рассчитаны на деток старше 3 месяцев.
Premium Care славится тем, что обеспечивает сухость и комфорт малышей дольше, чем бюджетные линейки этого бренда. Premium Care подходят даже для новорожденных благодаря гипоаллергенным материалам.Дополнительное удобство пропитка бальзамом от раздражения и опрелостей, а также индикатор влаги.
Подгузники Libero
Еще один очень популярный бренд подгузников — Libero. Они отличаются интересными новшествами, которые обеспечивают их удобство как для малыша, так и для его мамы. К ним можно отнести яркий индикатор на полосках-липучках, который является подсказкой для того, что мама поняла, что малыш уже вырос из данного размера. Дело в том, что если липучки находятся в центральной синей зоне, то подгузник впору.Ну а если нет, то пришла пора позаботиться о покупке нового размера.
Еще подгузники Libero кармашек, имеют задерживающий жидкий стул. Эта особенность очень важна для новорожденных.
За надежность впитывания и удержания влаги у Libero отвечает ультра-мягкая тисненая поверхность DryTech. Внешний слой подгузника имеет множество мелких отверстий, делающих его дышащим, предотвращает появление пеленочного дерматита и опрелостей.
Японские подгузники
Японские подгузники получили отличную оценку у потребителей всех стран. А по результатам опроса в 2011 году подгузники Goon получили премию «Выбор японских мам». Дело в том, что все подгузники идут с учетом физиологических функций мальчиков и девочек, активные зоны впитывания распределяются у них по-разному.
Также популярность марки Goon у покупателей объясняет использование тонких и нежных материалов, 100% органический хлопок.Это позволяет предотвратить раздражение кожи ребенка, ведь материал позволяет снизить плотность, позволяющую коже имеет низкую плотность. Впитывающий слой содержит антисептическое натуральное покрытие. В его состав входит витамин Е, увлажняющий кожу, и нейтрализатор запаха.
Липучки, крепится подгузник, выдерживают многоразовое использование (тем же характеризуются, например, и подгузники Huggies, но другие бренды чаще всего используют одноразовые липучки).
У продукции Goon имеется индикатор влаги, сигнализирующий о необходимости замены подгузника.Крой самого подгузника имеет правильную анатомическую форму, что не стесняет движений ребенка, а резинка, выполненная из инновационного материала, обеспечивает дополнительную надежность.
, несмотря на то, что японские подгузники имеют более широкие возможности, многие производители останавливают свой выбор на них, описывают их преимущества и надежность.
Виды подгузников: на липучках и трусики
Назначение подгузников на липучках и подгузников-трусиков одно и то же, разница заключается только в способе надевания.
Подгузники на липучках предпочтительнее надевать малышам, начиная с первых месяцев жизни. Их удобно менять, когда ребенок лежит, при этом обрабатывая кожу малыша. Также они пригодятся и спокойным «ползункам».
Для активных деток, которых не так-то легко уложить, лучше приобретать трусики. Их можно надеть, что называется, «на ходу». Более того, они имеют и психологический воспитательный момент в период приучения к горшку. Малыш сам, или с помощью мамы, может снять подгузник и снова его надеть.Тем самым вырабатывается положительная привычка.
Особенности подгузников для новорожденных
Какие же подгузники выбрать новорожденному? Производители немного облегчают задачу, добавляя на упаковки слова NewBorn, New Baby, Soft и пр., Тем самым, что эти подгузники изготовлены из особо мягких и материалов соответствуют анатомии крохи.
Главное отличие таких подгузников — это крой: он обязательно предусматривает исключительно мягкую вставку в области пупка, которые не травмируют еще не зажившую ранку.
Кроме того, вся кожа новорожденного особо нежная и чувствительная. Поэтому выбирая ему подгузник, изучите внимательно качество материалов. Идеально, если вы найдете возможность и заранее сами пощуп поверхности подгузника, чтобы оценить она насколько мягкая.
И, конечно, очень важно подобрать подгузник новорожденному ребенку так, чтобы он хорошо сидел. Для недоношенных деток надо выбирать подгузники, на которых указаны цифры до 2 кг. Ну а дальше ориентироваться по мере роста малыша.
Как должен сидеть подгузник
Подгузник должен плотно облегать тело ребенка, но не сдавливать его. Если размер подгузника маленький, это приведет к раздражению нежной кожи ребенка от трения в области ножек и животика. Из-за этого он может беспокойно себя вести, плакать. А вот большой размер почти всегда приводит к протеканию, и, кроме этого, стесняет движения малыша. Поэтому так важно научиться подбирать правильный размер памперсов.
Как подобрать размер подгузника
Малышу всегда будет комфортно и удобно, если мама знает, как выбрать размер подгузника правильно.На упаковках вы всегда найдете маркировку, например, 2–5 кг, 3–6 кг и т. п. Это указан приблизительный вес малыша, на которого рассчитана модель. Стоит помнить, что это весьма условные обозначения и всегда надо подбирать продукцию индивидуально.
В любом случае, стоит выбрать подгузник так, чтобы нижняя граница на упаковке была максимально близкой к весу вашего малыша. Например, если чадо весит 4.5 кг, то, округлив реальный вес в меньшую сторону, выбирайте диапазон 4–9, а не 3–6 или 5–8 кг.
При первом выборе или переходе на новый бренд стоит взять упаковку с минимальным набором. Тогда вам не придется выбрасывать ставшие тугими подгузники или переживать из-за того, что малышу надо донашивать свободно сидящие.
вам было легче сориентироваться, какой выбрать размер подгузника, предлагаем заглянуть в таблицы.
Размеры Pampers, Libero в зависимости от веса ребенка.
новорожденный | мини | миди | макс. | макс. + | младший | экстра большой | xxl | |
Памперс | 2–5 кг | 3–6 кг | 4–9 кг | 7–19 кг | 9–20 кг | 11–25 кг | 16+ кг | |
Либеро | 2–5 кг | 3–6 кг | 5–8 кг | 7–14 кг | 10–16 кг | 12–22 кг | 11–25 кг | 16–26 кг |
Таблица размеров Goon
НЕТ | S | M | л | XL |
0–5 кг | 4–8 кг | 6–11 кг | 9–14 кг | 12–20 кг |
Разница в памперсах для мальчиков и девочек
В основном производители не разграничивают продукцию по половому признаку ребенка и делают универсальные подгузники, и в этом нет ничего такого, что помешало бы деткам наслаждаться комфортом подгузника.Но если вы сторонник более индивидуального подхода, обратите внимание на памперсы для мальчиков или девочек.
Ключевое их отличие в расположении впитывающего слоя: ближе к ягодицам — для девочек, спереди, ближе к животику — для мальчиков. «Разнополые» подгузники имеют различия в крое, в таком случае для мальчиков он более свободным спереди.
Цветовое оформление также может отличаться. «Девчачьи» подгузники могут быть в розовых тонах с цветочками или нарисованными бантиками.А вот для будущих мужчин выбирают цвета синий, зеленый, голубой с поставкой «мальчишескими» картинками. Но при желании можно выбрать модели с универсальным рисунком, которые подходят всем.
Признаки неверно выбранного подгузника
Если вы уже купили главный гигиены малыша и учли при этом все правила, все равно внимательно понаблюдайте за своим чадом.
- Если подгузник дает протечку — значит размер подгузника все же больше, чем вам необходимо.
- На ножках и животике появились следы или потертости от резиночек, малыш ведет себя беспокойно, кожа раздражена? Значит такой подгузник мал и требует замены на размер побольше.
- Может случиться и так, что на ягодицах создайте опрелости и раздражение. Скорее всего, это всего лишь аллергическая реакция на компоненты среднего слоя, чаще всего аллергия из-за входящего в состав Алоэ-вера. Старайтесь не оставлять малыша надолго в таких подгузниках, а лучше — смените марку.
Мифы о вреде подгузников и их опровержение
Небезызвестные болезни ребенка, частое ношение памперсов негативных изменений в будущем. В основном это переживания по поводу того, что:
- подгузники приводят к мужскому бесплодию,
- у девочек они способствуют возникновению цистита,
- их ношение негативно влияет на развитие тазобедренных суставов,
- они мешают детям учиться ходить на горшок.
Педиатры полностью опровергают данные опасения. И это есть разумные объяснения.
Подгузники НЕ вызывают бесплодие у мальчиков.
Дело в том, что созревание сперматозоидов у мальчиков происходит не раньше, чем в 7–8 лет. И ношение подгузника в младенческом возрасте никак не может повлиять на этот процесс.
Подгузники НЕ провоцируют цистит у девочек.
Цистит у девочек может быть недостаточной хорошей гигиены, и подгузник сам по себе тут не при чем.Дети надолго оставляют малышку грязной, недостаточно подмывают, не дают коже девочки достаточно долго «подышать» без памперса, то возможны неприятности.
Подгузники влияют НЕ негативно на развитие тазобедренных суставов.
Подгузник как раз наоборот помогает им более правильное положение, под нужным углом разведения, является отличной профилактикой дисплазии.
И последнее: подгузники НЕ мешают приучать ребенка к горшку.
Процесс приучения к горшку касается физиологии, ведь речь идет о созревании нервной системы.Только к полутора годам малыш сможет контролировать свои позывы и самостоятельно управлять ими. А памперсы-трусики ему как раз в этом помогут, ведь их малыш может снять сам (вырабатывая привычку), а если не успел — ни мама, ни ребенок не будут беспокоиться о мокрых штанишках.
Заключение
В заключение хочется напомнить о том, как важно своевременно менять подгузник и проводить гигиенические процедуры. Защитить нежную детскую кожу можно, соблюдая правила простые:
- обязательно надо менять подгузник и очищать кожу ребенка сразу после того, как он сходил «по-большому», даже если вы его переодели минуту назад.Каловые массы содержат вещества, которые могут сильно раздражать нежную кожу ребенка.
- нужно надеть свежий памперс заранее, если у вас в ближайшем времени не будет возможности его скорой замены: перед прогулкой или путешествием. Обязательно при себе влажные салфетки и чистый памперс «на всякий пожарный» при выходе с ребенком из дома и, конечно, перед сном.
- сразу после сна или длительной прогулки, когда памперс впитал максимальное количество влаги, даже если не покакал, следует переодеть его.
- в ночное время, если малыш крепко спит, будить его для замены подгузника не стоит. Как правило, грудные дети самостоятельно просыпаются, чтобы покушать. Если он в это время покакал, тогда заменить подгузник нужно обязательно.
- в остальных ситуациях очень удобно ориентироваться на индикаторы влаги, которые содержат многие модели.
- также важно давать деткам время, чтобы походить вообще без памперсов, чтобы кожа проветривалась и восстанавливалась, например, после гигиенических процедур.
Для справки
Дети в возрасте от 1 дня до 60 дней писают 20–25 раз в сутки и какают как минимум один раз (если вскармливаться на грудном вскармливании) или после каждого кормления (если вскармливаться искусственно). Значит, проверять подгузник необходимо каждые 30 минут, а менять его каждые 3–4 часа.
У ребенка в возрасте от 2 до 6 месяцев время смены подгузника увеличивается до 4–6 часов, и остается актуальной смена после каждой дефекации.
К 6 месяцам устанавливается, как правило, специальный режим смены подгузника. Родители, учитывая индивидуальные особенности малыша, могут легко ориентироваться, когда стоит его переодеть.

 Она случается, если ребенок часто потеет, что приводит к закупориванию пор. Как и опрелость, потница начинается с покраснения, затем развивается в мелкие пузырьки, заполненные прозрачной жидкостью. Если ничего не предпринимать, сыпь у новорожденного увеличится в размерах, а содержимое пузырьков помутнеет из-за развития бактериальной инфекции.
Она случается, если ребенок часто потеет, что приводит к закупориванию пор. Как и опрелость, потница начинается с покраснения, затем развивается в мелкие пузырьки, заполненные прозрачной жидкостью. Если ничего не предпринимать, сыпь у новорожденного увеличится в размерах, а содержимое пузырьков помутнеет из-за развития бактериальной инфекции.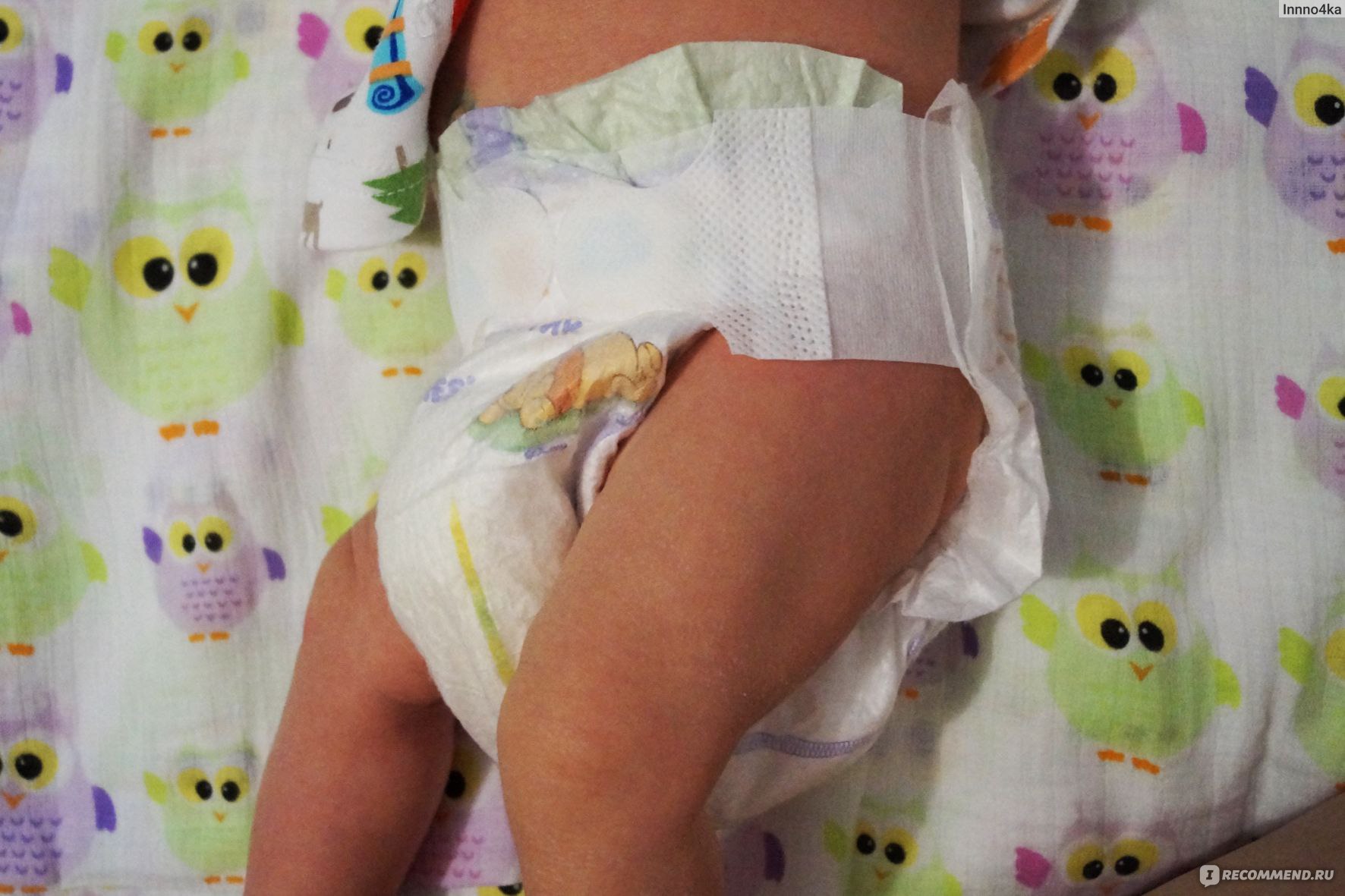 Ссылка: https://www.webmd.com/skin-problems-and-treatments/understanding-heat-rash-basics
Ссылка: https://www.webmd.com/skin-problems-and-treatments/understanding-heat-rash-basics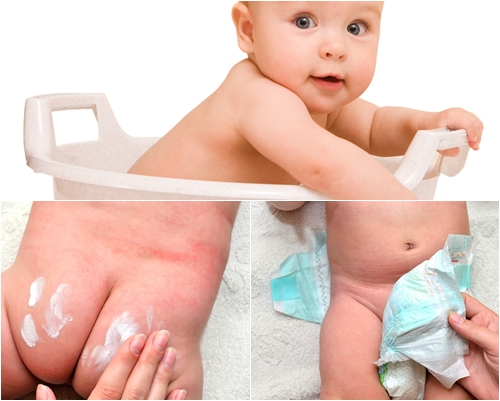


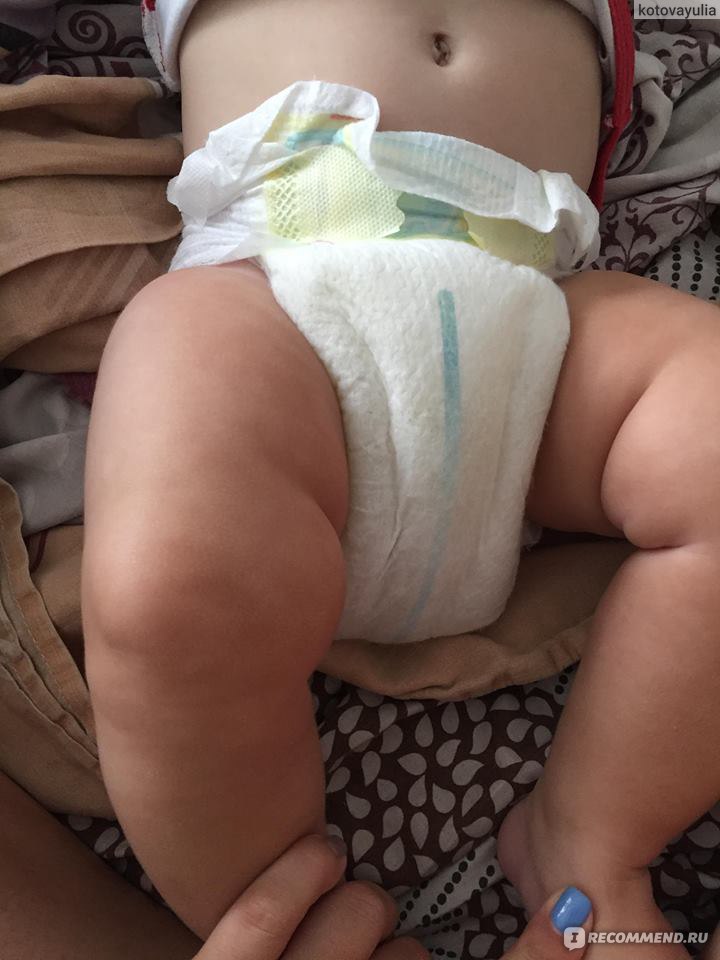
 п.).
п.). Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя).
Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя). Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача.
Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача.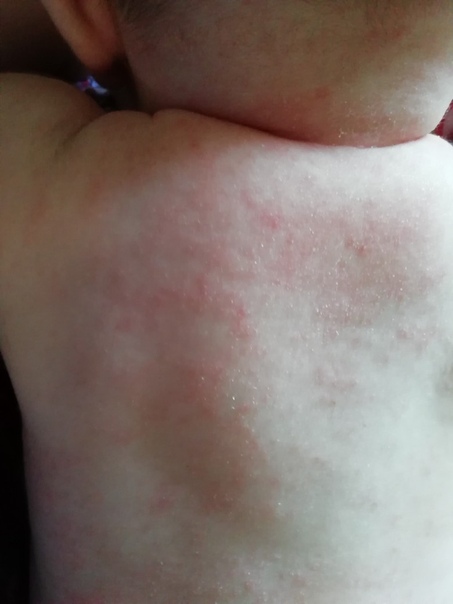

 Какие моющие средства использовали родители при стирке одежды, менялись ли они. Какая марка памперсов выбрана для новорожденного. Как часто менялся бренд гигиеничного средства.
Какие моющие средства использовали родители при стирке одежды, менялись ли они. Какая марка памперсов выбрана для новорожденного. Как часто менялся бренд гигиеничного средства. Как и опрелость, потница начинается с покраснения, затем развивается в мелкие пузырьки, заполненные прозрачной жидкостью.Если ничего не предпринимать, сыпь у новорожденного увеличится в размерах, а содержимое пузырьков помутнеет из-за развития бактериальной инфекции.
Как и опрелость, потница начинается с покраснения, затем развивается в мелкие пузырьки, заполненные прозрачной жидкостью.Если ничего не предпринимать, сыпь у новорожденного увеличится в размерах, а содержимое пузырьков помутнеет из-за развития бактериальной инфекции. Американская ассоциация беременности. Ссылка: https://americanpregnancy.org/healthy-pregnancy/first-year-of-life/changing-a-diaper-71020
Американская ассоциация беременности. Ссылка: https://americanpregnancy.org/healthy-pregnancy/first-year-of-life/changing-a-diaper-71020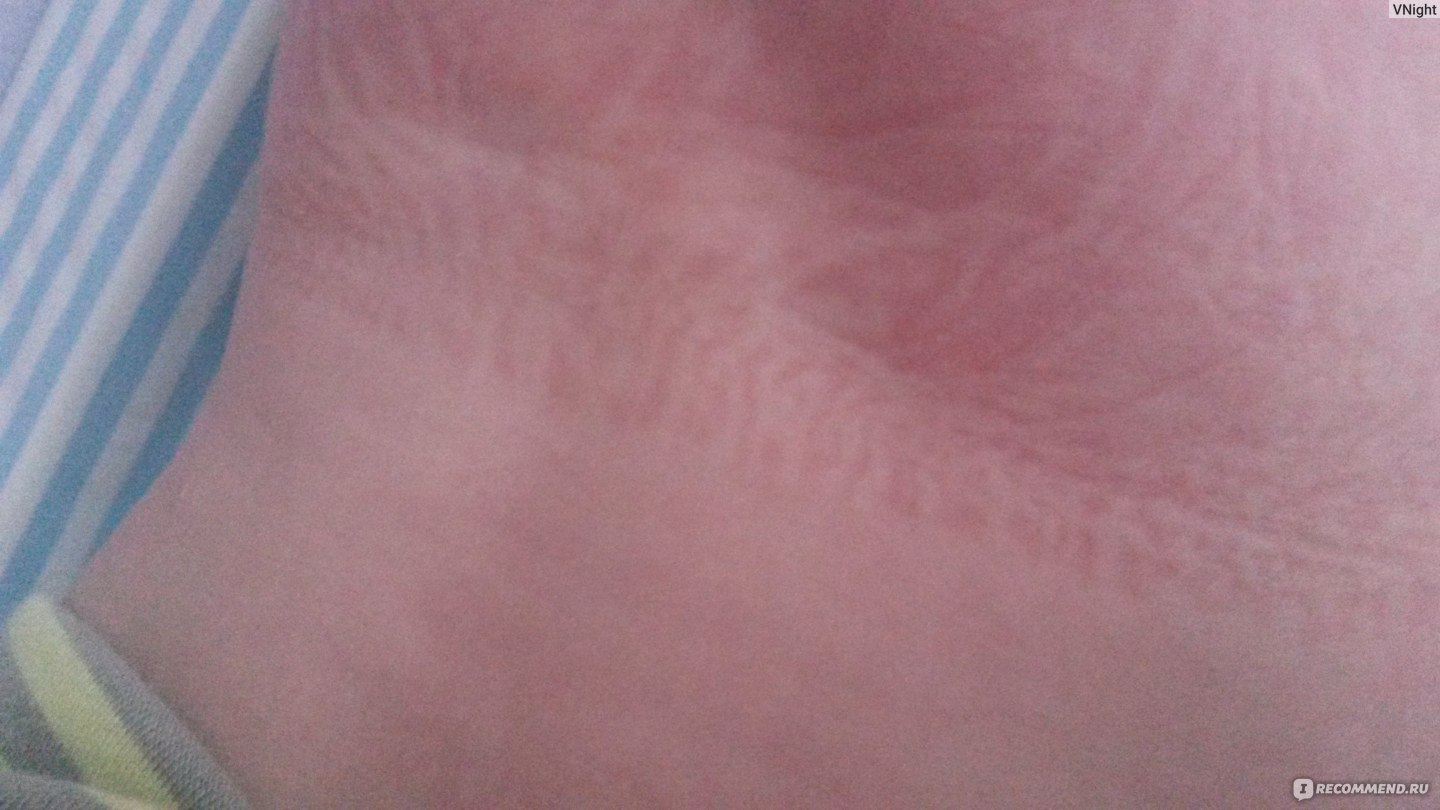 Проявляется в виде мокну красных пятен и язвочек неправильного использования подгузников. Влажная кожа свидетельствует либо о недостаточной вентиляции, либо о несвоевременной смене.
Проявляется в виде мокну красных пятен и язвочек неправильного использования подгузников. Влажная кожа свидетельствует либо о недостаточной вентиляции, либо о несвоевременной смене. В случае с дерматитом оно улучшиться, аллергия быстро не проходит, а от инфекции покраснение станет еще хуже.
В случае с дерматитом оно улучшиться, аллергия быстро не проходит, а от инфекции покраснение станет еще хуже.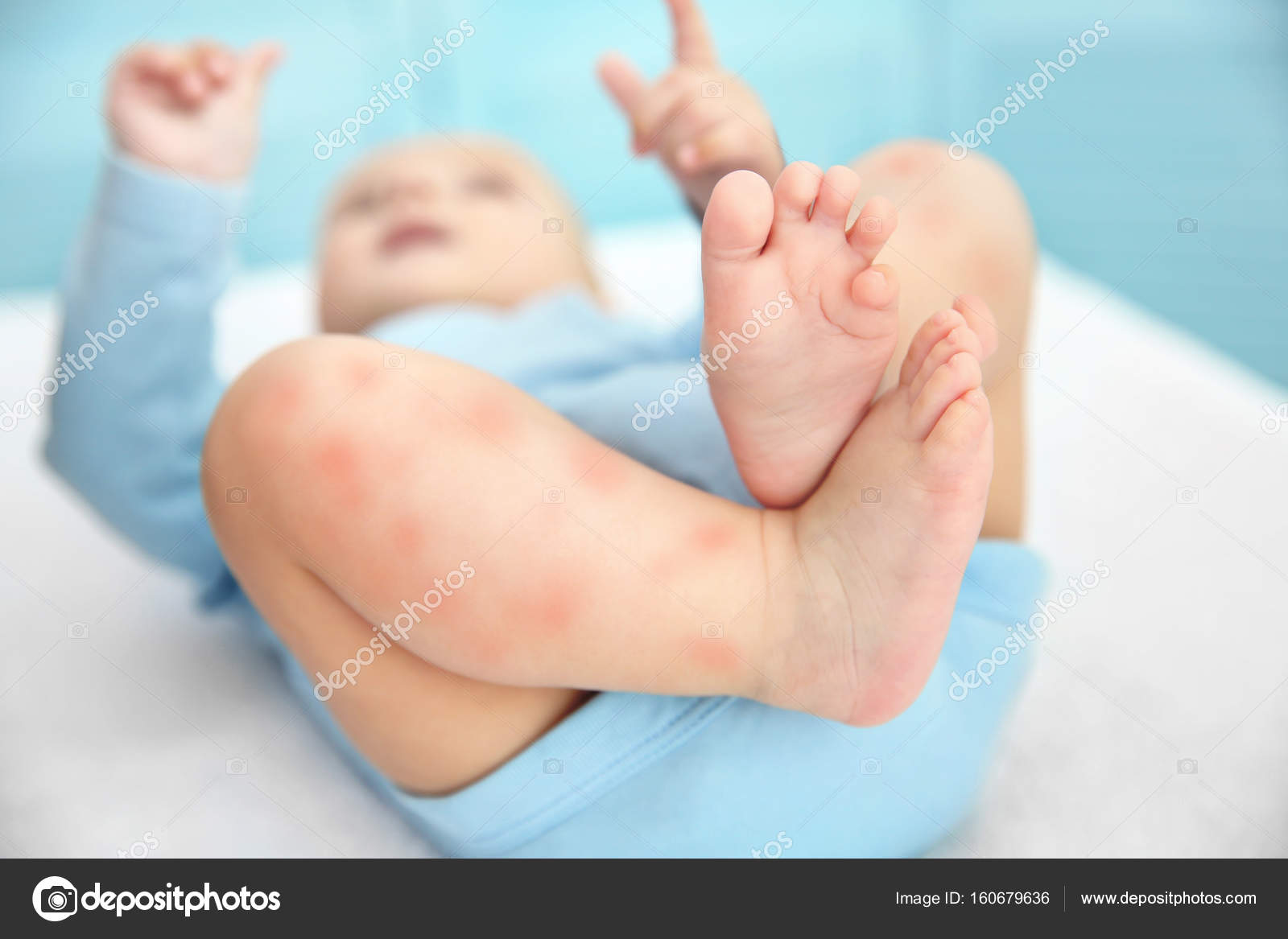
 Снять зуд и покраснение, подсушить язвочки помогут отвары череды, ромашки и коры дуба. Хорошим средством также является слабый раствор марганцовки. Достаточно два кристалла, которые следует разводить в отдельной емкости: не растворившийся ванне кристалл способен вызвать сильный ожог.
Снять зуд и покраснение, подсушить язвочки помогут отвары череды, ромашки и коры дуба. Хорошим средством также является слабый раствор марганцовки. Достаточно два кристалла, которые следует разводить в отдельной емкости: не растворившийся ванне кристалл способен вызвать сильный ожог.
